Кровотечения во время беременности


Кровотечения во время беременности Кафедра акушерства и гинекологии БГМУ Зам. зав. кафедрой по учебно-методической работе кандидат мед. наук, доцент Наталья Станиславовна Акулич

Причины кровотечений в первой половине беременности, не связанные с патологий плодного яйца n эрозия шейки матки n полипы шейки матки n рак шейки матки n травмы влагалища n варикозное расширение вен влагалища и наружных половых органов n влагалищные инфекции

Данная патология, не связанная с беременностью, должна быть исключена на основании анамнеза, жалоб больной, данных объективного осмотра и специальных методов исследования. Лечение проводится в зависимости от установленного диагноза.

ЭРОЗИЯ ШЕЙКИ МАТКИ во время беременности встречается часто. Кровянистые выделения при эрозии контактные, незначительные, не сопровождаются болями. Лечение эрозии шейки матки во время беременности консервативное – ванночки с дезинфицирующими растворами, мазевые тампоны, свечи во влагалище. Эрозии специфической этиологии (гонорея, трихомониаз, сифилис и др. ) подлежат специфическому лечению.
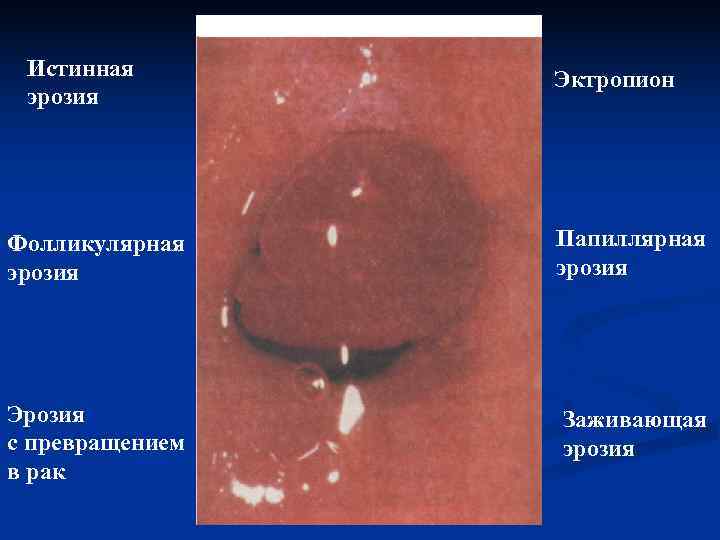
Истинная Эктропион эрозия Фолликулярная Папиллярная эрозия Эрозия Заживающая с превращением эрозия в рак

ПОЛИПЫ ШЕЙКИ МАТКИ могут быть одиночными и множественными, разных размеров, с ножкой, располагающейся у края наружного зева или уходящей глубоко в цервикальный канал. Клинически полипы проявляются в виде контактных кровянистых выделений.

Полипы, как правило, требуют хирургического лечения – полипэктомия с помощью осторожного откручивания и обязательным гистологическим исследованием. Выскабливание цервикального канала не производится. От оперативного лечения можно воздержаться, если полип на толстой или плотной ножке, а также при большом сроке беременности, но при этом не должно быть сомнений в доброкачественности полипа.

Полип цервикального канала

РАК ШЕЙКИ МАТКИ Сочетание рака шейки матки и беременности встречается с частотой 1 на 1000 – 2500 беременностей. Частота наступления беременности у больных раком шейки матки составляет 3, 1 %.

Клинические признаки опухолевого поражения шейки матки в начале заболевания отсутствуют, при прогрессировании процесса появляются жидкие водянистые или кровянистые выделения из половых путей и контактные кровотечения. Рак шейки матки следует дифференцировать от доброкачественных заболеваний шейки матки, выкидыша, предлежания плаценты.

При сочетании рака шейки матки и беременности лечебные мероприятия следует планировать с учетом: Ø срока беременности Ø стадии опухолевого процесса Ø биологических свойств опухоли При определении тактики ведения беременных, больных раком шейки матки, необходима консультация онколога.

n внутриэпителиальная карцинома (0 стадия) шейки матки – допустимо донашивание беременности с удалением шейки через 1, 5 – 2 месяца после родов n инвазивный рак, выявленный в I и II триместрах беременности – расширенная экстирпация матки n инвазивный рак и жизнеспособный плод – кесарево сечение, в последующем – расширенная экстирпация матки n при далеко зашедшем опухолевом процессе необходимо проведение лучевой терапии после удаления плодного яйца влагалищным или брюшностеночным путем
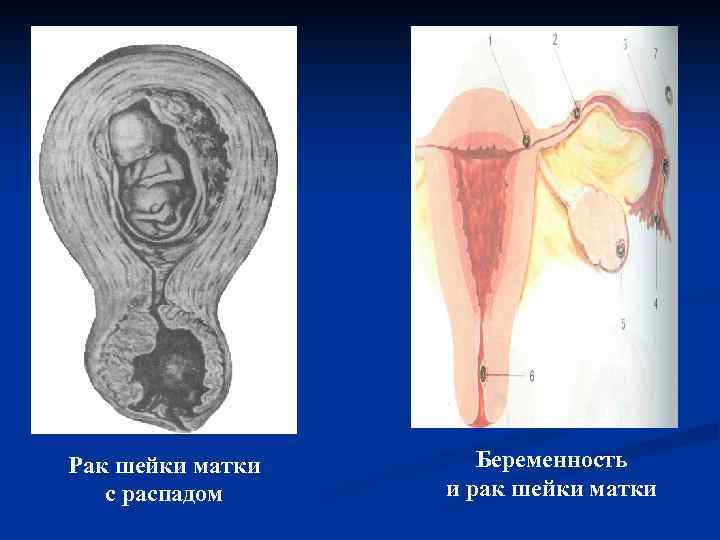
Рак шейки матки Беременность с распадом и рак шейки матки

Ø При механической травме восстанавливают нарушенную целостность тканей. Ø При повреждении венозных сплетений кровотечение останавливают обкалывающими швами или перевязкой вен.

Причины кровотечений в первой половине беременности, связанные с патологией плодного яйца n выкидыши (аборты) ранних и поздних сроков n внематочная (эктопическая беременность) n трофобластическая болезнь (пузырный занос, хорионэпителиома)

ВНЕМАТОЧНАЯ БЕРЕМЕННОСТЬ беременность, при которой оплодотворенное яйцо прививается не в полости матки, а за ее пределами. Частота 1– 13% Внематочная беременность является одной из причин материнской смертности.

Классификация внематочной беременности по локализации плодного яйца Ø трубная – в абсолютном большинстве случаев (99, 5%) имплантация оплодотворенного яйца происходит в одном из отделов маточной трубы: в ампулярном – 43%, истмическом – 54%, интерстициальном – 3% Ø яичниковая – 0, 1 – 0, 2% Ø брюшная беременность – 0, 3% Ø беременность в рудиментарном роге матки – 0, 5% Ø шеечная беременность – 0, 01%
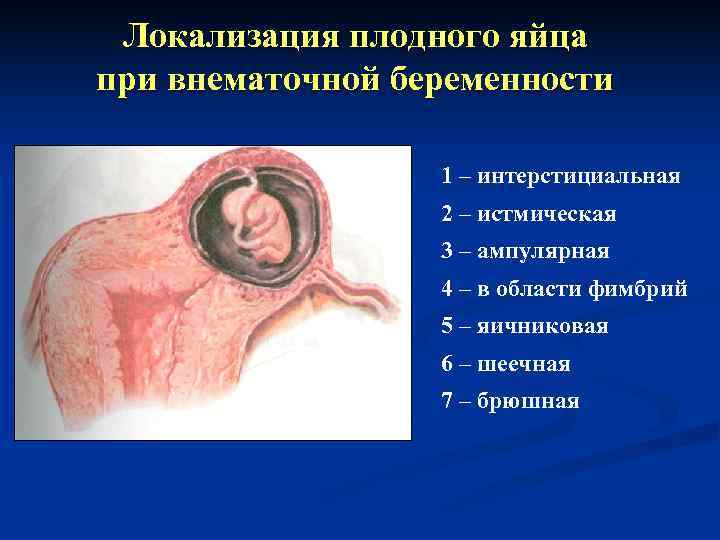
Локализация плодного яйца при внематочной беременности 1 – интерстициальная 2 – истмическая 3 – ампулярная 4 – в области фимбрий 5 – яичниковая 6 – шеечная 7 – брюшная

Факторы, способствующие внематочной беременности n воспалительные заболевания половых органов n реконструктивно-пластические операции на маточных трубах n экстакорпоральное оплодотворение n опухоли и опухолевидные образования матки и придатков n эндометриоз n половой инфантилизм n аномалии положения и развития половых органов n нарушения миграции плодного яйца n повышенная протеолитическая активность трофобласта n эндокринные расстройства

Диагностика внематочной беременности n анамнез n жалобы больной n данные бимануального исследования n УЗИ трансвагинальное и трансабдоминальное n определение ХГ n кульдоцентез n лапароскопия n выскабливание слизистой оболочки с последующим гистологическим исследованием, если женщина не заинтересована в беременности

Прогрессирующая трубная беременность Ø задержка менструации Ø тошнота, рвота, извращение аппетита Ø нагрубание молочных желез Ø выделение молозива из сосков при надавливании Ø цианоз слизистой оболочки влагалища Ø увеличение и размягчение матки соответственно сроку беременности лишь в первые недели, затем ее рост отстает от предполагаемого срока беременности Ø форма матки практически не изменяется Ø при пальпации матка не сокращается Ø в области левых или правых придатков можно определить опухолевидное образование, иногда с пульсацией сосудов Ø положительные биологические реакции на беременность
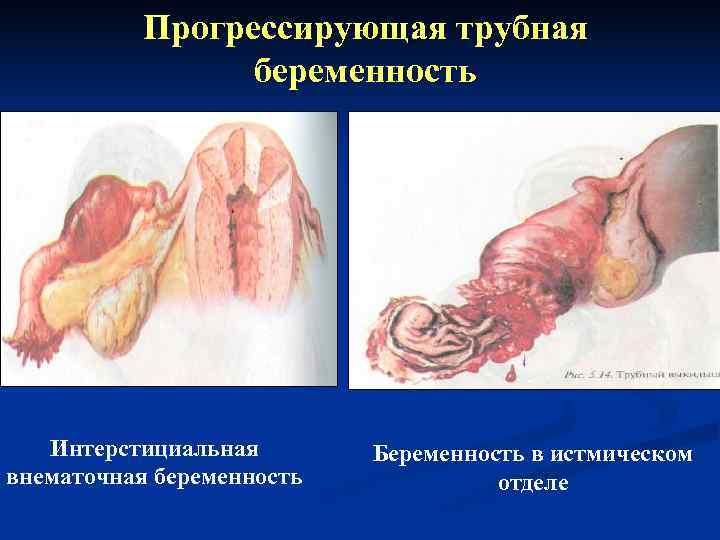
Прогрессирующая трубная беременность Интерстициальная Беременность в истмическом внематочная беременность отделе

Трубная беременность чаще всего прерывается в сроки 4 – 6 нед. по типу разрыва маточной трубы или трубного аборта.

Нарушение внематочной беременности по типу разрыва трубы n головокружение, слабость, обмороки n рвота n задержка менструации n внезапные сильные боли в нижних отделах живота, иррадиирующие в задний проход и ногу n боли в одной из подвздошных областей с возможной иррадиацией в плечо или под лопатку (френикус-симптом) n чувство давления на прямую кишку

n бледность кожных покровов, цианоз губ, холодный пот, частый пульс, снижение АД n живот вздут, болезнен при пальпации, больше на стороне разорвавшейся трубы, однако симптомы раздражения брюшины слабоположительны n тяжелый постгеморрагический коллапс n температура тела нормальная n цианоз слизистых оболочек n кровянистых выделений нет или небольшие темно-коричневые выделения

n несколько увеличенная, размягченная матка, "плавающая" при смещении n задний свод влагалища уплощен или даже выпячен n при попытке смещения шейки матки кпереди отмечается резкая болезненность и болезненность заднего свода влагалища ("крик Дугласа") n в области придатков пальпируется пастозность или опухолевидное образование n часто болезненность и напряжение брюшной стенки затрудняют двуручное исследование

Нарушение внематочной беременности по типу трубного выкидыша n протекает менее остро и сопровождается пестрой клинической картиной n часто протекает длительно, при общем удовлетворительном состоянии больной n задержка менструаций на 7 -10 дней n схваткообразные боли внизу живота, постепенно усиливающиеся, иногда сопровождающиеся обморочным состоянием n боли усиливаются при физическом напряжении, половом сношении, акте дефекации

n через 2 -3 дня после начала болей появляются мажущие кровянистые выделения из половых путей, которые с небольшими перерывами могут продолжаться 2 -3 нед n характерный симптом трубного выкидыша – прогрессирующая анемия n при длительном течении заболевание может образоваться перитубарная или заматочная гематома, в некоторых случаях заболевание осложняется нагноением n со стороны половых органов наблюдаются такие же изменения, как при разрыве маточной трубы n при значительном внутреннем кровотечении могут появиться френикус-симптом и картина шока
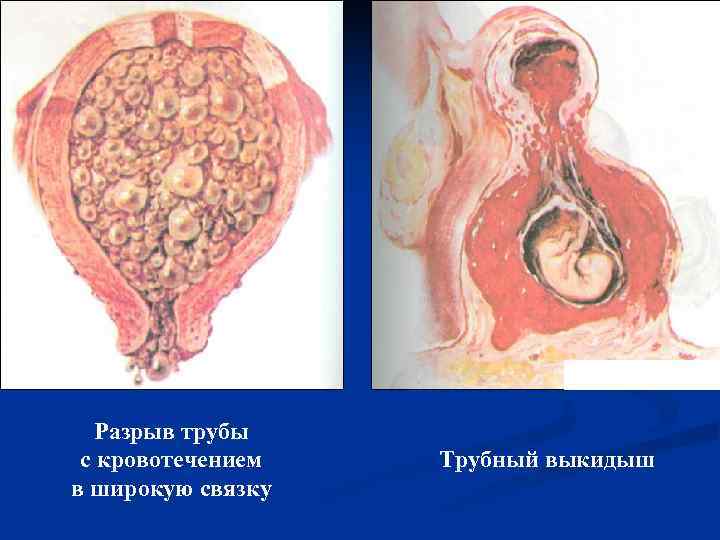
Разрыв трубы с кровотечением Трубный выкидыш в широкую связку

Яичниковая беременность чаще прерывается на 6 – 8 неделе по типу разрыва плодовместилища Клиническая картина: Ø кровотечение в брюшную полость, т. е. симптомы внутреннего кровотечения Ø геморрагический шок Ø явления перитонита

Брюшная беременность n Прерывается в ранние сроки, в редких случаях может донашиваться до срока родов с извлечением живого ребенка при чревосечении. n Может быть первичной, когда плодное яйцо сразу начинает развиваться в брюшной полости, имплантируясь на брыжейке кишок, на широкой маточной связке или в любом другом отделе. n Однако чаще является вторичной, когда плодное яйцо продолжает развиваться в брюшной полости после трубного аборта. n Прерывается брюшная беременность по типу разрыва капсулы плодовместилища с обильным внутренним кровотечением и шоком.

Большую опасность представляет беременность, развивающаяся в добавочном роге матки: условия для развития плодного яйца лучше, чем в трубе, беременность обычно прерывается в более поздние сроки (16 – 20 нед. ), что сопровождается обильным внутренним кровотечением и шоком.

Шеечная беременность как правило, прерывается в I половине беременности. Клиническая картина: n схваткообразные боли в пояснице n затрудненное мочеиспускание n безболезненное кровотечение n значительное увеличение шейки матки – «бочкообразный вид» – иногда шейка матки по величине больше тела матки n растяжение и эксцентричное расположение наружного зева шейки матки

ТРОФОБЛАСТИЧЕСКАЯ БОЛЕЗНЬ Гестационная трофобластическая болезнь характеризуется пролиферативными изменениями ткани хориона, что приводит к повышенному выделению хорионического гонадотропина (в 50 – 100 раз выше нормы). При заболевании ворсин хориона часто образуются тека-лютеиновые кисты, которые подвергаются обратному развитию после удаления очага заболевания.

ПУЗЫРНЫЙ ЗАНОС заболевание, при котором происходит перерождение ворсин хориона и превращение их в гроздьевидные образования, состоящие из прозрачных пузырьков, заполненных светлой жидкостью, содержащей альбумин и муцин.

Этиология пузырного заноса n хромосомные нарушения n вирусные инфекции n недостаточность эстрогенов n снижение иммунитета

Полный пузырный занос развивается до 12 нед. беременности, поражается весь хорион, эмбрион гибнет и рассасывается Частичный пузырный занос развивается после 12 нед. беременности, повреждается лишь часть ворсин хориона Инвазивный (деструирующий) пузырный занос характеризуется проникновением пузырьков в толщу стенки матки.

Клиника полного пузырного заноса Ø Задержка менструации, появление сомнительных признаков беременности. Ø В I триместре возникает маточное кровотечение различного характера и интенсивности. Иногда вместе с кровью выделяются пузырьки. Ø Отсутствуют достоверные признаки беременности. Ø При УЗИ в матке выявляют только мелко- кистозную ткань в отсутствии плода.

Ø Увеличение матки не соответствует сроку беременности, что связано с большими размерами ворсин, скоплением крови между ними и стенкой матки. Ø В I триместре беременности могут появляться признаки гестоза в виде артериальной гипертензии, протеинурии, однако эклампсия встречается редко. Ø В 50% наблюдений определяются тека- лютеиновые кисты яичников. Лечение заключается в удалении пузырного заноса из матки с помощью кюретки и вакуум-экскохлеатора.
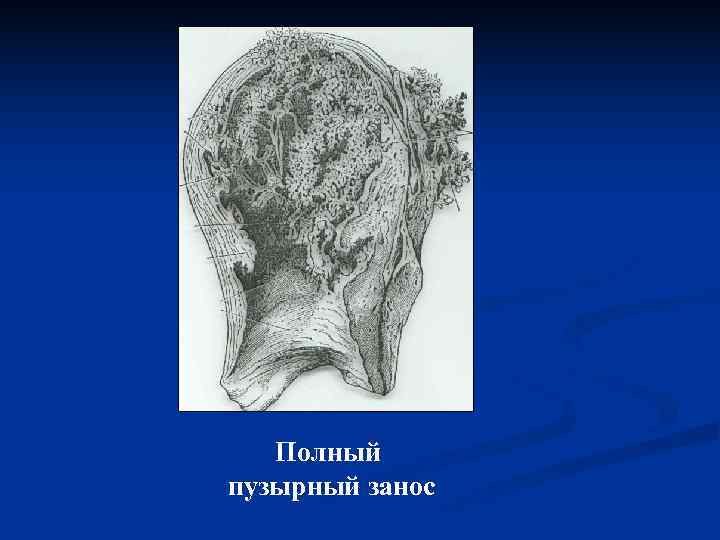
Полный пузырный занос
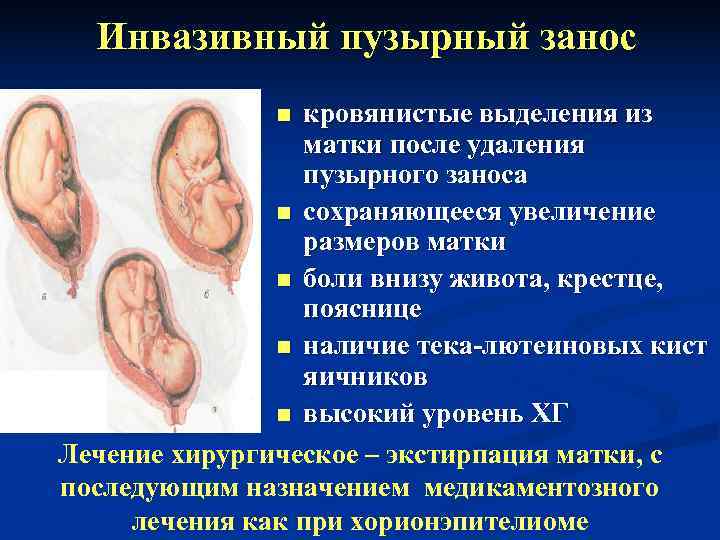
Инвазивный пузырный занос n кровянистые выделения из матки после удаления пузырного заноса n сохраняющееся увеличение размеров матки n боли внизу живота, крестце, пояснице n наличие тека-лютеиновых кист яичников n высокий уровень ХГ Лечение хирургическое – экстирпация матки, с последующим назначением медикаментозного лечения как при хорионэпителиоме

Хориокарцинома (хорионэпителиома) опухоль, происходящая из эпителиальных клеток ворсин хориона, чаще локализуется в теле матки, реже – в области патологической имплантации (в маточной трубе, яичнике или брюшной полости), имеет различную величину и синевато-багровый цвет. Рост опухоли может быть экзофитным или эндофитным. В матке иногда образуется несколько очагов хориокарциномы. Опухоль метастазирует во влагалище, кишечник, легкие, печень, мозг.

Клиника хорионэпителиомы n кровянистые выделения вначале умеренные, затем усиливаются; источником наружного кровотечения могут быть метастазы опухоли во влагалище n стенки влагалища и шейки матки цианотичны n матка увеличена n у 50% появляются тека-лютеиновые кисты n молочные железы могут быть увеличены, из них может выделяться молозиво, ареолы пигментированы

n анемия, как следствие маточных кровотечений и интоксикации n повышение температуры n при поражении легких появляется кашель с мокротой, боли в груди n при метастазах в мозг – боли и другая неврологическая симптоматика n поражение органов пищеварения – тошнота, рвота, боли, кровотечения Лечение может быть оперативное, лучевая терапия, противоопухолевые препараты.
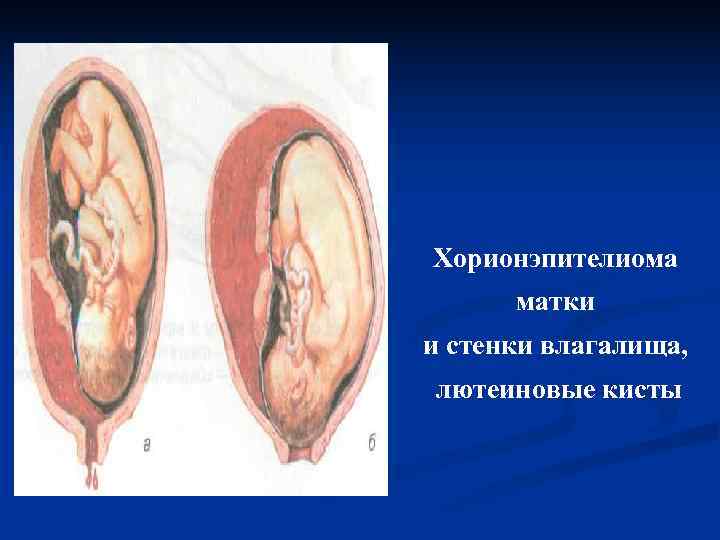
Хорионэпителиома матки и стенки влагалища, лютеиновые кисты

Предлежание плаценты (placenta praevia) прикрепление плаценты в области нижнего сегмента матки с частичным или полным перекрытием ею внутреннего зева шейки матки Частота составляет 0, 5% (0, 2 – 0, 8%) к общему числу родов. В зависимости от вида предлежания частота варьирует в широких пределах.

Классификация 1. Полное или центральное предлежание плаценты (placenta praevia centralis s totalis), когда внутренний зев полностью прикрыт плацентарной тканью – 20 -35% 2. Неполное или частичное предлежание плаценты: Ø боковое (placenta praevia lateralis s partialis) – плацента закрывает 2/3 внутреннего зева – 20 -35% Ø краевое (placenta praevia marginalis) – возле внутреннего зева определяется лишь край плаценты – 30 -60% 3. Низкое прикрепление плаценты – она локализуется в области нижнего сегмента на расстоянии менее 7 см от внутреннего зева, но ее край не доходит до внутреннего зева.
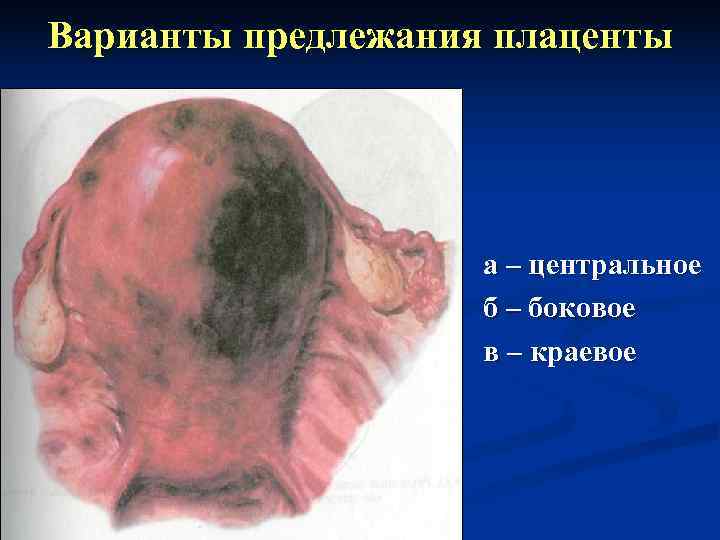
Варианты предлежания плаценты а – центральное б – боковое в – краевое

Факторы риска n воспалительные заболевания эндометрия n аборты n многократные роды n субмукозные миомы матки n наличие рубца на матке n аномалии развития половых органов n генитальный инфантилизм n действие на эндометрий химических препаратов n хронические интоксикации n снижение протеолитической активность хориона

Клиника 1. Кровотечение – основной симптом n наружное, ретроплацентарная гематома не образуется n повторяющееся n не сопровождается болевыми ощущениями n появляется спонтанно (чаще ночью, на фоне полного покоя) или при физической нагрузке n возникает на фоне нормального тонуса матки n тяжесть состояния женщины соответствует объему наружной кровопотери

2. Хроническая анемия у женщины. 3. Развитие гипотензивного синдрома у женщины 4. Хроническая внутриутробная гипоксия плода и задержка роста внутриутробного плода. 5. Неправильные положения плода (косое, поперечное), тазовое предлежание, задний вид при головном предлежании. 6. Предлежащая часть плода находится высоко над входом в малый таз. 7. Пальпаторно может ощущаться тестоватость в нижних отделах матки. 8. Пульсация сосудов при аускультации.

Тактика ведения беременности n госпитализация n строгий постельный режим n седативные средства (пустырник, валериана, сибазон, реланиум, ) n спазмолитики (но-шпа, папаверин, баралгин, спазмалгон) n антианемические средства (препараты железа, витамины) n нормализация маточно-плацентарного кровотока (реополиглюкин, реоглюман, сигетин) n профилактика СДР плода по показаниям до 32 -33 недель беременности (дексаметазон, преднизолон) n обильное кровотечение – более 250 мл – экстренное кесарево сечение по жизненным показаниям независимо от срока беременности

Тактика ведения родов n Полное предлежание плаценты является абсолютным показанием к кесареву сечению. n Родоразрешение через естественные родовые пути допустимо при кровопотере не более 250 мл, при неполном предлежании плаценты, хорошей родовой деятельности и достаточной степени открытия шейки матки (5 -6 см), дающей возможность определить вариант предлежания и произвести амниотомию. n Показанием для экстирпации матки является сочетание предлежания и истинного приращения плаценты, вовлечение в процесс слизистой шейки матки, продолжающееся кровотечение (более 1500 мл), осложненное ДВС-синдромом и геморрагическим шоком.

Преждевременная отслойка нормально расположенной плаценты отслойка, которая происходит до рождения плода – во время беременности или в I –II периодах родов. I. В зависимости от степени (площади) отслойка может быть полной или частичной (прогрессирующей и непрогрессирующей). II. По степени тяжести клинической картины: n легкая n средней тяжести (отслойка 1/4 поверхности плаценты) n тяжелая (отслойка более 2/3 плаценты, острая плацентарная недостаточность)

III. В зависимости от вида кровотечения различают три его формы: n наружное кровотечение, при котором наблюдается выделение крови из влагалища n внутреннее, или скрытое, кровотечение, при котором кровь располагается между плацентой и стенкой матки (ретроплацентарная гематома) с развитием маточно-плацентарной апоплексии или матки Кувелера n комбинированное, или смешанное, кровотечение, при котором кровотечение частично видимое и частично скрытое

Частичная отслойка Полная отслойка плаценты с образованием с наружным ретроплацентарной гематомы, кровотечением внутреннее кровотечение

Матка Кувелера

Факторы риска n патология сосудов маточно-плацентарного комплекса, в результате которой спиральные артерии становятся хрупкими, теряют эластичность: поздние гестозы, АГ, сахарный диабет, гломерулонефрит, васкулопатии n дефицит фолиевой кислоты в организме матери n переношенная беременность n воспалительные процессы матки n подслизистая миома n аномалии развития матки n многоплодие, многоводие, крупный плод n повторнородящие женщины

Клиника n маточное кровотечение (всегда внутреннее и не всегда наружное) n повышенный тонус матки (гипертонус) n болезненность матки n острая гипоксия или гибель плода n гиповолемия различной степени n геморрагический шок, коагулопатия n околоплодные воды окрашены кровью

Акушерская тактика n При незначительной кровопотере, общем хорошем состоянии беременной возможно консервативное ведение с тщательным наблюдением, предоставлением покоя, введением спазмолитических средств, дезагрегантов, поливитаминов, антианемических препаратов, переливания СЗП и эритроцитарной массы по показаниям. n При выраженной клинической картине преждевременной отслойки нормально расположенной плаценты необходимо родоразрешение путем кесарева сечения, которое в данном случае является операцией выбора, даже при наличии мертвого плода.

n Во втором периоде родов проводят срочное родоразрешение путем наложения акушерских щипцов или извлечение плода за тазовый конец. В случае внутриутробной смерти плода производят краниотомию. Показания для экстирпации матки: n сочетание матки Кувелера с гипотоническим кровотечением n прогрессирование ДВС-синдрома на фоне проводимой терапии n кровопотеря более 1, 5% от массы тела женщины n кровотечение после кесарева сечения, проведенного ввиду отслойки плаценты

