Кровотечения в последовом и раннем





















































 Кровотечения в последовом и раннем послеродовом периодах Кафедра акушерства и гинекологии БГМУ Зам. зав. кафедрой по учебно-методической работе кандидат мед. наук, доцент Наталья Станиславовна Акулич
Кровотечения в последовом и раннем послеродовом периодах Кафедра акушерства и гинекологии БГМУ Зам. зав. кафедрой по учебно-методической работе кандидат мед. наук, доцент Наталья Станиславовна Акулич
 Причины кровотечения в последовом и раннем послеродовом периодах vнарушение отделения плаценты и выделения последа из матки в последовом периоде и задержка части последа в полости матки в послеродовом периоде vгипотония и атония матки vнаследственные или приобретенные дефекты гемостаза vразрывы матки и мягких тканей родовых путей
Причины кровотечения в последовом и раннем послеродовом периодах vнарушение отделения плаценты и выделения последа из матки в последовом периоде и задержка части последа в полости матки в послеродовом периоде vгипотония и атония матки vнаследственные или приобретенные дефекты гемостаза vразрывы матки и мягких тканей родовых путей
 Причины нарушения отделения плаценты и выделения последа из матки Ø гипотония матки Ø частичное или полное плотное прикрепление плаценты Ø приращение плаценты Ø аномалии строения и расположения плаценты (прикрепление в нижнем маточном сегменте, углах матки) Ø ущемление отделившегося последа в матке
Причины нарушения отделения плаценты и выделения последа из матки Ø гипотония матки Ø частичное или полное плотное прикрепление плаценты Ø приращение плаценты Ø аномалии строения и расположения плаценты (прикрепление в нижнем маточном сегменте, углах матки) Ø ущемление отделившегося последа в матке
 ПРИ ГИПОТОНИИ МАТКИ в связи с недостаточной сократительной способностью миометрия плацента не отделяется от плацентарной площадки. Снижение сократительной способности миометрия может быть врожденным или приобретенным. При гипотонии матки последовые схватки слабые или отсутствуют длительное время после рождения плода. Последовой период характеризуется затяжным течением.
ПРИ ГИПОТОНИИ МАТКИ в связи с недостаточной сократительной способностью миометрия плацента не отделяется от плацентарной площадки. Снижение сократительной способности миометрия может быть врожденным или приобретенным. При гипотонии матки последовые схватки слабые или отсутствуют длительное время после рождения плода. Последовой период характеризуется затяжным течением.
 Виды патологического прикрепления плаценты плотное прикрепление (placenta adhaerens) истинное приращение, т. е. врастание (placenta accrete – increta, percreta)
Виды патологического прикрепления плаценты плотное прикрепление (placenta adhaerens) истинное приращение, т. е. врастание (placenta accrete – increta, percreta)
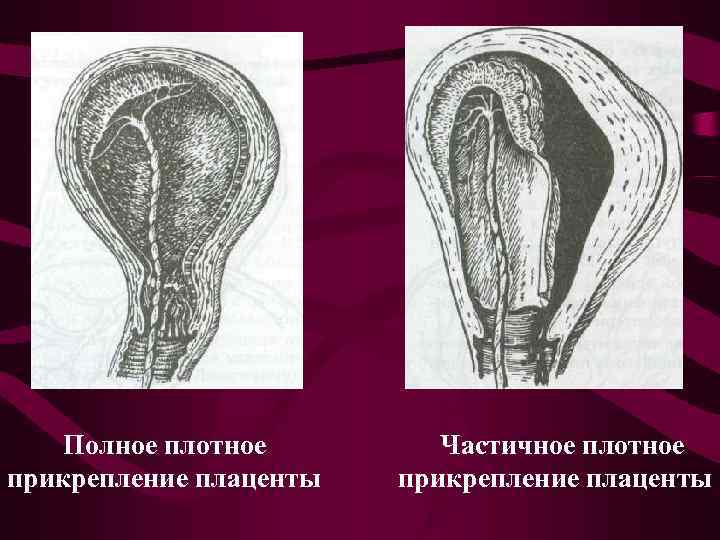
 Плотное прикрепление плаценты возникает при наличии патологического изменения губчатого слоя децидуальной оболочки, в котором при физиологических родах происходит отделение плаценты от стенки матки. Плотное прикрепление плаценты может быть полным или частичным
Плотное прикрепление плаценты возникает при наличии патологического изменения губчатого слоя децидуальной оболочки, в котором при физиологических родах происходит отделение плаценты от стенки матки. Плотное прикрепление плаценты может быть полным или частичным
 Нарушение отделения плаценты при ее частичном отделении от плацентарной площадки независимо от этиологического фактора является причиной кровотечения, если доля плаценты отделилась, а остальная часть еще прикреплена к стенке матки
Нарушение отделения плаценты при ее частичном отделении от плацентарной площадки независимо от этиологического фактора является причиной кровотечения, если доля плаценты отделилась, а остальная часть еще прикреплена к стенке матки
 При частичном отделении плаценты и задержке последа не наступает полного сокращения маточной мускулатуры. Разорванные маточно плацентарные сосуды плацентарной площадки в области отделившейся части плаценты остаются открытыми, вследствие чего начинается кровотечение.
При частичном отделении плаценты и задержке последа не наступает полного сокращения маточной мускулатуры. Разорванные маточно плацентарные сосуды плацентарной площадки в области отделившейся части плаценты остаются открытыми, вследствие чего начинается кровотечение.
 Полное плотное Частичное плотное прикрепление плаценты
Полное плотное Частичное плотное прикрепление плаценты
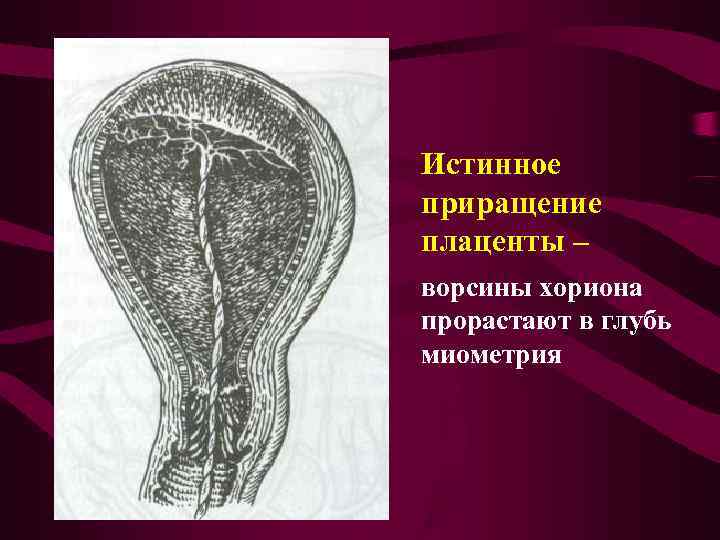
 В некоторых случаях изменение децидуальной оболочки выражено настолько значительно, что компактный слой неразвит, губчатый и базальный слои атрофируются. В этих условиях один или более кателидонов плаценты непосредственно прилежат к мышечному слою матки или иногда проникают в его толщу – истинное приращение плаценты
В некоторых случаях изменение децидуальной оболочки выражено настолько значительно, что компактный слой неразвит, губчатый и базальный слои атрофируются. В этих условиях один или более кателидонов плаценты непосредственно прилежат к мышечному слою матки или иногда проникают в его толщу – истинное приращение плаценты
 В зависимости от степени врастания ворсин в мышечную оболочку матки различают: • placenta increta, когда она прорастает мышечный слой • placenta percreta – прорастание ворсинами всей толщи мышцы и серозного слоя матки.
В зависимости от степени врастания ворсин в мышечную оболочку матки различают: • placenta increta, когда она прорастает мышечный слой • placenta percreta – прорастание ворсинами всей толщи мышцы и серозного слоя матки.
 Истинное приращение плаценты – ворсины хориона прорастают в глубь миометрия
Истинное приращение плаценты – ворсины хориона прорастают в глубь миометрия
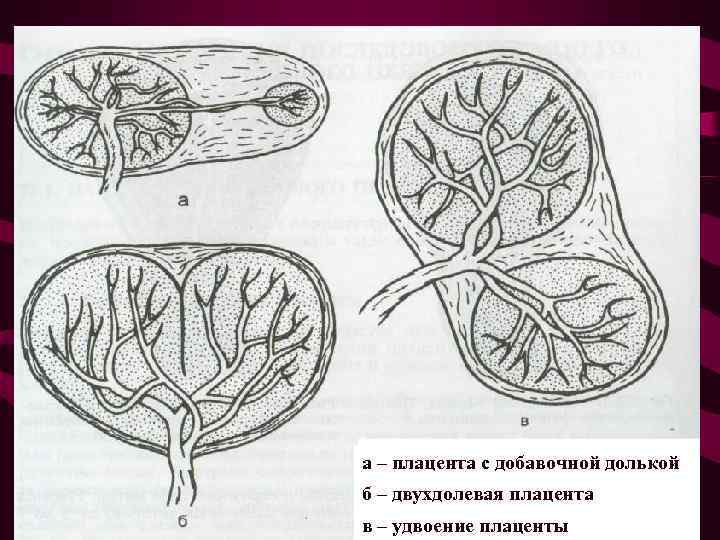
 При большой площади прикрепления плаценты, незначительная толщина ее препятствует физиологическому отделению от стенок матки. Такие аномальные плаценты, как лопастные, раздельные, двухдолевые или имеющие добавочные дольки, отделяются от стенок матки с затруднениями, особенно при гипотонии матки.
При большой площади прикрепления плаценты, незначительная толщина ее препятствует физиологическому отделению от стенок матки. Такие аномальные плаценты, как лопастные, раздельные, двухдолевые или имеющие добавочные дольки, отделяются от стенок матки с затруднениями, особенно при гипотонии матки.
 а – плацента с добавочной долькой б – двухдолевая плацента в – удвоение плаценты
а – плацента с добавочной долькой б – двухдолевая плацента в – удвоение плаценты
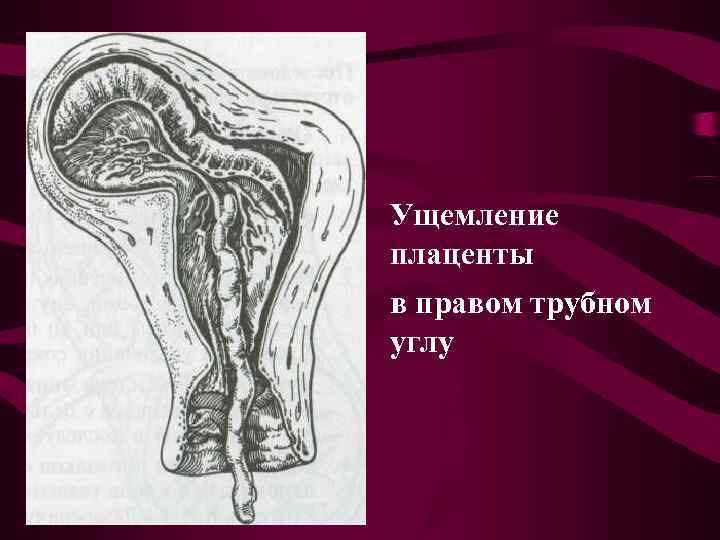
 Причины нарушения выделения последа • дискоординация сокращений различных отделов матки и ущемление отделившейся плаценты • грубый контроль за отделением плаценты • грубый массаж матки • попытки выжимания последа по Креде– Лазаревичу при отсутствии признаков отделения плаценты • влечение за пуповину • преждевременное сдавление матки рукой • введение больших доз утеротонических препаратов
Причины нарушения выделения последа • дискоординация сокращений различных отделов матки и ущемление отделившейся плаценты • грубый контроль за отделением плаценты • грубый массаж матки • попытки выжимания последа по Креде– Лазаревичу при отсутствии признаков отделения плаценты • влечение за пуповину • преждевременное сдавление матки рукой • введение больших доз утеротонических препаратов
 Ущемление плаценты в правом трубном углу
Ущемление плаценты в правом трубном углу
 Клиника при нарушении отделения плаценты и выделения последа Ø кровь жидкая, с примесью сгустков Ø вытекает не струей, а толчками, временно приостанавливаясь Ø выделения усиливаются применении наружных методов определения отделения плаценты Ø при наружном исследовании матки признаки отделения последа отсутствуют Ø дно матки находится на уровне пупка или выше, отклоняясь при этом вправо Ø общее состояние роженицы определяется степенью кровопотери и может быстро меняться Ø при отсутствии своевременной помощи развивается геморрагический шок.
Клиника при нарушении отделения плаценты и выделения последа Ø кровь жидкая, с примесью сгустков Ø вытекает не струей, а толчками, временно приостанавливаясь Ø выделения усиливаются применении наружных методов определения отделения плаценты Ø при наружном исследовании матки признаки отделения последа отсутствуют Ø дно матки находится на уровне пупка или выше, отклоняясь при этом вправо Ø общее состояние роженицы определяется степенью кровопотери и может быстро меняться Ø при отсутствии своевременной помощи развивается геморрагический шок.
 Последовательность пособий при кровотечении в III периоде родов Ø Катетеризация мочевого пузыря. Ø Пункция или катетеризация локтевой вены с подключением внутривенных инфузий. Ø Введение утеротонических препаратов (окситоцин, метилэргометрин в/в капельно) для увеличения сократительной способности матки.
Последовательность пособий при кровотечении в III периоде родов Ø Катетеризация мочевого пузыря. Ø Пункция или катетеризация локтевой вены с подключением внутривенных инфузий. Ø Введение утеротонических препаратов (окситоцин, метилэргометрин в/в капельно) для увеличения сократительной способности матки.
 Ø Определение признаков отделения плаценты. Ø При положительных признаках отделения плаценты выделяют послед по одному из способов удаления отделившегося последа: Абуладзе, Гентера, Креде–Лазаревича. Ø При отсутствии признаков полного отделения последа следует все же применить прием Креде–Лазаревича, с применением наркоза, так как нельзя исключить ущемление последа в области нижнего сегмента или в одном из маточных углов.
Ø Определение признаков отделения плаценты. Ø При положительных признаках отделения плаценты выделяют послед по одному из способов удаления отделившегося последа: Абуладзе, Гентера, Креде–Лазаревича. Ø При отсутствии признаков полного отделения последа следует все же применить прием Креде–Лазаревича, с применением наркоза, так как нельзя исключить ущемление последа в области нижнего сегмента или в одном из маточных углов.
 Ø При отсутствии эффекта от применения наружных методов выделения последа необходимо произвести ручное отделение плаценты и выделение последа. Ø Кровотечение, зависящее от разрывов шейки матки, клитора, промежности и влагалища, останавливается путем немедленного их зашивания и восстановления целостности тканей. Ø При подозрении на истинное приращение плаценты необходимо прекратить попытку отделения ее и произвести удаление матки (ампутация, экстирпация матки).
Ø При отсутствии эффекта от применения наружных методов выделения последа необходимо произвести ручное отделение плаценты и выделение последа. Ø Кровотечение, зависящее от разрывов шейки матки, клитора, промежности и влагалища, останавливается путем немедленного их зашивания и восстановления целостности тканей. Ø При подозрении на истинное приращение плаценты необходимо прекратить попытку отделения ее и произвести удаление матки (ампутация, экстирпация матки).
 Метод Абуладзе Метод Креде-Лазаревича Метод Гентера
Метод Абуладзе Метод Креде-Лазаревича Метод Гентера
 Кровотечение после рождения последа нередко связано с тем, что часть его (дольки плаценты, оболочки) задержалась в матке, препятствуя ее нормальному сокращению. Причиной задержки частей последа в матке чаще всего является частичное приращение плаценты, а также чрезмерная активность ведения последового периода.
Кровотечение после рождения последа нередко связано с тем, что часть его (дольки плаценты, оболочки) задержалась в матке, препятствуя ее нормальному сокращению. Причиной задержки частей последа в матке чаще всего является частичное приращение плаценты, а также чрезмерная активность ведения последового периода.
 Акушерская тактика при наличии дефекта тканей плаценты, оболочек, рваного последа, а также сосудов, расположенных по краю плаценты и оторванных в месте их перехода на оболочки или даже при сомнении в целостности последа необходимо срочно произвести ручное обследование матки и удалить ее содержимое
Акушерская тактика при наличии дефекта тканей плаценты, оболочек, рваного последа, а также сосудов, расположенных по краю плаценты и оторванных в месте их перехода на оболочки или даже при сомнении в целостности последа необходимо срочно произвести ручное обследование матки и удалить ее содержимое
 Гипотония матки это состояние, при котором происходят значительное снижение тонуса и уменьшение сократительной способности матки. Мышцы матки при этом реагируют на различные раздражители, но степень этих реакций неадекватна силе раздражения. Гипотония – обратимое состояние.
Гипотония матки это состояние, при котором происходят значительное снижение тонуса и уменьшение сократительной способности матки. Мышцы матки при этом реагируют на различные раздражители, но степень этих реакций неадекватна силе раздражения. Гипотония – обратимое состояние.
 Атония матки это полная потеря маткой тонуса и сократительной способности. Мышцы матки не реагируют на раздражители. Наступает своеобразный "паралич" матки. Атония матки встречается чрезвычайно редко, но она может быть источником массивного кровотечения.
Атония матки это полная потеря маткой тонуса и сократительной способности. Мышцы матки не реагируют на раздражители. Наступает своеобразный "паралич" матки. Атония матки встречается чрезвычайно редко, но она может быть источником массивного кровотечения.
 Причины гипотонии и атонии матки • чрезмерно молодой или пожилой возраст рожениц • нейроэндокринная недостаточность • пороки развития матки • миома матки • дистрофические изменения мышц матки • перерастяжение матки во время беременности и родов (многоплодие, многоводие, крупный плод) • стремительные или затянувшиеся роды при слабости родовой деятельности и длительной активации окситоцином • наличие обширной плацентарной площадки, особенно в нижнем сегменте
Причины гипотонии и атонии матки • чрезмерно молодой или пожилой возраст рожениц • нейроэндокринная недостаточность • пороки развития матки • миома матки • дистрофические изменения мышц матки • перерастяжение матки во время беременности и родов (многоплодие, многоводие, крупный плод) • стремительные или затянувшиеся роды при слабости родовой деятельности и длительной активации окситоцином • наличие обширной плацентарной площадки, особенно в нижнем сегменте
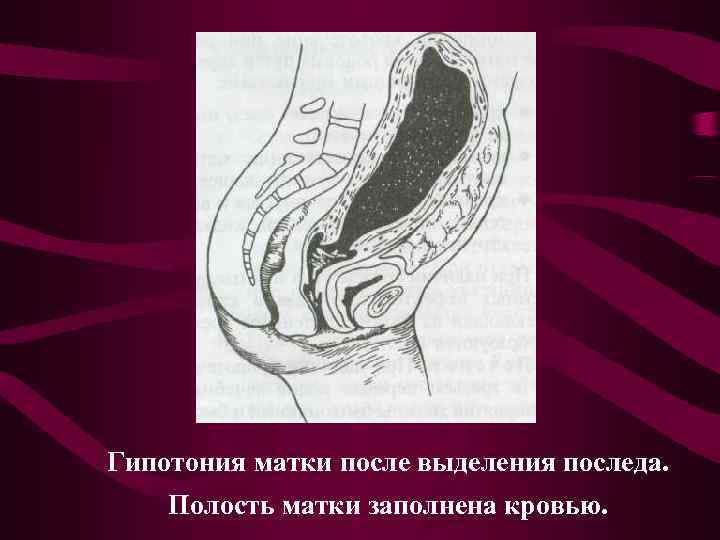
 Гипотония матки после выделения последа. Полость матки заполнена кровью.
Гипотония матки после выделения последа. Полость матки заполнена кровью.
 Клиника гипотонического кровотечения • Кровь выделяется сгустками различной величины или вытекает струей. • Кровотечение имеет волнообразный характер. • Последовые схватки редкие и короткие. • При осмотре матка дряблая, большого размера, верхняя граница ее доходит до пупка и выше. • При проведении наружного массажа матки выделяются сгустки крови, после чего тонус матки может восстанавливаться, но затем вновь возможна гипотония
Клиника гипотонического кровотечения • Кровь выделяется сгустками различной величины или вытекает струей. • Кровотечение имеет волнообразный характер. • Последовые схватки редкие и короткие. • При осмотре матка дряблая, большого размера, верхняя граница ее доходит до пупка и выше. • При проведении наружного массажа матки выделяются сгустки крови, после чего тонус матки может восстанавливаться, но затем вновь возможна гипотония
 Клиника атонического кровотечения • Матка мягкая, тестоватая, контуры ее не определяются. • Матка как бы расплывается по брюшной полости. • Дно матки доходит до мечевидного отростка. • Возникает непрерывное и обильное кровотечение. • Быстро развивается клиническая картина геморрагического шока. • Количество теряемой родильницей крови не всегда соответствует тяжести заболевания. • Клиническая картина во многом зависит от исходного состояния родильницы и от скорости кровотечения.
Клиника атонического кровотечения • Матка мягкая, тестоватая, контуры ее не определяются. • Матка как бы расплывается по брюшной полости. • Дно матки доходит до мечевидного отростка. • Возникает непрерывное и обильное кровотечение. • Быстро развивается клиническая картина геморрагического шока. • Количество теряемой родильницей крови не всегда соответствует тяжести заболевания. • Клиническая картина во многом зависит от исходного состояния родильницы и от скорости кровотечения.
 Остановка кровотечения при гипотонии матки Ø Опорожнение катетером мочевого пузыря. Ø При кровопотере, превышающей 350 мл, через переднюю брюшную стенку производят наружный массаж матки. Ø Одновременно вводят утеротонические препараты (окситоцин, метилэргометрин). Ø На нижнюю часть живота кладут пузырь со льдом.
Остановка кровотечения при гипотонии матки Ø Опорожнение катетером мочевого пузыря. Ø При кровопотере, превышающей 350 мл, через переднюю брюшную стенку производят наружный массаж матки. Ø Одновременно вводят утеротонические препараты (окситоцин, метилэргометрин). Ø На нижнюю часть живота кладут пузырь со льдом.
 Ø При продолжающемся кровотечении (более 400 мл) или при большой скорости кровотечения необходимо под наркозом произвести ручное обследование матки, во время которого удаляют ее содержимое (оболочки, сгустки крови), после чего производится наружно внутренний массаж матки на кулаке Ø При продолжающемся кровотечении, объем которого составил 1000 – 1200 мл, следует решить вопрос об оперативном лечении и удалении матки.
Ø При продолжающемся кровотечении (более 400 мл) или при большой скорости кровотечения необходимо под наркозом произвести ручное обследование матки, во время которого удаляют ее содержимое (оболочки, сгустки крови), после чего производится наружно внутренний массаж матки на кулаке Ø При продолжающемся кровотечении, объем которого составил 1000 – 1200 мл, следует решить вопрос об оперативном лечении и удалении матки.
 Хирургическое лечение v Хирургическое лечение при гипотонии матки должно проводиться на фоне интенсивной комплексной терапии с применением современного наркоза, ИВЛ. v Если операция выполнена быстро при кровопотере, не превысившей 1300– 1500 мл, а комплексная терапия позволила стабилизировать функции жизненно важных систем, можно ограничиться надвлагалищной ампутацией. v При продолжающемся кровотечении с развитием ДВС синдрома и геморрагического шока показана экстирпация матки.
Хирургическое лечение v Хирургическое лечение при гипотонии матки должно проводиться на фоне интенсивной комплексной терапии с применением современного наркоза, ИВЛ. v Если операция выполнена быстро при кровопотере, не превысившей 1300– 1500 мл, а комплексная терапия позволила стабилизировать функции жизненно важных систем, можно ограничиться надвлагалищной ампутацией. v При продолжающемся кровотечении с развитием ДВС синдрома и геморрагического шока показана экстирпация матки.
 v Во время операции следует дренировать брюшную полость. v Перевязка сосудов матки как самостоятельный хирургический метод остановки кровотечения не получил распространения. v После экстирпации матки на фоне развернутой картины ДВС синдрома возможно кровотечение из культи влагалища. Необходимо произвести перевязку внутренних подвздошных артерий. v Перспективным представляется метод остановки кровотечения путем эмболизации маточных сосудов.
v Во время операции следует дренировать брюшную полость. v Перевязка сосудов матки как самостоятельный хирургический метод остановки кровотечения не получил распространения. v После экстирпации матки на фоне развернутой картины ДВС синдрома возможно кровотечение из культи влагалища. Необходимо произвести перевязку внутренних подвздошных артерий. v Перспективным представляется метод остановки кровотечения путем эмболизации маточных сосудов.
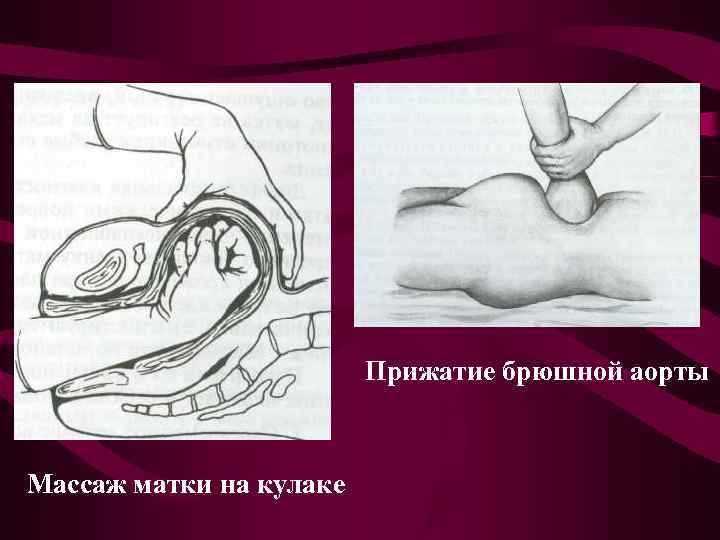
 Прижатие брюшной аорты Массаж матки на кулаке
Прижатие брюшной аорты Массаж матки на кулаке
 Геморрагический шок комплекс изменений, возникающих в ответ патологическую кровопотерю и характеризующийся развитием синдрома малого выброса, гипоперфузии тканей, полисистемной и полиорганной недостаточности. Акушерский геморрагический шок является одной из причин материнской смертности (2– 3 е место в структуре причин)
Геморрагический шок комплекс изменений, возникающих в ответ патологическую кровопотерю и характеризующийся развитием синдрома малого выброса, гипоперфузии тканей, полисистемной и полиорганной недостаточности. Акушерский геморрагический шок является одной из причин материнской смертности (2– 3 е место в структуре причин)
 Геморрагический шок развивается при кровопотере более 1 % от массы тела – 1000– 1500 мл. На фоне экстрагенитальной патологии, гестозов, слабости родовой деятельности, при неадекватном обезболивании родов симптомы шока могут появиться при меньшей кровопотере – 800– 1000 мл.
Геморрагический шок развивается при кровопотере более 1 % от массы тела – 1000– 1500 мл. На фоне экстрагенитальной патологии, гестозов, слабости родовой деятельности, при неадекватном обезболивании родов симптомы шока могут появиться при меньшей кровопотере – 800– 1000 мл.
 Причины геморрагического шока в акушерстве • преждевременная отслойка нормально расположенной и предлежащей плаценты • разрыв матки • частичное плотное прикрепление плаценты • приращение плаценты • гипотония и атония матки • эмболия околоплодными водами • наличие мертвого плода в матке
Причины геморрагического шока в акушерстве • преждевременная отслойка нормально расположенной и предлежащей плаценты • разрыв матки • частичное плотное прикрепление плаценты • приращение плаценты • гипотония и атония матки • эмболия околоплодными водами • наличие мертвого плода в матке
 Патогенез ГШ В основе патогенеза ГШ лежат изменения макро и микрогемодинамики, обусловленные гиповолемией, гипоперфузией, анемической и циркуляторной гипоксией с развитием дистрофических изменений в жизненно важных органах. Нарушение гемодинамики и тканевого метаболизма зависит от величины кровопотери и интенсивности кровотечения.
Патогенез ГШ В основе патогенеза ГШ лежат изменения макро и микрогемодинамики, обусловленные гиповолемией, гипоперфузией, анемической и циркуляторной гипоксией с развитием дистрофических изменений в жизненно важных органах. Нарушение гемодинамики и тканевого метаболизма зависит от величины кровопотери и интенсивности кровотечения.
 Изменения в органах при ГШ • в легких – шоковое легкое • в почках – шоковая почка • в печени – центролобулярный некроз • в гипофизе – с последующим возможным развитием синдрома Шихена • в плаценте – снижение кровотока • в миометрии – шоковая матка, матка Кувелера • длительнее других сохраняются функции сердечно сосудистой и нервной систем
Изменения в органах при ГШ • в легких – шоковое легкое • в почках – шоковая почка • в печени – центролобулярный некроз • в гипофизе – с последующим возможным развитием синдрома Шихена • в плаценте – снижение кровотока • в миометрии – шоковая матка, матка Кувелера • длительнее других сохраняются функции сердечно сосудистой и нервной систем
 I cтадия ГШ • Сознание сохранено • Кожный покров бледный • Тахикардия до 100 уд/мин • Снижение • АД нормальное или ОЦК 10 – 15% минималь ная артериальная гипотензия • Кровопотеря • Шоковый индекс 0, 5 и более 700 – 1300 мл или 1 – 1, 5% от • ЦВД 5 – 15 см вод. ст. массы тела • НЬ 100 г/л • Ht снижен • Олигурия • Изо или гиперкоагуляция
I cтадия ГШ • Сознание сохранено • Кожный покров бледный • Тахикардия до 100 уд/мин • Снижение • АД нормальное или ОЦК 10 – 15% минималь ная артериальная гипотензия • Кровопотеря • Шоковый индекс 0, 5 и более 700 – 1300 мл или 1 – 1, 5% от • ЦВД 5 – 15 см вод. ст. массы тела • НЬ 100 г/л • Ht снижен • Олигурия • Изо или гиперкоагуляция
 II cтадия ГШ • Сознание сохранено, беспокойство • Потливость, бледность, акроцианоз • Снижение ОЦК • Пульс до 120 уд/мин 25 – 35% • ЧДД в 1 мин 20 и более • Кровопотеря • Систолическое АД 90 – 100 мм 1300 – 1800 мл рт. ст. или 1, 5 – 3% от • Шоковый индекс до 1, 5 и более массы тела • ЦВД менее 5 см вод. ст. • НЬ 80 г/л • Ht снижен • Олигурия • Время свертывания по Ли – Уайту более 10'
II cтадия ГШ • Сознание сохранено, беспокойство • Потливость, бледность, акроцианоз • Снижение ОЦК • Пульс до 120 уд/мин 25 – 35% • ЧДД в 1 мин 20 и более • Кровопотеря • Систолическое АД 90 – 100 мм 1300 – 1800 мл рт. ст. или 1, 5 – 3% от • Шоковый индекс до 1, 5 и более массы тела • ЦВД менее 5 см вод. ст. • НЬ 80 г/л • Ht снижен • Олигурия • Время свертывания по Ли – Уайту более 10'
 III cтадия ГШ • Сознание нарушено • Резкая бледность, мраморность • Пульс 120 уд/мин • Снижение ОЦК • ЧДД более 30 в 1 мин 35% и более • Систолическое АД 60 мм рт. ст. • Кровопотеря • Шоковый индекс 2 и более 1800 мл и более • ЦВД близок к 0 или 3% от • НЬ 80 г/л и менее массы тела и более • Ht снижен • Анурия • Время свертывания по Ли – Уайту более 15'
III cтадия ГШ • Сознание нарушено • Резкая бледность, мраморность • Пульс 120 уд/мин • Снижение ОЦК • ЧДД более 30 в 1 мин 35% и более • Систолическое АД 60 мм рт. ст. • Кровопотеря • Шоковый индекс 2 и более 1800 мл и более • ЦВД близок к 0 или 3% от • НЬ 80 г/л и менее массы тела и более • Ht снижен • Анурия • Время свертывания по Ли – Уайту более 15'
 Лечение ГШ • остановка кровотечения • возмещение кровопотери и терапия ее последствий • коррекция гемостаза
Лечение ГШ • остановка кровотечения • возмещение кровопотери и терапия ее последствий • коррекция гемостаза
 v. Остановка кровотечения при ГШ должна включать в себя набор эффективных методов в соответствии с причиной, приведшей к ГШ. v. Ликвидация кровопотери осуществляется проведением инфузионной терапии. При проведении ИТ важное значение имеют скорость, объем и состав вводимых растворов.
v. Остановка кровотечения при ГШ должна включать в себя набор эффективных методов в соответствии с причиной, приведшей к ГШ. v. Ликвидация кровопотери осуществляется проведением инфузионной терапии. При проведении ИТ важное значение имеют скорость, объем и состав вводимых растворов.
 Ø Скорость инфузии коллоидных, а затем кристаллоидных растворов – до 200 мл/мин. в/в струйно Ø В первые 1 – 2 ч лечения кровопотеря должна быть возмещена в среднем на 70 % Ø В начале лечения назначают глюкокортикоидные гормоны Ø Объем инфузий зависит от величины кровопотери и исходной патологии Ø Для проведения адекватной ИТ необходимо включение в нее компонентов крови (плазма, эритроцитарная масса) и плазмозаменителей.
Ø Скорость инфузии коллоидных, а затем кристаллоидных растворов – до 200 мл/мин. в/в струйно Ø В первые 1 – 2 ч лечения кровопотеря должна быть возмещена в среднем на 70 % Ø В начале лечения назначают глюкокортикоидные гормоны Ø Объем инфузий зависит от величины кровопотери и исходной патологии Ø Для проведения адекватной ИТ необходимо включение в нее компонентов крови (плазма, эритроцитарная масса) и плазмозаменителей.
 Показания к переливанию компонентов крови • уровень гемоглобина 80 г/л и менее • число эритроцитов менее 2, 5× 109/л • гематокрит менее 0, 25
Показания к переливанию компонентов крови • уровень гемоглобина 80 г/л и менее • число эритроцитов менее 2, 5× 109/л • гематокрит менее 0, 25
 Ошибки при лечении ГШ • недостаточная оценка кровопотери на ранних этапах • поздняя диагностика ГШ • запоздалое выполнение мероприятий, направленных на обеспечение местного гемостаза • запоздалое неадекватное по объему и вводимым средствам замещение кровопотери • нерациональное соотношение между объемом введенной концентрированной крови и плазмозаменителей • несвоевременное применение стероидных гормонов и тонизирующих средств
Ошибки при лечении ГШ • недостаточная оценка кровопотери на ранних этапах • поздняя диагностика ГШ • запоздалое выполнение мероприятий, направленных на обеспечение местного гемостаза • запоздалое неадекватное по объему и вводимым средствам замещение кровопотери • нерациональное соотношение между объемом введенной концентрированной крови и плазмозаменителей • несвоевременное применение стероидных гормонов и тонизирующих средств
 ДВС - синдром сложный патологический синдром, в основе которого лежит массивное (рассеянное) свертывание крови с образованием множества микросгустков и агрегация клеток крови, эритроцитов и тромбоцитов, в результате чего блокируется кровообращение в мелких сосудах рыхлыми массами фибрина и агрегатами клеток, возникает нарушение кровообращения в жизненноважных органах
ДВС - синдром сложный патологический синдром, в основе которого лежит массивное (рассеянное) свертывание крови с образованием множества микросгустков и агрегация клеток крови, эритроцитов и тромбоцитов, в результате чего блокируется кровообращение в мелких сосудах рыхлыми массами фибрина и агрегатами клеток, возникает нарушение кровообращения в жизненноважных органах
 Причины ДВС- синдрома в акушерстве • преждевременная отслойка и предлежание плаценты • разрывы плаценты • эмболия околоплодными водами • атонические маточные кровотечения • ручное обследование полости матки • ручное отделение последа • массаж матки • антенатальная гибель плода • стимуляция родовой деятельности • плодоразрушающие операции • кесарево сечение • пузырный занос • тяжелые гестозы, эклампсия. • криминальный аборт
Причины ДВС- синдрома в акушерстве • преждевременная отслойка и предлежание плаценты • разрывы плаценты • эмболия околоплодными водами • атонические маточные кровотечения • ручное обследование полости матки • ручное отделение последа • массаж матки • антенатальная гибель плода • стимуляция родовой деятельности • плодоразрушающие операции • кесарево сечение • пузырный занос • тяжелые гестозы, эклампсия. • криминальный аборт
 Причины ДВС- синдрома в акушерстве • Острая форма ДВС-синдрома развивается в результате эмболии околоплодными водами, преждевременной отслойки плаценты, септического шока и шока другой этиологии, посттрансфузионных осложнений. • Подострая форма наблюдается при сепсисе, преэклампсии, длительной задержке мертвого плода в матке, декомпенсированных пороках сердца у беременных. • Хроническая форма развивается при тяжелых гестозах, плацентарной недостаточности, эндометрите и мастите, экстрагенитальной патологии у беременных, при первичном АФС, связанном с циркуляцией в крови волчаночного антикоагулянта.
Причины ДВС- синдрома в акушерстве • Острая форма ДВС-синдрома развивается в результате эмболии околоплодными водами, преждевременной отслойки плаценты, септического шока и шока другой этиологии, посттрансфузионных осложнений. • Подострая форма наблюдается при сепсисе, преэклампсии, длительной задержке мертвого плода в матке, декомпенсированных пороках сердца у беременных. • Хроническая форма развивается при тяжелых гестозах, плацентарной недостаточности, эндометрите и мастите, экстрагенитальной патологии у беременных, при первичном АФС, связанном с циркуляцией в крови волчаночного антикоагулянта.
 Клиника ДВС- синдрома • В фазе гиперкоагуляции, клиничкские проявления как правило, отсутствуют. Может наблюдаться гиперемия кожных покровов с цианозом, мраморность рисунка, озноб, беспокойство больной. Её можно заподозрить при появлении начальных признаков геморрагического шока. • В фазе гипокоагуляции без генерализованной активации фибринолиза наблюдается усиление кровотечения из половых путей, с раневых поверхностей, петехиальные высыпания на коже, носовые кровотечения. Изливающаяся кровь содержит рыхлые сгустки, которые быстро лизируются.
Клиника ДВС- синдрома • В фазе гиперкоагуляции, клиничкские проявления как правило, отсутствуют. Может наблюдаться гиперемия кожных покровов с цианозом, мраморность рисунка, озноб, беспокойство больной. Её можно заподозрить при появлении начальных признаков геморрагического шока. • В фазе гипокоагуляции без генерализованной активации фибринолиза наблюдается усиление кровотечения из половых путей, с раневых поверхностей, петехиальные высыпания на коже, носовые кровотечения. Изливающаяся кровь содержит рыхлые сгустки, которые быстро лизируются.
 • Фаза гипокоагуляции с генерализованным фибринолизом: выделение жидкой несвертывающейся крови; гематомы в местах инъекций; генерализованная кровоточивость мест инъекций; желудочные, носовые, почечные кровотечения; гематурия; геморрагические выпоты в серозных полостях; кровотечение из ран мягких тканей родовых путей, не останавливающееся при наложении швов; кровотечение из мест разрезов, диффузное пропитывание кровью стенки матки, труб, яичников, тазовой клетчатки. Могут присоединятся симптомы тяжелой дыхательной, почечной, печеночной недостаточности, нарушения мозгового кровообращения.
• Фаза гипокоагуляции с генерализованным фибринолизом: выделение жидкой несвертывающейся крови; гематомы в местах инъекций; генерализованная кровоточивость мест инъекций; желудочные, носовые, почечные кровотечения; гематурия; геморрагические выпоты в серозных полостях; кровотечение из ран мягких тканей родовых путей, не останавливающееся при наложении швов; кровотечение из мест разрезов, диффузное пропитывание кровью стенки матки, труб, яичников, тазовой клетчатки. Могут присоединятся симптомы тяжелой дыхательной, почечной, печеночной недостаточности, нарушения мозгового кровообращения.
 Принципы лечения ДВС – синдрома в родах и послеродовом периоде основываются на активной тактике ведения с учетом главного источника кровотечения – матки, купирования шока и его последствий и восстановлении гемостаза.
Принципы лечения ДВС – синдрома в родах и послеродовом периоде основываются на активной тактике ведения с учетом главного источника кровотечения – матки, купирования шока и его последствий и восстановлении гемостаза.
 Эмболия околоплодными водами (ЭОВ) это патологическое состояние, обусловленное попаданием амниотической жидкости в кровеносное русло роженицы, характеризующееся развитием шока и острой коагулопатией
Эмболия околоплодными водами (ЭОВ) это патологическое состояние, обусловленное попаданием амниотической жидкости в кровеносное русло роженицы, характеризующееся развитием шока и острой коагулопатией
 Пути проникновения околоплодных вод в кровь женщины: • Трансплацентарный – через дефекты плаценты • Трансцервикальный – через сосуды шейки при ее разрывах • Через межворсинчатое пространство – при преждевременной отслойке нормально расположенной плаценты, при предлежании плаценты • Через сосуды любого участка матки при нарушении их целостности – разрывы матки, операция кесарева сечения
Пути проникновения околоплодных вод в кровь женщины: • Трансплацентарный – через дефекты плаценты • Трансцервикальный – через сосуды шейки при ее разрывах • Через межворсинчатое пространство – при преждевременной отслойке нормально расположенной плаценты, при предлежании плаценты • Через сосуды любого участка матки при нарушении их целостности – разрывы матки, операция кесарева сечения
 Клиническая физиология амниотической эмболии укладывается в две главные формы: кардио пульмональный шок и коагулопатию Но нередко эти формы различаются лишь по времени и степени их проявления
Клиническая физиология амниотической эмболии укладывается в две главные формы: кардио пульмональный шок и коагулопатию Но нередко эти формы различаются лишь по времени и степени их проявления
 Формы ЭОВ • Коллаптоидная • Геморрагическая • Судорожная • Отечная
Формы ЭОВ • Коллаптоидная • Геморрагическая • Судорожная • Отечная
 ЭОВ является прогностически неблагоприятной ургентной патологией. Ее исход во многом определяется своевременным началом терапии.
ЭОВ является прогностически неблагоприятной ургентной патологией. Ее исход во многом определяется своевременным началом терапии.

