Кровотечения при беременности (4 курс).ppt
- Количество слайдов: 44

КРОВОТЕЧЕНИЯ ПРИ БЕРЕМЕННОСТИ

План лекции 1) Актуальность проблемы 2) Предлежание плаценты (ПП) 3) Преждевременная ослойка нормально расположенной плаценты (ПОНРП)

Актуальность проблемы В большинстве стран мира акушерские кровотечения занимают ведущее место в структуре причин материнской смертности, составляя в России 30%.
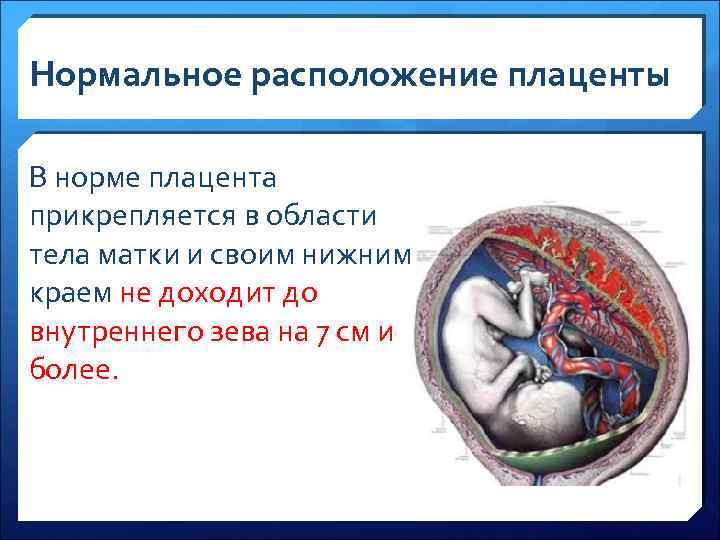
Нормальное расположение плаценты В норме плацента прикрепляется в области тела матки и своим нижним краем не доходит до внутреннего зева на 7 см и более.

Предлежание плаценты (placenta praevia) – это аномалия ее расположения, когда часть плацентарной ткани находится в нижнем сегменте матки, полностью или частично перекрывая внутренний зев. Частота ПП 0, 2 -0, 8%, в последние годы возрастает в связи с большим количеством абортов, внутриматочных вмешательств.

Причины предлежания плаценты 1) Воспалительно-дегенеративные изменения в эндометрии, вызванные: а) многократные роды; б) аборты и диагностические выскабливания полости матки; в) воспалительные заболевания эндометрия; г) истмико-цервикальная недостаточность; д) генитальный инфантилизм; е) эндокринные нарушения; ж) рубец на матке; з) аномалии развития матки; и) синдром Ашермана — внутриматочные синехии; к) миома матки 2) Позднее проявление протеолитической функции трофобласта при попадании плодного яйца в полость матки. В результате плодное яйцо смещается в область нижнего сегмента, где и прикрепляется.

Классификация предлежания плаценты u частичное (краевое – placenta praevia marginalis или боковое – placenta praevia lateralis) u центральное (плацента полностью закрывает внутренний зев) - placenta praevia centralis ! Кроме предлежания плаценты встречается её низкое расположение: плацента расположена в нижнем сегменте матки, но край находится ниже, чем 7 см от края внутреннего зева.
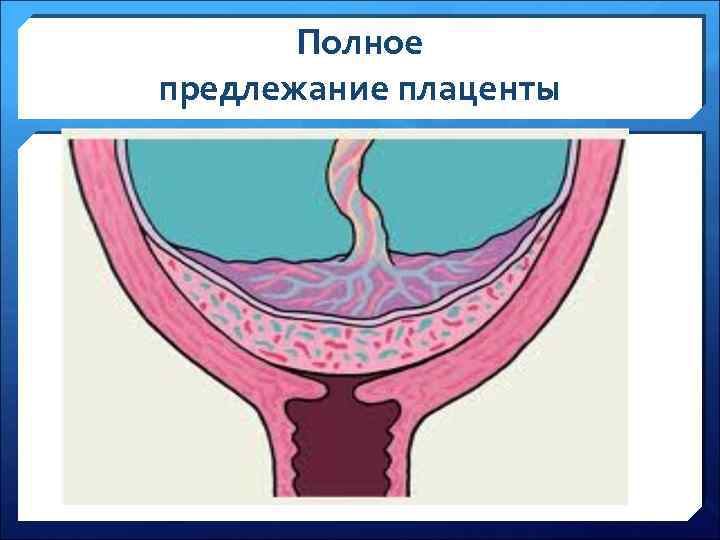
Полное предлежание плаценты
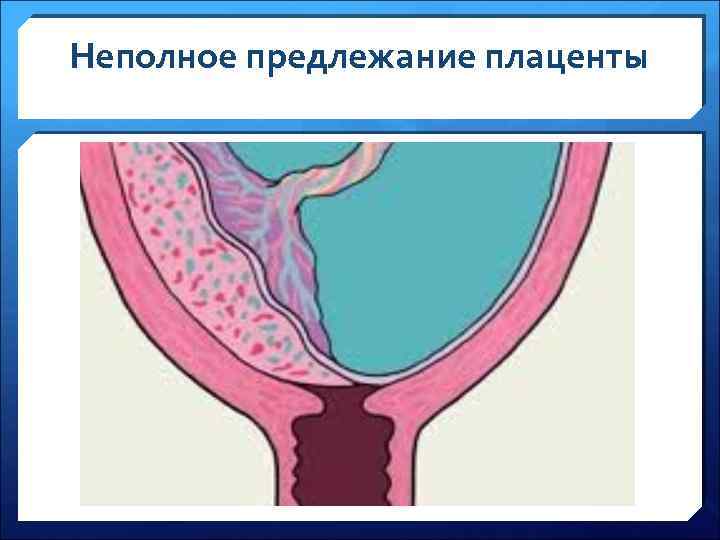
Неполное предлежание плаценты
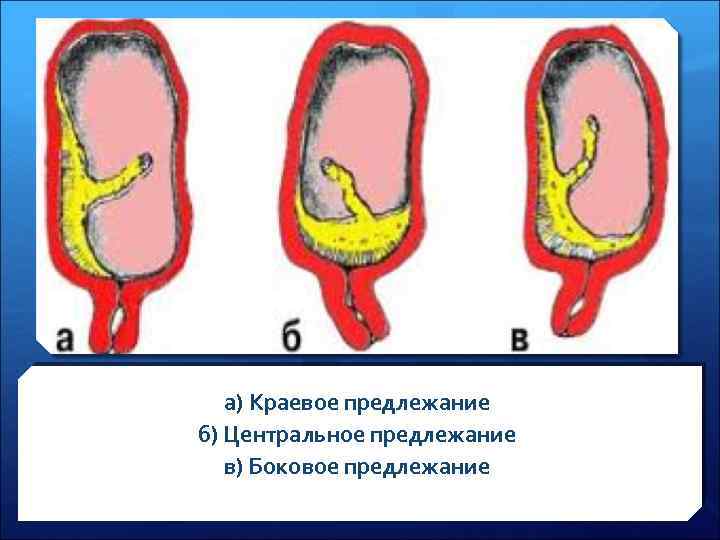
а) Краевое предлежание б) Центральное предлежание в) Боковое предлежание

Особенности классификаций Ø Указанные классификации в определенной степени условны. Ø Степень предлежания плаценты зависит от величины раскрытия шейки матки в момент исследования. Ø Наиболее правильно определять вид предлежания плаценты при раскрытии маточного зева не менее 4 -5 см. ! Следует помнить, что влагалищное исследование с целью определения отношения между краем плаценты и внутренним зевом шейки матки может вызвать обильное кровотечение.
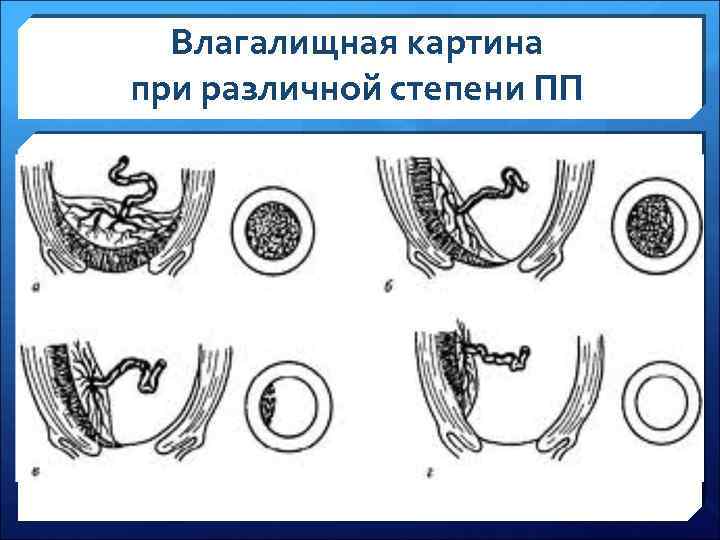
Влагалищная картина при различной степени ПП

Клиника предлежания плаценты Ø Ведущий симптом – кровотечение, которое чаще всего наблюдается в III триместре гестации или с началом родовой деятельности. Ø Чем ниже локализуется плацента, тем раньше возникает кровотечение. Ø Причина повторных кровотечений - в повторяющемся процессе отслойки, так как малоэластичная ткань плаценты не способна растягиваться по мере прогрессирования беременности или при сокращениях матки с началом родовой деятельности.

Особенности кровотечения при предлежании плаценты Ø возникает без видимой причины, часто начинается в покое, ночью ("проснулась в луже крови"), Ø всегда наружное; Ø не сопровождается болью; Ø может внезапно самостоятельно прекратиться; Ø обязательно повторяется, приводя к анемизации больной, гипоксии и гипотрофии плода.

Диагностика предлежания плаценты ü ОАГА ü Наружное исследование – высокое стояние предлежащей части плода над входом в малый таз, поперечное или косое положение плода. ü При аускультации – шум плацентарных сосудов в области нижнего сегмента матки.

Диагностика предлежания плаценты (продолжение) ü Осмотр с помощью зеркал – исключить патологию шейки матки (эрозии, полипы, рак шейки матки и др. ). При ПП шейка цианотично-багровая, гипертрофированная, тестоватой консистенции. ü Влагалищное исследование (производят только при развернутой операционной с иглой в вене!): в сводах – пастозность, препятствующая пальпации предлежащей части; за внутренним зевом - губчатая плацентарная ткань. ü УЗИ (в ранние сроки гестации может быть ПП, но затем плацента перемещается в тело матки – "миграция плаценты").
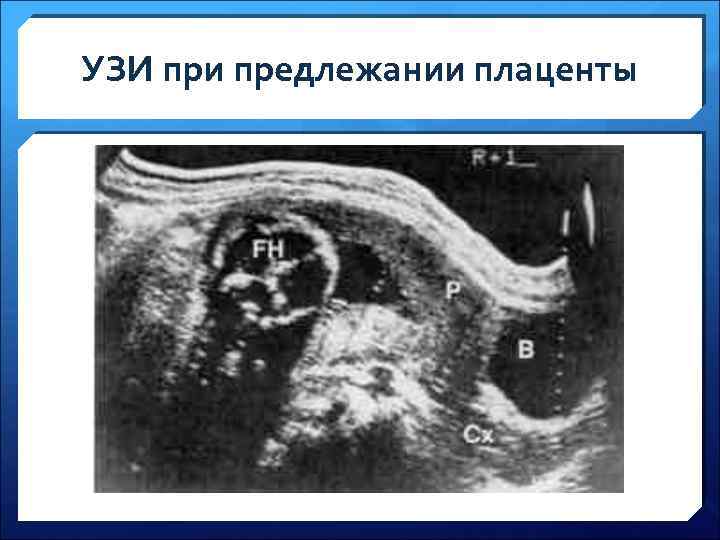
УЗИ при предлежании плаценты

Дифференциальная диагностика ü ПОНРП (выраженная боль, плод страдает сильнее); ü Патология шейки матки (кровоточащие эрозии, полипы, рак шейки матки и др. ); ü Разрыв варикозных узлов влагалища, шейки матки; ü Разрыв сосудов пуповины при ее оболочечном прикреплении.

Тактика ведения при предлежании плаценты Ø Госпитализация в акушерский стационар третьей степени риска; Ø Лечение может быть консервативным - при незначительных кровянистых выделениях и кровопотере, не вызывающей анемии. Ø Строгий постельный режим, фармакологические препараты, снимающие сокращение и снижающие тонус матки (дротаверин, но-шпа), гемостатические средства (этамзилат натрия, транексамовая кислота), проводят мероприятия по улучшению функционального состояния плода. Ø Тщательный контроль за состоянием больной и плода в динамике.

Показания для кесарева сечения при предлежании плаценты Независимо от срока гестации u Полное предлежание плаценты и начавшееся кровотечение. u Повторяющиеся кровотечения, объем которых превышает 200 мл. u. Одномоментная кровопотеря 150 мл и более. u. Сочетание небольших кровопотерь с анемией, гипотонией, гипоксией плода. u. Сочетание неполного ПП с продолжающимся кровотечением, поперечным или косым положением плода, тазовым предлежанием, крупным плодом, гипоксией плода, анатомически узким тазом, возрастом первородящей 30 лет и старше.

Условия для консервативного родоразрешения при ПП u Частичное ПП и прекращение кровотечения после вскрытия плодного пузыря; u Полная соразмерность головки плода и таза матери; u Затылочное предлежание плода; u Хорошая координированная родовая деятельность; u Отсутствие патологии, вызывающей разрывы шейки матки (крупный плод, дискоординированная родовая деятельность, переношенная беременность, старые разрывы шейки матки II-III степени, поздний возраст первородящей).

Принципы консервативного ведения родов Ø Ранняя амниотомия с предварительным введением препаратов спазмолитического действия (но-шпа, папаверина гидрохлорид, баралгин). Ø Капельное в/в введение спазмолитиков в I периоде родов (6 мл но-шпы, или 8 мл папаверина гидрохлорида, или 5 мл баралгина в 400 мл 0, 9% хлорида натрия вводят на протяжении 4 -5 час со скоростью 25 -30 кап/мин). Ø Полная готовность к интенсивной инфузионной терапии – катетер в вене, иметь запас донорской крови, плазмы, кровезаменителей. Ø Абсолютное исключение родостимуляции.

Принципы консервативного ведения родов (продолжение) u В конце II периода родов для профилактики гипотонического кровотечения в/в вводят 1, 0 мл метилэргометрина. u В III периоде родов активная тактика – ручное отделение последа и тщательное обследование стенок матки (может быть разрыв). u В послеродовом периоде в течение 2 -6 час вводят утеротонические средства (в/в капельно 5 -10 ЕД окситоцина в 300 -500 мл раствора кристаллоидов), следят за состоянием свертывающей с истемой крови, проводят профилактику и лечение ДВС синдрома. u При развитии гипотонического кровотечения и отсутствии эффекта о проводимой консервативной терапии показана экстирпация матки без придатков.
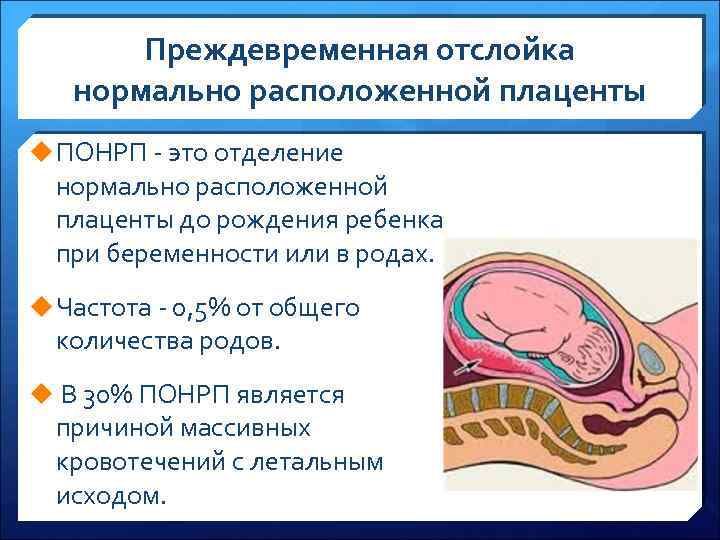
Преждевременная отслойка нормально расположенной плаценты u ПОНРП - это отделение нормально расположенной плаценты до рождения ребенка при беременности или в родах. u Частота - 0, 5% от общего количества родов. u В 30% ПОНРП является причиной массивных кровотечений с летальным исходом.

Причины ПОНРП Первая группа факторов: u. ЭГП: заболевания с повышением или понижением артериального давления, пороки сердца, заболевания почек, сахарный диабет, заболевания щитовидной железы, заболевания коры надпочечников; несовместимость крови матери и плода по резус-фактору или по группе крови; антифосфолипидный синдром; системная красная волчанка; заболевания крови; осложнение беременности – гестоз. u. ОАГА: хронический эндометрит; аборты; ЛДВ полости матки, пороки развития матки; расположение плаценты в проекции миоматозного узла.

Причины ПОНРП Вторая группа факторов: uперерастяжение стенок матки из-за многоводия, многоплодной беременности, наличия крупного плода; uвнезапное, быстрое и обильное излитие околоплодных вод при многоводии; uтравма (падение, удар в живот); u дискоординация родовой деятельности матки; uнеправильное применение утеротонических средств в родах.
Классификация ПОНРП u По времени: 1. При беременности, 2. В родах. u По площади: 1. Полная, 2. Частичная (неполная). u По клинике: 1. Прогрессирующая, 2. Непрогрессирующая.

Классификация ПОНРП (продолжение) По локализации: 1) Закрытая 2) Открытая По причине: 1) Насильственная (физический фактор); 2) Спонтанная (несостоятельность маточноплацентарных сосудов при гестозе, гломерулонефрите, васкулите, сахарном диабете и т. п. ).

Классификация ПОНРП (продолжение) По клиническому течению: u. Легкая – отслойка небольшого участка плаценты, незначительные кровянистые выделения из половых путей. u. Средняя – отслойка плаценты на 1/3 -1/4 поверхности, значительные кровянистые выделения. Без своевременного родоразрешения плод погибает. u. Тяжелая – отслойка более ½ площади плаценты. Быстро развиваются симптомы шока, признаки острой гипоксии или внутриутробная гибель плода.
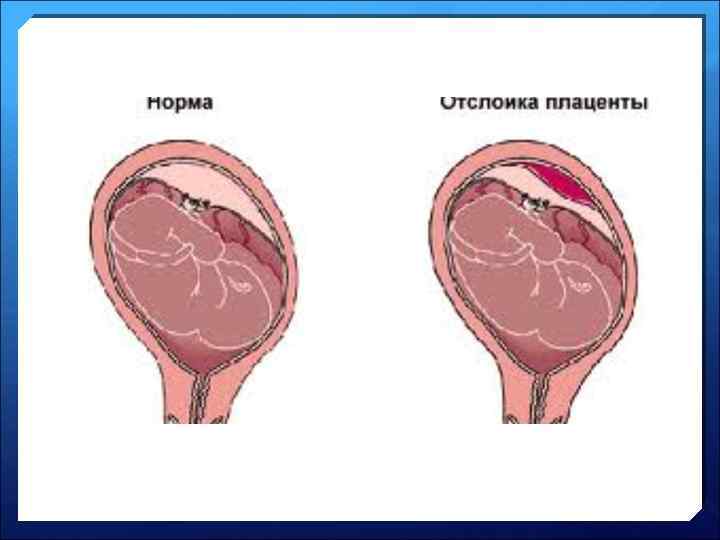

Клиника ПОНРП u В момент отслойки плаценты появляется резкая боль в животе, бледность кожных покровов, холодный пот, головокружение, нередко потеря сознания. u При наружном акушерском осмотре: матка напряжена, не расслабляется, на ее поверхности в проекции места отслойки плаценты можно пропальпировать болезненное выбухание. u Появляются (не всегда) кровянистые выделения из влагалища, обычно в небольшом количестве.

Клиника ПОНРП u Постепенно нарастает клиника внутреннего (внутриматочного) кровотечения: слабость, одышка, тахикардия, падение артериального давления. u Состояние плода прогрессивно ухудшается: кратковременная тахикардия сменяется выраженной брадикардией, аритмией, при прогрессировании отслойки плод погибает. u При тяжелой отслойке нередко возникают такие серьезные осложнения, как матка Кувелера (геморрагическое пропитывание мышцы матки кровью с развитием атонии), ДВС-синдром.

Диагностика ПОНРП u Признаки внутреннего кровотечения (частый слабого наполнения пульс, снижение АД). u Гипертонус, асимметрия матки, признаки гипоксии или гибель плода. u УЗИ – ретроплацентарная гематома (достоверный признак). u После рождения плаценты на ее материнской поверхности обнаруживают фасетку (старая отслойка) или сгусток (свежая отслойка).

Дифференциальная диагностика u. Предлежание плаценты, при котором кровь всегда алая, болевой симптом отсутствует, плод страдает только при кровотечении, осложненном шоком. u. Разрыв матки или ее рудиментарного рога. u. Внутреннее кровотечение вследствие разрыва аневризмы селезеночной артерии, печени и др.

Акушерская тактика u Консервативное ведение с целью пролонгирования беременности допустимо при непрогрессирующей ПОНРП легкой степени, незрелом плоде и удовлетворительном состоянии матери. Назначают средства, снижающие мышечный тонус матки, проводят профилактику внутриутробной гипоксии плода. !При ПОНРП нельзя применять β-миметики. u Во всех других случаях основной принцип – немедленное бережное родоразрешение. u При отсутствии родовой деятельности раннюю амниотомию не производят (снижение давления в матке может усугубить начавшуюся отслойку плаценты).

Ведение родов через естественные родовые пути при ПОНРП Допустимо только при благоприятной акушерской ситуации: uполное соответствие размеров головки плода и таза матери, u хорошая координированная родовая деятельность, uпостоянный кардиомониторный контроль за плодом, uврачебное наблюдение за женщиной, катетер в вене и полная готовность к интенсивной инфузионной терапии.

Особенности родоразрешения через естественные родовые пути при ПОНРП u. При регулярной родовой деятельности и небольшой кровопотере – ранняя амниотомия. u. В I периоде родов в/в капельное введение спазмолитиков (но-шпа, папаверина гидрохлорид, баралгин).

Особенности родоразрешения через естественные родовые пути при ПОНРП u. Абсолютное исключение родостимуляции. u. Обезболивание только ингаляционными анестетиками, другие не снимают гипертонус матки (закиснокислородный, триленовый наркоз).

Особенности родоразрешения через естественные родовые пути при ПОНРП u При тяжелой отслойке роды через естественные родовые пути возможны только при наличии условий для их немедленного завершения, т. е. в период изгнания: при нахождении головки в полости малого таза – наложить акушерские щипцы, при тазовых предлежаниях – извлечь плод за тазовый конец, при мертвом плоде – произвести плодоразрушающую операцию.

Особенности родоразрешения через естественные родовые пути при ПОНРП Независимо от метода родоразрешения III период всегда ведется активно. После рождения плода сразу же дают наркоз и производят ручное отделение последа и ревизию стенок матки.

Особенности родоразрешения через естественные родовые пути при ПОНРП u Если после удаления последа и сгустков матка не сокращается - вследствие имбибирования кровью миометрия (матка Кувелера), возникает кровотечение (гипотония матки + ДВСК), показана экстирпация матки. u В раннем послеродовом периоде – введение утеротонических средств в/в капельно 5 -10 ЕД окситоцина в 300 -500 мл раствора кристаллоидов. При гипотоническом кровотечении – экстирпация матки без придатков.

При отсутствии условий для немедленного родоразрешения через естественные родовые пути: u Производят операцию кесарева сечения на фоне интенсивной инфузионной терапии. u Если на операции обнаруживают петехии на серозном покрове матки и геморрагическое пропитывание стенок матки (матка Кувелера), гипотонию матки, повышенную кровоточивость тканей (ДВСК), производят экстирпацию матки.

При отсутствии условий для немедленного родоразрешения через естественные родовые пути: u При кровотечении из места оперативного вмешательства, обусловленного острым ДВС -синдромом, производят перевязку внутренних подвздошных артерий. u После операции больная находится на ИВЛ до стабилизации гемодинамических и гемокоагуляционных показателей.

Спасибо за внимание!
Кровотечения при беременности (4 курс).ppt