КРОВЬ_Стомат_лекция.ppt
- Количество слайдов: 71
 КРОВЬ КРОВЕТВОРЕНИЕ
КРОВЬ КРОВЕТВОРЕНИЕ
 Кровь циркулирует по кровеносным сосудам, поставляя всем органам кислород (из легких), питательные вещества (из кишечника), гормоны и др. и перенося от них к легким углекислый газ (СО 2) и к органам выделения метаболиты, подлежащие обезвреживанию и выведению. Таким образом, важнейшими функциями крови являются: • дыхательная (перенос кислорода из легких во все органы и углекислоты из органов в легкие); • трофическая (доставка органам питательных веществ); • защитная (обеспечение гуморального и клеточного иммунитета, свертывание крови при травмах); • выделительная (удаление и транспортировка в почки продуктов обмена веществ); • гомеостатическая (поддержание постоянства внутренней среды организма, в том числе иммунного гомеостаза); • регуляторная (перенос гормонов, факторов роста и других биологически активных веществ, осуществляющих регуляцию разнообразных функций).
Кровь циркулирует по кровеносным сосудам, поставляя всем органам кислород (из легких), питательные вещества (из кишечника), гормоны и др. и перенося от них к легким углекислый газ (СО 2) и к органам выделения метаболиты, подлежащие обезвреживанию и выведению. Таким образом, важнейшими функциями крови являются: • дыхательная (перенос кислорода из легких во все органы и углекислоты из органов в легкие); • трофическая (доставка органам питательных веществ); • защитная (обеспечение гуморального и клеточного иммунитета, свертывание крови при травмах); • выделительная (удаление и транспортировка в почки продуктов обмена веществ); • гомеостатическая (поддержание постоянства внутренней среды организма, в том числе иммунного гомеостаза); • регуляторная (перенос гормонов, факторов роста и других биологически активных веществ, осуществляющих регуляцию разнообразных функций).
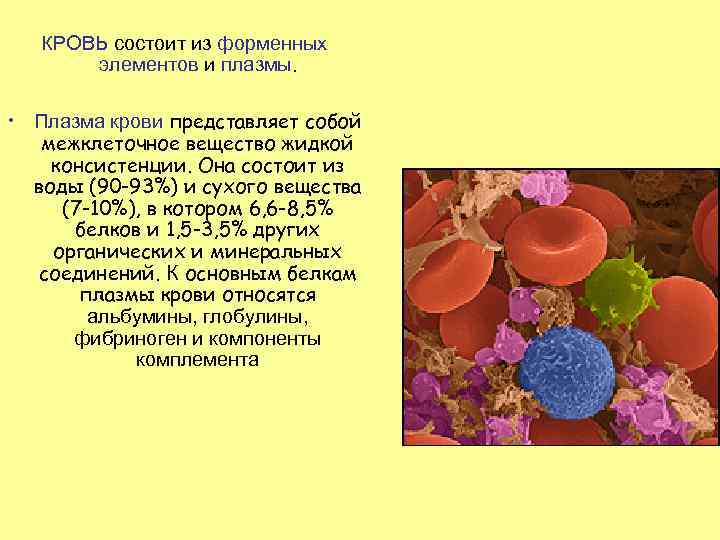 КРОВЬ состоит из форменных элементов и плазмы. • Плазма крови представляет собой межклеточное вещество жидкой консистенции. Она состоит из воды (90 -93%) и сухого вещества (7 -10%), в котором 6, 6 -8, 5% белков и 1, 5 -3, 5% других органических и минеральных соединений. К основным белкам плазмы крови относятся альбумины, глобулины, фибриноген и компоненты комплемента
КРОВЬ состоит из форменных элементов и плазмы. • Плазма крови представляет собой межклеточное вещество жидкой консистенции. Она состоит из воды (90 -93%) и сухого вещества (7 -10%), в котором 6, 6 -8, 5% белков и 1, 5 -3, 5% других органических и минеральных соединений. К основным белкам плазмы крови относятся альбумины, глобулины, фибриноген и компоненты комплемента
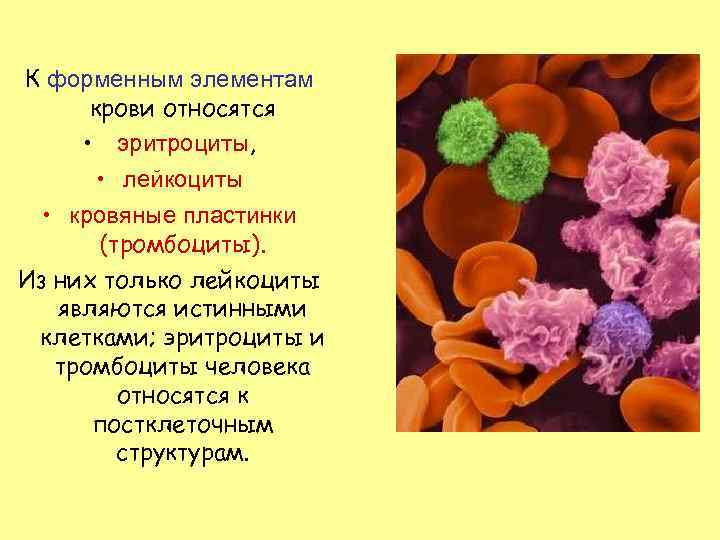 К форменным элементам крови относятся • эритроциты, • лейкоциты • кровяные пластинки (тромбоциты). Из них только лейкоциты являются истинными клетками; эритроциты и тромбоциты человека относятся к постклеточным структурам.
К форменным элементам крови относятся • эритроциты, • лейкоциты • кровяные пластинки (тромбоциты). Из них только лейкоциты являются истинными клетками; эритроциты и тромбоциты человека относятся к постклеточным структурам.
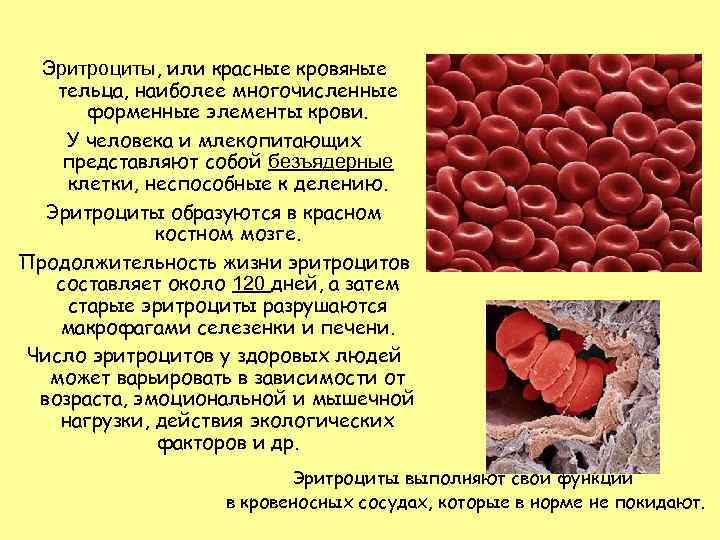 Эритроциты, или красные кровяные тельца, наиболее многочисленные форменные элементы крови. У человека и млекопитающих представляют собой безъядерные клетки, неспособные к делению. Эритроциты образуются в красном костном мозге. Продолжительность жизни эритроцитов составляет около 120 дней, а затем старые эритроциты разрушаются макрофагами селезенки и печени. Число эритроцитов у здоровых людей может варьировать в зависимости от возраста, эмоциональной и мышечной нагрузки, действия экологических факторов и др. Эритроциты выполняют свои функции в кровеносных сосудах, которые в норме не покидают.
Эритроциты, или красные кровяные тельца, наиболее многочисленные форменные элементы крови. У человека и млекопитающих представляют собой безъядерные клетки, неспособные к делению. Эритроциты образуются в красном костном мозге. Продолжительность жизни эритроцитов составляет около 120 дней, а затем старые эритроциты разрушаются макрофагами селезенки и печени. Число эритроцитов у здоровых людей может варьировать в зависимости от возраста, эмоциональной и мышечной нагрузки, действия экологических факторов и др. Эритроциты выполняют свои функции в кровеносных сосудах, которые в норме не покидают.
 Функции эритроцитов: • дыхательная, обеспечивается наличием в эритроцитах гемоглобина (железосодержащий белковый пигмент), который определяет их цвет; • регуляторная и защитная – обеспечиваются благодаря способности эритроцитов переносить на своей поверхности биологически активные вещества, в том числе иммуноглобулины.
Функции эритроцитов: • дыхательная, обеспечивается наличием в эритроцитах гемоглобина (железосодержащий белковый пигмент), который определяет их цвет; • регуляторная и защитная – обеспечиваются благодаря способности эритроцитов переносить на своей поверхности биологически активные вещества, в том числе иммуноглобулины.
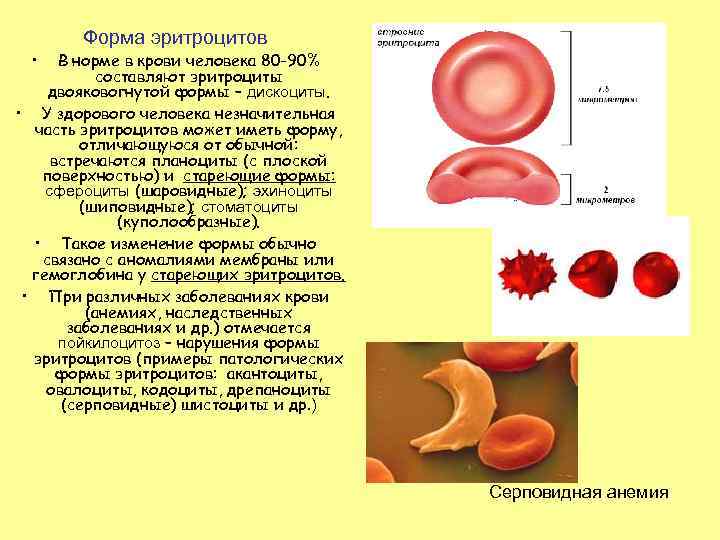 Форма эритроцитов • В норме в крови человека 80 -90% составляют эритроциты двояковогнутой формы – дискоциты. • У здорового человека незначительная часть эритроцитов может иметь форму, отличающуюся от обычной: встречаются планоциты (с плоской поверхностью) и стареющие формы: сфероциты (шаровидные); эхиноциты (шиповидные); стоматоциты (куполообразные). • Такое изменение формы обычно связано с аномалиями мембраны или гемоглобина у стареющих эритроцитов. • При различных заболеваниях крови (анемиях, наследственных заболеваниях и др. ) отмечается пойкилоцитоз – нарушения формы эритроцитов (примеры патологических формы эритроцитов: акантоциты, овалоциты, кодоциты, дрепаноциты (серповидные) шистоциты и др. ) Серповидная анемия
Форма эритроцитов • В норме в крови человека 80 -90% составляют эритроциты двояковогнутой формы – дискоциты. • У здорового человека незначительная часть эритроцитов может иметь форму, отличающуюся от обычной: встречаются планоциты (с плоской поверхностью) и стареющие формы: сфероциты (шаровидные); эхиноциты (шиповидные); стоматоциты (куполообразные). • Такое изменение формы обычно связано с аномалиями мембраны или гемоглобина у стареющих эритроцитов. • При различных заболеваниях крови (анемиях, наследственных заболеваниях и др. ) отмечается пойкилоцитоз – нарушения формы эритроцитов (примеры патологических формы эритроцитов: акантоциты, овалоциты, кодоциты, дрепаноциты (серповидные) шистоциты и др. ) Серповидная анемия
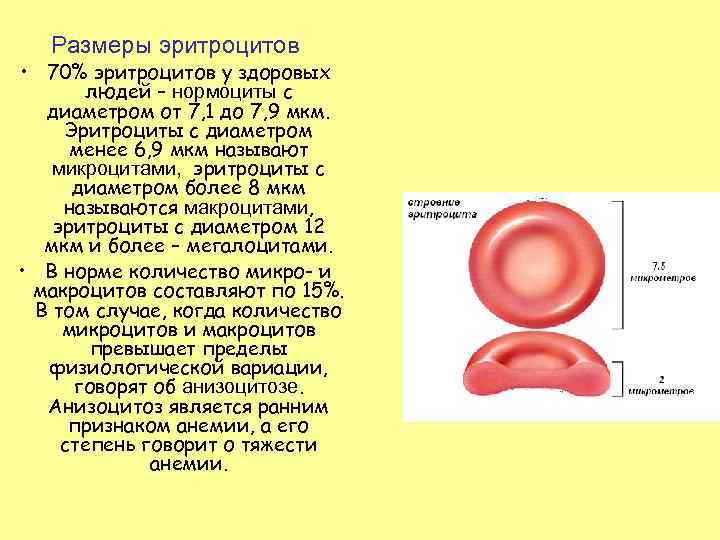 Размеры эритроцитов • 70% эритроцитов у здоровых людей – нормоциты с диаметром от 7, 1 до 7, 9 мкм. Эритроциты с диаметром менее 6, 9 мкм называют микроцитами, эритроциты с диаметром более 8 мкм называются макроцитами, эритроциты с диаметром 12 мкм и более – мегалоцитами. • В норме количество микро- и макроцитов составляют по 15%. В том случае, когда количество микроцитов и макроцитов превышает пределы физиологической вариации, говорят об анизоцитозе. Анизоцитоз является ранним признаком анемии, а его степень говорит о тяжести анемии.
Размеры эритроцитов • 70% эритроцитов у здоровых людей – нормоциты с диаметром от 7, 1 до 7, 9 мкм. Эритроциты с диаметром менее 6, 9 мкм называют микроцитами, эритроциты с диаметром более 8 мкм называются макроцитами, эритроциты с диаметром 12 мкм и более – мегалоцитами. • В норме количество микро- и макроцитов составляют по 15%. В том случае, когда количество микроцитов и макроцитов превышает пределы физиологической вариации, говорят об анизоцитозе. Анизоцитоз является ранним признаком анемии, а его степень говорит о тяжести анемии.
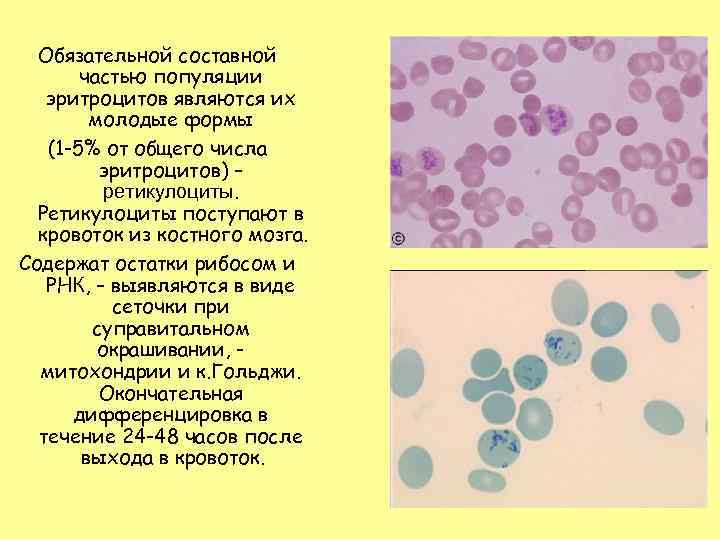 Обязательной составной частью популяции эритроцитов являются их молодые формы (1 -5% от общего числа эритроцитов) – ретикулоциты. Ретикулоциты поступают в кровоток из костного мозга. Содержат остатки рибосом и РНК, – выявляются в виде сеточки при суправитальном окрашивании, митохондрии и к. Гольджи. Окончательная дифференцировка в течение 24 -48 часов после выхода в кровоток.
Обязательной составной частью популяции эритроцитов являются их молодые формы (1 -5% от общего числа эритроцитов) – ретикулоциты. Ретикулоциты поступают в кровоток из костного мозга. Содержат остатки рибосом и РНК, – выявляются в виде сеточки при суправитальном окрашивании, митохондрии и к. Гольджи. Окончательная дифференцировка в течение 24 -48 часов после выхода в кровоток.
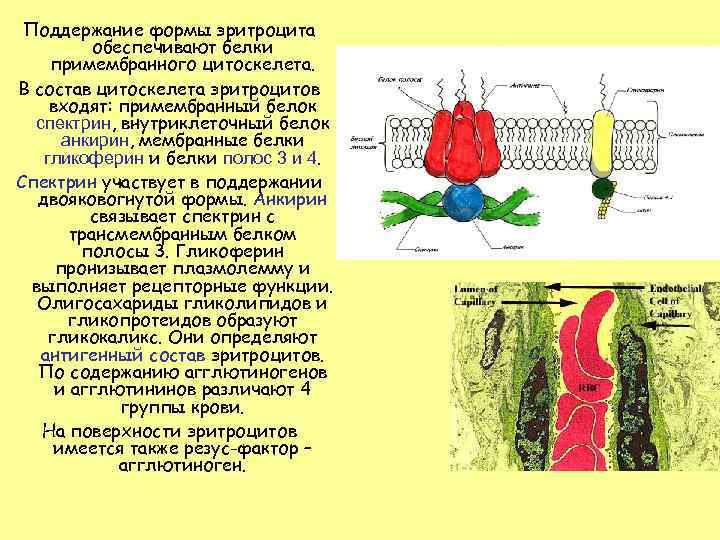 Поддержание формы эритроцита обеспечивают белки примембранного цитоскелета. В состав цитоскелета эритроцитов входят: примембранный белок спектрин, внутриклеточный белок анкирин, мембранные белки гликоферин и белки полос 3 и 4. Спектрин участвует в поддержании двояковогнутой формы. Анкирин связывает спектрин с трансмембранным белком полосы 3. Гликоферин пронизывает плазмолемму и выполняет рецепторные функции. Олигосахариды гликолипидов и гликопротеидов образуют гликокаликс. Они определяют антигенный состав эритроцитов. По содержанию агглютиногенов и агглютининов различают 4 группы крови. На поверхности эритроцитов имеется также резус-фактор – агглютиноген.
Поддержание формы эритроцита обеспечивают белки примембранного цитоскелета. В состав цитоскелета эритроцитов входят: примембранный белок спектрин, внутриклеточный белок анкирин, мембранные белки гликоферин и белки полос 3 и 4. Спектрин участвует в поддержании двояковогнутой формы. Анкирин связывает спектрин с трансмембранным белком полосы 3. Гликоферин пронизывает плазмолемму и выполняет рецепторные функции. Олигосахариды гликолипидов и гликопротеидов образуют гликокаликс. Они определяют антигенный состав эритроцитов. По содержанию агглютиногенов и агглютининов различают 4 группы крови. На поверхности эритроцитов имеется также резус-фактор – агглютиноген.
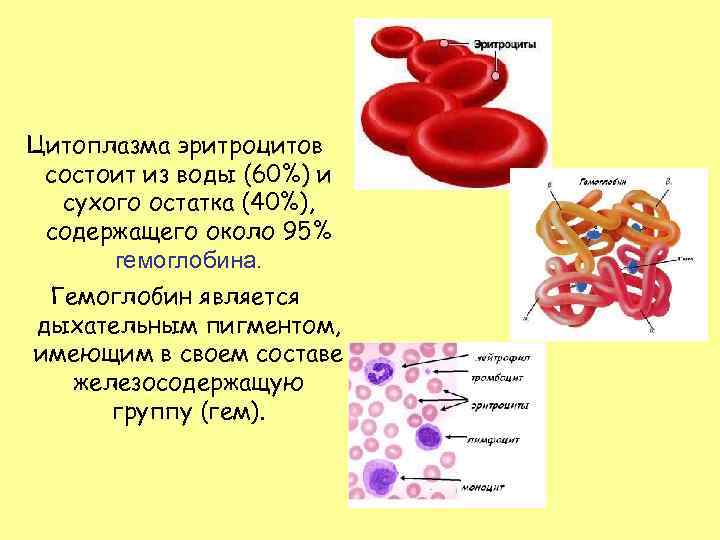 Цитоплазма эритроцитов состоит из воды (60%) и сухого остатка (40%), содержащего около 95% гемоглобина. Гемоглобин является дыхательным пигментом, имеющим в своем составе железосодержащую группу (гем).
Цитоплазма эритроцитов состоит из воды (60%) и сухого остатка (40%), содержащего около 95% гемоглобина. Гемоглобин является дыхательным пигментом, имеющим в своем составе железосодержащую группу (гем).
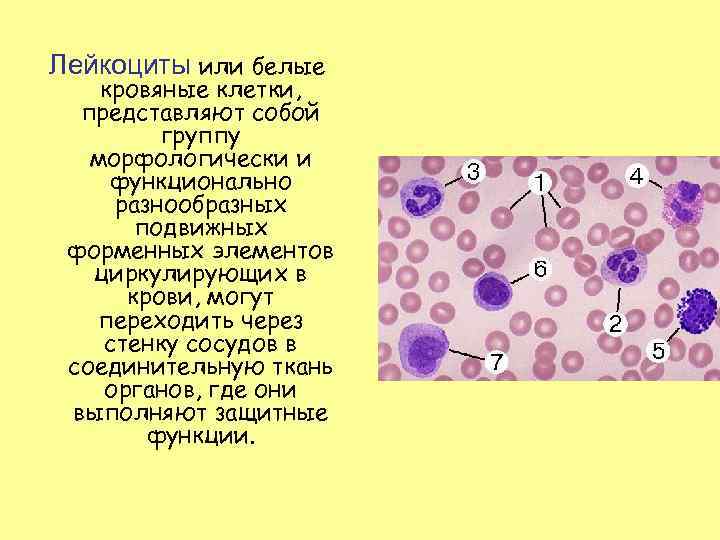 Лейкоциты или белые кровяные клетки, представляют собой группу морфологически и функционально разнообразных подвижных форменных элементов циркулирующих в крови, могут переходить через стенку сосудов в соединительную ткань органов, где они выполняют защитные функции.
Лейкоциты или белые кровяные клетки, представляют собой группу морфологически и функционально разнообразных подвижных форменных элементов циркулирующих в крови, могут переходить через стенку сосудов в соединительную ткань органов, где они выполняют защитные функции.
 • Концентрация лейкоцитов у взрослого человека составляет 4 -9 х10 в 9 степени/л. • Величина этого показателя может варьировать в связи со временем суток, приемом пищи, характером выполняемой работы и другими факторами. Поэтому исследование показателей крови является необходимым для установления диагноза и назначения лечения. • Лейкоцитоз - увеличение концентрации лейкоцитов в крови (чаще всего при инфекционных и воспалительных заболеваниях). • Лейкопения – снижение концентрации лейкоцитов в крови (в результате тяжелых инфекционных процессов, токсических состояний, облучения).
• Концентрация лейкоцитов у взрослого человека составляет 4 -9 х10 в 9 степени/л. • Величина этого показателя может варьировать в связи со временем суток, приемом пищи, характером выполняемой работы и другими факторами. Поэтому исследование показателей крови является необходимым для установления диагноза и назначения лечения. • Лейкоцитоз - увеличение концентрации лейкоцитов в крови (чаще всего при инфекционных и воспалительных заболеваниях). • Лейкопения – снижение концентрации лейкоцитов в крови (в результате тяжелых инфекционных процессов, токсических состояний, облучения).
 • По морфологическим признакам, из которых ведущим служит присутствие в их цитоплазме специфических гранул, и биологической роли лейкоциты подразделяют на две группы: • зернистые лейкоциты, (гранулоциты); • незернистые лейкоциты, (агранулоциты).
• По морфологическим признакам, из которых ведущим служит присутствие в их цитоплазме специфических гранул, и биологической роли лейкоциты подразделяют на две группы: • зернистые лейкоциты, (гранулоциты); • незернистые лейкоциты, (агранулоциты).
 К гранулоцитам относятся • нейтрофильные, эозинофильные • базофильные лейкоциты. Для группы гранулоцитов характерно наличие сегментированных ядер и специфической зернистости в цитоплазме. Они образуются в красном костном мозге. Продолжительности жизни гранулоцитов в крови – от 3 до 9 дней.
К гранулоцитам относятся • нейтрофильные, эозинофильные • базофильные лейкоциты. Для группы гранулоцитов характерно наличие сегментированных ядер и специфической зернистости в цитоплазме. Они образуются в красном костном мозге. Продолжительности жизни гранулоцитов в крови – от 3 до 9 дней.
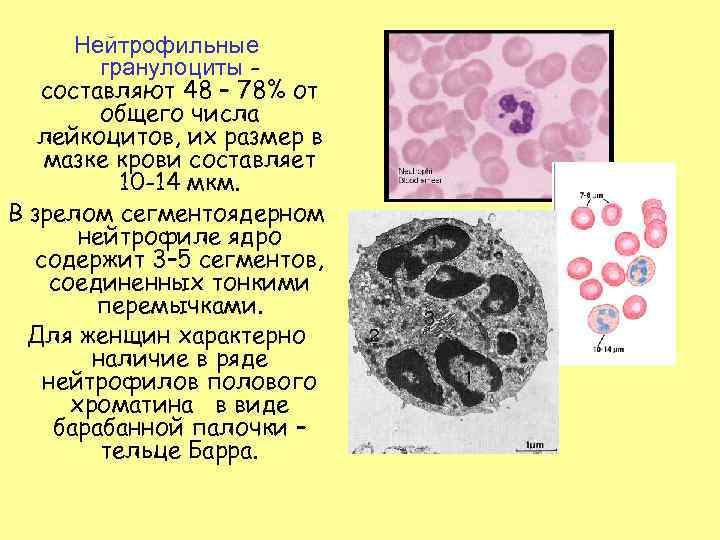 Нейтрофильные гранулоциты составляют 48 – 78% от общего числа лейкоцитов, их размер в мазке крови составляет 10 -14 мкм. В зрелом сегментоядерном нейтрофиле ядро содержит 3– 5 сегментов, соединенных тонкими перемычками. Для женщин характерно наличие в ряде нейтрофилов полового хроматина в виде барабанной палочки – тельце Барра.
Нейтрофильные гранулоциты составляют 48 – 78% от общего числа лейкоцитов, их размер в мазке крови составляет 10 -14 мкм. В зрелом сегментоядерном нейтрофиле ядро содержит 3– 5 сегментов, соединенных тонкими перемычками. Для женщин характерно наличие в ряде нейтрофилов полового хроматина в виде барабанной палочки – тельце Барра.
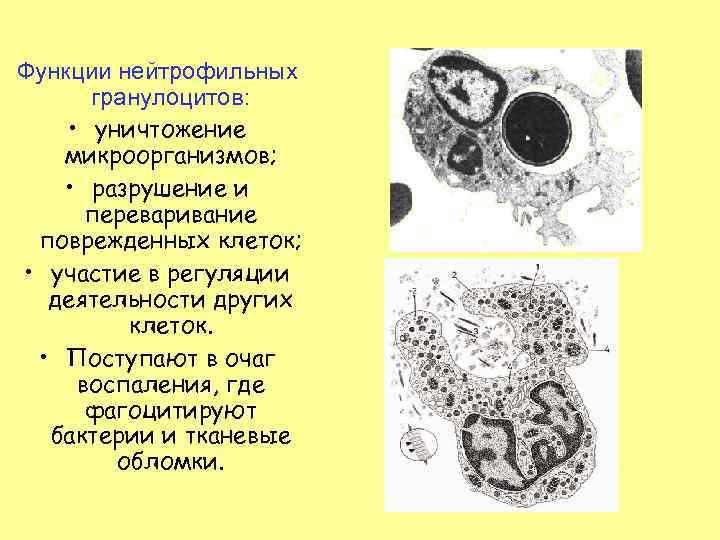 Функции нейтрофильных гранулоцитов: • уничтожение микроорганизмов; • разрушение и переваривание поврежденных клеток; • участие в регуляции деятельности других клеток. • Поступают в очаг воспаления, где фагоцитируют бактерии и тканевые обломки.
Функции нейтрофильных гранулоцитов: • уничтожение микроорганизмов; • разрушение и переваривание поврежденных клеток; • участие в регуляции деятельности других клеток. • Поступают в очаг воспаления, где фагоцитируют бактерии и тканевые обломки.
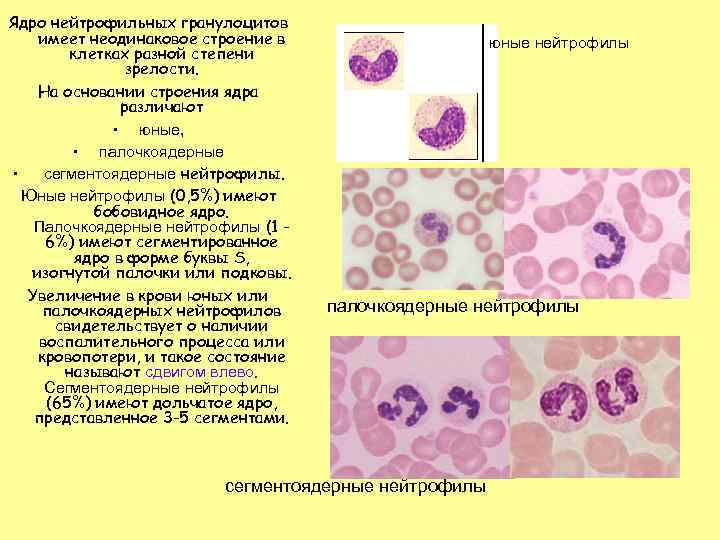 Ядро нейтрофильных гранулоцитов имеет неодинаковое строение в клетках разной степени зрелости. На основании строения ядра различают • юные, • палочкоядерные • сегментоядерные нейтрофилы. Юные нейтрофилы (0, 5%) имеют бобовидное ядро. Палочкоядерные нейтрофилы (1 6%) имеют сегментированное ядро в форме буквы S, изогнутой палочки или подковы. Увеличение в крови юных или палочкоядерных нейтрофилов свидетельствует о наличии воспалительного процесса или кровопотери, и такое состояние называют сдвигом влево. Сегментоядерные нейтрофилы (65%) имеют дольчатое ядро, представленное 3 -5 сегментами. юные нейтрофилы палочкоядерные нейтрофилы сегментоядерные нейтрофилы
Ядро нейтрофильных гранулоцитов имеет неодинаковое строение в клетках разной степени зрелости. На основании строения ядра различают • юные, • палочкоядерные • сегментоядерные нейтрофилы. Юные нейтрофилы (0, 5%) имеют бобовидное ядро. Палочкоядерные нейтрофилы (1 6%) имеют сегментированное ядро в форме буквы S, изогнутой палочки или подковы. Увеличение в крови юных или палочкоядерных нейтрофилов свидетельствует о наличии воспалительного процесса или кровопотери, и такое состояние называют сдвигом влево. Сегментоядерные нейтрофилы (65%) имеют дольчатое ядро, представленное 3 -5 сегментами. юные нейтрофилы палочкоядерные нейтрофилы сегментоядерные нейтрофилы
 Цитоплазма нейтрофилов слабооксифильна, в ней можно различить два типа гранул: • неспецифические (первичные, азурофильные) • специфические (вторичные). Неспецифические гранулы являются первичными лизосомами и содержат лизосомальные ферменты и миелопероксидазу. Миелопероксидаза из перекиси водорода продуцирует молекулярный кислород, обладающий бактерицидным действием. Специфические гранулы содержат бактериостатические и бактерицидные вещества – лизоцим, щелочную фосфатазу и лактоферрин. Лактоферрин связывает ионы железа, что способствует склеиванию бактерий.
Цитоплазма нейтрофилов слабооксифильна, в ней можно различить два типа гранул: • неспецифические (первичные, азурофильные) • специфические (вторичные). Неспецифические гранулы являются первичными лизосомами и содержат лизосомальные ферменты и миелопероксидазу. Миелопероксидаза из перекиси водорода продуцирует молекулярный кислород, обладающий бактерицидным действием. Специфические гранулы содержат бактериостатические и бактерицидные вещества – лизоцим, щелочную фосфатазу и лактоферрин. Лактоферрин связывает ионы железа, что способствует склеиванию бактерий.
 • Так как основная функция нейтрофилов - фагоцитоз, их еще называют микрофагами. • Фагосомы с захваченной бактерией сначала сливаются со специфическими гранулами, ферменты которых убивают бактерию. Позднее к этому комплексу присоединяются лизосомы, гидролитические ферменты которых переваривают микроорганизмы. • Циркулируют в периферической крови 8 -12 часов. • Срок жизни 8 -14 суток
• Так как основная функция нейтрофилов - фагоцитоз, их еще называют микрофагами. • Фагосомы с захваченной бактерией сначала сливаются со специфическими гранулами, ферменты которых убивают бактерию. Позднее к этому комплексу присоединяются лизосомы, гидролитические ферменты которых переваривают микроорганизмы. • Циркулируют в периферической крови 8 -12 часов. • Срок жизни 8 -14 суток
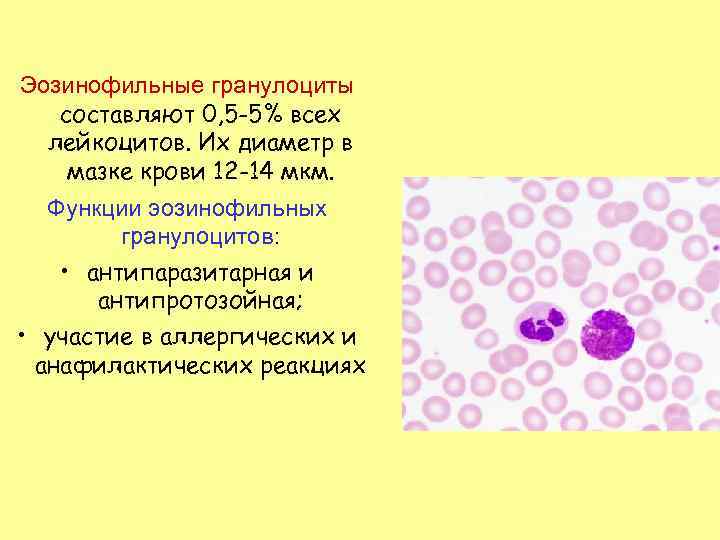 Эозинофильные гранулоциты составляют 0, 5 -5% всех лейкоцитов. Их диаметр в мазке крови 12 -14 мкм. Функции эозинофильных гранулоцитов: • антипаразитарная и антипротозойная; • участие в аллергических и анафилактических реакциях
Эозинофильные гранулоциты составляют 0, 5 -5% всех лейкоцитов. Их диаметр в мазке крови 12 -14 мкм. Функции эозинофильных гранулоцитов: • антипаразитарная и антипротозойная; • участие в аллергических и анафилактических реакциях
 Ядро имеет обычно два сегмента, в цитоплазме содержатся два типа гранул – специфические оксифильные и неспецифические азурофильные (лизосомы).
Ядро имеет обычно два сегмента, в цитоплазме содержатся два типа гранул – специфические оксифильные и неспецифические азурофильные (лизосомы).
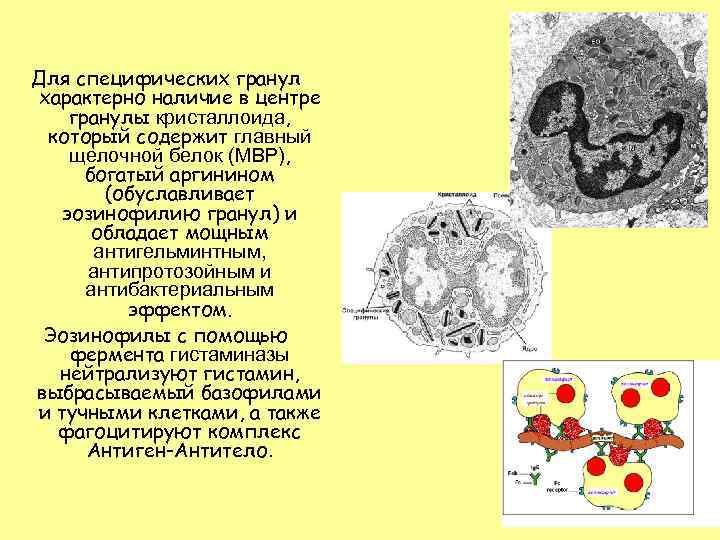 Для специфических гранул характерно наличие в центре гранулы кристаллоида, который содержит главный щелочной белок (МВР), богатый аргинином (обуславливает эозинофилию гранул) и обладает мощным антигельминтным, антипротозойным и антибактериальным эффектом. Эозинофилы с помощью фермента гистаминазы нейтрализуют гистамин, выбрасываемый базофилами и тучными клетками, а также фагоцитируют комплекс Антиген-Антитело.
Для специфических гранул характерно наличие в центре гранулы кристаллоида, который содержит главный щелочной белок (МВР), богатый аргинином (обуславливает эозинофилию гранул) и обладает мощным антигельминтным, антипротозойным и антибактериальным эффектом. Эозинофилы с помощью фермента гистаминазы нейтрализуют гистамин, выбрасываемый базофилами и тучными клетками, а также фагоцитируют комплекс Антиген-Антитело.
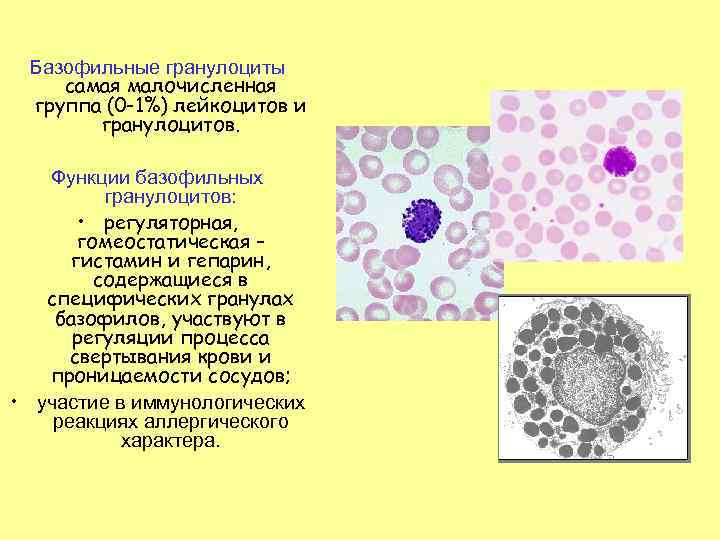 Базофильные гранулоциты самая малочисленная группа (0 -1%) лейкоцитов и гранулоцитов. Функции базофильных гранулоцитов: • регуляторная, гомеостатическая – гистамин и гепарин, содержащиеся в специфических гранулах базофилов, участвуют в регуляции процесса свертывания крови и проницаемости сосудов; • участие в иммунологических реакциях аллергического характера.
Базофильные гранулоциты самая малочисленная группа (0 -1%) лейкоцитов и гранулоцитов. Функции базофильных гранулоцитов: • регуляторная, гомеостатическая – гистамин и гепарин, содержащиеся в специфических гранулах базофилов, участвуют в регуляции процесса свертывания крови и проницаемости сосудов; • участие в иммунологических реакциях аллергического характера.
 Ядра базофильных гранулоцитов слабо дольчатые, цитоплазма заполнена крупными гранулами, нередко маскирующими ядро и обладающими метахромазией, т. е. способностью изменять цвет примененного красителя. Метахромазия обусловлена наличием гепарина. В гранулах содержатся также гистамин, серотонин, ферменты пероксидаза и кислая фосфатаза.
Ядра базофильных гранулоцитов слабо дольчатые, цитоплазма заполнена крупными гранулами, нередко маскирующими ядро и обладающими метахромазией, т. е. способностью изменять цвет примененного красителя. Метахромазия обусловлена наличием гепарина. В гранулах содержатся также гистамин, серотонин, ферменты пероксидаза и кислая фосфатаза.
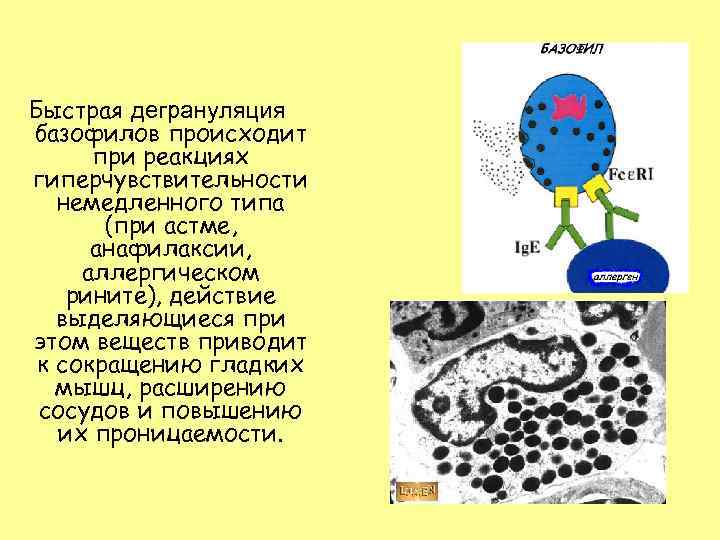 Быстрая дегрануляция базофилов происходит при реакциях гиперчувствительности немедленного типа (при астме, анафилаксии, аллергическом рините), действие выделяющиеся при этом веществ приводит к сокращению гладких мышц, расширению сосудов и повышению их проницаемости.
Быстрая дегрануляция базофилов происходит при реакциях гиперчувствительности немедленного типа (при астме, анафилаксии, аллергическом рините), действие выделяющиеся при этом веществ приводит к сокращению гладких мышц, расширению сосудов и повышению их проницаемости.
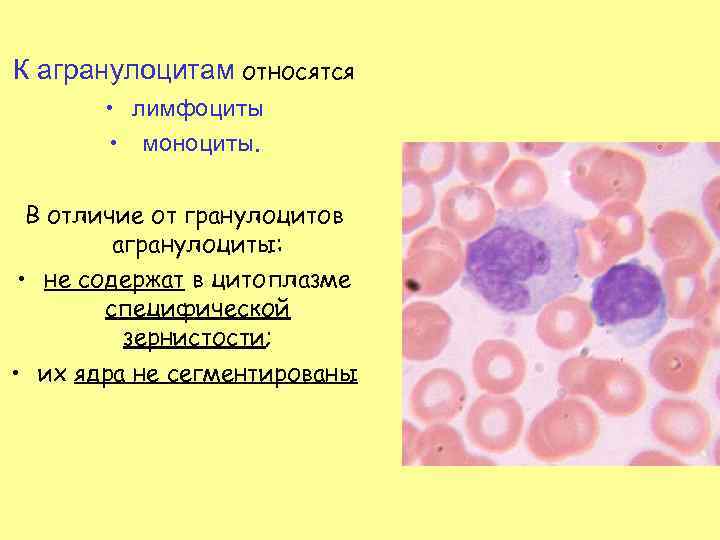 К агранулоцитам относятся • лимфоциты • моноциты. В отличие от гранулоцитов агранулоциты: • не содержат в цитоплазме специфической зернистости; • их ядра не сегментированы
К агранулоцитам относятся • лимфоциты • моноциты. В отличие от гранулоцитов агранулоциты: • не содержат в цитоплазме специфической зернистости; • их ядра не сегментированы
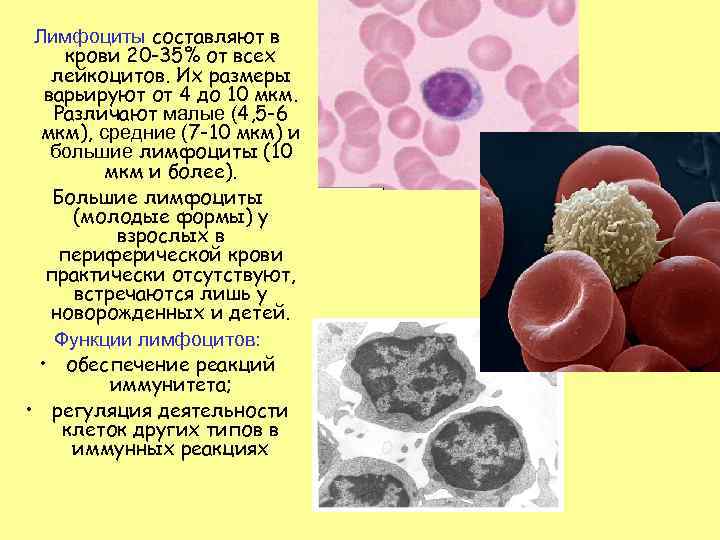 Лимфоциты составляют в крови 20 -35% от всех лейкоцитов. Их размеры варьируют от 4 до 10 мкм. Различают малые (4, 5 -6 мкм), средние (7 -10 мкм) и большие лимфоциты (10 мкм и более). Большие лимфоциты (молодые формы) у взрослых в периферической крови практически отсутствуют, встречаются лишь у новорожденных и детей. Функции лимфоцитов: • обеспечение реакций иммунитета; • регуляция деятельности клеток других типов в иммунных реакциях
Лимфоциты составляют в крови 20 -35% от всех лейкоцитов. Их размеры варьируют от 4 до 10 мкм. Различают малые (4, 5 -6 мкм), средние (7 -10 мкм) и большие лимфоциты (10 мкм и более). Большие лимфоциты (молодые формы) у взрослых в периферической крови практически отсутствуют, встречаются лишь у новорожденных и детей. Функции лимфоцитов: • обеспечение реакций иммунитета; • регуляция деятельности клеток других типов в иммунных реакциях
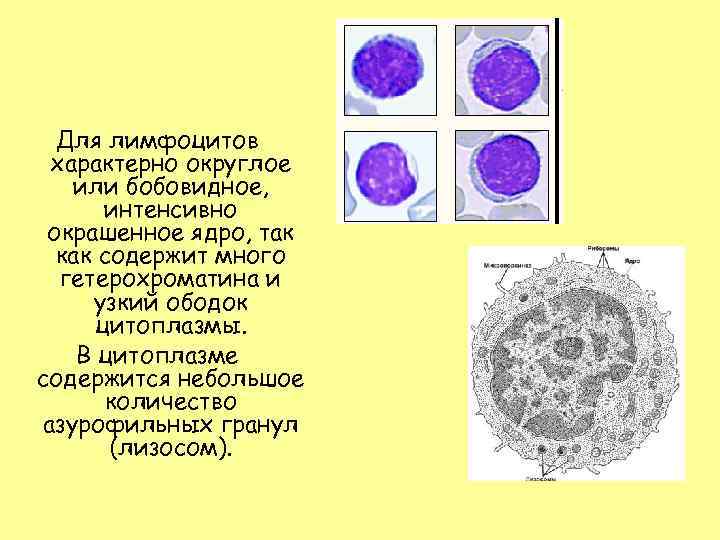 Для лимфоцитов характерно округлое или бобовидное, интенсивно окрашенное ядро, так как содержит много гетерохроматина и узкий ободок цитоплазмы. В цитоплазме содержится небольшое количество азурофильных гранул (лизосом).
Для лимфоцитов характерно округлое или бобовидное, интенсивно окрашенное ядро, так как содержит много гетерохроматина и узкий ободок цитоплазмы. В цитоплазме содержится небольшое количество азурофильных гранул (лизосом).
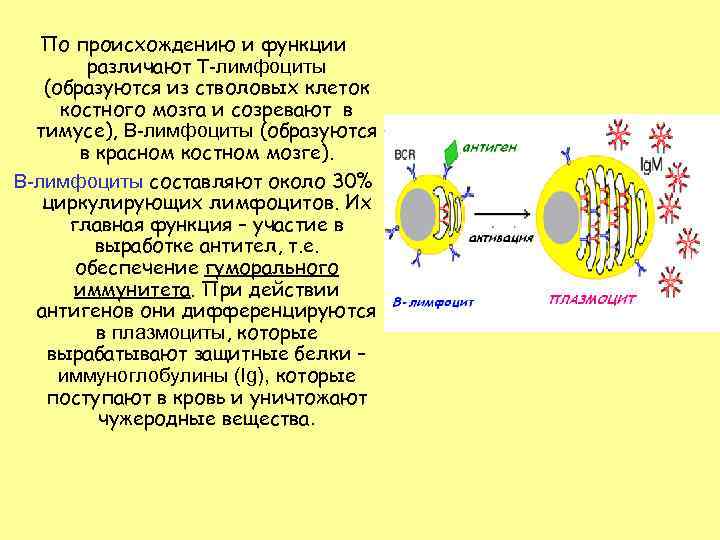 По происхождению и функции различают Т-лимфоциты (образуются из стволовых клеток костного мозга и созревают в тимусе), В-лимфоциты (образуются в красном костном мозге). В-лимфоциты составляют около 30% циркулирующих лимфоцитов. Их главная функция – участие в выработке антител, т. е. обеспечение гуморального иммунитета. При действии антигенов они дифференцируются в плазмоциты, которые вырабатывают защитные белки – иммуноглобулины (Ig), которые поступают в кровь и уничтожают чужеродные вещества.
По происхождению и функции различают Т-лимфоциты (образуются из стволовых клеток костного мозга и созревают в тимусе), В-лимфоциты (образуются в красном костном мозге). В-лимфоциты составляют около 30% циркулирующих лимфоцитов. Их главная функция – участие в выработке антител, т. е. обеспечение гуморального иммунитета. При действии антигенов они дифференцируются в плазмоциты, которые вырабатывают защитные белки – иммуноглобулины (Ig), которые поступают в кровь и уничтожают чужеродные вещества.
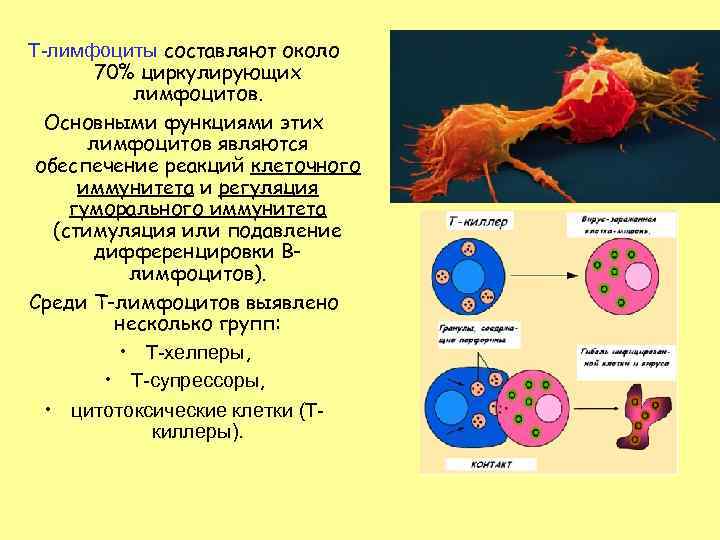 Т-лимфоциты составляют около 70% циркулирующих лимфоцитов. Основными функциями этих лимфоцитов являются обеспечение реакций клеточного иммунитета и регуляция гуморального иммунитета (стимуляция или подавление дифференцировки Влимфоцитов). Среди Т-лимфоцитов выявлено несколько групп: • Т-хелперы, • Т-супрессоры, • цитотоксические клетки (Ткиллеры).
Т-лимфоциты составляют около 70% циркулирующих лимфоцитов. Основными функциями этих лимфоцитов являются обеспечение реакций клеточного иммунитета и регуляция гуморального иммунитета (стимуляция или подавление дифференцировки Влимфоцитов). Среди Т-лимфоцитов выявлено несколько групп: • Т-хелперы, • Т-супрессоры, • цитотоксические клетки (Ткиллеры).
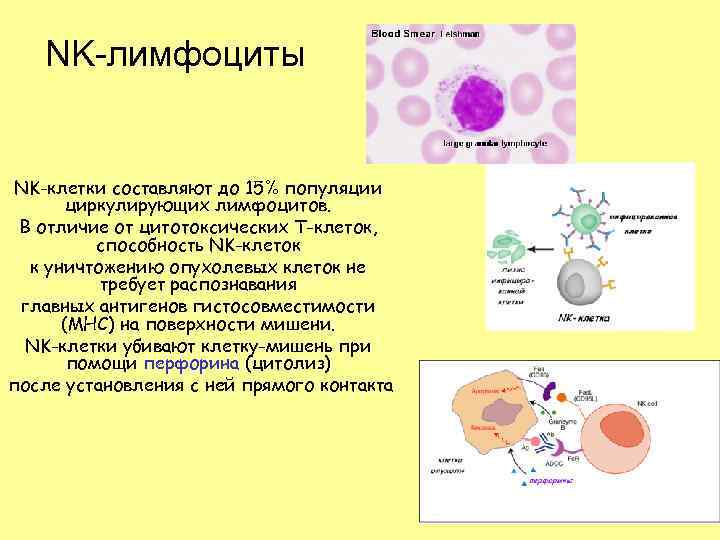 NK-лимфоциты NK-клетки составляют до 15% популяции циркулирующих лимфоцитов. В отличие от цитотоксических Т-клеток, способность NK-клеток к уничтожению опухолевых клеток не требует распознавания главных антигенов гистосовместимости (МНС) на поверхности мишени. NK-клетки убивают клетку-мишень при помощи перфорина (цитолиз) после установления с ней прямого контакта
NK-лимфоциты NK-клетки составляют до 15% популяции циркулирующих лимфоцитов. В отличие от цитотоксических Т-клеток, способность NK-клеток к уничтожению опухолевых клеток не требует распознавания главных антигенов гистосовместимости (МНС) на поверхности мишени. NK-клетки убивают клетку-мишень при помощи перфорина (цитолиз) после установления с ней прямого контакта
 Продолжительность жизни лимфоцитов варьирует от нескольких недель до нескольких лет. Т-лимфоциты являются популяцией долгоживущих клеток.
Продолжительность жизни лимфоцитов варьирует от нескольких недель до нескольких лет. Т-лимфоциты являются популяцией долгоживущих клеток.
 Моноциты составляют от 2 до 9% от всех лейкоцитов. Являются самыми крупными клетками крови, их размер 18 -20 мкм в мазке крови. Ядра моноцитов крупные, разнообразной формы – подковообразные, бобовидные, более светлые, чем у лимфоцитов, гетерохроматин рассеян мелкими зернами по всему ядру. Цитоплазма моноцитов имеет больший, чем у лимфоцитов объем. Слабобазофильная цитоплазма содержит азурофильную зернистость (многочисленные лизосомы), полирибосомы, пиноцитозные пузырьки, фагосомы.
Моноциты составляют от 2 до 9% от всех лейкоцитов. Являются самыми крупными клетками крови, их размер 18 -20 мкм в мазке крови. Ядра моноцитов крупные, разнообразной формы – подковообразные, бобовидные, более светлые, чем у лимфоцитов, гетерохроматин рассеян мелкими зернами по всему ядру. Цитоплазма моноцитов имеет больший, чем у лимфоцитов объем. Слабобазофильная цитоплазма содержит азурофильную зернистость (многочисленные лизосомы), полирибосомы, пиноцитозные пузырьки, фагосомы.
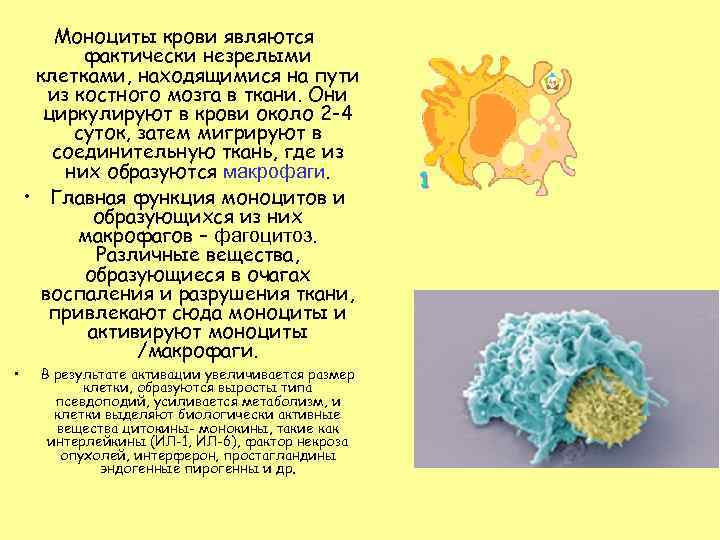 • Моноциты крови являются фактически незрелыми клетками, находящимися на пути из костного мозга в ткани. Они циркулируют в крови около 2 -4 суток, затем мигрируют в соединительную ткань, где из них образуются макрофаги. • Главная функция моноцитов и образующихся из них макрофагов – фагоцитоз. Различные вещества, образующиеся в очагах воспаления и разрушения ткани, привлекают сюда моноциты и активируют моноциты /макрофаги. В результате активации увеличивается размер клетки, образуются выросты типа псевдоподий, усиливается метаболизм, и клетки выделяют биологически активные вещества цитокины- монокины, такие как интерлейкины (ИЛ-1, ИЛ-6), фактор некроза опухолей, интерферон, простагландины эндогенные пирогенны и др.
• Моноциты крови являются фактически незрелыми клетками, находящимися на пути из костного мозга в ткани. Они циркулируют в крови около 2 -4 суток, затем мигрируют в соединительную ткань, где из них образуются макрофаги. • Главная функция моноцитов и образующихся из них макрофагов – фагоцитоз. Различные вещества, образующиеся в очагах воспаления и разрушения ткани, привлекают сюда моноциты и активируют моноциты /макрофаги. В результате активации увеличивается размер клетки, образуются выросты типа псевдоподий, усиливается метаболизм, и клетки выделяют биологически активные вещества цитокины- монокины, такие как интерлейкины (ИЛ-1, ИЛ-6), фактор некроза опухолей, интерферон, простагландины эндогенные пирогенны и др.
 Лейкоцитарная формула
Лейкоцитарная формула
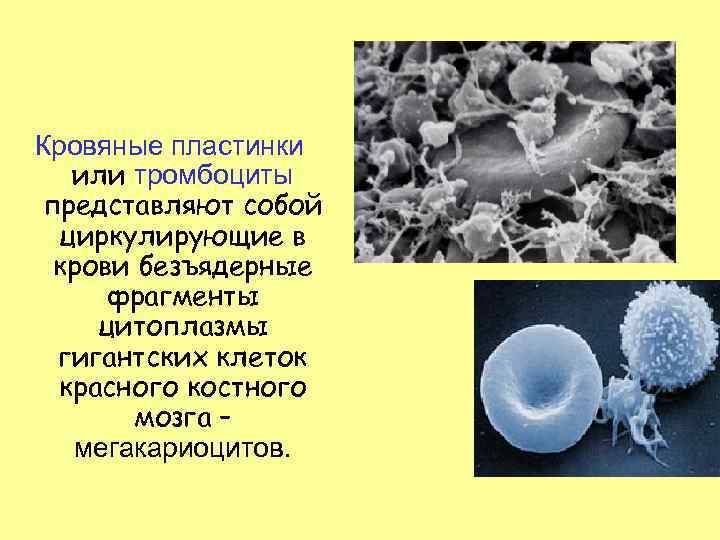 Кровяные пластинки или тромбоциты представляют собой циркулирующие в крови безъядерные фрагменты цитоплазмы гигантских клеток красного костного мозга – мегакариоцитов.
Кровяные пластинки или тромбоциты представляют собой циркулирующие в крови безъядерные фрагменты цитоплазмы гигантских клеток красного костного мозга – мегакариоцитов.
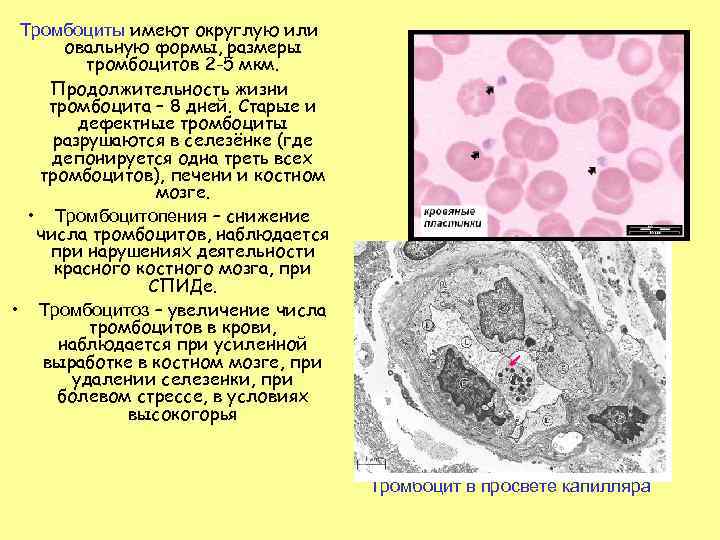 Тромбоциты имеют округлую или овальную формы, размеры тромбоцитов 2 -5 мкм. Продолжительность жизни тромбоцита – 8 дней. Старые и дефектные тромбоциты разрушаются в селезёнке (где депонируется одна треть всех тромбоцитов), печени и костном мозге. • Тромбоцитопения – снижение числа тромбоцитов, наблюдается при нарушениях деятельности красного костного мозга, при СПИДе. • Тромбоцитоз – увеличение числа тромбоцитов в крови, наблюдается при усиленной выработке в костном мозге, при удалении селезенки, при болевом стрессе, в условиях высокогорья Тромбоцит в просвете капилляра
Тромбоциты имеют округлую или овальную формы, размеры тромбоцитов 2 -5 мкм. Продолжительность жизни тромбоцита – 8 дней. Старые и дефектные тромбоциты разрушаются в селезёнке (где депонируется одна треть всех тромбоцитов), печени и костном мозге. • Тромбоцитопения – снижение числа тромбоцитов, наблюдается при нарушениях деятельности красного костного мозга, при СПИДе. • Тромбоцитоз – увеличение числа тромбоцитов в крови, наблюдается при усиленной выработке в костном мозге, при удалении селезенки, при болевом стрессе, в условиях высокогорья Тромбоцит в просвете капилляра
 Функции тромбоцитов: • остановка кровотечения при повреждении стенки сосудов (первичный гемостаз); • обеспечение свертывания крови (гемокоагуляция) вторичный гемостаз; • участие в реакциях заживления ран; • обеспечение нормальной функции сосудов (ангиотрофическая функция).
Функции тромбоцитов: • остановка кровотечения при повреждении стенки сосудов (первичный гемостаз); • обеспечение свертывания крови (гемокоагуляция) вторичный гемостаз; • участие в реакциях заживления ран; • обеспечение нормальной функции сосудов (ангиотрофическая функция).
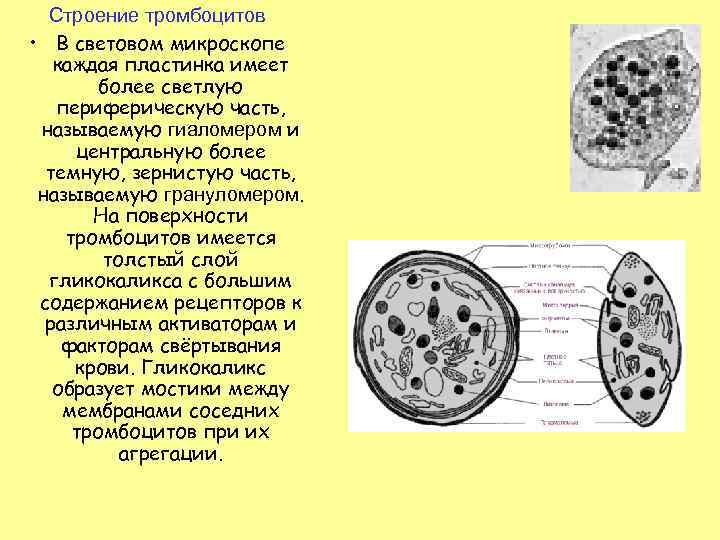 Строение тромбоцитов • В световом микроскопе каждая пластинка имеет более светлую периферическую часть, называемую гиаломером и центральную более темную, зернистую часть, называемую грануломером. На поверхности тромбоцитов имеется толстый слой гликокаликса с большим содержанием рецепторов к различным активаторам и факторам свёртывания крови. Гликокаликс образует мостики между мембранами соседних тромбоцитов при их агрегации.
Строение тромбоцитов • В световом микроскопе каждая пластинка имеет более светлую периферическую часть, называемую гиаломером и центральную более темную, зернистую часть, называемую грануломером. На поверхности тромбоцитов имеется толстый слой гликокаликса с большим содержанием рецепторов к различным активаторам и факторам свёртывания крови. Гликокаликс образует мостики между мембранами соседних тромбоцитов при их агрегации.
 Плазмолемма образует инвагинации с отходящими канальцами, которые участвуют в экзоцитозе гранул и эндоцитозе. В тромбоцитах хорошо развит цитоскелет, представленный актиновыми микрофиламентами, пучками микротрубочек и промежуточными виментиновыми филаментами. Большую часть элементов цитоскелета и две системы трубочек содержит гиаломер. Грануломер содержит органеллы, включения и специальные гранулы нескольких типов: • ά-гранулы – самые крупные (300 -500 нм), содержат белки гликопротеины, принимающие участие в процессах свертывания крови, факторы роста. • δ-гранулы, немногочисленные, накапливают серотонин, гистамин, ионы кальция, АДФ и АТФ. • λ-гранулы: мелкие гранулы. содержащие лизосомные гидролитические ферменты и фермент пероксидазу. Содержимое гранул при активации выделяется по открытой системе каналов, связанных с плазмолеммой.
Плазмолемма образует инвагинации с отходящими канальцами, которые участвуют в экзоцитозе гранул и эндоцитозе. В тромбоцитах хорошо развит цитоскелет, представленный актиновыми микрофиламентами, пучками микротрубочек и промежуточными виментиновыми филаментами. Большую часть элементов цитоскелета и две системы трубочек содержит гиаломер. Грануломер содержит органеллы, включения и специальные гранулы нескольких типов: • ά-гранулы – самые крупные (300 -500 нм), содержат белки гликопротеины, принимающие участие в процессах свертывания крови, факторы роста. • δ-гранулы, немногочисленные, накапливают серотонин, гистамин, ионы кальция, АДФ и АТФ. • λ-гранулы: мелкие гранулы. содержащие лизосомные гидролитические ферменты и фермент пероксидазу. Содержимое гранул при активации выделяется по открытой системе каналов, связанных с плазмолеммой.
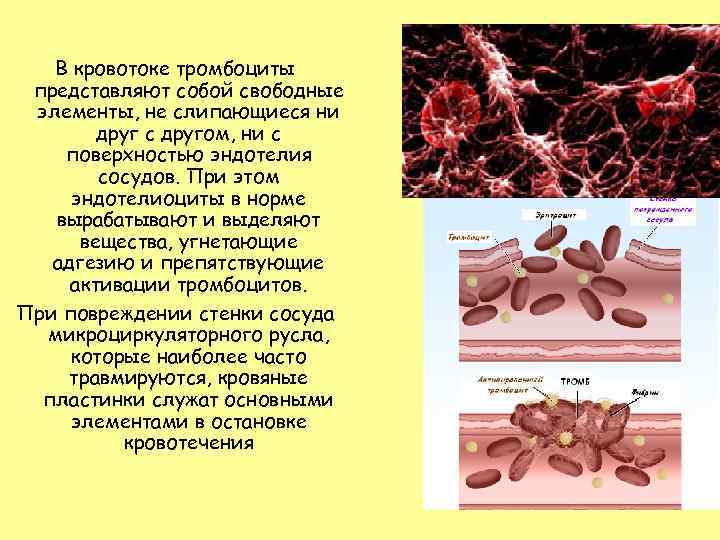 В кровотоке тромбоциты представляют собой свободные элементы, не слипающиеся ни друг с другом, ни с поверхностью эндотелия сосудов. При этом эндотелиоциты в норме вырабатывают и выделяют вещества, угнетающие адгезию и препятствующие активации тромбоцитов. При повреждении стенки сосуда микроциркуляторного русла, которые наиболее часто травмируются, кровяные пластинки служат основными элементами в остановке кровотечения
В кровотоке тромбоциты представляют собой свободные элементы, не слипающиеся ни друг с другом, ни с поверхностью эндотелия сосудов. При этом эндотелиоциты в норме вырабатывают и выделяют вещества, угнетающие адгезию и препятствующие активации тромбоцитов. При повреждении стенки сосуда микроциркуляторного русла, которые наиболее часто травмируются, кровяные пластинки служат основными элементами в остановке кровотечения
 КРОВЕТВОРЕНИЕ ГЕМОПОЭЗ
КРОВЕТВОРЕНИЕ ГЕМОПОЭЗ
 Кроветворение (гемопоэз) – процесс образования крови. Выделяют эмбриональный и постэмбриональный гемопоэз. Эмбриональный гемопоэз – это процесс образования крови как ткани. Постэмбриональный гемопоэз – процесс образования форменных элементов крови в ходе физиологической и репаративной регенерации.
Кроветворение (гемопоэз) – процесс образования крови. Выделяют эмбриональный и постэмбриональный гемопоэз. Эмбриональный гемопоэз – это процесс образования крови как ткани. Постэмбриональный гемопоэз – процесс образования форменных элементов крови в ходе физиологической и репаративной регенерации.
 Согласно унитарной теории кроветворения, все клетки крови развиваются из одной родоначальной стволовой кроветворной клетки (СКК).
Согласно унитарной теории кроветворения, все клетки крови развиваются из одной родоначальной стволовой кроветворной клетки (СКК).
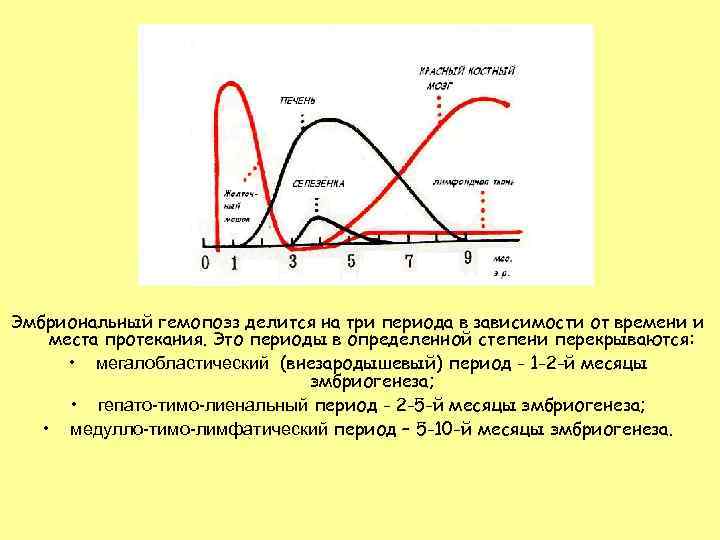 Эмбриональный гемопоэз делится на три периода в зависимости от времени и места протекания. Это периоды в определенной степени перекрываются: • мегалобластический (внезародышевый) период - 1 -2 -й месяцы эмбриогенеза; • гепато-тимо-лиенальный период - 2 -5 -й месяцы эмбриогенеза; • медулло-тимо-лимфатический период – 5 -10 -й месяцы эмбриогенеза.
Эмбриональный гемопоэз делится на три периода в зависимости от времени и места протекания. Это периоды в определенной степени перекрываются: • мегалобластический (внезародышевый) период - 1 -2 -й месяцы эмбриогенеза; • гепато-тимо-лиенальный период - 2 -5 -й месяцы эмбриогенеза; • медулло-тимо-лимфатический период – 5 -10 -й месяцы эмбриогенеза.
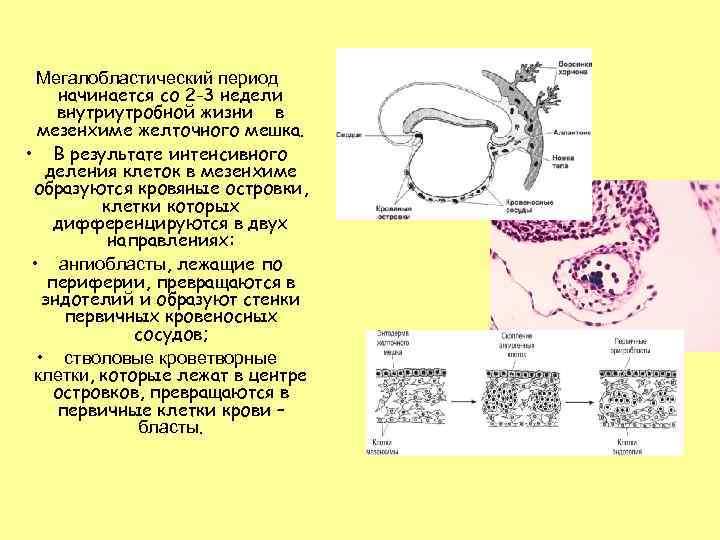 Мегалобластический период начинается со 2 -3 недели внутриутробной жизни в мезенхиме желточного мешка. • В результате интенсивного деления клеток в мезенхиме образуются кровяные островки, клетки которых дифференцируются в двух направлениях: • ангиобласты, лежащие по периферии, превращаются в эндотелий и образуют стенки первичных кровеносных сосудов; • стволовые кроветворные клетки, которые лежат в центре островков, превращаются в первичные клетки крови – бласты.
Мегалобластический период начинается со 2 -3 недели внутриутробной жизни в мезенхиме желточного мешка. • В результате интенсивного деления клеток в мезенхиме образуются кровяные островки, клетки которых дифференцируются в двух направлениях: • ангиобласты, лежащие по периферии, превращаются в эндотелий и образуют стенки первичных кровеносных сосудов; • стволовые кроветворные клетки, которые лежат в центре островков, превращаются в первичные клетки крови – бласты.
 Большая часть бластов делится и превращается в первичные эритробласты больших размеров – мегалобласты. Мегалобласты активно делятся и начинают синтезировать и накапливать эмбриональные гемоглобины. Из оксифильных мегалобластов образуются эритроциты больших размеров – мегалоциты. Часть мегалоцитов содержат ядро, часть – является безъядерными. Процесс образования мегалоцитов называется мегалобластическим эритропоэзом. Кроме мегалоцитов в желточном мешке образуется некоторое количество безъядерных эритроцитов обычного размера - нормобластический эритропоэз. Образование эритроцитов в желточном мешке идёт внутри кровеносных сосудов – интраваскулярно.
Большая часть бластов делится и превращается в первичные эритробласты больших размеров – мегалобласты. Мегалобласты активно делятся и начинают синтезировать и накапливать эмбриональные гемоглобины. Из оксифильных мегалобластов образуются эритроциты больших размеров – мегалоциты. Часть мегалоцитов содержат ядро, часть – является безъядерными. Процесс образования мегалоцитов называется мегалобластическим эритропоэзом. Кроме мегалоцитов в желточном мешке образуется некоторое количество безъядерных эритроцитов обычного размера - нормобластический эритропоэз. Образование эритроцитов в желточном мешке идёт внутри кровеносных сосудов – интраваскулярно.
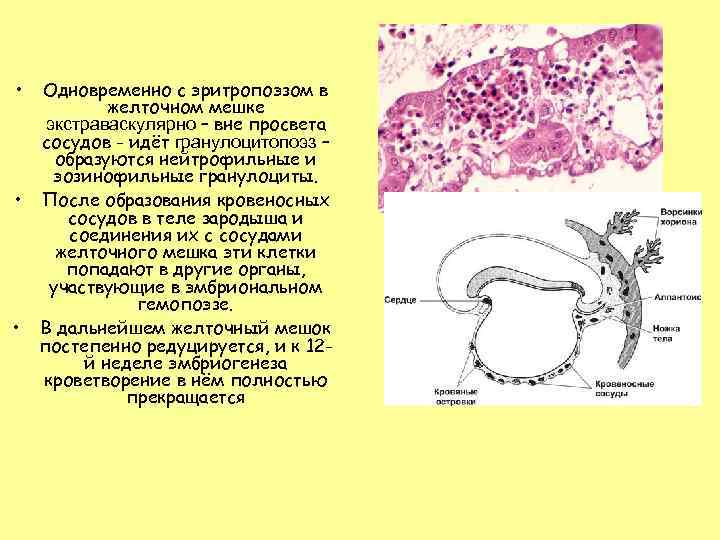 • Одновременно с эритропоэзом в желточном мешке экстраваскулярно – вне просвета сосудов - идёт гранулоцитопоэз – образуются нейтрофильные и эозинофильные гранулоциты. • После образования кровеносных сосудов в теле зародыша и соединения их с сосудами желточного мешка эти клетки попадают в другие органы, участвующие в эмбриональном гемопоэзе. • В дальнейшем желточный мешок постепенно редуцируется, и к 12 й неделе эмбриогенеза кроветворение в нём полностью прекращается
• Одновременно с эритропоэзом в желточном мешке экстраваскулярно – вне просвета сосудов - идёт гранулоцитопоэз – образуются нейтрофильные и эозинофильные гранулоциты. • После образования кровеносных сосудов в теле зародыша и соединения их с сосудами желточного мешка эти клетки попадают в другие органы, участвующие в эмбриональном гемопоэзе. • В дальнейшем желточный мешок постепенно редуцируется, и к 12 й неделе эмбриогенеза кроветворение в нём полностью прекращается
 • В печени кроветворение начинается на 5 -6 неделях развития. Здесь образуются эритроциты, гранулоциты и тромбоциты. • К концу 5 -го месяца интенсивность гемопоэза в печени уменьшается, но в небольшой степени продолжается ещё несколько недель после рождения. • Гемопоэз в селезёнке наиболее выражен с 4 -го по 8 -й месяцы внутриутробного развития.
• В печени кроветворение начинается на 5 -6 неделях развития. Здесь образуются эритроциты, гранулоциты и тромбоциты. • К концу 5 -го месяца интенсивность гемопоэза в печени уменьшается, но в небольшой степени продолжается ещё несколько недель после рождения. • Гемопоэз в селезёнке наиболее выражен с 4 -го по 8 -й месяцы внутриутробного развития.
 Начиная с 5 -го месяца красный костный мозг постепенно становится универсальным органом кроветворения, и происходит разделение на миелопоэз (образование всех видов форменных элементов крови за исключением лимфоцитов) и лимфопоэз
Начиная с 5 -го месяца красный костный мозг постепенно становится универсальным органом кроветворения, и происходит разделение на миелопоэз (образование всех видов форменных элементов крови за исключением лимфоцитов) и лимфопоэз
 Постэмбриональный гемопоэз – процесс образования форменных элементов крови в ходе физиологической и репаративной регенерации после рождения. Обновление различных клеточных популяций крови необходимо, поскольку абсолютное большинство форменных элементов крови имеет короткий жизненный цикл (скорость распада эритроцитов, например, составляет 10 млн в секунду). Гемопоэз обеспечивает поддержание постоянного количества форменных элементов в периферической крови. Постэмбриональный гемопоэз протекает в миелоидной (красный костный мозг) и лимфоидных (тимус, селезенка, лимфоузлы, миндалины, аппендикс, лимфатические фолликулы) тканях.
Постэмбриональный гемопоэз – процесс образования форменных элементов крови в ходе физиологической и репаративной регенерации после рождения. Обновление различных клеточных популяций крови необходимо, поскольку абсолютное большинство форменных элементов крови имеет короткий жизненный цикл (скорость распада эритроцитов, например, составляет 10 млн в секунду). Гемопоэз обеспечивает поддержание постоянного количества форменных элементов в периферической крови. Постэмбриональный гемопоэз протекает в миелоидной (красный костный мозг) и лимфоидных (тимус, селезенка, лимфоузлы, миндалины, аппендикс, лимфатические фолликулы) тканях.
 • Современные представления о кроветворении основаны на признании унитарной теории кроветворения. Согласно этой теории, развитие всех клеток крови начинается со стволовой клетки крови (СКК), дифференцировка которой в различные форменные элементы определяется микроокружением и действием специфических веществ – гемопоэтинов. • Во взрослом организме человека СКК в норме локализованы в костном мозге (0, 05% от всех клеток костного мозга), однако в низких концентрациях они присутствуют также в периферической крови (0, 0001% от всех лимфоцитов). Богатым источником СКК является пуповинная кровь и плацента. • СК дают начало прогениторным клеткам и клеткампредшественникам, которые делятся и дифференцируются в зрелые клетки определенного типа ткани. Такие клетки называют еще коммитированными. • Клетки предшественники образуют дифференцированные клетки через ряд поколений промежуточных клеток, становящихся все более зрелыми. Таким образом, гемопоэтические клетки подразделяются на 6 классов, в зависимости от уровня дифференцировки.
• Современные представления о кроветворении основаны на признании унитарной теории кроветворения. Согласно этой теории, развитие всех клеток крови начинается со стволовой клетки крови (СКК), дифференцировка которой в различные форменные элементы определяется микроокружением и действием специфических веществ – гемопоэтинов. • Во взрослом организме человека СКК в норме локализованы в костном мозге (0, 05% от всех клеток костного мозга), однако в низких концентрациях они присутствуют также в периферической крови (0, 0001% от всех лимфоцитов). Богатым источником СКК является пуповинная кровь и плацента. • СК дают начало прогениторным клеткам и клеткампредшественникам, которые делятся и дифференцируются в зрелые клетки определенного типа ткани. Такие клетки называют еще коммитированными. • Клетки предшественники образуют дифференцированные клетки через ряд поколений промежуточных клеток, становящихся все более зрелыми. Таким образом, гемопоэтические клетки подразделяются на 6 классов, в зависимости от уровня дифференцировки.
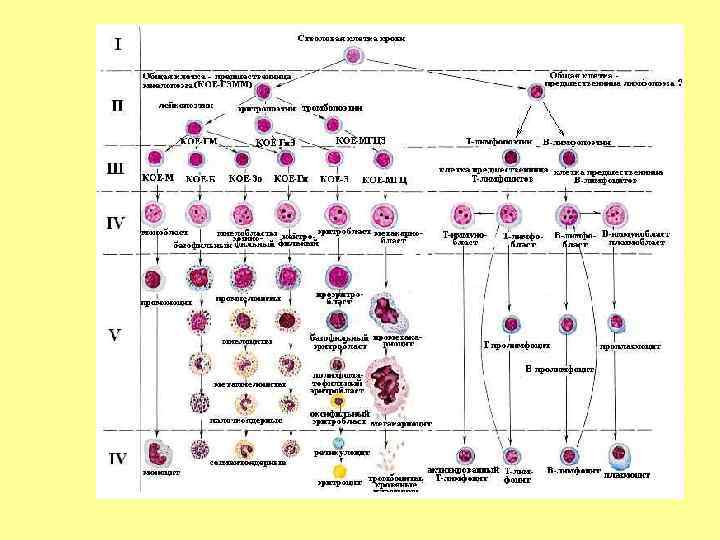
 КЛАСС I. - СТВОЛОВАЯ ГЕМОПОЭТИЧЕСКАЯ КЛЕТКА (СКК) СВОЙСТВА СКК: – плюрипотентность: СКК способна к дифференцировке в различных направлениях и даёт начало любому виду форменных элементов крови (эритроцитам, лейкоцитам, кровяным пластинкам), поэтому СКК называют родоначальными клетками. – способность к самоподдержанию: СКК способны поддерживать постоянство численности своей популяции за счёт того, что после деления стволовой клетки одна из дочерних клеток остается стволовой, сохраняя все свойства родительской клетки; вторая дочерняя клетка дифференцируется в полустволовую (коммитированную) стволовую клетку. Такой митоз называется асимметричным. – способность к делению (пролиферации). СКК – долгоживущая клетка; срок её жизни - жизнь индивидуального организма. – устойчивость к действию повреждающих факторов, вероятно вследствие того, что СКК делятся редко; большую часть своей жизни они пребывают в состоянии покоя; при необходимости могут вновь вступать в клеточный цикл (например, при значительных кровопотерях и при воздействии факторов роста); кроме того СКК защищены своим местоположением. – морфологически СКК не идентифицируются: то есть их нельзя различить обычными методами под световым или электронным микроскопом, СКК выглядит как любой малый лимфоцит, но они имеют свой фенотип (антигенный профиль): для них характерно присутствие на поверхности маркеров CD 34+, CD 59+, Thy 1/CD 90+, CD 38 lo/-, C-kit/cd 117+, и отсутствие ряда маркеров, свойственных зрелым клеткам крови (Lin-негативность); благодаря определенному фенотипу СКК можно выявить методами иммуноцитохимии (с помощью меченых моноклональных антител). – основное место локализации СКК – красный костный мозг, хотя численность СКК невелика (1 СКК на 2000 клеток красного костного мозга; или 1 СКК на 1 000 лейкоцитов периферической крови).
КЛАСС I. - СТВОЛОВАЯ ГЕМОПОЭТИЧЕСКАЯ КЛЕТКА (СКК) СВОЙСТВА СКК: – плюрипотентность: СКК способна к дифференцировке в различных направлениях и даёт начало любому виду форменных элементов крови (эритроцитам, лейкоцитам, кровяным пластинкам), поэтому СКК называют родоначальными клетками. – способность к самоподдержанию: СКК способны поддерживать постоянство численности своей популяции за счёт того, что после деления стволовой клетки одна из дочерних клеток остается стволовой, сохраняя все свойства родительской клетки; вторая дочерняя клетка дифференцируется в полустволовую (коммитированную) стволовую клетку. Такой митоз называется асимметричным. – способность к делению (пролиферации). СКК – долгоживущая клетка; срок её жизни - жизнь индивидуального организма. – устойчивость к действию повреждающих факторов, вероятно вследствие того, что СКК делятся редко; большую часть своей жизни они пребывают в состоянии покоя; при необходимости могут вновь вступать в клеточный цикл (например, при значительных кровопотерях и при воздействии факторов роста); кроме того СКК защищены своим местоположением. – морфологически СКК не идентифицируются: то есть их нельзя различить обычными методами под световым или электронным микроскопом, СКК выглядит как любой малый лимфоцит, но они имеют свой фенотип (антигенный профиль): для них характерно присутствие на поверхности маркеров CD 34+, CD 59+, Thy 1/CD 90+, CD 38 lo/-, C-kit/cd 117+, и отсутствие ряда маркеров, свойственных зрелым клеткам крови (Lin-негативность); благодаря определенному фенотипу СКК можно выявить методами иммуноцитохимии (с помощью меченых моноклональных антител). – основное место локализации СКК – красный костный мозг, хотя численность СКК невелика (1 СКК на 2000 клеток красного костного мозга; или 1 СКК на 1 000 лейкоцитов периферической крови).
 II. КЛАСС - МУЛЬТИПОТЕНТНЫЕ КОММИТИРОВАННЫЕ, частично детерминированные (ПОЛУСТВОЛОВЫЕ) КЛЕТКИ Мультипотентные коммитированные клетки дают начало форменным элементам крови нескольких, но не всех, видов. • Этот класс представлен 2 типами клеток: • родоначальной клеткой миелопоза – КОЕ-ГЭММ: эта клетка даёт начало гранулоцитам, эритроцитам, моноцитам и мегакариоцитам. • родоначальной клеткой лимфопоэза: эта клетка даёт начало В- и Тлимфоцитам, натуральным киллерам и некоторым дендритным клеткам. • Клетки этого класса способны к ограниченному самоподдержанию. • Митотическая активность клеток этого класса по-прежнему низкая. • Морфологически не идентифицируются (малые лимфоциты на вид)
II. КЛАСС - МУЛЬТИПОТЕНТНЫЕ КОММИТИРОВАННЫЕ, частично детерминированные (ПОЛУСТВОЛОВЫЕ) КЛЕТКИ Мультипотентные коммитированные клетки дают начало форменным элементам крови нескольких, но не всех, видов. • Этот класс представлен 2 типами клеток: • родоначальной клеткой миелопоза – КОЕ-ГЭММ: эта клетка даёт начало гранулоцитам, эритроцитам, моноцитам и мегакариоцитам. • родоначальной клеткой лимфопоэза: эта клетка даёт начало В- и Тлимфоцитам, натуральным киллерам и некоторым дендритным клеткам. • Клетки этого класса способны к ограниченному самоподдержанию. • Митотическая активность клеток этого класса по-прежнему низкая. • Морфологически не идентифицируются (малые лимфоциты на вид)
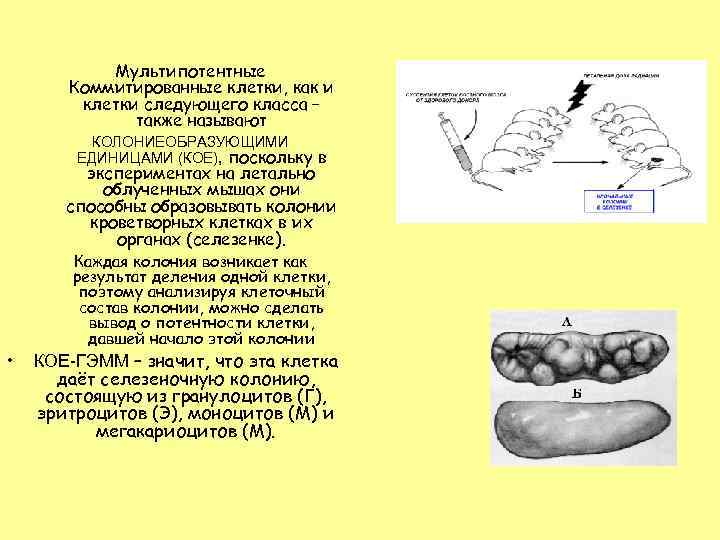 Мультипотентные Коммитированные клетки, как и клетки следующего класса – также называют КОЛОНИЕОБРАЗУЮЩИМИ ЕДИНИЦАМИ (КОЕ), поскольку в экспериментах на летально облученных мышах они способны образовывать колонии кроветворных клетках в их органах (селезенке). • Каждая колония возникает как результат деления одной клетки, поэтому анализируя клеточный состав колонии, можно сделать вывод о потентности клетки, давшей начало этой колонии КОЕ-ГЭММ – значит, что эта клетка даёт селезеночную колонию, состоящую из гранулоцитов (Г), эритроцитов (Э), моноцитов (М) и мегакариоцитов (М).
Мультипотентные Коммитированные клетки, как и клетки следующего класса – также называют КОЛОНИЕОБРАЗУЮЩИМИ ЕДИНИЦАМИ (КОЕ), поскольку в экспериментах на летально облученных мышах они способны образовывать колонии кроветворных клетках в их органах (селезенке). • Каждая колония возникает как результат деления одной клетки, поэтому анализируя клеточный состав колонии, можно сделать вывод о потентности клетки, давшей начало этой колонии КОЕ-ГЭММ – значит, что эта клетка даёт селезеночную колонию, состоящую из гранулоцитов (Г), эритроцитов (Э), моноцитов (М) и мегакариоцитов (М).
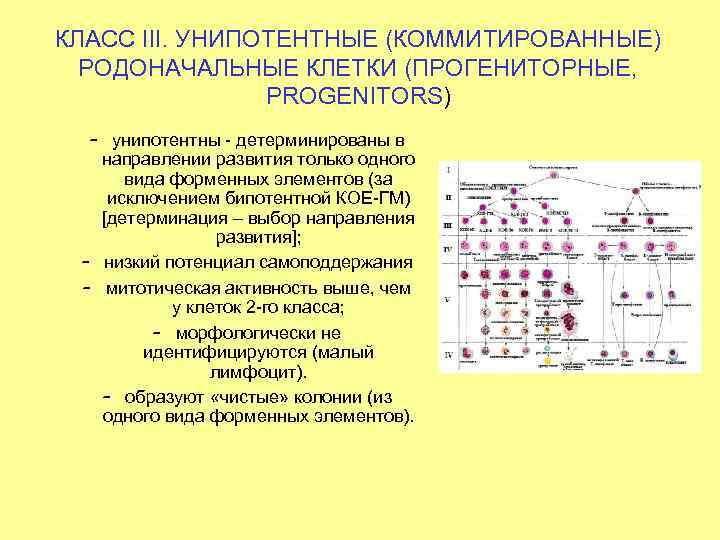 КЛАСС III. УНИПОТЕНТНЫЕ (КОММИТИРОВАННЫЕ) РОДОНАЧАЛЬНЫЕ КЛЕТКИ (ПРОГЕНИТОРНЫЕ, PROGENITORS) – унипотентны - детерминированы в направлении развития только одного вида форменных элементов (за исключением бипотентной КОЕ-ГМ) [детерминация – выбор направления развития]; – низкий потенциал самоподдержания – митотическая активность выше, чем у клеток 2 -го класса; – морфологически не идентифицируются (малый лимфоцит). – образуют «чистые» колонии (из одного вида форменных элементов).
КЛАСС III. УНИПОТЕНТНЫЕ (КОММИТИРОВАННЫЕ) РОДОНАЧАЛЬНЫЕ КЛЕТКИ (ПРОГЕНИТОРНЫЕ, PROGENITORS) – унипотентны - детерминированы в направлении развития только одного вида форменных элементов (за исключением бипотентной КОЕ-ГМ) [детерминация – выбор направления развития]; – низкий потенциал самоподдержания – митотическая активность выше, чем у клеток 2 -го класса; – морфологически не идентифицируются (малый лимфоцит). – образуют «чистые» колонии (из одного вида форменных элементов).
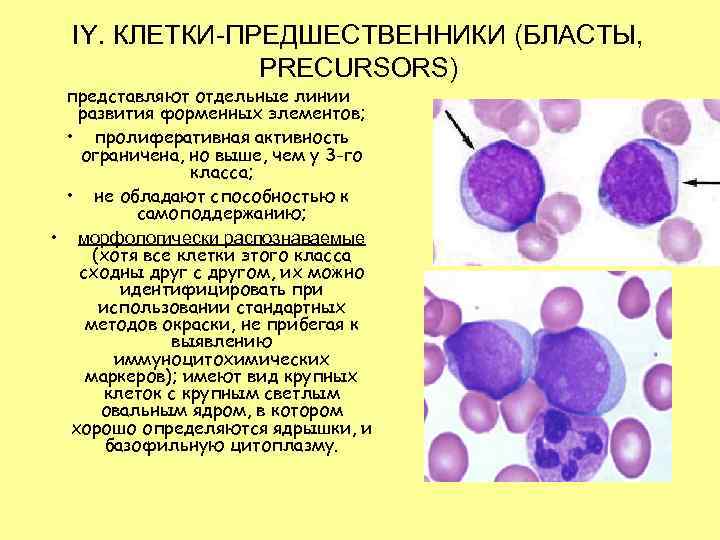 IY. КЛЕТКИ-ПРЕДШЕСТВЕННИКИ (БЛАСТЫ, PRECURSORS) представляют отдельные линии развития форменных элементов; • пролиферативная активность ограничена, но выше, чем у 3 -го класса; • не обладают способностью к самоподдержанию; • морфологически распознаваемые (хотя все клетки этого класса сходны друг с другом, их можно идентифицировать при использовании стандартных методов окраски, не прибегая к выявлению иммуноцитохимических маркеров); имеют вид крупных клеток с крупным светлым овальным ядром, в котором хорошо определяются ядрышки, и базофильную цитоплазму.
IY. КЛЕТКИ-ПРЕДШЕСТВЕННИКИ (БЛАСТЫ, PRECURSORS) представляют отдельные линии развития форменных элементов; • пролиферативная активность ограничена, но выше, чем у 3 -го класса; • не обладают способностью к самоподдержанию; • морфологически распознаваемые (хотя все клетки этого класса сходны друг с другом, их можно идентифицировать при использовании стандартных методов окраски, не прибегая к выявлению иммуноцитохимических маркеров); имеют вид крупных клеток с крупным светлым овальным ядром, в котором хорошо определяются ядрышки, и базофильную цитоплазму.
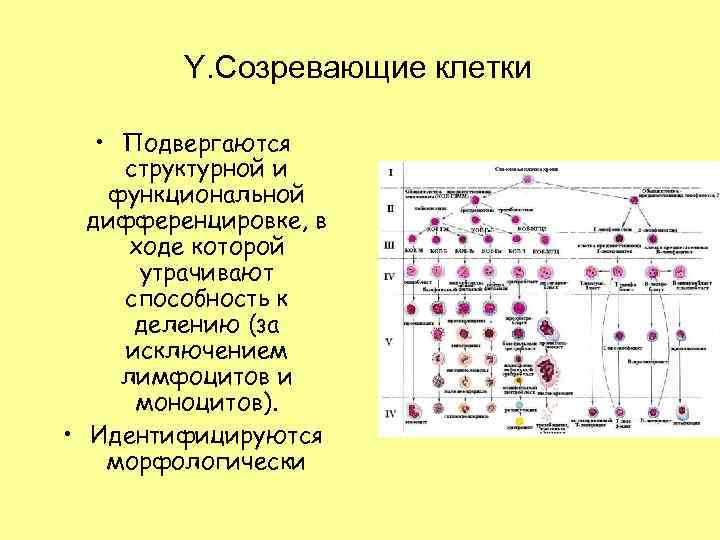 Y. Созревающие клетки • Подвергаются структурной и функциональной дифференцировке, в ходе которой утрачивают способность к делению (за исключением лимфоцитов и моноцитов). • Идентифицируются морфологически
Y. Созревающие клетки • Подвергаются структурной и функциональной дифференцировке, в ходе которой утрачивают способность к делению (за исключением лимфоцитов и моноцитов). • Идентифицируются морфологически
 • ДИФФЕРОН - совокупность всех клеток, составляющих ту или иную линию дифференцировки от стволовых (наименее дифференцированных) клеток до терминально (наиболее зрелых) дифференцированных. • Многие ткани содержат несколько различных дифферонов, которые взаимодействуют друг с другом.
• ДИФФЕРОН - совокупность всех клеток, составляющих ту или иную линию дифференцировки от стволовых (наименее дифференцированных) клеток до терминально (наиболее зрелых) дифференцированных. • Многие ткани содержат несколько различных дифферонов, которые взаимодействуют друг с другом.
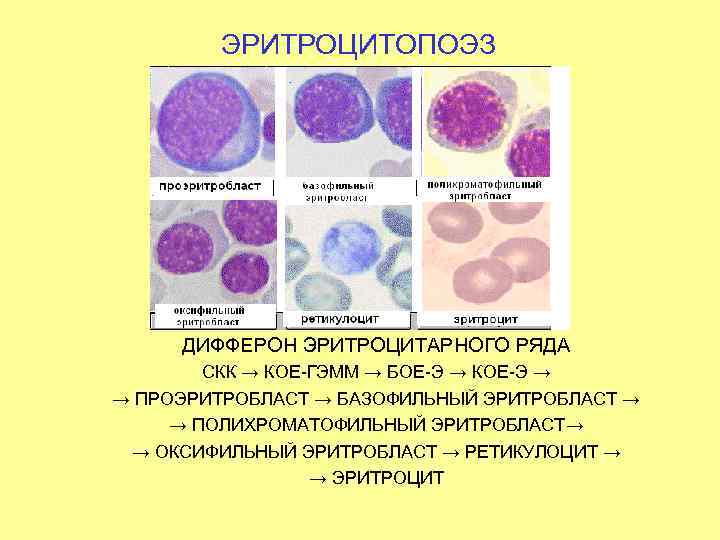 ЭРИТРОЦИТОПОЭЗ ДИФФЕРОН ЭРИТРОЦИТАРНОГО РЯДА СКК → КОЕ-ГЭММ → БОЕ-Э → КОЕ-Э → → ПРОЭРИТРОБЛАСТ → БАЗОФИЛЬНЫЙ ЭРИТРОБЛАСТ → → ПОЛИХРОМАТОФИЛЬНЫЙ ЭРИТРОБЛАСТ→ → ОКСИФИЛЬНЫЙ ЭРИТРОБЛАСТ → РЕТИКУЛОЦИТ → → ЭРИТРОЦИТ
ЭРИТРОЦИТОПОЭЗ ДИФФЕРОН ЭРИТРОЦИТАРНОГО РЯДА СКК → КОЕ-ГЭММ → БОЕ-Э → КОЕ-Э → → ПРОЭРИТРОБЛАСТ → БАЗОФИЛЬНЫЙ ЭРИТРОБЛАСТ → → ПОЛИХРОМАТОФИЛЬНЫЙ ЭРИТРОБЛАСТ→ → ОКСИФИЛЬНЫЙ ЭРИТРОБЛАСТ → РЕТИКУЛОЦИТ → → ЭРИТРОЦИТ
 • Начало эритроидного ряда – взрывообразующая единица эритропоэза – BFU-E. • При активации и делении BFU-E образуется множество унипотентных КОЕ-Э. • BFU-E реагирует на интерлейкин 3, но в отличие от КОЕ-Э не чувствительна к эритропоэтину, образующемуся в почке.
• Начало эритроидного ряда – взрывообразующая единица эритропоэза – BFU-E. • При активации и делении BFU-E образуется множество унипотентных КОЕ-Э. • BFU-E реагирует на интерлейкин 3, но в отличие от КОЕ-Э не чувствительна к эритропоэтину, образующемуся в почке.
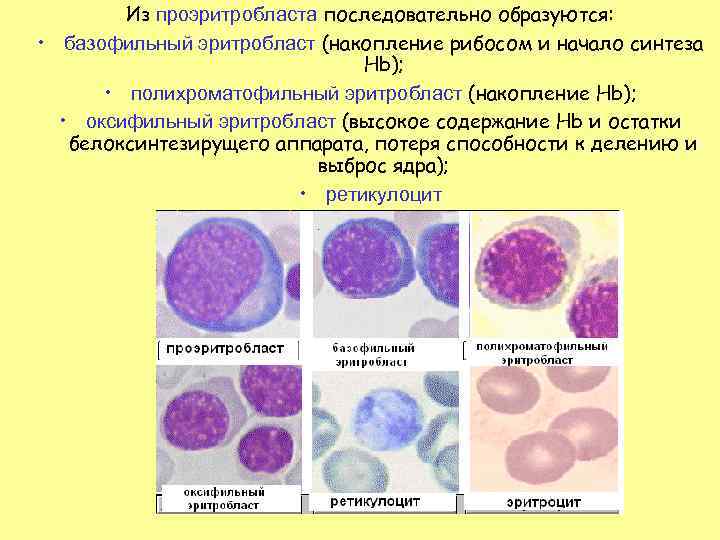 Из проэритробласта последовательно образуются: • базофильный эритробласт (накопление рибосом и начало синтеза Hb); • полихроматофильный эритробласт (накопление Hb); • оксифильный эритробласт (высокое содержание Hb и остатки белоксинтезирущего аппарата, потеря способности к делению и выброс ядра); • ретикулоцит
Из проэритробласта последовательно образуются: • базофильный эритробласт (накопление рибосом и начало синтеза Hb); • полихроматофильный эритробласт (накопление Hb); • оксифильный эритробласт (высокое содержание Hb и остатки белоксинтезирущего аппарата, потеря способности к делению и выброс ядра); • ретикулоцит
 При дифференцировке предшественников эритроцитов в зрелые эритроциты происходят следующие процессы: • уменьшение размеров клетки; • выработка и накопление гемоглобина в цитоплазме; • постепенное снижение числа органелл; • изменение окраски цитоплазмы от базофильной (в связи с большим числом полирибосом) до оксифильной (обусловленной накоплением гемоглобина); • снижение, а в дальнейшем утрата способности к делению; • уменьшение размера, конденсация хроматина и выталкивание ядра из клетки.
При дифференцировке предшественников эритроцитов в зрелые эритроциты происходят следующие процессы: • уменьшение размеров клетки; • выработка и накопление гемоглобина в цитоплазме; • постепенное снижение числа органелл; • изменение окраски цитоплазмы от базофильной (в связи с большим числом полирибосом) до оксифильной (обусловленной накоплением гемоглобина); • снижение, а в дальнейшем утрата способности к делению; • уменьшение размера, конденсация хроматина и выталкивание ядра из клетки.
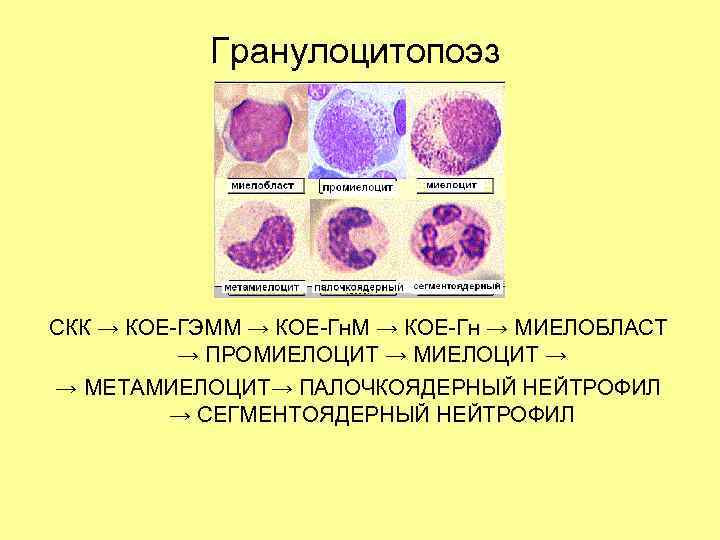 Гранулоцитопоэз СКК → КОЕ-ГЭММ → КОЕ-Гн → МИЕЛОБЛАСТ → ПРОМИЕЛОЦИТ → → МЕТАМИЕЛОЦИТ→ ПАЛОЧКОЯДЕРНЫЙ НЕЙТРОФИЛ → СЕГМЕНТОЯДЕРНЫЙ НЕЙТРОФИЛ
Гранулоцитопоэз СКК → КОЕ-ГЭММ → КОЕ-Гн → МИЕЛОБЛАСТ → ПРОМИЕЛОЦИТ → → МЕТАМИЕЛОЦИТ→ ПАЛОЧКОЯДЕРНЫЙ НЕЙТРОФИЛ → СЕГМЕНТОЯДЕРНЫЙ НЕЙТРОФИЛ
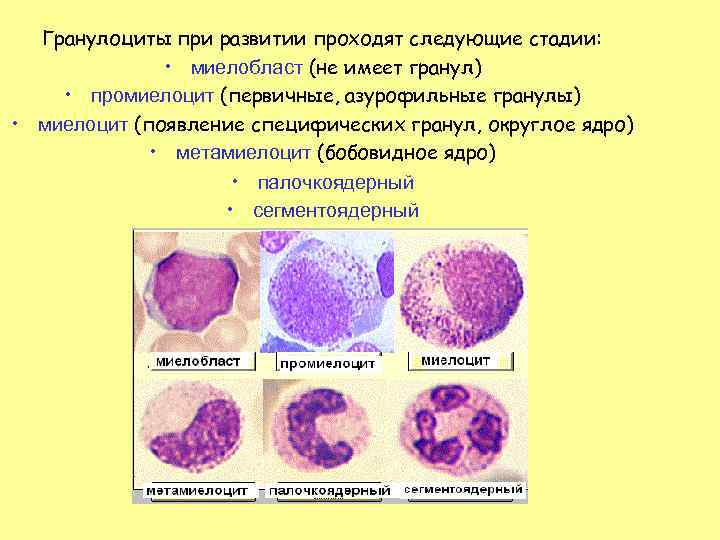 Гранулоциты при развитии проходят следующие стадии: • миелобласт (не имеет гранул) • промиелоцит (первичные, азурофильные гранулы) • миелоцит (появление специфических гранул, округлое ядро) • метамиелоцит (бобовидное ядро) • палочкоядерный • сегментоядерный
Гранулоциты при развитии проходят следующие стадии: • миелобласт (не имеет гранул) • промиелоцит (первичные, азурофильные гранулы) • миелоцит (появление специфических гранул, округлое ядро) • метамиелоцит (бобовидное ядро) • палочкоядерный • сегментоядерный
 По мере созревания гранулоцитов в зрелые клетки происходит: • уменьшение размеров клетки; • изменение формы их ядер от округлой до сегментированной; • накопление и изменение состава гранул в цитоплазме (постепенное увеличение доли специфических гранул); • утрата способности к делению; • нарастание подвижности клеток и приобретение разнообразных рецепторов плазмолеммы, обеспечивающих выполнение главных функций клеток (фагоцитоз, хемотаксис и др. ).
По мере созревания гранулоцитов в зрелые клетки происходит: • уменьшение размеров клетки; • изменение формы их ядер от округлой до сегментированной; • накопление и изменение состава гранул в цитоплазме (постепенное увеличение доли специфических гранул); • утрата способности к делению; • нарастание подвижности клеток и приобретение разнообразных рецепторов плазмолеммы, обеспечивающих выполнение главных функций клеток (фагоцитоз, хемотаксис и др. ).
 Тромбоцитопоэз – процесс образования и созревания тромбоцитов происходит в миелоидной ткани. Тромбоциты (кровяные пластинки) образуются в результате частичной фрагментации цитоплазмы мегакароицитов. Последовательность дифференцировки можно представить следующим рядом клеток: СКК → КОЕ-ГЭММ → КОЕ-МГЦ → МЕГАКАРИОБЛАСТ → ПРОМЕГАКАРИОЦИТ → ТРОМБОЦИТЫ (кровяные пластинки).
Тромбоцитопоэз – процесс образования и созревания тромбоцитов происходит в миелоидной ткани. Тромбоциты (кровяные пластинки) образуются в результате частичной фрагментации цитоплазмы мегакароицитов. Последовательность дифференцировки можно представить следующим рядом клеток: СКК → КОЕ-ГЭММ → КОЕ-МГЦ → МЕГАКАРИОБЛАСТ → ПРОМЕГАКАРИОЦИТ → ТРОМБОЦИТЫ (кровяные пластинки).
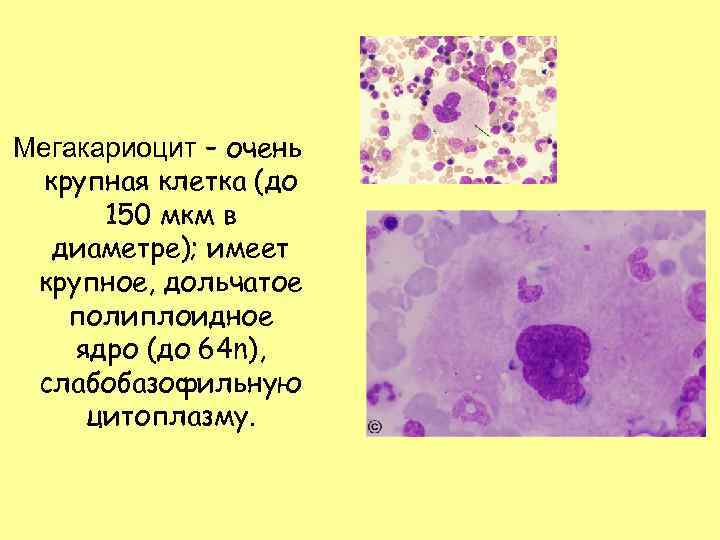 Мегакариоцит – очень крупная клетка (до 150 мкм в диаметре); имеет крупное, дольчатое полиплоидное ядро (до 64 n), слабобазофильную цитоплазму.
Мегакариоцит – очень крупная клетка (до 150 мкм в диаметре); имеет крупное, дольчатое полиплоидное ядро (до 64 n), слабобазофильную цитоплазму.
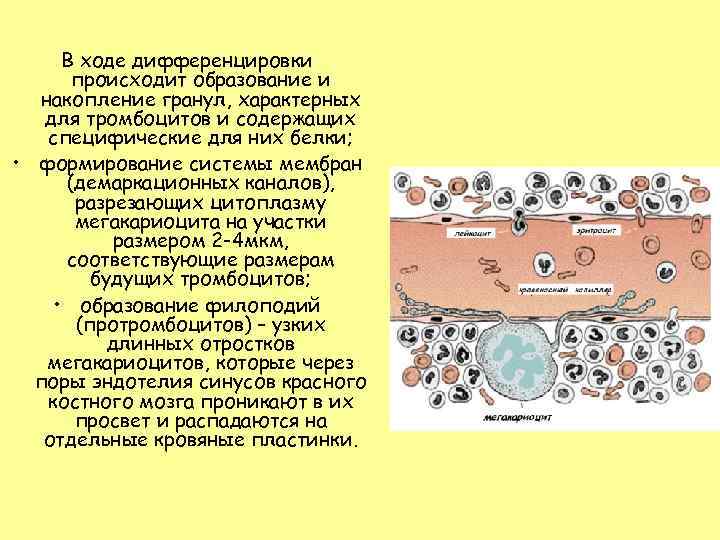 В ходе дифференцировки происходит образование и накопление гранул, характерных для тромбоцитов и содержащих специфические для них белки; • формирование системы мембран (демаркационных каналов), разрезающих цитоплазму мегакариоцита на участки размером 2 -4 мкм, соответствующие размерам будущих тромбоцитов; • образование филоподий (протромбоцитов) – узких длинных отростков мегакариоцитов, которые через поры эндотелия синусов красного костного мозга проникают в их просвет и распадаются на отдельные кровяные пластинки.
В ходе дифференцировки происходит образование и накопление гранул, характерных для тромбоцитов и содержащих специфические для них белки; • формирование системы мембран (демаркационных каналов), разрезающих цитоплазму мегакариоцита на участки размером 2 -4 мкм, соответствующие размерам будущих тромбоцитов; • образование филоподий (протромбоцитов) – узких длинных отростков мегакариоцитов, которые через поры эндотелия синусов красного костного мозга проникают в их просвет и распадаются на отдельные кровяные пластинки.


