Критические состояния в педиатрии.ppt
- Количество слайдов: 109
 Критические состояния в педиатрии. к. м. н. Дмитриев Д. В
Критические состояния в педиатрии. к. м. н. Дмитриев Д. В
 Гипертермический синдром
Гипертермический синдром
 Діагностичні критерії: • 1. Гiперпiрексiя у дітей виникає як наслідок багатьох інфекційних і неврологічних захворювань через невідповідність теплопродукції і тепловіддачі. • 2. Синдром гiперпiрексiї у малюків може бути еквівалентом шоку: стан дитини раптово погіршується, шкіряні покрови бліді, наростаюча тахікардія, занепокоєння, прискорений поверхневий подих, судороги, може з'являтися блювота • 3. Температура тіла підвищується до 39 -40 С, подальше підвищення температури може привести до набряку мозку з порушенням вітальних функцій організму.
Діагностичні критерії: • 1. Гiперпiрексiя у дітей виникає як наслідок багатьох інфекційних і неврологічних захворювань через невідповідність теплопродукції і тепловіддачі. • 2. Синдром гiперпiрексiї у малюків може бути еквівалентом шоку: стан дитини раптово погіршується, шкіряні покрови бліді, наростаюча тахікардія, занепокоєння, прискорений поверхневий подих, судороги, може з'являтися блювота • 3. Температура тіла підвищується до 39 -40 С, подальше підвищення температури може привести до набряку мозку з порушенням вітальних функцій організму.
 Медична допомога: • Жарознижуючі препарати при гiперпiрексiї використовують таким чином: • раніше здоровим дітям при температурі тіла вище 39 С i/або при м'язовій ломоті і головнiй болі • дітям з фебрiльним судорогами в анамнезі при температурі тіла вище 38 -38, 5 С • дітям з важкими захворюваннями серця і легень при температурі тіла вище 38, 5 С • дітям перших 3 місяців життя при температурі тіла вище 38 С
Медична допомога: • Жарознижуючі препарати при гiперпiрексiї використовують таким чином: • раніше здоровим дітям при температурі тіла вище 39 С i/або при м'язовій ломоті і головнiй болі • дітям з фебрiльним судорогами в анамнезі при температурі тіла вище 38 -38, 5 С • дітям з важкими захворюваннями серця і легень при температурі тіла вище 38, 5 С • дітям перших 3 місяців життя при температурі тіла вище 38 С
 • Парацетамол 10 -15 мг/кг або iбупрофен (дітям старше 3 місяців) 5 -10 мг/кг усередину, або ацелiзiн 0. 1 -0. 2 мл/рік життя або 50% розчин анальгіну в дозі 0. 1 мл/рік життя внутрiм’язово або внутрівенно.
• Парацетамол 10 -15 мг/кг або iбупрофен (дітям старше 3 місяців) 5 -10 мг/кг усередину, або ацелiзiн 0. 1 -0. 2 мл/рік життя або 50% розчин анальгіну в дозі 0. 1 мл/рік життя внутрiм’язово або внутрівенно.
 • При неефективності або порушеннях мікроциркуляції (холодні кінцівки при гіпертермії, озноб) - папаверин 2% у дозі 0. 5 мг/кг або бензодiазепiни (седуксен, реланiум, дiазепам, сiбазон) у дозі 0. 2 -0. 3 мг/кг внутрiм’язово.
• При неефективності або порушеннях мікроциркуляції (холодні кінцівки при гіпертермії, озноб) - папаверин 2% у дозі 0. 5 мг/кг або бензодiазепiни (седуксен, реланiум, дiазепам, сiбазон) у дозі 0. 2 -0. 3 мг/кг внутрiм’язово.
 • При відновленій мікроциркуляції (шкіра гаряча, гiперемiрьована, кінцівки теплі) застосовують фізичні методи збільшення тепловіддачі: розкрити дитину, розтерти шкіру спиртом, оцтові обгортання, обдування вентилятором; у важких випадках - пакети з льодом (холодною водою) на області проекції великих судин.
• При відновленій мікроциркуляції (шкіра гаряча, гiперемiрьована, кінцівки теплі) застосовують фізичні методи збільшення тепловіддачі: розкрити дитину, розтерти шкіру спиртом, оцтові обгортання, обдування вентилятором; у важких випадках - пакети з льодом (холодною водою) на області проекції великих судин.
 • Забезпечити вільну прохідність дихальних шляхів, оксигенотерапія 80100% киснем. • При явищах шоку - iнфузiя iзотонiчного розчину натрію хлориду 10 мл/кг, або препаратів ГЕК 4 -6 мл/кг. • За показниками - реанімаційні заходи. • Госпіталізація у важких випадках до ВIТ.
• Забезпечити вільну прохідність дихальних шляхів, оксигенотерапія 80100% киснем. • При явищах шоку - iнфузiя iзотонiчного розчину натрію хлориду 10 мл/кг, або препаратів ГЕК 4 -6 мл/кг. • За показниками - реанімаційні заходи. • Госпіталізація у важких випадках до ВIТ.
 Судорожный синдром
Судорожный синдром
 Діагностичні критерії: • 1. При гіпертермії, яка ускладнюється судомами, наявність температури до нападу судом, при централізації кровообігу - виключити інфекційний токсикоз, нейроiнфекцiї. • 2. При нормальній температурі тіла з'ясувати причину виникнення судом - виключити отруєння, травми ЦНС, рахіт, спазмофілію, діабет, епілепсію, істерію. • 3. Оцінити колір шкіряних покровів - ціаноз, багрянісинюшні, бліді. • 4. Порушення подиху - апноe, патологічні типи подиху, задишка. • 5. Порушення серцевої діяльності - тахi- або брадикардія, розлади гемодiнамiки. • 6. Менiнгеальнi симптоми - ригідність м'язів потилиці, позитивні симптоми Кернiга, Брудзiнського. • 7. Вегетативні порушення – розповсюджений дермографізм, анізокорія та інші.
Діагностичні критерії: • 1. При гіпертермії, яка ускладнюється судомами, наявність температури до нападу судом, при централізації кровообігу - виключити інфекційний токсикоз, нейроiнфекцiї. • 2. При нормальній температурі тіла з'ясувати причину виникнення судом - виключити отруєння, травми ЦНС, рахіт, спазмофілію, діабет, епілепсію, істерію. • 3. Оцінити колір шкіряних покровів - ціаноз, багрянісинюшні, бліді. • 4. Порушення подиху - апноe, патологічні типи подиху, задишка. • 5. Порушення серцевої діяльності - тахi- або брадикардія, розлади гемодiнамiки. • 6. Менiнгеальнi симптоми - ригідність м'язів потилиці, позитивні симптоми Кернiга, Брудзiнського. • 7. Вегетативні порушення – розповсюджений дермографізм, анізокорія та інші.
 Медична допомога: • 1. За показниками - реанімаційні заходи. • 2. При збереженій свідомості - iнсуфляцiя кисню через носовий катетер; при порушенні свідомості (ступор, сопор, кома I ст) - iнсуфляцiя кисню через носовий катетер або ларiнгеальну маску; при комі II-Ш ст. з порушенням подиху - після попередньої премедикацiї 0. 1% атропіну сульфату 0. 1 мл/рік життя (не більш 0. 5 мл) внутрівенно, iнтубацiя трахеї і переведення на ШВЛ. • 3. Протисудомна терапія: бензодiазепiни (седуксен, реланiум, дiазепам, сiбазон) 0. 3 -0. 5 мг/кг внутрівенно, при неефективності 1% гексенал або тiопентал натрію в дозі 3 -5 мг/кг внутрівенно. • 4. Дегiдратацiйна терапія: лазiкс 2 -3 мг/кг внутрiм’зово або внутрівенно. • 5. Госпіталізація до неврологічного відділення, при порушенні вітальних функцій - у ВIТ.
Медична допомога: • 1. За показниками - реанімаційні заходи. • 2. При збереженій свідомості - iнсуфляцiя кисню через носовий катетер; при порушенні свідомості (ступор, сопор, кома I ст) - iнсуфляцiя кисню через носовий катетер або ларiнгеальну маску; при комі II-Ш ст. з порушенням подиху - після попередньої премедикацiї 0. 1% атропіну сульфату 0. 1 мл/рік життя (не більш 0. 5 мл) внутрівенно, iнтубацiя трахеї і переведення на ШВЛ. • 3. Протисудомна терапія: бензодiазепiни (седуксен, реланiум, дiазепам, сiбазон) 0. 3 -0. 5 мг/кг внутрівенно, при неефективності 1% гексенал або тiопентал натрію в дозі 3 -5 мг/кг внутрівенно. • 4. Дегiдратацiйна терапія: лазiкс 2 -3 мг/кг внутрiм’зово або внутрівенно. • 5. Госпіталізація до неврологічного відділення, при порушенні вітальних функцій - у ВIТ.
 Нейротоксикоз.
Нейротоксикоз.
 Діагностичні критерії: • Нейротоксикоз – важка форма eнцефалiчної реакції внаслідок інфекційного і токсичного ушкодження ЦНС. Часто виникає при респіраторних вірусних захворюваннях (грип, аденовірусна інфекція й ін. ), пневмонії, гострих кишкових інфекціях (дизентерія, харчова токсикоінфекція й ін. ).
Діагностичні критерії: • Нейротоксикоз – важка форма eнцефалiчної реакції внаслідок інфекційного і токсичного ушкодження ЦНС. Часто виникає при респіраторних вірусних захворюваннях (грип, аденовірусна інфекція й ін. ), пневмонії, гострих кишкових інфекціях (дизентерія, харчова токсикоінфекція й ін. ).
 Клінічні прояви : • • гіпертермія, порушення свідомості, менiнгеальнi явища, судоми.
Клінічні прояви : • • гіпертермія, порушення свідомості, менiнгеальнi явища, судоми.
 Медична допомога: • При гіпертермічному синдромі - Парацетамол 10 -15 мг/кг або Iбупрофен (дітям старше 3 місяців) 5 -10 мг/кг усередину, або Ацелiзiн 0. 1 -0. 2 мл/рік життя або 50% розчин Анальгіну в дозі 0. 1 мл/рік життя внутрiм’язово або внутрівенно. • 2. При менiнгеальномy синдромі - преднізолон 2 -3 мг/кг внутрівенно або внутрiм’язово, лазiкс 1 -3 мг/кг внутрівенно або внутрiм’язово. • 3. При судомах - бензодiазепiни (седуксен, реланiум, дiазепам, сибазон) у дозі 0. 2 -0. 5 мг/кг внутрівенно повільно, лазiкс 1 -3 мг/кг внутрівенно, преднізолон 23 мг/кг внутрівенно. • 4. Госпіталізація до ВIТ.
Медична допомога: • При гіпертермічному синдромі - Парацетамол 10 -15 мг/кг або Iбупрофен (дітям старше 3 місяців) 5 -10 мг/кг усередину, або Ацелiзiн 0. 1 -0. 2 мл/рік життя або 50% розчин Анальгіну в дозі 0. 1 мл/рік життя внутрiм’язово або внутрівенно. • 2. При менiнгеальномy синдромі - преднізолон 2 -3 мг/кг внутрівенно або внутрiм’язово, лазiкс 1 -3 мг/кг внутрівенно або внутрiм’язово. • 3. При судомах - бензодiазепiни (седуксен, реланiум, дiазепам, сибазон) у дозі 0. 2 -0. 5 мг/кг внутрівенно повільно, лазiкс 1 -3 мг/кг внутрівенно, преднізолон 23 мг/кг внутрівенно. • 4. Госпіталізація до ВIТ.
 Стеноз підзв'язкового простору дітей (круп, несправжній круп, набряково-інфільтративний стеноз, гострий стенозуючий ларінготрахеобронхіт)
Стеноз підзв'язкового простору дітей (круп, несправжній круп, набряково-інфільтративний стеноз, гострий стенозуючий ларінготрахеобронхіт)
 Діагностичні критерії • У 11 -43 % дітей, що перенесли вірусне захворювання (грип, парагрип, кір тощо) внаслідок аутоімунного процесу формується набряк підзв'язкового простору, який є найвужчим місцем гортані у дітей. Швидке збільшення набряку у вказаних місцях зумовлено аеродинамічними особливостями, що виникають при збільшенні інспіраторних зусиль і збільшенні газотоку через просвіт гортані (закон Бернулі). Порушення дихання (іпспіраторна задишка) зумовлено опіром під час вдоху (верхній обструктивно-констриктивний тип гострої дихальної недостатності). • Стеноз підзв'язкового простору поділяють на І, II, IV ступінь. Ступінь стенозу встановлюється за сукупністю клінічних ознак, провідними з яких є характеристики параметрів дихання.
Діагностичні критерії • У 11 -43 % дітей, що перенесли вірусне захворювання (грип, парагрип, кір тощо) внаслідок аутоімунного процесу формується набряк підзв'язкового простору, який є найвужчим місцем гортані у дітей. Швидке збільшення набряку у вказаних місцях зумовлено аеродинамічними особливостями, що виникають при збільшенні інспіраторних зусиль і збільшенні газотоку через просвіт гортані (закон Бернулі). Порушення дихання (іпспіраторна задишка) зумовлено опіром під час вдоху (верхній обструктивно-констриктивний тип гострої дихальної недостатності). • Стеноз підзв'язкового простору поділяють на І, II, IV ступінь. Ступінь стенозу встановлюється за сукупністю клінічних ознак, провідними з яких є характеристики параметрів дихання.
 1 ступінь стенозу • характеризується такими ознаками: сиплий голос, гавкаючий кашель, незначне подовження вдиху, непостійна інспіраторна задишка при фізичному навантаженні і під час плачу. Ступінь інспіраторних зусиль може бути різним. Ціаноз відсутній при диханні кімнатним повітрям, може з'являтися при фізичному навантаженні та під час плачу. Показники кислотно-лужного стану крові в межах норми.
1 ступінь стенозу • характеризується такими ознаками: сиплий голос, гавкаючий кашель, незначне подовження вдиху, непостійна інспіраторна задишка при фізичному навантаженні і під час плачу. Ступінь інспіраторних зусиль може бути різним. Ціаноз відсутній при диханні кімнатним повітрям, може з'являтися при фізичному навантаженні та під час плачу. Показники кислотно-лужного стану крові в межах норми.
 2 ступінь стенозу • характеризується неспокоєм дитини, постійно намагається знайти положення, при якому зменшиться опор під час вдиху. До ознак, що характерні для І ступеню стенозу приєднуються постійна наявність інспіраторної задишки. Під час вдиху задіяна допоміжна мускулатура, втягування слабких місць грудної клітини (над- та підключичні ділянки), міжреберні проміжки, грудина наближується до хребта. Ступінь прояву цих ознак може бути різним. Але постійно наявний „симптом гойдалки", який однаково виявляється при кожному вдихі. В легенях вислуховується жорстке дихання (інтерстиціальний набряк легень) і велика кількість хрипів. Дихання шумне, чутне на відстані. З'являється периферичний спазм судин, який супроводжується тахікардією і гіпертензією. Ціаноз при диханні кімнатним повітрям. За даними КОС визначається компенсований метаболічний ацидоз з дефіцитом основ. Під час контролю шлунково-кишкового вмісту визначається „кавова гуща".
2 ступінь стенозу • характеризується неспокоєм дитини, постійно намагається знайти положення, при якому зменшиться опор під час вдиху. До ознак, що характерні для І ступеню стенозу приєднуються постійна наявність інспіраторної задишки. Під час вдиху задіяна допоміжна мускулатура, втягування слабких місць грудної клітини (над- та підключичні ділянки), міжреберні проміжки, грудина наближується до хребта. Ступінь прояву цих ознак може бути різним. Але постійно наявний „симптом гойдалки", який однаково виявляється при кожному вдихі. В легенях вислуховується жорстке дихання (інтерстиціальний набряк легень) і велика кількість хрипів. Дихання шумне, чутне на відстані. З'являється периферичний спазм судин, який супроводжується тахікардією і гіпертензією. Ціаноз при диханні кімнатним повітрям. За даними КОС визначається компенсований метаболічний ацидоз з дефіцитом основ. Під час контролю шлунково-кишкового вмісту визначається „кавова гуща".
 3 ступінь стенозу • . До вище перелічених ознак додаються порушення свідомість дитини (дитина реагує лише на сильний подразнюючий фактор тактильні, звукові, світлові подразнювачи). З'являється апное, як наслідок виснаження дитини, оскільки подоланні опору під час вдиху є дуже енерговиснажливий процес. Зменшується „симптом гойдалки", але не зникає. Найбільше він виражений під час перших вдихів після апное. Перед апное „симптом гойдалки" максимально зменшується і навіть може з'явитися „лад'євидний живіт". Під час УЗД можна визначити зміщення органів черевної порожнини в бік плевральної порожнини. Під час аускультації реєструються хрипи крепітуючого характеру, що свідчить про альвеолярний набряк легень. Зберігається гіпертензія, тахікардія, з'являються екстрасистоли. Ціаноз зберігається навіть при інгаляції кисню. В крові реєструється декомпенсований змішаний ацидоз.
3 ступінь стенозу • . До вище перелічених ознак додаються порушення свідомість дитини (дитина реагує лише на сильний подразнюючий фактор тактильні, звукові, світлові подразнювачи). З'являється апное, як наслідок виснаження дитини, оскільки подоланні опору під час вдиху є дуже енерговиснажливий процес. Зменшується „симптом гойдалки", але не зникає. Найбільше він виражений під час перших вдихів після апное. Перед апное „симптом гойдалки" максимально зменшується і навіть може з'явитися „лад'євидний живіт". Під час УЗД можна визначити зміщення органів черевної порожнини в бік плевральної порожнини. Під час аускультації реєструються хрипи крепітуючого характеру, що свідчить про альвеолярний набряк легень. Зберігається гіпертензія, тахікардія, з'являються екстрасистоли. Ціаноз зберігається навіть при інгаляції кисню. В крові реєструється декомпенсований змішаний ацидоз.
 IV ступінь стенозу. • Дитина втомлюється боротися з задухою. Зникають „симптом гойдалки", шум під час вдиху. Складається невірний висновок, що хвороба відступає, але свідомість у дитини відсутня, ціаноз змінюється на блідість. Можуть виникати судоми, мимовільна дефекація. Артеріальний тиск не визначається, з'являється брадикардія.
IV ступінь стенозу. • Дитина втомлюється боротися з задухою. Зникають „симптом гойдалки", шум під час вдиху. Складається невірний висновок, що хвороба відступає, але свідомість у дитини відсутня, ціаноз змінюється на блідість. Можуть виникати судоми, мимовільна дефекація. Артеріальний тиск не визначається, з'являється брадикардія.
 Диференційну діагностику треба проводити з травматичним стенозом, рубцевим стенозом гортані і трахеї внаслідок їх хімічного і термічного ураження, а також іншими видами верхнього обструктивноконстриктивного типу гострої дихальної недостатності.
Диференційну діагностику треба проводити з травматичним стенозом, рубцевим стенозом гортані і трахеї внаслідок їх хімічного і термічного ураження, а також іншими видами верхнього обструктивноконстриктивного типу гострої дихальної недостатності.
 • Особливо необхідна диференціація з гострим епіглотитом, який небезпечний швидкою обтурацією входу в гортань ураженим надгортанником з летальним наслідком.
• Особливо необхідна диференціація з гострим епіглотитом, який небезпечний швидкою обтурацією входу в гортань ураженим надгортанником з летальним наслідком.
 Лікування • • • • При I ступеню стенозу проводиться місцева терапія, яка спрямована на покращення венозного відтоку і нормалізації лімфовідтоку. Сухе тепло на шию. Тепле дозоване питво. Інгаляції протинабряковою сумішшю, парові інгаляції. Відволікаюча терапія сприяє перерозподілу кровоточу: зігрівання міжлопаткової ділянки, литкових м”язів, п'ят. Повітря в приміщенні повинно зволожуватись. Дитині забезпечують емоціональний і фізичний комфорт. З медикиментозна терапії доцільно призначити аскорутін та антигістамінні засоби у вікових дозах. Госпіталізація тільки у випадку наявності проблем у транспортному сполученні між лікарнею і місцем перебування дитини. Дитина з II ступенєм стенозу повинна бути транспортована в стаціонар, де можливо проведення штучної вентиляції легень. Лікування дитини повинно починатися на догоспітальному етапі з продовженням в стаціонарі. 1. Інгаляція зволоженого і зігрітого кисню. 2. Седація дитини з метою зменшення інспіраторних зусиль. 3. Глюкокортикоїди 10 мг/кг на добу в розрахунку по преднізолону. Доза розподіляється на 4 -6 прийомів без дотримання біологічного ритму. 4. Антигістамінні препарати у вікових дозах (дімедрол). 5. Ретельне лікування бронхообструктивного синдрому: бронхолітики, муколітики, терапія грудної клітини. При значній обструкції здійснюється лаваж трахеобронхіального дерева впродовж декількох годин. 6. Зменшення маси тіла дитини на 3 -4%, що досягається стимуляцією діурезу зі скороченням добових надходжень рідини до 80% фізіологічної потреби. Санація трахеобронхіального дерева і годування дитини перед наступним черговим введенням седативних препаратів. До наведеної терапії, при III ступені стенозу додається обов'язкове забезпечення штучних дихальних шляхів (інтубація трахеї, трахеотомія у випадку неможливості провести в трахею інтубаційну трубку) Інтубацію трахеї здійснюють тільки на самостійному диханні! Для зниження рефлексів з трахеї та гортаноглотки можливе зрошення ротової порожнини, носових ходів місцевими анестетиками (0, 1% р-н лідокаїну). Використовується інтубаційна трубка діаметром, менше за віковий. Віковий діаметр інтубаційної трубки (мм) визначається за формулою: Вік + 16 : 4. Вагомих переваг оротрахеальної чи назотрахеальної інтубації не виявлено. Під контролем ЧСС можливо використання інгаляції адреналіну у розведенні 1: 20, 1: 15, що дає можливість швидко зменшити набряк підзв'язкового простору, але на невизначений час. Як монотерапія стенозу інгаляція адреналіну не може використовуватися ! При IV ступеню стенозу проводиться серцево-легенева реанімація, лікування набряку-набухання головного мозку.
Лікування • • • • При I ступеню стенозу проводиться місцева терапія, яка спрямована на покращення венозного відтоку і нормалізації лімфовідтоку. Сухе тепло на шию. Тепле дозоване питво. Інгаляції протинабряковою сумішшю, парові інгаляції. Відволікаюча терапія сприяє перерозподілу кровоточу: зігрівання міжлопаткової ділянки, литкових м”язів, п'ят. Повітря в приміщенні повинно зволожуватись. Дитині забезпечують емоціональний і фізичний комфорт. З медикиментозна терапії доцільно призначити аскорутін та антигістамінні засоби у вікових дозах. Госпіталізація тільки у випадку наявності проблем у транспортному сполученні між лікарнею і місцем перебування дитини. Дитина з II ступенєм стенозу повинна бути транспортована в стаціонар, де можливо проведення штучної вентиляції легень. Лікування дитини повинно починатися на догоспітальному етапі з продовженням в стаціонарі. 1. Інгаляція зволоженого і зігрітого кисню. 2. Седація дитини з метою зменшення інспіраторних зусиль. 3. Глюкокортикоїди 10 мг/кг на добу в розрахунку по преднізолону. Доза розподіляється на 4 -6 прийомів без дотримання біологічного ритму. 4. Антигістамінні препарати у вікових дозах (дімедрол). 5. Ретельне лікування бронхообструктивного синдрому: бронхолітики, муколітики, терапія грудної клітини. При значній обструкції здійснюється лаваж трахеобронхіального дерева впродовж декількох годин. 6. Зменшення маси тіла дитини на 3 -4%, що досягається стимуляцією діурезу зі скороченням добових надходжень рідини до 80% фізіологічної потреби. Санація трахеобронхіального дерева і годування дитини перед наступним черговим введенням седативних препаратів. До наведеної терапії, при III ступені стенозу додається обов'язкове забезпечення штучних дихальних шляхів (інтубація трахеї, трахеотомія у випадку неможливості провести в трахею інтубаційну трубку) Інтубацію трахеї здійснюють тільки на самостійному диханні! Для зниження рефлексів з трахеї та гортаноглотки можливе зрошення ротової порожнини, носових ходів місцевими анестетиками (0, 1% р-н лідокаїну). Використовується інтубаційна трубка діаметром, менше за віковий. Віковий діаметр інтубаційної трубки (мм) визначається за формулою: Вік + 16 : 4. Вагомих переваг оротрахеальної чи назотрахеальної інтубації не виявлено. Під контролем ЧСС можливо використання інгаляції адреналіну у розведенні 1: 20, 1: 15, що дає можливість швидко зменшити набряк підзв'язкового простору, але на невизначений час. Як монотерапія стенозу інгаляція адреналіну не може використовуватися ! При IV ступеню стенозу проводиться серцево-легенева реанімація, лікування набряку-набухання головного мозку.
 ДВС - синдром
ДВС - синдром
 Патогенез острого ДВС Пусковой (триггер) фактор Активация свертывания Повреждение сосудистой стенки Образование фибрин-тромбоцитарного тромба Дефицит факторов свертывания Тромбоцитопения Генерализованная кровоточивость Активация тромбоцитов Органная дисфункция Активация фибринолиза Образование ПДФ
Патогенез острого ДВС Пусковой (триггер) фактор Активация свертывания Повреждение сосудистой стенки Образование фибрин-тромбоцитарного тромба Дефицит факторов свертывания Тромбоцитопения Генерализованная кровоточивость Активация тромбоцитов Органная дисфункция Активация фибринолиза Образование ПДФ
 • Диссеминированное внутрисосудистое свёртывание - патологический процесс, характеризующийся генерализованной активацией системы гемостаза и фибринолиза с их последующим истощением, образованием в русле крови циркулирующих растворимых и нерастворимых фибринмономерных комплексов (микротромбов).
• Диссеминированное внутрисосудистое свёртывание - патологический процесс, характеризующийся генерализованной активацией системы гемостаза и фибринолиза с их последующим истощением, образованием в русле крови циркулирующих растворимых и нерастворимых фибринмономерных комплексов (микротромбов).
 • Основной причиной острого ДВС, требующего проведения мер интенсивной терапии, является сепсис – им обусловлено более половины всех случаев, встречающихся в отделениях интенсивной терапии.
• Основной причиной острого ДВС, требующего проведения мер интенсивной терапии, является сепсис – им обусловлено более половины всех случаев, встречающихся в отделениях интенсивной терапии.
 ОСНОВНЫЕ ПРИЧИНЫ РАЗВИТИЯ СИНДРОМА ДВС КРОВИ • Инфекции 1. Бактериальные 2. Вирусные 3. Грибковые • Опухоли 1. Лейкозы 2. Карцинома • Акушерские заболевания 1. Отслойка или разрыв плаценты 2. Внутриутробная смерть плода 3. Эмболия околоплодными водами 4. Эклампсия 5. Септический аборт
ОСНОВНЫЕ ПРИЧИНЫ РАЗВИТИЯ СИНДРОМА ДВС КРОВИ • Инфекции 1. Бактериальные 2. Вирусные 3. Грибковые • Опухоли 1. Лейкозы 2. Карцинома • Акушерские заболевания 1. Отслойка или разрыв плаценты 2. Внутриутробная смерть плода 3. Эмболия околоплодными водами 4. Эклампсия 5. Септический аборт
 ОСНОВНЫЕ ПРИЧИНЫ РАЗВИТИЯ СИНДРОМА ДВС КРОВИ • Шок 1. 2. 3. 4. Геморрагический Септический Кардиогенный Ожоговый • • Трансплантация 1. РТПХ • Экстракорпоральная циркуляция Болезни печени 1. АКШ 1. Цирроз 2. Фульминантный вирусный гепатит 3. Жировой некроз • Внутрисосудистый гемолиз 1. АВО несовместимая трансфузия • Укусы змей
ОСНОВНЫЕ ПРИЧИНЫ РАЗВИТИЯ СИНДРОМА ДВС КРОВИ • Шок 1. 2. 3. 4. Геморрагический Септический Кардиогенный Ожоговый • • Трансплантация 1. РТПХ • Экстракорпоральная циркуляция Болезни печени 1. АКШ 1. Цирроз 2. Фульминантный вирусный гепатит 3. Жировой некроз • Внутрисосудистый гемолиз 1. АВО несовместимая трансфузия • Укусы змей
 • Типичными проявлениями ДВС являются геморрагии и тромбозы, сопровождаемые характерными изменениями лабораторных коагуляционных тестов
• Типичными проявлениями ДВС являются геморрагии и тромбозы, сопровождаемые характерными изменениями лабораторных коагуляционных тестов
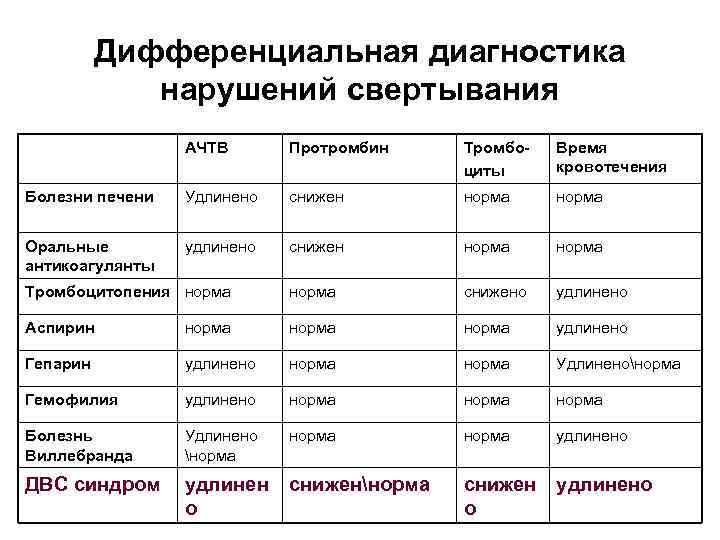 Дифференциальная диагностика нарушений свертывания АЧТВ Протромбин Тромбоциты Время кровотечения Болезни печени Удлинено снижен норма Оральные антикоагулянты удлинено снижен норма Тромбоцитопения норма снижено удлинено Аспирин норма удлинено Гепарин удлинено норма Удлиненонорма Гемофилия удлинено норма Болезнь Виллебранда Удлинено норма удлинено ДВС синдром удлинен о сниженнорма снижен о удлинено
Дифференциальная диагностика нарушений свертывания АЧТВ Протромбин Тромбоциты Время кровотечения Болезни печени Удлинено снижен норма Оральные антикоагулянты удлинено снижен норма Тромбоцитопения норма снижено удлинено Аспирин норма удлинено Гепарин удлинено норма Удлиненонорма Гемофилия удлинено норма Болезнь Виллебранда Удлинено норма удлинено ДВС синдром удлинен о сниженнорма снижен о удлинено
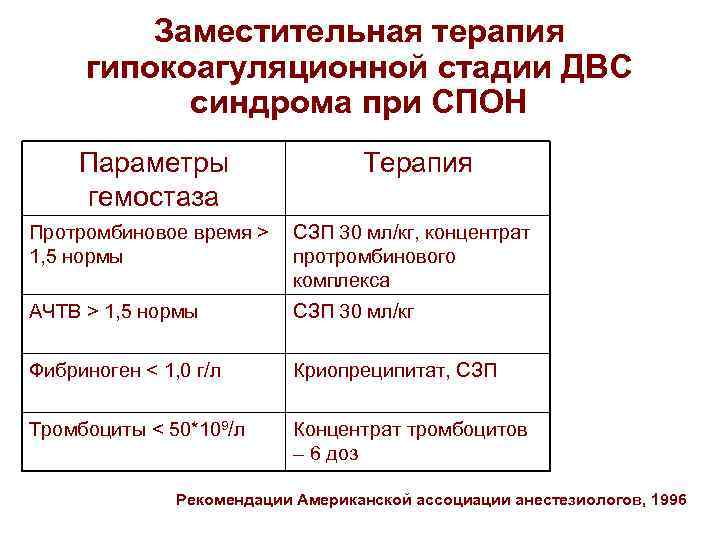 Заместительная терапия гипокоагуляционной стадии ДВС синдрома при СПОН Параметры гемостаза Терапия Протромбиновое время > 1, 5 нормы СЗП 30 мл/кг, концентрат протромбинового комплекса АЧТВ > 1, 5 нормы СЗП 30 мл/кг Фибриноген < 1, 0 г/л Криопреципитат, СЗП Тромбоциты < 50*109/л Концентрат тромбоцитов – 6 доз Рекомендации Американской ассоциации анестезиологов, 1996
Заместительная терапия гипокоагуляционной стадии ДВС синдрома при СПОН Параметры гемостаза Терапия Протромбиновое время > 1, 5 нормы СЗП 30 мл/кг, концентрат протромбинового комплекса АЧТВ > 1, 5 нормы СЗП 30 мл/кг Фибриноген < 1, 0 г/л Криопреципитат, СЗП Тромбоциты < 50*109/л Концентрат тромбоцитов – 6 доз Рекомендации Американской ассоциации анестезиологов, 1996
 Лечение ДВС (гипокоагуляционная фаза) • • • Свежезамороженная плазма (СЗП) Тромбоциты Криопреципитат Фактор VII Факторы VIII, IX
Лечение ДВС (гипокоагуляционная фаза) • • • Свежезамороженная плазма (СЗП) Тромбоциты Криопреципитат Фактор VII Факторы VIII, IX
 Трансфузионные пути коррекции диссеминированного внутрисосудистого свёртывания (ДВС) крови • Гиперкоагуляционная фаза • Ранняя, длительная, круглосуточная внутривенная терапия нефракционированным гепарином, сочетающаяся с переливанием свежезамороженной плазмы, - обязательное условие терапии гиперкоагуляционного синдрома и предупреждения его перехода в гиперкоагуляционную фазу ДВС синдрома
Трансфузионные пути коррекции диссеминированного внутрисосудистого свёртывания (ДВС) крови • Гиперкоагуляционная фаза • Ранняя, длительная, круглосуточная внутривенная терапия нефракционированным гепарином, сочетающаяся с переливанием свежезамороженной плазмы, - обязательное условие терапии гиперкоагуляционного синдрома и предупреждения его перехода в гиперкоагуляционную фазу ДВС синдрома
 Лечение ДВС (гиперкоагуляционная фаза) • • • Гепарин нефракционированный Гепарин низкомолекулярный Активированный протеин С Антитромбин III Рекомбинантный гирудин
Лечение ДВС (гиперкоагуляционная фаза) • • • Гепарин нефракционированный Гепарин низкомолекулярный Активированный протеин С Антитромбин III Рекомбинантный гирудин
 УСЛОВИЯ ПРОВЕДЕНИЯ ТРАНСФУЗИОННОЙ ТЕРАПИИ ДВС • • СЗП объём 20 -30 мл/кг массы тела скорость 20 -25 мл/час ТРОМБОЦИТЫ (<50 -100 x 109/л) 1 единица (55 х109)/10 кг массы тела КРИОПРЕЦИПИТАТ (фибриноген <0, 8 г/л) 5 -10 доз (1 доза содержит до 200 мг фибриногена) ГЕПАРИН 10 -15 ЕД/кг массы тела в виде постоянной внутривенной инфузии
УСЛОВИЯ ПРОВЕДЕНИЯ ТРАНСФУЗИОННОЙ ТЕРАПИИ ДВС • • СЗП объём 20 -30 мл/кг массы тела скорость 20 -25 мл/час ТРОМБОЦИТЫ (<50 -100 x 109/л) 1 единица (55 х109)/10 кг массы тела КРИОПРЕЦИПИТАТ (фибриноген <0, 8 г/л) 5 -10 доз (1 доза содержит до 200 мг фибриногена) ГЕПАРИН 10 -15 ЕД/кг массы тела в виде постоянной внутривенной инфузии
 Критерии эффективности переливания СЗП. Клинические • Прекращение кровоточивости или кровотечения. • Стабилизация гемодинамики. Лабораторные • Нормализация АЧТВ • Рост количества тромбоцитов и уровня фибриногена • Нормализация времени свертывания крови.
Критерии эффективности переливания СЗП. Клинические • Прекращение кровоточивости или кровотечения. • Стабилизация гемодинамики. Лабораторные • Нормализация АЧТВ • Рост количества тромбоцитов и уровня фибриногена • Нормализация времени свертывания крови.
 Критерии эффективности переливания тромбоцитов в терапии ДВС • Количество тромбоцитов через час и 18 -24 часа после переливания • Уровень протромбина • Уровень фибриногена • АЧТВ
Критерии эффективности переливания тромбоцитов в терапии ДВС • Количество тромбоцитов через час и 18 -24 часа после переливания • Уровень протромбина • Уровень фибриногена • АЧТВ
 СЕРДЕЧНО – ЛЕГОЧНАЯ РЕАНИМАЦИЯ
СЕРДЕЧНО – ЛЕГОЧНАЯ РЕАНИМАЦИЯ
 Исторический обзор q 5000 -3000 до н. э. – искусственное дыхание рот в рот q 1780 г. - проба реанимации новорожденных методом наду-вания в легкие (Шосье). q 1874 г. - исследовательский прямой массаж сердца (Шифф). q 1901 г. -первый успешный прямой массаж сердца в клинике (Кристан, Ингельсруд). q 1910 г. интубация трахеи ларингоскопом (Лилиенталь). q 1946 г. - закрытый массаж сердца и дефибрилляция иссле-довательским методом. (Гурвич, Юнев). q 1960 г. - непрямой массаж сердца (Никербокер, Кувенговен, Роремс). 1 q с 1980 г. - сердечно-легочная реанимация (СЛР) бурно
Исторический обзор q 5000 -3000 до н. э. – искусственное дыхание рот в рот q 1780 г. - проба реанимации новорожденных методом наду-вания в легкие (Шосье). q 1874 г. - исследовательский прямой массаж сердца (Шифф). q 1901 г. -первый успешный прямой массаж сердца в клинике (Кристан, Ингельсруд). q 1910 г. интубация трахеи ларингоскопом (Лилиенталь). q 1946 г. - закрытый массаж сердца и дефибрилляция иссле-довательским методом. (Гурвич, Юнев). q 1960 г. - непрямой массаж сердца (Никербокер, Кувенговен, Роремс). 1 q с 1980 г. - сердечно-легочная реанимация (СЛР) бурно
 все те случаи, которые сопровождаются гипоксией внесердечн ые Причины остановки кровообращения сердечн первичное поражение сердечной мышцы, которое ые сопровождается выраженной слабостью сократительной функции, нарушениями автоматизма или проводимости, или механическими факторами 2
все те случаи, которые сопровождаются гипоксией внесердечн ые Причины остановки кровообращения сердечн первичное поражение сердечной мышцы, которое ые сопровождается выраженной слабостью сократительной функции, нарушениями автоматизма или проводимости, или механическими факторами 2
 Причины остановки кровообращения Сердечные причины • ИБС, инфаркт миокарда • стенокардия • нарушения ритма различно-го происхождения и характера • электролитный дисбаланс • поражения клапанов • эндо-, миокардит, кардио -миопатия • тампонада сердца • ТЭЛА • расслоение и разрыв Внесердечные причины • закупорка дыхательных путей • острая дыхательная недос-таточность • шок • рефлекторная остановка сердца • эмболия различного проис-хождения • передозировка • электротравма • удушение • экзогенное отравление 3
Причины остановки кровообращения Сердечные причины • ИБС, инфаркт миокарда • стенокардия • нарушения ритма различно-го происхождения и характера • электролитный дисбаланс • поражения клапанов • эндо-, миокардит, кардио -миопатия • тампонада сердца • ТЭЛА • расслоение и разрыв Внесердечные причины • закупорка дыхательных путей • острая дыхательная недос-таточность • шок • рефлекторная остановка сердца • эмболия различного проис-хождения • передозировка • электротравма • удушение • экзогенное отравление 3
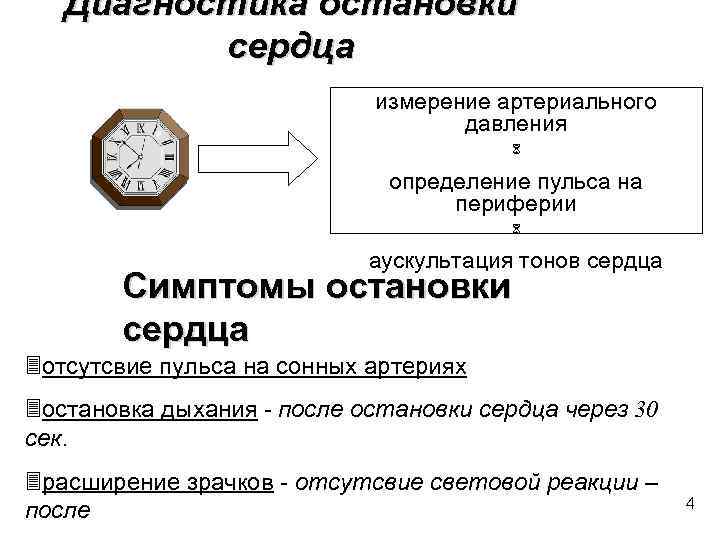 Диагностика остановки сердца измерение артериального давления определение пульса на периферии аускультация тонов сердца Симптомы остановки сердца 3 отсутсвие пульса на сонных артериях 3 остановка дыхания - после остановки сердца через 30 сек. 3 расширение зрачков - отсутсвие световой реакции – после 4
Диагностика остановки сердца измерение артериального давления определение пульса на периферии аускультация тонов сердца Симптомы остановки сердца 3 отсутсвие пульса на сонных артериях 3 остановка дыхания - после остановки сердца через 30 сек. 3 расширение зрачков - отсутсвие световой реакции – после 4
 Последовательность действий q Проверить отсутствие реакций на внешние раздражители q Обратиться за помощью q Правильно расположить пострадавшего и обеспечить проходимость дыхательных путей q Проверить наличие самостоятельного дыхания q Проверить наличие пульса q Начать наружний массаж сердца и 5
Последовательность действий q Проверить отсутствие реакций на внешние раздражители q Обратиться за помощью q Правильно расположить пострадавшего и обеспечить проходимость дыхательных путей q Проверить наличие самостоятельного дыхания q Проверить наличие пульса q Начать наружний массаж сердца и 5
 В случае отсутствия сознания необходимо быстро оценить * проходимость дыхательных путей * дыхательную функцию * гемодинамику 6
В случае отсутствия сознания необходимо быстро оценить * проходимость дыхательных путей * дыхательную функцию * гемодинамику 6
 Основные этапы реанимации A этап (Air way) - обеспечить проходимость дыхательных путей (предупредить западение языка, возможна также интубация трахеи). B этап (Breathing) - перейти на искусственную вентиляцию легких. C этап (Circulation) - восстановить кровообращение, т. е. начать закрытый массаж сердца. D этап (Differentation, Druas, Defibrilation) -быстро произвести дифференциальную диагностику остановки сердца, использовать лекарственные средства и электрическую дефибрилляцию сердца в условиях фибрилляции желудочков. 7
Основные этапы реанимации A этап (Air way) - обеспечить проходимость дыхательных путей (предупредить западение языка, возможна также интубация трахеи). B этап (Breathing) - перейти на искусственную вентиляцию легких. C этап (Circulation) - восстановить кровообращение, т. е. начать закрытый массаж сердца. D этап (Differentation, Druas, Defibrilation) -быстро произвести дифференциальную диагностику остановки сердца, использовать лекарственные средства и электрическую дефибрилляцию сердца в условиях фибрилляции желудочков. 7
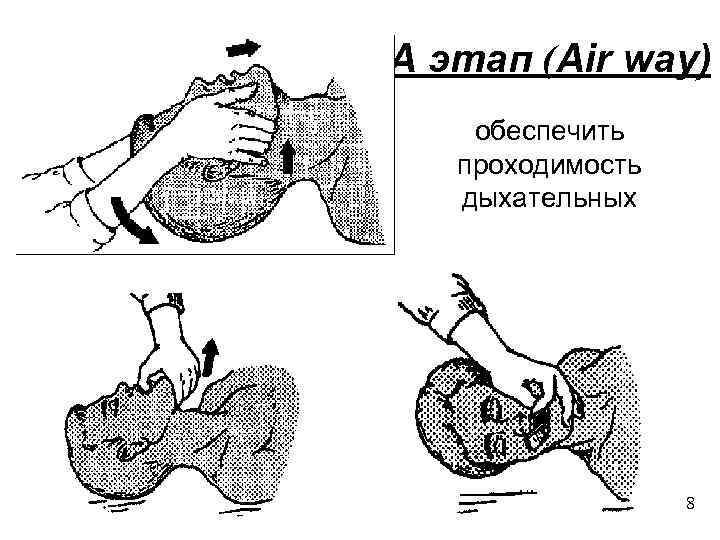 A этап (Air way) обеспечить проходимость дыхательных 8
A этап (Air way) обеспечить проходимость дыхательных 8
 Для обеспечения проходимости дыхательных путей необходимо одну руку подложить под затылок пострадавшего, другую руку на лоб и осторожно отвести голову назад. Таким образом предотвращается западение языка, открывается рот и восстанавливается проходимость дыхательных путей. Затем руку, находящуюся на затылке, перенести подбородок, припод-нять его, а другой рукой проверить наличие пульса. 9
Для обеспечения проходимости дыхательных путей необходимо одну руку подложить под затылок пострадавшего, другую руку на лоб и осторожно отвести голову назад. Таким образом предотвращается западение языка, открывается рот и восстанавливается проходимость дыхательных путей. Затем руку, находящуюся на затылке, перенести подбородок, припод-нять его, а другой рукой проверить наличие пульса. 9
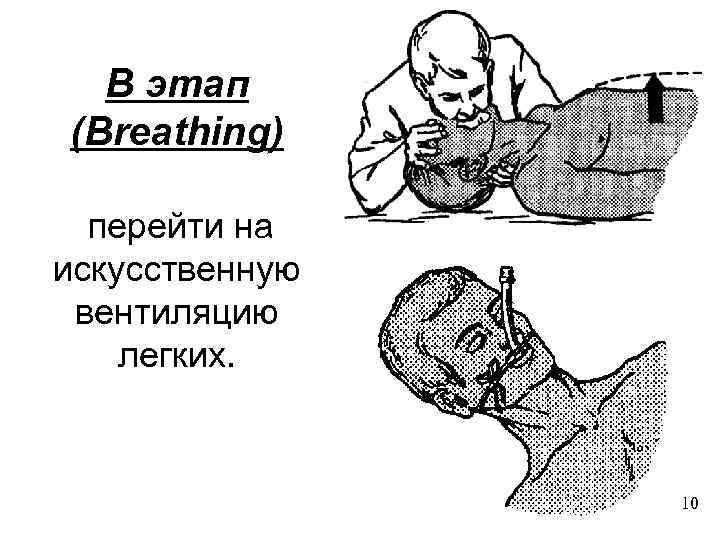 B этап (Breathing) перейти на искусственную вентиляцию легких. 10
B этап (Breathing) перейти на искусственную вентиляцию легких. 10
 Алгоритм искусственной дыхание рот в вентиляции вентиляция маской и рот, нос в рот мешком Амбу с О 2 два последовательных вдоха дождаться окончания выдоха 10 -12 вдохов в минуту, дыхательный объем 800 мл, продолжительность 1, 5 -2 сек. контроль активности вентиляции следить за экскурсией грудной клетки в фазу вдоха и выдоха наблюдается ли обратный ток 11
Алгоритм искусственной дыхание рот в вентиляции вентиляция маской и рот, нос в рот мешком Амбу с О 2 два последовательных вдоха дождаться окончания выдоха 10 -12 вдохов в минуту, дыхательный объем 800 мл, продолжительность 1, 5 -2 сек. контроль активности вентиляции следить за экскурсией грудной клетки в фазу вдоха и выдоха наблюдается ли обратный ток 11
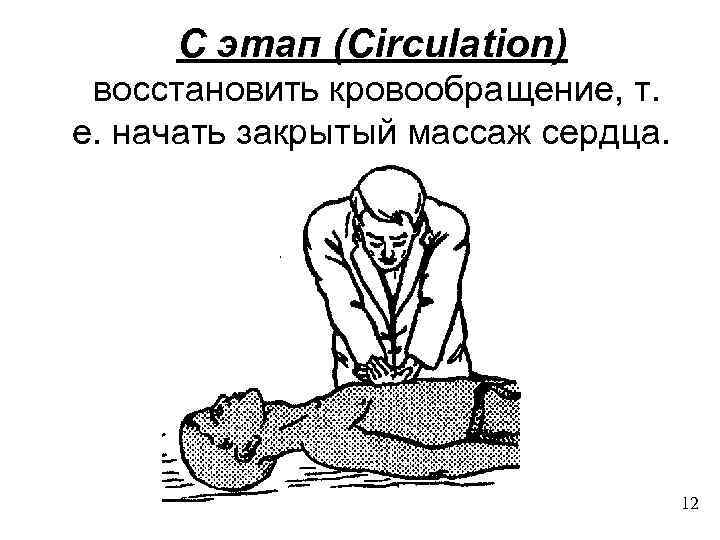 C этап (Circulation) восстановить кровообращение, т. е. начать закрытый массаж сердца. 12
C этап (Circulation) восстановить кровообращение, т. е. начать закрытый массаж сердца. 12
 Восстановление кровообращения через закрытый массаж сердца обусловлено двумя механизмами сердечны й насос грудной насос 13
Восстановление кровообращения через закрытый массаж сердца обусловлено двумя механизмами сердечны й насос грудной насос 13
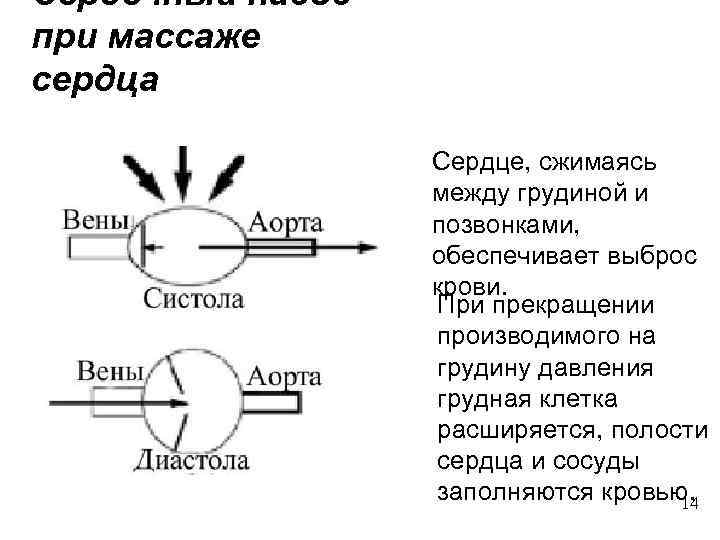 Сердечный насос при массаже сердца Сердце, сжимаясь между грудиной и позвонками, обеспечивает выброс крови. При прекращении производимого на грудину давления грудная клетка расширяется, полости сердца и сосуды заполняются кровью. 14
Сердечный насос при массаже сердца Сердце, сжимаясь между грудиной и позвонками, обеспечивает выброс крови. При прекращении производимого на грудину давления грудная клетка расширяется, полости сердца и сосуды заполняются кровью. 14
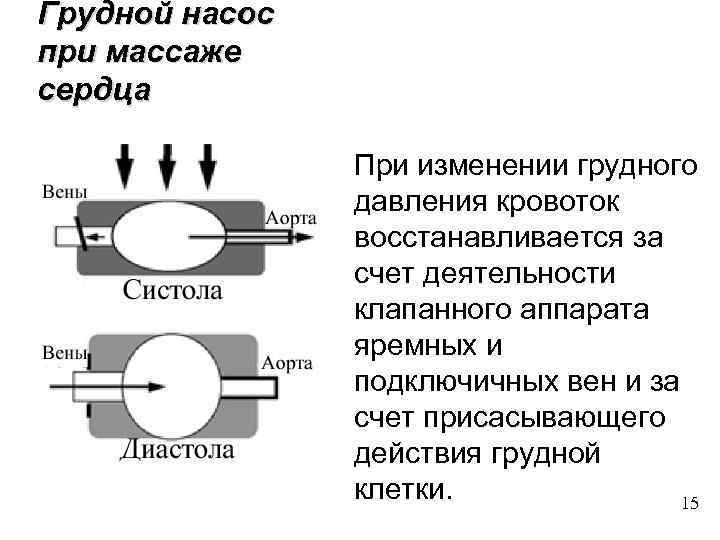 Грудной насос при массаже сердца При изменении грудного давления кровоток восстанавливается за счет деятельности клапанного аппарата яремных и подключичных вен и за счет присасывающего действия грудной клетки. 15
Грудной насос при массаже сердца При изменении грудного давления кровоток восстанавливается за счет деятельности клапанного аппарата яремных и подключичных вен и за счет присасывающего действия грудной клетки. 15
 При сдавлении грудной клетки кровь из малого круга кровообращения (легких) направляется в большой круг кровообращения (аорту), т. е. клапанный аппарат сердца выполняет ту же функцию, что и при естественном сокращении сердечной мышцы. При сдавлении грудной клетки внутригрудное давление не распространяется на мозговой кровоток, т. к. яремные вены имеют клапаны, кроме того яремные вены при деформации шейного отдела грудной клетки сгибаются. После сдавления, во время расширения грудной клетки, т. е. в искусственную диастолу разность давлений между аортой и правым предсердием сохраняется, обеспечивая таким образом коронарный кровоток. 16
При сдавлении грудной клетки кровь из малого круга кровообращения (легких) направляется в большой круг кровообращения (аорту), т. е. клапанный аппарат сердца выполняет ту же функцию, что и при естественном сокращении сердечной мышцы. При сдавлении грудной клетки внутригрудное давление не распространяется на мозговой кровоток, т. к. яремные вены имеют клапаны, кроме того яремные вены при деформации шейного отдела грудной клетки сгибаются. После сдавления, во время расширения грудной клетки, т. е. в искусственную диастолу разность давлений между аортой и правым предсердием сохраняется, обеспечивая таким образом коронарный кровоток. 16
 Метод наружного массажа сердца • уложить пострадавшего на твердую, прямую поверхность • встать или опуститься на колени рядом с пострадавшим • надавливания производятся в области мечевидного отростка грудины движениями сверху вниз, не сгибая локти, ладонями расположенными друг на друге. Необходимо использовать не только силу рук, но и силу всего тела. • амплитуда движений грудины 3, 5 - 5 см, частота 80 - 100 в минуту. • если массаж производится одним лицом, то соотношение массаж-дыхание должно составлять 5: 1. • после 4 циклов искусственного дыхания через каждые 2 -3 минуту необходимо проверять наличие пульса. • если массаж производится двумя лицами, то соотношение массаж-дыхание составляет 15: 2. • выполняющий искусственное дыхание контролирует эффективность массажа сердца, проверяя наличие пульса на 17 сонной артерии и обеспечивая проходимость дыхательных
Метод наружного массажа сердца • уложить пострадавшего на твердую, прямую поверхность • встать или опуститься на колени рядом с пострадавшим • надавливания производятся в области мечевидного отростка грудины движениями сверху вниз, не сгибая локти, ладонями расположенными друг на друге. Необходимо использовать не только силу рук, но и силу всего тела. • амплитуда движений грудины 3, 5 - 5 см, частота 80 - 100 в минуту. • если массаж производится одним лицом, то соотношение массаж-дыхание должно составлять 5: 1. • после 4 циклов искусственного дыхания через каждые 2 -3 минуту необходимо проверять наличие пульса. • если массаж производится двумя лицами, то соотношение массаж-дыхание составляет 15: 2. • выполняющий искусственное дыхание контролирует эффективность массажа сердца, проверяя наличие пульса на 17 сонной артерии и обеспечивая проходимость дыхательных
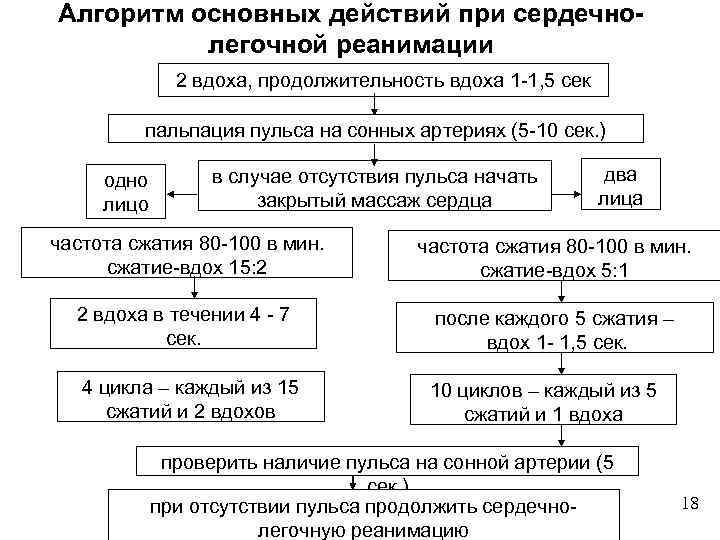 Алгоритм основных действий при сердечнолегочной реанимации 2 вдоха, продолжительность вдоха 1 -1, 5 сек пальпация пульса на сонных артериях (5 -10 сек. ) одно лицо в случае отсутствия пульса начать закрытый массаж сердца два лица частота сжатия 80 -100 в мин. сжатие-вдох 15: 2 частота сжатия 80 -100 в мин. сжатие-вдох 5: 1 2 вдоха в течении 4 - 7 сек. после каждого 5 сжатия – вдох 1 - 1, 5 сек. 4 цикла – каждый из 15 сжатий и 2 вдохов 10 циклов – каждый из 5 сжатий и 1 вдоха проверить наличие пульса на сонной артерии (5 сек. ) при отсутствии пульса продолжить сердечнолегочную реанимацию 18
Алгоритм основных действий при сердечнолегочной реанимации 2 вдоха, продолжительность вдоха 1 -1, 5 сек пальпация пульса на сонных артериях (5 -10 сек. ) одно лицо в случае отсутствия пульса начать закрытый массаж сердца два лица частота сжатия 80 -100 в мин. сжатие-вдох 15: 2 частота сжатия 80 -100 в мин. сжатие-вдох 5: 1 2 вдоха в течении 4 - 7 сек. после каждого 5 сжатия – вдох 1 - 1, 5 сек. 4 цикла – каждый из 15 сжатий и 2 вдохов 10 циклов – каждый из 5 сжатий и 1 вдоха проверить наличие пульса на сонной артерии (5 сек. ) при отсутствии пульса продолжить сердечнолегочную реанимацию 18
 Клинические признаки закупорки дыхательных путей Ø Неспособность к дыханию, разговорной речи, кашлю Ø Шумное, хриплое дыхание Ø Покраснение лица, набухание шейных вен Ø Беспокойное состояние, цианоз Ø Задыхающийся держится рукой за горло Ø Спад давления, потеря сознания 19
Клинические признаки закупорки дыхательных путей Ø Неспособность к дыханию, разговорной речи, кашлю Ø Шумное, хриплое дыхание Ø Покраснение лица, набухание шейных вен Ø Беспокойное состояние, цианоз Ø Задыхающийся держится рукой за горло Ø Спад давления, потеря сознания 19
 Прием Хеймлика в положении стоя Стать сзади задыхающегося, две руки соединить на уровне верхней части его живота, непосредствен-но под грудиной, не опираясь на ребра и ритмичными движениями нажать назад и вверх. Прием Хеймлика в положении сидя Усадить задыхающегося на стул, встать за его спиной и опираясь на стул выполнить вышеуказанное движение. 20
Прием Хеймлика в положении стоя Стать сзади задыхающегося, две руки соединить на уровне верхней части его живота, непосредствен-но под грудиной, не опираясь на ребра и ритмичными движениями нажать назад и вверх. Прием Хеймлика в положении сидя Усадить задыхающегося на стул, встать за его спиной и опираясь на стул выполнить вышеуказанное движение. 20
 Прием Хеймлика при отсутствии сознания у пострадавшего Уложить пострадавшего на спину. Для обеспечения прохо-димости дыхательных путей нижнюю челюсть вместе с язы-ком приподнять таким образом, чтобы подбородок стал вы-ше носа. Указательным пальцем другой руки проверить со-держимое полости рта, в случаи обнаружения инородного тела его удалить. Если вышеуказанные мероприятия не эффективны, то, расположив руки друг на друге, ниже гру-дины произвести 6 - 10 резких движений в сторону головы. 21
Прием Хеймлика при отсутствии сознания у пострадавшего Уложить пострадавшего на спину. Для обеспечения прохо-димости дыхательных путей нижнюю челюсть вместе с язы-ком приподнять таким образом, чтобы подбородок стал вы-ше носа. Указательным пальцем другой руки проверить со-держимое полости рта, в случаи обнаружения инородного тела его удалить. Если вышеуказанные мероприятия не эффективны, то, расположив руки друг на друге, ниже гру-дины произвести 6 - 10 резких движений в сторону головы. 21
 Прием Хеймлика у новорожденных 22
Прием Хеймлика у новорожденных 22
 • Особенности проведения СЛР у новорожденных
• Особенности проведения СЛР у новорожденных
 Ознаки ураження новонародженого • Поганий м΄язевий тонус • Пригнічені дихальні зусилля • Брадикардія • Низький артеріальний тиск • Тахіпное • Ціаноз Хороший тонус із ціанозом Поганий тонус із ціанозом
Ознаки ураження новонародженого • Поганий м΄язевий тонус • Пригнічені дихальні зусилля • Брадикардія • Низький артеріальний тиск • Тахіпное • Ціаноз Хороший тонус із ціанозом Поганий тонус із ціанозом
 Початкові кроки (крок A) • Забезпечити тепло • Надати положення голові і очистити дихальні шляхи в разі потерби* • Обсушити і стимулювати дихання дитини *Передбачити інтубацію трахеї на цьому етапі (неактивний новонароджений із зеленими навколоплідними водами
Початкові кроки (крок A) • Забезпечити тепло • Надати положення голові і очистити дихальні шляхи в разі потерби* • Обсушити і стимулювати дихання дитини *Передбачити інтубацію трахеї на цьому етапі (неактивний новонароджений із зеленими навколоплідними водами
 Обстеження Після початкових кроків наступні дії грунтуються на визначенні показників • Дихання • Частота серцевих скорочень • Колір шкіри Частота серцевих скорочень, дихання, колір шкіри Ви маєте приблизно 30 сек, щоб отримати реакцію на кожний крок (A, B, C, D) перш, ніж вирішити переходити до наступного
Обстеження Після початкових кроків наступні дії грунтуються на визначенні показників • Дихання • Частота серцевих скорочень • Колір шкіри Частота серцевих скорочень, дихання, колір шкіри Ви маєте приблизно 30 сек, щоб отримати реакцію на кожний крок (A, B, C, D) перш, ніж вирішити переходити до наступного
 Дихання (крок B) При апное або ЧСС < 100 : • Розпочати вентиляцію під позитивним тиском* • При наявності дихання і ЧСС >100 уд/хв, але ціанозі дитини надати додатково кисень. Якщо ціаноз не проходить, розпочати вентиляцію під позитивним тиском *Можна розглянути можливість інтубації трахеї на деяких етапах
Дихання (крок B) При апное або ЧСС < 100 : • Розпочати вентиляцію під позитивним тиском* • При наявності дихання і ЧСС >100 уд/хв, але ціанозі дитини надати додатково кисень. Якщо ціаноз не проходить, розпочати вентиляцію під позитивним тиском *Можна розглянути можливість інтубації трахеї на деяких етапах
 Циркуляція (крок C) Якщо ЧСС <60, незважаючи на проведення адекватної вентиляції протягом 30 сек • Розпочати масаж серця, продовжуючи штучну вентиляцію* • Знову провести обстеження. Якщо ЧСС <60, перейти до кроку D • Вентиляція під позитивним тиском* • Масаж серця* *Передбачити інтубацію трахеї на цьому етапі
Циркуляція (крок C) Якщо ЧСС <60, незважаючи на проведення адекватної вентиляції протягом 30 сек • Розпочати масаж серця, продовжуючи штучну вентиляцію* • Знову провести обстеження. Якщо ЧСС <60, перейти до кроку D • Вентиляція під позитивним тиском* • Масаж серця* *Передбачити інтубацію трахеї на цьому етапі
 Медикаменти (крок D) Якщо ЧСС <60, незважаючи на адекватні вентиляцію і масаж серця, • Увести адреналін, продовжуючи штучну вентиляцію і масаж серця* *Передбачити інтубацію трахеї на цьому етапі
Медикаменти (крок D) Якщо ЧСС <60, незважаючи на адекватні вентиляцію і масаж серця, • Увести адреналін, продовжуючи штучну вентиляцію і масаж серця* *Передбачити інтубацію трахеї на цьому етапі
 Відкрити дихальні шляхи
Відкрити дихальні шляхи
 Відсмоктування меконію
Відсмоктування меконію
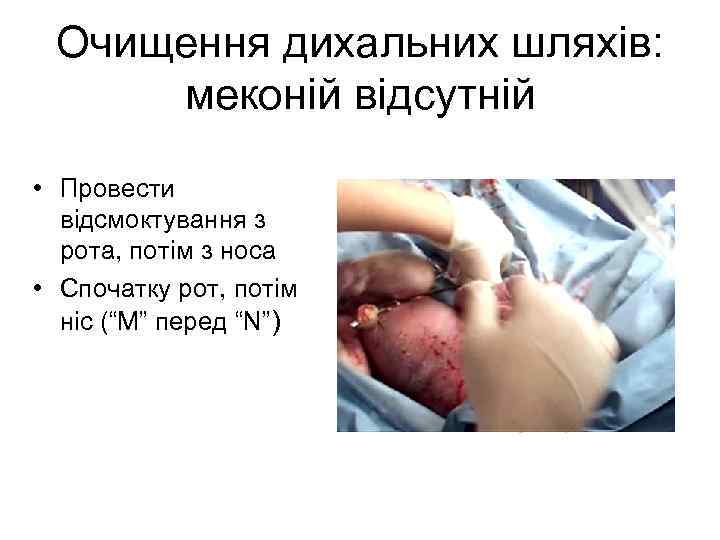 Очищення дихальних шляхів: меконій відсутній • Провести відсмоктування з рота, потім з носа • Спочатку рот, потім ніс (“M” перед “N”) Click on the image to play video
Очищення дихальних шляхів: меконій відсутній • Провести відсмоктування з рота, потім з носа • Спочатку рот, потім ніс (“M” перед “N”) Click on the image to play video
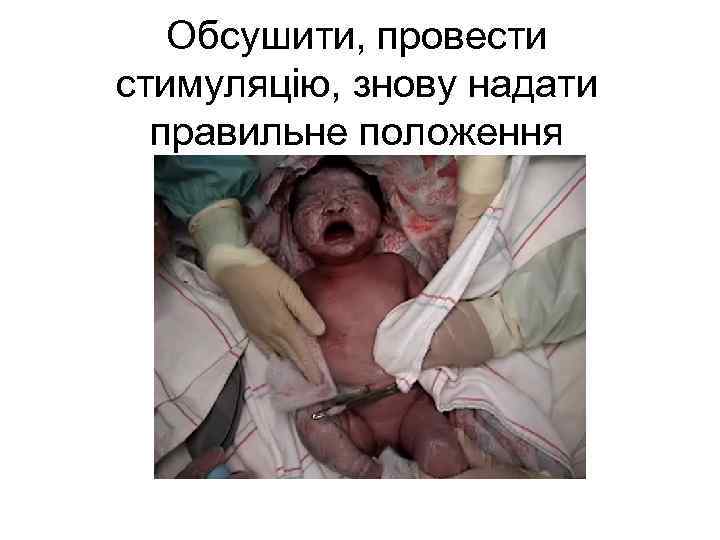 Обсушити, провести стимуляцію, знову надати правильне положення
Обсушити, провести стимуляцію, знову надати правильне положення
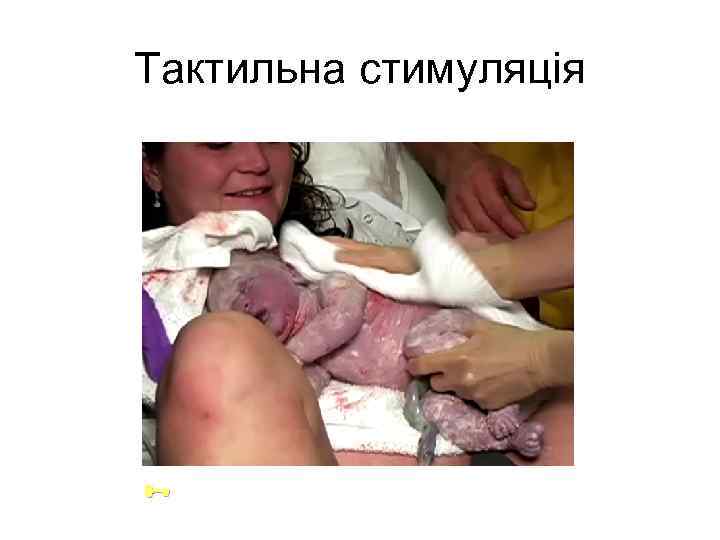 Taктильна стимуляція
Taктильна стимуляція
 Потенціально небезпечні види стимуляції • • • Похлопування по спині чи сідницях Здавлювання грудної клітини Приведення бедер до живота Розширювання анального сфінктера Гарячі чи холодні компреси або ванни Зтрушування дитини
Потенціально небезпечні види стимуляції • • • Похлопування по спині чи сідницях Здавлювання грудної клітини Приведення бедер до живота Розширювання анального сфінктера Гарячі чи холодні компреси або ванни Зтрушування дитини
 Обстеження: дихання, ЧСС, колір Прийняття рішення та дії під час проведення реанімації новонароджених базуються на визначенні дихання, ЧСС, кольору
Обстеження: дихання, ЧСС, колір Прийняття рішення та дії під час проведення реанімації новонароджених базуються на визначенні дихання, ЧСС, кольору
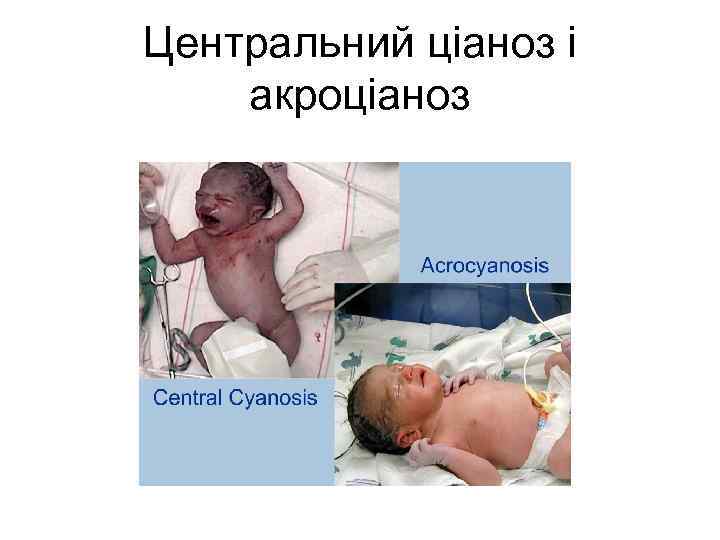 Центральний ціаноз і акроціаноз
Центральний ціаноз і акроціаноз
 Вільний потік кисню • Вільний потік кисню показаний при центральному ціанозі • Вільний потік кисню не можна надійно подати через маску мішка, що наповнюється самостійно • Маска і мішок, що наповнюється потоком • Киснева трубка • Киснева маска
Вільний потік кисню • Вільний потік кисню показаний при центральному ціанозі • Вільний потік кисню не можна надійно подати через маску мішка, що наповнюється самостійно • Маска і мішок, що наповнюється потоком • Киснева трубка • Киснева маска
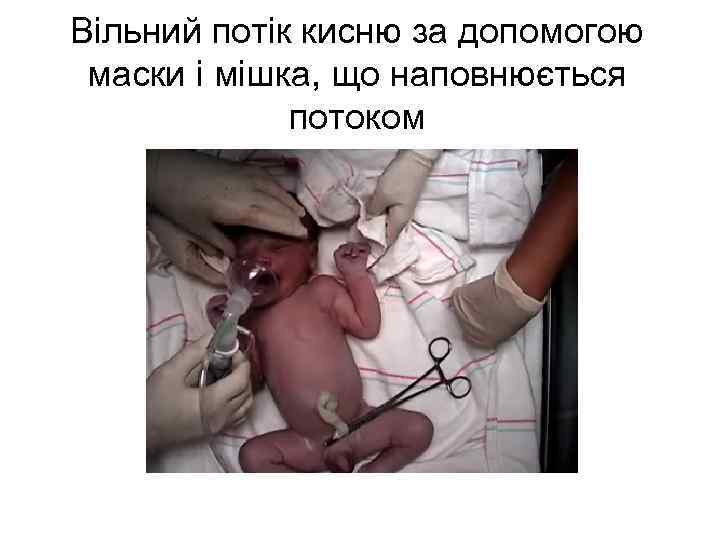 Вільний потік кисню за допомогою маски і мішка, що наповнюється потоком
Вільний потік кисню за допомогою маски і мішка, що наповнюється потоком
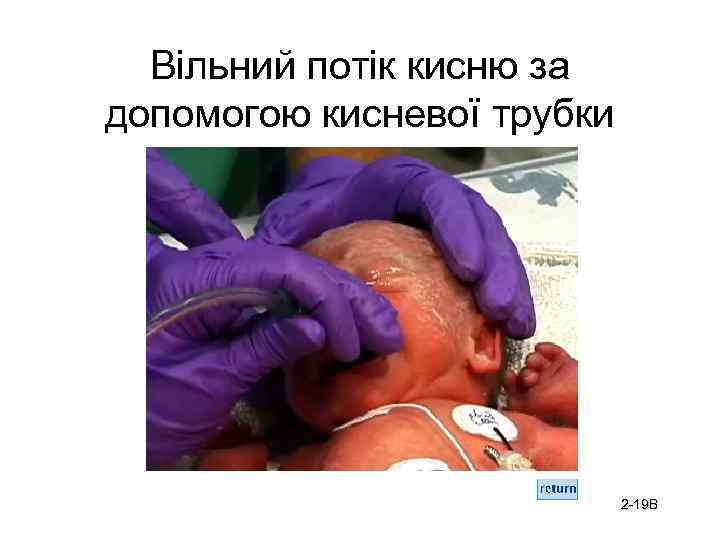 Вільний потік кисню за допомогою кисневої трубки 2 -19 B
Вільний потік кисню за допомогою кисневої трубки 2 -19 B
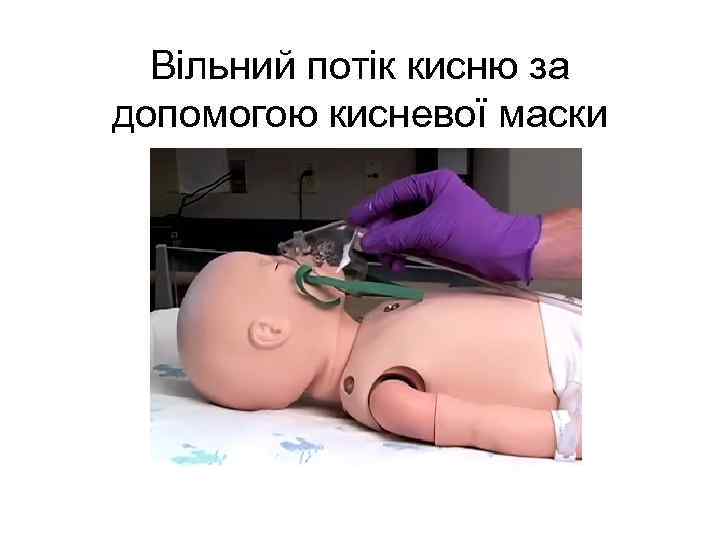 Вільний потік кисню за допомогою кисневої маски
Вільний потік кисню за допомогою кисневої маски
 Подавання вільного потоку кисню • Зігрітий і зволожений (якщо подається довше, ніж декілька хвилин) • Швидкість потоку приблизно 5 л/хв • Кількість достатня, щоб новонароджений порожевів
Подавання вільного потоку кисню • Зігрітий і зволожений (якщо подається довше, ніж декілька хвилин) • Швидкість потоку приблизно 5 л/хв • Кількість достатня, щоб новонароджений порожевів
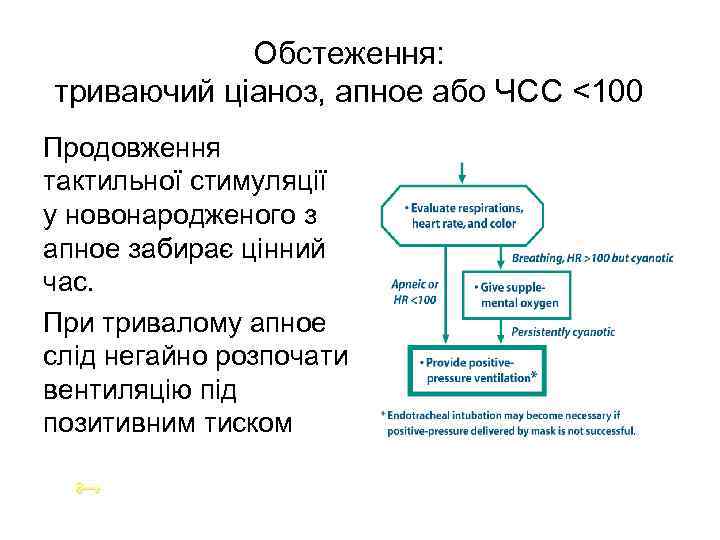 Обстеження: триваючий ціаноз, апное або ЧСС <100 Продовження тактильної стимуляції у новонародженого з апное забирає цінний час. При тривалому апное слід негайно розпочати вентиляцію під позитивним тиском
Обстеження: триваючий ціаноз, апное або ЧСС <100 Продовження тактильної стимуляції у новонародженого з апное забирає цінний час. При тривалому апное слід негайно розпочати вентиляцію під позитивним тиском
 МАСАЖ СЕРЦЯ
МАСАЖ СЕРЦЯ
 Масаж серця • Тимчасово покращує кровообіг • Мусить проводитись разом з вентиляцією • Потрібно застосовувати 100% кисень
Масаж серця • Тимчасово покращує кровообіг • Мусить проводитись разом з вентиляцією • Потрібно застосовувати 100% кисень
 Масаж серця: показання ЧСС менше 60 уд/хв незважаючи на 30 сек ефективної вентиляції під позитивним тиском
Масаж серця: показання ЧСС менше 60 уд/хв незважаючи на 30 сек ефективної вентиляції під позитивним тиском
 Масаж серця: • Притискає серце до хребта • Підвищує внутрішньогрудний тиск • Направляє кров до життєво важливих органів, включно із мозком
Масаж серця: • Притискає серце до хребта • Підвищує внутрішньогрудний тиск • Направляє кров до життєво важливих органів, включно із мозком
 Масаж серця: потрібно 2 людини • Одна людина проводить масаж серця • Інша людина продовжує вениляцію
Масаж серця: потрібно 2 людини • Одна людина проводить масаж серця • Інша людина продовжує вениляцію
 Порівняння методів масажу серця • Метод великих пальців (рекомендується) – Менше втомлює – Кращий контроль глибини натискань • Метод двох пальців – Кращий для маленьких рук – Надає доступ до пупка для введення медикаментів
Порівняння методів масажу серця • Метод великих пальців (рекомендується) – Менше втомлює – Кращий контроль глибини натискань • Метод двох пальців – Кращий для маленьких рук – Надає доступ до пупка для введення медикаментів
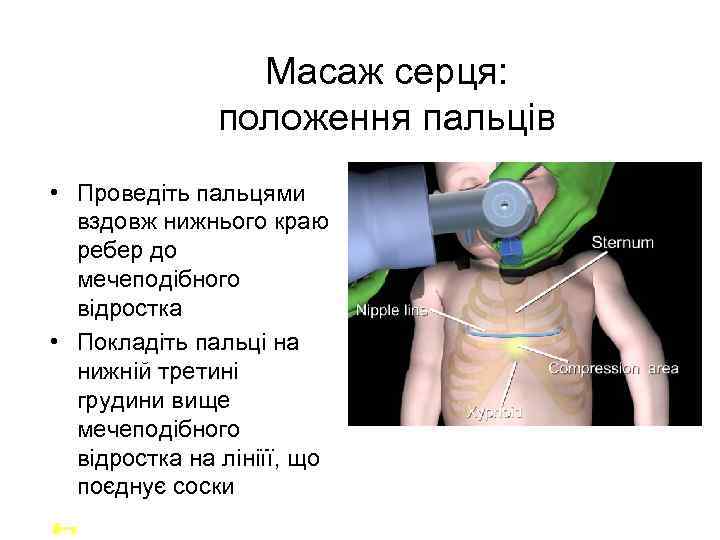 Масаж серця: положення пальців • Проведіть пальцями вздовж нижнього краю ребер до мечеподібного відростка • Покладіть пальці на нижній третині грудини вище мечеподібного відростка на лініїї, що поєднує соски
Масаж серця: положення пальців • Проведіть пальцями вздовж нижнього краю ребер до мечеподібного відростка • Покладіть пальці на нижній третині грудини вище мечеподібного відростка на лініїї, що поєднує соски
 Масаж серця: метод великих пальців • Великі пальці натискають на грудину • Інші пальці підтримують спину
Масаж серця: метод великих пальців • Великі пальці натискають на грудину • Інші пальці підтримують спину
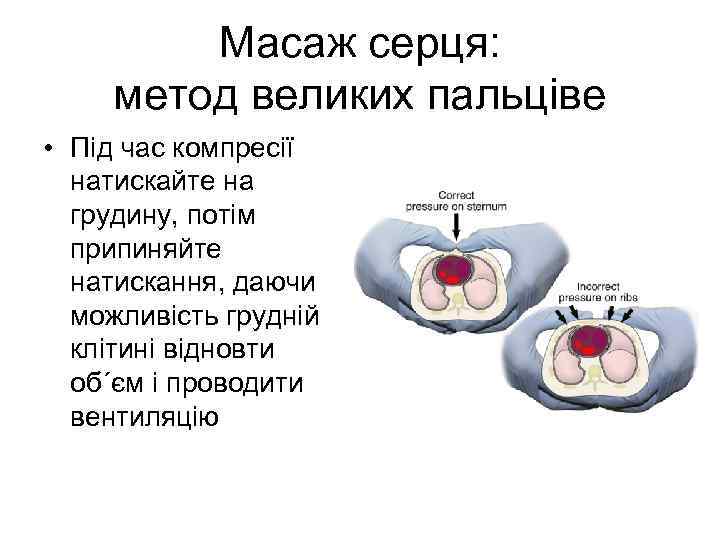 Масаж серця: метод великих пальцівe • Під час компресії натискайте на грудину, потім припиняйте натискання, даючи можливість грудній клітині відновти об΄єм і проводити вентиляцію
Масаж серця: метод великих пальцівe • Під час компресії натискайте на грудину, потім припиняйте натискання, даючи можливість грудній клітині відновти об΄єм і проводити вентиляцію
 Метод великих пальців Click on the image to play video
Метод великих пальців Click on the image to play video
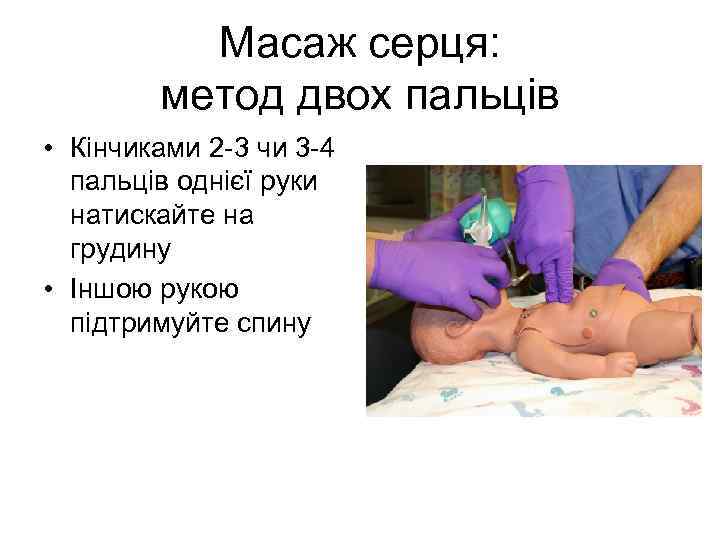 Масаж серця: метод двох пальців • Кінчиками 2 -3 чи 3 -4 пальців однієї руки натискайте на грудину • Іншою рукою підтримуйте спину
Масаж серця: метод двох пальців • Кінчиками 2 -3 чи 3 -4 пальців однієї руки натискайте на грудину • Іншою рукою підтримуйте спину
 Масаж серця: метод двох пальців Click on the image to play video
Масаж серця: метод двох пальців Click on the image to play video
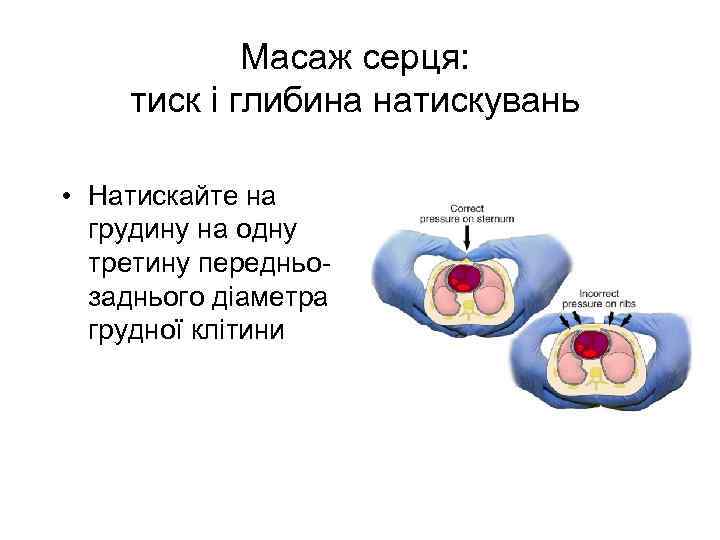 Масаж серця: тиск і глибина натискувань • Натискайте на грудину на одну третину передньозаднього діаметра грудної клітини
Масаж серця: тиск і глибина натискувань • Натискайте на грудину на одну третину передньозаднього діаметра грудної клітини
 Масаж серця: техніка • Тривалівсть натискувань коротша, ніж тривалість паузи
Масаж серця: техніка • Тривалівсть натискувань коротша, ніж тривалість паузи
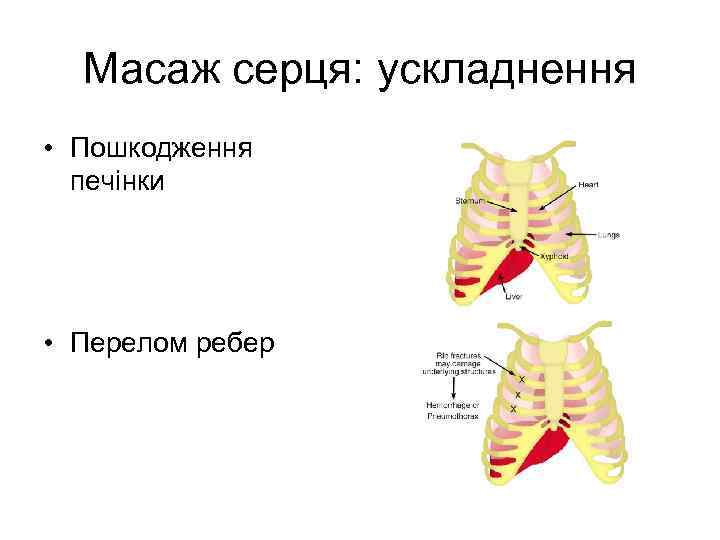 Масаж серця: ускладнення • Пошкодження печінки • Перелом ребер
Масаж серця: ускладнення • Пошкодження печінки • Перелом ребер
 Масаж серця: координація з вентиляцією Click on the image to play video
Масаж серця: координація з вентиляцією Click on the image to play video
 Масаж серця: координація з вентиляцією • Один цикл із 3 нажать і 1 вдоху триває 2 секунди • Частота дихання 30 за хвилину і частота нажать 90 за хвилину. Це складає 120 “подій” за хвилину
Масаж серця: координація з вентиляцією • Один цикл із 3 нажать і 1 вдоху триває 2 секунди • Частота дихання 30 за хвилину і частота нажать 90 за хвилину. Це складає 120 “подій” за хвилину
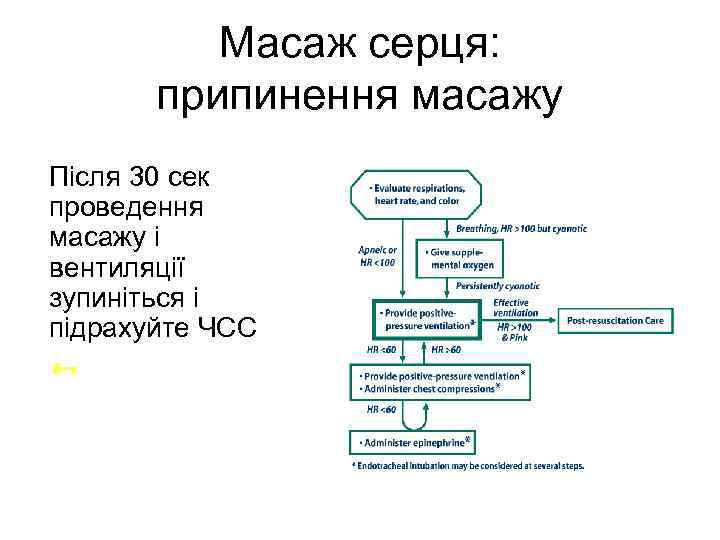 Масаж серця: припинення масажу Після 30 сек проведення масажу і вентиляції зупиніться і підрахуйте ЧСС
Масаж серця: припинення масажу Після 30 сек проведення масажу і вентиляції зупиніться і підрахуйте ЧСС
 Масаж серця: ЧСС залишається менше 60 уд/хв • Перевірте адекватність вентиляції • Передбачте інтубацію трахеї, якщо вона ще не була проведена • Пупочний катетр для введення адреналіну
Масаж серця: ЧСС залишається менше 60 уд/хв • Перевірте адекватність вентиляції • Передбачте інтубацію трахеї, якщо вона ще не була проведена • Пупочний катетр для введення адреналіну
 MEДИКАМЕНТИ
MEДИКАМЕНТИ
 Показання до введення адреналіну Адреналін, серцевий стимулятор, показаний коли ЧСС залишається менше 60 уд/хв, незважаючи на • 30 сек вентиляції з наступними • 30 сек вентиляції і масажу серця _______ Всього = 60 сек Примітка: Адреналін не показаний до встановлення адекватної вентиляції
Показання до введення адреналіну Адреналін, серцевий стимулятор, показаний коли ЧСС залишається менше 60 уд/хв, незважаючи на • 30 сек вентиляції з наступними • 30 сек вентиляції і масажу серця _______ Всього = 60 сек Примітка: Адреналін не показаний до встановлення адекватної вентиляції
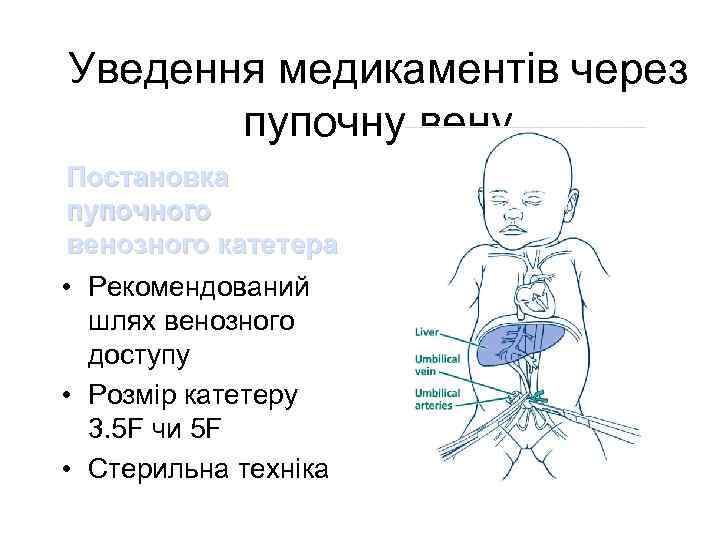 Уведення медикаментів через пупочну вену Постановка пупочного венозного катетера • Рекомендований шлях венозного доступу • Розмір катетеру 3. 5 F чи 5 F • Стерильна техніка
Уведення медикаментів через пупочну вену Постановка пупочного венозного катетера • Рекомендований шлях венозного доступу • Розмір катетеру 3. 5 F чи 5 F • Стерильна техніка
 Уведення медикаментів: альтернативні шляхи • Ендотрахеальна трубка • Внутрішньокостно (частіше у пацієнтів поза лікарнею)
Уведення медикаментів: альтернативні шляхи • Ендотрахеальна трубка • Внутрішньокостно (частіше у пацієнтів поза лікарнею)
 Уведення адреналіну Рекомендована концентрація= 1: 10000 Рекомендований шлях = Внутрішньовенно (передбачити ендотрахеальний шлях під час введення внутрішньовенного катетера) Рекомендована доза = 0, 1 -0, 3 мл/кг розчину 1: 10000 (ендотрахеально 0, 3 -1, 0 мл/кг) Рекомендована підготовка= Розчин 1: 10000 в шприці 1 мл (чи більший шприц при ендотрахеальному введенні) Рекомендована швидкість уведення= Швидко – як тільки можна
Уведення адреналіну Рекомендована концентрація= 1: 10000 Рекомендований шлях = Внутрішньовенно (передбачити ендотрахеальний шлях під час введення внутрішньовенного катетера) Рекомендована доза = 0, 1 -0, 3 мл/кг розчину 1: 10000 (ендотрахеально 0, 3 -1, 0 мл/кг) Рекомендована підготовка= Розчин 1: 10000 в шприці 1 мл (чи більший шприц при ендотрахеальному введенні) Рекомендована швидкість уведення= Швидко – як тільки можна
 Адреналін: ефекти, повторні введення • Підвищує силу і частоту серцевих скорочень • Викликає периферичну вазоконстрикцію • Повторні дози, при можливості, мають бути введені через пупочну вену • Повторити введення через пупочну вену, якщо перша доза вводилась через ендотрахеальну трубку
Адреналін: ефекти, повторні введення • Підвищує силу і частоту серцевих скорочень • Викликає периферичну вазоконстрикцію • Повторні дози, при можливості, мають бути введені через пупочну вену • Повторити введення через пупочну вену, якщо перша доза вводилась через ендотрахеальну трубку
 Адреналін: недостатній ефект (ЧСС < 60 уд/хв) Перевірити ефективність • Вентиляції • Масажу серця • Інтубації трахеї • Уведення адреналіну Передбачити можливість • Гіповолемії
Адреналін: недостатній ефект (ЧСС < 60 уд/хв) Перевірити ефективність • Вентиляції • Масажу серця • Інтубації трахеї • Уведення адреналіну Передбачити можливість • Гіповолемії


