РДС новорожденных.ppt
- Количество слайдов: 127
 Краевой Перинатальный Центр Респираторный дистресс-синдром А. Ф. Комаров. 2008 г.
Краевой Перинатальный Центр Респираторный дистресс-синдром А. Ф. Комаров. 2008 г.
 Oпределения Респираторный дистресс или дыхательная недостаточность - это патологическое состояние организма, при котором поддержание нормального газового состава крови достигается за счет напряжения компенсаторных механизмов внешнего дыхания, и, при нарушении которых, развивается гипоксия и гиперкапния. Это состояние наблюдается при многих заболеваниях.
Oпределения Респираторный дистресс или дыхательная недостаточность - это патологическое состояние организма, при котором поддержание нормального газового состава крови достигается за счет напряжения компенсаторных механизмов внешнего дыхания, и, при нарушении которых, развивается гипоксия и гиперкапния. Это состояние наблюдается при многих заболеваниях.
 Oпределения Респираторный дистресс-синдром или идиопатический респираторный дистресс-синдром, по классификации Н. П. Шабалова СДР 1 типа - это симптомокомплекс тяжелой дыхательной недостаточности, возникающий в связи с дефицитом сурфактанта легких, вследствие его недостаточной продукции или избыточной инактивации. Гиалиновые мембраны являются морфологическим субстратом РДС. Термины болезнь гиалиновых мембран (БГМ) и РДС в зарубежной литературе синонимы. У нас в стране принято говорить не РДС, а СДР.
Oпределения Респираторный дистресс-синдром или идиопатический респираторный дистресс-синдром, по классификации Н. П. Шабалова СДР 1 типа - это симптомокомплекс тяжелой дыхательной недостаточности, возникающий в связи с дефицитом сурфактанта легких, вследствие его недостаточной продукции или избыточной инактивации. Гиалиновые мембраны являются морфологическим субстратом РДС. Термины болезнь гиалиновых мембран (БГМ) и РДС в зарубежной литературе синонимы. У нас в стране принято говорить не РДС, а СДР.
 Oпределения Деление СДР на 2 типа имеет историческое значение и в настоящее время в неонатологи не используется. Согласно МКБ-10, исторически 2 -й тип СДР обозначается термином «транзиторное тахипноэ новорожденных» (код Р 22. 1). В случае отсутствия необходимой информации о причине дыхательных расстройств в первые часы жизни может быть использован термин «дыхательное расстройство неуточненное» (код Р 22. 9). Однако на практике его можно применять только в качестве предварительного диагноза. [Проект методических рекомендаций Российской ассоциации специалистов перинатальной медицины (РАСПМ) 2007 г].
Oпределения Деление СДР на 2 типа имеет историческое значение и в настоящее время в неонатологи не используется. Согласно МКБ-10, исторически 2 -й тип СДР обозначается термином «транзиторное тахипноэ новорожденных» (код Р 22. 1). В случае отсутствия необходимой информации о причине дыхательных расстройств в первые часы жизни может быть использован термин «дыхательное расстройство неуточненное» (код Р 22. 9). Однако на практике его можно применять только в качестве предварительного диагноза. [Проект методических рекомендаций Российской ассоциации специалистов перинатальной медицины (РАСПМ) 2007 г].
 Oпределения СДР = БГМ = РДС Синонимы Дыхательное расстройство неуточненное = РД Синонимы
Oпределения СДР = БГМ = РДС Синонимы Дыхательное расстройство неуточненное = РД Синонимы
 Этиология Причины респираторного дистресса: n. Легочные. n 1. Респираторный дистресс-синдром или БГМ. n 2. Транзиторное тахипноэ новорожденного. n 3. Аспирация мекония, крови, околоплодных вод, содержимого желудка, молока. n 4. Легочное кровотечение. n 5. Пневмония n 6. Персистирующая легочная гипертензия
Этиология Причины респираторного дистресса: n. Легочные. n 1. Респираторный дистресс-синдром или БГМ. n 2. Транзиторное тахипноэ новорожденного. n 3. Аспирация мекония, крови, околоплодных вод, содержимого желудка, молока. n 4. Легочное кровотечение. n 5. Пневмония n 6. Персистирующая легочная гипертензия
 Этиология n. Внелегочные. n 1. Гемодинамические: - Острая кровопотеря n Гиповолемия n Плацентарная трансфузия n Полицитемия n Правожелудочковая недостаточность n Функционирующий артериальный проток
Этиология n. Внелегочные. n 1. Гемодинамические: - Острая кровопотеря n Гиповолемия n Плацентарная трансфузия n Полицитемия n Правожелудочковая недостаточность n Функционирующий артериальный проток
 Этиология n. Внелегочные. Неврологические: - Гипоксически-ишемическое поражение ЦНС. Метаболические: Ацидоз - Гипогликемия - Гипотермия - Инфекционные: Сепсис, Менингит. Гастроинтестинальные: Парез кишечника
Этиология n. Внелегочные. Неврологические: - Гипоксически-ишемическое поражение ЦНС. Метаболические: Ацидоз - Гипогликемия - Гипотермия - Инфекционные: Сепсис, Менингит. Гастроинтестинальные: Парез кишечника
 Oпределение Синдром дыхательных расстройств или «респираторный дистресс синдром» новорожденного представляет тяжелое расстройство дыхания у детей в первые дни жизни, обусловленное первичным дефицитом сурфактанта. В соответствии с МКБ-10 (класс XVI «Отдельные состояния перинатального пеиода» код Р 22. 0) термин Синдром дыхательных расстройств (СДР) в настоящее время рассматривается как синоним термина «Болезнь гиалиновых мембран» [Проект методических рекомендаций Российской ассоциации специалистов перинатальной медицины (РАСПМ) 2007 г].
Oпределение Синдром дыхательных расстройств или «респираторный дистресс синдром» новорожденного представляет тяжелое расстройство дыхания у детей в первые дни жизни, обусловленное первичным дефицитом сурфактанта. В соответствии с МКБ-10 (класс XVI «Отдельные состояния перинатального пеиода» код Р 22. 0) термин Синдром дыхательных расстройств (СДР) в настоящее время рассматривается как синоним термина «Болезнь гиалиновых мембран» [Проект методических рекомендаций Российской ассоциации специалистов перинатальной медицины (РАСПМ) 2007 г].
 Эпидемиология РДС Заболевание распространено во всем мире. Так, например, в США ежегодно до 50 000 недоношенных детей имеют проблемы связанные с БГМ. При этом умирает от 30 до 50%. (Р. Берман, Р. Клигман 1991 г). В России ежегодно рождается около 30000 таких детей (летальность до недавнего времени до 20%). РДС у новорожденных служит причиной 30% всех неонатальных смертей и 70% смертей среди недоношенных новорожденных (цит. по Н. П. Шабалову, 1995). Встречается повсеместно у 1% всех живорожденных и у 14% детей, родившихся с массой тела менее 2500 г (Н. П. Шабалов, 1995). .
Эпидемиология РДС Заболевание распространено во всем мире. Так, например, в США ежегодно до 50 000 недоношенных детей имеют проблемы связанные с БГМ. При этом умирает от 30 до 50%. (Р. Берман, Р. Клигман 1991 г). В России ежегодно рождается около 30000 таких детей (летальность до недавнего времени до 20%). РДС у новорожденных служит причиной 30% всех неонатальных смертей и 70% смертей среди недоношенных новорожденных (цит. по Н. П. Шабалову, 1995). Встречается повсеместно у 1% всех живорожденных и у 14% детей, родившихся с массой тела менее 2500 г (Н. П. Шабалов, 1995). .
 Эпидемиология РДС У мертворожденных детей РДС не бывает. У мальчиков данное заболевание встречается чаще, чем у девочек. В целом РДС встречается чаще среди белого населения, чем среди людей с темным цветом кожи.
Эпидемиология РДС У мертворожденных детей РДС не бывает. У мальчиков данное заболевание встречается чаще, чем у девочек. В целом РДС встречается чаще среди белого населения, чем среди людей с темным цветом кожи.
 Эпидемиология РДС У детей, родившихся ранее 30 нед и не получавших пренатальной профилактики стероидными гормонами, частота РДС составляет ≈ 65%, при наличии пренатальной профилактики – 35%. У детей, родившихся в сроке 30 -34 нед без профилактики – 25%, при наличии профилактики – 10% У недоношенных детей, родившихся в сроке более 34 нед, частота РДС не зависит от пренатальной профилактики и составляет менее 5%. В 2005 г в России было зарегистрировано 26800(? ) случаев РДС, т. е. заболеваемость составила около 1. 9%. [Данные Российской ассоциации специалистов перинатальной медицины (РАСПМ) 2007 г].
Эпидемиология РДС У детей, родившихся ранее 30 нед и не получавших пренатальной профилактики стероидными гормонами, частота РДС составляет ≈ 65%, при наличии пренатальной профилактики – 35%. У детей, родившихся в сроке 30 -34 нед без профилактики – 25%, при наличии профилактики – 10% У недоношенных детей, родившихся в сроке более 34 нед, частота РДС не зависит от пренатальной профилактики и составляет менее 5%. В 2005 г в России было зарегистрировано 26800(? ) случаев РДС, т. е. заболеваемость составила около 1. 9%. [Данные Российской ассоциации специалистов перинатальной медицины (РАСПМ) 2007 г].
 Предрасполагающие факторы 1. Недоношенность. 2. Проведение операции кесарева сечения при отсутствии родовой деятельности. 3. Тяжелая перинатальная асфиксия. 4. Кровотечение у матери. 5. Второй ребенок из двойни. 6. Инфекционные проблемы. 7. Сахарный диабет. 8. Изосерологическая несовместимость крови плода и матери. 9. Гиповентиляция. 10. Ацидоз.
Предрасполагающие факторы 1. Недоношенность. 2. Проведение операции кесарева сечения при отсутствии родовой деятельности. 3. Тяжелая перинатальная асфиксия. 4. Кровотечение у матери. 5. Второй ребенок из двойни. 6. Инфекционные проблемы. 7. Сахарный диабет. 8. Изосерологическая несовместимость крови плода и матери. 9. Гиповентиляция. 10. Ацидоз.
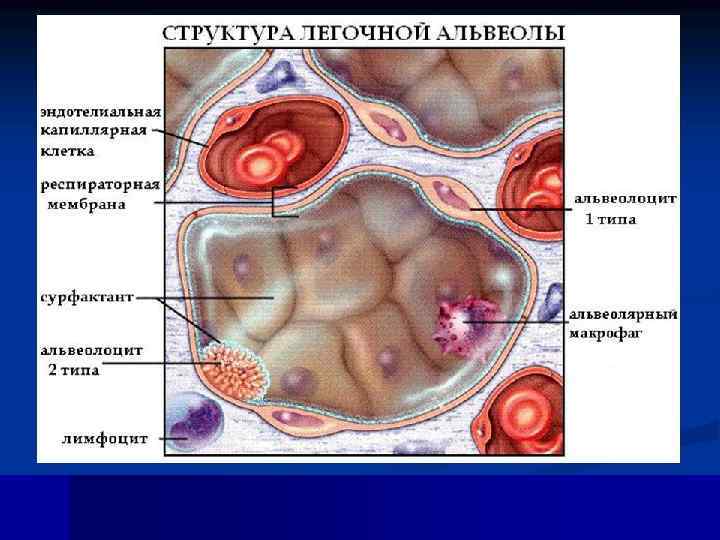
 Сурфактант Определение Легочный сурфактант- это поверхностно активное вещество, выстилающее альвеолярное пространство и препятствующее развитию коллапса в конце выдоха. Толщина сурфактанта 6 -10 нанометров.
Сурфактант Определение Легочный сурфактант- это поверхностно активное вещество, выстилающее альвеолярное пространство и препятствующее развитию коллапса в конце выдоха. Толщина сурфактанта 6 -10 нанометров.
 Химический состав сурфактанта Насыщенный ФТХЛ Ненасыщенный ФТХЛ Фосфотидилглицерол Фосфотидилэтаноламин Фосфотидилинозитол Сфингомиелин Другие фосфолипиды Другие липиды Протеины Апопротеины Панкратов Л. Г. ДГБ № 1. Санкт-Петербург 2003 г.
Химический состав сурфактанта Насыщенный ФТХЛ Ненасыщенный ФТХЛ Фосфотидилглицерол Фосфотидилэтаноламин Фосфотидилинозитол Сфингомиелин Другие фосфолипиды Другие липиды Протеины Апопротеины Панкратов Л. Г. ДГБ № 1. Санкт-Петербург 2003 г.
 Иванов С. Л. ДГБ № 1. Санкт-Петербург 2007 г.
Иванов С. Л. ДГБ № 1. Санкт-Петербург 2007 г.
 Иванов С. Л. ДГБ № 1. Санкт-Петербург 2007 г.
Иванов С. Л. ДГБ № 1. Санкт-Петербург 2007 г.
 ДПФХ Вдох Выдох
ДПФХ Вдох Выдох
 Патогенез РДС. Основным звеном патогенеза РДС является первичный недостаток системы сурфактанта. Помимо этого большое значение имеет вторичное нарушение сурфактантной системы, приводящее к снижению синтеза или увеличению деградации фосфатидилхолинов. В патогенезе РДС или БГМ можно выделить два основополагающих момента. Момент первый - нарушение вентиляции и оксигенации, развитие ателектазов и зон гиповентиляции, развитие гиперкапнии, гипоксии и ацидоза.
Патогенез РДС. Основным звеном патогенеза РДС является первичный недостаток системы сурфактанта. Помимо этого большое значение имеет вторичное нарушение сурфактантной системы, приводящее к снижению синтеза или увеличению деградации фосфатидилхолинов. В патогенезе РДС или БГМ можно выделить два основополагающих момента. Момент первый - нарушение вентиляции и оксигенации, развитие ателектазов и зон гиповентиляции, развитие гиперкапнии, гипоксии и ацидоза.
 Патогенез РДС. Момент второй - патологическое изменение легочной и сердечной гемодинамики. Оно состоит в повышении легочного сосудистого сопротивления, снижении легочного кровотока, транссудации крови в просвет альвеол и интерстициальное пространство, шунтировании крови как на уровне самих легких, так и на уровне фетальных коммуникаций. К этим двум основополагающим моментам могут присоединяться осложнения: ишемическая дисфункция миокарда желудочков и нарушения гемодинамики по большому кругу кровообращения в виде артериальной гипотонии и шока.
Патогенез РДС. Момент второй - патологическое изменение легочной и сердечной гемодинамики. Оно состоит в повышении легочного сосудистого сопротивления, снижении легочного кровотока, транссудации крови в просвет альвеол и интерстициальное пространство, шунтировании крови как на уровне самих легких, так и на уровне фетальных коммуникаций. К этим двум основополагающим моментам могут присоединяться осложнения: ишемическая дисфункция миокарда желудочков и нарушения гемодинамики по большому кругу кровообращения в виде артериальной гипотонии и шока.
 Патогенез РДС. Панкратов Л. Г. ДГБ № 1. Санкт-Петербург 2003 г.
Патогенез РДС. Панкратов Л. Г. ДГБ № 1. Санкт-Петербург 2003 г.
 Иванов С. Л. ДГБ № 1. Санкт-Петербург 2007 г.
Иванов С. Л. ДГБ № 1. Санкт-Петербург 2007 г.
 Иванов С. Л. ДГБ № 1. Санкт-Петербург 2007 г.
Иванов С. Л. ДГБ № 1. Санкт-Петербург 2007 г.
 Иванов С. Л. ДГБ № 1. Санкт-Петербург 2007 г.
Иванов С. Л. ДГБ № 1. Санкт-Петербург 2007 г.
 Патогенез РДС. Собственно гиалиновые мембраны образуются из компонентов крови, разрушенных клеток альвеолярного эпителия под воздействием О 2 воздуха, лизосомальных ферментов и других повреждающих факторов. Они обнаруживаются только в здоровых участках легкого в виде гиалиновоподобных наложений. Практически никогда не встречаются в ателектазированных участках легких. При патологоанатомическом исследовании детей, умерших от РДС обнаруживаются ателектазы, отёчногеморрагические изменения, гиалиновые мембраны.
Патогенез РДС. Собственно гиалиновые мембраны образуются из компонентов крови, разрушенных клеток альвеолярного эпителия под воздействием О 2 воздуха, лизосомальных ферментов и других повреждающих факторов. Они обнаруживаются только в здоровых участках легкого в виде гиалиновоподобных наложений. Практически никогда не встречаются в ателектазированных участках легких. При патологоанатомическом исследовании детей, умерших от РДС обнаруживаются ателектазы, отёчногеморрагические изменения, гиалиновые мембраны.
 Клинические проявления РДС n. Тахипноэ (более 60 в мин) n. Хриплое дыхание на выдохе n. Втяжения межреберных промежутков и грудины n. Цианоз n. Раздувание крыльев носа Ослабление дыхания в легких, крепитирующие хрипы при аускультации. Клиническая картина РДС развивается при рождении. Возможен «светлый промежуток» в 2 -8 час. При прогрессировании ДН присоединяются тяжелая артериальная гипотония, шок. Артериальная гипотония приводит к гипоперфузии и ишемии любого органа с последующим нарушением его функции.
Клинические проявления РДС n. Тахипноэ (более 60 в мин) n. Хриплое дыхание на выдохе n. Втяжения межреберных промежутков и грудины n. Цианоз n. Раздувание крыльев носа Ослабление дыхания в легких, крепитирующие хрипы при аускультации. Клиническая картина РДС развивается при рождении. Возможен «светлый промежуток» в 2 -8 час. При прогрессировании ДН присоединяются тяжелая артериальная гипотония, шок. Артериальная гипотония приводит к гипоперфузии и ишемии любого органа с последующим нарушением его функции.
 Диагностика РДС Диагноз основывается на данных анамнеза, врачебного осмотра и результатах лабораторных исследований. Известна триада рентгенологических признаков РДС: диффузные очаги пониженной прозрачности, воздушные бронхограммы, пониженная пневматизация легочной ткани.
Диагностика РДС Диагноз основывается на данных анамнеза, врачебного осмотра и результатах лабораторных исследований. Известна триада рентгенологических признаков РДС: диффузные очаги пониженной прозрачности, воздушные бронхограммы, пониженная пневматизация легочной ткани.
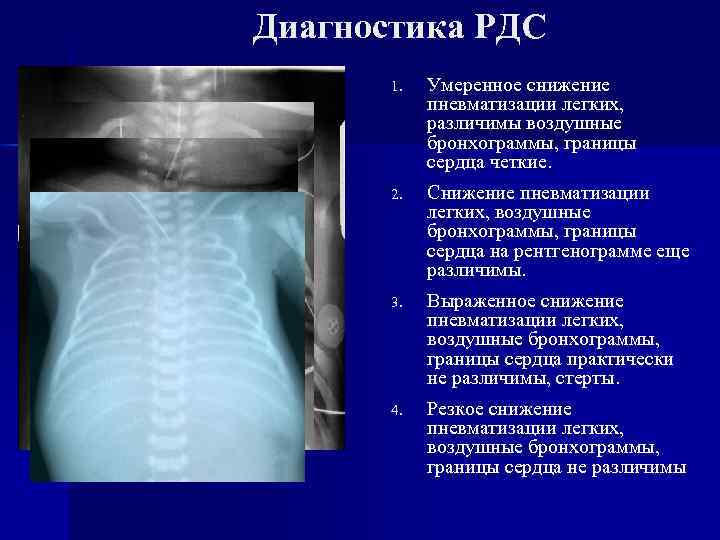 Диагностика РДС 1. Умеренное снижение пневматизации легких, различимы воздушные бронхограммы, границы сердца четкие. 2. Снижение пневматизации легких, воздушные бронхограммы, границы сердца на рентгенограмме еще различимы. 3. Выраженное снижение пневматизации легких, воздушные бронхограммы, границы сердца практически не различимы, стерты. 4. Резкое снижение пневматизации легких, воздушные бронхограммы, границы сердца не различимы
Диагностика РДС 1. Умеренное снижение пневматизации легких, различимы воздушные бронхограммы, границы сердца четкие. 2. Снижение пневматизации легких, воздушные бронхограммы, границы сердца на рентгенограмме еще различимы. 3. Выраженное снижение пневматизации легких, воздушные бронхограммы, границы сердца практически не различимы, стерты. 4. Резкое снижение пневматизации легких, воздушные бронхограммы, границы сердца не различимы
 Диагностика РДС n. Рентгенологически БГМ трудно отличить от пневмонии, вызванной гемолитическим стрептококком группы В n. Эхокардиография позволяет исключить ВПС, обнаружить ОАП, легочную гипертензию и уточнить направление шунта n. В газах крови: 1. Респираторный ацидоз как следствие альвеолярных ателектазов и перерастяжения дистальных дыхательных путей 2. Метаболический ацидоз за счет лактат-ацидоза (снижение тканевой перфузии и анаэробный метаболизм) 3. Гипоксемия (R-L шунт через ОАП, овальное окно и внутрилегочные шунты)
Диагностика РДС n. Рентгенологически БГМ трудно отличить от пневмонии, вызванной гемолитическим стрептококком группы В n. Эхокардиография позволяет исключить ВПС, обнаружить ОАП, легочную гипертензию и уточнить направление шунта n. В газах крови: 1. Респираторный ацидоз как следствие альвеолярных ателектазов и перерастяжения дистальных дыхательных путей 2. Метаболический ацидоз за счет лактат-ацидоза (снижение тканевой перфузии и анаэробный метаболизм) 3. Гипоксемия (R-L шунт через ОАП, овальное окно и внутрилегочные шунты)

 Иванов С. Л. ДГБ № 1. Санкт-Петербург 2007 г.
Иванов С. Л. ДГБ № 1. Санкт-Петербург 2007 г.
 Oсложнения РДС Осложнения системные и местные. ЦНС - нарушения мозгового кровообращения, ишемии, отека головного мозга. Гиповолемия, нарушение ауторегуляции мозгового кровотока, развитие ВЧК. ССС - транзиторная ишемическая дисфункция миокарда. Анатомо-физиологическая незрелость миокарда, гипоксия, ишемия субэндокардиального слоя и некроз сосочковых мышц желудочков сердца, СН.
Oсложнения РДС Осложнения системные и местные. ЦНС - нарушения мозгового кровообращения, ишемии, отека головного мозга. Гиповолемия, нарушение ауторегуляции мозгового кровотока, развитие ВЧК. ССС - транзиторная ишемическая дисфункция миокарда. Анатомо-физиологическая незрелость миокарда, гипоксия, ишемия субэндокардиального слоя и некроз сосочковых мышц желудочков сердца, СН.
 Oсложнения РДС Осложнения системные и местные. Преренальная ОПН – ишемия почек, снижение почасового диуреза менее 1 мл/кг/час. Проявляется в первые часы жизни. Некротизирующий энтероколит – ишемия кишечника, развивается с 1 по 24 сутки жизни, парез кишечника, динамическая кишечная непроходимость, застой в желудке, срыгивание, кишечное кровотечение.
Oсложнения РДС Осложнения системные и местные. Преренальная ОПН – ишемия почек, снижение почасового диуреза менее 1 мл/кг/час. Проявляется в первые часы жизни. Некротизирующий энтероколит – ишемия кишечника, развивается с 1 по 24 сутки жизни, парез кишечника, динамическая кишечная непроходимость, застой в желудке, срыгивание, кишечное кровотечение.
 Oсложнения РДС Осложнения системные и местные. Вторичная инфекция. Септический шок. Гипогликемию. ДВС-синдром - одно из основных проявлений РДС. Патогенетические причины -гипофибриногенемия (из фибрина образуются гиалиновые мембраны), дефицит антитромбина 3, угнетение фибринолиза, недоношенность, гипоксимия и ацидоз. Местные осложнения - со стороны легких, непосредственно связанные с проведением респираторной терапии (отек легких и кровоизлияния, пневмонии, пневмоторакс и БЛД и т. д). Ятрогенные осложнения
Oсложнения РДС Осложнения системные и местные. Вторичная инфекция. Септический шок. Гипогликемию. ДВС-синдром - одно из основных проявлений РДС. Патогенетические причины -гипофибриногенемия (из фибрина образуются гиалиновые мембраны), дефицит антитромбина 3, угнетение фибринолиза, недоношенность, гипоксимия и ацидоз. Местные осложнения - со стороны легких, непосредственно связанные с проведением респираторной терапии (отек легких и кровоизлияния, пневмонии, пневмоторакс и БЛД и т. д). Ятрогенные осложнения
 Условия улучшения общих результатов лечения РДС: Концентрация беременных группы высокого риска в перинатальные центры (транспортировка в "естественной упаковке"); Антенатальная подготовка легких плода (глюкокортикоиды); Максимально щадящий для ребенка способ родоразрешения (допплерометрический контроль состояния кровотоков плода); Строгое соблюдение алгоритма приказа МЗ РФ № 372 от 28. 12. 95 г. ); Высокий уровень организации и оснащения ОРИТН и ПИТ; Профессиональная подготовка врачей и сестер; Овладение всеми самыми современными методами диагностики, мониторинга, лечения, выхаживания и реабилитации ;
Условия улучшения общих результатов лечения РДС: Концентрация беременных группы высокого риска в перинатальные центры (транспортировка в "естественной упаковке"); Антенатальная подготовка легких плода (глюкокортикоиды); Максимально щадящий для ребенка способ родоразрешения (допплерометрический контроль состояния кровотоков плода); Строгое соблюдение алгоритма приказа МЗ РФ № 372 от 28. 12. 95 г. ); Высокий уровень организации и оснащения ОРИТН и ПИТ; Профессиональная подготовка врачей и сестер; Овладение всеми самыми современными методами диагностики, мониторинга, лечения, выхаживания и реабилитации ;
 Прогнозирование и профилактика РДС в родильном доме Прогнозирование Группа риска при гестационном возрасте менее 34 недель. Группа риска угрожаемых по развитию РДС при сроке гестации более 34 нед. ( от матерей с сахарным диабетом, многоплодная беременность и т. д). Определение в крови беременных женщин уровня альфа-фетопротеина.
Прогнозирование и профилактика РДС в родильном доме Прогнозирование Группа риска при гестационном возрасте менее 34 недель. Группа риска угрожаемых по развитию РДС при сроке гестации более 34 нед. ( от матерей с сахарным диабетом, многоплодная беременность и т. д). Определение в крови беременных женщин уровня альфа-фетопротеина.
 Прогнозирование и профилактика РДС в родильном доме Пренатальная диагностика РДС Определение зрелости плода: - календарные сроки беременности, - данные УЗИ (длина бедра, визуализация ядер окостенения, определение степени зрелости плаценты), - биохимические параметры околоплодных вод, полученных путем амниоцентеза. Этаноловый "пенный" тест Клементса.
Прогнозирование и профилактика РДС в родильном доме Пренатальная диагностика РДС Определение зрелости плода: - календарные сроки беременности, - данные УЗИ (длина бедра, визуализация ядер окостенения, определение степени зрелости плаценты), - биохимические параметры околоплодных вод, полученных путем амниоцентеза. Этаноловый "пенный" тест Клементса.
 Прогнозирование и профилактика РДС в родильном доме Профилактика РДС включает в себя два пункта: - профилактика преждевременных родов (антибактериальная терапия, токолоитики) -минимизация степени тяжести РДС при преждевременных родах (проведение антенатальной стероидной профилактики, адекватные реанимационные мероприятия в родзале, адекватное и своевременное лечение РДС на последующих этапах).
Прогнозирование и профилактика РДС в родильном доме Профилактика РДС включает в себя два пункта: - профилактика преждевременных родов (антибактериальная терапия, токолоитики) -минимизация степени тяжести РДС при преждевременных родах (проведение антенатальной стероидной профилактики, адекватные реанимационные мероприятия в родзале, адекватное и своевременное лечение РДС на последующих этапах).
 Антенатальная стероидная терапия • Применение антенатальной стероидной терапии впервые было применено в практике перинатологии Liggins и Howie еще в 1972 году (Liggins GC, Howie RN. Pediatrics 1972; 50: 515 -525 ) • Использование стероидной терапии может снизить инциденты развития тяжелого респираторного дистресс синдрома, вызванного первичным дефицитом сурфактанта (Crowley P. In: The Cochrane Library. 1999; National Institutes of Health, 1994, Leviton A, Dammann O, Allred EN, et al. 1999) Результаты этих исследований позволили рекомендовать рутинное применение антенатальной кортикостероидной терапии у беременных женщин на сроке гестации от 24 до 34 недель, имеющих риск преждевременных родов Мостовой В. А. ДГБ № 1. Санкт-Петербург 2004 г.
Антенатальная стероидная терапия • Применение антенатальной стероидной терапии впервые было применено в практике перинатологии Liggins и Howie еще в 1972 году (Liggins GC, Howie RN. Pediatrics 1972; 50: 515 -525 ) • Использование стероидной терапии может снизить инциденты развития тяжелого респираторного дистресс синдрома, вызванного первичным дефицитом сурфактанта (Crowley P. In: The Cochrane Library. 1999; National Institutes of Health, 1994, Leviton A, Dammann O, Allred EN, et al. 1999) Результаты этих исследований позволили рекомендовать рутинное применение антенатальной кортикостероидной терапии у беременных женщин на сроке гестации от 24 до 34 недель, имеющих риск преждевременных родов Мостовой В. А. ДГБ № 1. Санкт-Петербург 2004 г.
 Дексаметазон или бетаметазон? • Оба препарата были рекомендованы для антенатальной профилактики РДС у недоношенных новорожденных –Схожая биологическая активность • Более значимое снижение неонатальной смертности было показано именно после применения бетаметазона по сравнению с эффектами дексаметазона (Crowley P. , 1995)
Дексаметазон или бетаметазон? • Оба препарата были рекомендованы для антенатальной профилактики РДС у недоношенных новорожденных –Схожая биологическая активность • Более значимое снижение неонатальной смертности было показано именно после применения бетаметазона по сравнению с эффектами дексаметазона (Crowley P. , 1995)
 Бетаметазон • Более длительный период полувыведения (Crowley P. , 1995) • Большее сродство к глюкокортикоидным рецепторам (Ballard PL, Ballard RA. , 1995) • Более сильный эффект на созревание легких (Henson G. , 1997; Christensen HD, Sienko AE, 1997)
Бетаметазон • Более длительный период полувыведения (Crowley P. , 1995) • Большее сродство к глюкокортикоидным рецепторам (Ballard PL, Ballard RA. , 1995) • Более сильный эффект на созревание легких (Henson G. , 1997; Christensen HD, Sienko AE, 1997)
 Терапия РДС Общие принципы терапии РДС - обеспечение адекватного температурного режима - охранительный режим или "тактика минимальных прикосновений" - профилактика и лечение инфекций - поддержание адекватного баланса жидкости и электролитов - рациональное питание - посиндромная терапия (восполнение дефицита ОЦК, использование вазопрессоров и кардиотоников, коррекция анемии, седативная терапия и т. д. ) -респираторная терапия - использование сурфактанта
Терапия РДС Общие принципы терапии РДС - обеспечение адекватного температурного режима - охранительный режим или "тактика минимальных прикосновений" - профилактика и лечение инфекций - поддержание адекватного баланса жидкости и электролитов - рациональное питание - посиндромная терапия (восполнение дефицита ОЦК, использование вазопрессоров и кардиотоников, коррекция анемии, седативная терапия и т. д. ) -респираторная терапия - использование сурфактанта
 Терапия РДС
Терапия РДС
 Терапия РДС Иванов С. Л. . ДГБ № 1 Санкт-Петербург - 2003
Терапия РДС Иванов С. Л. . ДГБ № 1 Санкт-Петербург - 2003
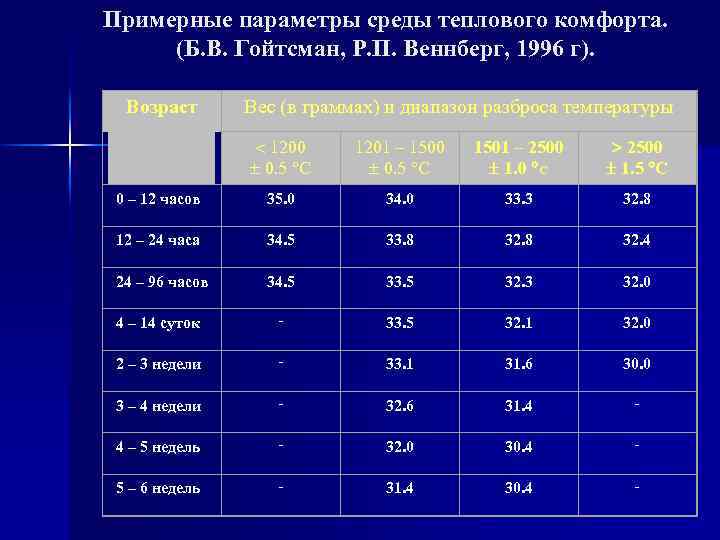 Примерные параметры среды теплового комфорта. (Б. В. Гойтсман, Р. П. Веннберг, 1996 г). Возраст Вес (в граммах) и диапазон разброса температуры 1200 0. 5 С 1201 – 1500 0. 5 С 1501 – 2500 1. 0 С 2500 1. 5 С 0 – 12 часов 35. 0 34. 0 33. 3 32. 8 12 – 24 часа 34. 5 33. 8 32. 4 24 – 96 часов 34. 5 33. 5 32. 3 32. 0 4 – 14 суток - 33. 5 32. 1 32. 0 2 – 3 недели - 33. 1 31. 6 30. 0 3 – 4 недели - 32. 6 31. 4 - 4 – 5 недель - 32. 0 30. 4 - 5 – 6 недель - 31. 4 30. 4 -
Примерные параметры среды теплового комфорта. (Б. В. Гойтсман, Р. П. Веннберг, 1996 г). Возраст Вес (в граммах) и диапазон разброса температуры 1200 0. 5 С 1201 – 1500 0. 5 С 1501 – 2500 1. 0 С 2500 1. 5 С 0 – 12 часов 35. 0 34. 0 33. 3 32. 8 12 – 24 часа 34. 5 33. 8 32. 4 24 – 96 часов 34. 5 33. 5 32. 3 32. 0 4 – 14 суток - 33. 5 32. 1 32. 0 2 – 3 недели - 33. 1 31. 6 30. 0 3 – 4 недели - 32. 6 31. 4 - 4 – 5 недель - 32. 0 30. 4 - 5 – 6 недель - 31. 4 30. 4 -
 Терапия РДС n n n n Охранительный режим или "тактика минимальных прикосновений" Создание оптимального температурного режима Оптимальная влажность Адекватная освещенность Шумоизоляция Отсутствие вибрации Положение ребенка в инкубаторе Уход за новорожденным
Терапия РДС n n n n Охранительный режим или "тактика минимальных прикосновений" Создание оптимального температурного режима Оптимальная влажность Адекватная освещенность Шумоизоляция Отсутствие вибрации Положение ребенка в инкубаторе Уход за новорожденным
 Горелик К. Д. ДГБ № 1 Санкт-Петербург 2003
Горелик К. Д. ДГБ № 1 Санкт-Петербург 2003
 Мостовой В. А. ДГБ № 1. Санкт-Петербург 2004 г.
Мостовой В. А. ДГБ № 1. Санкт-Петербург 2004 г.


 Терапия РДС Профилактика и лечение инфекции. Основные принципы противоинфекционных мероприятий: 1. Строгое соблюдение санитарнопротивоэпидемического режима (тщательная обработка рук, работа в перчатках, соблюдение правил асептики и антисептики при выполнении всех манипуляций и т. д. ). 2. Воздействие на микроорганизм.
Терапия РДС Профилактика и лечение инфекции. Основные принципы противоинфекционных мероприятий: 1. Строгое соблюдение санитарнопротивоэпидемического режима (тщательная обработка рук, работа в перчатках, соблюдение правил асептики и антисептики при выполнении всех манипуляций и т. д. ). 2. Воздействие на микроорганизм.
 Терапия РДС Инфицирование тяжелобольного ребенка госпитальной флорой, в условиях отделения реанимации или ПИТ, происходит в основном через грязные руки персонала.
Терапия РДС Инфицирование тяжелобольного ребенка госпитальной флорой, в условиях отделения реанимации или ПИТ, происходит в основном через грязные руки персонала.
 А. Любшис. Каунас. 2004 г.
А. Любшис. Каунас. 2004 г.
 Принципы антибактериальной терапии 1. Использование комбинации антибиотиков широкого спектра действия как при подозрении на инфекцию, так и профилактически при использовании инвазивных методов диагностики и лечения. 2. Комбинировать антибиотики необходимо таким образом, чтобы получить синергический эффект, в крайнем случае суммацию. 3. Антибактериальные препараты должны вводиться только в/в в центральные или магистральные сосуды (пупочные или подключичные вены). Пероральное или в/м введение антибиотиков в критическом состоянии малоэффективно.
Принципы антибактериальной терапии 1. Использование комбинации антибиотиков широкого спектра действия как при подозрении на инфекцию, так и профилактически при использовании инвазивных методов диагностики и лечения. 2. Комбинировать антибиотики необходимо таким образом, чтобы получить синергический эффект, в крайнем случае суммацию. 3. Антибактериальные препараты должны вводиться только в/в в центральные или магистральные сосуды (пупочные или подключичные вены). Пероральное или в/м введение антибиотиков в критическом состоянии малоэффективно.
 Баланс жидкости и электролитов А. Любшис. Каунас. 2004 г.
Баланс жидкости и электролитов А. Любшис. Каунас. 2004 г.
 Баланс жидкости и электролитов
Баланс жидкости и электролитов
 АРТЕРИАЛЬНОЕ ДАВЛЕНИЕ В ПЕРВЫЕ 12 ЧАСОВ ЖИЗНИ. (В. Б. Гойтсман, Р. П. Веннберг, 1996 г).
АРТЕРИАЛЬНОЕ ДАВЛЕНИЕ В ПЕРВЫЕ 12 ЧАСОВ ЖИЗНИ. (В. Б. Гойтсман, Р. П. Веннберг, 1996 г).

 Рациональное питание А. Любшис. Каунас. 2004 г.
Рациональное питание А. Любшис. Каунас. 2004 г.
 Таблица показателей затрат энергии у недоношенного ребенка Расходы на поддержание жизнедеятельности 40 -50 Ккалкг сут Физическая активность 15 -30 Ккалкг сут Холодовой стресс 10 -70 Ккалкг сут Потери с калом 12 -15 Ккалкг сут Прибавка на рост 25 Ккалкг сут ВСЕГО 120 Ккалкг сут Горелик К. Д. ДГБ № 1. Санкт-Петербург 2003
Таблица показателей затрат энергии у недоношенного ребенка Расходы на поддержание жизнедеятельности 40 -50 Ккалкг сут Физическая активность 15 -30 Ккалкг сут Холодовой стресс 10 -70 Ккалкг сут Потери с калом 12 -15 Ккалкг сут Прибавка на рост 25 Ккалкг сут ВСЕГО 120 Ккалкг сут Горелик К. Д. ДГБ № 1. Санкт-Петербург 2003
 Потребности в Б Ж У. Потребность в углеводах - 12 - 18 г/кг/сут. (40 -60% от общей потребности в энергии). Потребности в белке - 2. 5 -3. 5 г/кг/сут. (7 - 15% общей потребности в энергии). Потребность в жирах составляет 4 - 6 г/кг/сут. (не более 50% общей потребности в энергии).
Потребности в Б Ж У. Потребность в углеводах - 12 - 18 г/кг/сут. (40 -60% от общей потребности в энергии). Потребности в белке - 2. 5 -3. 5 г/кг/сут. (7 - 15% общей потребности в энергии). Потребность в жирах составляет 4 - 6 г/кг/сут. (не более 50% общей потребности в энергии).
 Oбщая стратегия ИВЛ.
Oбщая стратегия ИВЛ.
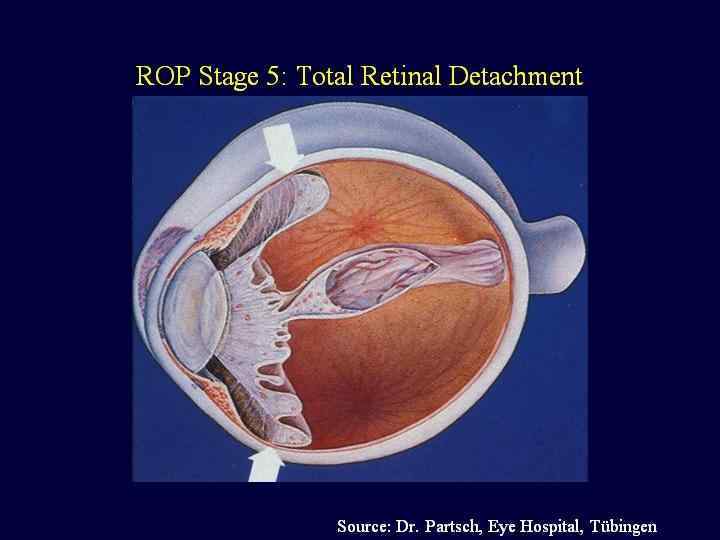
 Осложнения интенсивной терапии детей с РДС. Синдромы утечки воздуха БЛД Ретинопатия недоношенных. ПВК ФАП Лёгочная гипертензия
Осложнения интенсивной терапии детей с РДС. Синдромы утечки воздуха БЛД Ретинопатия недоношенных. ПВК ФАП Лёгочная гипертензия
 Сайдашева Э. И. ДГБ № 1. Санкт-Петербург 2004 г.
Сайдашева Э. И. ДГБ № 1. Санкт-Петербург 2004 г.


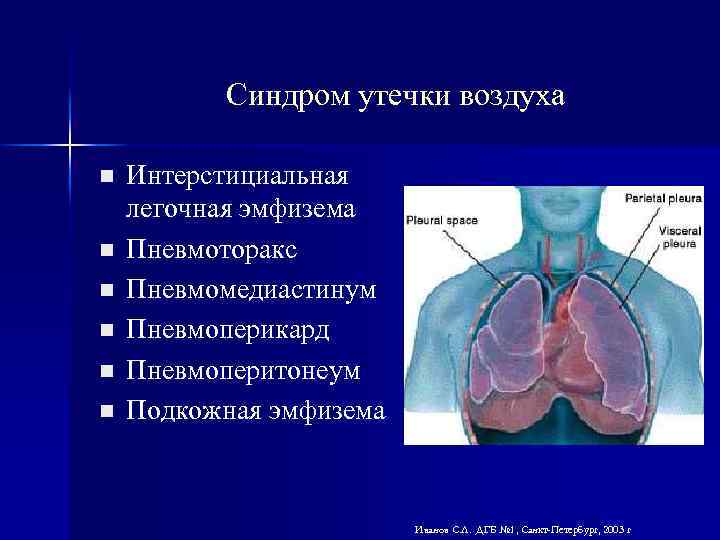 Синдром утечки воздуха n n n Интерстициальная легочная эмфизема Пневмоторакс Пневмомедиастинум Пневмоперикард Пневмоперитонеум Подкожная эмфизема Иванов С. Л. ДГБ № 1, Санкт-Петербург, 2003 г
Синдром утечки воздуха n n n Интерстициальная легочная эмфизема Пневмоторакс Пневмомедиастинум Пневмоперикард Пневмоперитонеум Подкожная эмфизема Иванов С. Л. ДГБ № 1, Санкт-Петербург, 2003 г
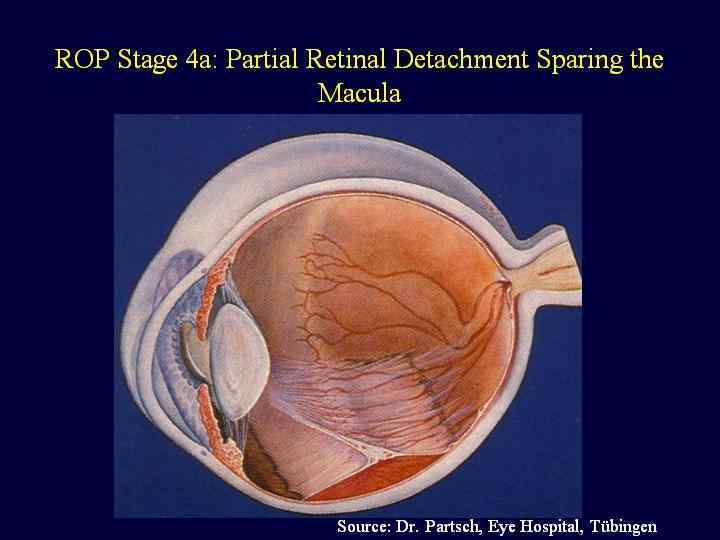
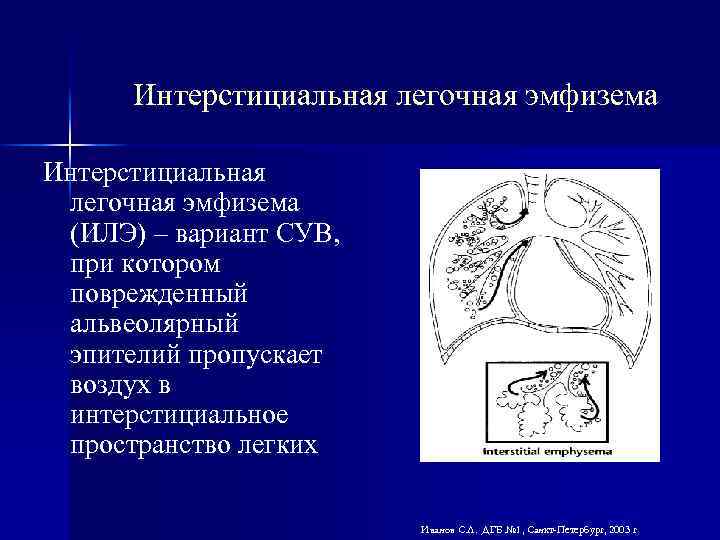 Интерстициальная легочная эмфизема (ИЛЭ) – вариант СУВ, при котором поврежденный альвеолярный эпителий пропускает воздух в интерстициальное пространство легких Иванов С. Л. ДГБ № 1, Санкт-Петербург, 2003 г
Интерстициальная легочная эмфизема (ИЛЭ) – вариант СУВ, при котором поврежденный альвеолярный эпителий пропускает воздух в интерстициальное пространство легких Иванов С. Л. ДГБ № 1, Санкт-Петербург, 2003 г
 Интерстициальная легочная эмфизема n n n В клинике заболевания выделяются гиперкапния, гипоксемия и ацидоз. Скопление пузырьков газа в интерстициальном пространстве: Снижается комплайнс Снижается легочная перфузия Страдает вентиляционноперфузионное соотношение Повышение давления в легочной артерии и развитие вторичной легочной гипертензии Иванов С. Л. ДГБ № 1, Санкт-Петербург, 2003 г
Интерстициальная легочная эмфизема n n n В клинике заболевания выделяются гиперкапния, гипоксемия и ацидоз. Скопление пузырьков газа в интерстициальном пространстве: Снижается комплайнс Снижается легочная перфузия Страдает вентиляционноперфузионное соотношение Повышение давления в легочной артерии и развитие вторичной легочной гипертензии Иванов С. Л. ДГБ № 1, Санкт-Петербург, 2003 г
 Пневмоторакс n Пневмоторакс – вид СУВ, при котором воздух проникает в плевральную полость вследствие нарушения целостности висцеральной плевры. Иванов С. Л. ДГБ № 1, Санкт-Петербург, 2003 г
Пневмоторакс n Пневмоторакс – вид СУВ, при котором воздух проникает в плевральную полость вследствие нарушения целостности висцеральной плевры. Иванов С. Л. ДГБ № 1, Санкт-Петербург, 2003 г
 Пневмоторакс n По этиологии: Спонтанный u Осложняющ ий течение других легочных заболеваний u Ятрогенный u
Пневмоторакс n По этиологии: Спонтанный u Осложняющ ий течение других легочных заболеваний u Ятрогенный u
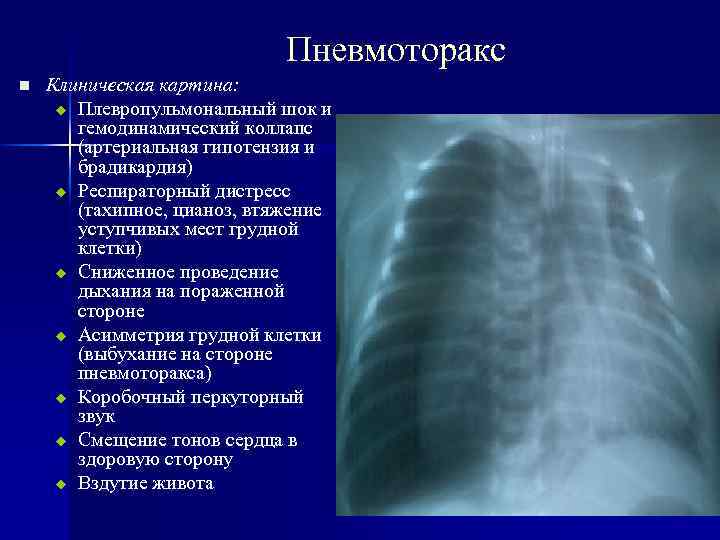 Пневмоторакс n Клиническая картина: u Плевропульмональный шок и гемодинамический коллапс (артериальная гипотензия и брадикардия) u Респираторный дистресс (тахипное, цианоз, втяжение уступчивых мест грудной клетки) u Сниженное проведение дыхания на пораженной стороне u Асимметрия грудной клетки (выбухание на стороне пневмоторакса) u Коробочный перкуторный звук u Смещение тонов сердца в здоровую сторону u Вздутие живота
Пневмоторакс n Клиническая картина: u Плевропульмональный шок и гемодинамический коллапс (артериальная гипотензия и брадикардия) u Респираторный дистресс (тахипное, цианоз, втяжение уступчивых мест грудной клетки) u Сниженное проведение дыхания на пораженной стороне u Асимметрия грудной клетки (выбухание на стороне пневмоторакса) u Коробочный перкуторный звук u Смещение тонов сердца в здоровую сторону u Вздутие живота
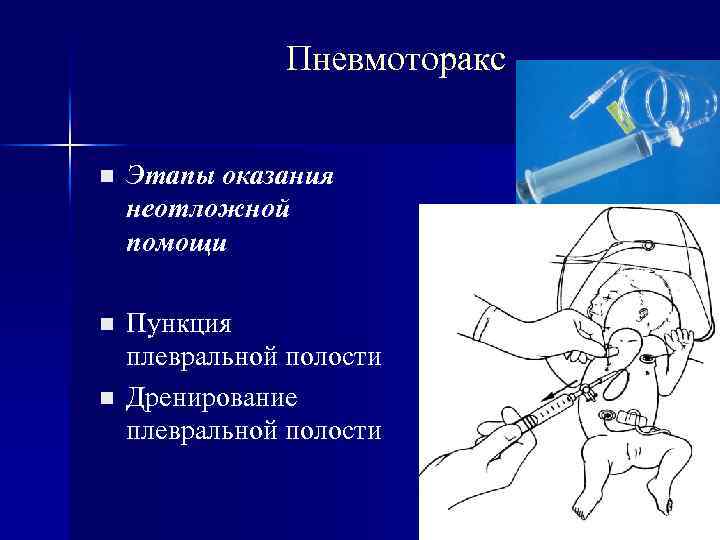 Пневмоторакс n Этапы оказания неотложной помощи n Пункция плевральной полости Дренирование плевральной полости n
Пневмоторакс n Этапы оказания неотложной помощи n Пункция плевральной полости Дренирование плевральной полости n
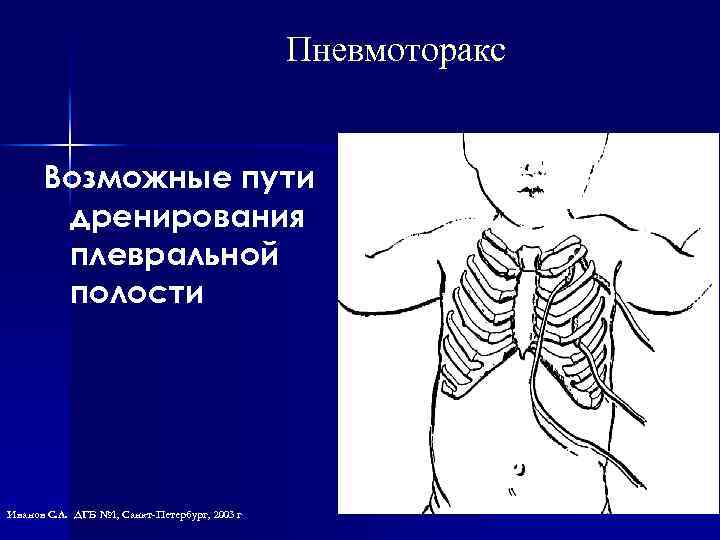 Пневмоторакс Возможные пути дренирования плевральной полости Иванов С. Л. ДГБ № 1, Санкт-Петербург, 2003 г
Пневмоторакс Возможные пути дренирования плевральной полости Иванов С. Л. ДГБ № 1, Санкт-Петербург, 2003 г
 Пневмомедиастинум n n Пневмомедиастинум – чаще всего сочетается с другими формами СУВ, характеризуется накоплением воздуха в средостении. Различные варианты клинического течения – от асимптоматического до напряженного с тяжелой респираторной и кардиоваскулярной депрессией. Иванов С. Л. ДГБ № 1, Санкт-Петербург, 2003 г
Пневмомедиастинум n n Пневмомедиастинум – чаще всего сочетается с другими формами СУВ, характеризуется накоплением воздуха в средостении. Различные варианты клинического течения – от асимптоматического до напряженного с тяжелой респираторной и кардиоваскулярной депрессией. Иванов С. Л. ДГБ № 1, Санкт-Петербург, 2003 г
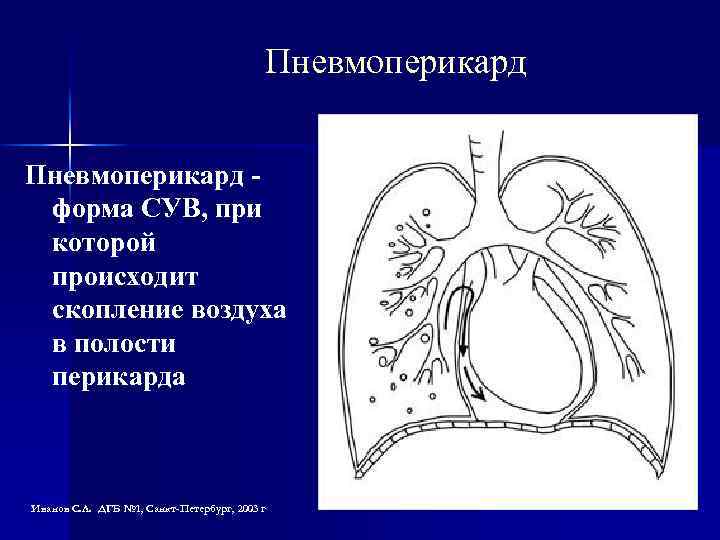 Пневмоперикард - форма СУВ, при которой происходит скопление воздуха в полости перикарда Иванов С. Л. ДГБ № 1, Санкт-Петербург, 2003 г
Пневмоперикард - форма СУВ, при которой происходит скопление воздуха в полости перикарда Иванов С. Л. ДГБ № 1, Санкт-Петербург, 2003 г
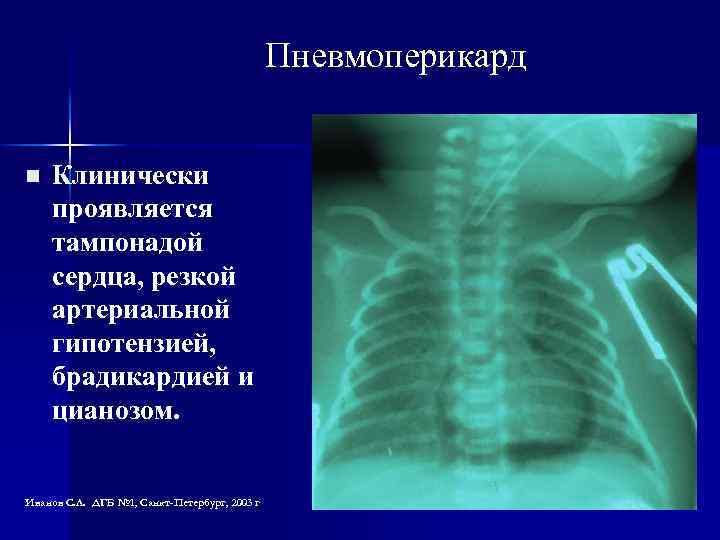 Пневмоперикард n Клинически проявляется тампонадой сердца, резкой артериальной гипотензией, брадикардией и цианозом. Иванов С. Л. ДГБ № 1, Санкт-Петербург, 2003 г
Пневмоперикард n Клинически проявляется тампонадой сердца, резкой артериальной гипотензией, брадикардией и цианозом. Иванов С. Л. ДГБ № 1, Санкт-Петербург, 2003 г
 Пневмоперитонеум обычно является результатом перфорации полого органа на фоне НЭК, но может быть и вариантом СУВ. В этом случае пневмоперитонеум развивается у вентилируемых новорожденных, уже имеющих пневмоторакс и пневмомедиастинум. Иванов С. Л. ДГБ № 1, Санкт-Петербург, 2003 г
Пневмоперитонеум обычно является результатом перфорации полого органа на фоне НЭК, но может быть и вариантом СУВ. В этом случае пневмоперитонеум развивается у вентилируемых новорожденных, уже имеющих пневмоторакс и пневмомедиастинум. Иванов С. Л. ДГБ № 1, Санкт-Петербург, 2003 г
 Традиционная ИВЛ n Основными повреждающими факторами при традиционной ИВЛ являются: u Баротравма u Волюмотравма u Ателектотравма u Оксигенотравма Иванов С. Л. ДГБ № 1, Санкт-Петербург, 2003 г
Традиционная ИВЛ n Основными повреждающими факторами при традиционной ИВЛ являются: u Баротравма u Волюмотравма u Ателектотравма u Оксигенотравма Иванов С. Л. ДГБ № 1, Санкт-Петербург, 2003 г
 Доминирующие аспекты при выхаживании недоношенных • Применение антенатальной стероидной терапии до родов Заместительная терапия сурфактантом (профилактическое и терапевтическое введение) • Раннее применение назального СРАР • Адекватный лечебно-охранительный режим Мостовой В. А. ДГБ № 1. Санкт-Петербург 2003 г.
Доминирующие аспекты при выхаживании недоношенных • Применение антенатальной стероидной терапии до родов Заместительная терапия сурфактантом (профилактическое и терапевтическое введение) • Раннее применение назального СРАР • Адекватный лечебно-охранительный режим Мостовой В. А. ДГБ № 1. Санкт-Петербург 2003 г.
 Положительные эффекты антенатальной терапии стероидами n снижение риска развития тяжелых степеней внутрижелудочковых кровоизлияний Leviton A, Dammann O, Allred EN, et al. Antenatal corticosteroids and cranial ultrasonographic abnormalities. Am J Obstet Gynecol 1999; 181: 1007 -17. Pagano M, Leviton A, Kuban K. Early and late germinal matrix hamorrage may have different antecedents. Eur J Obstet Gynecol Reprod Biol 1990; 37: 47 -54. O’Shea M, Davitz DA, Hage ML, Feinstein KA. Prenatal events and the risk of subependymal/intraventricular haemorrhage in very low birth weight neonates. Paediatr Perinat Epidemiol 1992; 6: 352 -62.
Положительные эффекты антенатальной терапии стероидами n снижение риска развития тяжелых степеней внутрижелудочковых кровоизлияний Leviton A, Dammann O, Allred EN, et al. Antenatal corticosteroids and cranial ultrasonographic abnormalities. Am J Obstet Gynecol 1999; 181: 1007 -17. Pagano M, Leviton A, Kuban K. Early and late germinal matrix hamorrage may have different antecedents. Eur J Obstet Gynecol Reprod Biol 1990; 37: 47 -54. O’Shea M, Davitz DA, Hage ML, Feinstein KA. Prenatal events and the risk of subependymal/intraventricular haemorrhage in very low birth weight neonates. Paediatr Perinat Epidemiol 1992; 6: 352 -62.
 Использование сурфактанта Профилактика или лечение? Профилактическое использование натурального сурфактанта для предотвращения заболеваемости и смертности у недоношенных детей Вывод: При профилактическом применении натурального сурфактанта снижается частота развития пневмоторакса, интерстициальной эмфиземы, бронхолегочной дисплазии, смертности. Soll RF. Prophylactic natural surfactant extract for preventing morbidity and mortality in preterm infants (Cochrane Review). In: The Cochrane Library. Issue 2, 2004.
Использование сурфактанта Профилактика или лечение? Профилактическое использование натурального сурфактанта для предотвращения заболеваемости и смертности у недоношенных детей Вывод: При профилактическом применении натурального сурфактанта снижается частота развития пневмоторакса, интерстициальной эмфиземы, бронхолегочной дисплазии, смертности. Soll RF. Prophylactic natural surfactant extract for preventing morbidity and mortality in preterm infants (Cochrane Review). In: The Cochrane Library. Issue 2, 2004.
 Профилактическое применение Куросурфа Уменьшается риск развития ВЖК у недоношенных младенцев Walti H, Paris-Llado J, Egberts J, et al. Biol Neonate 2002; 81: 182 -187
Профилактическое применение Куросурфа Уменьшается риск развития ВЖК у недоношенных младенцев Walti H, Paris-Llado J, Egberts J, et al. Biol Neonate 2002; 81: 182 -187
 Время профилактического введения сурфактанта n В аэрированных легких сурфактант распределяется менее равномерно. Jobe A et al. 1984 n Незамедлительное болюсное введение в сравнении со стандартным (после начала вентиляции) профилактическим введением сурфактанта снижает смертность и инвалидность новорожденных. Kendig JW et al 1998 Мостовой В. А. ДГБ № 1. Санкт-Петербург 2004 г.
Время профилактического введения сурфактанта n В аэрированных легких сурфактант распределяется менее равномерно. Jobe A et al. 1984 n Незамедлительное болюсное введение в сравнении со стандартным (после начала вентиляции) профилактическим введением сурфактанта снижает смертность и инвалидность новорожденных. Kendig JW et al 1998 Мостовой В. А. ДГБ № 1. Санкт-Петербург 2004 г.
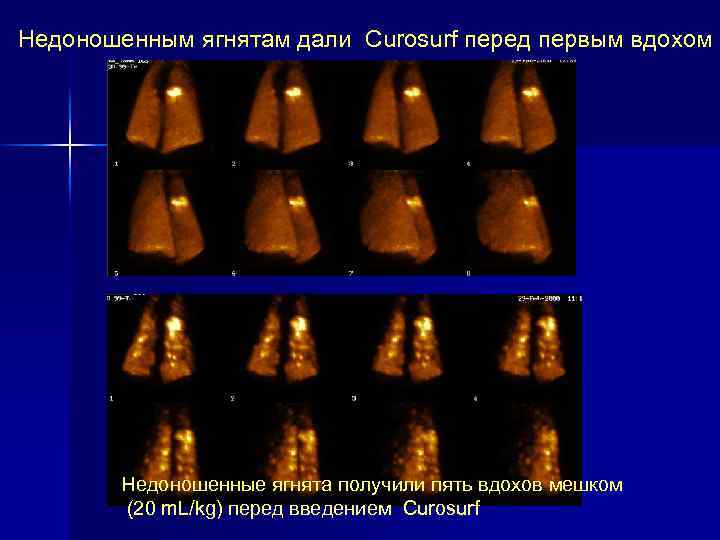 Недоношенным ягнятам дали Curosurf перед первым вдохом Недоношенные ягнята получили пять вдохов мешком (20 m. L/kg) перед введением Curosurf
Недоношенным ягнятам дали Curosurf перед первым вдохом Недоношенные ягнята получили пять вдохов мешком (20 m. L/kg) перед введением Curosurf
 Всем или выборочно? Сравнение раннего использования сурфактанта и недлительной вентиляции, и селективного использования сурфактанта и механической вентиляции Вывод: Раннее применение сурфактанта с последующей экстубацией и использованием системы назального CPAP, уменьшает длительность искусственной вентиляции легких и улучшает утилизацию экзогенного сурфактанта Stevens TP, Blennow M, Soll RF. Early surfactant administration with brief ventilation vs selective surfactant and continued mechanical ventilation for preterm infants with or at risk for RDS (Cochrane Review). In: The Cochrane Library, Issue 2, 2004.
Всем или выборочно? Сравнение раннего использования сурфактанта и недлительной вентиляции, и селективного использования сурфактанта и механической вентиляции Вывод: Раннее применение сурфактанта с последующей экстубацией и использованием системы назального CPAP, уменьшает длительность искусственной вентиляции легких и улучшает утилизацию экзогенного сурфактанта Stevens TP, Blennow M, Soll RF. Early surfactant administration with brief ventilation vs selective surfactant and continued mechanical ventilation for preterm infants with or at risk for RDS (Cochrane Review). In: The Cochrane Library, Issue 2, 2004.
 Способы введения сурфактанта Специальный коннектор для продленной инфузии сурфактанта Специальная эндотрахеальная трубка, имеющая второй внутренний канал, открывающийся на конце трубки Мостовой В. А. ДГБ № 1. Санкт-Петербург 2004 г.
Способы введения сурфактанта Специальный коннектор для продленной инфузии сурфактанта Специальная эндотрахеальная трубка, имеющая второй внутренний канал, открывающийся на конце трубки Мостовой В. А. ДГБ № 1. Санкт-Петербург 2004 г.
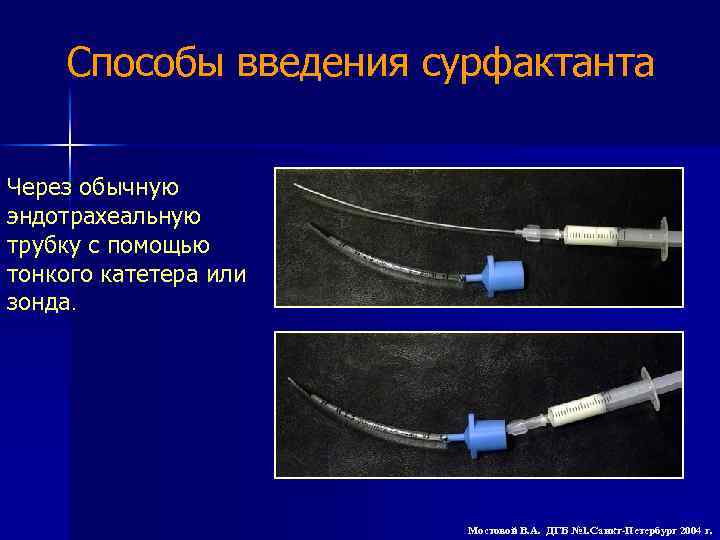 Способы введения сурфактанта Через обычную эндотрахеальную трубку с помощью тонкого катетера или зонда Мостовой В. А. ДГБ № 1. Санкт-Петербург 2004 г.
Способы введения сурфактанта Через обычную эндотрахеальную трубку с помощью тонкого катетера или зонда Мостовой В. А. ДГБ № 1. Санкт-Петербург 2004 г.
 Панкратов Л. Г. ДГБ № 1. Санкт-Петербург 2004 г.
Панкратов Л. Г. ДГБ № 1. Санкт-Петербург 2004 г.

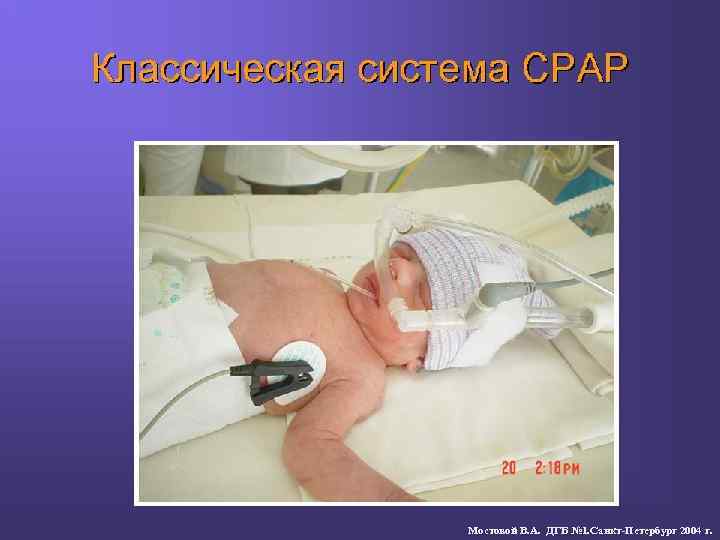 Мостовой В. А. ДГБ № 1. Санкт-Петербург 2004 г.
Мостовой В. А. ДГБ № 1. Санкт-Петербург 2004 г.


 Мостовой В. А. ДГБ № 1. Санкт-Петербург 2004 г.
Мостовой В. А. ДГБ № 1. Санкт-Петербург 2004 г.
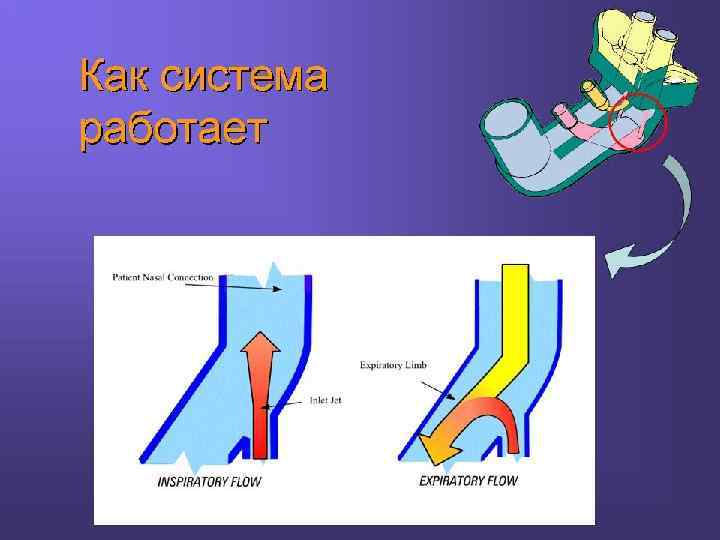
 Поток на вдохе: Когда ребенок делает попытку спонтанного вдоха, специальный преобразователь облегчает эту попытку, преобразуя кинетическую энергию потока в энергию давления, тем самым, давая возможность уменьшить дыхательное усилие.
Поток на вдохе: Когда ребенок делает попытку спонтанного вдоха, специальный преобразователь облегчает эту попытку, преобразуя кинетическую энергию потока в энергию давления, тем самым, давая возможность уменьшить дыхательное усилие.
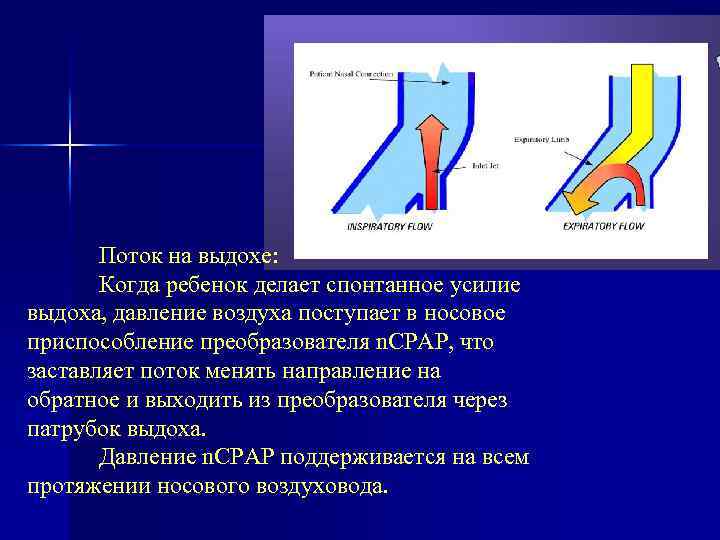 Поток на выдохе: Когда ребенок делает спонтанное усилие выдоха, давление воздуха поступает в носовое приспособление преобразователя n. СРАР, что заставляет поток менять направление на обратное и выходить из преобразователя через патрубок выдоха. Давление n. СРАР поддерживается на всем протяжении носового воздуховода.
Поток на выдохе: Когда ребенок делает спонтанное усилие выдоха, давление воздуха поступает в носовое приспособление преобразователя n. СРАР, что заставляет поток менять направление на обратное и выходить из преобразователя через патрубок выдоха. Давление n. СРАР поддерживается на всем протяжении носового воздуховода.
 Infant Flow TM Nasal CPAP Основное достоинство метода состоит в том, что работа аппарата синхронизирована с собственными дыхательными усилиями ребенка. Система Infant Flow® System позволяет проводить СРАР с мониторингом апноэ, СРАР с синхронизированным изменением уровня давления (SIPAP), триггерной поддержкой давлением при спонтанном дыхании с постоянным положительным давлением.
Infant Flow TM Nasal CPAP Основное достоинство метода состоит в том, что работа аппарата синхронизирована с собственными дыхательными усилиями ребенка. Система Infant Flow® System позволяет проводить СРАР с мониторингом апноэ, СРАР с синхронизированным изменением уровня давления (SIPAP), триггерной поддержкой давлением при спонтанном дыхании с постоянным положительным давлением.

 Показания для перевода на назальный СРАР [Проект методических рекомендаций Российской ассоциации специалистов перинатальной медицины (РАСПМ) 2007 г].
Показания для перевода на назальный СРАР [Проект методических рекомендаций Российской ассоциации специалистов перинатальной медицины (РАСПМ) 2007 г].
 Показания для перевода на назальный СРАР [Проект методических рекомендаций Российской ассоциации специалистов перинатальной медицины (РАСПМ) 2007 г].
Показания для перевода на назальный СРАР [Проект методических рекомендаций Российской ассоциации специалистов перинатальной медицины (РАСПМ) 2007 г].
![[Проект методических рекомендаций Российской ассоциации специалистов перинатальной медицины (РАСПМ) 2007 г]. [Проект методических рекомендаций Российской ассоциации специалистов перинатальной медицины (РАСПМ) 2007 г].](https://present5.com/presentation/156330781_437910109/image-106.jpg) [Проект методических рекомендаций Российской ассоциации специалистов перинатальной медицины (РАСПМ) 2007 г].
[Проект методических рекомендаций Российской ассоциации специалистов перинатальной медицины (РАСПМ) 2007 г].


 Показания для перевода ребенка с СРАР на ИВЛ - Дыхательный ацидоз: р. Н < 7. 2, р. СО 2 > 60 mm. Hg, р. О 2 < 60 (55 -50) mm. Hg. - Частые (более 4 эпизодов в час) и/или глубокие (необходимость в масочной ИВЛ) 2 и более в час апноэ. - Fi. O 2 > 40% у ребенка, уже получившего одну дозу сурфактанта на фоне проведения СРАР.
Показания для перевода ребенка с СРАР на ИВЛ - Дыхательный ацидоз: р. Н < 7. 2, р. СО 2 > 60 mm. Hg, р. О 2 < 60 (55 -50) mm. Hg. - Частые (более 4 эпизодов в час) и/или глубокие (необходимость в масочной ИВЛ) 2 и более в час апноэ. - Fi. O 2 > 40% у ребенка, уже получившего одну дозу сурфактанта на фоне проведения СРАР.
 Искусственная Вентиляция Легких ИВЛ предназначена для частичного или полного замещения функции внешнего дыхания у больных, находящихся в критических состояниях. Респиратор – это протез легкого. ИВЛ не лечит РДС, МАС, пневмонию, БЛД и т. п. ИВЛ обеспечивает коррекцию нарушений газового состава крови (непосредственно) и р. Н (опосредованно) при …. . .
Искусственная Вентиляция Легких ИВЛ предназначена для частичного или полного замещения функции внешнего дыхания у больных, находящихся в критических состояниях. Респиратор – это протез легкого. ИВЛ не лечит РДС, МАС, пневмонию, БЛД и т. п. ИВЛ обеспечивает коррекцию нарушений газового состава крови (непосредственно) и р. Н (опосредованно) при …. . .
 Искусственная Вентиляция Легких Цель механической вентиляции Достижение и поддержание нормального легочного газообмена (вентиляции и оксигенации) § Минимизация степени повреждения легких (волюмо и баротравма и др. ) § Снижение работы дыхания пациента, коррекция ацидоза и гипоксемии и т. д. § § Комфорт пациента
Искусственная Вентиляция Легких Цель механической вентиляции Достижение и поддержание нормального легочного газообмена (вентиляции и оксигенации) § Минимизация степени повреждения легких (волюмо и баротравма и др. ) § Снижение работы дыхания пациента, коррекция ацидоза и гипоксемии и т. д. § § Комфорт пациента
 Искусственная Вентиляция Легких ВИДЫ ИВЛ § Газовой смесью Жидкостью (полная или частичная жидкостная вентиляция легких) § § Под положительным давлением § Под отрицательным давлением § Инвазивно (через эндотрахеальную трубку) § Неинвазивно (через маску / канюли)
Искусственная Вентиляция Легких ВИДЫ ИВЛ § Газовой смесью Жидкостью (полная или частичная жидкостная вентиляция легких) § § Под положительным давлением § Под отрицательным давлением § Инвазивно (через эндотрахеальную трубку) § Неинвазивно (через маску / канюли)
 Искусственная Вентиляция Легких Режимы ИВЛ Контролируемая: § CMV – контролируемая принудительная вентиляция Вспомогательная: § IMV (IPPV) – принудительная перемежающая вентиляция § PTV – синхронизированная (запускаемая пациентом вентиляция)
Искусственная Вентиляция Легких Режимы ИВЛ Контролируемая: § CMV – контролируемая принудительная вентиляция Вспомогательная: § IMV (IPPV) – принудительная перемежающая вентиляция § PTV – синхронизированная (запускаемая пациентом вентиляция)
 Уход за дыхательными путями MR 410 Система Увлажнения Газовой Смеси § Цифровой контроль температуры в камере увлажнителя. § Электронная система управления обеспечивает стабильную температуру и влажность газовой смеси при неизменном потоке. Для неинвазивной респираторной терапии или CPAP § используется с дыхательными контурами без дополнительного подогрева.
Уход за дыхательными путями MR 410 Система Увлажнения Газовой Смеси § Цифровой контроль температуры в камере увлажнителя. § Электронная система управления обеспечивает стабильную температуру и влажность газовой смеси при неизменном потоке. Для неинвазивной респираторной терапии или CPAP § используется с дыхательными контурами без дополнительного подогрева.
 Уход за дыхательными путями MR 850 Система Увлажнения Газовой Смеси § Выбор оптимального уровня температуры и увлажнения газовой смеси для интубированных неинтубированных пациентов одной кнопкой. § Усовершенствованный алгоритм и датчик потока оптимизируют подогрев / увлажнение и снижают частоту ложных сигналов тревоги.
Уход за дыхательными путями MR 850 Система Увлажнения Газовой Смеси § Выбор оптимального уровня температуры и увлажнения газовой смеси для интубированных неинтубированных пациентов одной кнопкой. § Усовершенствованный алгоритм и датчик потока оптимизируют подогрев / увлажнение и снижают частоту ложных сигналов тревоги.



 Алгоритм коррекции параметров ИВЛ При гипоксемии (Ра. О 2 < 50 mm Hg): - увеличит РЕЕР на 1 -2 см Н 2 О; - увеличить PIP на 2 см Н 2 О (особенно, если есть тенденция к гиповентиляции); - увеличить Flow на 2 л/мин, чтобы приблизить кривую дыхания к прямоугольной форме; - увеличить Tin на 0. 05 -0. 1 с; - увеличить Fi. O 2 на 10%. NB! в первых четырех случаях ↑ оксигенации будет происходить за счет увеличения МАР, а в последнем – за счет увеличения концентрации кислорода во вдыхаемой газовой смеси.
Алгоритм коррекции параметров ИВЛ При гипоксемии (Ра. О 2 < 50 mm Hg): - увеличит РЕЕР на 1 -2 см Н 2 О; - увеличить PIP на 2 см Н 2 О (особенно, если есть тенденция к гиповентиляции); - увеличить Flow на 2 л/мин, чтобы приблизить кривую дыхания к прямоугольной форме; - увеличить Tin на 0. 05 -0. 1 с; - увеличить Fi. O 2 на 10%. NB! в первых четырех случаях ↑ оксигенации будет происходить за счет увеличения МАР, а в последнем – за счет увеличения концентрации кислорода во вдыхаемой газовой смеси.
 При гиперкапнии (гиповентиляция Ра. СО 2 > 50 -55 mm Hg): - увеличить ЧД (R) на 5 -10 циклов/мин; - увеличить PIP на 2 -3 см Н 2 О (особенно при тенденции к гипоксемии); - увеличить Tin на 0. 05 -0. 1 с; - увеличить Flow на 2 л/мин; - уменьшить РЕЕР на 2 см Н 2 О (только в том случае, если исходное значение было больше 5 -6 см Н 2 О). Во всех перечисленных ситуациях снижение уровня Ра. СО 2 будет происходить за счет увеличения минутной вентиляции. Но в первом случае – за счет увеличения частоты дыхательных циклов (ЧД или R), а во всех остальных случаях – за счет увеличения дыхательного объема.
При гиперкапнии (гиповентиляция Ра. СО 2 > 50 -55 mm Hg): - увеличить ЧД (R) на 5 -10 циклов/мин; - увеличить PIP на 2 -3 см Н 2 О (особенно при тенденции к гипоксемии); - увеличить Tin на 0. 05 -0. 1 с; - увеличить Flow на 2 л/мин; - уменьшить РЕЕР на 2 см Н 2 О (только в том случае, если исходное значение было больше 5 -6 см Н 2 О). Во всех перечисленных ситуациях снижение уровня Ра. СО 2 будет происходить за счет увеличения минутной вентиляции. Но в первом случае – за счет увеличения частоты дыхательных циклов (ЧД или R), а во всех остальных случаях – за счет увеличения дыхательного объема.
 При гипероксии (Ра. О 2 > 80 mm Hg, Sa. O 2 > 96%): - уменьшить Fi. O 2 на 5 -10%; - уменьшить РЕЕР на 1 -2 см Н 2 О; - уменьшить Tin на 0. 1 с. ; - уменьшить PIP на 1 -2 см Н 2 О; - уменьшить Flow на 1 -2 л/мин.
При гипероксии (Ра. О 2 > 80 mm Hg, Sa. O 2 > 96%): - уменьшить Fi. O 2 на 5 -10%; - уменьшить РЕЕР на 1 -2 см Н 2 О; - уменьшить Tin на 0. 1 с. ; - уменьшить PIP на 1 -2 см Н 2 О; - уменьшить Flow на 1 -2 л/мин.
 При гипокапнии (гипервентиляция – Ра. СО 2 < 35 mm Hg) при условии, что целенаправленно не используется режим гипервентиляции: - уменьшить PIP на 1 -2 см Н 2 О - уменьшить ЧД на 5 циклов/мин - уменьшить Tin 0. 1 с. - уменьшить Fiow на 1 -2 л/мин
При гипокапнии (гипервентиляция – Ра. СО 2 < 35 mm Hg) при условии, что целенаправленно не используется режим гипервентиляции: - уменьшить PIP на 1 -2 см Н 2 О - уменьшить ЧД на 5 циклов/мин - уменьшить Tin 0. 1 с. - уменьшить Fiow на 1 -2 л/мин
 Одномоментно не следует регулировать более одного параметра вентиляции, иначе будет трудно правильно оценить последующие изменения газового состава крови. Контроль газового состава крови следует проводить до и после (через 15 -30 минут) каждого изменения параметров вентиляции. В этой ситуации необходимо придерживаться принципа «шаг за шагом» .
Одномоментно не следует регулировать более одного параметра вентиляции, иначе будет трудно правильно оценить последующие изменения газового состава крови. Контроль газового состава крови следует проводить до и после (через 15 -30 минут) каждого изменения параметров вентиляции. В этой ситуации необходимо придерживаться принципа «шаг за шагом» .
 Перевод на самостоятельное дыхание Экстубация: Ребенка можно (обычно) экстубировать если на ИВЛ в режимах IMV/SIMV/PS/ A/C с частотой < 15 вдохов/мин, PIP < 16 см водн ст и Fi. O 2<0. 35 в течение 6 - 12 часов: üОтмечается регулярное самостоятельное дыхание с частотой 30 – 60 в мин üНет выраженного участи вспомогательной Ø Назальный мускулатуры в акте дыхания СРАР üОтмечается равномерное проведение Ø Носовые дыхательных шумов в легких канюли üОпределяются нормальные показатели КОС и Ø Кисл. газового состава крови палатка üНет декомпенсации сердечной деятельности
Перевод на самостоятельное дыхание Экстубация: Ребенка можно (обычно) экстубировать если на ИВЛ в режимах IMV/SIMV/PS/ A/C с частотой < 15 вдохов/мин, PIP < 16 см водн ст и Fi. O 2<0. 35 в течение 6 - 12 часов: üОтмечается регулярное самостоятельное дыхание с частотой 30 – 60 в мин üНет выраженного участи вспомогательной Ø Назальный мускулатуры в акте дыхания СРАР üОтмечается равномерное проведение Ø Носовые дыхательных шумов в легких канюли üОпределяются нормальные показатели КОС и Ø Кисл. газового состава крови палатка üНет декомпенсации сердечной деятельности
 Иванов С. Л. ДГБ № 1, Санкт-Петербург, 2007 г
Иванов С. Л. ДГБ № 1, Санкт-Петербург, 2007 г
 Законы Шпитцера для неонатологов. Вероятность развития бронхолегочной дисплазии прямо пропорциональна количеству врачей, наблюдавших этого ребенка.
Законы Шпитцера для неонатологов. Вероятность развития бронхолегочной дисплазии прямо пропорциональна количеству врачей, наблюдавших этого ребенка.
 Спасибо за внимание
Спасибо за внимание


