костная ткань.pptx
- Количество слайдов: 143
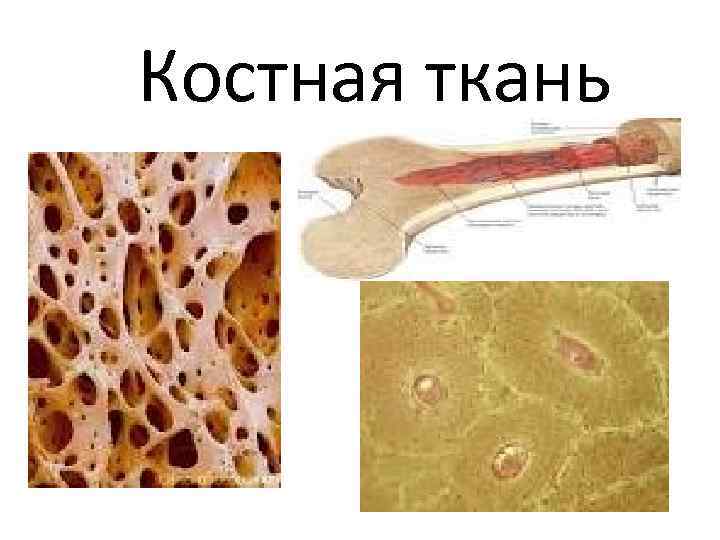 Костная ткань
Костная ткань
 План • Морфофункциональная характеристика костной ткани. • Особенности строения разных видов костной ткани. • Прямой и непрямой остеогенез. • Регенерация костной ткани. • Возрастные изменения костной ткани. • Эволюция костной ткани.
План • Морфофункциональная характеристика костной ткани. • Особенности строения разных видов костной ткани. • Прямой и непрямой остеогенез. • Регенерация костной ткани. • Возрастные изменения костной ткани. • Эволюция костной ткани.
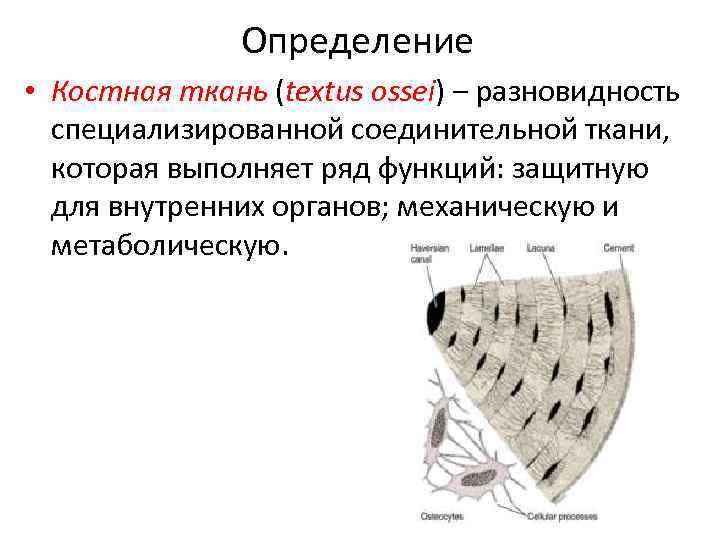 Определение • Костная ткань (textus ossei) ‒ разновидность специализированной соединительной ткани, которая выполняет ряд функций: защитную для внутренних органов; механическую и метаболическую.
Определение • Костная ткань (textus ossei) ‒ разновидность специализированной соединительной ткани, которая выполняет ряд функций: защитную для внутренних органов; механическую и метаболическую.
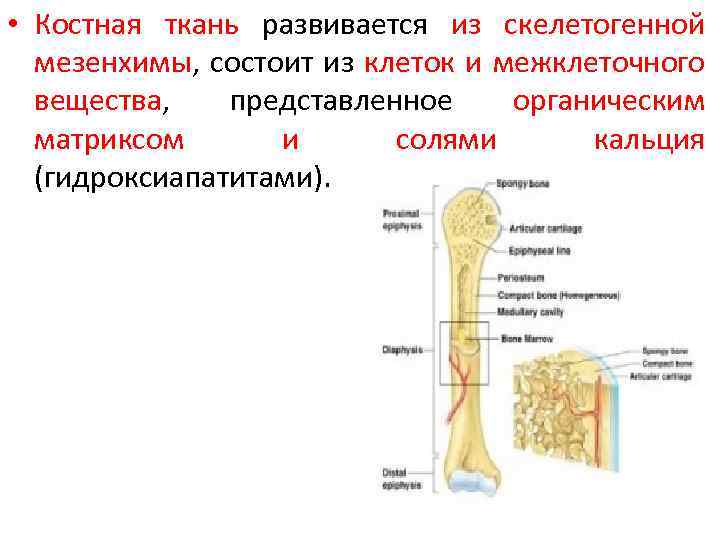 • Костная ткань развивается из скелетогенной мезенхимы, состоит из клеток и межклеточного вещества, представленное органическим матриксом и солями кальция (гидроксиапатитами).
• Костная ткань развивается из скелетогенной мезенхимы, состоит из клеток и межклеточного вещества, представленное органическим матриксом и солями кальция (гидроксиапатитами).
 • Межклеточное вещество (substantia intercellularis) костной ткани состоит на одну треть из органических веществ и на две трети (20%) ‒ из неорганических (70%) и воды (10%). • Органические вещества придают кости мягкость, эластичность, • неорганические ‒ твердость. Строение костной ткани: 1 - костные клетки - остеоциты; 2 - ядро; 3 - межклеточное вещество.
• Межклеточное вещество (substantia intercellularis) костной ткани состоит на одну треть из органических веществ и на две трети (20%) ‒ из неорганических (70%) и воды (10%). • Органические вещества придают кости мягкость, эластичность, • неорганические ‒ твердость. Строение костной ткани: 1 - костные клетки - остеоциты; 2 - ядро; 3 - межклеточное вещество.
 • Неорганические компоненты костного матрикса • кристаллами гидроксиапатита, содержащие в основном ионы кальция, и аморфным фосфатом кальция, • незначительное количество солей магния, калия, фторидов, бикарбонатов, гидроксидов, цитрата, хондроитинсерной кислоты. • В костной ткани обнаружено более 30 микроэлементов (например, медь, стронций, цинк, барий, магний и др. ), необходимых для метаболических процессов в организме. • Соли в межклеточном веществе костной ткани закономерно структурированы в органическом матриксе.
• Неорганические компоненты костного матрикса • кристаллами гидроксиапатита, содержащие в основном ионы кальция, и аморфным фосфатом кальция, • незначительное количество солей магния, калия, фторидов, бикарбонатов, гидроксидов, цитрата, хондроитинсерной кислоты. • В костной ткани обнаружено более 30 микроэлементов (например, медь, стронций, цинк, барий, магний и др. ), необходимых для метаболических процессов в организме. • Соли в межклеточном веществе костной ткани закономерно структурированы в органическом матриксе.
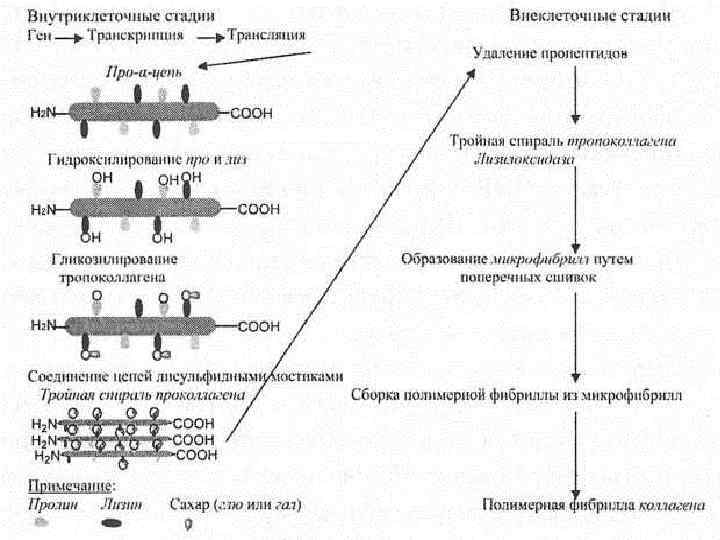
 • Органические компоненты межклеточного вещества представлены коллагеном I, III, IV, V, IX, XIII типов, которые называют оссеинами; • кальций-связывающим белком; • костным морфогенетическим белком, • остеокальцином, остеопонтином, • тромбоспондином, • сиалопротеином и другими; • гликозаминогликанами и протеогликанами (в костной ткани ‒ 15% белка и 85% хондраитинсульфатов, которые связывают ионы кальция, а при изменении конформации молекул отдают в окружающую среду); • липидами и аморфной склеивающей массой – оссеомукоидом.
• Органические компоненты межклеточного вещества представлены коллагеном I, III, IV, V, IX, XIII типов, которые называют оссеинами; • кальций-связывающим белком; • костным морфогенетическим белком, • остеокальцином, остеопонтином, • тромбоспондином, • сиалопротеином и другими; • гликозаминогликанами и протеогликанами (в костной ткани ‒ 15% белка и 85% хондраитинсульфатов, которые связывают ионы кальция, а при изменении конформации молекул отдают в окружающую среду); • липидами и аморфной склеивающей массой – оссеомукоидом.
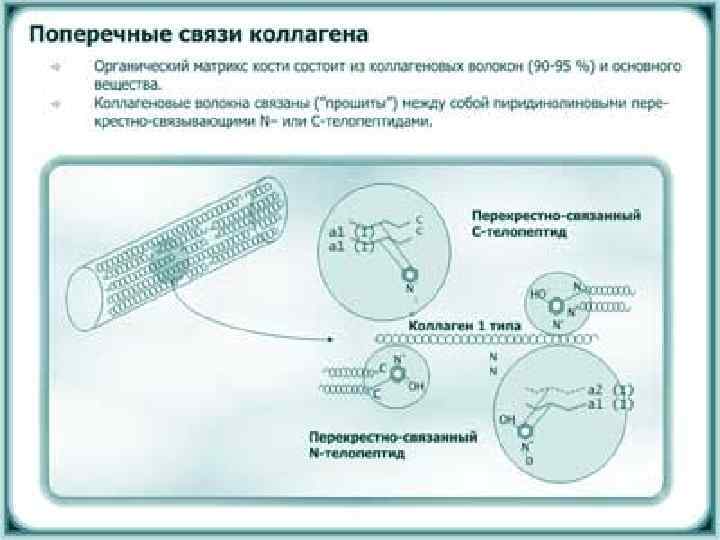
 • Так в межклеточном веществе хрящевой ткани – 40% коллагена II типа и 60% протеогликанов, а в костной ткани 90% коллагена I типа и 10% других компонентов. • в коллагене I типа больше, чем в других видах коллагена, содержится оксипролина, лизина и оксилизина, отрицательно заряженных аминокислот, способных связывать пирофосфаты. • высокое содержание органического фосфата (на 1 моль коллагена в костной ткани приходится 2 моля фосфата). • коллаген I типа принимает активное участие в минерализации костной ткани. • Хондроитинсульфаты костной ткани имеют высокую степень сульфатациии, и могут выступать как накопители ионов кальция.
• Так в межклеточном веществе хрящевой ткани – 40% коллагена II типа и 60% протеогликанов, а в костной ткани 90% коллагена I типа и 10% других компонентов. • в коллагене I типа больше, чем в других видах коллагена, содержится оксипролина, лизина и оксилизина, отрицательно заряженных аминокислот, способных связывать пирофосфаты. • высокое содержание органического фосфата (на 1 моль коллагена в костной ткани приходится 2 моля фосфата). • коллаген I типа принимает активное участие в минерализации костной ткани. • Хондроитинсульфаты костной ткани имеют высокую степень сульфатациии, и могут выступать как накопители ионов кальция.
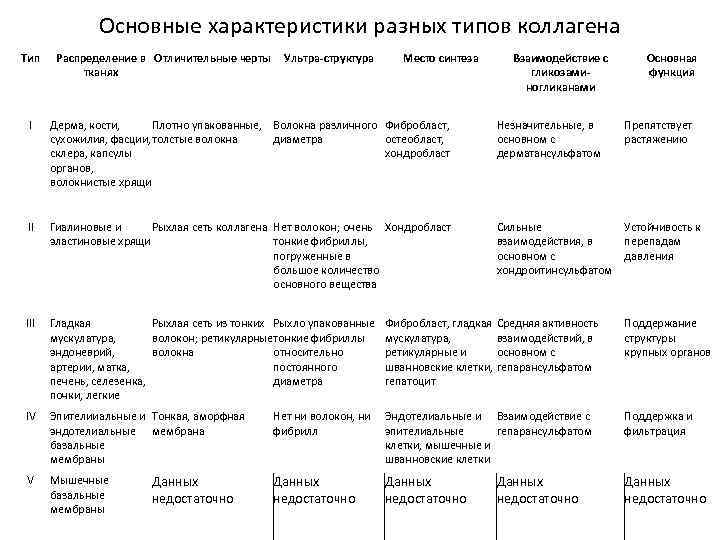 Основные характеристики разных типов коллагена Тип Распределение в Отличительные черты тканях Ультра-структура Место синтеза Взаимодействие с гликозаминогликанами Основная функция I Дерма, кости, Плотно упакованные, Волокна различного Фибробласт, сухожилия, фасции, толстые волокна диаметра остеобласт, склера, капсулы хондробласт органов, волокнистые хрящи Незначительные, в основном с дерматансульфатом II Гиалиновые и Рыхлая сеть коллагена Нет волокон; очень Хондробласт эластиновые хрящи тонкие фибриллы, погруженные в большое количество основного вещества Сильные Устойчивость к взаимодействия, в перепадам основном с давления хондроитинсульфатом III Гладкая Рыхлая сеть из тонких Рыхло упакованные мускулатура, волокон; ретикулярные тонкие фибриллы эндоневрий, волокна относительно артерии, матка, постоянного печень, селезенка, диаметра почки, легкие IV Эпителииальные и Тонкая, аморфная эндотелиальные мембрана базальные мембраны V Мышечные базальные мембраны Данных недостаточно Фибробласт, гладкая Средняя активность мускулатура, взаимодействий, в ретикулярные и основном с шванновские клетки, гепарансульфатом гепатоцит Препятствует растяжению Поддержание структуры крупных органов Нет ни волокон, ни Эндотелиальные и Взаимодействие с фибрилл эпителиальные гепарансульфатом клетки, мышечные и шванновские клетки Поддержка и фильтрация Данных недостаточно
Основные характеристики разных типов коллагена Тип Распределение в Отличительные черты тканях Ультра-структура Место синтеза Взаимодействие с гликозаминогликанами Основная функция I Дерма, кости, Плотно упакованные, Волокна различного Фибробласт, сухожилия, фасции, толстые волокна диаметра остеобласт, склера, капсулы хондробласт органов, волокнистые хрящи Незначительные, в основном с дерматансульфатом II Гиалиновые и Рыхлая сеть коллагена Нет волокон; очень Хондробласт эластиновые хрящи тонкие фибриллы, погруженные в большое количество основного вещества Сильные Устойчивость к взаимодействия, в перепадам основном с давления хондроитинсульфатом III Гладкая Рыхлая сеть из тонких Рыхло упакованные мускулатура, волокон; ретикулярные тонкие фибриллы эндоневрий, волокна относительно артерии, матка, постоянного печень, селезенка, диаметра почки, легкие IV Эпителииальные и Тонкая, аморфная эндотелиальные мембрана базальные мембраны V Мышечные базальные мембраны Данных недостаточно Фибробласт, гладкая Средняя активность мускулатура, взаимодействий, в ретикулярные и основном с шванновские клетки, гепарансульфатом гепатоцит Препятствует растяжению Поддержание структуры крупных органов Нет ни волокон, ни Эндотелиальные и Взаимодействие с фибрилл эпителиальные гепарансульфатом клетки, мышечные и шванновские клетки Поддержка и фильтрация Данных недостаточно
 • межклеточное вещество костной ткани пронизано пучками оссеиновых волокон, соединенных оссеомукоидом.
• межклеточное вещество костной ткани пронизано пучками оссеиновых волокон, соединенных оссеомукоидом.
 Клетки костной ткани • Остеобластический дифферон образован стволовой стромальной клеткой, • преостеобластом, • остеоцитом.
Клетки костной ткани • Остеобластический дифферон образован стволовой стромальной клеткой, • преостеобластом, • остеоцитом.
 Гематогенный дифферон • мультипотентные стволовые гемопоэтические клетки красного костного мозга, • миелоидные коммитированные мультипотентные клетки-предшественники, • миелоидные коммитированные олигопотентные клетки-предшественники, • унипотентные предшественники моноцитов, • монобласты, • промоноциты, • макрофаги/остеокласты.
Гематогенный дифферон • мультипотентные стволовые гемопоэтические клетки красного костного мозга, • миелоидные коммитированные мультипотентные клетки-предшественники, • миелоидные коммитированные олигопотентные клетки-предшественники, • унипотентные предшественники моноцитов, • монобласты, • промоноциты, • макрофаги/остеокласты.
 Стволовые стромальные клетки локализуются в строме красного костного мозга; поддерживают популяции нескольких дифферонов соединительной ткани (фибробластов, адипоцитов, хондроцитов); веретеновидные фибробластоподобные клетки, митотический резерв костной ткани, мобилизуемый при регенерации. Alizarin red staining to determine calcium deposition Oil red-O staining of the lipid vesicles neuron specific markers 3 tubulin endodermal differentiated cells with a positive periodic acid Schiff (PAS) reaction detecting polysaccharides (glycogen, starch).
Стволовые стромальные клетки локализуются в строме красного костного мозга; поддерживают популяции нескольких дифферонов соединительной ткани (фибробластов, адипоцитов, хондроцитов); веретеновидные фибробластоподобные клетки, митотический резерв костной ткани, мобилизуемый при регенерации. Alizarin red staining to determine calcium deposition Oil red-O staining of the lipid vesicles neuron specific markers 3 tubulin endodermal differentiated cells with a positive periodic acid Schiff (PAS) reaction detecting polysaccharides (glycogen, starch).
 • • • Преостеобласты коммитированные и камбиальные клетки; имеют отростчатую форму, крупное светлое ядро. Во взрослом организме локализованы во внутреннем слое надкостницы; в составе эндоста, который выстилает костномозговые полости, Гаверсовы и Фолькмановские каналы, покрывает костные балки в губчатой кости. снижение транскрипции генов, кодирующих белки, которые участвуют в пролиферации и адгезии, а также в повышении транскрипции генов остеобласт – специфических белков; продукция коллагенов II, III и IX типов с переключением по мере дифференцировки на Х тип. Синтез неколлагеновых белков – остеокальцина, остеопонтина, костного сиалопротеина, остеонектина, костного морфогенетического белка, трансформирующего фактора роста β. Хорошо развита гранулярной ЭПС и аппарата Гольджи, а также ядерно/цитоплазматические отношения. поддержание популяции остеогенных клеток при регенерации, ремоделировании
• • • Преостеобласты коммитированные и камбиальные клетки; имеют отростчатую форму, крупное светлое ядро. Во взрослом организме локализованы во внутреннем слое надкостницы; в составе эндоста, который выстилает костномозговые полости, Гаверсовы и Фолькмановские каналы, покрывает костные балки в губчатой кости. снижение транскрипции генов, кодирующих белки, которые участвуют в пролиферации и адгезии, а также в повышении транскрипции генов остеобласт – специфических белков; продукция коллагенов II, III и IX типов с переключением по мере дифференцировки на Х тип. Синтез неколлагеновых белков – остеокальцина, остеопонтина, костного сиалопротеина, остеонектина, костного морфогенетического белка, трансформирующего фактора роста β. Хорошо развита гранулярной ЭПС и аппарата Гольджи, а также ядерно/цитоплазматические отношения. поддержание популяции остеогенных клеток при регенерации, ремоделировании
 • Популяция преостеобластов дает начало двум типам клеток: • детерминированным клеткампредшественникам (для остеобластической дифференцировки необходимо наличие контактов с клетками микроокружения) • индуцибельным клеткам-предшественникам (проявляют остеогенные свойства после действия определенных индукторов) – периваскулоциты, локализованные в надкостнице.
• Популяция преостеобластов дает начало двум типам клеток: • детерминированным клеткампредшественникам (для остеобластической дифференцировки необходимо наличие контактов с клетками микроокружения) • индуцибельным клеткам-предшественникам (проявляют остеогенные свойства после действия определенных индукторов) – периваскулоциты, локализованные в надкостнице.
 • Остеобласты имеют диаметр 15– 20 мкм и участвуют в синтезе, секреции компонентов костного матрикса и поддержании структуры костной ткани. • В ходе дифференцировки утрачивают пролиферативные потенции • синтезируют и секретируют : коллаген I типа, щелочную фосфатазу, остеопонтин, тромбоспондин, костный сиалопротеин, костный морфогенетический белок, трансформирующий фактор роста β, остеонектин и другие. • На поверхности остеобластов появляются рецепторы к паратиреоидному гормону. • В качестве секретируемых в матриксе маркеров остеобластов служат коллагены I типа, протеогликан ‒ люмикан. • Локализуются в основном в надкостнице. • Участвуют в процессе минерализации костной ткани.
• Остеобласты имеют диаметр 15– 20 мкм и участвуют в синтезе, секреции компонентов костного матрикса и поддержании структуры костной ткани. • В ходе дифференцировки утрачивают пролиферативные потенции • синтезируют и секретируют : коллаген I типа, щелочную фосфатазу, остеопонтин, тромбоспондин, костный сиалопротеин, костный морфогенетический белок, трансформирующий фактор роста β, остеонектин и другие. • На поверхности остеобластов появляются рецепторы к паратиреоидному гормону. • В качестве секретируемых в матриксе маркеров остеобластов служат коллагены I типа, протеогликан ‒ люмикан. • Локализуются в основном в надкостнице. • Участвуют в процессе минерализации костной ткани.
 • Процессы минерализации и резорбции кости в организме находятся в состоянии динамического равновесия. Минерализация ‒ это формирование кристаллических структур минеральных солей костной ткани.
• Процессы минерализации и резорбции кости в организме находятся в состоянии динамического равновесия. Минерализация ‒ это формирование кристаллических структур минеральных солей костной ткани.
 Минерализация органического матрикса остеобластами осуществляется двумя механизмами: • – путем отложения кристаллов гидроксиапатита из перенасыщенной внеклеточной жидкости вдоль фибрилл коллагена. • В процессах формирования начального ядра отложения кристаллов участвуют протеогликаны, заполняющие пространства между молекулами тропоколлагена в коллагеновых фибриллах. • протеогликаны связывают кальций; затем разрушаются ферментами, а с коллагеном связываются фосфопротеины. • Их фосфат реагирует с ионами кальция, образуя первые кристаллы минералов. • Кальциево-фосфатные преципитаты трансформируются в кристаллы гидроксиапатита, которые увеличиваются в промежутках между коллагеновыми фибриллами.
Минерализация органического матрикса остеобластами осуществляется двумя механизмами: • – путем отложения кристаллов гидроксиапатита из перенасыщенной внеклеточной жидкости вдоль фибрилл коллагена. • В процессах формирования начального ядра отложения кристаллов участвуют протеогликаны, заполняющие пространства между молекулами тропоколлагена в коллагеновых фибриллах. • протеогликаны связывают кальций; затем разрушаются ферментами, а с коллагеном связываются фосфопротеины. • Их фосфат реагирует с ионами кальция, образуя первые кристаллы минералов. • Кальциево-фосфатные преципитаты трансформируются в кристаллы гидроксиапатита, которые увеличиваются в промежутках между коллагеновыми фибриллами.
 • Матричные пузырьки содержат различные ферменты, особенно высокие концентрации щелочной фосфатазы и пирофосфатазы, которые разрушают фосфат-содержащие субстраты. фосфатные ионы накапливаются в матричных пузырьках вместе с ионами кальция и необходимы для формирования кристаллов гидроксиапатита. Разрушаясь, пузырьки служат ядрами, вокруг которых увеличиваются кристаллы гидроксиапатита. • зоны минерализации увеличиваются в размерах и сливаются друг с другом, превращая остеоид в зрелый костный матрикс.
• Матричные пузырьки содержат различные ферменты, особенно высокие концентрации щелочной фосфатазы и пирофосфатазы, которые разрушают фосфат-содержащие субстраты. фосфатные ионы накапливаются в матричных пузырьках вместе с ионами кальция и необходимы для формирования кристаллов гидроксиапатита. Разрушаясь, пузырьки служат ядрами, вокруг которых увеличиваются кристаллы гидроксиапатита. • зоны минерализации увеличиваются в размерах и сливаются друг с другом, превращая остеоид в зрелый костный матрикс.
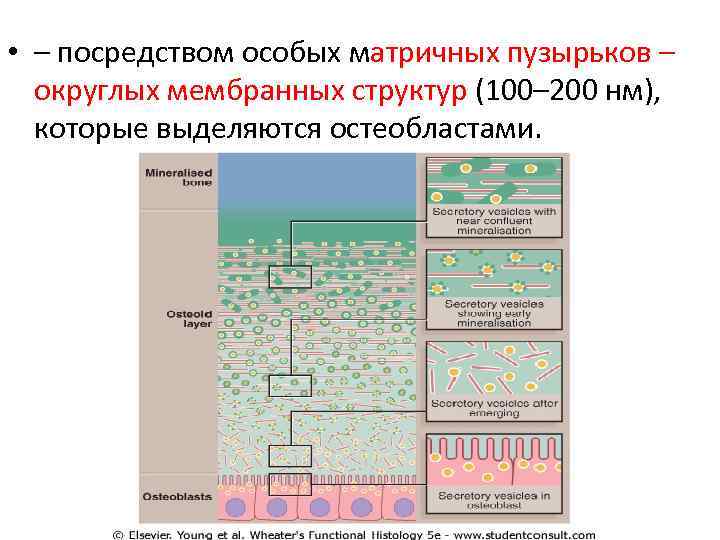 • – посредством особых матричных пузырьков – округлых мембранных структур (100– 200 нм), которые выделяются остеобластами.
• – посредством особых матричных пузырьков – округлых мембранных структур (100– 200 нм), которые выделяются остеобластами.
 • В результате минерализации 90– 95% солей кальция включаются в состав коллагеновых волокон и лишь 5– 10% находятся в остальной части матрикса.
• В результате минерализации 90– 95% солей кальция включаются в состав коллагеновых волокон и лишь 5– 10% находятся в остальной части матрикса.
 • Различают активную и неактивную формы остеобластов. • Активные остеобласты имеют кубическую и призматическую формы. В цитоплазме находится развитая гранулярная ЭПС, крупный комплекс Гольджи, многочисленные митохондрии и пузырьки. • Активные остеобласты покрывают в норме 2– 8% поверхности кости. • Между активными остеобластами и поверхностью кости имеется слой неминерализованного матрикса (эндостальная мембрана), который защищает костную поверхность от действия остеокластов.
• Различают активную и неактивную формы остеобластов. • Активные остеобласты имеют кубическую и призматическую формы. В цитоплазме находится развитая гранулярная ЭПС, крупный комплекс Гольджи, многочисленные митохондрии и пузырьки. • Активные остеобласты покрывают в норме 2– 8% поверхности кости. • Между активными остеобластами и поверхностью кости имеется слой неминерализованного матрикса (эндостальная мембрана), который защищает костную поверхность от действия остеокластов.
 • Активные остеобласты можно разделить на две группы • Первичные остеобласты участвуют в образовании ретикулофиброзной костной ткани в эмбриогенезе или при репаративной регенерации. • При этом они «погружаются» или «замуровываются» в создаваемые ими первичные костные балки, превращаясь в первичные остеоциты, которые имеют уплощенную форму, многочисленные короткие отростки, не проникающие в костные балки, что не позволяет им взаимодействовать друг с другом. • После минерализации костного матрикса диффузия питательных веществ к этим клеткам ограничивается. • Это приводит к их постепенной дегенерации и гибели.
• Активные остеобласты можно разделить на две группы • Первичные остеобласты участвуют в образовании ретикулофиброзной костной ткани в эмбриогенезе или при репаративной регенерации. • При этом они «погружаются» или «замуровываются» в создаваемые ими первичные костные балки, превращаясь в первичные остеоциты, которые имеют уплощенную форму, многочисленные короткие отростки, не проникающие в костные балки, что не позволяет им взаимодействовать друг с другом. • После минерализации костного матрикса диффузия питательных веществ к этим клеткам ограничивается. • Это приводит к их постепенной дегенерации и гибели.
 • Ретикулофиброзная костная ткань подвергается полной резорбции, и на ее месте появляются вторичные остеобласты, имеющие длинные отростки, с помощью которых они взаимодействуют друг с другом. • Результатом жизнедеятельности этих клеток является образование пластинчатой костной ткани.
• Ретикулофиброзная костная ткань подвергается полной резорбции, и на ее месте появляются вторичные остеобласты, имеющие длинные отростки, с помощью которых они взаимодействуют друг с другом. • Результатом жизнедеятельности этих клеток является образование пластинчатой костной ткани.
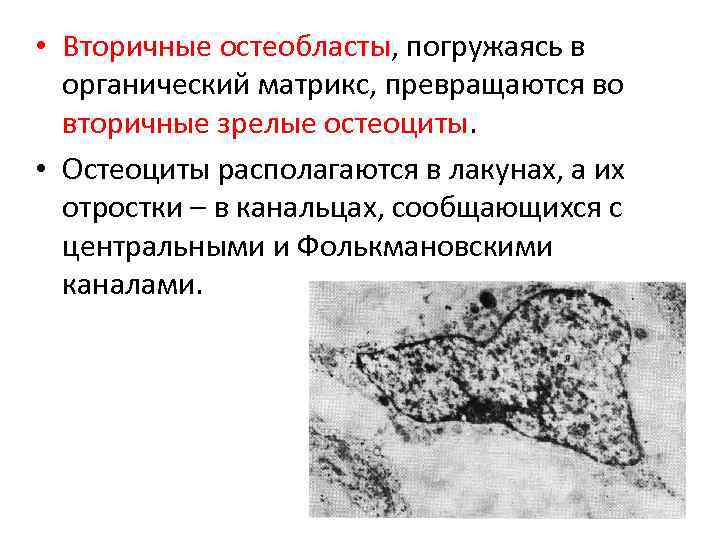 • Вторичные остеобласты, погружаясь в органический матрикс, превращаются во вторичные зрелые остеоциты. • Остеоциты располагаются в лакунах, а их отростки – в канальцах, сообщающихся с центральными и Фолькмановскими каналами.
• Вторичные остеобласты, погружаясь в органический матрикс, превращаются во вторичные зрелые остеоциты. • Остеоциты располагаются в лакунах, а их отростки – в канальцах, сообщающихся с центральными и Фолькмановскими каналами.
 • Неактивные остеобласты (клетки, выстилающие кость) возникают из активных остеобластов и покрывают вместе с преостеобластами 80– 95% костной поверхности. Они имеют уплощенную форму. • В клетках органеллы редуцированы, но сохраняются рецепторы к гормонам и факторам роста, а также способность реагировать на них.
• Неактивные остеобласты (клетки, выстилающие кость) возникают из активных остеобластов и покрывают вместе с преостеобластами 80– 95% костной поверхности. Они имеют уплощенную форму. • В клетках органеллы редуцированы, но сохраняются рецепторы к гормонам и факторам роста, а также способность реагировать на них.
 • По завершении основной секреторной функции возможны три варианта судьбы остеобластов: • 1. преобладающая часть клеток гибнет апоптозом; • 2. небольшая часть остеобластов переходит в неактивное состояние; • 3. часть остеобластов оказывается « замурованной» в лакунах, в толще минерализованного матрикса и дифференцируются в остеоциты.
• По завершении основной секреторной функции возможны три варианта судьбы остеобластов: • 1. преобладающая часть клеток гибнет апоптозом; • 2. небольшая часть остеобластов переходит в неактивное состояние; • 3. часть остеобластов оказывается « замурованной» в лакунах, в толще минерализованного матрикса и дифференцируются в остеоциты.
 • Ингибитор минерализации ‒ неорганический пирофосфат. • Его накопление в кости может препятствовать росту кристаллов. • щелочная фосфатаза расщепляет пирофосфат на два фосфатных остатка. • При нарушении процессов минерализации ‒ например, при заболевании оссифицирующим миозитом - кристаллы гидроксиапатита могут появляться в сухожилиях, связках, стенках сосудов. • Вместо кальция в костную ткань могут включаться другие элементы - стронций, магний, железо, уран и т. д.
• Ингибитор минерализации ‒ неорганический пирофосфат. • Его накопление в кости может препятствовать росту кристаллов. • щелочная фосфатаза расщепляет пирофосфат на два фосфатных остатка. • При нарушении процессов минерализации ‒ например, при заболевании оссифицирующим миозитом - кристаллы гидроксиапатита могут появляться в сухожилиях, связках, стенках сосудов. • Вместо кальция в костную ткань могут включаться другие элементы - стронций, магний, железо, уран и т. д.
 • На поверхности кристаллов накапливается много ионов натрия в форме цитрата натрия. Костная ткань выполняет функции лабильного (изменчивого) депо натрия, который выделяется из кости при ацидозе и, наоборот, при избытке поступления натрия с пищей, чтобы предотвратить алкалоз ‒ натрий депонируется в костной ткани.
• На поверхности кристаллов накапливается много ионов натрия в форме цитрата натрия. Костная ткань выполняет функции лабильного (изменчивого) депо натрия, который выделяется из кости при ацидозе и, наоборот, при избытке поступления натрия с пищей, чтобы предотвратить алкалоз ‒ натрий депонируется в костной ткани.
 • Остеоциты • составляют 90% клеточной популяции минерализованной костной ткани. • имеют уплощенную полигональную форму и многочисленные отростки, которые располагаются в узких костных канальцах, пронизывающих межклеточное вещество. • тела остеоцитов находятся в костных полостях – лакунах. • высокое ядерно-цитоплазматическое отношение, присутствуют цистерны гранулярной ЭПС, свободные рибосомы, комплекс Гольджи, лизосомы и митохондрии. • не делятся и утрачивают способность к дедифференцировке, • участвуют в процессах метаболизма, обновления межклеточных структур и сохранении ионного баланса • воспринимают механические напряжения, возникающие внутри костной ткани, и запускают локальный процесс перестройки костной ткани.
• Остеоциты • составляют 90% клеточной популяции минерализованной костной ткани. • имеют уплощенную полигональную форму и многочисленные отростки, которые располагаются в узких костных канальцах, пронизывающих межклеточное вещество. • тела остеоцитов находятся в костных полостях – лакунах. • высокое ядерно-цитоплазматическое отношение, присутствуют цистерны гранулярной ЭПС, свободные рибосомы, комплекс Гольджи, лизосомы и митохондрии. • не делятся и утрачивают способность к дедифференцировке, • участвуют в процессах метаболизма, обновления межклеточных структур и сохранении ионного баланса • воспринимают механические напряжения, возникающие внутри костной ткани, и запускают локальный процесс перестройки костной ткани.
 • разновидности остеоцитов: • – образующие остеоциты (близки по структуре к активнопродуцирующим остеобластам; присутствует в зонах остеогенеза); • – резорбирующие костный матрикс остеоциты (богаты лизосомами; резорбируют костный матрикс стенок лакун и, возможно, костных канальцев); • – покоящиеся остеоциты (имеют минимальное количество клеточных органелл, необходимых для поддержания жизнедеятельности клетки); • – дегенерирующие остеоциты (в них практически отсутствуют органеллы, ядра сморщенные электронноплотные, цитоплазма представлена узким ободком; встречаются во вставочных пластинках и по периферии остеонов).
• разновидности остеоцитов: • – образующие остеоциты (близки по структуре к активнопродуцирующим остеобластам; присутствует в зонах остеогенеза); • – резорбирующие костный матрикс остеоциты (богаты лизосомами; резорбируют костный матрикс стенок лакун и, возможно, костных канальцев); • – покоящиеся остеоциты (имеют минимальное количество клеточных органелл, необходимых для поддержания жизнедеятельности клетки); • – дегенерирующие остеоциты (в них практически отсутствуют органеллы, ядра сморщенные электронноплотные, цитоплазма представлена узким ободком; встречаются во вставочных пластинках и по периферии остеонов).
 • Остеоциты вместе с остеобластами и матриксом образуют целостную информационную систему – остеоцитарную сеть. • сигнальные молекулы: глутаминовая кислота, простагландины, окись азота, ионы кальция. • функция сети – реагирование на постоянно воздействующие на костную ткань механические импульсы.
• Остеоциты вместе с остеобластами и матриксом образуют целостную информационную систему – остеоцитарную сеть. • сигнальные молекулы: глутаминовая кислота, простагландины, окись азота, ионы кальция. • функция сети – реагирование на постоянно воздействующие на костную ткань механические импульсы.
 • Микродеформации кости при механическом стрессе вызывают • деформации клеточной мембраны остеоцитов, возникают изменения конформации трансмембранных рецепторов. • при растяжении мембраны изменяется активность трансмембранных канальцев и увеличивается поступление в клетки ионов кальция и калия; • распространение биохимических сигналов по сети остеоцитов, называемое механохимической трансдукцией. • вовлекается ряд внутриклеточных киназ-ферментов, фосфорилирующих и активирующих белки. • Измененные при участии этих ферментов белки цитоплазмы и цитоскелета проникают в ядро клетки, возможно, в виде комплекса, названного механосомой. • гены инсулиноподобных факторов, ростового фактора сосудистого эндотелия, костного морфогенетического белка. • механизм ремоделирования костной ткани, обеспечивающий ее обновление и поддержание биомеханических свойств.
• Микродеформации кости при механическом стрессе вызывают • деформации клеточной мембраны остеоцитов, возникают изменения конформации трансмембранных рецепторов. • при растяжении мембраны изменяется активность трансмембранных канальцев и увеличивается поступление в клетки ионов кальция и калия; • распространение биохимических сигналов по сети остеоцитов, называемое механохимической трансдукцией. • вовлекается ряд внутриклеточных киназ-ферментов, фосфорилирующих и активирующих белки. • Измененные при участии этих ферментов белки цитоплазмы и цитоскелета проникают в ядро клетки, возможно, в виде комплекса, названного механосомой. • гены инсулиноподобных факторов, ростового фактора сосудистого эндотелия, костного морфогенетического белка. • механизм ремоделирования костной ткани, обеспечивающий ее обновление и поддержание биомеханических свойств.
 • При микродеформациях ткани, сопровождающих механические нагрузки на кость, приходит в движение периостальная жидкость, которая заполняет лакуны и канальцы. • Течение жидкости воспринимается рецепторами цитоплазматической мембраны остеоцитов, в основном интегринами, и в клетках усиливается экспрессия м. РНК-фермента простагландинсинтазы. • Синтезируемый простагландин Е 2, достигающий через канальцы поверхности кости активирует трансформацию остеопрогениторных клеток в остеобласты, пролиферацию и секреторные функции остеобластов и остеокластов. • Локальная активация остеокластов приводит к образованию очага ремоделирования костной ткани там, где в этом возникает необходимость, и это способствует поддержанию биомеханических свойств
• При микродеформациях ткани, сопровождающих механические нагрузки на кость, приходит в движение периостальная жидкость, которая заполняет лакуны и канальцы. • Течение жидкости воспринимается рецепторами цитоплазматической мембраны остеоцитов, в основном интегринами, и в клетках усиливается экспрессия м. РНК-фермента простагландинсинтазы. • Синтезируемый простагландин Е 2, достигающий через канальцы поверхности кости активирует трансформацию остеопрогениторных клеток в остеобласты, пролиферацию и секреторные функции остеобластов и остеокластов. • Локальная активация остеокластов приводит к образованию очага ремоделирования костной ткани там, где в этом возникает необходимость, и это способствует поддержанию биомеханических свойств
 • Таким образом, остеоцит воспринимает и конвертирует механические воздействия в биохимические реакции. • остеоцит, регулируя адаптацию микро- и макроархитектоники костной ткани к действию механических факторов, определяет структуру костей.
• Таким образом, остеоцит воспринимает и конвертирует механические воздействия в биохимические реакции. • остеоцит, регулируя адаптацию микро- и макроархитектоники костной ткани к действию механических факторов, определяет структуру костей.
 • • • Остеокласты Для дифференцировки остеокластов необходим остеопротегерин (лиганд) и колониестимулирующий фактор макрофагов, фактор некроза опухоли, продуцируемые ретикулярными клетками костного мозга и остеобластами. многоядерные (до 50 ядер и более) подвижные клетки. Маркерами является тартрат-нечувствительная форма кислой фосфатазы, карбоангидраза и АТФаза, а также рецепторы к кальцитонину и витронектину. обеспечивают путем ремоделирования постоянное обновление и поддержание механических свойств костной ткани и контроль над ее массой.
• • • Остеокласты Для дифференцировки остеокластов необходим остеопротегерин (лиганд) и колониестимулирующий фактор макрофагов, фактор некроза опухоли, продуцируемые ретикулярными клетками костного мозга и остеобластами. многоядерные (до 50 ядер и более) подвижные клетки. Маркерами является тартрат-нечувствительная форма кислой фосфатазы, карбоангидраза и АТФаза, а также рецепторы к кальцитонину и витронектину. обеспечивают путем ремоделирования постоянное обновление и поддержание механических свойств костной ткани и контроль над ее массой.
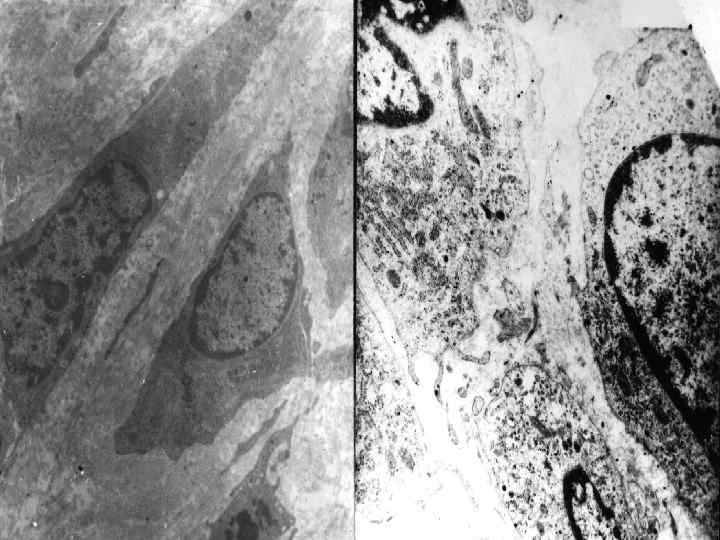
 • В остеокласте различают базальную зону, гофрированную каемку, светлую, везикулярную Остеокласты и остеобласты в зону. нормальной кости и в костных метастазах. Изображение А демонстрирует остеокласты и остеобласты нормальной костной ткани (толуидиновый синий, х 100). Большой остеокласт осуществляет активную резорбцию кости. Остеобласты – это маленькие, кубической формы клетки, активно закладывающие костный матрикс. На изображении В показаны остеолитические костные метастазы (гематоксилин и эозин, х 200). Клетки карциномы почки проникают в костный мозг и остеокласты (стрелки) осуществляют активную резорбцию прилегающей к опухолевым клеткам костной ткани. На изображении С показаны остеобластные метастазы (гематоксилин и эозин, х 200).
• В остеокласте различают базальную зону, гофрированную каемку, светлую, везикулярную Остеокласты и остеобласты в зону. нормальной кости и в костных метастазах. Изображение А демонстрирует остеокласты и остеобласты нормальной костной ткани (толуидиновый синий, х 100). Большой остеокласт осуществляет активную резорбцию кости. Остеобласты – это маленькие, кубической формы клетки, активно закладывающие костный матрикс. На изображении В показаны остеолитические костные метастазы (гематоксилин и эозин, х 200). Клетки карциномы почки проникают в костный мозг и остеокласты (стрелки) осуществляют активную резорбцию прилегающей к опухолевым клеткам костной ткани. На изображении С показаны остеобластные метастазы (гематоксилин и эозин, х 200).
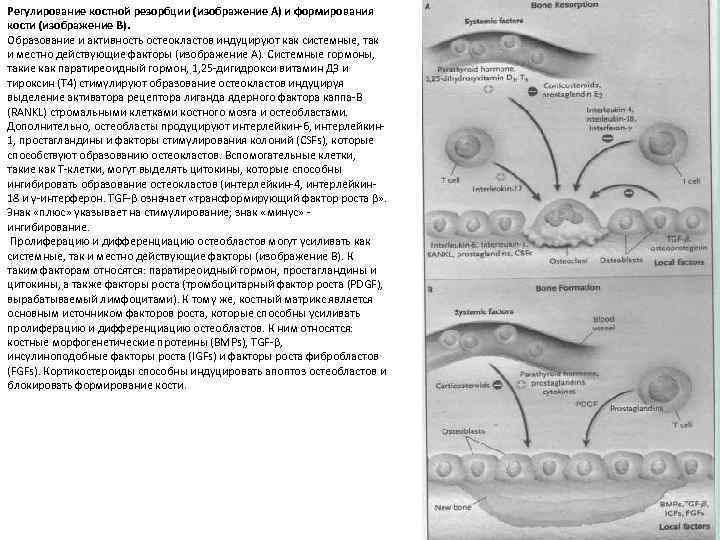 Регулирование костной резорбции (изображение А) и формирования кости (изображение В). Образование и активность остеокластов индуцируют как системные, так и местно действующие факторы (изображение А). Системные гормоны, такие как паратиреоидный гормон, 1, 25 -дигидрокси витамин Д 3 и тироксин (Т 4) стимулируют образование остеокластов индуцируя выделение активатора рецептора лиганда ядерного фактора каппа-В (RANKL) стромальными клетками костного мозга и остеобластами. Дополнительно, остеобласты продуцируют интерлейкин-6, интерлейкин 1, простагландины и факторы стимулирования колоний (CSFs), которые способствуют образованию остеокластов. Вспомогательные клетки, такие как Т-клетки, могут выделять цитокины, которые способны ингибировать образование остеокластов (интерлейкин-4, интерлейкин 18 и γ-интерферон. TGF-β означает «трансформирующий фактор роста β» . Знак «плюс» указывает на стимулирование; знак «минус» - ингибирование. Пролиферацию и дифференциацию остеобластов могут усиливать как системные, так и местно действующие факторы (изображение В). К таким факторам относятся: паратиреоидный гормон, простагландины и цитокины, а также факторы роста (тромбоцитарный фактор роста (PDGF), вырабатываемый лимфоцитами). К тому же, костный матрикс является основным источником факторов роста, которые способны усиливать пролиферацию и дифференциацию остеобластов. К ним относятся: костные морфогенетические протеины (BMPs), TGF-β, инсулиноподобные факторы роста (IGFs) и факторы роста фибробластов (FGFs). Кортикостероиды способны индуцировать апоптоз остеобластов и блокировать формирование кости.
Регулирование костной резорбции (изображение А) и формирования кости (изображение В). Образование и активность остеокластов индуцируют как системные, так и местно действующие факторы (изображение А). Системные гормоны, такие как паратиреоидный гормон, 1, 25 -дигидрокси витамин Д 3 и тироксин (Т 4) стимулируют образование остеокластов индуцируя выделение активатора рецептора лиганда ядерного фактора каппа-В (RANKL) стромальными клетками костного мозга и остеобластами. Дополнительно, остеобласты продуцируют интерлейкин-6, интерлейкин 1, простагландины и факторы стимулирования колоний (CSFs), которые способствуют образованию остеокластов. Вспомогательные клетки, такие как Т-клетки, могут выделять цитокины, которые способны ингибировать образование остеокластов (интерлейкин-4, интерлейкин 18 и γ-интерферон. TGF-β означает «трансформирующий фактор роста β» . Знак «плюс» указывает на стимулирование; знак «минус» - ингибирование. Пролиферацию и дифференциацию остеобластов могут усиливать как системные, так и местно действующие факторы (изображение В). К таким факторам относятся: паратиреоидный гормон, простагландины и цитокины, а также факторы роста (тромбоцитарный фактор роста (PDGF), вырабатываемый лимфоцитами). К тому же, костный матрикс является основным источником факторов роста, которые способны усиливать пролиферацию и дифференциацию остеобластов. К ним относятся: костные морфогенетические протеины (BMPs), TGF-β, инсулиноподобные факторы роста (IGFs) и факторы роста фибробластов (FGFs). Кортикостероиды способны индуцировать апоптоз остеобластов и блокировать формирование кости.
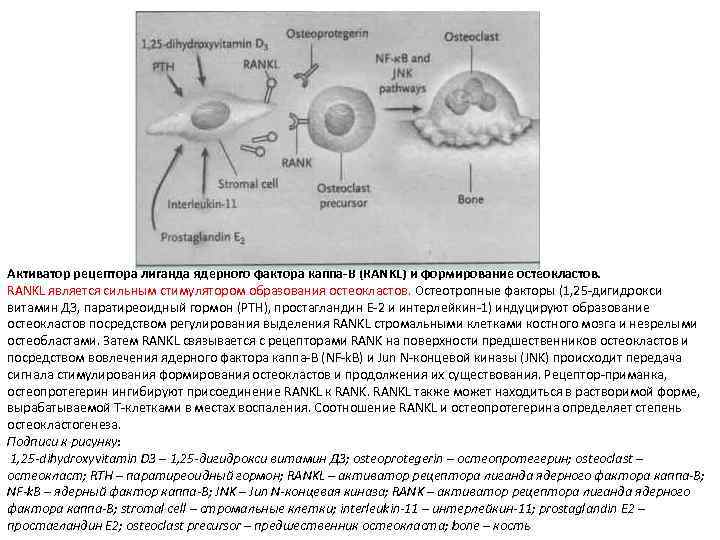 Активатор рецептора лиганда ядерного фактора каппа-В (RANKL) и формирование остеокластов. RANKL является сильным стимулятором образования остеокластов. Остеотропные факторы (1, 25 -дигидрокси витамин Д 3, паратиреоидный гормон (PTH), простагландин Е-2 и интерлейкин-1) индуцируют образование остеокластов посредством регулирования выделения RANKL стромальными клетками костного мозга и незрелыми остеобластами. Затем RANKL связывается с рецепторами RANK на поверхности предшественников остеокластов и посредством вовлечения ядерного фактора каппа-В (NF-k. B) и Jun N-концевой киназы (JNK) происходит передача сигнала стимулирования формирования остеокластов и продолжения их существования. Рецептор-приманка, остеопротегерин ингибируют присоединение RANKL к RANKL также может находиться в растворимой форме, вырабатываемой Т-клетками в местах воспаления. Соотношение RANKL и остеопротегерина определяет степень остеокластогенеза. Подписи к рисунку: 1, 25 -dihydroxyvitamin D 3 – 1, 25 -дигидрокси витамин Д 3; osteoprotegerin – остеопротегерин; оsteoclast – остеокласт; RTH – паратиреоидный гормон; RANKL – активатор рецептора лиганда ядерного фактора каппа-В; NF-k. B – ядерный фактор каппа-В; JNK – Jun N-концевая киназа; RANK – активатор рецептора лиганда ядерного фактора каппа-В; stromal cell – стромальные клетки; interleukin-11 – интерлейкин-11; prostaglandin E 2 – простагландин E 2; osteoclast precursor – предшественник остеокласта; bone – кость
Активатор рецептора лиганда ядерного фактора каппа-В (RANKL) и формирование остеокластов. RANKL является сильным стимулятором образования остеокластов. Остеотропные факторы (1, 25 -дигидрокси витамин Д 3, паратиреоидный гормон (PTH), простагландин Е-2 и интерлейкин-1) индуцируют образование остеокластов посредством регулирования выделения RANKL стромальными клетками костного мозга и незрелыми остеобластами. Затем RANKL связывается с рецепторами RANK на поверхности предшественников остеокластов и посредством вовлечения ядерного фактора каппа-В (NF-k. B) и Jun N-концевой киназы (JNK) происходит передача сигнала стимулирования формирования остеокластов и продолжения их существования. Рецептор-приманка, остеопротегерин ингибируют присоединение RANKL к RANKL также может находиться в растворимой форме, вырабатываемой Т-клетками в местах воспаления. Соотношение RANKL и остеопротегерина определяет степень остеокластогенеза. Подписи к рисунку: 1, 25 -dihydroxyvitamin D 3 – 1, 25 -дигидрокси витамин Д 3; osteoprotegerin – остеопротегерин; оsteoclast – остеокласт; RTH – паратиреоидный гормон; RANKL – активатор рецептора лиганда ядерного фактора каппа-В; NF-k. B – ядерный фактор каппа-В; JNK – Jun N-концевая киназа; RANK – активатор рецептора лиганда ядерного фактора каппа-В; stromal cell – стромальные клетки; interleukin-11 – интерлейкин-11; prostaglandin E 2 – простагландин E 2; osteoclast precursor – предшественник остеокласта; bone – кость
 • Базальная зона содержит в ацидофильной цитоплазме многочисленные ядра, лизосомы и фагосомы, хорошо развитый комплекс Гольджи, большое количество митохондрий.
• Базальная зона содержит в ацидофильной цитоплазме многочисленные ядра, лизосомы и фагосомы, хорошо развитый комплекс Гольджи, большое количество митохондрий.
 • Гофрированная каемка – многочисленные впячивания плазмолеммы, которая контактирует с поверхностью подлежащей разрушению кости и участвует в резорбции костной ткани. • Из остеокластов через мембрану впячиваний продуцируются в большом количестве ионы H+ и Cl–, что создает и поддерживает в замкнутом пространстве резорбционной лакуны (лакуны Хаушипа) кислую среду (р. Н 4, 5–, 8). • Источником протонов служит угольная кислота, которая образуется из углекислого газа и воды в клетке при действии карбангидразы, (маркер остеокластов. ) • Ионы хлора транспортируются из вне клеточной среды через белковые анионообменники в плазматической мембране. • Соляная кислота растворяет минеральный компонент костного матрикса и делает органические компоненты матрикса доступными для деградирующего действия неспецифических протеаз (например, катепсинов).
• Гофрированная каемка – многочисленные впячивания плазмолеммы, которая контактирует с поверхностью подлежащей разрушению кости и участвует в резорбции костной ткани. • Из остеокластов через мембрану впячиваний продуцируются в большом количестве ионы H+ и Cl–, что создает и поддерживает в замкнутом пространстве резорбционной лакуны (лакуны Хаушипа) кислую среду (р. Н 4, 5–, 8). • Источником протонов служит угольная кислота, которая образуется из углекислого газа и воды в клетке при действии карбангидразы, (маркер остеокластов. ) • Ионы хлора транспортируются из вне клеточной среды через белковые анионообменники в плазматической мембране. • Соляная кислота растворяет минеральный компонент костного матрикса и делает органические компоненты матрикса доступными для деградирующего действия неспецифических протеаз (например, катепсинов).
 • Продукты деструкции костной ткани попадают из лакуны в остеокласт путем эндоцитоза. • Далее они транспортируются через систему фагосом (трансцитозных везикулах ) к свободному антирезорбтивному отделу цитоплазматической мембраны - трансцитоз. • Продолжается деградация поглощенных остеокластом фрагментов костного вещества. • Поступление в кровь ионов кальция из костной ткани – основной механизм поддержания гомеостаза кальция в организме. • Освобождающиеся в результате протеолиза органического матрикса аминокислоты повторно утилизируются для биосинтеза белков. • Однако специфические домены коллагена I типа, в которых локализованы образующиеся на посттрансляционной стадии фибриллогенеза поперечные связи, устойчивы к действию протеаз.
• Продукты деструкции костной ткани попадают из лакуны в остеокласт путем эндоцитоза. • Далее они транспортируются через систему фагосом (трансцитозных везикулах ) к свободному антирезорбтивному отделу цитоплазматической мембраны - трансцитоз. • Продолжается деградация поглощенных остеокластом фрагментов костного вещества. • Поступление в кровь ионов кальция из костной ткани – основной механизм поддержания гомеостаза кальция в организме. • Освобождающиеся в результате протеолиза органического матрикса аминокислоты повторно утилизируются для биосинтеза белков. • Однако специфические домены коллагена I типа, в которых локализованы образующиеся на посттрансляционной стадии фибриллогенеза поперечные связи, устойчивы к действию протеаз.
 • Светлая зона – это место плотного прилегания остеокласта к резорбируемой костной поверхности за счет формирования замыкающего кольца по периферии клетки из подосом (специфические интегрин-содержащие адгезионные структуры), которые имеют временные выросты цитоплазмы и необходимы для резорбции костной ткани. • Подосомы были описаны в фибробластах, трансформированных вирусом саркомы Рауса. Они являются типичными адгезионными структурами опухолевых клеток. В норме подосомы обнаруживаются в клетках моноцитарного происхождения. • Светлая зона герметизирует резорбционную лакуну, предотвращая выход из нее протонов и ферментов. Кольцо из подосом исчезает после завершения резорбции и дальнейшего перемещения остеокласта.
• Светлая зона – это место плотного прилегания остеокласта к резорбируемой костной поверхности за счет формирования замыкающего кольца по периферии клетки из подосом (специфические интегрин-содержащие адгезионные структуры), которые имеют временные выросты цитоплазмы и необходимы для резорбции костной ткани. • Подосомы были описаны в фибробластах, трансформированных вирусом саркомы Рауса. Они являются типичными адгезионными структурами опухолевых клеток. В норме подосомы обнаруживаются в клетках моноцитарного происхождения. • Светлая зона герметизирует резорбционную лакуну, предотвращая выход из нее протонов и ферментов. Кольцо из подосом исчезает после завершения резорбции и дальнейшего перемещения остеокласта.
 • Везикулярная зона характеризуется многочисленными эндоцитозными вакуолями, лизосомами и фагосомами, и является продолжением гофрированной каемки. Разрушение костной ткани остеокластами происходит циклически: периоды высокой активности в каждой клетки сменяются периодами покоя.
• Везикулярная зона характеризуется многочисленными эндоцитозными вакуолями, лизосомами и фагосомами, и является продолжением гофрированной каемки. Разрушение костной ткани остеокластами происходит циклически: периоды высокой активности в каждой клетки сменяются периодами покоя.
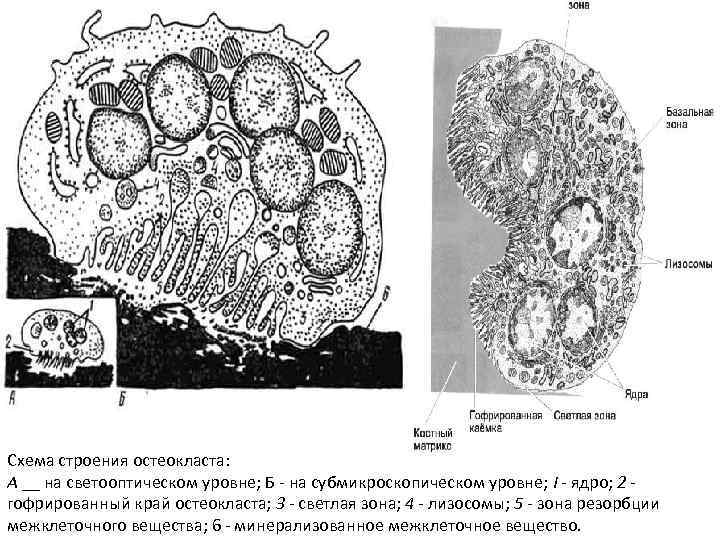 Схема строения остеокласта: А __ на светооптическом уровне; Б - на субмикроскопическом уровне; I - ядро; 2 - гофрированный край остеокласта; 3 - светлая зона; 4 - лизосомы; 5 - зона резорбции межклеточного вещества; 6 - минерализованное межклеточное вещество.
Схема строения остеокласта: А __ на светооптическом уровне; Б - на субмикроскопическом уровне; I - ядро; 2 - гофрированный край остеокласта; 3 - светлая зона; 4 - лизосомы; 5 - зона резорбции межклеточного вещества; 6 - минерализованное межклеточное вещество.
 • Активность остеокластов регулируется общими и местными факторами. • Общие факторы включают паратиреоидный гормон, кальцитриол (активная форма витамина Д 3), кальцитонин, эстрогены. • Паратиреоидный гормон и кальцитриол активируют остеокласты и увеличивают их число, стимулируя слияние мононуклеарных предшественников. • Кальцитонин и эстрогены угнетают активность остеокластов. • Остеокласты действуют в функциональном сопряжении с остеобластами.
• Активность остеокластов регулируется общими и местными факторами. • Общие факторы включают паратиреоидный гормон, кальцитриол (активная форма витамина Д 3), кальцитонин, эстрогены. • Паратиреоидный гормон и кальцитриол активируют остеокласты и увеличивают их число, стимулируя слияние мононуклеарных предшественников. • Кальцитонин и эстрогены угнетают активность остеокластов. • Остеокласты действуют в функциональном сопряжении с остеобластами.
 • Остеокласты являются источником молекулярных сигналов, привлекающих остеобласты к месту резорбции и активирующих их анаболическую активность, которая направлена на замещение резорбированного костного матрикса. • Таким образом, катаболическая функция остеокластов сочетается с анаболической. • остеокласты синтезируют анаболические сигнальные молекулы, обеспечивающие поддержание популяции остеокластов (например, трансформирующий фактор роста β) и стимулирующие пролиферацию и биосинтетическую активность остеобластов, усиливая рост костей (например, и ИЛ-6 (кардиотрофин-1)).
• Остеокласты являются источником молекулярных сигналов, привлекающих остеобласты к месту резорбции и активирующих их анаболическую активность, которая направлена на замещение резорбированного костного матрикса. • Таким образом, катаболическая функция остеокластов сочетается с анаболической. • остеокласты синтезируют анаболические сигнальные молекулы, обеспечивающие поддержание популяции остеокластов (например, трансформирующий фактор роста β) и стимулирующие пролиферацию и биосинтетическую активность остеобластов, усиливая рост костей (например, и ИЛ-6 (кардиотрофин-1)).
 • • • • Функции костной ткани: опорная; механическая защита органов центральной нервной системы, грудной полости, костного мозга и других; депо минеральных солей и участвует в обмене веществ; передвижение тела в пространстве; гемопоэз.
• • • • Функции костной ткани: опорная; механическая защита органов центральной нервной системы, грудной полости, костного мозга и других; депо минеральных солей и участвует в обмене веществ; передвижение тела в пространстве; гемопоэз.
 ВИДЫ КОСТНОЙ ТКАНИ
ВИДЫ КОСТНОЙ ТКАНИ
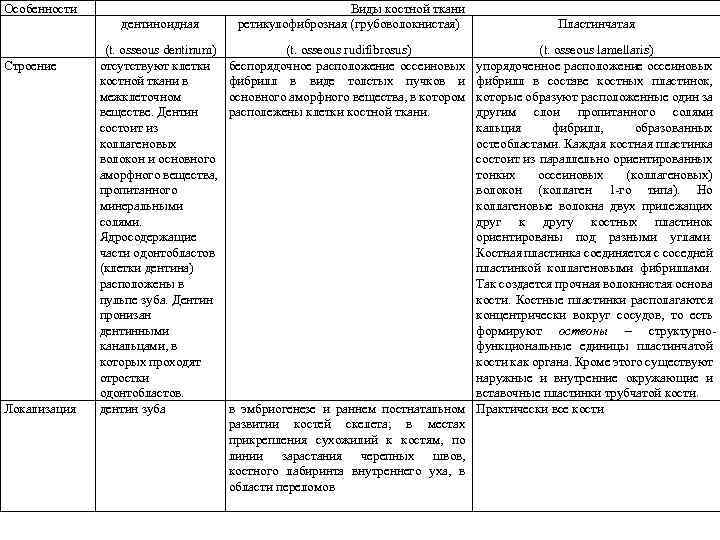 Особенности дентиноидная Строение Локализация (t. osseous dentinum) отсутствуют клетки костной ткани в межклеточном веществе. Дентин состоит из коллагеновых волокон и основного аморфного вещества, пропитанного минеральными солями. Ядросодержащие части одонтобластов (клетки дентина) расположены в пульпе зуба. Дентин пронизан дентинными канальцами, в которых проходят отростки одонтобластов. дентин зуба Виды костной ткани ретикулофиброзная (грубоволокнистая) (t. osseous rudifibrosus) беспорядочное расположение оссеиновых фибрилл в виде толстых пучков и основного аморфного вещества, в котором располежены клетки костной ткани. Пластинчатая (t. osseous lamellaris) упорядоченное расположение оссеиновых фибрилл в составе костных пластинок, которые образуют расположенные один за другим слои пропитанного солями кальция фибрилл, образованных остеобластами. Каждая костная пластинка состоит из параллельно ориентированных тонких оссеиновых (коллагеновых) волокон (коллаген 1 го типа). Но коллагеновые волокна двух прилежащих друг к другу костных пластинок ориентированы под разными углами. Костная пластинка соединяется с соседней пластинкой коллагеновыми фибриллами. Так создается прочная волокнистая основа кости. Костные пластинки располагаются концентрически вокруг сосудов, то есть формируют остеоны ‒ структурно функциональные единицы пластинчатой кости как органа. Кроме этого существуют наружные и внутренние окружающие и вставочные пластинки трубчатой кости. в эмбриогенезе и раннем постнатальном Практически все кости развитии костей скелета; в местах прикрепления сухожилий к костям, по линии зарастания черепных швов, костного лабиринта внутреннего уха, в области переломов
Особенности дентиноидная Строение Локализация (t. osseous dentinum) отсутствуют клетки костной ткани в межклеточном веществе. Дентин состоит из коллагеновых волокон и основного аморфного вещества, пропитанного минеральными солями. Ядросодержащие части одонтобластов (клетки дентина) расположены в пульпе зуба. Дентин пронизан дентинными канальцами, в которых проходят отростки одонтобластов. дентин зуба Виды костной ткани ретикулофиброзная (грубоволокнистая) (t. osseous rudifibrosus) беспорядочное расположение оссеиновых фибрилл в виде толстых пучков и основного аморфного вещества, в котором располежены клетки костной ткани. Пластинчатая (t. osseous lamellaris) упорядоченное расположение оссеиновых фибрилл в составе костных пластинок, которые образуют расположенные один за другим слои пропитанного солями кальция фибрилл, образованных остеобластами. Каждая костная пластинка состоит из параллельно ориентированных тонких оссеиновых (коллагеновых) волокон (коллаген 1 го типа). Но коллагеновые волокна двух прилежащих друг к другу костных пластинок ориентированы под разными углами. Костная пластинка соединяется с соседней пластинкой коллагеновыми фибриллами. Так создается прочная волокнистая основа кости. Костные пластинки располагаются концентрически вокруг сосудов, то есть формируют остеоны ‒ структурно функциональные единицы пластинчатой кости как органа. Кроме этого существуют наружные и внутренние окружающие и вставочные пластинки трубчатой кости. в эмбриогенезе и раннем постнатальном Практически все кости развитии костей скелета; в местах прикрепления сухожилий к костям, по линии зарастания черепных швов, костного лабиринта внутреннего уха, в области переломов
 • Кость (os) как орган состоит из пластинчатой костной ткани, снаружи, со стороны костномозговой полости она покрыта соединительнотканными оболочками (например, надкостница, эндост). • В полости кости находится красный и жёлтый костный мозг, кровеносные и лимфатические сосуды, нервные волокна.
• Кость (os) как орган состоит из пластинчатой костной ткани, снаружи, со стороны костномозговой полости она покрыта соединительнотканными оболочками (например, надкостница, эндост). • В полости кости находится красный и жёлтый костный мозг, кровеносные и лимфатические сосуды, нервные волокна.
 • В кости различают компактное (кортикальное) (например, диафизы трубчатых костей) и губчатое (трабекулярное) (например, эпифизы костей) вещество, которые образованы пластинчатой костной тканью. • В губчатом веществе костные пластинки прямые, входят в состав трабекул – комплекс 23 параллельно расположенных пластинок. Трабекулы отделяют полости заполненные красным костным мозгом. • В компактном веществе кости наряду с прямыми пластинками находятся концентрические пластинки, образующие остеоны.
• В кости различают компактное (кортикальное) (например, диафизы трубчатых костей) и губчатое (трабекулярное) (например, эпифизы костей) вещество, которые образованы пластинчатой костной тканью. • В губчатом веществе костные пластинки прямые, входят в состав трабекул – комплекс 23 параллельно расположенных пластинок. Трабекулы отделяют полости заполненные красным костным мозгом. • В компактном веществе кости наряду с прямыми пластинками находятся концентрические пластинки, образующие остеоны.
 ОСТЕОН • структурная единица компактного вещества кости, обеспечивающего ее прочность. • Остеон представляет собой цилиндрическое образование, состоящее из концентрических костных пластинок.
ОСТЕОН • структурная единица компактного вещества кости, обеспечивающего ее прочность. • Остеон представляет собой цилиндрическое образование, состоящее из концентрических костных пластинок.
 Остеоны в компактной части трубчатой кости.
Остеоны в компактной части трубчатой кости.
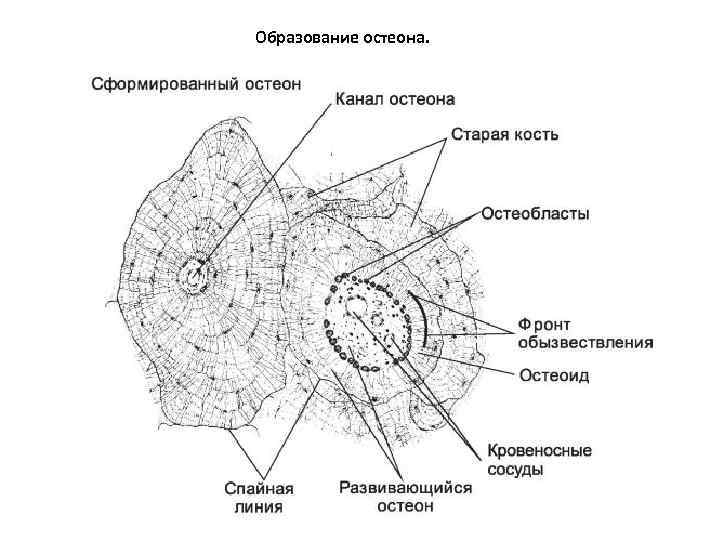 Образование остеона.
Образование остеона.
 • Гаверсова система (osteonum) — система остеоцитов и 5 -20 костных пластинок, концентрически расположенных вокруг гаверсова канала остеона. • В костных пластинках и между ними располагаются тела костных клеток и их отростки, проходящие в межклеточном веществе. • В центре каждого остеона находится канал (Гаверсов канал), где располагаются кровеносные сосуды и рыхлая волокнистая соединительная ткань и остеогенные клетки. • Сосуды каналов остеонов сообщаются друг с другом и с сосудами костного мозга и надкостницы.
• Гаверсова система (osteonum) — система остеоцитов и 5 -20 костных пластинок, концентрически расположенных вокруг гаверсова канала остеона. • В костных пластинках и между ними располагаются тела костных клеток и их отростки, проходящие в межклеточном веществе. • В центре каждого остеона находится канал (Гаверсов канал), где располагаются кровеносные сосуды и рыхлая волокнистая соединительная ткань и остеогенные клетки. • Сосуды каналов остеонов сообщаются друг с другом и с сосудами костного мозга и надкостницы.
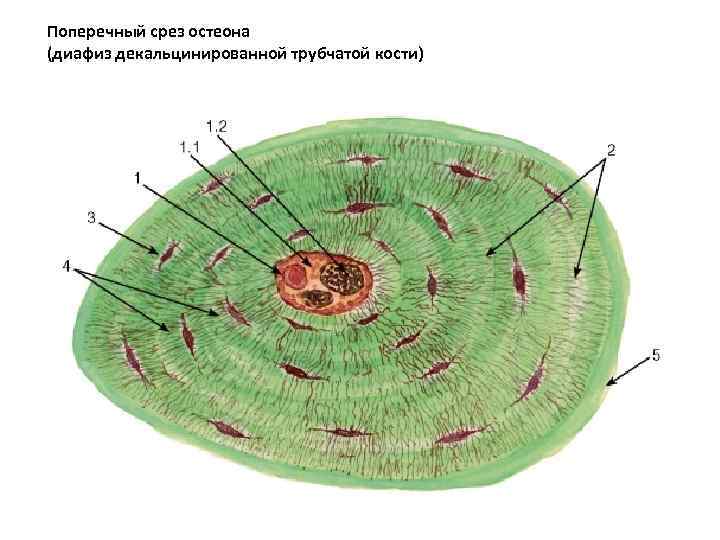 Поперечный срез остеона (диафиз декальцинированной трубчатой кости)
Поперечный срез остеона (диафиз декальцинированной трубчатой кости)
 • в компактном веществе диафизов трубчатых костей формируется три слоя: наружная система пластинок, • остеонный слой или вставочная система костных пластинок, • внутренняя система костных пластинок.
• в компактном веществе диафизов трубчатых костей формируется три слоя: наружная система пластинок, • остеонный слой или вставочная система костных пластинок, • внутренняя система костных пластинок.
 • Пластинки наружной системы формируются остеобластами надкостницы, при этом часть остеобластов превращается в остеоциты и включается в костную ткань. • Костные пластинки наружной системы располагаются параллельно поверхности кости. • Через этот слой кости из надкостницы проходят прободающие (фолькмановы) каналы, по которым из надкостницы внутрь кости входят сосуды.
• Пластинки наружной системы формируются остеобластами надкостницы, при этом часть остеобластов превращается в остеоциты и включается в костную ткань. • Костные пластинки наружной системы располагаются параллельно поверхности кости. • Через этот слой кости из надкостницы проходят прободающие (фолькмановы) каналы, по которым из надкостницы внутрь кости входят сосуды.
 • В остеонном слое кости каналы, содержащие кровеносные сосуды, нервные волокна, анастомозируют друг с другом, в основном в продольном направлении. • Остеоны отделены друг от друга цементной линией основного вещества. • Между остеоцитами включены вставочные системы костных пластинок, представляющих собой части ранее сформированных остеонов, сохранившиеся в процессе ремоделирования кости.
• В остеонном слое кости каналы, содержащие кровеносные сосуды, нервные волокна, анастомозируют друг с другом, в основном в продольном направлении. • Остеоны отделены друг от друга цементной линией основного вещества. • Между остеоцитами включены вставочные системы костных пластинок, представляющих собой части ранее сформированных остеонов, сохранившиеся в процессе ремоделирования кости.

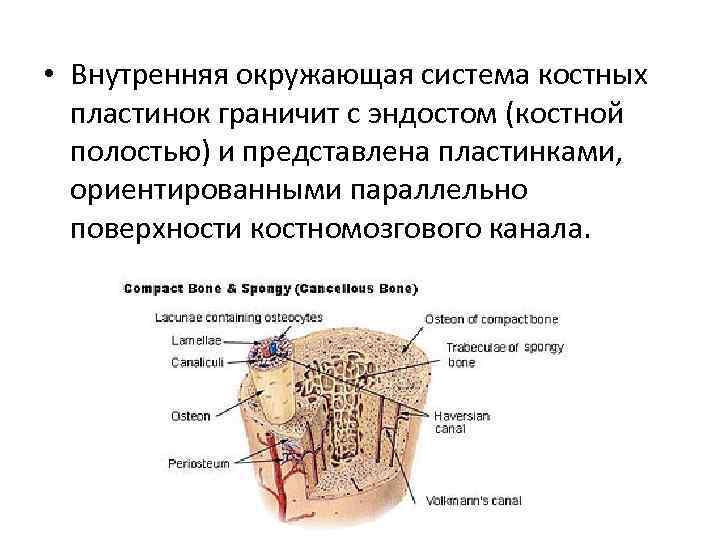 • Внутренняя окружающая система костных пластинок граничит с эндостом (костной полостью) и представлена пластинками, ориентированными параллельно поверхности костномозгового канала.
• Внутренняя окружающая система костных пластинок граничит с эндостом (костной полостью) и представлена пластинками, ориентированными параллельно поверхности костномозгового канала.
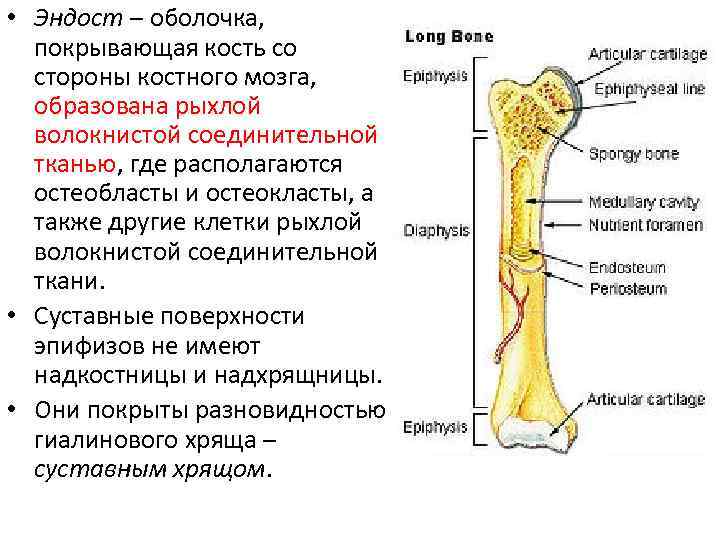 • Эндост – оболочка, покрывающая кость со стороны костного мозга, образована рыхлой волокнистой соединительной тканью, где располагаются остеобласты и остеокласты, а также другие клетки рыхлой волокнистой соединительной ткани. • Суставные поверхности эпифизов не имеют надкостницы и надхрящницы. • Они покрыты разновидностью гиалинового хряща – суставным хрящом.
• Эндост – оболочка, покрывающая кость со стороны костного мозга, образована рыхлой волокнистой соединительной тканью, где располагаются остеобласты и остеокласты, а также другие клетки рыхлой волокнистой соединительной ткани. • Суставные поверхности эпифизов не имеют надкостницы и надхрящницы. • Они покрыты разновидностью гиалинового хряща – суставным хрящом.
 • Надкостница, или периост состоит из • наружного или адвентициального (плотная волокнистая неоформленная и оформленная соединительные ткани) • внутреннего слоя (рыхлая волокнистая соединитенльная ткань). Внутренний слой содержит остеогенные камбиальные клетки, преостеобласты, остеобласты. • Надкостница принимает участие в трофике (за счет кровеносных сосудов) костной ткани, развитии, росте и регенерации (за счет остеогенных клеток внутреннего слоя надкостницы).
• Надкостница, или периост состоит из • наружного или адвентициального (плотная волокнистая неоформленная и оформленная соединительные ткани) • внутреннего слоя (рыхлая волокнистая соединитенльная ткань). Внутренний слой содержит остеогенные камбиальные клетки, преостеобласты, остеобласты. • Надкостница принимает участие в трофике (за счет кровеносных сосудов) костной ткани, развитии, росте и регенерации (за счет остеогенных клеток внутреннего слоя надкостницы).
 • Кровеносные сосуды образуют во внутреннем слое надкостницы густую сеть, от которой берут начало мелкие артерии. Они кровоснабжают остеоны, проникают в костный мозг через отверстия и образуют питающую сеть капилляров, проходящую по остеонам. • В надкостнице миелиновые и безмиелиновые нервные волокна образуют сплетения. Часть волокон сопровождают кровеносные сосуды и проникают с ними через питательные отверстия в каналы остеонов и далее достигают костного мозга.
• Кровеносные сосуды образуют во внутреннем слое надкостницы густую сеть, от которой берут начало мелкие артерии. Они кровоснабжают остеоны, проникают в костный мозг через отверстия и образуют питающую сеть капилляров, проходящую по остеонам. • В надкостнице миелиновые и безмиелиновые нервные волокна образуют сплетения. Часть волокон сопровождают кровеносные сосуды и проникают с ними через питательные отверстия в каналы остеонов и далее достигают костного мозга.
 • Функции надкостницы: - способствует формированию кости при росте кости в толщину, - участвует в образовании костной мозоли при переломах, - обеспечивает кровоснабжение и иннервацию поверхностных слоев кости. - к надкостнице прилегают сухожилия и связки, прикрепляющиеся к кости.
• Функции надкостницы: - способствует формированию кости при росте кости в толщину, - участвует в образовании костной мозоли при переломах, - обеспечивает кровоснабжение и иннервацию поверхностных слоев кости. - к надкостнице прилегают сухожилия и связки, прикрепляющиеся к кости.
 Прямой и непрямой остеогенез
Прямой и непрямой остеогенез
 • Прямой остеогенез характерен для развития грубоволокнистой кости черепа и нижней челюсти, включает четыре стадии развития: • 1) образование остеогенных островков; • 2) образование остеоидной ткани; • 3) минерализация; • 4)развитие на месте ретикулофиброзной костной ткани пластинчатой костной ткани.
• Прямой остеогенез характерен для развития грубоволокнистой кости черепа и нижней челюсти, включает четыре стадии развития: • 1) образование остеогенных островков; • 2) образование остеоидной ткани; • 3) минерализация; • 4)развитие на месте ретикулофиброзной костной ткани пластинчатой костной ткани.
 1 стадия • мезенхимные клетки, анастомозируя друг с другом отростками, уплотняются и образуют остеогенные островки, погруженные в аморфное межклеточное вещество. • Клетки островков дифференцируются в остеобласты, в цитоплазме которых хорошо развиты гранулярная ЭПС, комплекс Гольджи, митохондрии. • Остеобласты продуцируют органические вещества межклеточного матрикса и щелочную фосфатазу.
1 стадия • мезенхимные клетки, анастомозируя друг с другом отростками, уплотняются и образуют остеогенные островки, погруженные в аморфное межклеточное вещество. • Клетки островков дифференцируются в остеобласты, в цитоплазме которых хорошо развиты гранулярная ЭПС, комплекс Гольджи, митохондрии. • Остеобласты продуцируют органические вещества межклеточного матрикса и щелочную фосфатазу.
 2 стадия • остеобласты секретируют коллаген I типа, остеонектин и другие органические соединения межклеточного вещества. • образуются остеоидные (неминерализованные) балки, имеющие вытянутую форму, которые утолщаются за счет функции остеобластов. • В процессе секреторной деятельности часть остеобластов замуровывает себя в межклеточном веществе и превращается в остеоциты, расположенные в лакунах. • образовавшиеся балки соединяются своими концами, переплетаются и образуется остеоидное вещество.
2 стадия • остеобласты секретируют коллаген I типа, остеонектин и другие органические соединения межклеточного вещества. • образуются остеоидные (неминерализованные) балки, имеющие вытянутую форму, которые утолщаются за счет функции остеобластов. • В процессе секреторной деятельности часть остеобластов замуровывает себя в межклеточном веществе и превращается в остеоциты, расположенные в лакунах. • образовавшиеся балки соединяются своими концами, переплетаются и образуется остеоидное вещество.
 3 стадия (обызвествление) • остеобласты продуцируют щелочную фосфатазу, которая расщепляет глицерофосфаты на фосфорную кислоту и углеводы. • Фосфорная кислота соединяется с кальцием, в результате чего образуется фосфорнокислый кальций, который в виде аморфного вещества откладывается в остеоидной ткани. • фосфорнокислый кальций превращается в кристаллы гидроксиапатитов, которые «приклеиваются» друг к другу и к коллагеновым волокнам при помощи остеонектина.
3 стадия (обызвествление) • остеобласты продуцируют щелочную фосфатазу, которая расщепляет глицерофосфаты на фосфорную кислоту и углеводы. • Фосфорная кислота соединяется с кальцием, в результате чего образуется фосфорнокислый кальций, который в виде аморфного вещества откладывается в остеоидной ткани. • фосфорнокислый кальций превращается в кристаллы гидроксиапатитов, которые «приклеиваются» друг к другу и к коллагеновым волокнам при помощи остеонектина.
 • В минерализации костной ткани принимают участие матриксные тельца, содержащие гликоген и щелочную фосфатазу. В эти тельца откладывается кальций. • Матриксные тельца образуются в результате выпячивания цитолеммы остеобластов и отделяются от этих клеток. • Их участие в минерализации состоит из двух этапов: • 1) образования кристаллов внутри везикул; • 2) разрыва мембраны везикулы, выделения кристалла в межклеточное пространство и «приклеивание» его к коллагеновому волокну при помощи остеонектина.
• В минерализации костной ткани принимают участие матриксные тельца, содержащие гликоген и щелочную фосфатазу. В эти тельца откладывается кальций. • Матриксные тельца образуются в результате выпячивания цитолеммы остеобластов и отделяются от этих клеток. • Их участие в минерализации состоит из двух этапов: • 1) образования кристаллов внутри везикул; • 2) разрыва мембраны везикулы, выделения кристалла в межклеточное пространство и «приклеивание» его к коллагеновому волокну при помощи остеонектина.
 • В результате минерализации образуется ретикулофиброзная ткань, которую еще называют первичной губчатой костной тканью. • Вокруг этой ткани из мезенхимных клеток формируется надкостница, состоящая из двух слоев: • 1) внутреннего рыхлого остеогенного, в котором находятся остеобласты; • 2) наружного плотногшо волокнистого.
• В результате минерализации образуется ретикулофиброзная ткань, которую еще называют первичной губчатой костной тканью. • Вокруг этой ткани из мезенхимных клеток формируется надкостница, состоящая из двух слоев: • 1) внутреннего рыхлого остеогенного, в котором находятся остеобласты; • 2) наружного плотногшо волокнистого.
 4 стадия • со стороны надкостницы в образовавшуюся костную ткань проникают кровеносные сосуды, остеобласты и мезенхимоциты. • Через стенку капилляров в костное вещество мигрируют моноциты, которые дифференцируются в остеокласты. • Остеокласты начинают разрушать ретикулофиброзную костную ткань, проделывая в ней полости, различной формы. • Вокруг кровеносных сосудов, находящихся в этих полостях (лакунах), остеобласты начинают формировать остеоны, замуровывая себя в костном веществе и превращаясь в остеоциты.
4 стадия • со стороны надкостницы в образовавшуюся костную ткань проникают кровеносные сосуды, остеобласты и мезенхимоциты. • Через стенку капилляров в костное вещество мигрируют моноциты, которые дифференцируются в остеокласты. • Остеокласты начинают разрушать ретикулофиброзную костную ткань, проделывая в ней полости, различной формы. • Вокруг кровеносных сосудов, находящихся в этих полостях (лакунах), остеобласты начинают формировать остеоны, замуровывая себя в костном веществе и превращаясь в остеоциты.
 • Остеоны переплетаются и образуют губчатое вещество костной ткани. • Между переплетающимися остеонами располагаются мезенхимные и остеогенные клетки, прослойки соединительной ткани в которых проходят кровеносные сосуды. • Так ретикулофиброзная костная ткань превращается в пластинчатую. • За счет остеобластов внутреннего слоя надкостницы вокруг костного зачатка начинают формироваться общие наружные костные пластинки, наслаивающиеся одна на другую. • остеокластами разрушается образовавшаяся пластинчатая костная ткань, в образовавшихся лакунах вокруг сосудов остеобласты формируют остеоны.
• Остеоны переплетаются и образуют губчатое вещество костной ткани. • Между переплетающимися остеонами располагаются мезенхимные и остеогенные клетки, прослойки соединительной ткани в которых проходят кровеносные сосуды. • Так ретикулофиброзная костная ткань превращается в пластинчатую. • За счет остеобластов внутреннего слоя надкостницы вокруг костного зачатка начинают формироваться общие наружные костные пластинки, наслаивающиеся одна на другую. • остеокластами разрушается образовавшаяся пластинчатая костная ткань, в образовавшихся лакунах вокруг сосудов остеобласты формируют остеоны.
 НЕПРЯМОЙ ОСТЕОГЕНЕЗ • вначале образуется модель будущей кости из гиалиновой хрящевой ткани. • В хрящевой модели имеются диафиз и два эпифиза. • Процесс окостенения начинается сначала в области диафиза. • из надхрящницы выселяются остеобласты, которые образуют вокруг хрящевого диафиза перихондральную манжетку, состоящую из ретикулофиброзной костной ткани. • внутри перихондральной манжетки, хрящ диафиза подвергается дистрофическим изменениям и минерализации. • Хондроциты вакуолизируются, их ядра пикнотизируются, в результате этого они превращаются в пузырчатые хондроциты. • Надхрящница преобразуется в надкостницу, из которой через перихондральную манжетку к обызвествленному гиалиновому хрящу врастают кровеносные сосуды вместе с мезенхимоцитами, остеобластами и остеокластами. • Остеокласты или хондрокласты начинают разрушают обызвествленный хрящ, образуя в нем различной формы лакуны (полости). На стенках лакун остеобласты откладывают костное вещество, которое называется эндохондральной костью.
НЕПРЯМОЙ ОСТЕОГЕНЕЗ • вначале образуется модель будущей кости из гиалиновой хрящевой ткани. • В хрящевой модели имеются диафиз и два эпифиза. • Процесс окостенения начинается сначала в области диафиза. • из надхрящницы выселяются остеобласты, которые образуют вокруг хрящевого диафиза перихондральную манжетку, состоящую из ретикулофиброзной костной ткани. • внутри перихондральной манжетки, хрящ диафиза подвергается дистрофическим изменениям и минерализации. • Хондроциты вакуолизируются, их ядра пикнотизируются, в результате этого они превращаются в пузырчатые хондроциты. • Надхрящница преобразуется в надкостницу, из которой через перихондральную манжетку к обызвествленному гиалиновому хрящу врастают кровеносные сосуды вместе с мезенхимоцитами, остеобластами и остеокластами. • Остеокласты или хондрокласты начинают разрушают обызвествленный хрящ, образуя в нем различной формы лакуны (полости). На стенках лакун остеобласты откладывают костное вещество, которое называется эндохондральной костью.
 • • • Центры окостенения Первичный (диафизарный) центр окостенения образуется в ходе усиления кровоснабжения надхрящницы в хрящевой модели → повышение давления кислорода - коммитирование стволовой клетки скелетных тканей в остеогенном направлении - появление остеобластов - образование грубоволокнистой костной ткани (костная манжетка) в средней части диафиза путём внутримембранного остеогенеза. Параллельно в центральной части хрящевой модели происходят гипертрофия хондроцитов, их дегенерация, обызвествление матрикса, слияние лакун хрящевых клеток и образование полостей. Остеокласты костной манжетки резорбируют первичную костную ткань, что приводит к образованию путей, по которым кровеносные сосуды, остеогенные и другие клетки мезенхимного происхождения проникают из надкостницы в образованные при гибели хряща полости. Дифференцировка проникших в центр хрящевой модели остеогенных клеток приводит к образованию костной ткани. В диафизе первичная костная ткань замещается компактным веществом. Костномозговая полость формируется в результате активной резорбции остеокластами комплекса «кальцинированный хрящ - кальцинированная кость» . Образованная ранее костная манжетка утолщается и растёт по направлению к эпифизам.
• • • Центры окостенения Первичный (диафизарный) центр окостенения образуется в ходе усиления кровоснабжения надхрящницы в хрящевой модели → повышение давления кислорода - коммитирование стволовой клетки скелетных тканей в остеогенном направлении - появление остеобластов - образование грубоволокнистой костной ткани (костная манжетка) в средней части диафиза путём внутримембранного остеогенеза. Параллельно в центральной части хрящевой модели происходят гипертрофия хондроцитов, их дегенерация, обызвествление матрикса, слияние лакун хрящевых клеток и образование полостей. Остеокласты костной манжетки резорбируют первичную костную ткань, что приводит к образованию путей, по которым кровеносные сосуды, остеогенные и другие клетки мезенхимного происхождения проникают из надкостницы в образованные при гибели хряща полости. Дифференцировка проникших в центр хрящевой модели остеогенных клеток приводит к образованию костной ткани. В диафизе первичная костная ткань замещается компактным веществом. Костномозговая полость формируется в результате активной резорбции остеокластами комплекса «кальцинированный хрящ - кальцинированная кость» . Образованная ранее костная манжетка утолщается и растёт по направлению к эпифизам.
 • Вторичный (эпифизарный) центр окостенения. В эпифизах оссификация протекает аналогично формированию диафизарного центра окостенения, но на месте первичной костной ткани образуется губчатое вещество. • Когда костная ткань заполнит весь эпифиз, хрящевая ткань остаётся в виде узких полосок только на поверхности эпифиза (суставной хрящ), а также между эпифизом и диафизом (метафизом) в виде эпифизарной хрящевой пластинки.
• Вторичный (эпифизарный) центр окостенения. В эпифизах оссификация протекает аналогично формированию диафизарного центра окостенения, но на месте первичной костной ткани образуется губчатое вещество. • Когда костная ткань заполнит весь эпифиз, хрящевая ткань остаётся в виде узких полосок только на поверхности эпифиза (суставной хрящ), а также между эпифизом и диафизом (метафизом) в виде эпифизарной хрящевой пластинки.

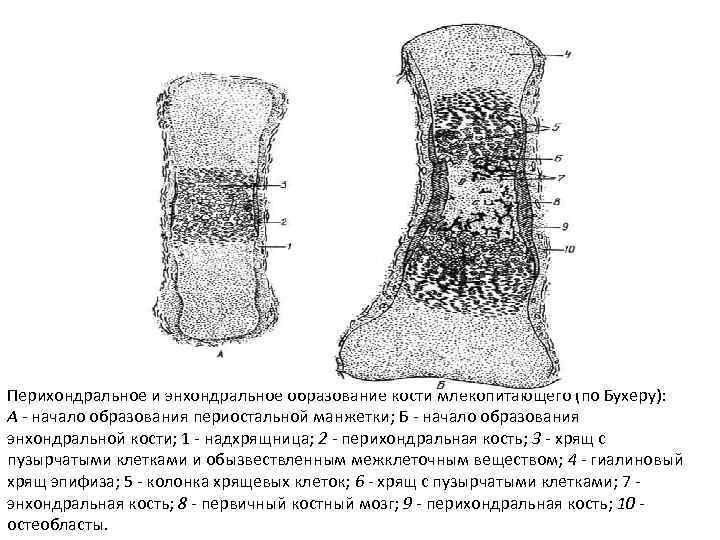 Перихондральное и энхондральное образование кости млекопитающего (по Бухеру): А - начало образования периостальной манжетки; Б - начало образования энхондральной кости; 1 - надхрящница; 2 - перихондральная кость; 3 - хрящ с пузырчатыми клетками и обызвествленным межклеточным веществом; 4 - гиалиновый хрящ эпифиза; 5 - колонка хрящевых клеток; 6 - хрящ с пузырчатыми клетками; 7 - энхондральная кость; 8 - первичный костный мозг; 9 - перихондральная кость; 10 - остеобласты.
Перихондральное и энхондральное образование кости млекопитающего (по Бухеру): А - начало образования периостальной манжетки; Б - начало образования энхондральной кости; 1 - надхрящница; 2 - перихондральная кость; 3 - хрящ с пузырчатыми клетками и обызвествленным межклеточным веществом; 4 - гиалиновый хрящ эпифиза; 5 - колонка хрящевых клеток; 6 - хрящ с пузырчатыми клетками; 7 - энхондральная кость; 8 - первичный костный мозг; 9 - перихондральная кость; 10 - остеобласты.
 • В эпифизе выделяют 3 зоны: • 1) наружная, или дистальная часть называется зоной свободных хондроцитов (zona reservata); • 2) столбчатая зона хондроцитов (zona collumnare), в которой хондроциты делятся путем митоза и накладываются друг на друга в виде столбиков; • 3) зона пузырчатых хондроцитов, характеризуется тем, что хондроциты гипертрофируются, вакуолизируются и превращаются в пузырчатые, межклеточное вещество вокруг них минерализуется.
• В эпифизе выделяют 3 зоны: • 1) наружная, или дистальная часть называется зоной свободных хондроцитов (zona reservata); • 2) столбчатая зона хондроцитов (zona collumnare), в которой хондроциты делятся путем митоза и накладываются друг на друга в виде столбиков; • 3) зона пузырчатых хондроцитов, характеризуется тем, что хондроциты гипертрофируются, вакуолизируются и превращаются в пузырчатые, межклеточное вещество вокруг них минерализуется.
 • В эпифизарной пластинке роста различают 3 зоны: • 1) пограничная зона, расположенная на границе с костным эпифизом, где клетки располагаются неупорядоченно; • 2) столбчатая зона, где пролиферирующие хондроциты накладываются друг на друга и располагаются столбиками; • 3) зона пузырчатых хондроцитов, вокруг которых обызвествленное межклеточное вещество. Эта зона постоянно разрушается остеокластами и при помощи остеобластов превращается в костную ткань диафиза.
• В эпифизарной пластинке роста различают 3 зоны: • 1) пограничная зона, расположенная на границе с костным эпифизом, где клетки располагаются неупорядоченно; • 2) столбчатая зона, где пролиферирующие хондроциты накладываются друг на друга и располагаются столбиками; • 3) зона пузырчатых хондроцитов, вокруг которых обызвествленное межклеточное вещество. Эта зона постоянно разрушается остеокластами и при помощи остеобластов превращается в костную ткань диафиза.
 • Эндохондральная кость снова разрушается остеокластами, в результате образуется костномозговая полость. • Мезенхимоциты, проникшие в эту полость, образуют эндост, который изнутри выстилает костномозговую полость. • Из мезенхимы костномозговой полости формируется ретикулярная строма красного костного мозга.
• Эндохондральная кость снова разрушается остеокластами, в результате образуется костномозговая полость. • Мезенхимоциты, проникшие в эту полость, образуют эндост, который изнутри выстилает костномозговую полость. • Из мезенхимы костномозговой полости формируется ретикулярная строма красного костного мозга.
 • В то же время со стороны эндоста остеобласты образуют внутренние общие костные пластинки. В результате этого образуется 3 слоя диафиза: 1) наружные общие костные пластинки; 2) слой остеонов; 3) внутренние общие костные пластинки и внутри - костномозговая полость.
• В то же время со стороны эндоста остеобласты образуют внутренние общие костные пластинки. В результате этого образуется 3 слоя диафиза: 1) наружные общие костные пластинки; 2) слой остеонов; 3) внутренние общие костные пластинки и внутри - костномозговая полость.
 • В удлинении диафиза трубчатых костей участвует эпифизарная пластинка, представленная гиалиновым хрящом. • Она существует до тех пор, пока полностью не завершится постнатальный рост кости в длину, после чего замещается костной тканью. • Эпифизарная пластинка состоит из четырёх зон - резервной (покоящегося хряща); • размножения (пролиферирующего молодого хряща); • гипертрофии клеток и созревания хряща; • кальцификации хряща и окостенения.
• В удлинении диафиза трубчатых костей участвует эпифизарная пластинка, представленная гиалиновым хрящом. • Она существует до тех пор, пока полностью не завершится постнатальный рост кости в длину, после чего замещается костной тканью. • Эпифизарная пластинка состоит из четырёх зон - резервной (покоящегося хряща); • размножения (пролиферирующего молодого хряща); • гипертрофии клеток и созревания хряща; • кальцификации хряща и окостенения.
 • Резервная зона покоящегося хряща расположена в эпифизарной части пластинки. Она состоит из гиалинового хряща, содержащего хаотично рассеянные хондроциты. Эта зона не участвует в росте эпифизарной пластинки, а служит для фиксации пластинки к эпифизу. • Зона размножения. В этой зоне находятся многочисленные делящиеся хондроциты, они укладываются друг на друга, формируя изогенные группы в виде колонок, расположенных перпендикулярно к плоскости пластинки. • Зона гипертрофии клеток и созревания хряща. сгруппированные в колонки крупные вакуолизированные клетки, прекратившие делиться. Наиболее зрелые из них, ещё более увеличиваясь в размерах, смещаются ближе к диафизу и активно секретируют щелочную фосфатазу, способствующую накоплению ионов кальция и фосфат ионов. • Зона кальцификации хряща, граничащая с диафизом, - очень тонкая; её толщина соответствует диаметру одной-трёх клеток. В этой зоне происходят минерализация хрящевого матрикса и гибель хондроцитов. В формирующиеся полости обызвествлённого хрящевого матрикса со стороны диафиза прорастают кровеносные сосуды с сопровождающими их остеогенными клетками. На месте обызвествлённого хряща формируется костная ткань.
• Резервная зона покоящегося хряща расположена в эпифизарной части пластинки. Она состоит из гиалинового хряща, содержащего хаотично рассеянные хондроциты. Эта зона не участвует в росте эпифизарной пластинки, а служит для фиксации пластинки к эпифизу. • Зона размножения. В этой зоне находятся многочисленные делящиеся хондроциты, они укладываются друг на друга, формируя изогенные группы в виде колонок, расположенных перпендикулярно к плоскости пластинки. • Зона гипертрофии клеток и созревания хряща. сгруппированные в колонки крупные вакуолизированные клетки, прекратившие делиться. Наиболее зрелые из них, ещё более увеличиваясь в размерах, смещаются ближе к диафизу и активно секретируют щелочную фосфатазу, способствующую накоплению ионов кальция и фосфат ионов. • Зона кальцификации хряща, граничащая с диафизом, - очень тонкая; её толщина соответствует диаметру одной-трёх клеток. В этой зоне происходят минерализация хрящевого матрикса и гибель хондроцитов. В формирующиеся полости обызвествлённого хрящевого матрикса со стороны диафиза прорастают кровеносные сосуды с сопровождающими их остеогенными клетками. На месте обызвествлённого хряща формируется костная ткань.
 • РЕГЕНЕРАЦИЯ КОСТНОЙ ТКАНИ
• РЕГЕНЕРАЦИЯ КОСТНОЙ ТКАНИ
 • Костная ткань постоянно подвергается перестройке (ремоделированию) с участием остеокластов и остеобластов (физиологическая регенерация). • Физиологическая регенерация костных тканей и их обновление происходят медленно за счет остеогенных клеток надкостницы и канала остеона.
• Костная ткань постоянно подвергается перестройке (ремоделированию) с участием остеокластов и остеобластов (физиологическая регенерация). • Физиологическая регенерация костных тканей и их обновление происходят медленно за счет остеогенных клеток надкостницы и канала остеона.
 • Ремоделирование костной ткани влияют внешние (например, механическая нагрузка) и внутренние факторы. • Например, при увеличении механической нагрузки повышается активность остеобластов, в результате функциональной деятельности которых увеличивается количество остеонов, что способствует уплотнению и повышению прочности костной ткани. • При пониженной механической нагрузке повышается активность остеокластов, которые разрушают межклеточное вещество костной ткани, ослабляя ее плотность и прочность. • Особенно повышается активность остеокластов в состоянии невесомости.
• Ремоделирование костной ткани влияют внешние (например, механическая нагрузка) и внутренние факторы. • Например, при увеличении механической нагрузки повышается активность остеобластов, в результате функциональной деятельности которых увеличивается количество остеонов, что способствует уплотнению и повышению прочности костной ткани. • При пониженной механической нагрузке повышается активность остеокластов, которые разрушают межклеточное вещество костной ткани, ослабляя ее плотность и прочность. • Особенно повышается активность остеокластов в состоянии невесомости.
 • Пьезоэлектрический эффект характеризуется тем, что на вогнутой и выпуклой поверхностях костных пластинок костной ткани образуется электрический потенциал. • На той поверхности костной пластинки, где имеется положительный потенциал, активируются остеокласты, разрушающие костное вещество; где отрицательный потенциал - активируются остеобласты, продуцирующие компоненты костного вещества. • Например, в том месте, где нужно нарастить кость, хирурги искусственно создают отрицательный потенциал.
• Пьезоэлектрический эффект характеризуется тем, что на вогнутой и выпуклой поверхностях костных пластинок костной ткани образуется электрический потенциал. • На той поверхности костной пластинки, где имеется положительный потенциал, активируются остеокласты, разрушающие костное вещество; где отрицательный потенциал - активируются остеобласты, продуцирующие компоненты костного вещества. • Например, в том месте, где нужно нарастить кость, хирурги искусственно создают отрицательный потенциал.
 • витамины С, A, D. • Под влиянием витамина С активируются остеобласты, повышается образование коллагена; повышается активность щелочной фосфатазы остеобластов, в результате чего усиливается минерализация костного вещества. При недостатке витамина С эти процессы ослабляются, костная ткань размягчается, снижается ее плотность. • При недостатке витамина D нарушается минерализация костной ткани, которая при этом размягчается, наблюдается деформация костей. • Избыток витамина А активирует остеокласты, разрушающие костное вещество.
• витамины С, A, D. • Под влиянием витамина С активируются остеобласты, повышается образование коллагена; повышается активность щелочной фосфатазы остеобластов, в результате чего усиливается минерализация костного вещества. При недостатке витамина С эти процессы ослабляются, костная ткань размягчается, снижается ее плотность. • При недостатке витамина D нарушается минерализация костной ткани, которая при этом размягчается, наблюдается деформация костей. • Избыток витамина А активирует остеокласты, разрушающие костное вещество.
 • Гормоны. • При недостатке тироксина снижается активность остеобластов, в результате нарушается образование коллагеновых волокон и минерализация костной ткани. • Избыток кальцитонина сопровождается увеличением минерализации костной ткани. • Повышенное содержание паратиреоидного гормона активирует остеокласты, так как на их цитолемме есть рецепторы к этому гормону. • Дефицит соматотпропного гормона проявляется в нарушении роста костей. • Влияние недостатка половых гормонов характеризуется замедлением развития метаэпифизарной пластинки роста, поэтому, например, в юношеском возрасте трубчатые кости становятся непомерно длинными. • При избытке половых гормонов в юношеском возрасте наступает преждевременное исчезновение метаэпифизарной пластинки и прекращается рост трубчатых костей конечностей в длину.
• Гормоны. • При недостатке тироксина снижается активность остеобластов, в результате нарушается образование коллагеновых волокон и минерализация костной ткани. • Избыток кальцитонина сопровождается увеличением минерализации костной ткани. • Повышенное содержание паратиреоидного гормона активирует остеокласты, так как на их цитолемме есть рецепторы к этому гормону. • Дефицит соматотпропного гормона проявляется в нарушении роста костей. • Влияние недостатка половых гормонов характеризуется замедлением развития метаэпифизарной пластинки роста, поэтому, например, в юношеском возрасте трубчатые кости становятся непомерно длинными. • При избытке половых гормонов в юношеском возрасте наступает преждевременное исчезновение метаэпифизарной пластинки и прекращается рост трубчатых костей конечностей в длину.
 • Репаративная регенерация наблюдается при переломах костей и других повреждениях. Процессу минерализации кости предшествует формирование органического субстрата (остеоида), в толще которого образуются балки хряща (при нарушенном кровоснабжении). Оссификация в этом случае осуществляется по типу непрямого остеогенеза.
• Репаративная регенерация наблюдается при переломах костей и других повреждениях. Процессу минерализации кости предшествует формирование органического субстрата (остеоида), в толще которого образуются балки хряща (при нарушенном кровоснабжении). Оссификация в этом случае осуществляется по типу непрямого остеогенеза.
 • Восстановление целостности поврежденной кости происходит путем пролиферации клеток камбиального слоя надкостницы (периоста), эндоста, малодифференцированных плюрипотентных клеток стромы костного мозга, а также в результате метаплазии малодифференцированных мезенхимных клеток. • Костеобразование, возникающее на месте волокнистой соединительной ткани, называют десмальным; на месте гиалинового хряща ‒ энхондральным; в области скопления пролиферирующих клеток скелетогенной ткани ‒ костеобразованием по мезенхимному типу.
• Восстановление целостности поврежденной кости происходит путем пролиферации клеток камбиального слоя надкостницы (периоста), эндоста, малодифференцированных плюрипотентных клеток стромы костного мозга, а также в результате метаплазии малодифференцированных мезенхимных клеток. • Костеобразование, возникающее на месте волокнистой соединительной ткани, называют десмальным; на месте гиалинового хряща ‒ энхондральным; в области скопления пролиферирующих клеток скелетогенной ткани ‒ костеобразованием по мезенхимному типу.
 • Образующиеся в зоне перелома продукты распада белков и других составных частей клеток являются пусковыми сигналами для репаративной регенерации. • Среди продуктов распада клеток наибольшее значение имеют вещества, обеспечивающие биосинтез структурных и пластических белков. В последние годы доказано (А. А. Корж, А. М. Белоус, Е. Я. Панков), что такими индукторами являются нуклеиновые кислоты (например, рибонуклеиновая кислота), которые влияют на дифференцировку и биосинтез белков в клетке.
• Образующиеся в зоне перелома продукты распада белков и других составных частей клеток являются пусковыми сигналами для репаративной регенерации. • Среди продуктов распада клеток наибольшее значение имеют вещества, обеспечивающие биосинтез структурных и пластических белков. В последние годы доказано (А. А. Корж, А. М. Белоус, Е. Я. Панков), что такими индукторами являются нуклеиновые кислоты (например, рибонуклеиновая кислота), которые влияют на дифференцировку и биосинтез белков в клетке.
 • Стадии репаративной регенерации в костной ткани: • 1) катаболизм тканевых структур, дедифференцирование и пролиферация клеточных элементов; • 2) образование сосудов; • 3) образование и дифференцировка ткани; • 4) минерализация и перестройка первичного регенерата, а также реституция (восстановление) кости.
• Стадии репаративной регенерации в костной ткани: • 1) катаболизм тканевых структур, дедифференцирование и пролиферация клеточных элементов; • 2) образование сосудов; • 3) образование и дифференцировка ткани; • 4) минерализация и перестройка первичного регенерата, а также реституция (восстановление) кости.
 • В зависимости от точности сопоставления отломков костей, постоянного их обездвиживания, при сохранении источников регенерации и прочих условиях наблюдаются различия в васкуляризации костной ткани. • Выделяют 3 вида репаративной регенерации костной ткани: • по типу первичного, первично-задержанного и вторичного сращения костных отломков. • Сращение костей по первичному типу происходит при наличии небольшого диастаза (расхождение) (50 -100 мкм) и полном обездвиживании сопоставленных отломков костей; путем непосредственного формирования костной ткани.
• В зависимости от точности сопоставления отломков костей, постоянного их обездвиживания, при сохранении источников регенерации и прочих условиях наблюдаются различия в васкуляризации костной ткани. • Выделяют 3 вида репаративной регенерации костной ткани: • по типу первичного, первично-задержанного и вторичного сращения костных отломков. • Сращение костей по первичному типу происходит при наличии небольшого диастаза (расхождение) (50 -100 мкм) и полном обездвиживании сопоставленных отломков костей; путем непосредственного формирования костной ткани.
 • В диафизарных отделах костей на раневой поверхности отломков образуется скелетогенная ткань, продуцирующая костные балки, что приводит к возникновению первичного костного сращения при малом объеме регенерата. • При этом в регенерате на стыке костных концов не отмечается образования хрящевой и соединительной тканей. • Такой вид сращения костей, с образованием минимальной периостальной мозоли, когда соединение отломков происходит непосредственно за счет костных балок, является наиболее совершенным.
• В диафизарных отделах костей на раневой поверхности отломков образуется скелетогенная ткань, продуцирующая костные балки, что приводит к возникновению первичного костного сращения при малом объеме регенерата. • При этом в регенерате на стыке костных концов не отмечается образования хрящевой и соединительной тканей. • Такой вид сращения костей, с образованием минимальной периостальной мозоли, когда соединение отломков происходит непосредственно за счет костных балок, является наиболее совершенным.
 • Первично-задержанный тип сращения имеет место при отсутствии щели между прочно фиксированными неподвижными костными отломками и характеризуется ранним, но лишь частичным сращением в области сосудистых каналов при внутриканальном остеогенезе. Полному интермедиарному сращению отломков предшествует резорбция их концов. • При вторичном типе сращения, когда вследствие неудовлетворительного сопоставления и фиксации отломков имеются подвижность между ними и травматизация регенерата, костная мозоль формируется главным образом со стороны периоста, проходя десмальную и энхондралъную стадии. Периостальная костная мозоль обездвиживает отломки, и только затем происходит сращение непосредственно между ними.
• Первично-задержанный тип сращения имеет место при отсутствии щели между прочно фиксированными неподвижными костными отломками и характеризуется ранним, но лишь частичным сращением в области сосудистых каналов при внутриканальном остеогенезе. Полному интермедиарному сращению отломков предшествует резорбция их концов. • При вторичном типе сращения, когда вследствие неудовлетворительного сопоставления и фиксации отломков имеются подвижность между ними и травматизация регенерата, костная мозоль формируется главным образом со стороны периоста, проходя десмальную и энхондралъную стадии. Периостальная костная мозоль обездвиживает отломки, и только затем происходит сращение непосредственно между ними.
 • В отличие от хряща рост костной ткани осуществляется только путём апозиции ‒ наложением вновь синтезированной костной ткани на уже существующую. • Рост кости в толщину осуществляется за счёт надкостницы в результате пролиферации и синтетической активности остеобластов. Следует отметить, что высокий уровень оксигенации (насыщения кислородом) является важным фактором образования костной ткани, поскольку процессы васкуляризации (прорастание сосудов) всегда предшествуют начальные остеогенеза в хрящевой ткани
• В отличие от хряща рост костной ткани осуществляется только путём апозиции ‒ наложением вновь синтезированной костной ткани на уже существующую. • Рост кости в толщину осуществляется за счёт надкостницы в результате пролиферации и синтетической активности остеобластов. Следует отметить, что высокий уровень оксигенации (насыщения кислородом) является важным фактором образования костной ткани, поскольку процессы васкуляризации (прорастание сосудов) всегда предшествуют начальные остеогенеза в хрящевой ткани
 • ВОЗРАСТНЫЕ ИЗМЕНЕНИЯ КОСТНОЙ ТКАНИ
• ВОЗРАСТНЫЕ ИЗМЕНЕНИЯ КОСТНОЙ ТКАНИ
 • Костная ткань динамична, она обладает способностью постоянно обновляться, и на протяжении всей жизни в ней изменяется количественное и качественное соотношение между органическими и неорганическими веществами. • Например, у годовалого ребенка в костной ткани органические вещества преобладают над неорганическими, что в значительной степени определяет мягкость, эластичность его костей. Так как органические вещества и вода обеспечивают кости растяжимость, эластичность. • По мере того, как организм взрослеет, в костной ткани увеличивается содержание неорганических веществ и растущие кости обретают все большую твердость. • В длину кости растут за счет метаэпифизарных хрящей. Когда рост заканчивается, хрящи полностью замещаются костной тканью. • Сбалансированные процессы перестройки обеспечивают постоянное обновление костной ткани, предотвращают изнашивание кости. • Однако так продолжается до определенного возраста.
• Костная ткань динамична, она обладает способностью постоянно обновляться, и на протяжении всей жизни в ней изменяется количественное и качественное соотношение между органическими и неорганическими веществами. • Например, у годовалого ребенка в костной ткани органические вещества преобладают над неорганическими, что в значительной степени определяет мягкость, эластичность его костей. Так как органические вещества и вода обеспечивают кости растяжимость, эластичность. • По мере того, как организм взрослеет, в костной ткани увеличивается содержание неорганических веществ и растущие кости обретают все большую твердость. • В длину кости растут за счет метаэпифизарных хрящей. Когда рост заканчивается, хрящи полностью замещаются костной тканью. • Сбалансированные процессы перестройки обеспечивают постоянное обновление костной ткани, предотвращают изнашивание кости. • Однако так продолжается до определенного возраста.
 • С возрастом в костной • инволютивные процессы, сопровождающиеся разрушением остеонов, что может привести к развитию остеопороза, при котором костные перекладины губчатого вещества истончаются, часть их рассасывается полностью, межбалочные пространства расширяются, и в результате уменьшается количество костного вещества, плотность кости снижается. • снижается количество органических веществ и воды в костной ткани. • кости становятся ломкими, хрупкими. • увеличивается масса соединительнотканных образований, • изменяется соотношение типов коллагена, гликозаминогликанов, больше становится сульфатированных соединений. • Плотность костной ткани начинает постепенно снижаться. • в эндосте уменьшается популяция остеобластов, но возрастает активность остеокластов, что ведет к истончению компактного слоя и перестройке губчатого вещества кости. • декальцинация костей – остеопороз.
• С возрастом в костной • инволютивные процессы, сопровождающиеся разрушением остеонов, что может привести к развитию остеопороза, при котором костные перекладины губчатого вещества истончаются, часть их рассасывается полностью, межбалочные пространства расширяются, и в результате уменьшается количество костного вещества, плотность кости снижается. • снижается количество органических веществ и воды в костной ткани. • кости становятся ломкими, хрупкими. • увеличивается масса соединительнотканных образований, • изменяется соотношение типов коллагена, гликозаминогликанов, больше становится сульфатированных соединений. • Плотность костной ткани начинает постепенно снижаться. • в эндосте уменьшается популяция остеобластов, но возрастает активность остеокластов, что ведет к истончению компактного слоя и перестройке губчатого вещества кости. • декальцинация костей – остеопороз.
 • краевые костные разрастания. С возрастом слой хряща истончается, что неблагоприятно сказывается на функции суставов. Стремясь компенсировать эти изменения, увеличить площадь опоры суставных поверхностей, кость разрастается. • В норме возрастные изменения в костях развиваются очень медленно, постепенно. • Но некоторые неблагоприятные факторы (например, недостаток минералов в рационе, гормональный дисбаланс, менопауза, нарушение кислотно-основного равновесия, гиподинамия, недостаток витаминов и другие) могут ускорить этот процесс и привести к преждевременному старению костно-хрящевой ткани и развитию ряда дегенеративных заболеваний.
• краевые костные разрастания. С возрастом слой хряща истончается, что неблагоприятно сказывается на функции суставов. Стремясь компенсировать эти изменения, увеличить площадь опоры суставных поверхностей, кость разрастается. • В норме возрастные изменения в костях развиваются очень медленно, постепенно. • Но некоторые неблагоприятные факторы (например, недостаток минералов в рационе, гормональный дисбаланс, менопауза, нарушение кислотно-основного равновесия, гиподинамия, недостаток витаминов и другие) могут ускорить этот процесс и привести к преждевременному старению костно-хрящевой ткани и развитию ряда дегенеративных заболеваний.
 • Например, наличие в пище веществ, препятствующих всасыванию минералов (алкоголь, большое количество жиров, сахара, фитиновых кислот (содержатся в зернах злаковых культур, семенах, орехах, овощах)). • Содержащиеся в кофе фенольные соединения препятствуют усвоению кальция в кишечнике. • Никотин сужает просвет сосудов и капилляров, пронизывающих костную и близлежащие ткани, что снижает обмен веществ в костно-хрящевой ткани и лишает ее полноценного питания. Никотин препятствует нормальному образованию половых гормонов, женский гормон эстроген у курящих женщин быстро переходит в неактивную форму. • В организме курильщиков происходит накопление тяжелого металла кадмия, способствующего обширному разрежению костной ткани. • Курение и чрезмерное употребление алкоголя приводит к снижению костной массы до 25 %.
• Например, наличие в пище веществ, препятствующих всасыванию минералов (алкоголь, большое количество жиров, сахара, фитиновых кислот (содержатся в зернах злаковых культур, семенах, орехах, овощах)). • Содержащиеся в кофе фенольные соединения препятствуют усвоению кальция в кишечнике. • Никотин сужает просвет сосудов и капилляров, пронизывающих костную и близлежащие ткани, что снижает обмен веществ в костно-хрящевой ткани и лишает ее полноценного питания. Никотин препятствует нормальному образованию половых гормонов, женский гормон эстроген у курящих женщин быстро переходит в неактивную форму. • В организме курильщиков происходит накопление тяжелого металла кадмия, способствующего обширному разрежению костной ткани. • Курение и чрезмерное употребление алкоголя приводит к снижению костной массы до 25 %.
 • Следовательно, морфофункциональные свойства костной ткани изменяется в зависимости от возраста, физических нагрузок, условий питания, а также под влиянием деятельности желез внутренней секреции, иннервации и других факторов. • Таким образом, костная ткань представляет собой специализированную разновидность тканей внутренней среды, в которой сочетаются такие противоположные свойства и механизмы, как механическая прочность и функциональная пластичность, процессы образования и разрушения костной ткани. В клетках костной ткани резко выражены антагонистические отношения между процессами специфического синтеза, что не свойственно клеткам внутренней среды.
• Следовательно, морфофункциональные свойства костной ткани изменяется в зависимости от возраста, физических нагрузок, условий питания, а также под влиянием деятельности желез внутренней секреции, иннервации и других факторов. • Таким образом, костная ткань представляет собой специализированную разновидность тканей внутренней среды, в которой сочетаются такие противоположные свойства и механизмы, как механическая прочность и функциональная пластичность, процессы образования и разрушения костной ткани. В клетках костной ткани резко выражены антагонистические отношения между процессами специфического синтеза, что не свойственно клеткам внутренней среды.
 • ЭВОЛЮЦИЯ КОСТНОЙ ТКАНИ
• ЭВОЛЮЦИЯ КОСТНОЙ ТКАНИ
 • Аналогично костной ткани позвоночных животных скелетные минерализованные системы беспозвоночных независимо друг от друга развиваются в тканях внутренней среды у губок, кишечнополостных и иглокожих.
• Аналогично костной ткани позвоночных животных скелетные минерализованные системы беспозвоночных независимо друг от друга развиваются в тканях внутренней среды у губок, кишечнополостных и иглокожих.
 • У кишечнополостных (класс Anthozoa) и губок (классы Calcarea и Cornacuspongida) минерализованные структуры представлены спикульным скелетом, у иглокожих они образуют обычно субэпителиальный скелет из системы пластинок. • У губок спикульный скелет разнообразен по химическому составу и по характеру распределения органического и неорганического компонентов. У известковых губок спикулы состоят в основном из кальцита (Са. СО 3), у кремневых губок ‒ кремнезема (Si. O 2) или арагонита (особой формой Са. СО 3).
• У кишечнополостных (класс Anthozoa) и губок (классы Calcarea и Cornacuspongida) минерализованные структуры представлены спикульным скелетом, у иглокожих они образуют обычно субэпителиальный скелет из системы пластинок. • У губок спикульный скелет разнообразен по химическому составу и по характеру распределения органического и неорганического компонентов. У известковых губок спикулы состоят в основном из кальцита (Са. СО 3), у кремневых губок ‒ кремнезема (Si. O 2) или арагонита (особой формой Са. СО 3).
 • Спикулы образуются специальными клетками ‒ спикулобластами, которые выделяют как минеральные, так и органические компоненты. В состав органического компонента входят волокнистые структуры и аморфный матрикс.
• Спикулы образуются специальными клетками ‒ спикулобластами, которые выделяют как минеральные, так и органические компоненты. В состав органического компонента входят волокнистые структуры и аморфный матрикс.
 • у губок, как и в костной ткани позвоночных или в обызвествленных разновидностях кутикулярных эпителиев, проявляется направляющая, ограничивающая и организующая роль органического матрикса в минерализации.
• у губок, как и в костной ткани позвоночных или в обызвествленных разновидностях кутикулярных эпителиев, проявляется направляющая, ограничивающая и организующая роль органического матрикса в минерализации.
 • Наиболее хорошо изучено соотношение процессов минерализации и формирования органической основы в субэпителиальном скелете иглокожих. Минерализованные кальцитом пластинки занимают правильное сетчатое расположение в плотном межклеточном веществе подкожной соединительной ткани, где локализуются фибробластоподобные клетки. • В каждой пластинке содержится органический матрикс, основу которого образуют коллагеновые фибриллы. • Процесс минерализации в пластинках аналогичен минерализации костной ткани позвоночных.
• Наиболее хорошо изучено соотношение процессов минерализации и формирования органической основы в субэпителиальном скелете иглокожих. Минерализованные кальцитом пластинки занимают правильное сетчатое расположение в плотном межклеточном веществе подкожной соединительной ткани, где локализуются фибробластоподобные клетки. • В каждой пластинке содержится органический матрикс, основу которого образуют коллагеновые фибриллы. • Процесс минерализации в пластинках аналогичен минерализации костной ткани позвоночных.
 • функциональная аналогия наблюдается между остеокластами позвоночных и специальными клеточными симпластами, разрушающими спикульный скелет у морских ежей. Они образуются из фагоцитов путем их слияния после завершения или в процессе их фагоцитарной деятельности в области поврежденных и требующих замены спикул. Внешне на ультраструктурном уровне они сходны с остеокластами и явно принимают участие в резорбции поврежденных спикул.
• функциональная аналогия наблюдается между остеокластами позвоночных и специальными клеточными симпластами, разрушающими спикульный скелет у морских ежей. Они образуются из фагоцитов путем их слияния после завершения или в процессе их фагоцитарной деятельности в области поврежденных и требующих замены спикул. Внешне на ультраструктурном уровне они сходны с остеокластами и явно принимают участие в резорбции поврежденных спикул.
 • в раннем онтогенезе у развивающегося зародыша всех позвоночных большинство крупных костей внутреннего скелета закладывается в виде хрящевой ткани. • После замедления роста организма, возникает необходимость формирования более прочного в механическом отношении скелета, и происходит замещения хряща костью.
• в раннем онтогенезе у развивающегося зародыша всех позвоночных большинство крупных костей внутреннего скелета закладывается в виде хрящевой ткани. • После замедления роста организма, возникает необходимость формирования более прочного в механическом отношении скелета, и происходит замещения хряща костью.
 • Грубоволокнистая костная ткань широко представлена у низших позвоночных и в эмбриональном, и в раннем постнатальном гистогенезе костей внутреннего скелета высших позвоночных. Основным структурным компонентом пластинчатой костной ткани является костная пластинка.
• Грубоволокнистая костная ткань широко представлена у низших позвоночных и в эмбриональном, и в раннем постнатальном гистогенезе костей внутреннего скелета высших позвоночных. Основным структурным компонентом пластинчатой костной ткани является костная пластинка.
 • ПРАКТИЧЕСКОЕ ЗАНЯТИЕ
• ПРАКТИЧЕСКОЕ ЗАНЯТИЕ
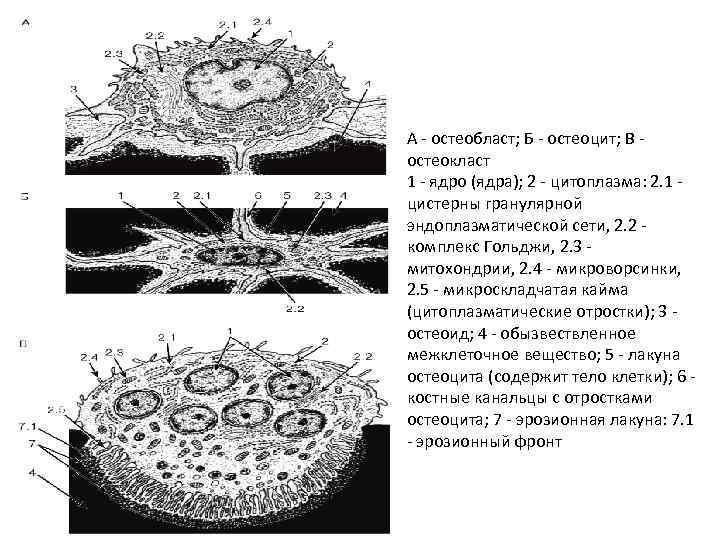 А - остеобласт; Б - остеоцит; В - остеокласт 1 - ядро (ядра); 2 - цитоплазма: 2. 1 - цистерны гранулярной эндоплазматической сети, 2. 2 - комплекс Гольджи, 2. 3 - митохондрии, 2. 4 - микроворсинки, 2. 5 - микроскладчатая кайма (цитоплазматические отростки); 3 - остеоид; 4 - обызвествленное межклеточное вещество; 5 - лакуна остеоцита (содержит тело клетки); 6 - костные канальцы с отростками остеоцита; 7 - эрозионная лакуна: 7. 1 - эрозионный фронт
А - остеобласт; Б - остеоцит; В - остеокласт 1 - ядро (ядра); 2 - цитоплазма: 2. 1 - цистерны гранулярной эндоплазматической сети, 2. 2 - комплекс Гольджи, 2. 3 - митохондрии, 2. 4 - микроворсинки, 2. 5 - микроскладчатая кайма (цитоплазматические отростки); 3 - остеоид; 4 - обызвествленное межклеточное вещество; 5 - лакуна остеоцита (содержит тело клетки); 6 - костные канальцы с отростками остеоцита; 7 - эрозионная лакуна: 7. 1 - эрозионный фронт
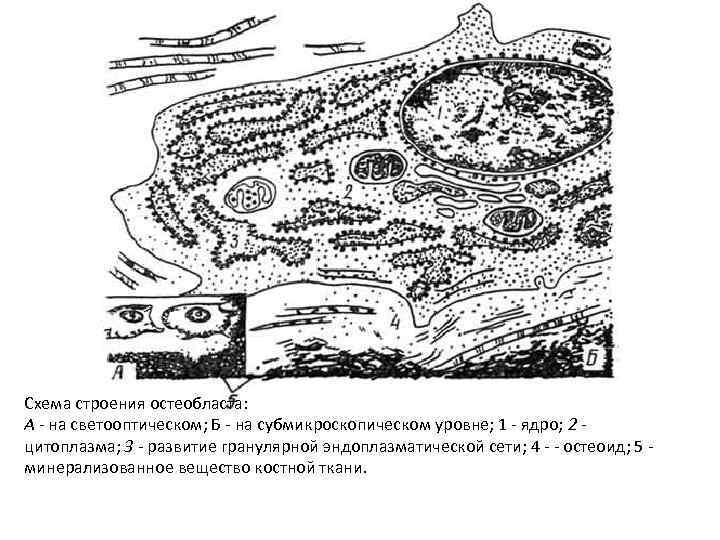 Схема строения остеобласта: А - на светооптическом; Б - на субмикроскопическом уровне; 1 - ядро; 2 - цитоплазма; 3 - развитие гранулярной эндоплазматической сети; 4 - - остеоид; 5 - минерализованное вещество костной ткани.
Схема строения остеобласта: А - на светооптическом; Б - на субмикроскопическом уровне; 1 - ядро; 2 - цитоплазма; 3 - развитие гранулярной эндоплазматической сети; 4 - - остеоид; 5 - минерализованное вещество костной ткани.
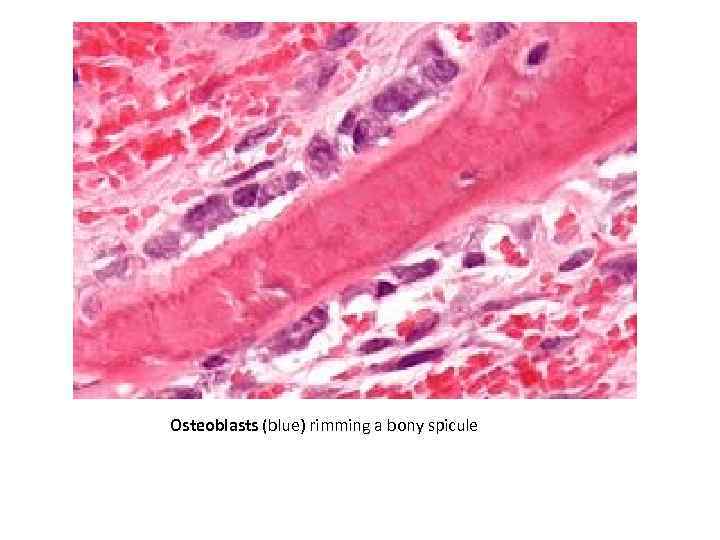 Osteoblasts (blue) rimming a bony spicule
Osteoblasts (blue) rimming a bony spicule
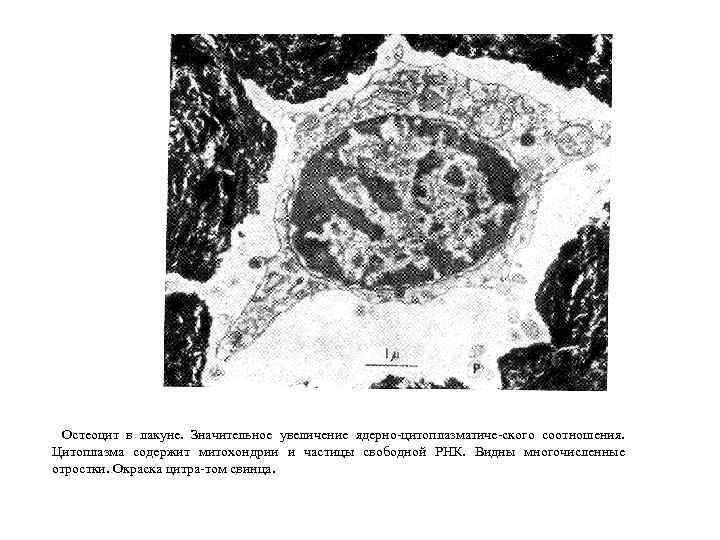 Остеоцит в лакуне. Значительное увеличение ядерно цитоплазматиче ского соотношения. Цитоплазма содержит митохондрии и частицы свободной РНК. Видны многочисленные отростки. Окраска цитра том свинца.
Остеоцит в лакуне. Значительное увеличение ядерно цитоплазматиче ского соотношения. Цитоплазма содержит митохондрии и частицы свободной РНК. Видны многочисленные отростки. Окраска цитра том свинца.
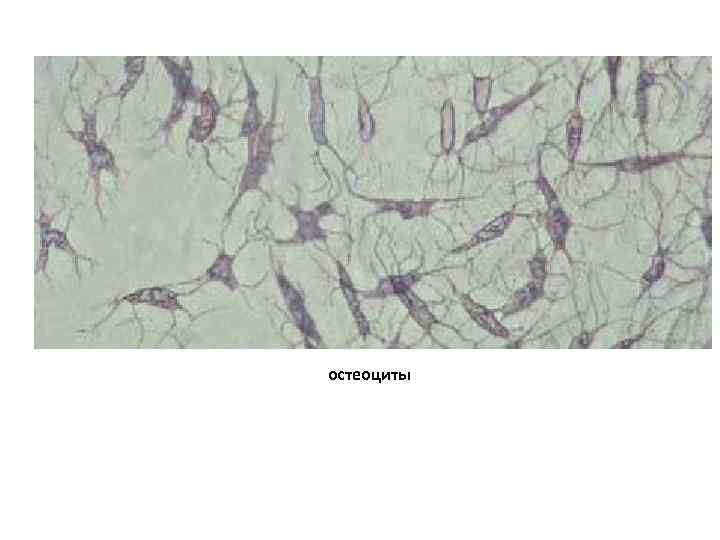 остеоциты
остеоциты
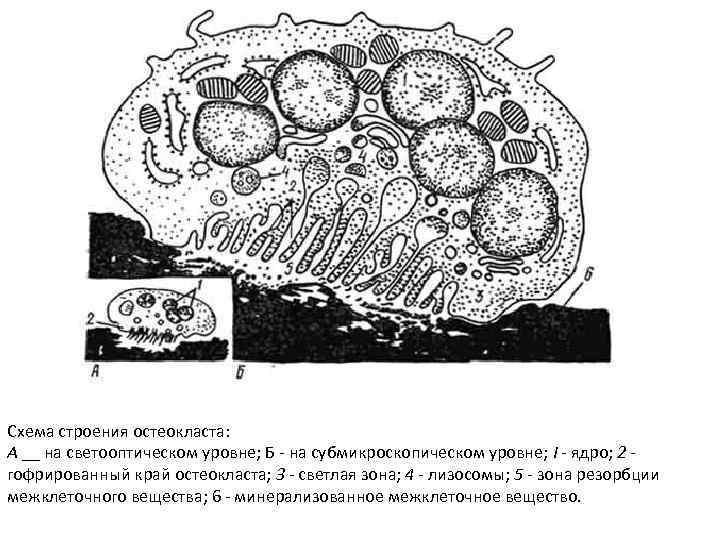 Схема строения остеокласта: А __ на светооптическом уровне; Б - на субмикроскопическом уровне; I - ядро; 2 - гофрированный край остеокласта; 3 - светлая зона; 4 - лизосомы; 5 - зона резорбции межклеточного вещества; 6 - минерализованное межклеточное вещество.
Схема строения остеокласта: А __ на светооптическом уровне; Б - на субмикроскопическом уровне; I - ядро; 2 - гофрированный край остеокласта; 3 - светлая зона; 4 - лизосомы; 5 - зона резорбции межклеточного вещества; 6 - минерализованное межклеточное вещество.
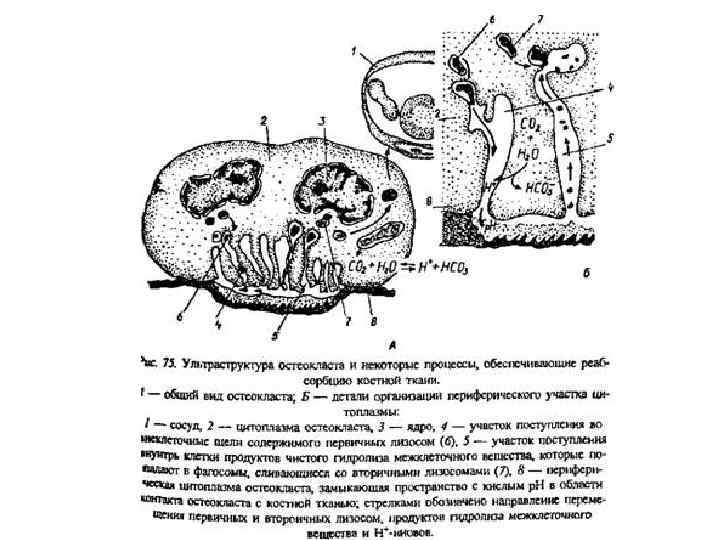
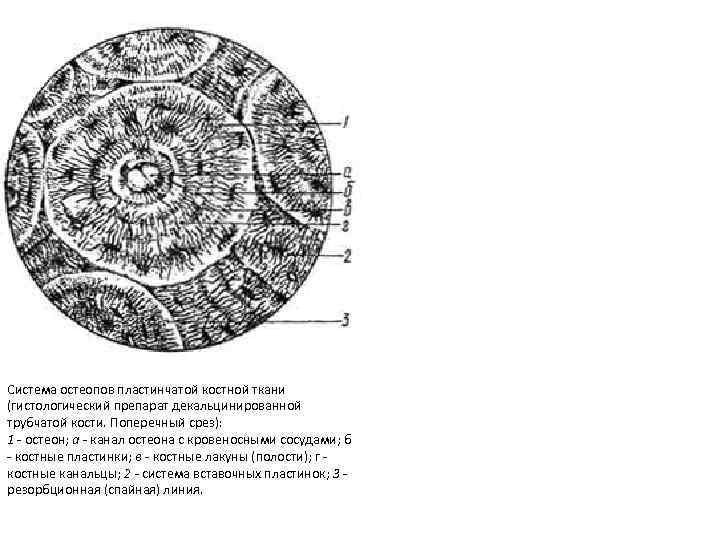 Система остеопов пластинчатой костной ткани (гистологический препарат декальцинированной трубчатой кости. Поперечный срез): 1 - остеон; а - канал остеона с кровеносными сосудами; б - костные пластинки; в - костные лакуны (полости); г - костные канальцы; 2 - система вставочных пластинок; 3 - резорбционная (спайная) линия.
Система остеопов пластинчатой костной ткани (гистологический препарат декальцинированной трубчатой кости. Поперечный срез): 1 - остеон; а - канал остеона с кровеносными сосудами; б - костные пластинки; в - костные лакуны (полости); г - костные канальцы; 2 - система вставочных пластинок; 3 - резорбционная (спайная) линия.
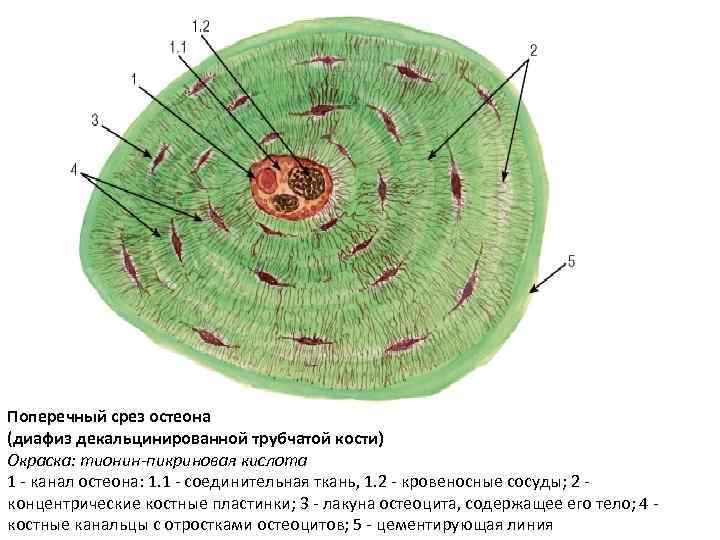 Поперечный срез остеона (диафиз декальцинированной трубчатой кости) Окраска: тионин-пикриновая кислота 1 - канал остеона: 1. 1 - соединительная ткань, 1. 2 - кровеносные сосуды; 2 - концентрические костные пластинки; 3 - лакуна остеоцита, содержащее его тело; 4 - костные канальцы с отростками остеоцитов; 5 - цементирующая линия
Поперечный срез остеона (диафиз декальцинированной трубчатой кости) Окраска: тионин-пикриновая кислота 1 - канал остеона: 1. 1 - соединительная ткань, 1. 2 - кровеносные сосуды; 2 - концентрические костные пластинки; 3 - лакуна остеоцита, содержащее его тело; 4 - костные канальцы с отростками остеоцитов; 5 - цементирующая линия
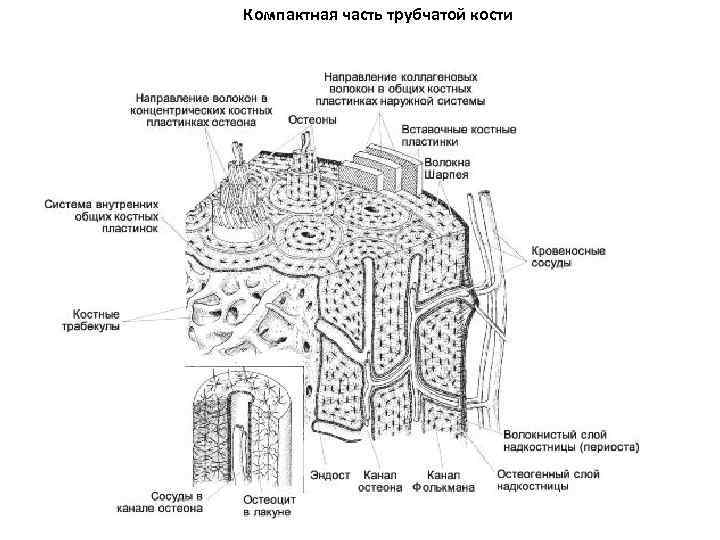 Компактная часть трубчатой кости
Компактная часть трубчатой кости
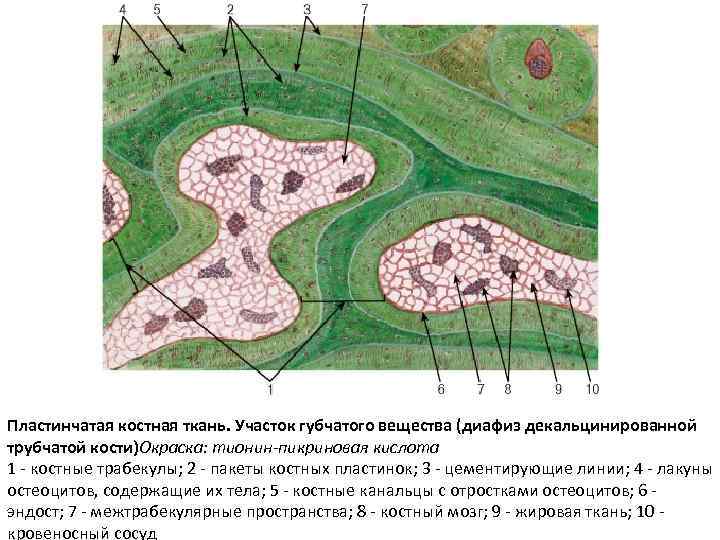 Пластинчатая костная ткань. Участок губчатого вещества (диафиз декальцинированной трубчатой кости)Окраска: тионин-пикриновая кислота 1 - костные трабекулы; 2 - пакеты костных пластинок; 3 - цементирующие линии; 4 - лакуны остеоцитов, содержащие их тела; 5 - костные канальцы с отростками остеоцитов; 6 - эндост; 7 - межтрабекулярные пространства; 8 - костный мозг; 9 - жировая ткань; 10 - кровеносный сосуд
Пластинчатая костная ткань. Участок губчатого вещества (диафиз декальцинированной трубчатой кости)Окраска: тионин-пикриновая кислота 1 - костные трабекулы; 2 - пакеты костных пластинок; 3 - цементирующие линии; 4 - лакуны остеоцитов, содержащие их тела; 5 - костные канальцы с отростками остеоцитов; 6 - эндост; 7 - межтрабекулярные пространства; 8 - костный мозг; 9 - жировая ткань; 10 - кровеносный сосуд
 Пластинчатая костная ткань (поперечный срез диафиза декальцинированной трубчатой кости) Окраска: тионин-пикриновая кислота 1 - надкостница: 1. 1 - перфорирующий (фолькмановский) канал, 1. 1. 1 - кровеносный сосуд; 2 - компактное вещество кости: 2. 1 - наружные опоясывающие пластинки, 2. 2 - остеоны, 2. 3 - интерстициальные пластинки, 2. 4 - внутренние опоясывающие пластинки; 3 - губчатое вещество кости: 3. 1 - костные трабекулы, 3. 2 -
Пластинчатая костная ткань (поперечный срез диафиза декальцинированной трубчатой кости) Окраска: тионин-пикриновая кислота 1 - надкостница: 1. 1 - перфорирующий (фолькмановский) канал, 1. 1. 1 - кровеносный сосуд; 2 - компактное вещество кости: 2. 1 - наружные опоясывающие пластинки, 2. 2 - остеоны, 2. 3 - интерстициальные пластинки, 2. 4 - внутренние опоясывающие пластинки; 3 - губчатое вещество кости: 3. 1 - костные трабекулы, 3. 2 -
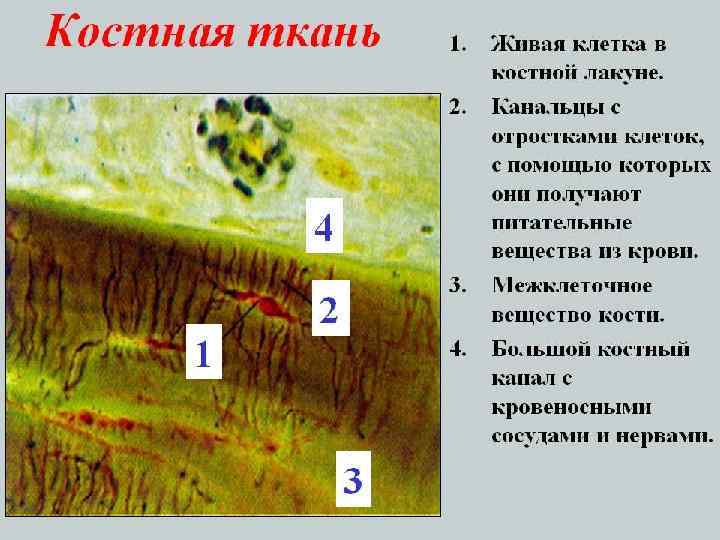
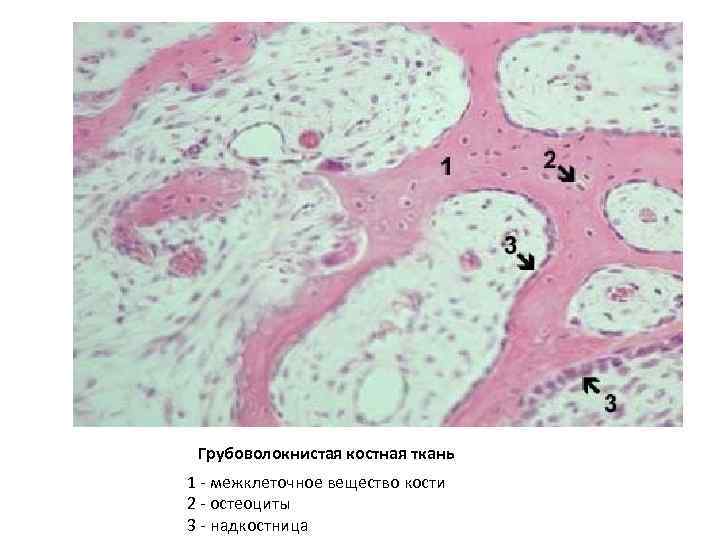 Грубоволокнистая костная ткань 1 - межклеточное вещество кости 2 - остеоциты 3 - надкостница
Грубоволокнистая костная ткань 1 - межклеточное вещество кости 2 - остеоциты 3 - надкостница
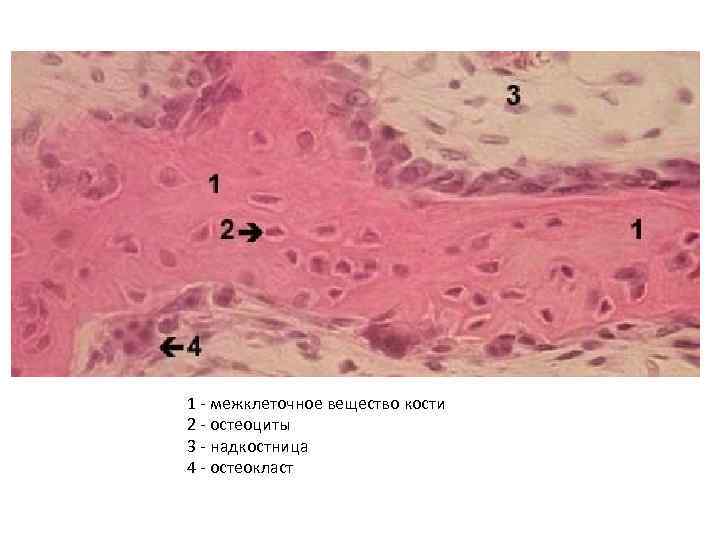 1 - межклеточное вещество кости 2 - остеоциты 3 - надкостница 4 - остеокласт
1 - межклеточное вещество кости 2 - остеоциты 3 - надкостница 4 - остеокласт
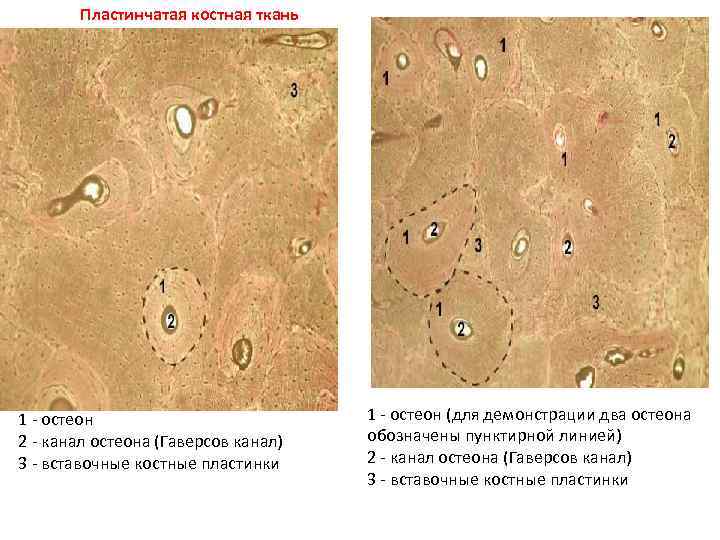 Пластинчатая костная ткань 1 - остеон 2 - канал остеона (Гаверсов канал) 3 - вставочные костные пластинки 1 - остеон (для демонстрации два остеона обозначены пунктирной линией) 2 - канал остеона (Гаверсов канал) 3 - вставочные костные пластинки
Пластинчатая костная ткань 1 - остеон 2 - канал остеона (Гаверсов канал) 3 - вставочные костные пластинки 1 - остеон (для демонстрации два остеона обозначены пунктирной линией) 2 - канал остеона (Гаверсов канал) 3 - вставочные костные пластинки
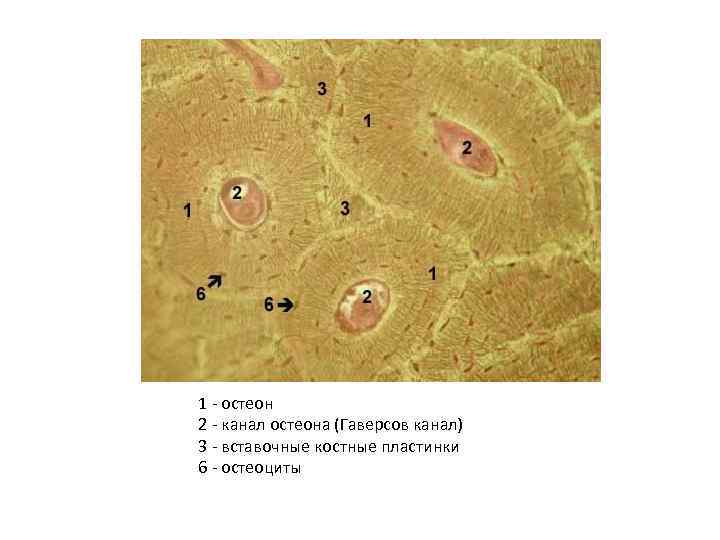 1 - остеон 2 - канал остеона (Гаверсов канал) 3 - вставочные костные пластинки 6 - остеоциты
1 - остеон 2 - канал остеона (Гаверсов канал) 3 - вставочные костные пластинки 6 - остеоциты
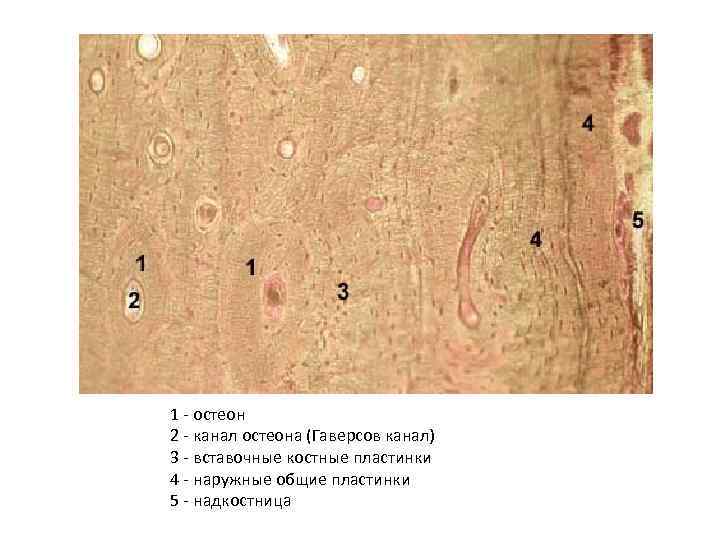 1 - остеон 2 - канал остеона (Гаверсов канал) 3 - вставочные костные пластинки 4 - наружные общие пластинки 5 - надкостница
1 - остеон 2 - канал остеона (Гаверсов канал) 3 - вставочные костные пластинки 4 - наружные общие пластинки 5 - надкостница
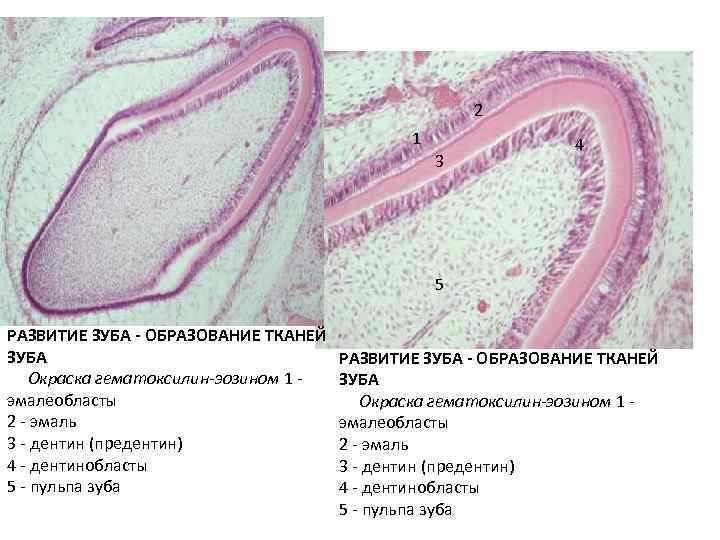 2 1 3 4 5 РАЗВИТИЕ ЗУБА - ОБРАЗОВАНИЕ ТКАНЕЙ ЗУБА Окраска гематоксилин-эозином 1 - эмалеобласты 2 - эмаль 3 - дентин (предентин) 4 - дентинобласты 5 - пульпа зуба
2 1 3 4 5 РАЗВИТИЕ ЗУБА - ОБРАЗОВАНИЕ ТКАНЕЙ ЗУБА Окраска гематоксилин-эозином 1 - эмалеобласты 2 - эмаль 3 - дентин (предентин) 4 - дентинобласты 5 - пульпа зуба
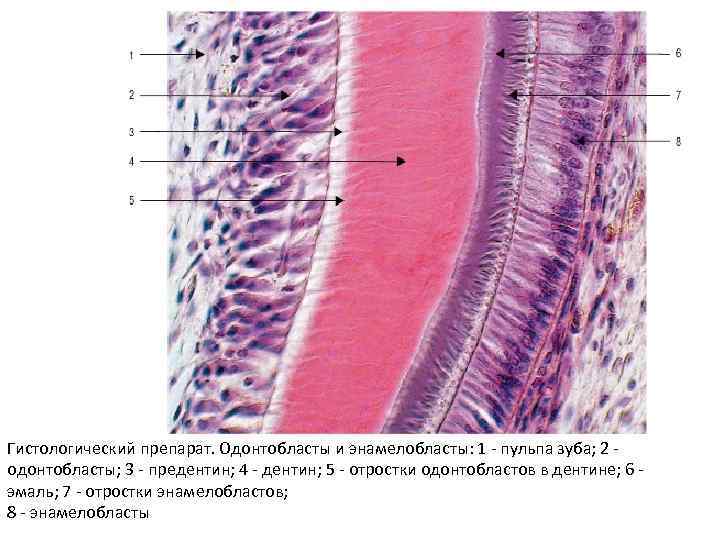 Гистологический препарат. Одонтобласты и энамелобласты: 1 - пульпа зуба; 2 - одонтобласты; 3 - предентин; 4 - дентин; 5 - отростки одонтобластов в дентине; 6 - эмаль; 7 - отростки энамелобластов; 8 - энамелобласты
Гистологический препарат. Одонтобласты и энамелобласты: 1 - пульпа зуба; 2 - одонтобласты; 3 - предентин; 4 - дентин; 5 - отростки одонтобластов в дентине; 6 - эмаль; 7 - отростки энамелобластов; 8 - энамелобласты
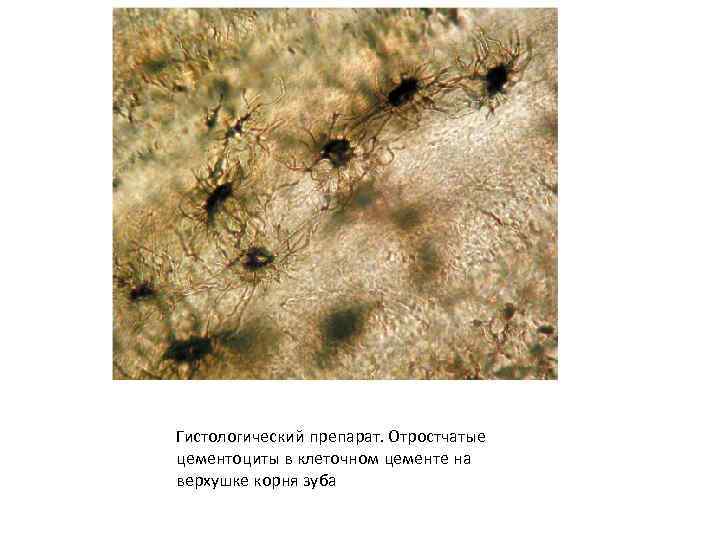 Гистологический препарат. Отростчатые цементоциты в клеточном цементе на верхушке корня зуба
Гистологический препарат. Отростчатые цементоциты в клеточном цементе на верхушке корня зуба
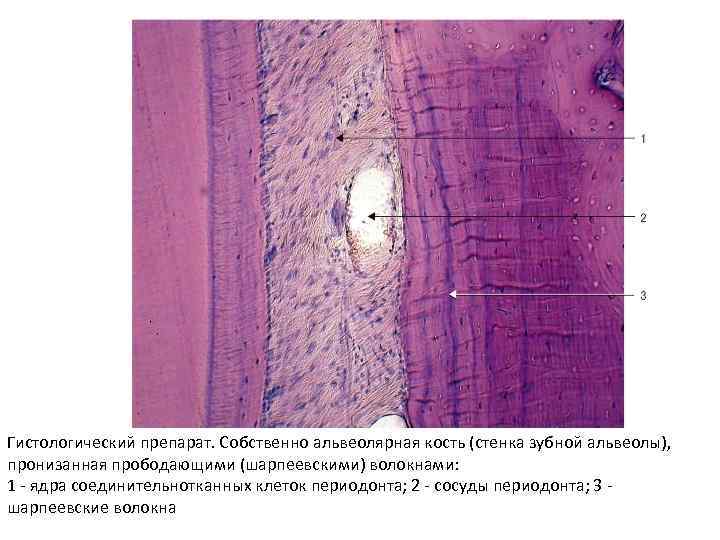 Гистологический препарат. Собственно альвеолярная кость (стенка зубной альвеолы), пронизанная прободающими (шарпеевскими) волокнами: 1 - ядра соединительнотканных клеток периодонта; 2 - сосуды периодонта; 3 - шарпеевские волокна
Гистологический препарат. Собственно альвеолярная кость (стенка зубной альвеолы), пронизанная прободающими (шарпеевскими) волокнами: 1 - ядра соединительнотканных клеток периодонта; 2 - сосуды периодонта; 3 - шарпеевские волокна
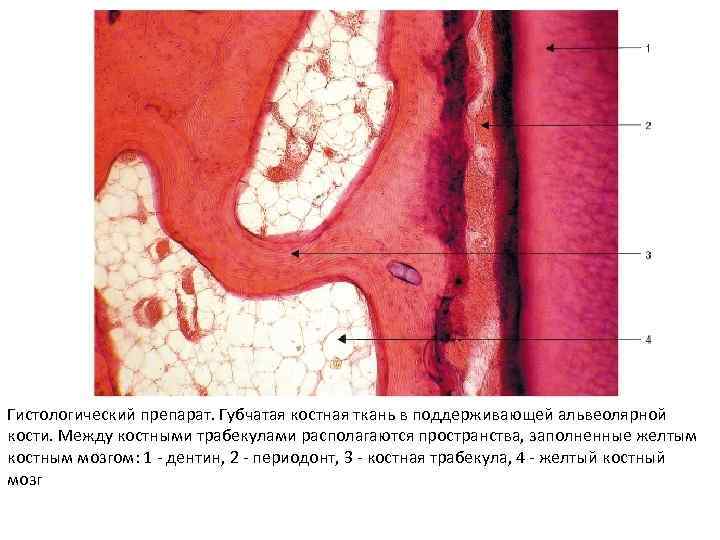 Гистологический препарат. Губчатая костная ткань в поддерживающей альвеолярной кости. Между костными трабекулами располагаются пространства, заполненные желтым костным мозгом: 1 - дентин, 2 - периодонт, 3 - костная трабекула, 4 - желтый костный мозг
Гистологический препарат. Губчатая костная ткань в поддерживающей альвеолярной кости. Между костными трабекулами располагаются пространства, заполненные желтым костным мозгом: 1 - дентин, 2 - периодонт, 3 - костная трабекула, 4 - желтый костный мозг
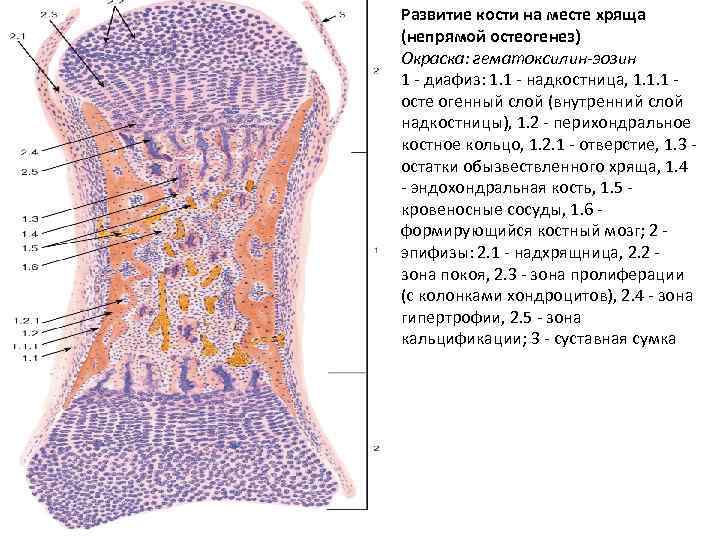 Развитие кости на месте хряща (непрямой остеогенез) Окраска: гематоксилин-эозин 1 - диафиз: 1. 1 - надкостница, 1. 1. 1 - осте огенный слой (внутренний слой надкостницы), 1. 2 - перихондральное костное кольцо, 1. 2. 1 - отверстие, 1. 3 - остатки обызвествленного хряща, 1. 4 - эндохондральная кость, 1. 5 - кровеносные сосуды, 1. 6 - формирующийся костный мозг; 2 - эпифизы: 2. 1 - надхрящница, 2. 2 - зона покоя, 2. 3 - зона пролиферации (с колонками хондроцитов), 2. 4 - зона гипертрофии, 2. 5 - зона кальцификации; 3 - суставная сумка
Развитие кости на месте хряща (непрямой остеогенез) Окраска: гематоксилин-эозин 1 - диафиз: 1. 1 - надкостница, 1. 1. 1 - осте огенный слой (внутренний слой надкостницы), 1. 2 - перихондральное костное кольцо, 1. 2. 1 - отверстие, 1. 3 - остатки обызвествленного хряща, 1. 4 - эндохондральная кость, 1. 5 - кровеносные сосуды, 1. 6 - формирующийся костный мозг; 2 - эпифизы: 2. 1 - надхрящница, 2. 2 - зона покоя, 2. 3 - зона пролиферации (с колонками хондроцитов), 2. 4 - зона гипертрофии, 2. 5 - зона кальцификации; 3 - суставная сумка


