Коронарная ангиография.ppt
- Количество слайдов: 53
 Коронарная ангиография инвазивное диагностическое исследование, проводимое для изучения коронарных артерий, выявления патологических изменений, качественной и количественной характеристики поражённых сегментов, оценки коронарного кровотока и определения метода лечения. Выполнила: Тереничева Мария Алексеевна Первый МГМУ им. И. М. Сеченова
Коронарная ангиография инвазивное диагностическое исследование, проводимое для изучения коронарных артерий, выявления патологических изменений, качественной и количественной характеристики поражённых сегментов, оценки коронарного кровотока и определения метода лечения. Выполнила: Тереничева Мария Алексеевна Первый МГМУ им. И. М. Сеченова
 История метода 1895 г. , открытие В. К. Рентгеном “X-лучей”. 1896 г. В. М. Бехтерев предсказал открытие ангиографии: “Раз стало известно, что некоторые растворы не пропускают лучи Рентгена, то сосуды мозга могут быть заполнены ими и сфотографированы “in situ”. 1923 г. , Berberich и Hirsch сделали первую в истории прижизненную ангиограмму артерий и вен руки. 1924 г. , Brooks, впервые выполнил ангиограмму артерий нижней конечности 1929 г. , Renaldo dos Santos и коллеги провели первую прижизненную брюшную аортографию
История метода 1895 г. , открытие В. К. Рентгеном “X-лучей”. 1896 г. В. М. Бехтерев предсказал открытие ангиографии: “Раз стало известно, что некоторые растворы не пропускают лучи Рентгена, то сосуды мозга могут быть заполнены ими и сфотографированы “in situ”. 1923 г. , Berberich и Hirsch сделали первую в истории прижизненную ангиограмму артерий и вен руки. 1924 г. , Brooks, впервые выполнил ангиограмму артерий нижней конечности 1929 г. , Renaldo dos Santos и коллеги провели первую прижизненную брюшную аортографию
 В 1929 году 25 -летний Werner Forssmann, после ряда опытов с введением катетера в правые отделы сердца на трупном материале, Ф. решил доказать безопасность этого метода в клинической практике. Он самостоятельно осуществил на себе катетеризацию сердца в присутствии только медицинской сестры. Всего Форсманн провел 9 катетеризаций, две из которых с использованием контраста Опубликована статья «Зондирование правых отделов сердца» Получил Нобелевскую премию в 1952 г
В 1929 году 25 -летний Werner Forssmann, после ряда опытов с введением катетера в правые отделы сердца на трупном материале, Ф. решил доказать безопасность этого метода в клинической практике. Он самостоятельно осуществил на себе катетеризацию сердца в присутствии только медицинской сестры. Всего Форсманн провел 9 катетеризаций, две из которых с использованием контраста Опубликована статья «Зондирование правых отделов сердца» Получил Нобелевскую премию в 1952 г
 Andre Cournard 1940 год, врачи Andre Cournard и Dickinson Richards ( Нью-Йорк) изучили параметры гемодинамики при катетеризации у пациентов с ревматическими пороками сердца. Andre Cournard и Dickinson Richards «подняли» метод катетеризации сердца на эталонный уровень в изучении показателей гемодинамики и положили начало переводу данного метода из научных интересов в плоскость клинической практики. Нобелевская премия в 1952 совместно с В. Форсманом D. Richards
Andre Cournard 1940 год, врачи Andre Cournard и Dickinson Richards ( Нью-Йорк) изучили параметры гемодинамики при катетеризации у пациентов с ревматическими пороками сердца. Andre Cournard и Dickinson Richards «подняли» метод катетеризации сердца на эталонный уровень в изучении показателей гемодинамики и положили начало переводу данного метода из научных интересов в плоскость клинической практики. Нобелевская премия в 1952 совместно с В. Форсманом D. Richards
 1953 г. S. I. Sheldinger разработал революционный малотравматичный метод катетеризации как правых, так и левых отделов сердца 1958 г. Mason Sones разработал и впервые выполнил селективную катетеризацию и исследование коронарных артерий Sven Ivar Seldinger Mason Sones
1953 г. S. I. Sheldinger разработал революционный малотравматичный метод катетеризации как правых, так и левых отделов сердца 1958 г. Mason Sones разработал и впервые выполнил селективную катетеризацию и исследование коронарных артерий Sven Ivar Seldinger Mason Sones
 1977 г A. Gruentzig , немецкий терапевт, произвел 1 -ю ТБКА в университетской клинике Цюриха
1977 г A. Gruentzig , немецкий терапевт, произвел 1 -ю ТБКА в университетской клинике Цюриха
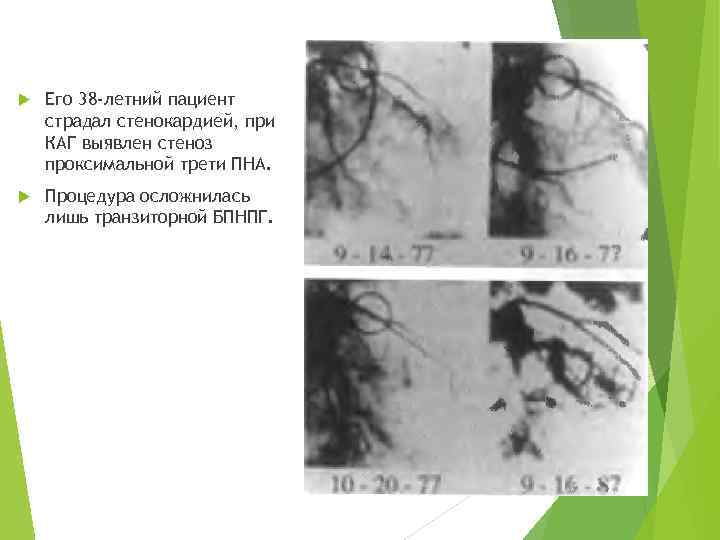 Его 38 -летний пациент страдал стенокардией, при КАГ выявлен стеноз проксимальной трети ПНА. Процедура осложнилась лишь транзиторной БПНПГ.
Его 38 -летний пациент страдал стенокардией, при КАГ выявлен стеноз проксимальной трети ПНА. Процедура осложнилась лишь транзиторной БПНПГ.
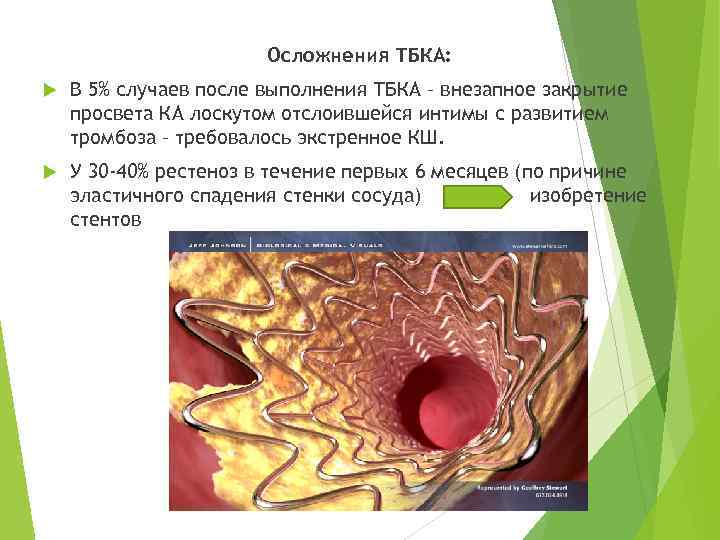 Осложнения ТБКА: В 5% случаев после выполнения ТБКА – внезапное закрытие просвета КА лоскутом отслоившейся интимы с развитием тромбоза – требовалось экстренное КШ. У 30 -40% рестеноз в течение первых 6 месяцев (по причине эластичного спадения стенки сосуда) изобретение стентов
Осложнения ТБКА: В 5% случаев после выполнения ТБКА – внезапное закрытие просвета КА лоскутом отслоившейся интимы с развитием тромбоза – требовалось экстренное КШ. У 30 -40% рестеноз в течение первых 6 месяцев (по причине эластичного спадения стенки сосуда) изобретение стентов
 Первое стентирование было выполнено параллельно J. Puel, Тулуза(Франция) и U. Sigwart, Лозанна(Швейцария) В обоих случаях был использован самораскрывающийся стент Wallstent После введения в практику стентов риск развития острой окклюзии снижен до <1%, снижение частоты рестеноза на 30 -40%(по данным исследований BENESTENT и STRESS)
Первое стентирование было выполнено параллельно J. Puel, Тулуза(Франция) и U. Sigwart, Лозанна(Швейцария) В обоих случаях был использован самораскрывающийся стент Wallstent После введения в практику стентов риск развития острой окклюзии снижен до <1%, снижение частоты рестеноза на 30 -40%(по данным исследований BENESTENT и STRESS)
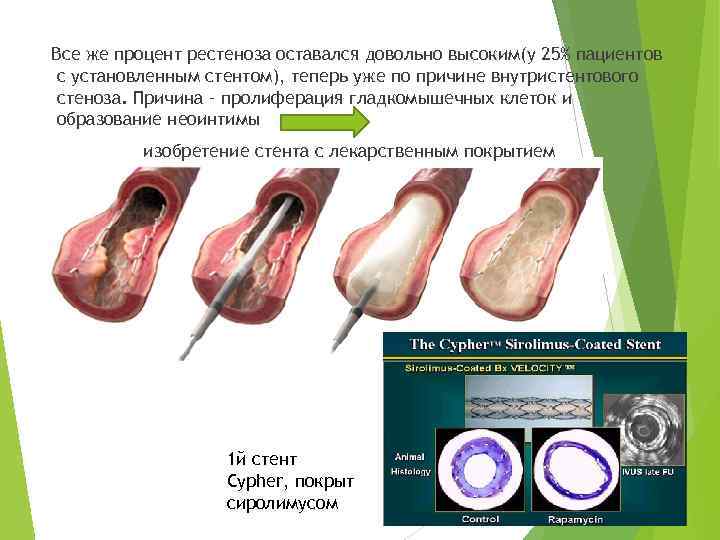 Все же процент рестеноза оставался довольно высоким(у 25% пациентов с установленным стентом), теперь уже по причине внутристентового стеноза. Причина – пролиферация гладкомышечных клеток и образование неоинтимы изобретение стента с лекарственным покрытием 1 й стент Cypher, покрыт сиролимусом
Все же процент рестеноза оставался довольно высоким(у 25% пациентов с установленным стентом), теперь уже по причине внутристентового стеноза. Причина – пролиферация гладкомышечных клеток и образование неоинтимы изобретение стента с лекарственным покрытием 1 й стент Cypher, покрыт сиролимусом
 Несмотря на быстрое развитие неинвазивных методов, ангиография КА остается «золотым стандартом» в диагностике ИБС. Это единственный метод, позволяющий определить точное анатомическое строение коронарного русла, степень поражения артерий, развитие коллатерального кровотока. Только на основании результатов КАГ можно выбрать наиболее эффективный и безопасный метод лечения.
Несмотря на быстрое развитие неинвазивных методов, ангиография КА остается «золотым стандартом» в диагностике ИБС. Это единственный метод, позволяющий определить точное анатомическое строение коронарного русла, степень поражения артерий, развитие коллатерального кровотока. Только на основании результатов КАГ можно выбрать наиболее эффективный и безопасный метод лечения.
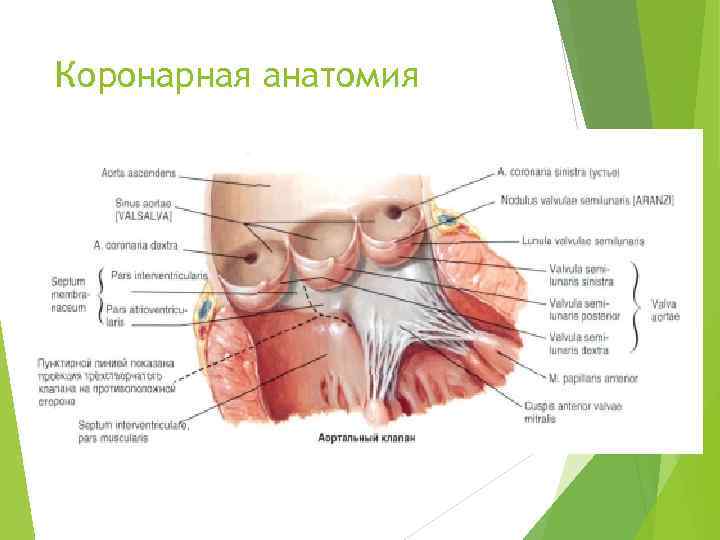 Коронарная анатомия
Коронарная анатомия
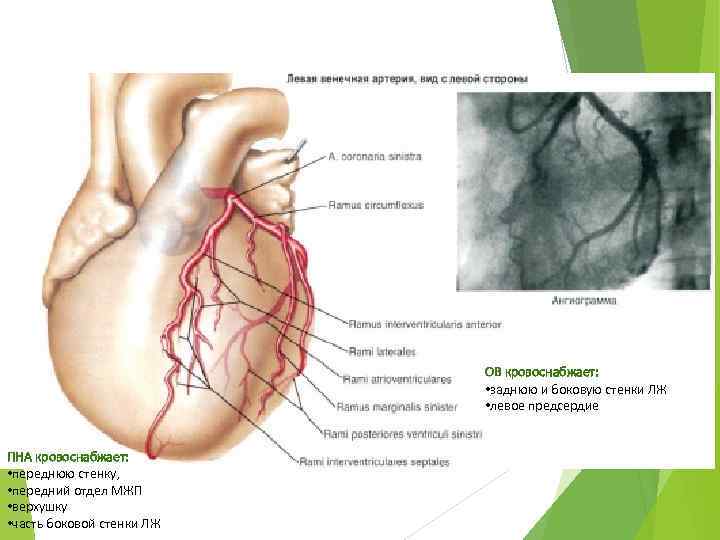 ОВ кровоснабжает: • заднюю и боковую стенки ЛЖ • левое предсердие ПНА кровоснабжает: • переднюю стенку, • передний отдел МЖП • верхушку • часть боковой стенки ЛЖ
ОВ кровоснабжает: • заднюю и боковую стенки ЛЖ • левое предсердие ПНА кровоснабжает: • переднюю стенку, • передний отдел МЖП • верхушку • часть боковой стенки ЛЖ
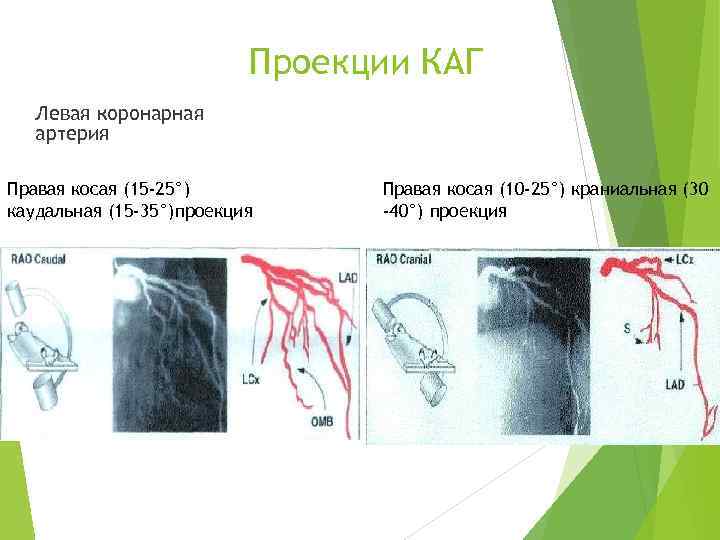 Проекции КАГ Левая коронарная артерия Правая косая (15 -25°) каудальная (15 -35°)проекция Правая косая (10 -25°) краниальная (30 -40°) проекция
Проекции КАГ Левая коронарная артерия Правая косая (15 -25°) каудальная (15 -35°)проекция Правая косая (10 -25°) краниальная (30 -40°) проекция
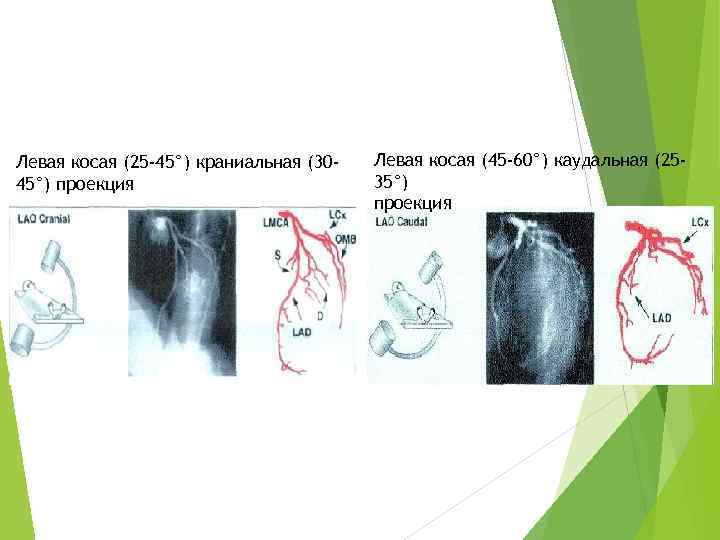 Левая косая (25 -45°) краниальная (3045°) проекция Левая косая (45 -60°) каудальная (2535°) проекция
Левая косая (25 -45°) краниальная (3045°) проекция Левая косая (45 -60°) каудальная (2535°) проекция
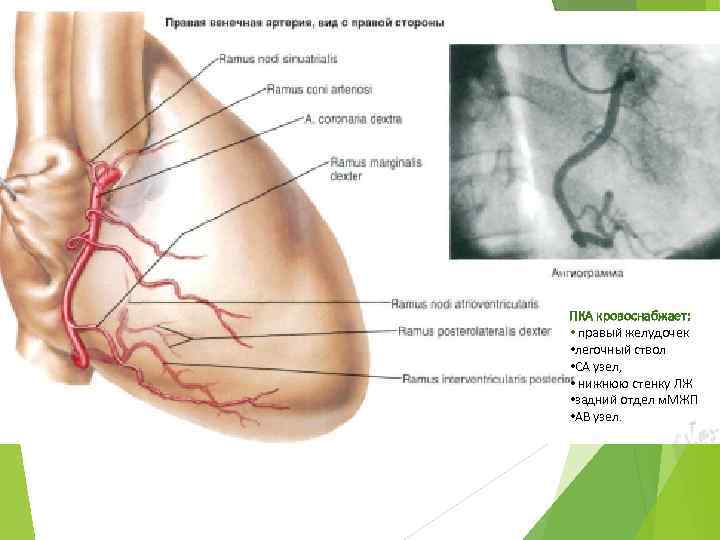 ПКА кровоснабжает: • правый желудочек • легочный ствол • СА узел, • нижнюю стенку ЛЖ • задний отдел м. МЖП • АВ узел.
ПКА кровоснабжает: • правый желудочек • легочный ствол • СА узел, • нижнюю стенку ЛЖ • задний отдел м. МЖП • АВ узел.
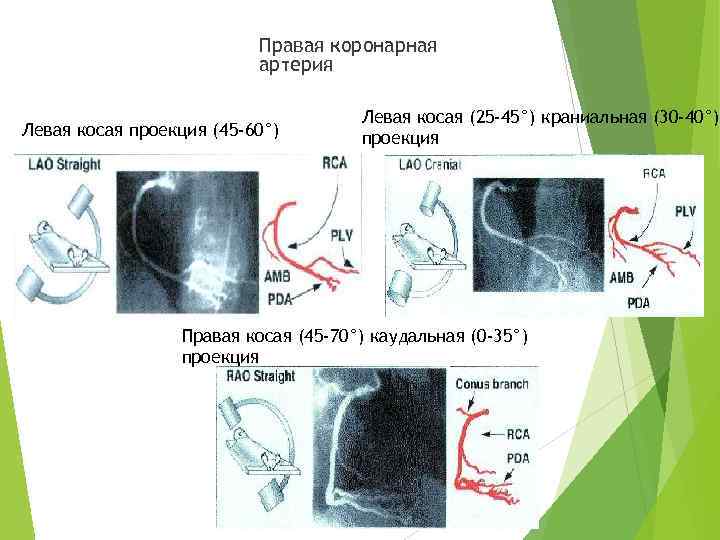 Правая коронарная артерия Левая косая проекция (45 -60°) Левая косая (25 -45°) краниальная (30 -40°) проекция Правая косая (45 -70°) каудальная (0 -35°) проекция
Правая коронарная артерия Левая косая проекция (45 -60°) Левая косая (25 -45°) краниальная (30 -40°) проекция Правая косая (45 -70°) каудальная (0 -35°) проекция
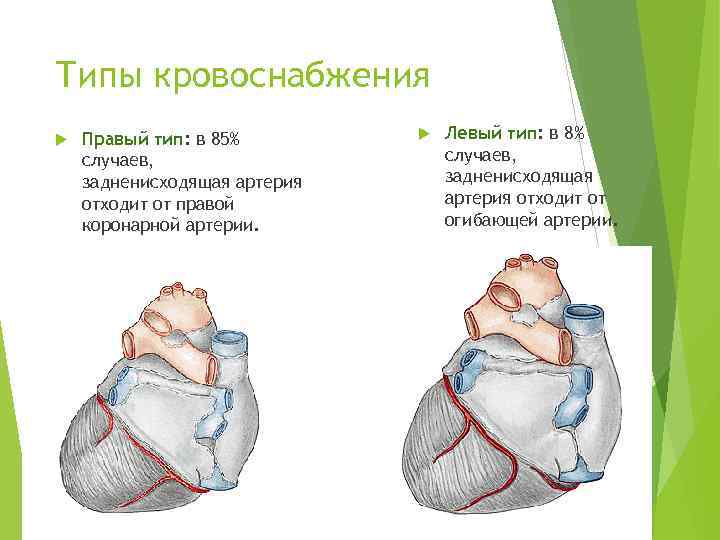 Типы кровоснабжения Правый тип: в 85% случаев, задненисходящая артерия отходит от правой коронарной артерии. Левый тип: в 8% случаев, задненисходящая артерия отходит от огибающей артерии.
Типы кровоснабжения Правый тип: в 85% случаев, задненисходящая артерия отходит от правой коронарной артерии. Левый тип: в 8% случаев, задненисходящая артерия отходит от огибающей артерии.
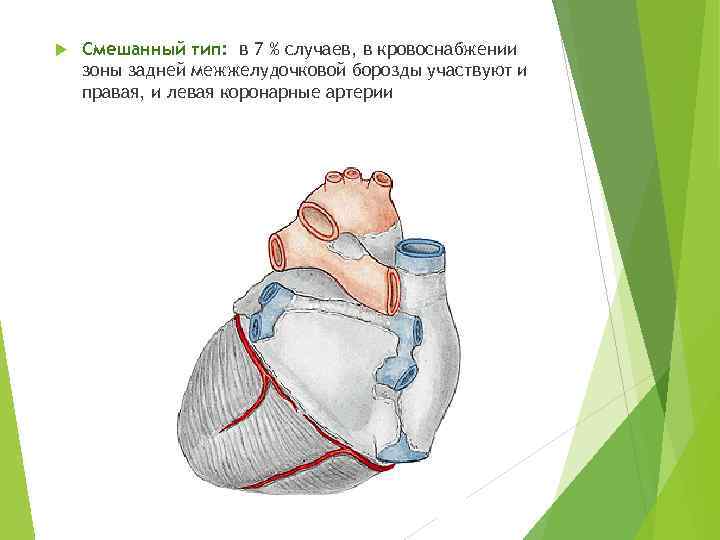 Смешанный тип: в 7 % случаев, в кровоснабжении зоны задней межжелудочковой борозды участвуют и правая, и левая коронарные артерии
Смешанный тип: в 7 % случаев, в кровоснабжении зоны задней межжелудочковой борозды участвуют и правая, и левая коронарные артерии
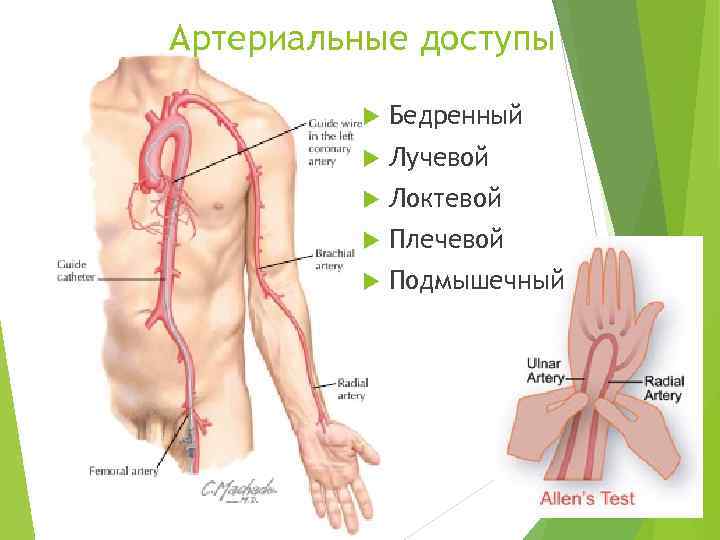 Артериальные доступы Бедренный Лучевой Локтевой Плечевой Подмышечный
Артериальные доступы Бедренный Лучевой Локтевой Плечевой Подмышечный
 По срокам выполнения КАГ условно делится на: плановую неотложную экстренную
По срокам выполнения КАГ условно делится на: плановую неотложную экстренную
 Плановая КАГ. Показания: 1. Объективные признаки ишемии миокарда: преходящие изменения ишемического характера, зарегистрированные на ЭКГ покоя или по данным суточного мониторирования ЭКГ. положительная проба с физической нагрузкой Приступы стенокардии напряжения II-IV фк или стенокардии покоя. ранняя постинфарктная стенокардия( 3 -28 сут. После ИМ). 2. Наличие в анамнезе опасных желудочковых нарушений ритма с высоким риском клинической смерти. 3. Перед операциями на клапанном аппарате сердца в возрасте > 40 л. 4. Дифференциальная диагностика с некоронарогенными заболеваниями миокарда (в том числе при атипичном болевом синдроме). 5. Социальные показания при минимально выраженных и нечётких признаках ишемии миокарда, при условии, что профессия больного связана с риском для жизни других людей (лётчики, водители), боевыми дежурствами и др. 6. После трансплантации сердца - ежегодное проведение КАГ, часто в сочетании с внутрисосудистым УЗИ
Плановая КАГ. Показания: 1. Объективные признаки ишемии миокарда: преходящие изменения ишемического характера, зарегистрированные на ЭКГ покоя или по данным суточного мониторирования ЭКГ. положительная проба с физической нагрузкой Приступы стенокардии напряжения II-IV фк или стенокардии покоя. ранняя постинфарктная стенокардия( 3 -28 сут. После ИМ). 2. Наличие в анамнезе опасных желудочковых нарушений ритма с высоким риском клинической смерти. 3. Перед операциями на клапанном аппарате сердца в возрасте > 40 л. 4. Дифференциальная диагностика с некоронарогенными заболеваниями миокарда (в том числе при атипичном болевом синдроме). 5. Социальные показания при минимально выраженных и нечётких признаках ишемии миокарда, при условии, что профессия больного связана с риском для жизни других людей (лётчики, водители), боевыми дежурствами и др. 6. После трансплантации сердца - ежегодное проведение КАГ, часто в сочетании с внутрисосудистым УЗИ
 Неотложная КАГ(в течение 6 -12 ч ) 1. при ухудшении состояния больного, находящегося на лечении в стационаре: прогрессирование стенокардии напряжения присоединение приступов стенокардии покоя отсутствие эффекта от максимальной антиангинальной терапии. 2. при ухудшении состояния больного после проведённой эндоваскулярной операции или аортокоронарного шунтирования: наличие ангинального синдрома отрицательная динамика на ЭКГ повышение уровня кардиоспецифических ферментов и др.
Неотложная КАГ(в течение 6 -12 ч ) 1. при ухудшении состояния больного, находящегося на лечении в стационаре: прогрессирование стенокардии напряжения присоединение приступов стенокардии покоя отсутствие эффекта от максимальной антиангинальной терапии. 2. при ухудшении состояния больного после проведённой эндоваскулярной операции или аортокоронарного шунтирования: наличие ангинального синдрома отрицательная динамика на ЭКГ повышение уровня кардиоспецифических ферментов и др.
 Экстренная КАГ(в течение 6 ч). Острый коронарный синдром ОИМ с подъёмом сегмента ST ОИМ без подъёма сегмента ST ОИМ, диагностируемый по уровню ферментов ОИМ, диагностируемый по уровню биомаркёров ОИМ, диагностируемый по поздним изменениям ЭКГ нестабильную стенокардию высокого и умеренного риска, при рецидивирующем болевом синдроме, рефрактерном к адекватной терапии.
Экстренная КАГ(в течение 6 ч). Острый коронарный синдром ОИМ с подъёмом сегмента ST ОИМ без подъёма сегмента ST ОИМ, диагностируемый по уровню ферментов ОИМ, диагностируемый по уровню биомаркёров ОИМ, диагностируемый по поздним изменениям ЭКГ нестабильную стенокардию высокого и умеренного риска, при рецидивирующем болевом синдроме, рефрактерном к адекватной терапии.
 Абсолютные противопоказания Жизнеугрожающее кровотечение (невозможность применения антитромботических препаратов) Отказ пациента от КАГ
Абсолютные противопоказания Жизнеугрожающее кровотечение (невозможность применения антитромботических препаратов) Отказ пациента от КАГ
 Относительные противопоказания: ОПН. ХПН (уровень креатинина в плазме крови более 150 ммоль/л). Активное ЖКК, обострение язвенной болезни. Выраженная коагулопатия. Выраженная анемия. Острое нарушение мозгового кровообращения. Выраженное нарушение психического состояния больного. Серьёзные сопутствующие заболевания Обострение тяжёлого некардиологического хронического заболевания Отказ больного от возможного дальнейшего лечения после исследования.
Относительные противопоказания: ОПН. ХПН (уровень креатинина в плазме крови более 150 ммоль/л). Активное ЖКК, обострение язвенной болезни. Выраженная коагулопатия. Выраженная анемия. Острое нарушение мозгового кровообращения. Выраженное нарушение психического состояния больного. Серьёзные сопутствующие заболевания Обострение тяжёлого некардиологического хронического заболевания Отказ больного от возможного дальнейшего лечения после исследования.
 Документированный анафилактический шок на контрастное вещество в анамнезе. Выраженное поражение периферических артерий, ограничивающее а. доступ. Декомпенсированная сердечная недостаточность или острый отёк лёгких. Злокачественная артериальная гипертония, плохо поддающаяся медикаментозному лечению. Интоксикация сердечными гликозидами. Выраженное нарушение электролитного обмена. Лихорадка неизвестной этиологии и острые инфекционные заболевания. Бактериальный эндокардит. Поливалентная аллергия, аллергическая реакция на контрастное вещество
Документированный анафилактический шок на контрастное вещество в анамнезе. Выраженное поражение периферических артерий, ограничивающее а. доступ. Декомпенсированная сердечная недостаточность или острый отёк лёгких. Злокачественная артериальная гипертония, плохо поддающаяся медикаментозному лечению. Интоксикация сердечными гликозидами. Выраженное нарушение электролитного обмена. Лихорадка неизвестной этиологии и острые инфекционные заболевания. Бактериальный эндокардит. Поливалентная аллергия, аллергическая реакция на контрастное вещество
 Подготовка пациента Сбор анамнеза; Выполнение обследований: общий, б/х анализы крови, коагулограмма, анализ крови на ВИЧ, гепатиты В, С, сифилис ЭКГ(до и после процедуры); Пациент должен находится на двойной антиагрегантной терапии Исключить прием некоторых ЛС за 48 ч до КАГ(варфарин при МНО > 2, метформин) Исключение приема пищи за 6 часов до исследования; Побрить место пункции с двух сторон (по ситуации) Непосредственно перед процедурой: Обеспечить внутривенный доступ; Провести премедикацию (седативные, антигистаминные препараты); После проведения процедуры : Употребить не менее 1 литра жидкости.
Подготовка пациента Сбор анамнеза; Выполнение обследований: общий, б/х анализы крови, коагулограмма, анализ крови на ВИЧ, гепатиты В, С, сифилис ЭКГ(до и после процедуры); Пациент должен находится на двойной антиагрегантной терапии Исключить прием некоторых ЛС за 48 ч до КАГ(варфарин при МНО > 2, метформин) Исключение приема пищи за 6 часов до исследования; Побрить место пункции с двух сторон (по ситуации) Непосредственно перед процедурой: Обеспечить внутривенный доступ; Провести премедикацию (седативные, антигистаминные препараты); После проведения процедуры : Употребить не менее 1 литра жидкости.
 Осложнения КАГ Тошнота/рвота Аритмия (Одно из наиболее серьезных осложнений коронароангиографии — фибрилляция желудочков, чаще всего возникает при катетеризации ПКА. Основными причинами ФЖ являются заклинивание катетера в устье ПКА, селективное контрастирование ветви синусового узла, избыточное количество контраста на одну инъекцию, большая скорость и продолжительность его введения). местные осложнения (кровотечения, гематомы, тромботические окклюзии, псевдоаневризмы артерии, артериовенозные соустья, диссекции и спазмы сосудов). контраст-индуцированная нефропатия аллергическая реакция на КВ(кожный зуд/крапивница/анафилактический шок) инфаркт миокарда (ИМ типа 4 а и 4 в) Очень редкие осложнения: Отек легких острое или преходящее нарушение мозгового кровообращения повреждение стенки сердца лактоацидоз микроэмболия инфекционные осложнения.
Осложнения КАГ Тошнота/рвота Аритмия (Одно из наиболее серьезных осложнений коронароангиографии — фибрилляция желудочков, чаще всего возникает при катетеризации ПКА. Основными причинами ФЖ являются заклинивание катетера в устье ПКА, селективное контрастирование ветви синусового узла, избыточное количество контраста на одну инъекцию, большая скорость и продолжительность его введения). местные осложнения (кровотечения, гематомы, тромботические окклюзии, псевдоаневризмы артерии, артериовенозные соустья, диссекции и спазмы сосудов). контраст-индуцированная нефропатия аллергическая реакция на КВ(кожный зуд/крапивница/анафилактический шок) инфаркт миокарда (ИМ типа 4 а и 4 в) Очень редкие осложнения: Отек легких острое или преходящее нарушение мозгового кровообращения повреждение стенки сердца лактоацидоз микроэмболия инфекционные осложнения.
 Контраст-индуцированная нефропатия является острым повреждением почек вследствие почечной токсичности контрастного вещества (КВ), содержащего йод. Частота КИН колеблется от 1 до 20%, с увеличением ее после проведения экстренной КАГ Классическое определение КИН это относительное (>25%) или абсолютное (44 мкмоль/л) увеличение сывороточного креатинина по сравнению с исходным значением в течение 3 х дней после вмешательства. Общеизвестно, что КИН является третьей по частоте причиной развития острой почечной недостаточности в стационаре и развивается примерно у 15% пациентов, подвергаемых эндоваскулярным вмешательствам. В группах высокого риска частота развития КИН после проведения рентгенохирургических операций достигает 50%, а необходимость использования гемодиализа – 15%. Нормы креатинина сыворотки крови: Мужчины 62 -132 мкмоль/л (0, 7 -1, 4 мг/дл) Женщины 44 -97 мкмоль/л (0, 5 -1, 1 мг/дл)
Контраст-индуцированная нефропатия является острым повреждением почек вследствие почечной токсичности контрастного вещества (КВ), содержащего йод. Частота КИН колеблется от 1 до 20%, с увеличением ее после проведения экстренной КАГ Классическое определение КИН это относительное (>25%) или абсолютное (44 мкмоль/л) увеличение сывороточного креатинина по сравнению с исходным значением в течение 3 х дней после вмешательства. Общеизвестно, что КИН является третьей по частоте причиной развития острой почечной недостаточности в стационаре и развивается примерно у 15% пациентов, подвергаемых эндоваскулярным вмешательствам. В группах высокого риска частота развития КИН после проведения рентгенохирургических операций достигает 50%, а необходимость использования гемодиализа – 15%. Нормы креатинина сыворотки крови: Мужчины 62 -132 мкмоль/л (0, 7 -1, 4 мг/дл) Женщины 44 -97 мкмоль/л (0, 5 -1, 1 мг/дл)
 Оценка риска КИН Расчет риска развития КИН по Mehran et al • риск 1 -й категории (≤ 5 баллов) — 7, 5%риск КИН и 0, 04% риск диализа; • 2 -й — (6 -10 баллов) — 14 и 0, 12% соответственно; • 3 -й — (11 -16 баллов) — 26, 1 и 1, 09%; • 4 -й — (≥ 16 баллов) — 57, 3 и 12, 6%. Наиболее важные факторы риска развития КИН, связанные с пациентом: исходная почечная недостаточность, СД, возраст, гиповолемия, гипотензия, низкий сердечный выброс, сердечная недостаточность, пересадка почки в анамнезе, гипоальбуминемия (< 35 г/л) и прием нефротоксичных лекарств. Факторы, связанные с вмешательством: высокая осмолярность КВ, большой объем введенного КВ (Макс. объем КВ в мл = вес (в кг) х 5 при нормальной поч. Функции) и повторные рентгенохирургические операции в течение 72 часов.
Оценка риска КИН Расчет риска развития КИН по Mehran et al • риск 1 -й категории (≤ 5 баллов) — 7, 5%риск КИН и 0, 04% риск диализа; • 2 -й — (6 -10 баллов) — 14 и 0, 12% соответственно; • 3 -й — (11 -16 баллов) — 26, 1 и 1, 09%; • 4 -й — (≥ 16 баллов) — 57, 3 и 12, 6%. Наиболее важные факторы риска развития КИН, связанные с пациентом: исходная почечная недостаточность, СД, возраст, гиповолемия, гипотензия, низкий сердечный выброс, сердечная недостаточность, пересадка почки в анамнезе, гипоальбуминемия (< 35 г/л) и прием нефротоксичных лекарств. Факторы, связанные с вмешательством: высокая осмолярность КВ, большой объем введенного КВ (Макс. объем КВ в мл = вес (в кг) х 5 при нормальной поч. Функции) и повторные рентгенохирургические операции в течение 72 часов.
 Механизмы развития КИН. Индуцированное КВ изменение почечной микрососудистой гемодинамики: вазоконстрикция, приводящая к снижению почечного кровотока и СКФ. Длительная вазоконстрикция афферентных артериол со снижением фильтрационного давления в клубочках неизбежно сопровождается последующей ишемией мозгового вещества. Также играют роль стимуляция РАС и повышение гидростатического давления в канальцах, вызывающее ухудшение интраренальной микроциркуляции. Прямое токсическое действие КВ на эпителий клеток канальцев. Токсичное действие активных форм кислорода, высвобождающихся при реперфузии Токсичность вследствие воспалительного процесса. Токсичность из-за тубулярной обструкции.
Механизмы развития КИН. Индуцированное КВ изменение почечной микрососудистой гемодинамики: вазоконстрикция, приводящая к снижению почечного кровотока и СКФ. Длительная вазоконстрикция афферентных артериол со снижением фильтрационного давления в клубочках неизбежно сопровождается последующей ишемией мозгового вещества. Также играют роль стимуляция РАС и повышение гидростатического давления в канальцах, вызывающее ухудшение интраренальной микроциркуляции. Прямое токсическое действие КВ на эпителий клеток канальцев. Токсичное действие активных форм кислорода, высвобождающихся при реперфузии Токсичность вследствие воспалительного процесса. Токсичность из-за тубулярной обструкции.
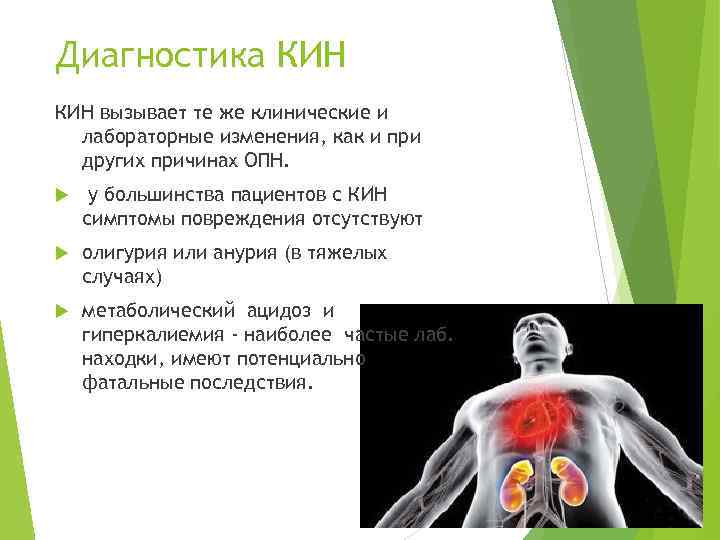 Диагностика КИН вызывает те же клинические и лабораторные изменения, как и при других причинах ОПН. у большинства пациентов с КИН симптомы повреждения отсутствуют олигурия или анурия (в тяжелых случаях) метаболический ацидоз и гиперкалиемия - наиболее частые лаб. находки, имеют потенциально фатальные последствия.
Диагностика КИН вызывает те же клинические и лабораторные изменения, как и при других причинах ОПН. у большинства пациентов с КИН симптомы повреждения отсутствуют олигурия или анурия (в тяжелых случаях) метаболический ацидоз и гиперкалиемия - наиболее частые лаб. находки, имеют потенциально фатальные последствия.
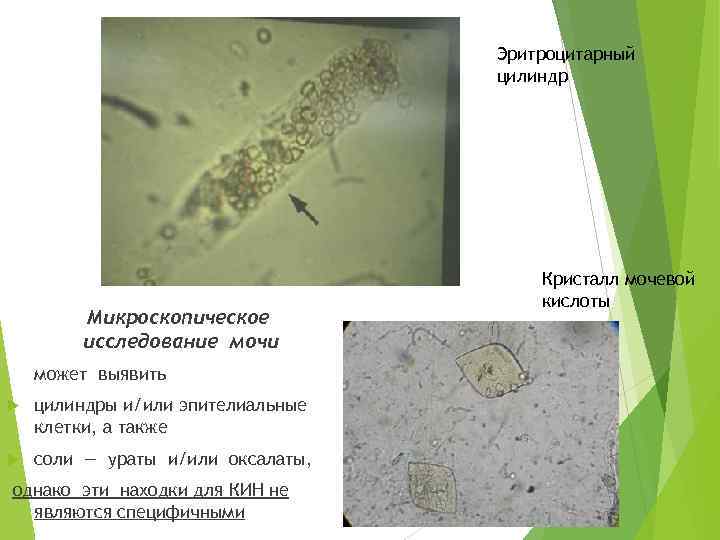 Эритроцитарный цилиндр Микроскопическое исследование мочи может выявить цилиндры и/или эпителиальные клетки, а также соли — ураты и/или оксалаты, однако эти находки для КИН не являются специфичными Кристалл мочевой кислоты
Эритроцитарный цилиндр Микроскопическое исследование мочи может выявить цилиндры и/или эпителиальные клетки, а также соли — ураты и/или оксалаты, однако эти находки для КИН не являются специфичными Кристалл мочевой кислоты
 Мониторинг сывороточного креатинина - основной диагностический критерий КИН. - относительное (>25%) или абсолютное (44 мкмоль/л) увеличение сывороточного креатинина (СК) по сравнению с исходным значением в течение 3 х дней после вмешательства. Наступает через 24 -48 часов, пик подъема наблюдается через 3 – 5 дней после введения КВ при отсутствии «альтернативных причин» для повышения уровня креатинина. Возращение креатинина к базовому уровню на 10— 15 е сутки. Биомаркеры тубулярного повреждения: - n-ацетил-β-глюкозамин (p. NGAL) значительный прирост при КИН через 2 ч после КАГ - плазменный цистатин С (p. Cys. C) через 8 ч после КАГ
Мониторинг сывороточного креатинина - основной диагностический критерий КИН. - относительное (>25%) или абсолютное (44 мкмоль/л) увеличение сывороточного креатинина (СК) по сравнению с исходным значением в течение 3 х дней после вмешательства. Наступает через 24 -48 часов, пик подъема наблюдается через 3 – 5 дней после введения КВ при отсутствии «альтернативных причин» для повышения уровня креатинина. Возращение креатинина к базовому уровню на 10— 15 е сутки. Биомаркеры тубулярного повреждения: - n-ацетил-β-глюкозамин (p. NGAL) значительный прирост при КИН через 2 ч после КАГ - плазменный цистатин С (p. Cys. C) через 8 ч после КАГ
 . Гидратация - самый доказанный способ профилактики КИН. изотонический физиологический раствор (0, 9% Na. Cl). бикарбонат натрия (Na. HCO 2 1, 4% или Na. HCO 3 154 до 166 мг-экв/л) уменьшает выработку свободных радикалов, снижает кислотность и проявления окислительного стресса на уровне собирательных трубочек. не существует специфического лечения профилактика и симптоматическое лечение КИН метаанализ Kunadian et al. показал преимущество использования бикарбоната натрия. Гидратация выполняется с помощью катетеризации периферической артерии, со скоростью инфузии 1 мл/кг/ч в течение 12 часов до и после КАГ.
. Гидратация - самый доказанный способ профилактики КИН. изотонический физиологический раствор (0, 9% Na. Cl). бикарбонат натрия (Na. HCO 2 1, 4% или Na. HCO 3 154 до 166 мг-экв/л) уменьшает выработку свободных радикалов, снижает кислотность и проявления окислительного стресса на уровне собирательных трубочек. не существует специфического лечения профилактика и симптоматическое лечение КИН метаанализ Kunadian et al. показал преимущество использования бикарбоната натрия. Гидратация выполняется с помощью катетеризации периферической артерии, со скоростью инфузии 1 мл/кг/ч в течение 12 часов до и после КАГ.
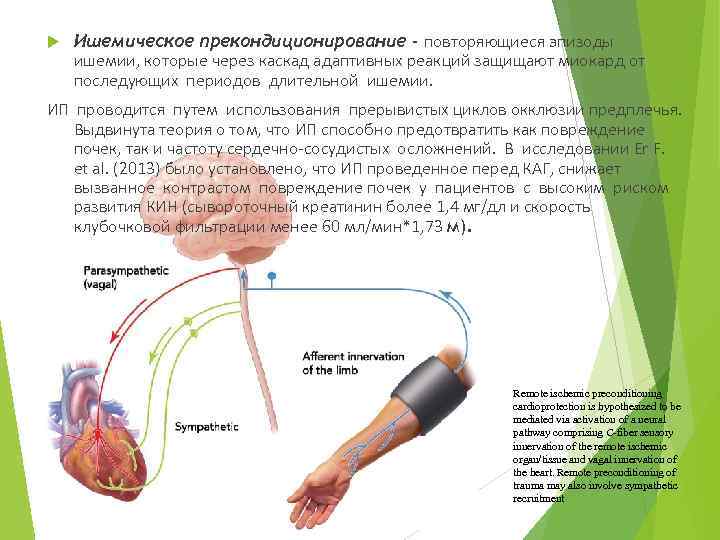 Ишемическое прекондиционирование - повторяющиеся эпизоды ишемии, которые через каскад адаптивных реакций защищают миокард от последующих периодов длительной ишемии. ИП проводится путем использования прерывистых циклов окклюзии предплечья. Выдвинута теория о том, что ИП способно предотвратить как повреждение почек, так и частоту сердечно-сосудистых осложнений. В исследовании Er F. et al. (2013) было установлено, что ИП проведенное перед КАГ, снижает вызванное контрастом повреждение почек у пациентов с высоким риском развития КИН (сывороточный креатинин более 1, 4 мг/дл и скорость клубочковой фильтрации менее 60 мл/мин*1, 73 м). Remote ischemic preconditioning cardioprotection is hypothesized to be mediated via activation of a neural pathway comprising C-fiber sensory innervation of the remote ischemic organ/tissue and vagal innervation of the heart. Remote preconditioning of trauma may also involve sympathetic recruitment
Ишемическое прекондиционирование - повторяющиеся эпизоды ишемии, которые через каскад адаптивных реакций защищают миокард от последующих периодов длительной ишемии. ИП проводится путем использования прерывистых циклов окклюзии предплечья. Выдвинута теория о том, что ИП способно предотвратить как повреждение почек, так и частоту сердечно-сосудистых осложнений. В исследовании Er F. et al. (2013) было установлено, что ИП проведенное перед КАГ, снижает вызванное контрастом повреждение почек у пациентов с высоким риском развития КИН (сывороточный креатинин более 1, 4 мг/дл и скорость клубочковой фильтрации менее 60 мл/мин*1, 73 м). Remote ischemic preconditioning cardioprotection is hypothesized to be mediated via activation of a neural pathway comprising C-fiber sensory innervation of the remote ischemic organ/tissue and vagal innervation of the heart. Remote preconditioning of trauma may also involve sympathetic recruitment
 Нефропротективные препараты 1. N-ацетилцистеин (НAЦ) предшественник синтеза глутатиона, снижает окислительный стресс, захватывая супероксидные радикалы и увеличивая концентрацию внутриклеточного глутатиона. Кроме того, НАЦ нормализует внутрисосудистую гемодинамику почек, связываясь с оксидом азота и повышая его биоактивность в сосудах. 2. Статины Кроме гиполипидемического действия, статины улучшают функцию эндотелия, уменьшают окислительный стресс и интенсивность воспалительного процесса. В обзоре Zhang et al. сообщается, что терапия статинами продолжительностью более одной недели снижала риск развития КИН (р<0, 05), в то время как более короткие курсы с высокими дозами статинов такого эффекта не показали.
Нефропротективные препараты 1. N-ацетилцистеин (НAЦ) предшественник синтеза глутатиона, снижает окислительный стресс, захватывая супероксидные радикалы и увеличивая концентрацию внутриклеточного глутатиона. Кроме того, НАЦ нормализует внутрисосудистую гемодинамику почек, связываясь с оксидом азота и повышая его биоактивность в сосудах. 2. Статины Кроме гиполипидемического действия, статины улучшают функцию эндотелия, уменьшают окислительный стресс и интенсивность воспалительного процесса. В обзоре Zhang et al. сообщается, что терапия статинами продолжительностью более одной недели снижала риск развития КИН (р<0, 05), в то время как более короткие курсы с высокими дозами статинов такого эффекта не показали.
 Вазоактивные препараты Введение КВ вызывает афферентную артериолярную вазоконстрикцию, что снижает почечный кровоток и СКФ Простагландин Е 1 (PGE 1) известный вазодилататор, который улучшает почечный кровоток. Инфузия в дозе 20 нг/кг/мин PGE 1 благоприятно влияет на уровень СК после КАГ Допамин Низкие или «почечные» дозы дофамина (0, 5 -2, 5 мкг/кг/мин) увеличивают кровоток в почках и СКФ посредством вазодилатации почечных сосудов, улучшения функции канальцев и увеличения СВ. Теофиллин Согласно (Erley et al), назначение теофиллина предотвращает падение СКФ, измеренной по инулину, в течение 4 часов после КАГ, однако другие исследователи защитного эффекта теофиллина на функцию почек не обнаружили.
Вазоактивные препараты Введение КВ вызывает афферентную артериолярную вазоконстрикцию, что снижает почечный кровоток и СКФ Простагландин Е 1 (PGE 1) известный вазодилататор, который улучшает почечный кровоток. Инфузия в дозе 20 нг/кг/мин PGE 1 благоприятно влияет на уровень СК после КАГ Допамин Низкие или «почечные» дозы дофамина (0, 5 -2, 5 мкг/кг/мин) увеличивают кровоток в почках и СКФ посредством вазодилатации почечных сосудов, улучшения функции канальцев и увеличения СВ. Теофиллин Согласно (Erley et al), назначение теофиллина предотвращает падение СКФ, измеренной по инулину, в течение 4 часов после КАГ, однако другие исследователи защитного эффекта теофиллина на функцию почек не обнаружили.
 Антагонисты кальция Было показано, что антагонисты кальция являются антагонистами клубочковой вазоконстрикции у собак и препятствуют увеличению внутриклеточной концентрации кальция в культуре клеток животных. (и. АПФ) . Ангиотензин-II действует на почечный микроваскулярный гомеостаз, вызывая эфферентную артериолярную вазоконстрикцию. Известно, что и. АПФ снижают СКФ, и несколько научных групп исследовали возможности препарата в профилактике КИН. В недавнем обзоре Patel et al. отражены противоречивые кратко- и долгосрочные результаты использования и. АПФ с целью влияния на частоту развития КИН. В то же время долгосрочный прием (≥ 1 месяца) до КАГ и. АПФ или блокаторов рецепторов к ангиотензину у пациентов с хронической болезнью почек (ХБП) на поздних стадиях благотворно влиял на уровень СК, измеренный на следующий день после процедуры.
Антагонисты кальция Было показано, что антагонисты кальция являются антагонистами клубочковой вазоконстрикции у собак и препятствуют увеличению внутриклеточной концентрации кальция в культуре клеток животных. (и. АПФ) . Ангиотензин-II действует на почечный микроваскулярный гомеостаз, вызывая эфферентную артериолярную вазоконстрикцию. Известно, что и. АПФ снижают СКФ, и несколько научных групп исследовали возможности препарата в профилактике КИН. В недавнем обзоре Patel et al. отражены противоречивые кратко- и долгосрочные результаты использования и. АПФ с целью влияния на частоту развития КИН. В то же время долгосрочный прием (≥ 1 месяца) до КАГ и. АПФ или блокаторов рецепторов к ангиотензину у пациентов с хронической болезнью почек (ХБП) на поздних стадиях благотворно влиял на уровень СК, измеренный на следующий день после процедуры.
 Резюме: Использование КВ у пациентов с электролитными нарушениями, в состоянии шока или застойной сердечной недостаточности допускается только по жизненным показаниям (например, при ОИМ). Не следует выполнять рентгенохирургические операции у плановых пациентов до тех пор, пока не будет скорректирован гемодинамический статус и уровень электролитов в сыворотке крови. схема профилактики КИН, предложенная Российским научным обществом интервенционных кардиоангиологов (РНОИК): В/в гидратация 0, 9% раствором Na. Cl за 2 часа до и спустя 24 часа после введения КВ со скоростью 0, 5 мл/кг/час, при сердечной недостаточности – 1 мл/кг/час; дополнительно рекомендовано обильное питье до и после введения контрастного вещества; Стимуляция диуреза лазиксом в/в 0, 5 мг/кг при отрицательном балансе диуреза; Контроль диуреза и уровня креатинина в течение 3 суток после введения КВ; Отмена метформина, НПВС и цитотоксических антибиотиков за 48 часов до вмешательства; У больных со сниженной функцией почек рекомендовано использование низкоили изоосмолярных КВ (кроме йоксаглата и йогек. Риссола); (йодиксанол(Визипак)) Использование катетеров малого калибра и автоматических инжекторов; Ограничение объема вводимого КВ. (Макс. объем КВ в мл = вес (в кг) х 5 Макс. объем КВ в мл = клиренс креатинина (мл/мин) х 5 при поч. Дисфункции Выдержать, по крайней мере, 1 -недельный интервал между двумя исследованиями с КВ.
Резюме: Использование КВ у пациентов с электролитными нарушениями, в состоянии шока или застойной сердечной недостаточности допускается только по жизненным показаниям (например, при ОИМ). Не следует выполнять рентгенохирургические операции у плановых пациентов до тех пор, пока не будет скорректирован гемодинамический статус и уровень электролитов в сыворотке крови. схема профилактики КИН, предложенная Российским научным обществом интервенционных кардиоангиологов (РНОИК): В/в гидратация 0, 9% раствором Na. Cl за 2 часа до и спустя 24 часа после введения КВ со скоростью 0, 5 мл/кг/час, при сердечной недостаточности – 1 мл/кг/час; дополнительно рекомендовано обильное питье до и после введения контрастного вещества; Стимуляция диуреза лазиксом в/в 0, 5 мг/кг при отрицательном балансе диуреза; Контроль диуреза и уровня креатинина в течение 3 суток после введения КВ; Отмена метформина, НПВС и цитотоксических антибиотиков за 48 часов до вмешательства; У больных со сниженной функцией почек рекомендовано использование низкоили изоосмолярных КВ (кроме йоксаглата и йогек. Риссола); (йодиксанол(Визипак)) Использование катетеров малого калибра и автоматических инжекторов; Ограничение объема вводимого КВ. (Макс. объем КВ в мл = вес (в кг) х 5 Макс. объем КВ в мл = клиренс креатинина (мл/мин) х 5 при поч. Дисфункции Выдержать, по крайней мере, 1 -недельный интервал между двумя исследованиями с КВ.
 Острые побочные реакции на введение КВ 1%, тяжелые реакции – 0, 1% КВ не обладают прямым иммунологическим действием, вместе с тем, замечены факты имитации аллергической реакции на их введение. Эти реакции принято называть аллергоидными, не связаны с взаимодействием ангиген-антитело. Повторное введение КВ не приводит неизбежно к повторным реакциям(в отличии от истинной аллергии). Механизм: активация системы комплемента, гистаминолибераторный эффект. современные КВ, как ионные, так и неионные, представляют собой высвобождающие гистамин чужеродные агенты, которые в конечном итоге повышают сосудистую проницаемость.
Острые побочные реакции на введение КВ 1%, тяжелые реакции – 0, 1% КВ не обладают прямым иммунологическим действием, вместе с тем, замечены факты имитации аллергической реакции на их введение. Эти реакции принято называть аллергоидными, не связаны с взаимодействием ангиген-антитело. Повторное введение КВ не приводит неизбежно к повторным реакциям(в отличии от истинной аллергии). Механизм: активация системы комплемента, гистаминолибераторный эффект. современные КВ, как ионные, так и неионные, представляют собой высвобождающие гистамин чужеродные агенты, которые в конечном итоге повышают сосудистую проницаемость.
 Легкие Умеренные Тяжелые • тошнота • легкая рвота • зуд • кожная сыпь • тяжелая рвота • Выраженная кожная сыпь • отек лица и/или гортани • бронхоспазм • вагусные сосудистые реакции • гипотензивный шок • остановка дыхания • остановка сердечной деятельности • судороги
Легкие Умеренные Тяжелые • тошнота • легкая рвота • зуд • кожная сыпь • тяжелая рвота • Выраженная кожная сыпь • отек лица и/или гортани • бронхоспазм • вагусные сосудистые реакции • гипотензивный шок • остановка дыхания • остановка сердечной деятельности • судороги
 Согласно европейским рекомендациям, лишь тяжелые осложнения требуют вызова реанимационной бригады и проведения комплекса реанимационных мероприятий. Лекарственная терапия, направленная на купирование легких и умеренных побочных реакций, должна проводиться лечащим врачом, присутствие которого при данных исследованиях считается обязательным
Согласно европейским рекомендациям, лишь тяжелые осложнения требуют вызова реанимационной бригады и проведения комплекса реанимационных мероприятий. Лекарственная терапия, направленная на купирование легких и умеренных побочных реакций, должна проводиться лечащим врачом, присутствие которого при данных исследованиях считается обязательным
 Факторы риска Внутренние факторы риска: Умеренные и тяжелые острые реакции на КС в анамнезе. Бронхиальная астма в анамнезе. Любые аллергические реакции, потребовавшие медикаментозного лечения в анамнезе. Аллергические реакции на йодсодержащие препараты в анамнезе Из числа больных с медикаментозными осложнениями применении РКС неблагоприятный аллергологический анамнез установлен лишь у 10, 2% больных. Внешние факторы риска: высокая осмолярность, большой объем КВ
Факторы риска Внутренние факторы риска: Умеренные и тяжелые острые реакции на КС в анамнезе. Бронхиальная астма в анамнезе. Любые аллергические реакции, потребовавшие медикаментозного лечения в анамнезе. Аллергические реакции на йодсодержащие препараты в анамнезе Из числа больных с медикаментозными осложнениями применении РКС неблагоприятный аллергологический анамнез установлен лишь у 10, 2% больных. Внешние факторы риска: высокая осмолярность, большой объем КВ
 Правила оказания неотложной помощи при лечении острых реакций на КС
Правила оказания неотложной помощи при лечении острых реакций на КС
 Тошнота/рвота При их выраженности целесообразно применение центральных противорвотных средств – Навобан (Трописетрон) – высокоактивный селективный конкурентный блокатор 5 - HT 3 -серотониновых рецепторов, расположенных в периферических нейронах и в ЦНС. Блокирует рвотный рефлекс и сопровождающее его ощущение тошноты. Оказывает дополнительное прямое воздействие на 5 -HT 3 серотониновые рецепторы в ЦНС, которые опосредуют передачу импульсов по n. vagus на клетку-мишень. Продолжительность действия – 24 ч;
Тошнота/рвота При их выраженности целесообразно применение центральных противорвотных средств – Навобан (Трописетрон) – высокоактивный селективный конкурентный блокатор 5 - HT 3 -серотониновых рецепторов, расположенных в периферических нейронах и в ЦНС. Блокирует рвотный рефлекс и сопровождающее его ощущение тошноты. Оказывает дополнительное прямое воздействие на 5 -HT 3 серотониновые рецепторы в ЦНС, которые опосредуют передачу импульсов по n. vagus на клетку-мишень. Продолжительность действия – 24 ч;
 Крапивница Среди кожных проявлений побочных реакций встречается наиболее часто (намного чаще при использовании высокоосмолярных ионных КВ). Выделению гистамина принадлежит конечная роль в цепи реакции, а осмолярность и ионный состав влияют на его освобождение. Требуется назначение препаратов с антигистаминными свойствами: 1. тавегил – H 1 -гистаминоблокатор, снижает проницаемость сосудов. Предупреждает развитие вазодилатации и сокращения гладких мышц, индуцируемых гистамином. Уменьшает проницаемость капилляров, тормозит экссудацию и формирование отека, уменьшает зуд, проявляет местноанестезирующую активность. 2. адреналин 0, 1 -0, 3 мг в/м. α и β-адреномиметик Ингибирует индуцированное антигенами высвобождение гистамина и лейкотриенов, устраняет спазм бронхиол, предотвращает развитие отека их слизистой.
Крапивница Среди кожных проявлений побочных реакций встречается наиболее часто (намного чаще при использовании высокоосмолярных ионных КВ). Выделению гистамина принадлежит конечная роль в цепи реакции, а осмолярность и ионный состав влияют на его освобождение. Требуется назначение препаратов с антигистаминными свойствами: 1. тавегил – H 1 -гистаминоблокатор, снижает проницаемость сосудов. Предупреждает развитие вазодилатации и сокращения гладких мышц, индуцируемых гистамином. Уменьшает проницаемость капилляров, тормозит экссудацию и формирование отека, уменьшает зуд, проявляет местноанестезирующую активность. 2. адреналин 0, 1 -0, 3 мг в/м. α и β-адреномиметик Ингибирует индуцированное антигенами высвобождение гистамина и лейкотриенов, устраняет спазм бронхиол, предотвращает развитие отека их слизистой.
 Бронхоспазм 1. 2. Ингаляция увлажненного О 2. Ингаляция β-2 -агониста. Беротек. Селективный стимулятор бета 2 адренорецепторов. Обладает достаточно выраженным быстро наступающим бронхолитическим эффектом средней продолжительности действия. Начало действия после ингаляций – через 5 мин, максимум - 30 -90 мин, продолжительность - 36 ч. 3. Адреналин при нормальном АД – 0, 1 -0, 3 мг в/м. при пониженном АД – 0, 5 мг в/м.
Бронхоспазм 1. 2. Ингаляция увлажненного О 2. Ингаляция β-2 -агониста. Беротек. Селективный стимулятор бета 2 адренорецепторов. Обладает достаточно выраженным быстро наступающим бронхолитическим эффектом средней продолжительности действия. Начало действия после ингаляций – через 5 мин, максимум - 30 -90 мин, продолжительность - 36 ч. 3. Адреналин при нормальном АД – 0, 1 -0, 3 мг в/м. при пониженном АД – 0, 5 мг в/м.
 Отек гортани 1. Ингаляция увлажненного О 2 2. Адреналин – 0, 5 мг в/м. Гипотензия. 1. Придать положение «лежа с приподнятыми ногами» . 2. Ингаляция увлажненного О 2. 3. Быстрая в/в инфузия кристаллоидов. 4. Адреналин – 0, 5 мг в/м.
Отек гортани 1. Ингаляция увлажненного О 2 2. Адреналин – 0, 5 мг в/м. Гипотензия. 1. Придать положение «лежа с приподнятыми ногами» . 2. Ингаляция увлажненного О 2. 3. Быстрая в/в инфузия кристаллоидов. 4. Адреналин – 0, 5 мг в/м.
 Вагусная реакция (гипотензия в сочетании с брадикардией). 1. Придать положение «лежа с приподнятыми ногами» . 2. Ингаляция увлажненного О 2. 3. Атропин. М-холиноблокатор. Вызывает тахикардию, улучшает AV проводимость. После в/в введения 1 мг максимальный эффект проявляется через 2 -4 мин. Возможно повторное введение при отсутствии эффекта через 3 -5 минут до суммарной дозы 3 мг. 4. Начать быструю в/в инфузию кристаллоидов.
Вагусная реакция (гипотензия в сочетании с брадикардией). 1. Придать положение «лежа с приподнятыми ногами» . 2. Ингаляция увлажненного О 2. 3. Атропин. М-холиноблокатор. Вызывает тахикардию, улучшает AV проводимость. После в/в введения 1 мг максимальный эффект проявляется через 2 -4 мин. Возможно повторное введение при отсутствии эффекта через 3 -5 минут до суммарной дозы 3 мг. 4. Начать быструю в/в инфузию кристаллоидов.
 Профилактика алл. реакции Схема с наибольшей доказательной базой: Преднизолон 50 мг внутрь за 13 ч, 7 ч и 1 ч до КАГ Дифенгидрамин внутрь за 1 ч до КАГ Более простая схема: Преднизолон 60 мг внутрь вечером накануне КАГ 60 мг преднизолона +50 мг дифенгидрамина утром в день КАГ
Профилактика алл. реакции Схема с наибольшей доказательной базой: Преднизолон 50 мг внутрь за 13 ч, 7 ч и 1 ч до КАГ Дифенгидрамин внутрь за 1 ч до КАГ Более простая схема: Преднизолон 60 мг внутрь вечером накануне КАГ 60 мг преднизолона +50 мг дифенгидрамина утром в день КАГ
 Шок 1. Одновременно- адреналин вв болюсно 10 мкг каждую минуту до достижения приемлемого АД, затем инфузия 1 -4 мкг/мин+большие объемы изотонического раствора(до 1 -3 л в первый час) 2. Дополнительный О 2 через маску или интубация 3. Дифенгидрамин 50 -100 мг вв 4. Гидрокортизон 400 мг вв 5. Контроль ЦВД 6. Оксиметрия При неэффективности: - дофамин вв 2 -15 мкг/кг/мин - Н 2 -блокатор - реанимационные мероприятия
Шок 1. Одновременно- адреналин вв болюсно 10 мкг каждую минуту до достижения приемлемого АД, затем инфузия 1 -4 мкг/мин+большие объемы изотонического раствора(до 1 -3 л в первый час) 2. Дополнительный О 2 через маску или интубация 3. Дифенгидрамин 50 -100 мг вв 4. Гидрокортизон 400 мг вв 5. Контроль ЦВД 6. Оксиметрия При неэффективности: - дофамин вв 2 -15 мкг/кг/мин - Н 2 -блокатор - реанимационные мероприятия


