Презентация Корь, лекция.ppt
- Количество слайдов: 28
 Корь, краснуха ГОУВПО Первый МГМУ им. И. М. Сеченова, кафедра детских болезней Профессор Лыскина Галина Афанасьевна
Корь, краснуха ГОУВПО Первый МГМУ им. И. М. Сеченова, кафедра детских болезней Профессор Лыскина Галина Афанасьевна
 План лекции • • Корь. Определение, механизмы развития, эпидемиология Клиническая картина: клинические периоды, характерное течение, ранние и поздние осложнения. Диагноз, дифференциальный диагноз. Принципы лечения и профилактики Краснуха – приобретенная и врожденная Определение, механизмы развития, эпидемиология Клиническая картина, возможные осложнения. Диагноз, дифференциальный диагноз.
План лекции • • Корь. Определение, механизмы развития, эпидемиология Клиническая картина: клинические периоды, характерное течение, ранние и поздние осложнения. Диагноз, дифференциальный диагноз. Принципы лечения и профилактики Краснуха – приобретенная и врожденная Определение, механизмы развития, эпидемиология Клиническая картина, возможные осложнения. Диагноз, дифференциальный диагноз.
 Корь(morbilli) — высококонтагиозное вирусное заболевание, передающееся воздушнокапельным путём и проявляющееся повышением температуры тела, генерализованным воспалением слизистых оболочек, этапно появляющейся пятнисто -папулёзной сыпью.
Корь(morbilli) — высококонтагиозное вирусное заболевание, передающееся воздушнокапельным путём и проявляющееся повышением температуры тела, генерализованным воспалением слизистых оболочек, этапно появляющейся пятнисто -папулёзной сыпью.
 Этиология. Возбудитель кори — РНКсодержащий вирус из семейства парамиксовирусов. üВирус кори — типовой вид рода Morbillivirus содержит нуклеокапсид и липопротеиновую оболочку üСерологически однотипен üНестоек во внешней среде, но может с потоками воздуха проникать в соседние помещения и на смежные этажи. üОбладает цитопатогенным действием, гемагглютинирующей, комплементсвязывающей способностью üМожет персистировать и вызывать подострый склерозирующий
Этиология. Возбудитель кори — РНКсодержащий вирус из семейства парамиксовирусов. üВирус кори — типовой вид рода Morbillivirus содержит нуклеокапсид и липопротеиновую оболочку üСерологически однотипен üНестоек во внешней среде, но может с потоками воздуха проникать в соседние помещения и на смежные этажи. üОбладает цитопатогенным действием, гемагглютинирующей, комплементсвязывающей способностью üМожет персистировать и вызывать подострый склерозирующий
 Эпидемиология (приказом МЗ РФ от 19. 08. 2002 утверждена программа ликвидации кори в России к 2010 г. ) ü Источник инфекции — больной человек, с последних 1– 2 дн инкубационного периода до 4 -го дня сыпи ü Путь передачи — воздушно-капельный ü Восприимчивость всеобщая (> 95%) ü Болеют в любом возрасте ( кроме детей до 3 -6 мес), в настоящее время чаще – дети старшего возраста и взрослые ü Пик заболеваемости - весенне-летние месяцы ü Подъем эпидемической заболеваемости через 4– 7 лет
Эпидемиология (приказом МЗ РФ от 19. 08. 2002 утверждена программа ликвидации кори в России к 2010 г. ) ü Источник инфекции — больной человек, с последних 1– 2 дн инкубационного периода до 4 -го дня сыпи ü Путь передачи — воздушно-капельный ü Восприимчивость всеобщая (> 95%) ü Болеют в любом возрасте ( кроме детей до 3 -6 мес), в настоящее время чаще – дети старшего возраста и взрослые ü Пик заболеваемости - весенне-летние месяцы ü Подъем эпидемической заболеваемости через 4– 7 лет
 Патогенез 1. Внедрение вируса через слизистые оболочки верхних дыхательных путей и конъюнктиву: üфиксация и первичная репродукция в лимфоузлах üвирусемия üфиксация и репродукция в клетках системы фагоцитирующих мононуклеаров, миндалинах, лимф. узлах, лимфоидных
Патогенез 1. Внедрение вируса через слизистые оболочки верхних дыхательных путей и конъюнктиву: üфиксация и первичная репродукция в лимфоузлах üвирусемия üфиксация и репродукция в клетках системы фагоцитирующих мононуклеаров, миндалинах, лимф. узлах, лимфоидных
 2. Вторичная генерализация: üвирусемия, воспаление слизистых оболочек üреакция АГ+АТ, экзантема, нейтрализация вируса üобратное развитие изменений на слизистых и коже 3. Транзиторная коревая анергия: üдеструкция иммунокомпетентных клеток, Т и В-лимфопения üIg. M Ig. G пожизненный
2. Вторичная генерализация: üвирусемия, воспаление слизистых оболочек üреакция АГ+АТ, экзантема, нейтрализация вируса üобратное развитие изменений на слизистых и коже 3. Транзиторная коревая анергия: üдеструкция иммунокомпетентных клеток, Т и В-лимфопения üIg. M Ig. G пожизненный
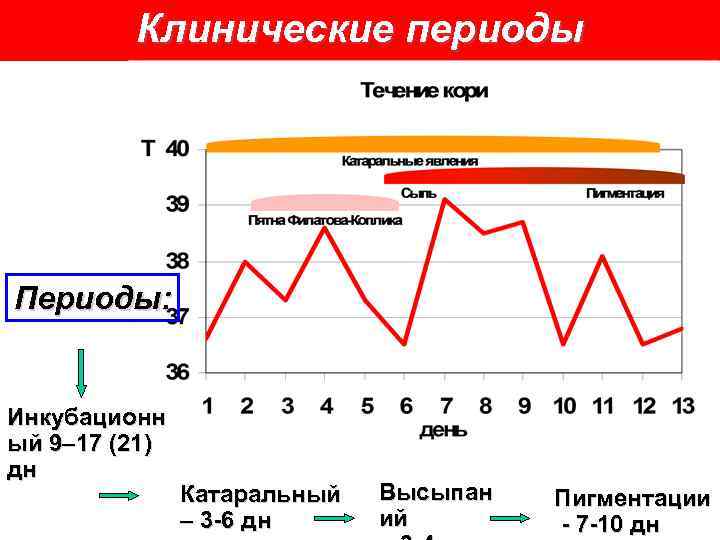 Клинические периоды Периоды: Инкубационн ый 9– 17 (21) дн Катаральный – 3 -6 дн Высыпан ий Пигментации - 7 -10 дн
Клинические периоды Периоды: Инкубационн ый 9– 17 (21) дн Катаральный – 3 -6 дн Высыпан ий Пигментации - 7 -10 дн
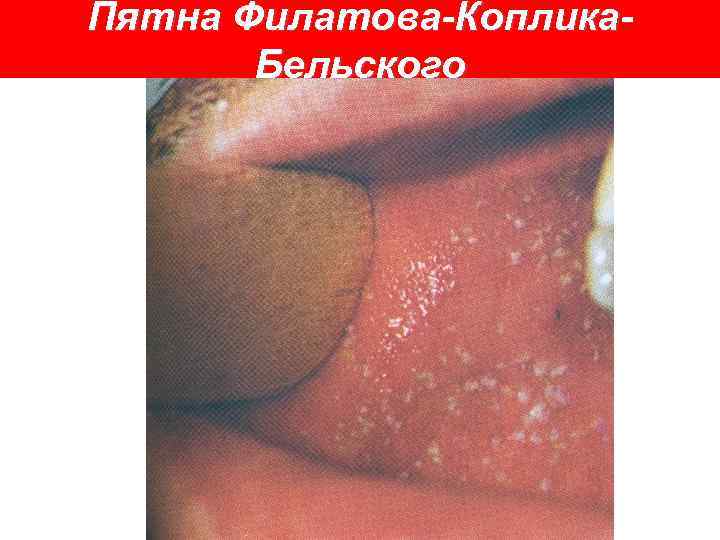 Пятна Филатова-Коплика. Бельского
Пятна Филатова-Коплика. Бельского
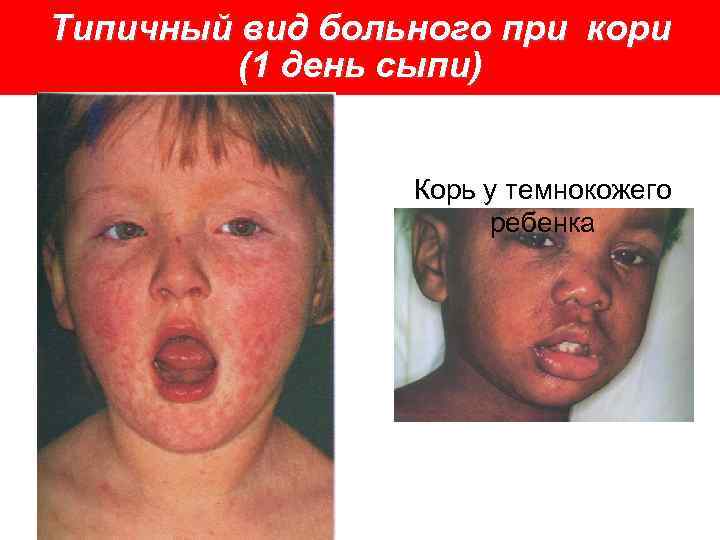 Типичный вид больного при кори (1 день сыпи) Корь у темнокожего ребенка
Типичный вид больного при кори (1 день сыпи) Корь у темнокожего ребенка
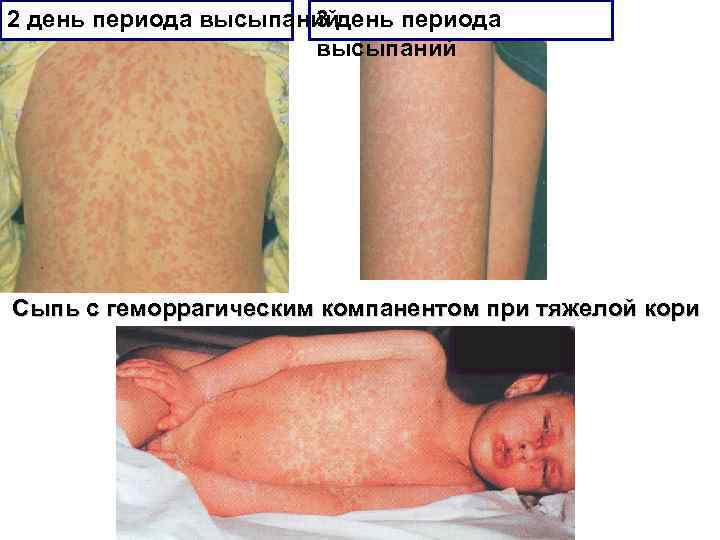 2 день периода высыпаний 3 день периода высыпаний Сыпь с геморрагическим компанентом при тяжелой кори
2 день периода высыпаний 3 день периода высыпаний Сыпь с геморрагическим компанентом при тяжелой кори
 Дифференциальный диагноз кори: Краснуха, Энтеровирусная экзантема, Аллергическая экзантема Диагноз Эпидемиологические данные: контакт с заболевшим корью за 9– 17 дней (9 -21) Клиническая картина: ü появление на фоне выраженных катаральных явлений и конъюнктивита пятен Филатова– Коплика ü пятнисто-папулёзная сыпь на 3– 4 -й день от начала болезни, этапность высыпаний, пигментация элементов сыпи Лабораторное подтверждение:
Дифференциальный диагноз кори: Краснуха, Энтеровирусная экзантема, Аллергическая экзантема Диагноз Эпидемиологические данные: контакт с заболевшим корью за 9– 17 дней (9 -21) Клиническая картина: ü появление на фоне выраженных катаральных явлений и конъюнктивита пятен Филатова– Коплика ü пятнисто-папулёзная сыпь на 3– 4 -й день от начала болезни, этапность высыпаний, пигментация элементов сыпи Лабораторное подтверждение:
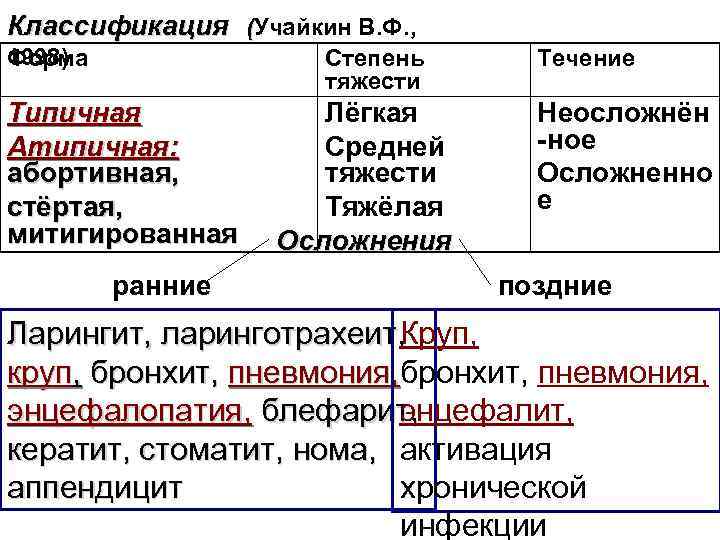 Классификация (Учайкин В. Ф. , 1998) Форма Степень тяжести Типичная Атипичная: абортивная, стёртая, митигированная ранние Лёгкая Средней тяжести Тяжёлая Осложнения Течение Неосложнён -ное Осложненно е поздние Ларингит, ларинготрахеит, Круп, круп, бронхит, пневмония, энцефалопатия, блефарит, энцефалит, кератит, стоматит, нома, активация аппендицит хронической инфекции
Классификация (Учайкин В. Ф. , 1998) Форма Степень тяжести Типичная Атипичная: абортивная, стёртая, митигированная ранние Лёгкая Средней тяжести Тяжёлая Осложнения Течение Неосложнён -ное Осложненно е поздние Ларингит, ларинготрахеит, Круп, круп, бронхит, пневмония, энцефалопатия, блефарит, энцефалит, кератит, стоматит, нома, активация аппендицит хронической инфекции
 Лечение в домашних условиях. Госпитализируют больных с тяжёлыми формами, осложнениями, а также по социальным показаниям Принципы лечения 1. Создание условий предупреждающих осложнения: üгигиеническое содержание больного и помещения üпостельный режим до нормализации температуры тела üмеханически и термически щадящая пища 2. Симптоматическая терапия: üвитамины, смягчающие кашель препараты, пр üжаропонижающие (парацитомол)
Лечение в домашних условиях. Госпитализируют больных с тяжёлыми формами, осложнениями, а также по социальным показаниям Принципы лечения 1. Создание условий предупреждающих осложнения: üгигиеническое содержание больного и помещения üпостельный режим до нормализации температуры тела üмеханически и термически щадящая пища 2. Симптоматическая терапия: üвитамины, смягчающие кашель препараты, пр üжаропонижающие (парацитомол)
 Профилактика 1. Вакцинопрофилактика в 12 мес и 6 лет 2. Мероприятия в очаге: • изоляция заболевших до 5 -го дня высыпаний • проветривание, влажная уборка помещения, в котором находился больной • экстренная вакцинация или пассивная иммунизация контактных детей (не болевших корью и не вакцинированных) в первые 5 дн после контакта. • изоляция не болевших корью и не
Профилактика 1. Вакцинопрофилактика в 12 мес и 6 лет 2. Мероприятия в очаге: • изоляция заболевших до 5 -го дня высыпаний • проветривание, влажная уборка помещения, в котором находился больной • экстренная вакцинация или пассивная иммунизация контактных детей (не болевших корью и не вакцинированных) в первые 5 дн после контакта. • изоляция не болевших корью и не
 Краснуха (Rubeola)— острое вирусное заболевание, которое встречается в двух формах — приобретённой и врождённой, имеющих существенное различие в механизме заражения и клинической картине. §Приобретённая краснуха характеризуется воздушно-капельным путём передачи инфекции, умеренной интоксикацией, мелкопятнистой сыпью, генерализованной лимфаденопатией. §Врождённая краснуха отличается трансплацентарным путём передачи, хроническим течением инфекционного
Краснуха (Rubeola)— острое вирусное заболевание, которое встречается в двух формах — приобретённой и врождённой, имеющих существенное различие в механизме заражения и клинической картине. §Приобретённая краснуха характеризуется воздушно-капельным путём передачи инфекции, умеренной интоксикацией, мелкопятнистой сыпью, генерализованной лимфаденопатией. §Врождённая краснуха отличается трансплацентарным путём передачи, хроническим течением инфекционного
 Этиология. • • • Возбудитель краснухи — РНКсодержащий вирус группы тогавирусов Серологически однотипен Нестоек во внешней среде Обладает гемагглютинирующей, комплемент-связывающей способностью Тропен к тканям: эпителиальной, лимфоидной, нервной, эмбриональной Способен длительно персистировать в организме
Этиология. • • • Возбудитель краснухи — РНКсодержащий вирус группы тогавирусов Серологически однотипен Нестоек во внешней среде Обладает гемагглютинирующей, комплемент-связывающей способностью Тропен к тканям: эпителиальной, лимфоидной, нервной, эмбриональной Способен длительно персистировать в организме
 Эпидемиология • Источники инфекции: больной приобретенной краснухой с последних 23 дн инкубационного периода (чаще за 7 дн до появления сыпи) и до 7 -10 дня заболевания, больной врождённой краснухой - в течение года после рождения • Путь распространения приобрётенной краснухи — воздушно-капельный, врождённой — трансплацентарный • В России заболеваемость краснухой колеблется от 200 до 800– 1500 (в годы
Эпидемиология • Источники инфекции: больной приобретенной краснухой с последних 23 дн инкубационного периода (чаще за 7 дн до появления сыпи) и до 7 -10 дня заболевания, больной врождённой краснухой - в течение года после рождения • Путь распространения приобрётенной краснухи — воздушно-капельный, врождённой — трансплацентарный • В России заболеваемость краснухой колеблется от 200 до 800– 1500 (в годы
 • Восприимчивость 80% • Болеют в любом возрасте ( кроме детей до 3 -6 мес), чаще - дети от 1 до 7 лет, организованные в детские коллективы. • Наибольшую опасность вирус краснухи представляет для беременных • Пик заболеваемости – зимне-весенние месяцы • Подъем заболеваемости через 5– 7 (712) лет, вслед за эпидемией через 6– 7 мес >заболеваемость врождённой краснухой. • Иммунитет после краснухи пожизненный.
• Восприимчивость 80% • Болеют в любом возрасте ( кроме детей до 3 -6 мес), чаще - дети от 1 до 7 лет, организованные в детские коллективы. • Наибольшую опасность вирус краснухи представляет для беременных • Пик заболеваемости – зимне-весенние месяцы • Подъем заболеваемости через 5– 7 (712) лет, вслед за эпидемией через 6– 7 мес >заболеваемость врождённой краснухой. • Иммунитет после краснухи пожизненный.
 Патогенез приобретенной краснухи • Внедрение вируса через слизистые оболочки верхних дыхательных путей • Вирусемия, фиксация и репликация в лимфоузлах • Гематогенное распространение вируса и поражение ряда систем, в т. ч. - кожи С появлением сыпи вирусемия заканчивается, в крови появляются специфические АТ (Ig. M появляются в первые дни болезни, с 10– 15 дня их уровень постепенно
Патогенез приобретенной краснухи • Внедрение вируса через слизистые оболочки верхних дыхательных путей • Вирусемия, фиксация и репликация в лимфоузлах • Гематогенное распространение вируса и поражение ряда систем, в т. ч. - кожи С появлением сыпи вирусемия заканчивается, в крови появляются специфические АТ (Ig. M появляются в первые дни болезни, с 10– 15 дня их уровень постепенно
 Клиника приобретенной краснухи Инкубационный период 14– 24 дня (18± 3 дня). Продромальный период 1– 2 дня: небольшое >температуры, лёгкие катаральные явления. Период высыпаний: §мелкопятнистая сыпь на лице с быстрым распространением на туловище и конечности (максимальна на разгибательных поверхностях конечностей, спине, ягодицах); исчезает через 1– 3 дня без пигментации и шелушения
Клиника приобретенной краснухи Инкубационный период 14– 24 дня (18± 3 дня). Продромальный период 1– 2 дня: небольшое >температуры, лёгкие катаральные явления. Период высыпаний: §мелкопятнистая сыпь на лице с быстрым распространением на туловище и конечности (максимальна на разгибательных поверхностях конечностей, спине, ягодицах); исчезает через 1– 3 дня без пигментации и шелушения
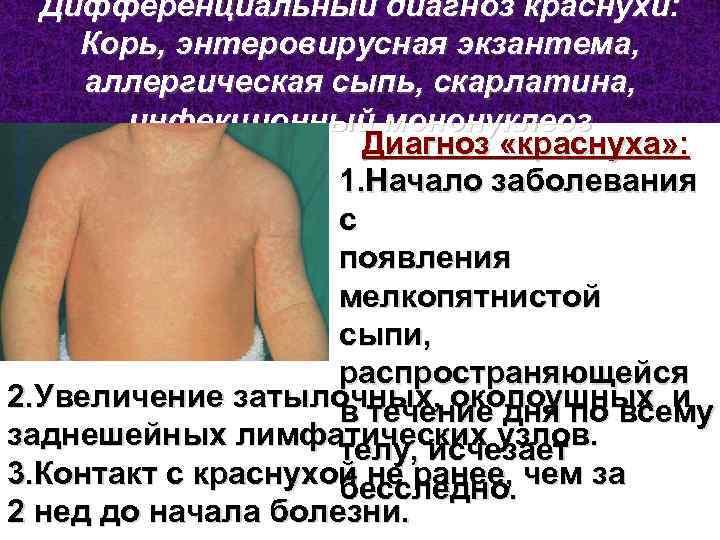 Дифференциальный диагноз краснухи: Корь, энтеровирусная экзантема, аллергическая сыпь, скарлатина, инфекционный мононуклеоз Диагноз «краснуха» : 1. Начало заболевания с появления мелкопятнистой сыпи, распространяющейся 2. Увеличение затылочных, околоушных и в течение дня по всему заднешейных лимфатических узлов. телу, исчезает 3. Контакт с краснухой не ранее, чем за бесследно. 2 нед до начала болезни.
Дифференциальный диагноз краснухи: Корь, энтеровирусная экзантема, аллергическая сыпь, скарлатина, инфекционный мононуклеоз Диагноз «краснуха» : 1. Начало заболевания с появления мелкопятнистой сыпи, распространяющейся 2. Увеличение затылочных, околоушных и в течение дня по всему заднешейных лимфатических узлов. телу, исчезает 3. Контакт с краснухой не ранее, чем за бесследно. 2 нед до начала болезни.
 Характерные (редкие) осложнения краснухи: полиартрит (развивается через неделю после появления высыпаний и исчезает в течение 1– 2 нед. ), энцефалит (1: 5000) Лечение больного с неосложненной краснухой cимптоматическое Заболевание краснухой беременной на ранних сроках - показание к медицинскому прерыванию беременности. Решение женщины о пролонгировании беременности должно сопровождаться введением Ig G, постоянным мониторингом развития плода и состояния матери.
Характерные (редкие) осложнения краснухи: полиартрит (развивается через неделю после появления высыпаний и исчезает в течение 1– 2 нед. ), энцефалит (1: 5000) Лечение больного с неосложненной краснухой cимптоматическое Заболевание краснухой беременной на ранних сроках - показание к медицинскому прерыванию беременности. Решение женщины о пролонгировании беременности должно сопровождаться введением Ig G, постоянным мониторингом развития плода и состояния матери.
 Врожденная краснуха: риск рождения ребенка с врожденной краснухой при заболевании на 14 -8 нед беременности = 80(100)Патогенез 61 -30% 1. Гипоксия, сосудистая недостаточность: ü инфицирование эпителия ворсин хориона Триада и эндотелия сосудов плаценты Грега: ü проникновение вируса в клетки зародыша, катаракта, глухота, подавление митотической активности клеток ВПС 2. Развитие хронической инфекции (дефект у плода интерферонообразования и клеточного иммунитета) Критические периоды внутриутробного формирования пороков у плода: головной мозг — 3– 11 нед, глаз и сердце— 4– 7 нед,
Врожденная краснуха: риск рождения ребенка с врожденной краснухой при заболевании на 14 -8 нед беременности = 80(100)Патогенез 61 -30% 1. Гипоксия, сосудистая недостаточность: ü инфицирование эпителия ворсин хориона Триада и эндотелия сосудов плаценты Грега: ü проникновение вируса в клетки зародыша, катаракта, глухота, подавление митотической активности клеток ВПС 2. Развитие хронической инфекции (дефект у плода интерферонообразования и клеточного иммунитета) Критические периоды внутриутробного формирования пороков у плода: головной мозг — 3– 11 нед, глаз и сердце— 4– 7 нед,
 Клиника и диагностика врожденной краснухи Клинические проявления внутриутробной инфекции у новорождённого: низкий вес, гепатоспленомегалия, тромбоцитопения, анемия, менингоэнцефалит, ретинопатия, ВПС (незарощение Баталова протока, стеноз легочной артерии, др) Диагноз «Врождённая краснуха» : – Перенесённая матерью Катаракта у реб с врожденной краснухой Врожденная глаукома, помутнение Кроме роговицы тератогенного влияния вируса на плод могут быть: • невынашивание • (10 -40%) • мертворождение • (20%) • ранняя неонаталь-ная
Клиника и диагностика врожденной краснухи Клинические проявления внутриутробной инфекции у новорождённого: низкий вес, гепатоспленомегалия, тромбоцитопения, анемия, менингоэнцефалит, ретинопатия, ВПС (незарощение Баталова протока, стеноз легочной артерии, др) Диагноз «Врождённая краснуха» : – Перенесённая матерью Катаракта у реб с врожденной краснухой Врожденная глаукома, помутнение Кроме роговицы тератогенного влияния вируса на плод могут быть: • невынашивание • (10 -40%) • мертворождение • (20%) • ранняя неонаталь-ная
 Профилактика краснухи • Иммунизация живой ослабленной краснушной вакциной в возрасте 12 мес и 7 или 13 лет (девочкам) • Карантинные меры в детских коллективах не проводят, учитывая контагиозность больного уже в катаральном периоде, лёгкость течения, нестойкость возбудителя Мероприятия в очаге: • изоляция больного на 5 дней с момента сыпи • осмотр контактных детей в течение 21 дня • в очагах краснухи изоляция и наблюдение
Профилактика краснухи • Иммунизация живой ослабленной краснушной вакциной в возрасте 12 мес и 7 или 13 лет (девочкам) • Карантинные меры в детских коллективах не проводят, учитывая контагиозность больного уже в катаральном периоде, лёгкость течения, нестойкость возбудителя Мероприятия в очаге: • изоляция больного на 5 дней с момента сыпи • осмотр контактных детей в течение 21 дня • в очагах краснухи изоляция и наблюдение
 Ключевые положения темы «Корь, краснуха» Основа диагноза «корь» – клиническая картина: 1. Пятнисто-папулёзная сыпь, появляющаяся на 3– 4 -й день от начала болезни сопровождающаяся второй волной лихорадки и усилением 2. Этапность высыпаний, пигментация элементов насморка, кашля сыпи с последующим отрубевидным шелушением. Общие противоэпидемические меры: üвакцинопрофилактика кори не менее 95% детей üпри заболевании корью - изоляция источника
Ключевые положения темы «Корь, краснуха» Основа диагноза «корь» – клиническая картина: 1. Пятнисто-папулёзная сыпь, появляющаяся на 3– 4 -й день от начала болезни сопровождающаяся второй волной лихорадки и усилением 2. Этапность высыпаний, пигментация элементов насморка, кашля сыпи с последующим отрубевидным шелушением. Общие противоэпидемические меры: üвакцинопрофилактика кори не менее 95% детей üпри заболевании корью - изоляция источника
 Различают две формы краснухи: врожденную и приобретенную Заболевание Диагноз «приобретенная краснуха» обосновывают краснухой в контактом с больным первые 3 мес краснухой и характерной беременно-сти часто клинической картиной приводит к (сочетании типичной инфицированию сыпи и увеличенных лимфоузлов) плода, возникновению пороков развития; Первоочередной задачей возможны аборт, вакцинопрофилактики мертворожденность краснухи является защита от этой
Различают две формы краснухи: врожденную и приобретенную Заболевание Диагноз «приобретенная краснуха» обосновывают краснухой в контактом с больным первые 3 мес краснухой и характерной беременно-сти часто клинической картиной приводит к (сочетании типичной инфицированию сыпи и увеличенных лимфоузлов) плода, возникновению пороков развития; Первоочередной задачей возможны аборт, вакцинопрофилактики мертворожденность краснухи является защита от этой


