корь краснухаМолочкова.ppt
- Количество слайдов: 92

КОРЬ Краснуха Доцент кафедры инфекционных болезней у детей Молочкова Оксана Вадимовна

Корь • Острое высококонтагтозное инфекционное заболевание, вызываемое вирусом из семейства Paramyxoviridae с аэрогенным механизмом передачи • Характеризующееся лихорадкой, интоксикацией, генерализованным поражением слизистых оболочек (катаром верхних дыхательных путей, кашлем, насморком, коньюнктивитом), а также своеобразной пятнито-папулезной сыпью

Этапы изучения кори Первое описание кори - Rhazes (Иордания Х век). Эпидемии кори в Европе в 15, 16 веках В 1898 г. Коплик описал пятна на слизистой оболочке рта. В XIX Panum, Нил Федорович Филатов, Trousseau изучили клинику кори 1911 Anderson, Goldberger вирусная природа кори 1962 -1967 разработка и использование инактивированной вакцины 1962 А. А. Смородинцев и др. О. Г. Анджапаридзе разработка живой вакцины в СССР 1954 J. Enders, T. Peebles выделение вируса кори 1962 - M. Hilleman и др. 1968 - A. Schwarz разработка живой вакцины 1967 массовая вакцинация в СССР
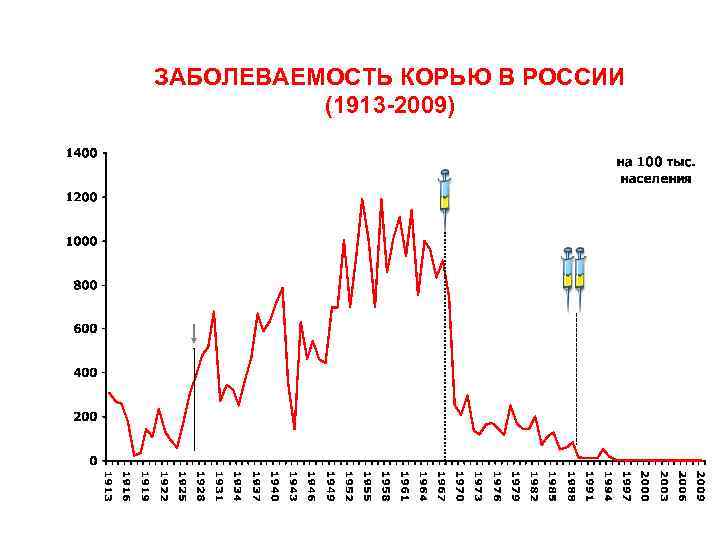
ЗАБОЛЕВАЕМОСТЬ КОРЬЮ В РОССИИ (1913 2009)
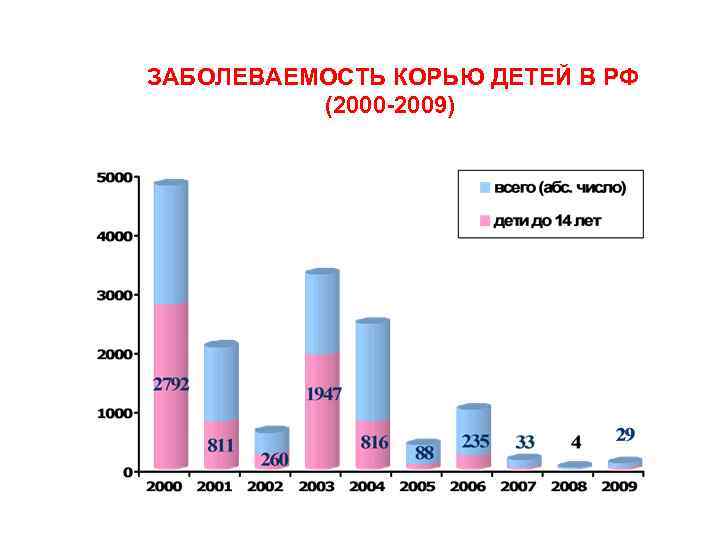
ЗАБОЛЕВАЕМОСТЬ КОРЬЮ ДЕТЕЙ В РФ (2000 2009)
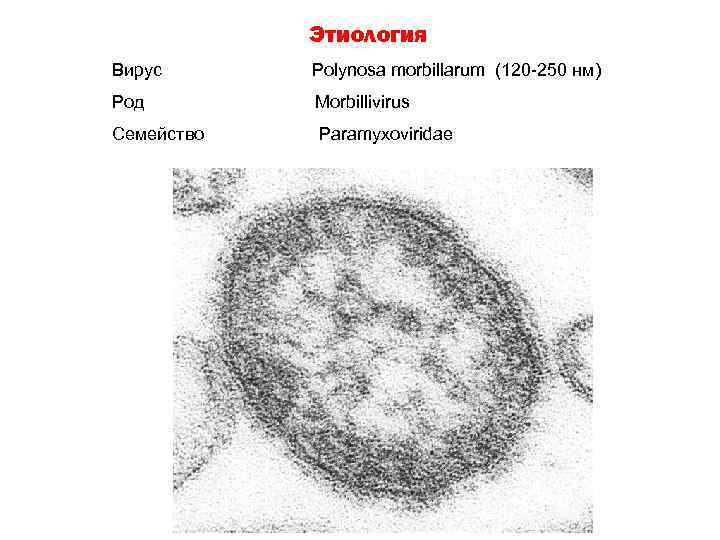
Этиология Вирус Polynosa morbillarum (120 -250 нм) Род Morbillivirus Семейство Paramyxoviridae

Схема строения парамиксовируса
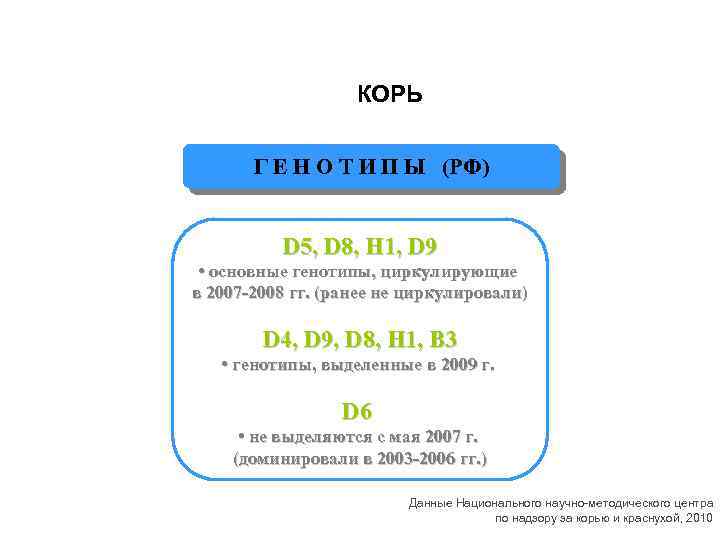
КОРЬ Г Е Н О Т И П Ы (РФ) D 5, D 8, H 1, D 9 • основные генотипы, циркулирующие в 2007 -2008 гг. (ранее не циркулировали) D 4, D 9, D 8, H 1, B 3 • генотипы, выделенные в 2009 г. D 6 • не выделяются с мая 2007 г. (доминировали в 2003 -2006 гг. ) Данные Национального научно-методического центра по надзору за корью и краснухой, 2010

Эпидемиология Антропоноз. Повсеместное распространение на земном шаре. Заразительность с конца инкубационного периода, до 5 дня высыпаний. Аэрогенный механизм передачи. Путь передачи воздушно-капельный и трансплацентарный. Контагиозный индекс 95%. Сезонность: круглый год.
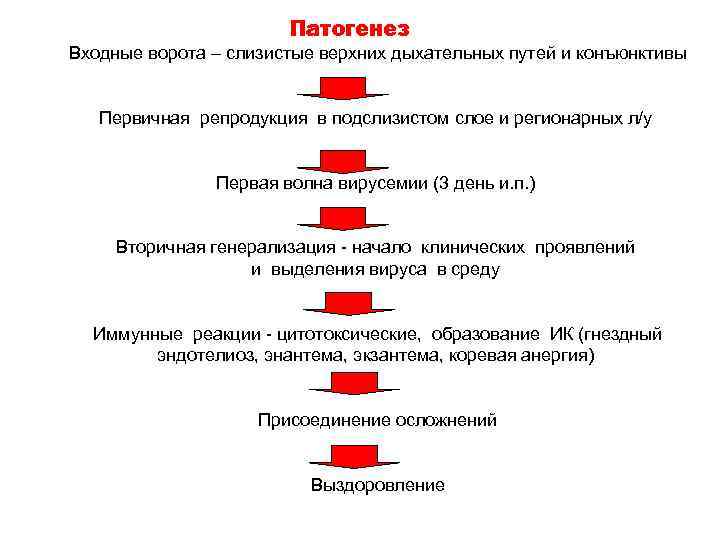
Патогенез Входные ворота – слизистые верхних дыхательных путей и конъюнктивы Первичная репродукция в подслизистом слое и регионарных л/у Первая волна вирусемии (3 день и. п. ) Вторичная генерализация - начало клинических проявлений и выделения вируса в среду Иммунные реакции - цитотоксические, образование ИК (гнездный эндотелиоз, энантема, экзантема, коревая анергия) Присоединение осложнений Выздоровление
Морфология
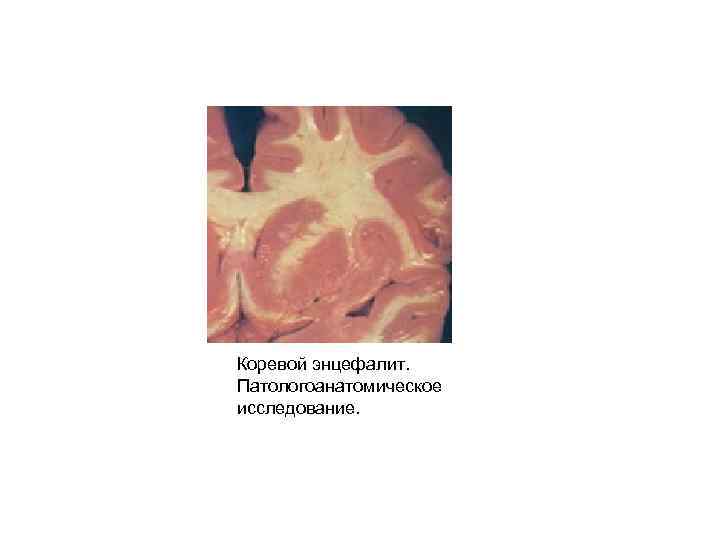
Коревой энцефалит. Патологоанатомическое исследование.

МКБ-10 В 05 – корь В 05. 0 – корь, осложненная энцефалитом (послекоревой энцефалит) В 05. 1 – корь, осложненная менингитом (послекоревой менингит) В 05. 2 – корь, осложненная пневмонией (послекоревая пневмония) В 05. 3 – корь, осложненная средним отитом (послекоревой средний отит) В 05. 4 – корь с кишечными осложнениями В 05. 8 – корь с другими осложнениями (коревой паротит и коревой кератоконъюнктивит) В 05. 9 – корь без осложнений

Классификация (Колтыпин А. А. , Данилевич М. Г. ) Тип Тяжесть Течение Типичная форма Легкая форма Средне-тяжелая форма Тяжелая форма Гладкое Осложненное (негладкое) По срокам: -ранние (в катаральный период и период высыпаний) -поздние (в период пигментации) По локализации: поражение ОД, ЖКТ, ЦНС… Атипичные формы: Абортивная (стертая) форма -У непривитых -У привитых Митигированная форма Злокачественная форма Гипертоксическая форма Геморрагическая форма Критерии тяжести: Выраженность общей интоксикации Выраженность местных проявлений Наличие осложнений

Периоды течения кори: Инкубационный период: 9 -17 дней, до 21 дня у лиц получавших гаммаглобулинопрофилактику Катаральный (продромальный) период: 3 -4 дня (от 1 до 6 дней) Высокая температура Насморк Кашель Коньюнктивит Блефароспазм Светобоязнь Пятна Филатова-Бельского-Коплика Энантема на небе Период высыпаний: появление пятнисто-папулезной сыпи на 4 -5 день болезни, этапность высыпания Стадия пигментации

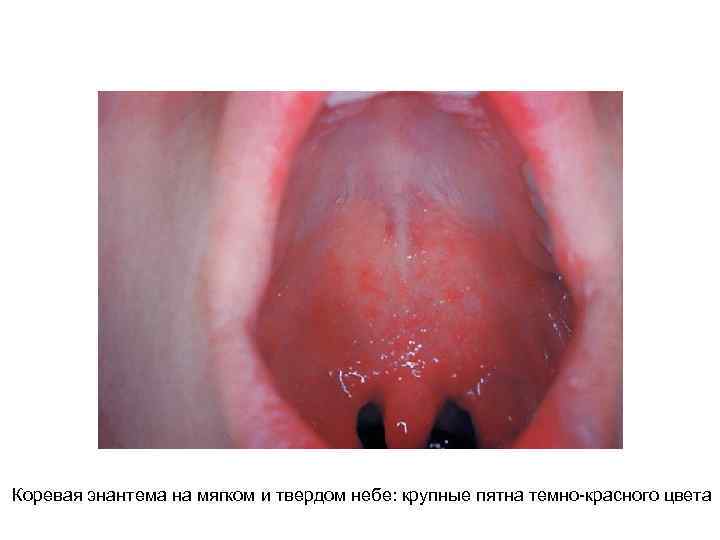
Коревая энантема на мягком и твердом небе: крупные пятна темно-красного цвета
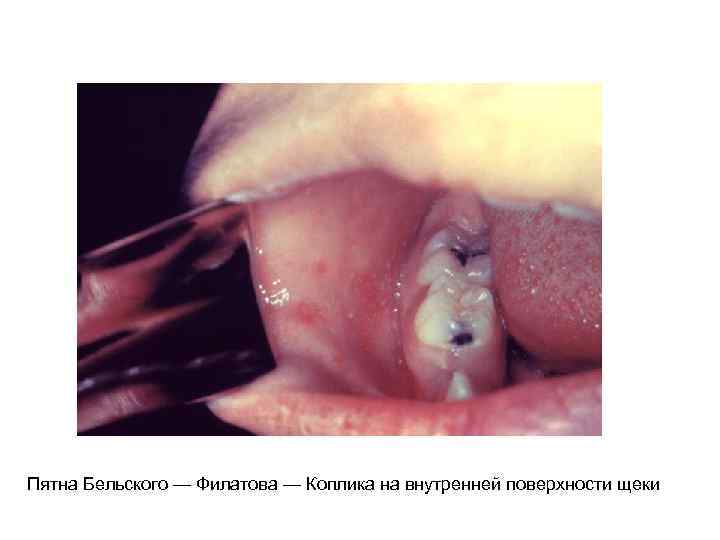
Пятна Бельского — Филатова — Коплика на внутренней поверхности щеки
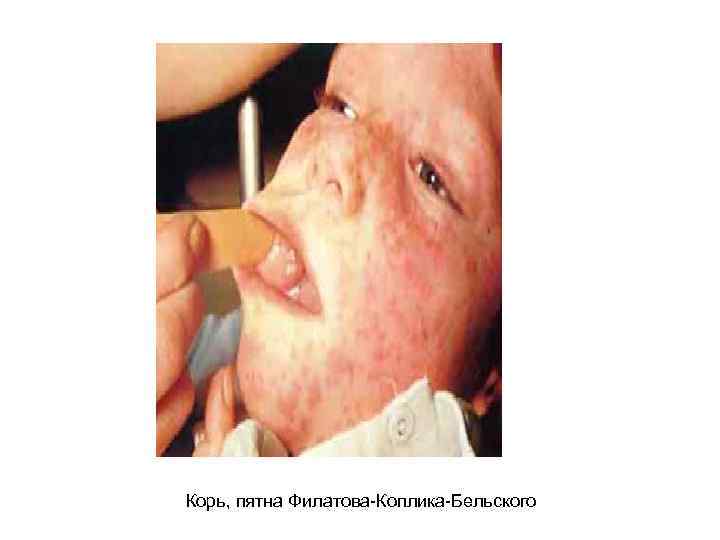
Корь, пятна Филатова-Коплика-Бельского
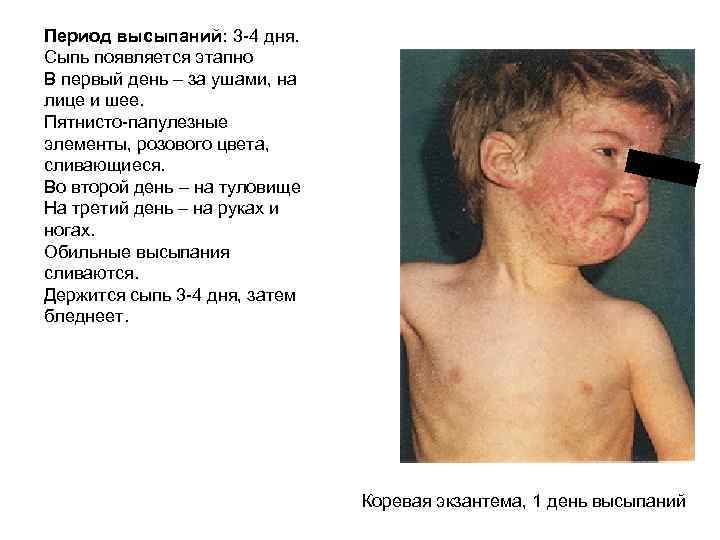
Период высыпаний: 3 -4 дня. Сыпь появляется этапно В первый день – за ушами, на лице и шее. Пятнисто-папулезные элементы, розового цвета, сливающиеся. Во второй день – на туловище На третий день – на руках и ногах. Обильные высыпания сливаются. Держится сыпь 3 -4 дня, затем бледнеет. Коревая экзантема, 1 день высыпаний
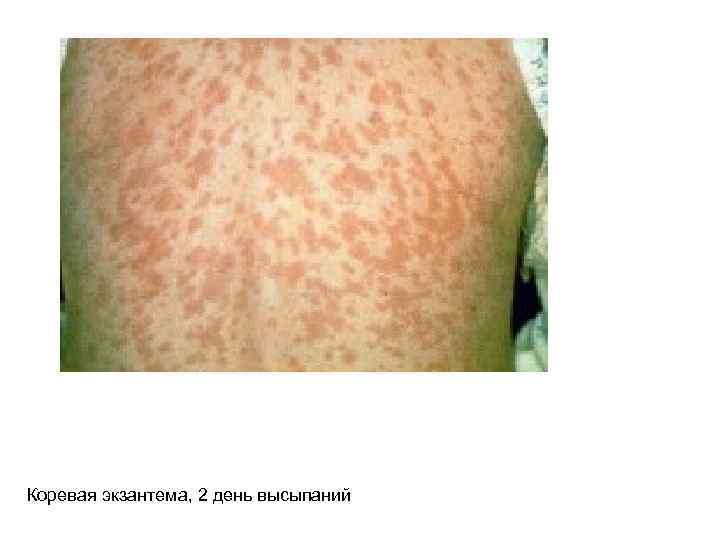
Коревая экзантема, 2 день высыпаний

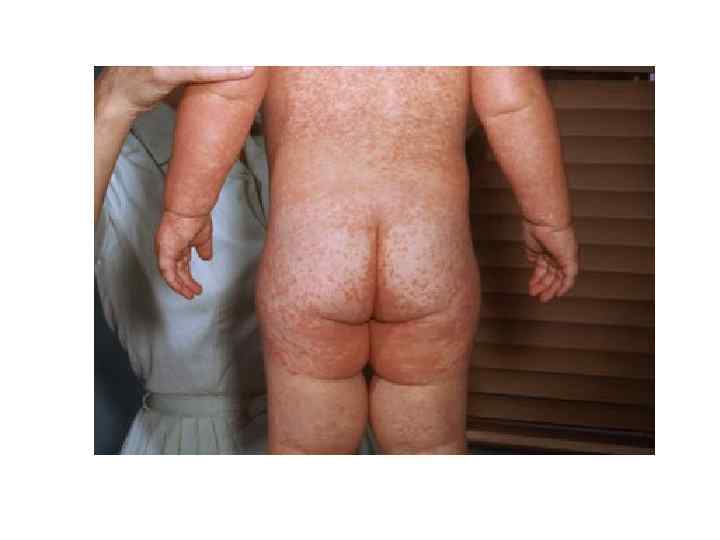
Одутловатость лица, обильная пятнисто-папулезная сыпь на лице, шее, туловище, верхних конечностях у больной корью (3 -й день высыпания).


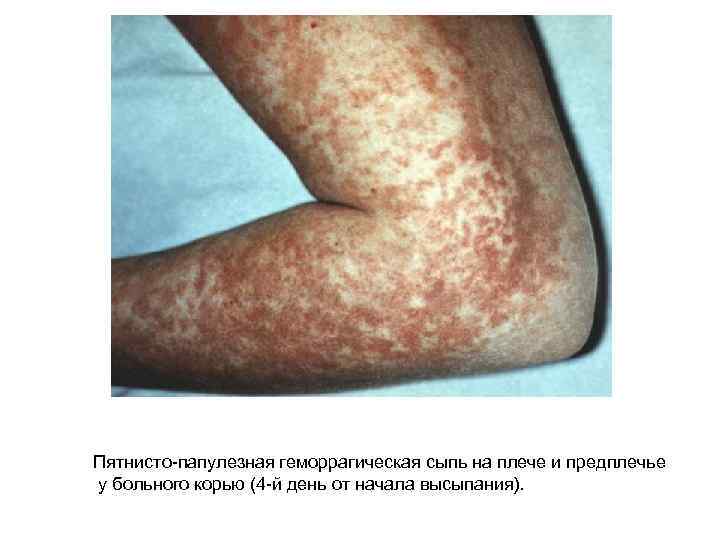
Пятнисто-папулезная геморрагическая сыпь на плече и предплечье у больного корью (4 -й день от начала высыпания).

Период пигментации: 1 -1, 5 недели Пигментация происходит этапно. Сменяется отрубевидным шелушением. Затем сыпь бесследно исчезает. Митигированная форма кори развивается у детей с остаточным пассивным иммунитетом, у лиц получавших гамма-глобулин.

Осложнения кори По этиологии По срокам возникновения Первичные - Собственно коревые. Вторичные - Вызываемые другой преимуществе нно бактериальной флорой Ранние По пораженным органам и системам Дыхательная система: пневмонии, ларингиты, -Развивающиеся в ларинготрахеиты, бронхиолиты, острый период плевриты (катаральный, Пищеварительная система: высыпания) Стоматиты, энтериты, колиты -Обычно Нервная система: энцефалиты, менингиты, обусловлены вирусом кори, но менингоэнцефалиты, психозы часто в сочетании Органы зрения: коньюнктивиты, блефариты, со вторичной кератиты, кератоконьюнктивиты инфекцией Органы слуха: отиты, мастоидиты Поздние -развивающиеся Кожи: пиодермии, флегмоны Выделительной системы: циститы, пиелиты, в период пиелонефриты. пигментации Любые вторичные патологические процессы

Нома (Скворцов М. А. Данилевич М. Г. ) – быстро прогрессирующая влажная гангрена тканей у больных в состоянии отрицательной коревой анергии. Подострый склерозирующий панэнцефалит (энцефалит Давсона) – дегенеративное заболевание центральной нервной системы, характеризующееся нарушением интеллекта, поведения, судорогами (этиологически обусловленными персистирующей коревой инфекцией).

Диагностика кори Корь отличает комплекс основных клинических симптомов: - в катаральном периоде - острое начало, интоксикация, усиливающиеся катаральные явления, обильный насморк, грубый кашель, осиплость голоса, выраженный конъюнктивит с отечностью век, инъекцией склер и гнойным отделяемым, фотофобия, - появление кардинального диагностического признака – пятен Филатова-Коплика. Бельского на 3 -5 день болезни. - Важный признак – пятнисто-папулезная экзантема с этапностью, т. е. нисходящей последовательностью высыпаний. - Пигментация и шелушение – важные, но ретроспективные признаки кори. 1. 2. 3. 4. Общий анализ крови: лейкоцитоз/лейкопения, нейтропения, лимфоцитоз Цитоскопия носового отделяемого - обнаружение многоядерных гигантских клеток Вирусологическое исследование – прямая и непрямая иммунофлюоресценция, ПЦР Серологическое исследование - определение нарастания титров антител, первое исследование не позже 3 -го дня высыпаний, второе через 10— 14 дней – РСК, РПГА, РТГА – основана на способности вируса агглютинировать эритроциты человека или курицы, а специфические антитела тормозят этот процесс, ИФА – определение Ig. M, Ig. G

Лечение: 1. Постельный режим. 2. Диета молочно-растительная, обильное питье. 3. Гигиенические мероприятия 4. Этиотропная терапия отсутствует, при бактериальных осложнениях АБ 5. Патогенетическая терапия: применение иммуномодуляторов, препаратов интерферона, индукторов интерферона, иммуноглобулинов. 6. Симптоматическая терапия: а) антипиретики (парацетамол 10 -15 мг/кг); б) сосудосуживающие капли в нос (ксилометазолин и др. 0, 05 -0, 1%); в) противокашлевые средства (мукалтин, амброксол, синекод и др. ); г) средства, укрепляющие сосудистую стенку (вит. С 500 мг/сут, аскорутин); д) гигиенический уход за полостью рта, глаз, носа. 5. Антигистаминные препараты. 6. Антибактериальная терапия. 7. При тяжелых формах – иммуноглобулин 0, 2 мл/кг в/м в 1, 3, 5 дни. 8. Для лечения энцефалита, менингоэнцефалита: 9. а) дексаметазон или преднизолон 5– 10 мг/кг в сутки в/м. 10. б) дегидратация 25% сульфат Mg в/м 2 - 5 мл, диакарб, маннитол 15% 1 -1, 5 г/кг. 9. При выраженной постинфекционной астении поливитамины, эхинацея, элеутерококк. 10. Витамин А.

Профилактика кори: 1. Изоляция источника инфекции. 2. Дезинфекция, проветривание помещения в течение 30 -45 минут. 3. Разобщение – имевшие контакт с больным корью дети, 4. не привитые, не болевшие корью, изолируются сроком на 17 дней. 5. Получавшие иммуноглобулин с профилактической целью – на 21 день. 6. 4. Постэкспозиционная – в первые 3 дня от момента контакта, включая детей с 6 -мес. , не болешим и не привитым. 5. Пассивная иммунизация – лицам с противопоказаниями к прививке, 6. Иммуноглобулином до 4 дня от момента контакта 7. (отечественный противокоревой, Биавен – Италия, Виагам – Великобритан

Вакцинопрофилактика кори (согласно Национальному календарю профилактических прививок РФ) Первая вакцинация с 12 -месячного возраста Вторая вакцинация в возрасте 6 лет перед школой Применяют живые аттенуированные вакцины Моновакцины: • Вакцина коревая культуральная живая /ЖКВ/, Микроген, Россия • Рувакс – коревая, Франция Дивакцина: • Вакцина паротитно-коревая живая сухая, Микроген, Россия Тривакцины: • ММR- коревая, паротитная, краснушная, США • Приорикс - коревая, паротитная, краснушная, Англия-Бельгия • Коревая, паротитная, краснушная, Индия
КОРЬ ВАКЦИНЫ • Вакцина коревая культуральная живая (ФГУП НПО Микроген, Россия) • Рувакс (Sanofi Pasteur, Франция)

Методы введения Вводят в объеме 0, 5 мл подкожно под лопатку или п/к – в/м на границе средней и нижней трети плеча Прививочные реакции и осложнения Коревая вакцина мало реактогенна. С 5 15 дни отмечаются проявления по типу «кори у привитых» в течение 2 3 дней Постлицензионное наблюдение за комбинированными тривакцинами свидетельствует о наличии фебрильных судорог с частотой 1: 7000; Tº>39, 5ºС более 4 дней – 1: 14 000; нарушение походки или нистагм в течение нескольких дней 1: 17 000; аллергические сыпи – 1: 30 000; поражения ЦНС – 1: 1 000; тромбоцитопения – 1: 22 300 Аллергические реакции в виде сыпи, отека Квинке, лимфаденопатии, геморрагического васкулита связывают с наличием неомицина и др. компонентов вакцины, яичного белка. В связи с угрозой развития афебрильных судорог в анамнезе ребенка рекомендуется назначение парацетамола с 5 дня после прививки и это не является противопоказанием для вакцинации.

Противопоказания к вакцинации ЖКВ Иммунодефицитные состояния (первичные и как следствие иммуносупрессии), онкогематологические заболевания, сопровождающиеся депрессией клеточного иммунитета Тяжелые формы реакций на аминогликозиды Беременность (риск для плода) При лекарственной, лучевой иммуносупрессии ЖКВ вводят не ранее чем через 3 мес; после применения ГКС в высоких дозах > 2 мг/кг более 2 недель – не ранее чем через 1 мес. После отмены препарата. После введения препаратов крови прививать против кори спустя 3 мес. Если препарат крови введен спустя 2 недели после введения ЖКВ, вакцинацию следует повторить.
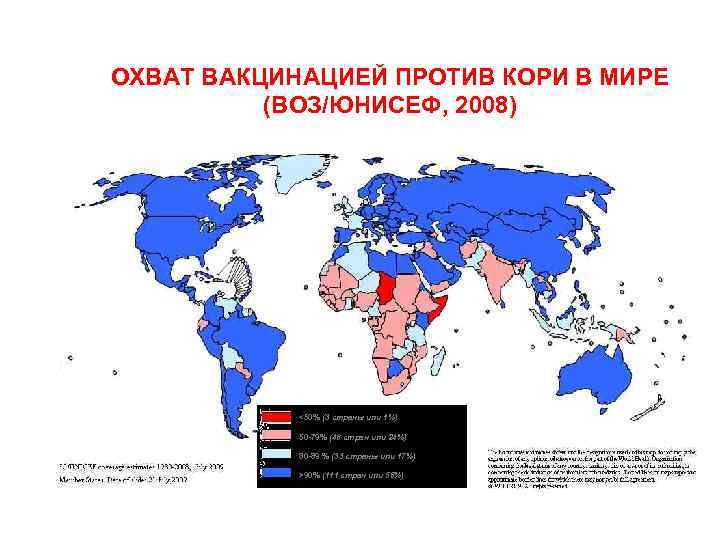
ОХВАТ ВАКЦИНАЦИЕЙ ПРОТИВ КОРИ В МИРЕ (ВОЗ/ЮНИСЕФ, 2008) <50% (3 страны или 1%) 50 79% (46 стран или 24%) 80 89 % (33 страны или 17%) >90% (111 стран или 58%)

В 1998 г. Европейским комитетом ВОЗ была поставлена глобальная задача элиминации кори в каждой стране В 2002 г. Разработана Программа ликвидации кори в РФ (три этапа) Первые два этапа (2002 2004 гг. и 2005 2007 гг. ) – создание условий для предупреждения возникновения случаев кори на всех территориях страны (высокий охват прививками, не менее 95 98%, строгий учет заболеваемости) Третий этап (2008 2010 гг. ) – подтверждение статуса территорий, свободных от местных случаев кори В 2008 2009 гг. удельный вес территорий, свободных от кори в РФ, увеличился до 88% (73 из 83) против 37, 1% (33 из 89) в 2003 г.

Заболеваемость корью в Москве и России в 2000 г. – 2011 г. (на 100 тыс. населения)

Во исполнение Постановления Главного Государственного санитарного врача РФ № 23 от 12. 04. 2010 «О реализации Программы ликвидации кори в Российской Федерации к 2010 году в рамках стратегического плана Европейского региона ВОЗ 2005 -2010»

Заключение Национальной Сертификационной Комиссии Не достигнуты критерии элиминации кори в 5 субъектах Российской Федерации: Амурская область, Республика Бурятия, Красноярский край, г. Москва, Чукотский автономный округ По показателям: - процент очагов кори без распространения – 88, 8%; - процент очагов кори, в кот. противоэпидемические мероприятия осущ. не позднее 3 дня - 56, 2%; - осложнение эпидситуации в 2011 г.
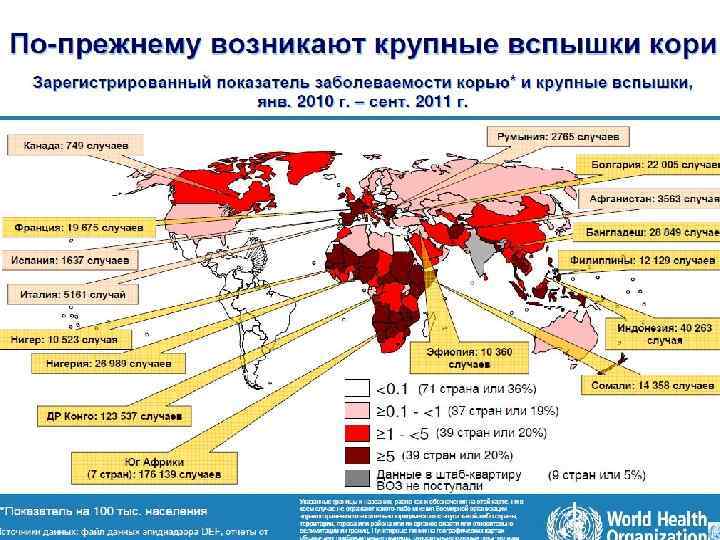

Франция (2010 -2011) (ВОЗ, Бонн, 08. 12. 2011) Вспышка кори во Франции началась в 2008 году, увеличилась со временем, проявилась в виде 3 эпидемических волн в течение 2010 -2011. До 22. 000 случаев зарегистрировано обязательной системой регистрации, но эта система не отражает фактическую заболеваемость. Заболеваемость значительно увеличилась среди младенцев в возрасте до 1 года, подростков и молодых взрослых. Более 900 случаев тяжелых пневмоний и 26 энцефалитов. 10 смертельных исходов, 9 из которых в возрастной группе от 10 до 30 лет.

Сезонное распределение случаев заболевания корью в Москве в 2007 – 2011 гг. (абс. ) Прервана циркуляция эндемичного вируса кори 2007 2008 2009 2010 2011

Страны-импортеры случаев кори в Москву в 2011 г. Европейский регион: Франция – 11 сл. Англия – 2 сл. Испания – 2 сл. Италия – 4 сл. Германия – 2 сл. Австрия – 1 сл. В 2011 г. Финляндия/Латвия – 1 сл. зарегистрировано Чехия – 1 сл. 138 случаев кори, из них завозных Украина – 3 сл. Узбекистан – 3 сл. Казахстан – 1 сл. Армения – 1 сл. Индонезия – 1 сл. Ю. Корея – 1 сл. 41 случай (29, 7%), США – 1 сл. Регионы России: Турция – 3 сл. Израиль – 1 сл. Р. Татарстан – 1 сл. Р. Чечня – 1 сл.

Выделенные генотипы вируса кори в январе ноябре 2011 года штаммы генотипа D 4 принадлежат к двум группам 1)группа "Enfield 07", штаммы активно циркулируют в ряде стран Европы (Германия, Франция, Италия, Греция, Румыния, Хорватия и др. ); 2)близкородственный штаммам данного генотипа, выделенным в Иране , Казахстане и Узбекистане; генотип G 3 эндемичен для региона Юго - Восточной Азии (Индонезия, Малайзия). В 2010 – 2011 гг. идентичные штаммы были изолированы в Германии, Франции, Испании, Швейцарии, Англии, Канаде; генотип B 3 эндемичен для стран Африки. Близкородственен штаммам указанного генотипа, выделенным в 2011 г в Испании.

Возрастная структура заболеваемости корью в Москве в 1996 – 2011 гг.
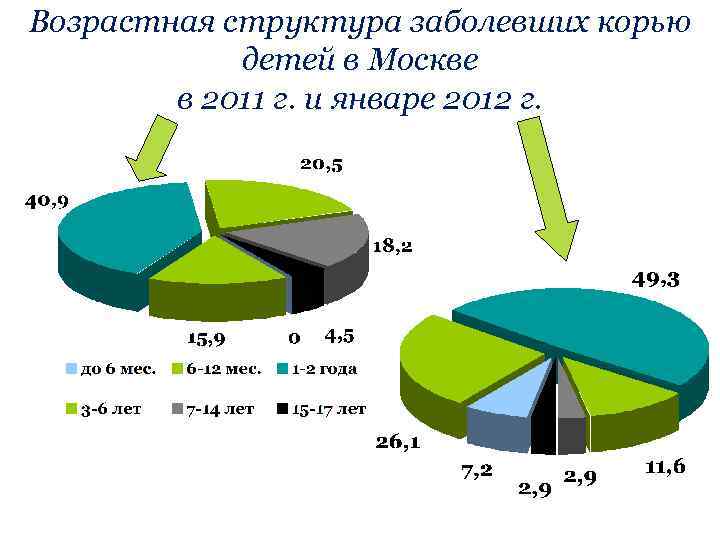
Возрастная структура заболевших корью детей в Москве в 2011 г. и январе 2012 г.

Случаи кори в Москве в 2011 г. среди медицинских работников q Стоматолог, 29 лет – анамнез неизвестен (ЮАО); q Мед. раб. в городской стоматологической поликлинике, 43 лет – не привита (САО); q Фельдшер ССи. НМП, 27 лет – ревакцинирован в 1990 году (СВАО); q Медбрат в пансионате ветеранов труда, 30 лет – ревакцинирован в 2007 г. (СЗАО); q Врач приемного отделения, 32 года – не привита, мед. отвод – аллергическая реакция (ВАО); q Врач гинеколог инфекционного стационара, 27 лет – вакцинирована в 1987 г. (ВАО); q Врач ГП, 31 год – ревакцинирована в 2006 г. (СВАО); q Водитель на ССи. НМП, 47 лет – анамнез неизвестен (СВАО);

Заболеваемость корью в Москве в зависимости от коревого анамнеза в 2011 г. и январе 2012 г. (в %)
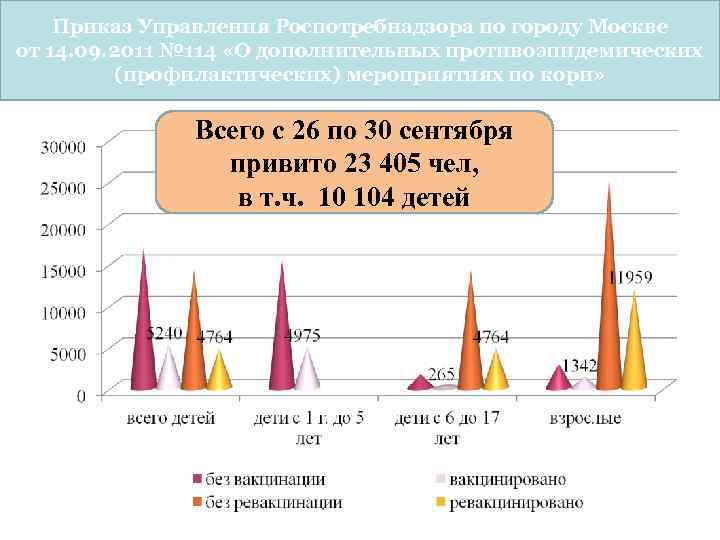
Приказ Управления Роспотребнадзора по городу Москве от 14. 09. 2011 № 114 «О дополнительных противоэпидемических (профилактических) мероприятиях по кори» Всего с 26 по 30 сентября привито 23 405 чел, в т. ч. 10 104 детей

Случаи в/б инфицирования в стационарах города в 2011 -2012 гг. v ИКБ № 1 – 1 сл. заноса кори (Р. Чечня) и 3 сл. внутрибольничного инфицирования среди детей первого года жизни; v ИКБ № 1 – 9 сл. внутрибольничного инфицирования детей и их мам, в т. ч. 2 сл. выявлены активно (источник для первых заразившихся детей не установлен); v Тушинская ДГБ – 1 сл. заноса кори в неинфекционное отделение стационара и 6 сл. последующего внутрибольничного инфицирования детей; v Тушинская ДГБ – 1 сл. заноса кори в неинфекционное отделение стационара и 4 сл. последующего внутрибольничного инфицирования; v ДИБ№ 12 – 7 сл. внутрибольничного инфицирования и 4 сл. ? (эпид. расследование продолжается); v ДИБ № 12 – 1 сл. заноса и 1 сл. внутрибольничного инфицирования и 4 сл. ? (эпид. расследование продолжается); v ДГКБ Святого Владимира – 2 сл. заноса и 5 сл. внутрибольничного инфицирования; v ДГКБ № 9 им. Г. Н. Сперанского – 36 сл. ? (проводится эпидемиологическое расследование); v Морозовская ДГКБ – 4 сл. заноса и 12 сл. внутрибольничного инфицирования + 3 сл. ? в т. ч. 2 е мам (эпид. расследование

Причины распространения кори в стационарах Москвы • Не используется стандартное определение случая кори; • Несвоевременное выявление больных, несвоевременная изоляция, наличие пропущенных случаев кори; • Отсутствие прививок против кори у госпитализируемых больных и лиц по уходу за ними; • Отсутствие прививок против кори у медицинских работников; • Переуплотнение стационаров и несоблюдение санитарно-эпидемиологического режима.

Постановление Управления Роспотребнадзора по г. Москве от 23. 01. 2012 г. № 1 Профилактические и противоэпидемические мероприятия: v организацию иммунизации против кори персонала лечебнопрофилактических организаций в возрасте до 55 лет до особого распоряжения; v временный отказ в приеме на работу или отстранение от работы медицинских работников в возрасте до 35 лет, не привитых против кори и не болевших корью в соответствии с Федеральным Законом от 17 сентября 1998 г. № 157 и Постановлением Правительства Российской Федерации от 15 июля 1999 г. № 825; v прием в стационары больных и лиц, поступающих по уходу за больными со сведениями о прививках против кори, организацию иммунизации в стационарах, с учетом медицинских противопоказаний лиц, непривитых против кори, не болевших и без сведений о прививках в соответствии с региональным календарем профилактических прививок; v соблюдение надлежащих условий транспортирования и хранения живой коревой вакцины и обеспечение безопасности иммунизации в соответствии с санитарноэпидемиологическими правилами СП 3. 3. 2342 -08 «Обеспечение безопасности иммунизации» ;

Часть VI СП 3. 1. 2952 -11 «Профилактика кори, краснухи и эпидемического паротита» Специфическая профилактика кори Охват прививками населения на территории муниципального образования должен составлять: Вакцинацией и ревакцинацией против кори детей в декретированных возрастах – не менее 95%; Вакцинацией против кори взрослых в возрасте 18 35 лет – не менее 90%

Постановление Управления Роспотребнадзора по г. Москве от 23. 01. 2012 г. № 1 Профилактические и противоэпидемические мероприятия: v своевременную изоляцию и проведение серологического обследования на корь в лаборатории ФБУЗ «Центр гигиены и эпидемиологии в городе Москве» пациентов с лихорадкой и пятнистопапулезной сыпью в целях предупреждения распространения кори; v своевременный отбор и доставку материала для лабораторных обследований на корь на безвозмездной основе в лаборатории ФБУЗ «Центр гигиены и эпидемиологии в городе Москве» (Региональный центр по надзору за корью и краснухой, тел. 687 -36 -16) – сыворотку крови для серологического подтверждения диагноза и ФБУН Московский НИИ эпидемиологии и микробиологии им. Г. Н. Габричевского (Национальный центр по надзору за корью и краснухой, тел. 452 -28 -26) – биоматериал для генотипирования (кровь или носоглоточные смывы или мочу);
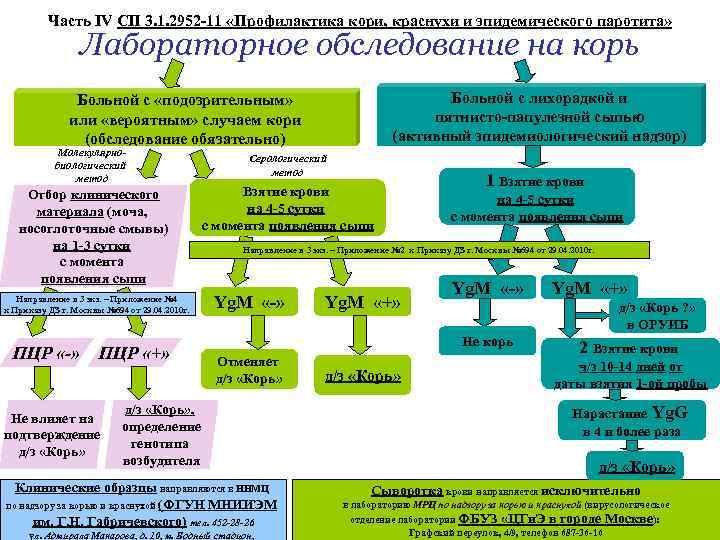
Часть IV СП 3. 1. 2952 -11 «Профилактика кори, краснухи и эпидемического паротита» Лабораторное обследование на корь Больной с лихорадкой и пятнисто-папулезной сыпью (активный эпидемиологический надзор) Больной с «подозрительным» или «вероятным» случаем кори (обследование обязательно) Молекулярнобиологический метод Отбор клинического материала (моча, носоглоточные смывы) на 1 -3 сутки с момента появления сыпи Направление в 3 экз. – Приложение № 4 к Приказу ДЗ г. Москвы № 694 от 29. 04. 2010 г. ПЦР «-» ПЦР «+» Не влияет на подтверждение д/з «Корь» Серологический метод Взятие крови на 4 -5 сутки с момента появления сыпи 1 Взятие крови на 4 -5 сутки с момента появления сыпи Направление в 3 экз. – Приложение № 2 к Приказу ДЗ г. Москвы № 694 от 29. 04. 2010 г. Yg. M «-» Yg. M «+» Yg. M «-» д/з «Корь ? » в ОРУИБ Не корь Отменяет д/з «Корь» , определение генотипа возбудителя Клинические образцы направляются в ННМЦ по надзору за корью и краснухой (ФГУН МНИИЭМ им. Г. Н. Габричевского) тел. 452 -28 -26 ул. Адмирала Макарова, д. 10, м. Водный стадион, д/з «Корь» Yg. M «+» 2 Взятие крови ч/з 10 -14 дней от даты взятия 1 -ой пробы Нарастание Yg. G в 4 и более раза д/з «Корь» Сыворотка крови направляется исключительно в лабораторию МРЦ по надзору за корью и краснухой (вирусологическое отделение лаборатории ФБУЗ «ЦГи. Э в городе Москве): Графский переулок, 4/9, телефон 687 -36 -16

Куда госпитализировать больных с подозрением на корь? n Тушинская детская городская больница • Инфекционная клиническая больница № 2

Постановление Управления Роспотребнадзора по г. Москве от 23. 01. 2012 г. № 1 Профилактические и противоэпидемические мероприятия: v проведение иммунизации без ограничения возраста лиц, не привитых, привитых однократно и не болевших корью, находившихся в тесном контакте с заболевшим корью (семья, квартира, кабинет, класс, группа, палата, отделение) в первые 72 часа с момента выявления больного; v проведение иммунизации без ограничения возраста лиц, не привитых, привитых однократно и не болевших корью, находившихся в отдаленном контакте с заболевшим корью (по месту жительства – подъезд, месту работы – здание, месту учебы – школа, ДДУ, курс/поток, ЛПО - корпус, здание) в течение 7 дней с момента выявления больного; v экстренную иммунизацию иммуноглобулином лицам, не достигшим прививочного возраста, имеющим противопоказания к введению живой коревой вакцины до 5 дня с момента выявления больного в соответствии с инструкцией по применению препарата;

Постановление Управления Роспотребнадзора по г. Москве от 23. 01. 2012 г. № 1 Профилактические и противоэпидемические мероприятия: v проведение иммунизации без ограничения возраста лиц, не привитых, привитых однократно и не болевших корью, находившихся в тесном контакте с заболевшим корью (семья, квартира, кабинет, класс, группа, палата, отделение) в первые 72 часа с момента выявления больного; v проведение иммунизации без ограничения возраста лиц, не привитых, привитых однократно и не болевших корью, находившихся в отдаленном контакте с заболевшим корью (по месту жительства – подъезд, месту работы – здание, месту учебы – школа, ДДУ, курс/поток, ЛПО - корпус, здание) в течение 7 дней с момента выявления больного; v экстренную иммунизацию иммуноглобулином лицам, не достигшим прививочного возраста, имеющим противопоказания к введению живой коревой вакцины до 5 дня с момента выявления больного в соответствии с инструкцией по применению препарата;

Важно! Использовать в рутинной практике стандартное определение случая кори: Корь в типичной манифестной форме характеризуется совокупностью следующих клинических проявлений: кашель и/или насморк, конъюнктивит; общая интоксикация, температура 38ºС и выше; поэтапное высыпание пятнисто папулезной сливной сыпи с 4 5 дня болезни (1 день лицо, шея; 2 день туловище; 3 день ноги, руки) и пигментация. «Подозрительным» считают случай острого заболевания, при котором имеется один или несколько типичных клинических признаков кори. «Вероятным» считают случай острого заболевания, при котором имеются клинические признаки кори и эпидемиологическая связь с другим подозрительным или подтвержденным случаем данной болезни. «Подтвержденным» считают случай кори классифицированный как «подозрительный» или «вероятный» , после лабораторного подтверждения диагноза. Лабораторно подтвержденный случай необязательно должен отвечать клиническому определению случая (атипичные, стертые формы). • Осуществлять качественный сбор эпидемиологического анамнеза и передачу информации о заболевших корью в отдел государственной регистрации заболеваний с указанием сведений о пребывании на стационарном лечении в период до 21 дня, предшествующего заболеванию корью (сроки пребывания, наименования отделения, номер палаты); В истории болезни ребенка отмечать Ф. И. О. лица, госпитализированного по уходу за ним и список детей, лежащих в одной палате.

КРАСНУХА RUBELLA

Краснуха • Острое инфекционное заболевание, характеризующееся Умеренно выраженной интоксикацией, кратковременной пятнисто папулезной сыпью розового цвета, преимущественно на разгибательных поверхностях конечностей и генерализованной лимфаденопатией, особенно увеличением затылочных, заушных, подчелюстных и шейных л/у. • Протекает в виде приобретенной (с воздушно-капельным механизмом передачи, легкими клиническими проявлениями и с благоприятным исходом) и врожденной (с трансплацентарным механизмом передачи и развитием тяжелых уродств плода) форм.

История изучения краснухи «Немецкая корь» , «трехдневная корь» , «скарлатинозная краснуха» 1829 год Wagner 1866 год Veale 1881 год Международный медицинский конгресс в Лондоне 1938 год Hiro и Tasaka 1941 год австралийский офтальмолог Gregg 1962 год Weller, Neva (Бостон) и Parkman, Buescher, Artenstein (Вашингтон) 1938 Гиро, Тасаки вирусная природа краснухи 1969 S. Plotkin разработка живой вакцины 1962 P. Parkman, T. Weller выделение вируса краснухи 1972 1979 комбинированные применение штамма RA 27/3, вакцины выращенного на диплоидных MMR клетках человека 1996 массовая вакцинация в России
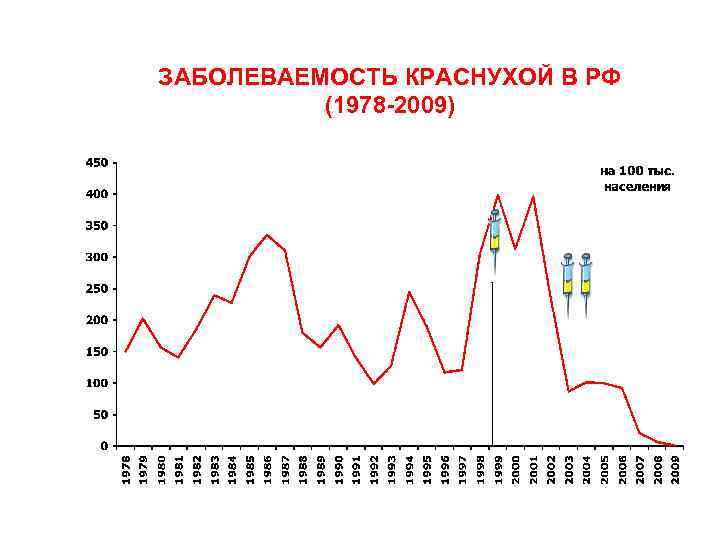
ЗАБОЛЕВАЕМОСТЬ КРАСНУХОЙ В РФ (1978 2009)
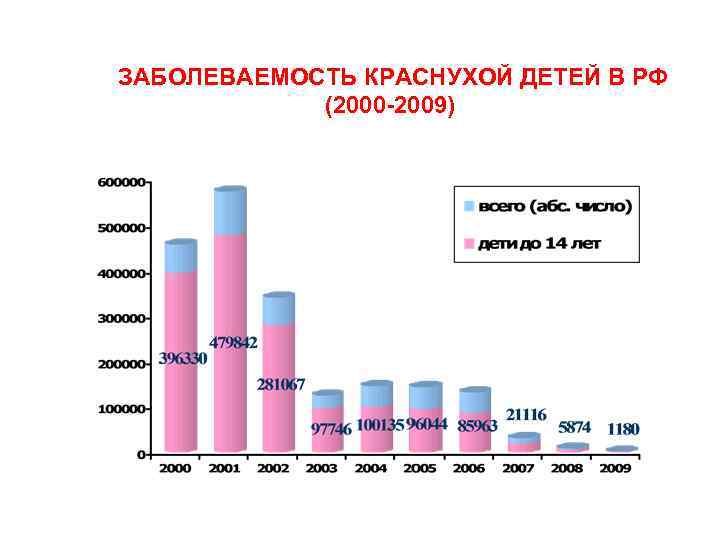
ЗАБОЛЕВАЕМОСТЬ КРАСНУХОЙ ДЕТЕЙ В РФ (2000 2009)

Вирус краснухи относится к группе тогавирусов (семейство Togaviridae, род Rubivirus). Вирион имеет диаметр 60 70 нм. Он состоит из закрытого оболочкой нуклеокапсида с геномом из однонитчатой РНК и трех структурных белков, С- в нуклеокапсиде, Е-1 и Е-2 – в вирусной оболочке. Структурные протеины Е-1 и Е-2 ответственны за индукцию гуморальной (гемагглютинирующей, гемолизирующей и нейтрализующей) активности, в то время как С-протеин содержит эпитоп, вызывающий клеточный иммунный ответ. Местом взаимодействия вирусного и клеточного белков являются митохондрии. Репликация вируса происходит в цитоплазме клетки. Вирус краснухи обладает комплементсвязывающей и гемагглютинирующей активностью. Имеет тропность к слизистым оболочкам респираторного и урогенитального тракта, коже, плаценте, периваскулярным, синовиальным тканям и лимфатической системе. Во внешней среде вирус относительно не стоек, при изменениях p. H (ниже 6, 8 и выше 8, 0), под влиянием ультрафиолетовых лучей и дезинфицирующих веществ – эфира, формалина – быстро инактивируется

Эпидемиология - Источником инфекции являются больные с клиническими проявлениями заболевания, а также дети с врожденной краснухой, в организме которых вирус может сохраняться в течение многих месяцев (до 1, 5 лет и более) Механизм передачи – аэрозольный, путь передачи – воздушно капельный, вертикальный (от матери – плоду) - Случаи краснухи наблюдаются в любое время года, с повышением заболеваемости в холодный период (зимне весенняя сезонность). Заболевание нередко регистрируется в виде эпидемических вспышек с интервалом от 3 5 до 6 9 лет Восприимчивость высокая Иммунитет после приобретенной краснухи стойкий, пожизненный, вырабатывается после перенесения как манифестных, так и бессимптомных форм

Патогенез и иммунитет приобретенной краснухе Инкубационный период до появления симптомов составляет максимум 14 21 (до 25) суток. * В течение 7 9 суток после заражения происходят виремия и распространение вируса, не связанного с клеткой и ассоциированного с лимфоцитами, во многие органы. * Виремия достигает наивысшего уровня через 10 12 суток после заражения и длится в общей сложности 5 7 суток. * Главными мишенями инфекции являются органы лимфатической системы, кожа, слизистые оболочки респираторного и урогенитального тракта, синовиальная ткань суставов, иногда – периваскулярная ткань в головном мозге, при беременности – плацента. * Выделение вируса из зева начинается через 10 12 суток после заражения и заканчивается после выработки локальных антител Ig. A через 3 4 суток после появления симптомов. * Пациенты заразны приблизи тельнов течение 7 дней до и примерно 4 дней после появления сыпи. * В сыворотке через 2 4 суток с момента появления симптомов выявляют Ig. M и Ig. A , а затем Ig. G антитела. Их уровень максимален в течение первых двух недель, так же как и сила измеряемых клеточных иммунных реакций. * Ig. M и Ig. A антитела остаются в организме и выявляются в меньших количествах в течение 4 8 недель после начала симптоматики. * Примерно в 3 5 % случаев антитела Ig. M способны долго сохраняться в организме. Ig. G антитела остаются пожизненно

МКБ-10 Краснуха (В 06) В 06. 0 – краснуха с неврологическими осложнениями Краснушный: • энцефалит (G 05. 1) • менингит (G 02. 0) • менингоэнцефалит (G 05. 1) В 06. 8 – краснуха с другими осложнениями • артрит (М 01. 4) • пневмония (I 17. 1) В 06. 9 краснуха без осложнений. P 35 Врожденные вирусные болезни P 35. 0 - Синдром врожденной краснухи

Клиническая классификация: А. Приобретенная краснуха: 1. Типичная: легкая, средней тяжести, тяжелая; 2. Атипичная (без сыпи); 3. Инаппаратная (субклиническая). По течению: гладкое, негладкое С исходом в подострый склерозирующий панэнцефалит (ПСПЭ) Б. Врожденная краснуха: Малый краснушный синдром – триада Грегга (катаракта, пороки сердца, глухота) Системные поражения: 1. С поражением нервной системы 2. С врожденными пороками сердца 3. С поражением слуха 4. С поражением глаз 5. Смешанные формы. В. Резидуальные явления врожденной краснухи
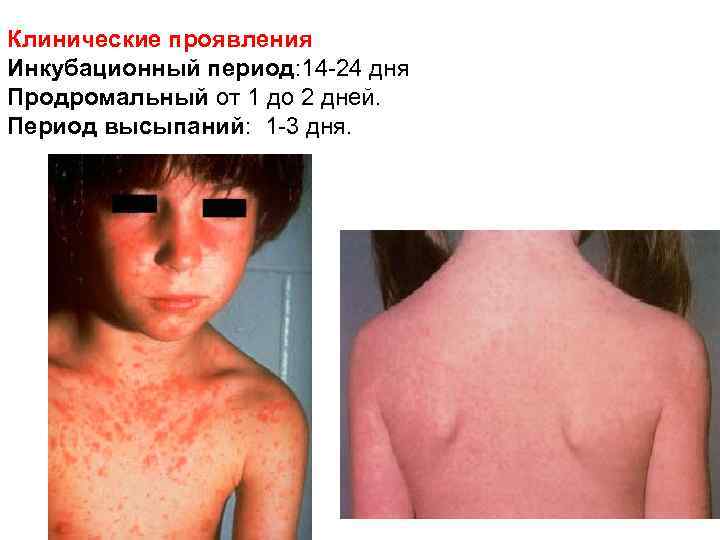
Клинические проявления Инкубационный период: 14 -24 дня Продромальный от 1 до 2 дней. Период высыпаний: 1 -3 дня.
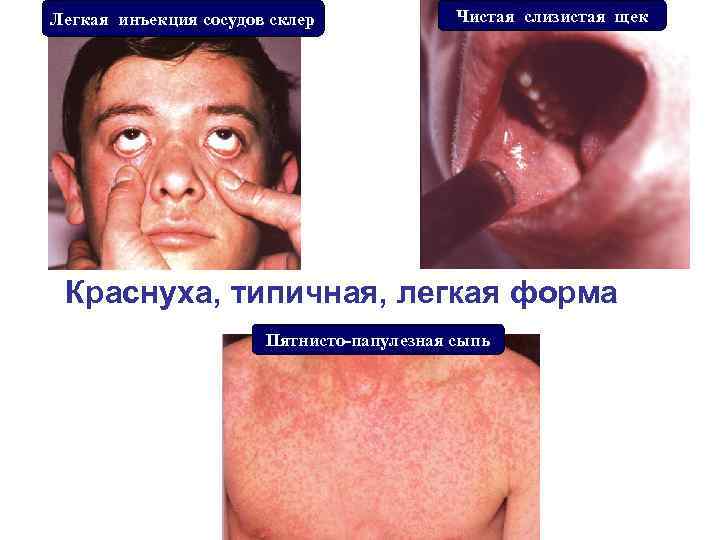
Легкая инъекция сосудов склер Чистая слизистая щек Краснуха, типичная, легкая форма Пятнисто-папулезная сыпь

Краснушный энцефалит • Возникает чаще на 3 -5 -й день высыпаний. Начало болезни острое с появления головной боли и рвоты, высокой лихорадки, расстройства сознания от оглушенности до комы. • У детей старшего возраста иногда наблюдаются кратковременный делирий и галлюцинации. • Характерно развитие эпилептических приступов: единичных или серийных до статуса. Приступы чаще генерализованные, реже фокальные. Продолжительность судорожно-коматозного синдрома от нескольких часов до 2 -3 суток свидетельствует о развитии отека головного мозга, прогрессирование которого ведет к дислокации и вклинению. • С первых суток заболевания появляются диффузные и очаговые симптомы поражения ЦНС: анизорефлексия, повышение мышечного тонуса, гиперкинезы различного характера - миоклонии, хореоатетоз, парезы, мозжечковые расстройства. • При распространении демиелинизирующего процесса на спинной мозг и периферическую нервную систему могут развиваться миелиты и полирадикулоневриты, невриты зрительного нерва. • Характерно частое вовлечение в патологический процесс мозговых оболочек, возможно развитие изолированного серозного менингита. • В ЦСЖ определяется умеренный мононуклеарный цитоз и повышение уровня белка

Лечение приобретенной краснухи • *Этиотропная терапия необходима при среднетяжелой и тяжелой формах болезни. Используют виферон и другие рекомбинантные интерфероны. • * Рекомендуется постельный режим в острый период, затем – полупостельный еще в течение 3 -5 суток, соблюдение молочно-растительной диеты, обильное питье. • * При легких и среднетяжелых формах назначают поливитамины, симптоматические средства. • * При краснушных артритах применяют делагил (хлорохин), нестероидные противовоспалительные препараты и антигистаминные препараты. • * При остром краснушном энцефалите назначают кортикостероиды коротким курсом, в сочетании с комплексом патогенетической и симптоматической терапии. • * Лечение прогрессирующего краснушного энцефалита неэффективно. Есть данные о продлении жизни применении α-интерферона при интравентрикулярном введении. • * Диспансерное наблюдение детей, перенесших краснушный энцефалит, проводится не менее 2 лет невропатологом и педиатром-инфекционистом.

Врожденная краснуха — это медленная вирусная инфекция, развивающаяся в результате трансплацентарного заражения плода. Сроки инфицирования матери 3 – 7 недель Последствия для плода Смерть плода и аборт

Патогенез врожденной краснухи 1. Попадание вируса в организм матери. 2. Заражение плаценты – заражение плода. 3. Поражение сосудов плаценты (эпителий ворсин хориона, эндотелий сосудов). 4. Цитодеструктивное действие вируса: 5. органы зрения, слуха, ЦНС, ССС, ДС, печени и селезенке. 6. 5. Снижается скорость размножения клеток, срок выживания зараженных кл 6. Возникновение хронической инфекции. 7. Действует на критический период развития органов и систем, ингибируя митоз и повреждая хромосомы Для мозга – 3 -11 неделя в. р. Для глаза и сердца – 4 -7 неделя Для органа слуха – 7 -12 неделя.
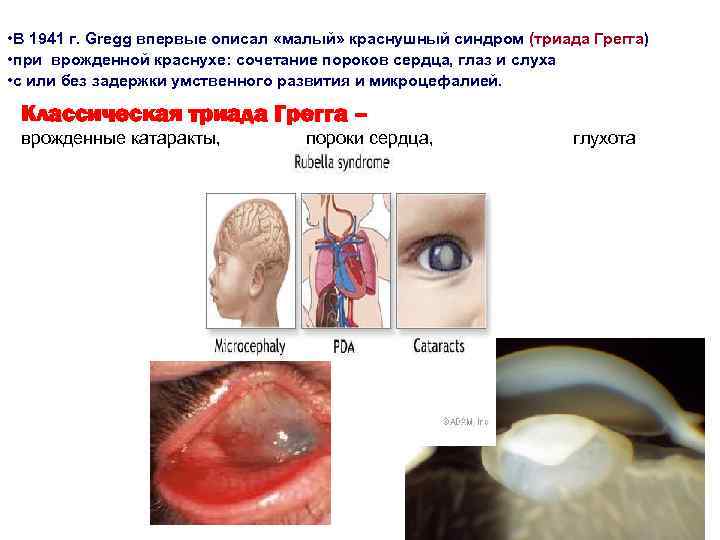
• В 1941 г. Gregg впервые описал «малый» краснушный синдром (триада Грегга) • при врожденной краснухе: сочетание пороков сердца, глаз и слуха • с или без задержки умственного развития и микроцефалией. Классическая триада Грегга – врожденные катаракты, пороки сердца, глухота

• «Большой» (расширенный) синдром врожденной краснухи проявляется глубоким поражением головного мозга (анэнцефалия, микроцефалия, гидроцефалия), пороками развития сердца и сосудов (открытый артериальный проток, стеноз легочной артерии, дефект межжелудочковой перегородки, дефект межпредсердной перегородки, тетрада Фалло, коарктация аорты, транспозиция магистральных сосудов); поражением глаз (глаукома, катаракта, микрофтальмия, ретинопатия); пороками развития скелета (трубчатых костей в области метафиза) и черепа (незаращение твердого неба); пороками развития мочеполовых органов и пищеварительной системы; поражением органа слуха (глухота); гепатоспленомегалией, реактивным гепатитом, тромбоцитопенической пурпурой, интерстициальной пневмонией, миокардитом.

• Выявлено, что у 80% детей с синдромом врожденной краснухи возникают неврологические нарушения: cонливость, раздражительность, замедленность моторики, бульбарно-псевдобульбарный синдром, патологическое установки и гиперкинезы, эпилептические припадки выявляются позднее по мере прогрессирования заболевания. • У некоторых пациентов развивается шизофреноподобный синдром. • Особый интерес представляет аутизм с частотой развития до 6%. • Очаговые симптомы поражения ЦНС являются следствием фокального разрушения нервной ткани в результате сосудистых повреждений

• Вирус краснухи способен длительно персистировать в клетках мозга во время всей жизни плода и после рождения и может обусловить развитие хронически прогредиентного заболевания в виде подострого склерозирующего панэнцефалита (ПСПЭ) с летальным исходом. • • • Позднее проявление синдрома врожденной краснухи: в возрасте 4 -6 мес. Характерны задержка роста, хроническая экзантема, рецидивирующая пневмония, Ig. G- и Ig. A-гипогаммаглобулинемия, васкулит. Летальность, особенно при пневмонии, достигает 70%.
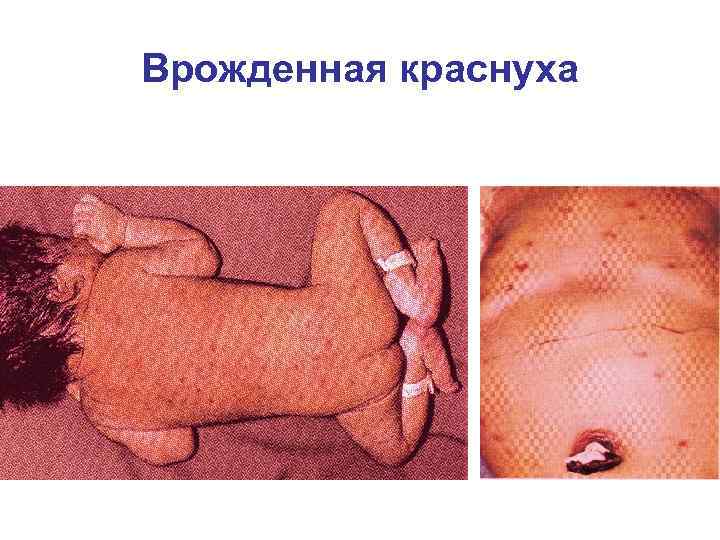
Врожденная краснуха Геморрагическая сыпь Гепатомегалия
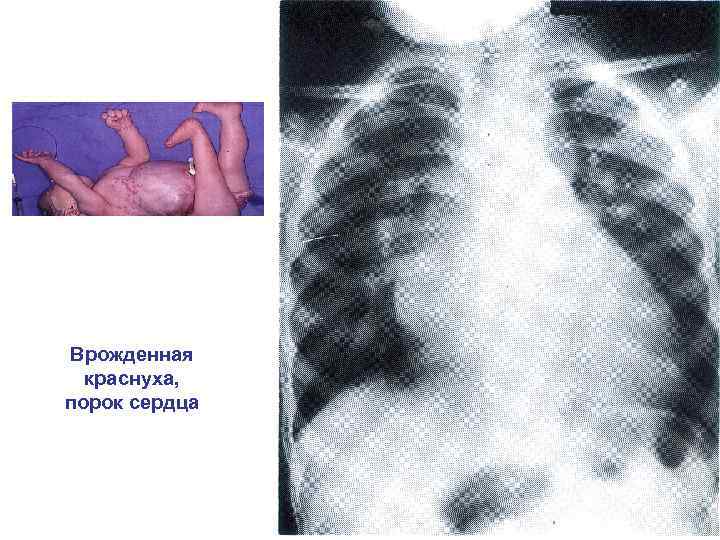
Врожденная краснуха, порок сердца

Диагностика во время беременности. • • Подозрительным признаком на краснуху является припухание лимфатических узлов, особенно в затылочной области, сыпь, появляющаяся за ушами с несливающимися пятнами среднего размера, которая быстро распространяется на лицо, спину и разгибательные поверхности конечностей и сохраняется приблизительно 2 -3 дня. Иногда заболевание сопровождается зудом, артралгиями, в первую очередь, мелких суставов стоп и кистей. В клиническом анализе крови отмечается лейкопения с умеренным сдвигом влево, относительный лимфоцитоз и атипичные лимфоциты. При контакте с больным краснухой или признаках, серологически подозрительных на краснуху во время беременности, необходимо точно выяснить, не было ли у пациентки вышеперечисленных клинических симптомов, а также узнать о серологических исследованиях и прививках перед этой беременностью. Диагноз краснухи, в том числе и перенесенной в прошлом или незадолго до беременности, может быть установлен на основании идентификации вируса или по нарастанию титров специфических антител. Вирус может быть выделен из отделяемого ротоглотки, мочи, амниоцентической или спинномозговой жидкости, плаценты, периферических лейкоцитов или путем биопсии ткани. Наиболее чувствительным и специфическим методом по выявлению РНК вируса краснухи является ПЦР как в рамках пренатальной, так и педиатрической практики. Достаточно часто используется тест ИФА для определения Ig. G и Ig. M антител. Серологические реакции выполняются парными сыворотками с интервалом 1014 дней. Диагностически значимым является нарастание титра антител в 4 и более раз.

Диагностика краснухи Лейкопения с лимфоцитозом и обнаружение плазматических клеток. Вирусологический метод Нарастание Ig. M в парных сыворотках в динамике болезни. БЕРЕМЕННОСТЬ И КРАСНУХА (СП 3. 1. 2. 1176 02) Ig. M - полож. Индивидуальное решение вопроса о прерывании беременности после серологического подтверждения диагноза Ig. M - отр. Ig. G - 25 МЕ/мл и > Медицинское наблюдение не проводится Ig. M - отр. Ig. G - отр. Медицинское наблюдение Два повторных серологических исследования с интервалом 2 недели При наличии Ig. M в двух исследованиях индивидуальное решение вопроса о прерывании беременности

• Показанием к искусственному прерыванию беременности является перенесенная первичная инфекция в первые 16 недель беременности. • *При выявлении заболевания свыше указанного срока или при подтверждении инфицированности и патологии плода возможно прерывание беременности в сроки до 28 недель. • * При принятии решения о сохранении беременности в дальнейшем проводятся профилактические мероприятия по защите плода, терапии плацентарной недостаточности, профилактике и лечению невынашиваемости. • * При развитии краснухи после 30 недель гестации беременность, как правило, сохраняется. • * Однако дети, рожденные от матерей с перенесенной (или бывших в контакте) краснухой во время беременности, подлежат тщательному клиническому и вирусологическому обследованию. • * В послеродовом периоде новорожденным рекомендуется грудное вскармливание.

Профилактика краснухи Заболевших детей изолируют на 5 дней с момента высыпания в домашних условиях Дезинфекция не проводится Детей бывших в контакте с больным не разобщают Профилактика синдрома врожденной краснухи (прерывание беременности)

Цели вакцинации • Более 70% всех случаев краснухи приходится на детей до 15 лет, но ежегодно заболевают около 100 000 подростков и молодых взрослых, что может обусловить около 1000 случаев СВК. Исследования в России свидетельствуют о том, что до 35% в/утробной патологии приходится на СВК. • Региональный Комитет ВОЗ для Европы в 1998 г. принял в программе «Здоровье-21» следующее: • К 2010 г. или раньше частота СВК должна быть снижена до уровня < 0, 01 на 1000 родов живым ребенком • Поэтому вопрос о целесообразности «добавления» краснушной вакцины к коревой становится все более актуальным • В 1998 г. Европейская группа советников ВОЗ рекомендовала странам, начинающим кампании по элиминации кори, рассмотреть возможность применения у девочек - подростков тривакцины.
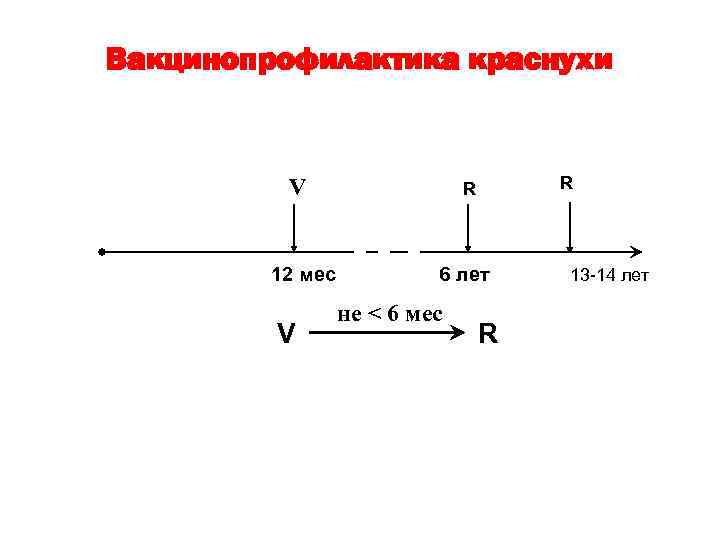
Вакцинопрофилактика краснухи V 12 мес V R R 6 лет не < 6 мес R 13 -14 лет

КРАСНУШНЫЕ ВАКЦИНЫ • Вакцина против краснухи (Serum Institute of India Ltd, Индия) • Вакцина против краснухи живая аттенуированная (Institut Of Immunology, Inc, Хорватия) • Вакцина против краснухи (ФГУП НПО Микроген, Россия) • Рудивакс, Франция

КОМБИНИРОВАННЫЕ ВАКЦИНЫ ТРИВАКЦИНЫ • Приорикс™ (Glaxo. Smith. Kline, Бельгия) • М М Р® II (MSD, США) • Вакцина против кори, паротита и краснухи (Serum Institute of India Ltd, Индия)

ГЛОБАЛЬНАЯ ВАКЦИНАЦИЯ ПРОТИВ КРАСНУХИ (ВОЗ, 2009)
корь краснухаМолочкова.ppt