корь педриятрия.pptx
- Количество слайдов: 21
КОРЬ
Корь (лат. Morbilli) вызывает острое инфекционное высококонтагиозное заболевание(индекс контагиозности 98%) поражающее главным образом детей, характеризующееся лихорадкой (до 40, 5 °C), катаральными явлениями и характерной пятнисто папулезной сыпью кожных покровов, общей интоксикацией. Вирус кори выделен в 1954 г.
Корь — представляет собой острое инфекционное заболевание, характеризующееся в типичной манифестной форме совокупностью следующих клинических проявлений: §с 4 и 5 дня поэтапное высыпание пятнисто папулезной сливной сыпи (в 1 день лицо, шея; на 2 день туловище; на 3 день ноги, руки), §температура 38°С и выше, §кашель или насморк, §конъюнктивит, §общая интоксикация.

Причины заражения корью Источник – больной человек с типичными и атипичными формами кори. Он опасен для окружающих с ≈7 дня после контакта, когда начинается продромальный период, т. е первые катаральные проявления. Пути передачи вируса – воздушно капельный (при чихании, кашле, крике, разговоре). Заражение гораздо легче происходит в организованных коллективах закрытых учреждений (детские дома, сады и т. д).

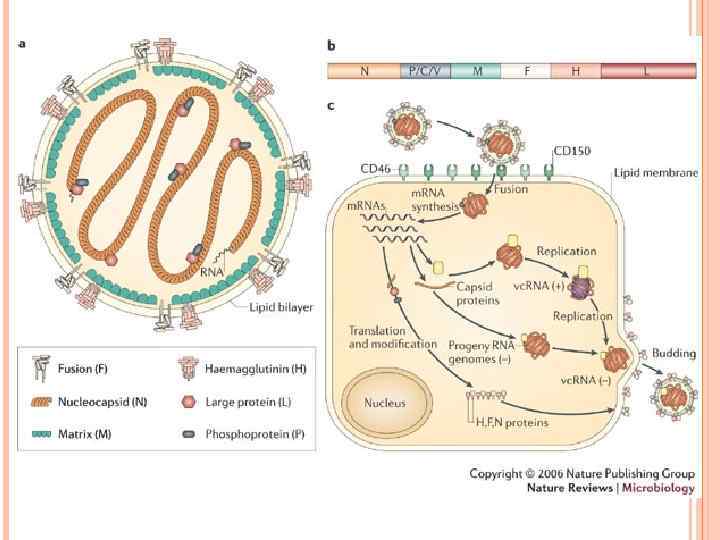
Патогенез. Вирус проникает через слизистую оболочку верхних дыхательных путей, где происходит его репродукция и далее с током крови попадает в лимфатические узлы и поражает все виды белых кровяных клеток. С 3 го дня инкубационного периода в лимфоузлах, миндалинах, селезенке можно обнаружить типичные гигантские многоядерные клетки Warthin Finkeldey с включениями в цитоплазме. После размножения в лимфатических узлах вирус снова попадает в кровь, развивается повторная виремия, с которой связано начало клинических проявлений болезни. Вирус кори подавляет деятельность иммунной системы (возможно поражение Т лимфоцитов), происходит снижение иммунитета и как следствие развитие тяжелых вторичных, бактериальных осложнений с преимуществен ной локализацией процессов в органах дыхания.
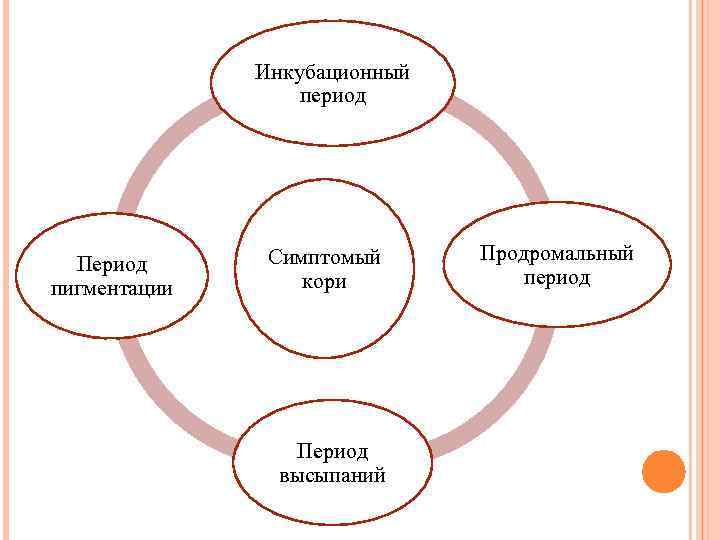
Инкубационный период Период пигментации Симптомый кори Период высыпаний Продромальный период

Инкубационный период – 9 17 дней отсутствия симптомов от момента заражения. После того, как заражение произошло аэрогенным путём, вирус крепится на слизистых оболочках верхних дыхательных путей, либо на конъюнктиве, если слюна больного попала первоначально туда. После, вирус проникает в подслизистый слой и региональные лимфоузлы – в этих местах происходит первичная репликация вируса (т. е его размножение). В этот период симптомов нет, но увеличиваются лимфоузлы, чаще шейные. К концу этого периода вируса становится так много, что он прорывается в кровь и возникает следующий период.

Продромальный период длится 3 5 дней и характеризуется вирусемией (циркуляция в крови), с локализацией вируса в верхних дыхательных путях и других органах: • катар верхних дыхательных путей • конъюнктивит (отёк и гиперемия слизистой оболочки глаза, с серозным отделяемым, инъекция сосудов склер, слезотечение и светобоязнь) • лихорадка (подъём t⁰ до 38, 5⁰С) • интоксикация (вялость, раздражительность, снижение аппетита, нарушение сна) • Энантема = пятна Бельского Филатова Коплика – это пятна в виде манной крупы (маленькие белесоватые, с краснотой по краям), располагаются на слизистой щёк около коренных зубов, также могут быть на слизистой губ и десен. Они появляются за 2 3 дня до появления высыпаний, когда появляются высыпания на коже, то эти пятнышки на слизистой исчезают.
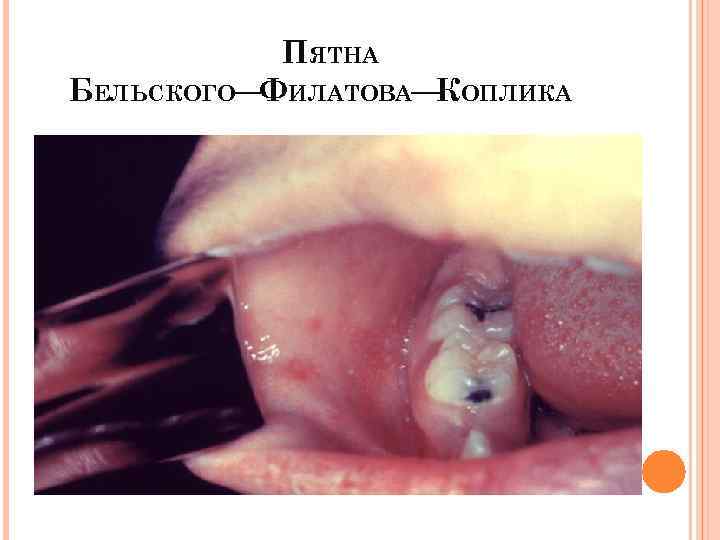
ПЯТНА БЕЛЬСКОГО— ИЛАТОВА— ОПЛИКА Ф К

Период высыпаний длится 3 дня, начинается в конце продромального периода (через 2 3 дня от момента появления сыпи на слизистых), т. е на фоне ярких симптомов, когда концентрация вируса в крови максимальна и он достигает внутренних органов: ЦНС, кожа, лёгкие, кишечник, миндалины, костный мозг, селезёнка, печень в них происходит вторичное размножение вируса с последующей вторичной вирусемией, и сопровождается это аллерго иммунологической перестройкой со следующими симптомами: • усиление интоксикации и лихорадки • усиление симптомов со стороны верхних дыхательных путей (возможно развитие бронхита, с изменением характера кашля – становится более влажным, наблюдается отхождение мокроты)
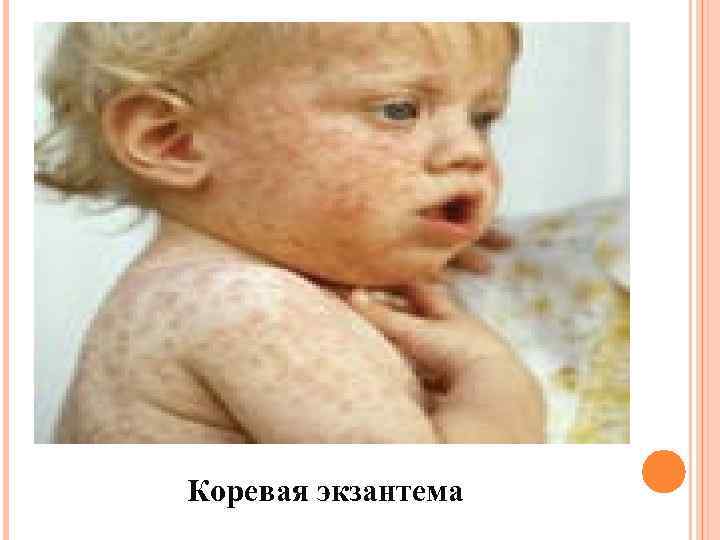
Коревая экзантема

Период пигментации – длится 1 1, 5 недели. На месте высыпаний обнаруживаются пятна коричневого цвета, наличие шелушений на месте высыпаний. Этот период характеризует: • снижение температуры и исчезновение интоксикации • исчезновение симптоматики со стороны верхних дыхательных путей • возможно развитие осложнений (т. к вирус кори оказывает подавляющее действие на Т лимфоциты, выступающие в качестве линии защиты, поэтому вирус беспрепятственно поражает клетки органов мишеней, к которым он имеет сродство)
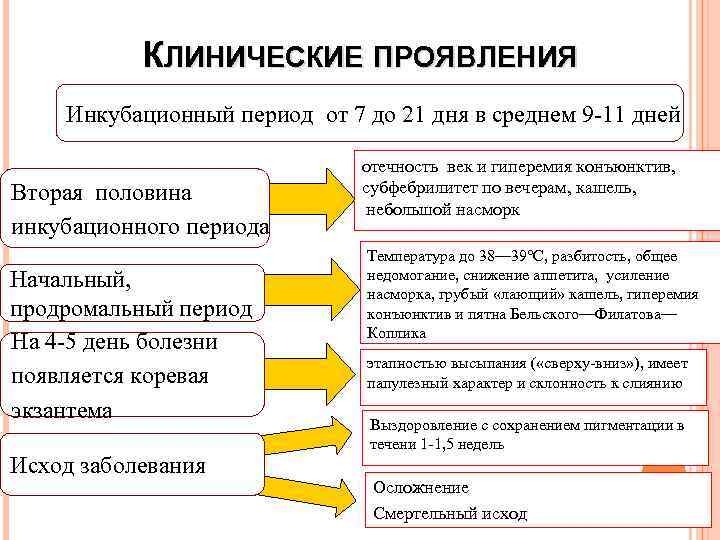
КЛИНИЧЕСКИЕ ПРОЯВЛЕНИЯ Инкубационный период от 7 до 21 дня в среднем 9 11 дней Вторая половина инкубационного периода Начальный, продромальный период На 4 5 день болезни появляется коревая экзантема Исход заболевания отечность век и гиперемия конъюнктив, субфебрилитет по вечерам, кашель, небольшой насморк Температура до 38— 39°С, разбитость, общее недомогание, снижение аппетита, усиление насморка, грубый «лающий» кашель, гиперемия конъюнктив и пятна Бельского—Филатова— Коплика этапностью высыпания ( «сверху вниз» ), имеет папулезный характер и склонность к слиянию Выздоровление с сохранением пигментации в течени 1 1, 5 недель Осложнение Смертельный исход
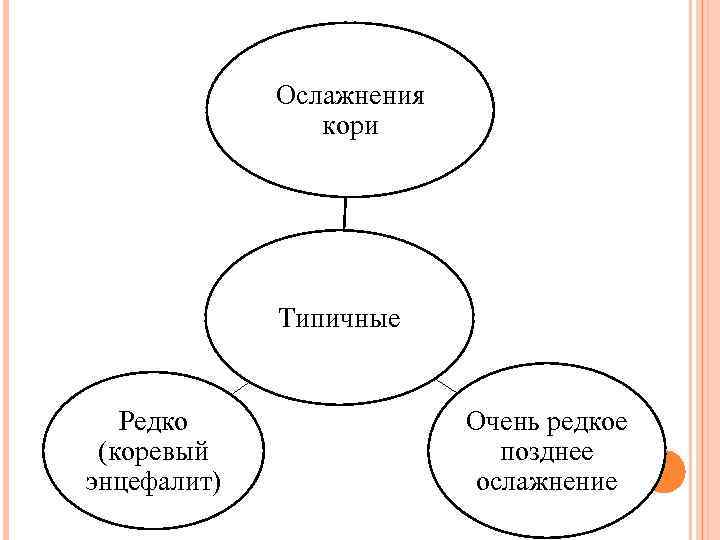
Ослажнения кори Типичные Редко (коревый энцефалит) Очень редкое позднее ослажнение
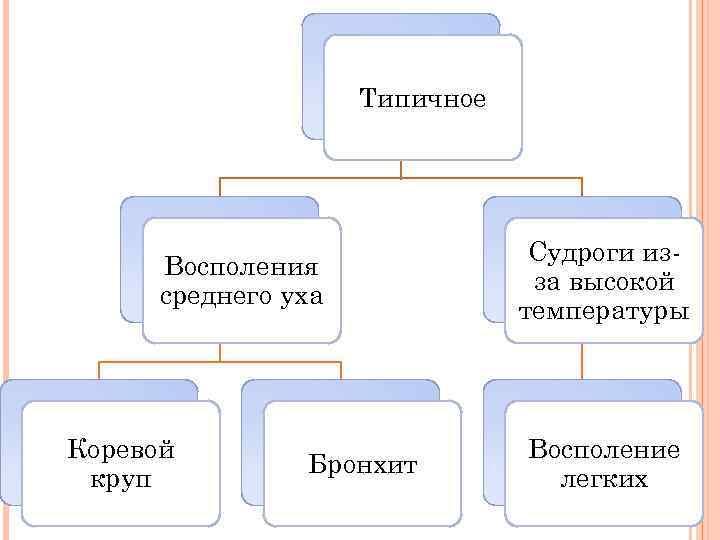
Типичное Восполения среднего уха Коревой круп Бронхит Судроги изза высокой температуры Восполение легких
Осложнениями кори являются пневмония, ларингит, круп (стеноз гортани), трахеобранхит, отит, в редких случаях - острый энцефалит и подострый склерозирующий панэнцефалит. Последнее заболевание характеризуется поражением ЦНС, развивается постепенно, чаще у детей 5 -7 лет, перенесших корь, и заканчивается смертью. В развитии осложнений большое значение имеет способность вируса кори подавлять активность Т-лимфоцитов и вызывать ослабление иммунных реакций организма.
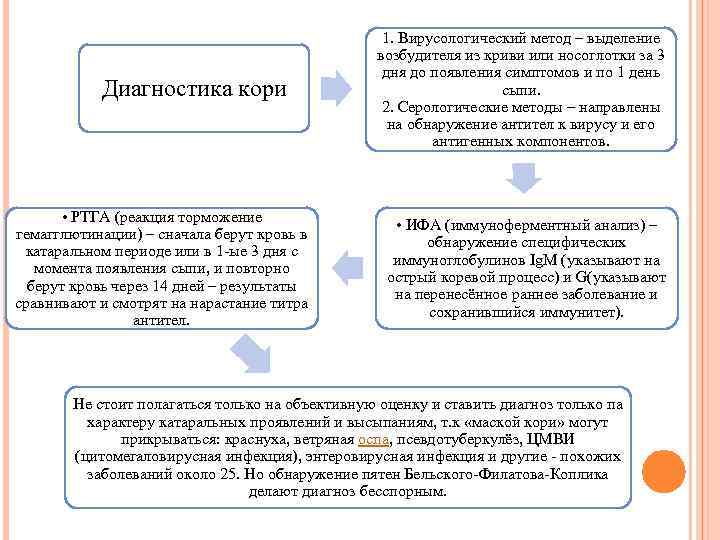
Диагностика кори • РТГА (реакция торможение гемагглютинации) – сначала берут кровь в катаральном периоде или в 1 ые 3 дня с момента появления сыпи, и повторно берут кровь через 14 дней – результаты сравнивают и смотрят на нарастание титра антител. 1. Вирусологический метод – выделение возбудителя из криви или носоглотки за 3 дня до появления симптомов и по 1 день сыпи. 2. Серологические методы – направлены на обнаружение антител к вирусу и его антигенных компонентов. • ИФА (иммуноферментный анализ) – обнаружение специфических иммуноглобулинов Ig. M (указывают на острый коревой процесс) и G(указывают на перенесённое раннее заболевание и сохранившийся иммунитет). Не стоит полагаться только на объективную оценку и ставить диагноз только па характеру катаральных проявлений и высыпаниям, т. к «маской кори» могут прикрываться: краснуха, ветряная оспа, псевдотуберкулёз, ЦМВИ (цитомегаловирусная инфекция), энтеровирусная инфекция и другие похожих заболеваний около 25. Но обнаружение пятен Бельского Филатова Коплика делают диагноз бесспорным.

Лабораторная диагностика. Исследуемый материал — отделяемое носоглотки, соскобы с кожи из участка сыпи, кровь, моча, в летальных случаях — мозговая ткань. Экспресс диагностика основана на обнаружении специфичес кого антигена в РИФ, а также антител класса lg. М с помощью ИФА. Для выделения вируса используют культуру клеток. Идентифи кацию выделенного вируса проводят с помощью РИФ, РТГА, РН в культуре клеток. Для серологической диагно стики используют РН, РСК, РТГА.

Лечение: • Этиотропное лечение – применение широкоспекторных противовирусных препаратов (изопринозин, арбидол); иммуномодуляторы (интерферон, виферон); иммуностимуляторы (циклоферон); В тяжёлых случая применяют иммуноглобулины внутривенно (иммуновенин, пентаглобин); • Симптоматическое лечение: при конънктивитах (0, 25% левомицитиновые капли, 20% альбуцид) при катаральных симптомах со стороны дыхательных путей (отхаркивающие, муколитики, противовоспалительные аэрозоли) при лихорадке (жаропонижающие, анальгетики, НПВС – нестероидные противовоспалительные)

Специфическая профилактика и лечение. Для специфической профилактики применяют живую аттенуированную коревую вакцину, полученную А. А. Смородинцевым и М. П. Чумаковым. Вакцинацию против кори принято осуществлять дважды: в первый раз прививка от кори проводится в возрасте 12 15 месяцев, во второй – в 6 лет. У 95% вакцинированных формируется длительный иммунитет. В очагах кори ослабленным детям вводят проти вокоревой иммуно глобулин. Продолжительность пассивного иммуни тета 1 мес. Лечение симптоматическое.
корь педриятрия.pptx