
Корь

Корь (лат. morbilli) – острая вирусная болезнь, характеризующаяся лихорадкой, общей интоксикацией, пятнисто-папулезной сыпью, поражением конъюнктивы и верхних отделов респираторного тракта. До введения обязательной вакцинации была самой распространенной детской болезнью с относительно высокой летальностью.

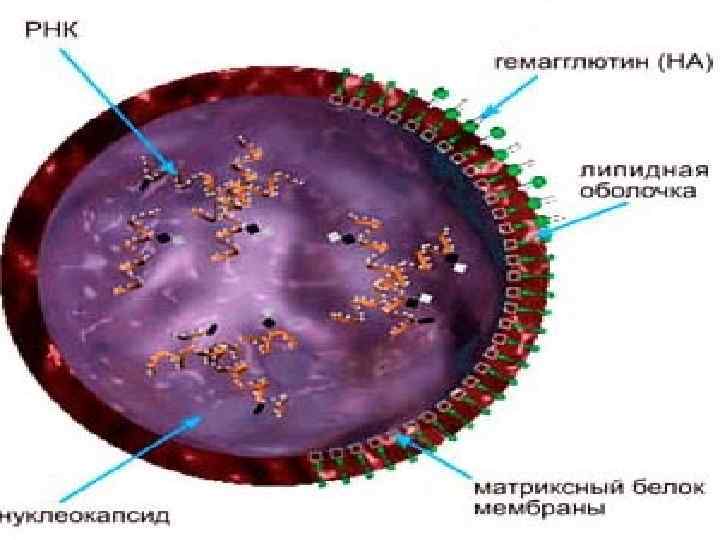
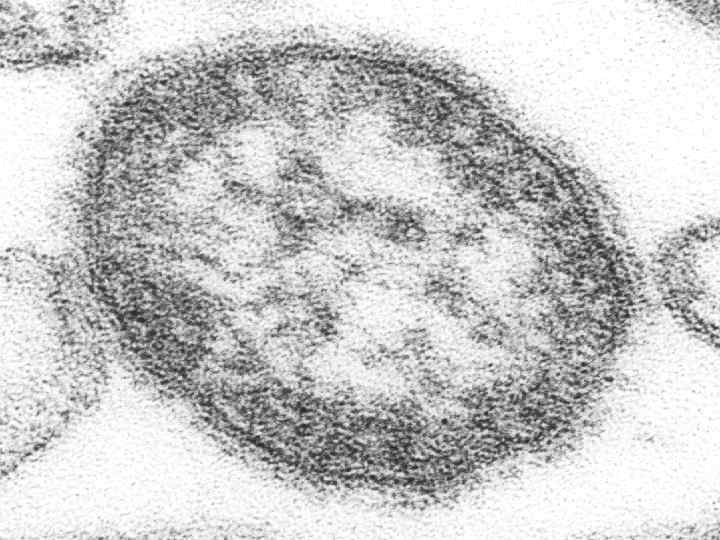
Возбудитель кори Впервые был выделен 1954 году Эндерсом и Пиблесом. Семейство Paramyxoviridae, род Morbillivirus. Относится к РНК-содержащим вирусам, диаметр 150 -250 нм. Имеет липопротеидную оболочку, в которую встроены с наружной стороны гликопротеиды — гемагглютинин и F-белок. В центральной части вириона имеется тяж нуклеокапсида. Отличием от других парамиксовирусов является отсутствие нейраминидазы. Геном представлен однонитчатой РНК.
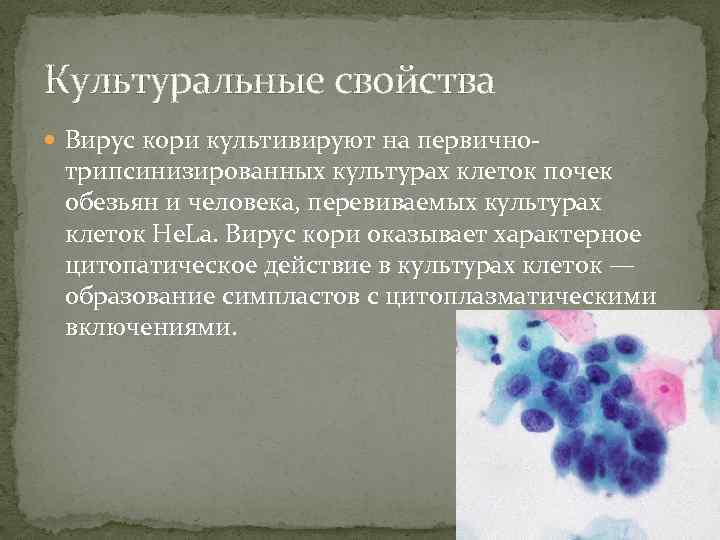
Культуральные свойства Вирус кори культивируют на первично- трипсинизированных культурах клеток почек обезьян и человека, перевиваемых культурах клеток He. La. Вирус кори оказывает характерное цитопатическое действие в культурах клеток — образование симпластов с цитоплазматическими включениями.

Эпидемиология Вирус кори является одним из самых «заразных» вирусов. Для человека, ранее корью не болевшего и не привитого, при контакте с больным вероятность заболеть равна 100%. Носительство не отмечено, потому источником инфекции может быть только больной человек, у которого вирус выделяется со слезной жидкостью, секретами носа и слизистой полости рта. Путь передачи — воздушно-капельный.

Патогенез 1)Возбудитель проникает через слизистые оболочки верхних дыхательных путей и глаз; 2) Размножаются в эпителиальных клетках; 3) Затем попадает в лимфатические узлы. После репродукции вирус попадает в кровь, вызывая вирусемию, поражая эндотелий кровеносных капилляров, тем самым обуславливая появление сыпи. Развивается отек и некротические изменения тканей.

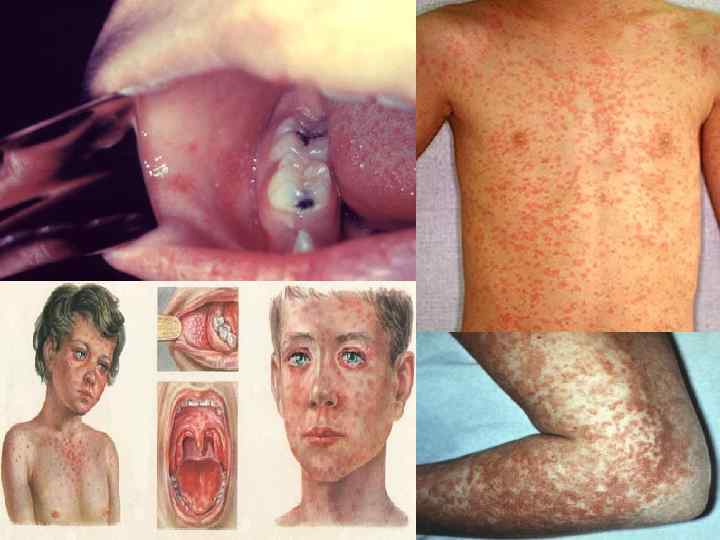
Клиническая картина Инкубационный период составляет около 10 дней. В продромальном периоде – явления ОРЗ (ринит, фарингит, коньюктивит), температура 38 -39°С. Дифференциально-диагностическое значение имеет появление пятен Коплика-Филатова, которые появляются за сутки до сыпи и представляют собой мелкие беловатые пятна, окруженные красным ореолом. Затем на слизистой оболочке и коже появляются пятнисто-папулёзная сыпь, распространяющаяся сверху вниз: сначала на лице, за ушами, затем на туловище и конечностях. Сыпь состоит из мелких папул, окруженных пятном и склонных к слиянию (в этом ее характерное отличие от краснухи — сыпь при которой не сливается).

При кори возможны осложнения, связанные с работой ЦНС, дыхательной системы и ЖКТ, среди них: ларингит , трахеобронхит, отит, первичная коревая пневмония, вторичная бактериальная пневмония, коревой энцефалит. Довольно редкое позднее осложнение — подострый склерозирующий панэнцефалит. После перенесенного заболевания развивается стойкий, пожизненный иммунитет.

Лабораторная диагностика Исследуемый материал: смыв из носоглотки, моча, сыворотка § § § § крови. Экспресс-диагностика: РИФ. Цитоскопия при окраске по Романовскому , при которой обнаруживают многоядерные симпласты. Вирусологический метод: Выделение вируса осуществляют в культурах фибробластах японских перепелок, культурах He. La, Hep 2, А-1, почек обезьян. Индикацию осуществляют по ЦПД – образование гигантских многоядерных клеток. Идентификация осуществляют с помощью иммунных сывороток в РТГАдс. Серодиагностика (основной метод): исследование сыворотки крови больного на наличие противовирусных антител в РТГА, РСК и РПГА.

Специфическая профилактика Осуществляется путем иммунизации детей в возрасте 12 месяцев коревой вакциной, содержащей живые ослабленные вирусы штамма Л-16 (культивируемые на клетках почек морских свинок или фибробластах японских перепелок). Плановая ревакцинация в 6 лет. Иммуноглобулин нормальный донорский – для экстренной профилактики. Специфического лечения нет.