занятие 2-2.pptx
- Количество слайдов: 55

Консультация психиатром больных с депрессией, хроническим болевым синдромом, сахарным диабетом, ВИЧ/СПИД, кардиоваскулярных, онкологических больных.

Консультация психиатром больных с депрессией, хроническим болевым синдромом, сахарным диабетом, ВИЧ/СПИД, кардиоваскулярных, онкологических больных. • Маскированная депрессия опасна своей незаметностью. Иногда распознать заболевание не удается годами, при этом с потерей времени состояние больного только ухудшается. Со временем к депрессии присоединяются и другие психические заболевания, например, приступы тревоги и страх смерти от неведомой болезни, которую врачи не могут обнаружить. • Изменения в характере пациента портят отношения с близкими людьми и коллегами. Ссоры, проявления агрессии и раздражительности выталкивают человека из общества. • Также асоциальное поведение грозит потерей работы. Развивается предрасположенность к наркомании и алкоголизму. •

Маскированная (скрытая, ларвированная, вегетативная, "депрессия без депрессии") • не проявляется обычным образом, она спрятана под «маской» заболеваний внутренних органов. • При этом наблюдается физическое недомогание, болезненные ощущения в разных частях тела, изменения в поведении человека. • Симптомов классической депрессии – апатии, угнетенного состояния или суицидальных мыслей – нет.

• Соматические жалобы и функциональные симптомы могут как сопровождающие проявления или эквиваленты депрессивных расстройств так сильно выступать на первый план, что они господствуют во всей клинической картине. • Соответственно эмоциональное нарушение может отходить на задний план и оставаться незамеченным.

Симптомы • Гастралгический тип. • Болезнь проявляется под видом патологий ЖКТ со следующей симптоматикой: • тяжесть в животе, чувство дискомфорта, потеря аппетита, отрыжка, боли в подреберье, запоры. • Пациент обращается за помощью к гастроэнтерологам, но лечение не помогает. • Из за этого развивается страх за свое здоровье, боязнь рака и приступы тревоги.

• Цефалгический тип. Депрессия скрывается под «маской» неврологического заболевания. Пациент жалуется на головные боли, особенно сильные во время эмоциональных волнений, умственной нагрузки или при громком шуме. Выразить словами общее физическое состояние человек не может, ему кажется, что болит все. Он проходит все связанные с головным мозгом обследования, но результатов нет. Больной подозревает неизлечимое заболевание, от чего развивается страх. • Кардиалгический тип. Болезнь прячется за дискомфортом в грудной клетке, чувством нехватки воздуха, ощущением перебоев в сердечной деятельности, покалывания, перемены давления, тахикардия. Предполагается, что это ВСД или начало гипертонической болезни, но лечение пациенту не помогает. Больной перестает верить в выздоровление, работоспособность падает, развивается страх смерти.

• В большинстве случаев любой тип скрытой депрессии сопровождается нарушениями сна – кошмарами, бессонницами или гиперсомнией. • Также изменяется характер человека, он становится обидчивым, плаксивым, агрессивным, конфликтным, импульсивным. • Отсутствует удовлетворение от приема пищи, половой жизни и других естественных явлений. Пациент старается привлечь внимание окружающих к своим болезням и не верит в квалифицированность врачей.

• Отличия от классической депрессии • В отличие от классической депрессии, при маскированной пациент не страдает от тоски и не впадает в апатичное состояние. Ее проявления хорошо спрятаны под «нарядами» других болезней. • При этом человек уверен, что болеет какой либо редкой и трудно диагностируемой непсихиатрической патологией, поэтому требует проведения многочисленных обследований. Он консультируется у терапевтов, гастроэнтерологов, неврологов и специалистов других профилей, но все безрезультатно. В итоге человек начинает подозревать врачей в некомпетентности и обращается в другую клинику. Чаще всего к психотерапевту такие пациенты попадают лишь спустя годы обследований. •

• Диагностика • Распознать заболевание обычно сложно, так как пациент обращается к врачам другого профиля. Никаких серьезных заболеваний при этом не обнаруживают, а малозначительные и распространенные болезни вылечить обычными лекарствами не удается. Тогда пациента направляют к психотерапевту, который с помощью опросов определяет диагноз. • Врач расспрашивает больного об образе жизни, изменениях эмоционального состояния, проблемах в межличностных отношениях и профессиональной деятельности. Часто обнаруживается, что у человека понижена самооценка, его взгляды на будущее довольно пессимистичны, он не получает удовлетворения от еды, развлечений и жизни в целом. •

Лечение • Маскированную депрессию лечат с помощью соответствующих медикаментов и сеансов психотерапии. Так как главной причиной заболевания является недостаток серотонина, пациенту назначают антидепрессанты. Дополнительно выписывают седативные препараты. • В зависимости от психологического состояния пациенту могут назначить следующие лекарства: • Венлафаксин; • Дулоксетин; • Ипсапирон; • Людиомил; • Миртазапин; • Новерил; • Саротен; • Флезиноксан. •

• При сильных нарушениях сна назначают Апонал, ярко выраженных страхах – Тавор или другой транквилизатор, если же пациент сильно заторможен, ему прописывают прием Тофранила (Имипрамина) или иного антидепрессанта, стимулирующего работу ЦНС. • При скрытой депрессии эти препараты дают относительно быстрый положительный результат, признаки болезни исчезают через 2 4 недели, но терапию иногда приходится продолжать месяцами – до полного выздоровления. • На сеансах психотерапии врач работает на психологической переработкой конфликта, вызвавшего депрессию у пациента. • Показан длительный терапевтический курс, включающий в себя психоанализ, индивидуальные и групповые занятия. • Лучшим лечением станет комбинация медикаментозных препаратов и сеансов психотерапии. Это позволит одновременно справиться с симптоматикой заболевания и предупредить его повторное развитие.


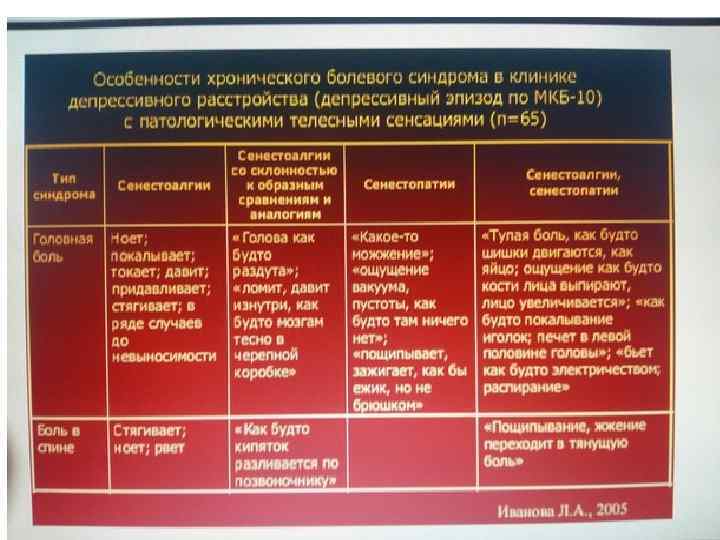
Клинические критерии хронического болевого синдрома (ХБС) • Длительность ХБС 3 месяца по данным Международной ассоциации боли; • 6 месяцев по DSM IV. • • Особенности и характер боли: • монотонная, периодически с усилением до приступа • • Оттенок боли: – Тупая, ноющая, сдавливающая (каскаобразная, разрывающая). • – Возможна характеристика в иных, чем боль терминах (голова «несвежая» , «тяжелая» , «ватная» , «дурнота в голове» ) • – Сенестопатическая окраска боли ( «жжение» , «шевеление чего то под кожей» , «обдирающая боль» , «обмороженность» )

• Локализация шире, чем первоначально предъявляется пациентом • • Клиника ХБС не соответствует ни одному из соматических или неврологических заболеваний • • Лабораторные и инструментальные диагностические исследования не выявляют текущего органического заболевания К

• Поведение больных носит щадящий характер в отношении «болевого органа» . • К примеру, в случае цефалгии – уменьшение умственных нагрузок, ограничение движения шеи • • Многочисленные вегетативные симптомы • Сопутствующая симптоматика: утомляемость, нарушение сна, расстройство аппетита, колебание веса тела, снижение либидо • Проторенные пути: дебют болевого синдрома возможен после травмы, оперативных вмешательств, соматического заболевания • • Эпизоды болей в различных частях тела в прошлом (болевой анамнез). Болевые синдромы у родственников

Причинно следственные отношения в клинике хронического болевого синдрома в общесоматической практике • • Длительный болевой синдром → постоянное страдание → снижение качества жизни → депрессивное расстройство • • Присоединение к боли депрессии усиливает боль, ухудшает ее переносимость, способствует ее хронизации • • Длительный прием препаратов с анальгетическим эффектом (в частности нестероидные противовоспалительные средства) способствует возникновению депрессивной симптоматики • • Боль и депрессия могут иметь независимое друг от друга происхождение • • Депрессия является основной причиной болевого синдрома (соматизированная, маскированная) депрессия

• «Родственность» хронического болевого синдрома и депрессии • Недостаточность серотонинергических систем мозга • Эффективность антидепрессантов в лечении хронических болевых синдромов в 75%

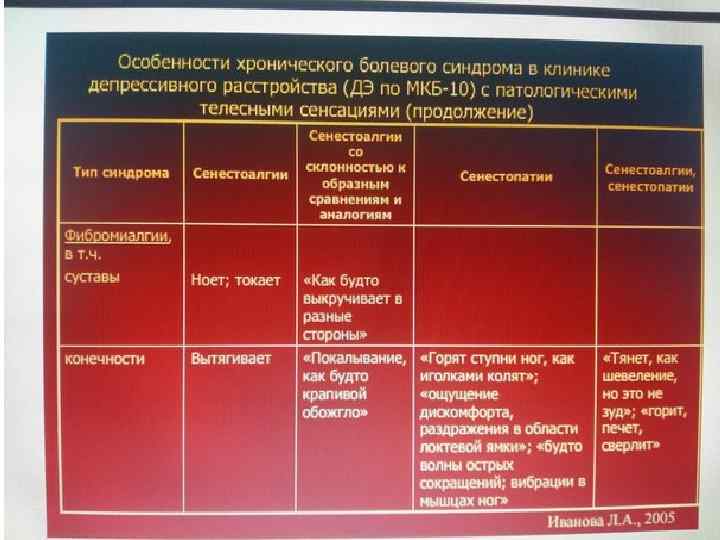
• Хронические болевые синдромы, ассоциированные с депрессивным расстройством • • Головная боль: • – Частые эпизодические ГБН • – Хронические ежедневные головные боли – Хроническая мигрень • • Фибромиалгии • • Хроническая боль в спине (дорсалгия)

Особенности ГБ в структуре депрессивного состояния в психиатрической практике • • Чаще бывает постоянной • • Изредка приступы возникают по нескольку раз в неделю. Отличаются различной продолжительностью. Время их возникновения непредсказуемо. • Описывается как «ощущение давления» , «сверления» , «стягивания» . Нередко характеризуется путем сравнения «как будто…» • • Локализация по всей голове (чаще затылочная и лобная область, изредка жалобы на боль в глазах) • • Латерализация головной боли наблюдается у лиц, имевших в прошлом травму, мигрень или родственников, страдающих мигренью

• Физическая активность приводит к уменьшению или временному исчезновению ГБ • • Отсутствие органического заболевания по данным осмотра невропатолога и других специалистов • • Рентгенография, ЭЭГ, РЭГ больше исключают другие этиологические моменты, чем доказывают и подтверждают наличие психогенной головной боли • Лабораторные методы обследования следует проводить только при явных показаниях, учитывая возможность психогенной фиксации на своих затруднениях или депрессивную интерпретацию

Клиника депрессии и тревоги, ассоциированной с головной болью (ГБ) (по данным отечественных исследователей) • • Тяжесть депрессии: средний балл по шкале Бека – 13, 6; средний балл по шкале тревоги Спилбергера – 36, 9% • • Проявления вегетативной дисфункции • • Тревожные опасения наихудшего исхода заболевания • • Тревожные ожидания повторных приступов ГБ • • Отсутствие веры в возможность успешного лечения • • Астенические проявления • • Затруднение/прекращение профессиональной деятельности • • Снижение качества жизни более, чем на 30%

Резюме • Хроническая боль → ищите, прежде всего, депрессию (Мюрей Дж. , 1997) • Психические расстройства при любом хроническом болевом синдроме выявляются у половины больных (Tyrer S. P. , 1985) • Хронические болевые синдромы выявляются в 50 60% случаев у больных с депрессией (Мосолов С. Н. , 1995)

Показания к назначению антидепрессантов пациентам с ХБС • • Головные боли: • – Частые эпизодические ГБН – Хронические ежедневные головные боли – ХЕГБ (более 18 эпизодов в месяц). • Включают: Трансформированная мигрень под влиянием присоединившейся депрессии • Профилактическое лечение мигрени при учащении приступов (более 2 х тяжелых приступов в месяц) • Абузусные головные боли из за длительного и избыточного приема анальгетиков и/или бензодиазепинов

Показания к назначению антидепрессантов пациентам с ХБС (продолжение) • • Боль в спине. • Эффективность терапии затруднительна без применения психотропных средств: • – Острый период показаны транквилизаторы с мышечным релаксирующим эффектом (тазепам, феназепам, реланиум, седуксен, элениум) • – Рецидивирующее, хроническое течение требует назначения антидепрессантов длительность не менее 8 недель • • Фибромиалгии. У 80% больных выявляется депрессивное состояние. • Мышечно тонический синдром считается облигатным проявлением тревоги

• Перечень препаратов при лечении ХБС • АНТИДЕПРЕССАНТ – ВЕЛАКСИН, ЭСЦИТА, МИСОЛ • НЕЙРОЛЕПТИК СУЛЬПИРИД(СОЛИАН), БЕТАКСОН • ТРАНКВИЛИЗАТОР ДИАЗЕПАМ, ГРАНДАКСИН

Что такое ВИЧ и СПИД? • Вирус иммунодефицита человека (ВИЧ) — это ретровирус, который инфицирует людей и вызывает различные клинические состояния: от бессимптомного носительства до смертельного иммунодефицита. • Синдром приобретенного иммунодефицита (СПИД) — наиболее серьезная форма ВИЧ инфекции, возникающая в результате прогрессирующего разрушения иммунной системы.

психологическое и эмоциональное воздействие ВИЧ-инфекции. • Пациентам следует предоставить информацию о ВИЧ и СПИДе перед проведением тестирования на ВИЧ антитела. • Тем не менее, пациент никогда не сможет быть эмоционально готовым к восприятию факта своей болезни. • Такая информация ведет к сильнейшему психо логическому стрессу и формированию стресс реакций, которые включают процесс отрицания (отказ поверить или слышать о том, что они ВИЧ инфицированы), дезорганизация (пе реполнение мыслями, представлениями, чувствами), формирование симптомов (тревога, горе, депрессия, гнев) и адаптивное или дезадаптивное реагирование. • Примеры адаптивного реагирования включают принятие информации о болезни, включение в образ жизни и актив ные попытки улучшения своей формы и общего здоровья. • Примеры дезадаптивного реагиро ваниявключают отрицание, отказ от медицинской помощи, импульсивное поведение, суицидальные тенденции и другие виды поведения, которые не ведут к улучшению состояния здоровья, включая продолжение рискованной половой жизни. Симптомы оцениваются по их тяжести и влиянию на способность человека справляться с возникшей ситуацией.

Кадр из х/ф «Даллаский клуб покупателей»

Каким образом тревожное состояние действует на ВИЧ-позитивного больного? • Тревога может вызывать соматические симптомы, нервозность, потливость, тремор, гастроинтестинальные нарушения (диарею, тошноту) или нарушения зрения. • Эти симптомы могут быть следствием ВИЧ инфекции, тревоги либо их сочетания; • тщательно соберите анамнез, чтобы уточнить причину нарушений • Реакция на известие о своем ВИЧ инфицировании состоит в возникновении таких специфических тревожных расстройств, как фобии, генерализованное тревожное расстройство или паническое расстройство. Иногда можно наблюдать ПТСР. • Лечение состоит в поддерживающей терапии, обращении к общественным группам поддержки и другим службам, чтобы уменьшить как физическое, так и эмоциональное воздействие болезни. • Члены семьи (как биологические, так и выбранные) должны получить информационную поддержку и консультирование.

лечение депрессии при ВИЧинфекции • Выраженность депрессии может варьировать от мягких симптомов, не вызывающих нарушений в функционировании, до большой депрессии. • Лечение назначают пациентам при нарушении функционирования и оно не зависит от лежащей в основе депрессии болезни. • Консультант психиатр должен провести дифференциальный диагноз для разграничения большой депрессии от когнитивных нарушений, являющихся ранними признаками деменции. • Лечение включает когнитивную терапию, групповую терапию и назначение антидепрессантов или психостимуляторов. • Больные ВИЧ инфекцией могут быть особенно чувствитель ными к антихолинергическому действию антидепрессантов, нарушающему у них процессы запоминания. • Поэтому выбирают обычно антидепрессанты с наименьшим антихолинерги ческим действием (например, венлафаксин, флуоксетин). • При групповой терапии члены группы могут быть раздавлены известием о смерти одного из ее членов. Поэтому групповая терапия проводится с формированием группы больных, находящихся на одной стадии заболевания, например только ВИЧ инфицированные либо уже больные СПИДом.

• Психоз может возникать при прямом воздействии вируса на головной мозг. • Дифференциальный диагноз проводят с острыми инфекциями головного мозга, реакциями на препараты, сопутствующими психическими расстройствами (например, биполярное расстройство или психотическая депрессия) и продолжающимся действием психоактивных веществ у наркозависимых. • Лечение состоит в антипсихотической терапии нейролептиками с минимальным антихолинергическим действием (рисперидон, галоперидол) в наименьшей эффективной дозе; • контролю за поведением (ограничение) и в тяжелых случаях — ЭСТ.

Поведение типа «А» • Наиболее известный фактор риска развития заболевания коронарных артерий (ЗКА) — поведение типа А. • Поведение типа А определяется, как привычное реагирование на внешние стимулы с нетерпимостью, раздражительностью, легким возникновением гнева и агрессии. • Эти значимые черты личности все же уступают такому наиболее характерному признаку, как враждебность, которая является, вероятно, токсическим элементом поведения типа А. • Враждебность связывают с плохим исходом течения ЗКА, это взаимодействие, очевидно, опосредовано многочисленными механизмами: • утяжелением течения атеросклероза и внезапной кардиальной смертью, стенокардии и ее приступов, и частое, постоянное курение сигарет.

На данное время относительно данной проблемы : • Выявлен большой процент психических расстройств, коморбидных соматическим нарушениям. Определены психические заболевания, наиболее часто встречаемые у больных кардиологического стационара. Обосновано сочетанное применение психотропных и кардиотропных препаратов при лечении кардиологических больных.

при исследованиях психические заболевания у кардиологических больных • представлены в основном аффективными расстройствами различной степени выраженности, которые примерно втрое повышают риск смерти при нестабильной стенокардии в первый год и в 4 раза – в первые три месяца после инфаркта миокарда. • Повышение риска смерти связано как с повышением агрегации тромбоцитов и изменением вегетативного тонуса, так и опосредованно – в связи с плохим уходом за собой, курением, употреблением алкоголя, нарушением режима лечения, что характерно, в частности, для депрессивных пациентов.

• Аффективные нарушения у кардиологических больных имеют ряд особенностей. • Прежде всего характер и степень выраженности расстройства тесно связаны с соматической патологией, дальнейшим прогнозом для работы и жизни. • фиксированы на ССЗ, испытывают постоянное чувство тревоги, иногда – страх за свою жизнь. • Часто формируется ограничительное поведение. Пациенты стараются составить маршрут от дома до работы таким образом, чтобы проходить мимо поликлиники, медицинского пункта, где всегда могут измерить артериальное давление, получить первую медицинскую помощь. • У некоторых больных на фоне депрессивного состояния отмечен психический аутизм, проявившийся в сужении круга общения; • они редко выходили из дома, старались не отвечать на телефонные звонки.

• Отмечалась эмоциональная лабильность. • Рассказывая о своем заболевании во время беседы с врачом, пациенты начинали плакать, высказывали опасения, что в дальнейшем вынуждены будут часто проходить курсы стационарного лечения, “всю оставшуюся жизнь принимать лекарства”, не смогут полноценно работать, содержать семью. • Коморбидные депрессивным и тревожным расстройствам панические атаки проявлялись в “приступах” страха, временами – ужаса даже при незначительных ощущениях дискомфорта в области сердца, сопровождались сильной потливостью, одышкой, сердцебиением и как следствие – страхом смерти. • Такие больные старались избегать людных мест, общественного транспорта, любой обстановки, по их мнению, способной спровоцировать “приступ”.

• Практически у всех наблюдаемых пациентов были выраженные нарушения сна, которые проявлялись в невозможности заснуть, раннем стойком пробуждении, “тревожной, беспокойной ночи”. В свою очередь нарушения сна усугубляли как физическое, так и психическое состояние.

Лечение • При лечении аффективных расстройств используются антидепрессанты из группы селективных ингибиторов обратного захвата серотонина (циталопрам, пароксетин, флуоксетин), ингибиторы обратного захвата серотонина и норадреналина (венлафаксин, пирлиндол), а также транквилизаторы, обладающие анксиолитическим эффектом (клоназепам, алпразолам, зопиклон). • Данные лекарственные средства, применяемые в небольших дозах, оказывают хороший терапевтический эффект, не приводят к появлению нежелательных побочных осложнений, не являются кардиотоксичными. При наличии коморбидных обсессивных расстройств назначаются нейролептики в минимальных суточных дозах.

Какое самое стрессогенное время для больных раком и их семей? • • • Узнать о диагнозе рака. • Начало любого нового вида лечения (хирургическое, облучение, химиотерапия). • Ожидание результатов анализов. • Узнать о том, что лечение было неэффективным или наблюдается рецидив. • Продолжающиеся болезненные медицинские процедуры. • Борьба с неконтролируемой болью. Психиатров и психологов часто просят оказать помощь пациентам и их семьям в эти кризисные периоды. Аспекты умирания, паллиативного лечения, последние желания больного (такие, как назначение душеприказчиков или пожелания «не реанимировать» ) также должны быть затронуты. Семьи больных должны справиться с собственной усталостью, быть толе рантными к перерывам в работе, воспитании детей, социальной и школьной деятельности для оказания поддержки и практической помощи их близким.

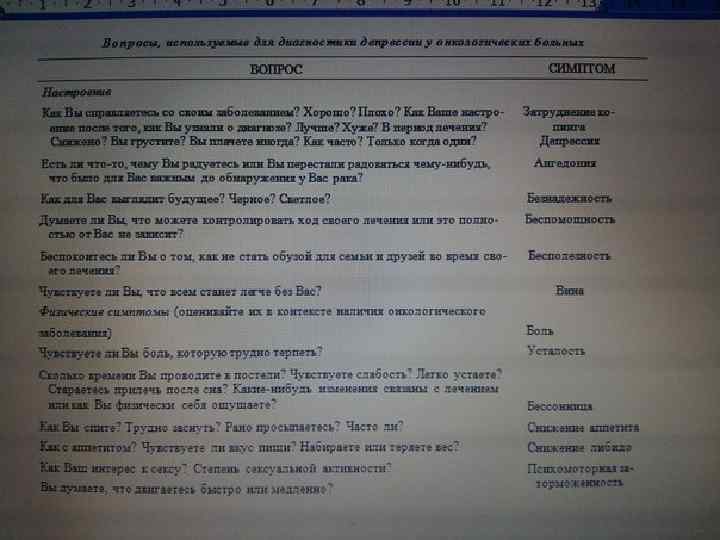
Все ли онкологические больные впадают в депрессивное состояние? • Нет. Наблюдаемый уровень распространенности большого депрессивного расстройства различен (1— 53%) в зависимости от использованных диагностических методов и изучаемой популяции. • Повышение уровня депрессий наблюдается по мере прогресса заболевания. • Большинство пациентов испытывают кратковременный период отрицания или недоверия, сменяемый дистрессом со смешанными симптомами депрессивного настроения, тревоги, бессонницы, анорексии и раздражительности • Они испытывают трудности в выполнении обычной ежедневной активности и навязчивые мысли о неопределенности будущего. • Эти симптомы длятся от нескольких дней до нескольких недель, после которых обычно возвращаются паттерны адаптивного реагирования. В кризисные моменты симптомы дистресса часто возвращаются.

• Эта нормальная реакция крайне вариабельна и зависит от медицинских факторов, таких как продолжительность болезни, соматических симптомов, тяжести инвалидизации и прогноза. • Около 25% онкологических больных сохраняют высокий уровень тревоги и депрессии в течение недель или месяцев. • Эти расстройства называются расстройствами адаптации с депрессивным, тревожным или смешанным настроением в зависимости от основных симптомов. • Конечно, перед постановкой диагноза депрессии или тревожного состояния необходимо сначала убедиться, что причиной этих расстройств не стала неконтролируемая боль или другие симптомы рака.
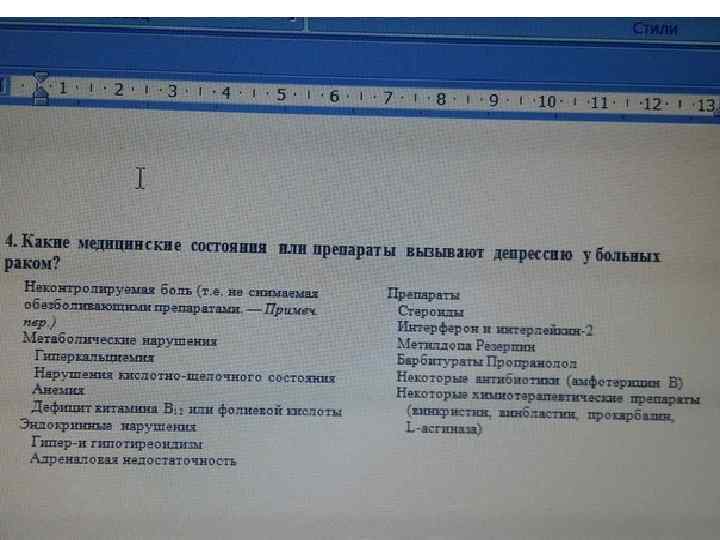

• Неконтролируемая боль — это частая причина депрессивного настроения у онкологичес ких больных. Сопровождается симптомами тревоги и мучительным ощущением того, что жить так нельзя, пока не будет устранена боль. Больные воспринимают возникновение или усиление боли, как признак прогрессирования рака, что вызывает еще большую депрессию и чувство безнадежности. Суицид — это реальный риск у этих больных, особенно если они не верят, что боль может отступить или ее снижение возможно. Суицидальная настроенность и симптомы большой депрессии обычно снижаются, когда удается взять боль под контроль. • Когда соматическое состояние становится причиной депрессивного настроения, то на строение может значительно улучшиться в дальнейшем при улучшении физического состоя ния либо под влиянием антидепрессантов.

Как лечить депрессию у онкологических больных? • Лечение направлено на помощь больным с целью адаптации к стрессам, которым они подвергаются, и на усиление способности к копингу. • Групповая или индивидуальная психотерапия может помочь больным принять свой диагноз, прояснить значение заболевания, поддержать и усилить копинг возможности личности. • Когнитивная терапия, фокусирующаяся на неправильных представлениях и мнениях, ведущих к тревоге и депрессивному настроению, может помочь пациенту развить адаптивный путь реагирования на возникшую ситуацию. • Решение об использовании психотропной терапии основывается на уровне испытываемого дистресса, неспособности к осуществлению обычной ежедневной деятельности и резистентности к психотерапии. Антидепрессанты используются в сочетании с психотерапевти ческими методиками как в случаях сочетания тяжелых расстройств адаптации и депрессии, так и в случае большого депрессивного расстройства.

Антидепрессанты и их побочные эффекты • Флуоксетин — диспепсия и тошнота, краткий период тревоги, головных болей, бессон ницы (реже, сонливость) и аноргазмия. • Сертралин — тошнота, диарея, диспепсия, тремор, головокружение, задержка эякуля ции и бессонница. • Пароксетин — тошнота, сонливость и астения. • Циталопрам (ассентра, опра) — сонливость.

Другие расстройства психики у онкобольных • Реактивная тревога — усиленная форма нормальной реакции — наиболее распространенная форма тревоги у онкологических больных. Отличается от типичных страхов, связанных с раком, своей продолжительностью и интенсивностью, также увеличен уровень наблюдаемых функциональных нарушений, что часто проявляется в несогласии с предлагаемым лечением. Страх, сопровождаемый симптомами тревоги, ожидаем и является нормальной реакцией перед проведением болезненных и эмоционально напряженных манипуляций (аспирация костного мозга, химиотерапия, лучевая терапия, обработка ран), перед операцией и во время ожидания результатов теста.

формы терапии лекарственными средствами • Анксиолитические препараты обычно комбинируются с психологическими подходами. • Выбор бензодиазепина основывается на продолжительности действия, в большей степени удовлетворяющего больного, желаемой скорости наступления эффекта, доступных путей введения, наличия или отсутствия активных метаболитов и метаболических нарушений самого пациента. Наиболее часто используемые бензодиазепины для онкологических больных — это клоназепам, лоразепам и альпразолам. • Режим дозирования зависит от толерантности пациента и требует индивидуального подхода.

СД в психиатрии • Успешное лечение сложных хронических состояний, таких как сахарный диабет, основывается на взаимоотношении между пациентом и специалистами, оказывающими ему помощь, — терапевтами, диетологами, психологами и средним медперсоналом. • Терапевтический союз больного и врача лежит в основе соглашения о целях и подходах к лечению. • Структура и сильные стороны такого взаимодействия часто остаются без внимания большую часть курса лечения. • Действительно, полная сила такого терапевтического союза иногда остается скрытой от врача. • Хотя этот факт может иметь как позитивное, так и негативное влияние на ход лечения.

• ПСИХОФИЗИОЛОГИЧЕСКАЯ АДАПТАЦИЯ К САХАРНОМУ ДИАБЕТУ Ввиду важности самопомощи, способ, которым люди приспосабливаются к наличию у них cахарного диабета, является решающим для его исхода. Им определяется риск развития как серьезных соматических осложнений, так и появления психологических проблем или психического расстройства. • Развитие cахарного диабета, особенно 1 типа, приносит много ограничений и трудностей. • После диагностики часто бывает <медовый период>, длящийся в течение нескольких недель или месяцев. • Оказывается, что в течение этого времени человек хорошо адаптируется к требованиям и ограничениям лечебного режима.

• Присутствует элемент новизны и поэтому обследование и прием лекарственных препаратов не является тягостным и обременительным. • При определенных обстоятельствах некоторая часть людей хуже адаптируется к требуемому режиму. • Они проходят стадии, сходные с теми, которые бывают в реакции горя: неверие, отрицание, гнев и депрессия. Сходство с реакцией горя возможно, потому что cахарный диабет представляет собой угрозу различных утрат: • потерю работы или возможности сделать карьеру, утрату сексуальной и репродуктивной функций, потерю зрения или конечностей или ощущения контроля над собственной жизнью и будущим.

ДЕПРЕССИВНЫЕ РАССТРОЙСТВА • Депрессивный психоз с тревогой или без нее наиболее распространенное расстройство, наблюдаемое у больных cахарным диабетом. • Данные некоторых исследований подтверждают, что депрессия и/или тревога могут поражать до 50% молодых людей с плохо поддающимся лечению cахарным диабетом I типа (Orr et all, 1983; Tattersal & Walford, 1985). • Показатели распространенности депрессии достоверно выше, чем в общей популяции, и на самом крайнем конце континуума показателя распространенности депрессии у соматически больных (Fris & Nunjandapper, 1986; Mayou et al, 1991; Lustman et al, 1992). Но предполагается, что по крайней мере часть такого повышенного риска обусловлена трудностями психосоциального характера, которые сопровождают cахарный диабет, хотя органические факторы, несомненно, также имеют значение (Geringer, 1990).

Лечение • Трициклические антидепрессанты, например амитриптилин и имипрамин (так же, как и низкие дозы фенотиазинов и карбамазепина) могут принести пользу при диабетической нейропатии с болевым синдромом. • Считают также, что антидепрессанты, включая имипрамин, литий, флуоксетин, и электросудорожная терапия могут снижать содержание глюкозы в крови и обладать <противодиабетическим действием>, возможно, повышая чувствительность к инсулину, тем не менее необходимы дальнейшие исследования в этом направлении Предосторожности Селективные ингибиторы обратного захвата серотонина следует применять с осторожностью, поскольку есть сведения о том, что они вызывают гипогликемические • Необходимо также соблюдать осторожность при назначении трициклических антидепрессантов, поскольку их побочные действия (нарушение функции мочевого пузыря, седативный эффект, увеличение массы тела, кардиотоксическое действие и нежелательное воздействие на сексуальную функцию) могут причинять страдания. Особую осторожность следует соблюдать при назначении антидепрессантов людям с нарушением функции почек.
занятие 2-2.pptx