22_brain_death_and.pptx
- Количество слайдов: 79
 КОНСТАТАЦИЯ СМЕРТИ МОЗГА и ПРОЦЕСС КОНДИЦИОНИРОВАНИЯ Francesco Procaccio MD NICU, Verona, Italy. Перевод и адаптация: Костюченко С. С. Главный внештатный специалист по трансплантации УЗО Минск 2012 ©
КОНСТАТАЦИЯ СМЕРТИ МОЗГА и ПРОЦЕСС КОНДИЦИОНИРОВАНИЯ Francesco Procaccio MD NICU, Verona, Italy. Перевод и адаптация: Костюченко С. С. Главный внештатный специалист по трансплантации УЗО Минск 2012 ©
 Вы мертвы тогда, когда ваш доктор скажет это. (Newsweek, декабрь, 1967
Вы мертвы тогда, когда ваш доктор скажет это. (Newsweek, декабрь, 1967
 Сомнения касательно определенности и точности установления факта смерти перед забором органов является основной критической проблемой принятии решения «за» или «против» для большинства граждан.
Сомнения касательно определенности и точности установления факта смерти перед забором органов является основной критической проблемой принятии решения «за» или «против» для большинства граждан.
 Когда человек считается мертвым? Известное, необратимое тотальное повреждение головного мозга. Функции мозга необратимо потеряны. Вследствие 2 механизмов: 1. Остановка дыхательной и сердечной деятельности вызывает вторичное необратимое повреждение головного мозга (труп с небьющимся сердцем). 2. Тяжелое патологическое изменение головного мозга, вызывающее тотальное необратимое повреждение мозга (смерть мозга – труп с бьющимся сердцем).
Когда человек считается мертвым? Известное, необратимое тотальное повреждение головного мозга. Функции мозга необратимо потеряны. Вследствие 2 механизмов: 1. Остановка дыхательной и сердечной деятельности вызывает вторичное необратимое повреждение головного мозга (труп с небьющимся сердцем). 2. Тяжелое патологическое изменение головного мозга, вызывающее тотальное необратимое повреждение мозга (смерть мозга – труп с бьющимся сердцем).
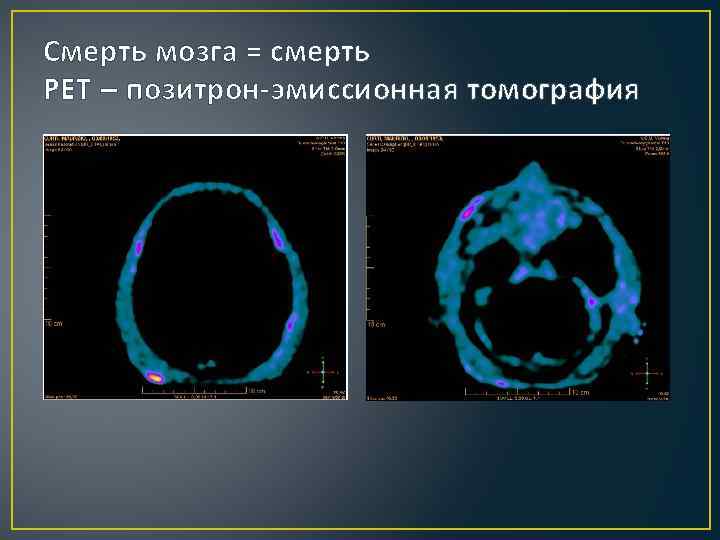 Смерть мозга = смерть PET – позитрон-эмиссионная томография
Смерть мозга = смерть PET – позитрон-эмиссионная томография
 Кого можно считать мертвым? Только пациентов с острым повреждением головного мозга, которым проводится механическая вентиляция легких в условиях ОИТР • Черепно-мозговая травма – внутримозговое кровоизлияние • Ишемический инсульт – опухоль мозга • Аноксия – инфекция ЦНС и т. д.
Кого можно считать мертвым? Только пациентов с острым повреждением головного мозга, которым проводится механическая вентиляция легких в условиях ОИТР • Черепно-мозговая травма – внутримозговое кровоизлияние • Ишемический инсульт – опухоль мозга • Аноксия – инфекция ЦНС и т. д.
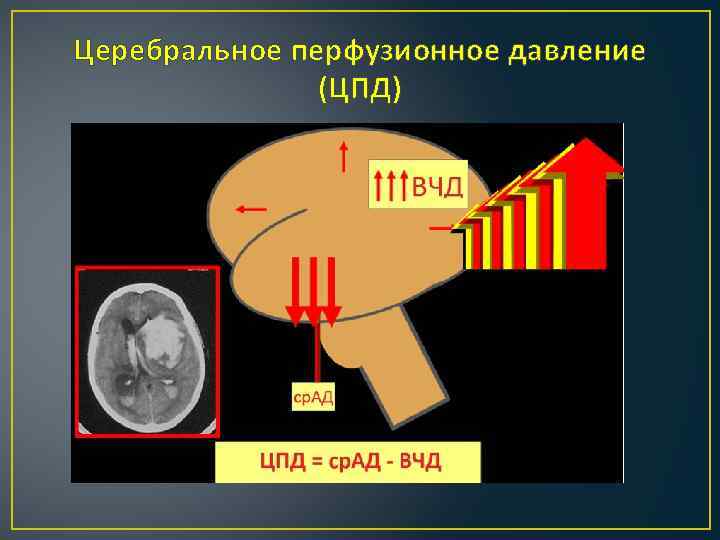 Церебральное перфузионное давление (ЦПД)
Церебральное перфузионное давление (ЦПД)
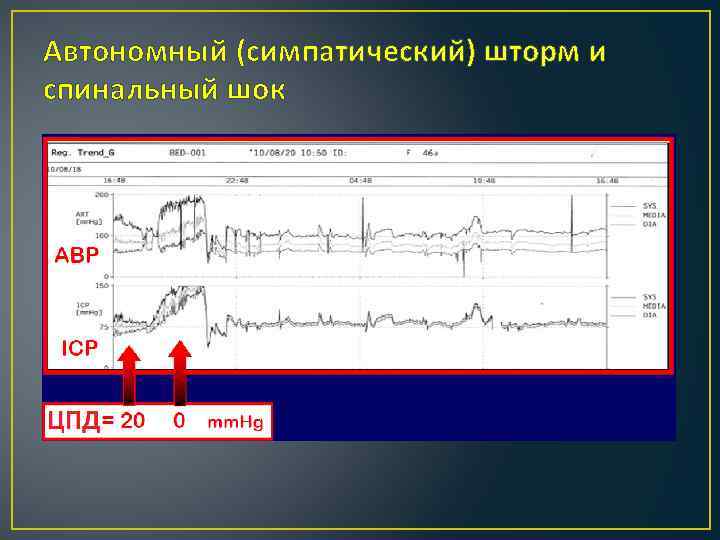 Автономный (симпатический) шторм и спинальный шок
Автономный (симпатический) шторм и спинальный шок
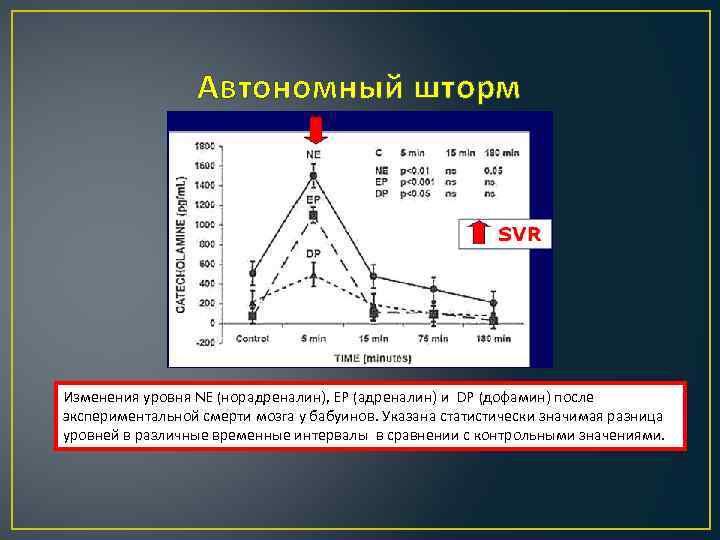 Автономный шторм Изменения уровня NE (норадреналин), EP (адреналин) и DP (дофамин) после экспериментальной смерти мозга у бабуинов. Указана статистически значимая разница уровней в различные временные интервалы в сравнении с контрольными значениями.
Автономный шторм Изменения уровня NE (норадреналин), EP (адреналин) и DP (дофамин) после экспериментальной смерти мозга у бабуинов. Указана статистически значимая разница уровней в различные временные интервалы в сравнении с контрольными значениями.
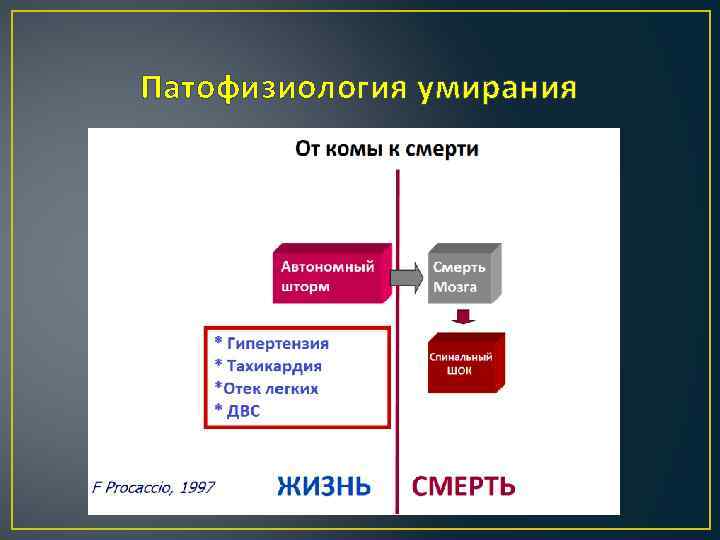 Патофизиология умирания
Патофизиология умирания
 Неврологические критерии определения смерти Гарвардские критерии – 1968 Неврологический стандарт Золотой стандарт Гарвардские критерии были приняты в 1960 х и по настоящий день остаются примером простоты. Критерии включали в себя следующее: 1. Отсутствие реакции на боль и речь 2. Отсутствие движения или дыхания 3. Отсутствие стволовых рефлексов 4. Ровная ЭЭГ 5. Все тесты повторяются не менее чем через 24 часа, исключается гипотермия (температура тела <32, 2 C) или действие депрессантов ЦНС
Неврологические критерии определения смерти Гарвардские критерии – 1968 Неврологический стандарт Золотой стандарт Гарвардские критерии были приняты в 1960 х и по настоящий день остаются примером простоты. Критерии включали в себя следующее: 1. Отсутствие реакции на боль и речь 2. Отсутствие движения или дыхания 3. Отсутствие стволовых рефлексов 4. Ровная ЭЭГ 5. Все тесты повторяются не менее чем через 24 часа, исключается гипотермия (температура тела <32, 2 C) или действие депрессантов ЦНС
 Таблица 1. Клинические критерии для смерти мозга у взрослых и детей Кома Отсутствие моторного ответа Отсутствие реакции зрачков на свет, расположение их в средней позиции, ширина 4 -6 мм Отсутствие роговичных рефлексов Отсутствие калорических рефлексов Отсутствие рвотного рефлекса Отсутствие кашля при санации трахеи Отсутствие сосательного и корневого рефлексов Отсутствие дыхательного драйва при Pa. CO 2 >60 mm. Hg или на 20 mm. Hg выше начальных величин Интервал между 2 оценками выбирается согласно возрасту пациента До 2 -х месячного возраста – 48 часов >2 месяцев до 1 года – 24 часа >1 года <18 лет – 12 часов >18 лет - интервал выбирается опционально Подтверждающие тесты: В возрасте от 2 месяцев – 2 теста >2 месяцев до 1 года – 1 тест >1 года <18 лет – опционально >18 лет – опционально
Таблица 1. Клинические критерии для смерти мозга у взрослых и детей Кома Отсутствие моторного ответа Отсутствие реакции зрачков на свет, расположение их в средней позиции, ширина 4 -6 мм Отсутствие роговичных рефлексов Отсутствие калорических рефлексов Отсутствие рвотного рефлекса Отсутствие кашля при санации трахеи Отсутствие сосательного и корневого рефлексов Отсутствие дыхательного драйва при Pa. CO 2 >60 mm. Hg или на 20 mm. Hg выше начальных величин Интервал между 2 оценками выбирается согласно возрасту пациента До 2 -х месячного возраста – 48 часов >2 месяцев до 1 года – 24 часа >1 года <18 лет – 12 часов >18 лет - интервал выбирается опционально Подтверждающие тесты: В возрасте от 2 месяцев – 2 теста >2 месяцев до 1 года – 1 тест >1 года <18 лет – опционально >18 лет – опционально
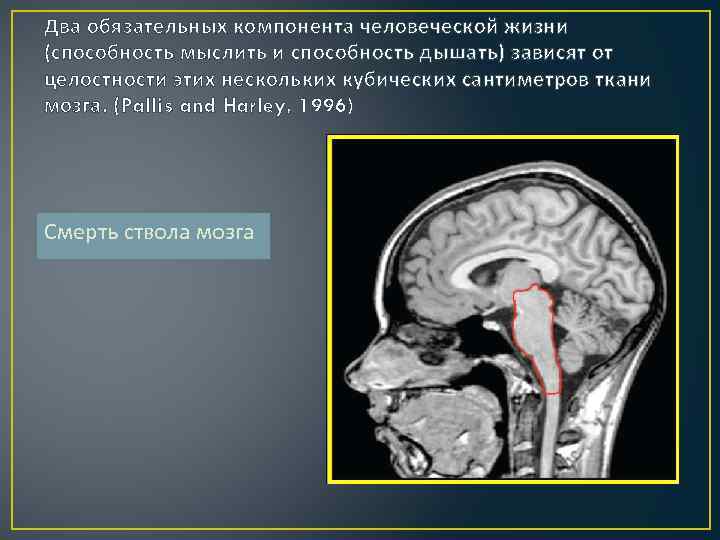 Два обязательных компонента человеческой жизни (способность мыслить и способность дышать) зависят от целостности этих нескольких кубических сантиметров ткани мозга. (Pallis and Harley, 1996) Смерть ствола мозга
Два обязательных компонента человеческой жизни (способность мыслить и способность дышать) зависят от целостности этих нескольких кубических сантиметров ткани мозга. (Pallis and Harley, 1996) Смерть ствола мозга
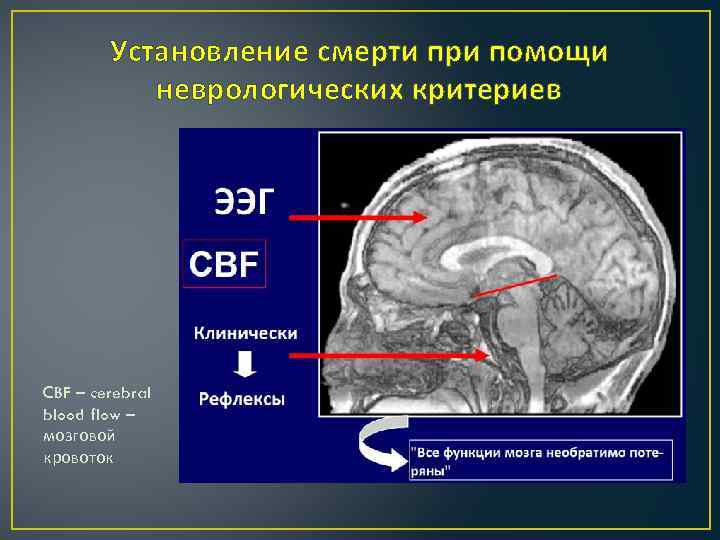 Установление смерти при помощи неврологических критериев CBF – cerebral blood flow – мозговой кровоток
Установление смерти при помощи неврологических критериев CBF – cerebral blood flow – мозговой кровоток
 Основные моменты диагностики смерти мозга • Исключить все потенциальные факторы, способные влиять на диагноз • Этиология патологического процесса должна быть известна • Неврологическое обследование должно быть завершено и все клинические критерии удовлетворены
Основные моменты диагностики смерти мозга • Исключить все потенциальные факторы, способные влиять на диагноз • Этиология патологического процесса должна быть известна • Неврологическое обследование должно быть завершено и все клинические критерии удовлетворены
 Маскирующие состояния • • • Гипотермия Барбитураты Острые отравления Эндокринные кризы (глюкоза – кортизол – Т 4) Неврологические заболевания
Маскирующие состояния • • • Гипотермия Барбитураты Острые отравления Эндокринные кризы (глюкоза – кортизол – Т 4) Неврологические заболевания
 Необходимые условия • Этиология должна быть известной • Должно быть выполнено исследование, подтверждающее необратимое повреждение головного мозга (КТ, МРТ) • Температура >32 C ( «нормальное» АД-SO 2 -Na) • Исключение медицинских факторов, способных влиять на диагноз • Исключение действия лекарств, оказывающих эффект на ЦНС • Исключение действия лекарств, влияющих на клиническое обследование (мышечные релаксанты, атропин и т. д. )
Необходимые условия • Этиология должна быть известной • Должно быть выполнено исследование, подтверждающее необратимое повреждение головного мозга (КТ, МРТ) • Температура >32 C ( «нормальное» АД-SO 2 -Na) • Исключение медицинских факторов, способных влиять на диагноз • Исключение действия лекарств, оказывающих эффект на ЦНС • Исключение действия лекарств, влияющих на клиническое обследование (мышечные релаксанты, атропин и т. д. )
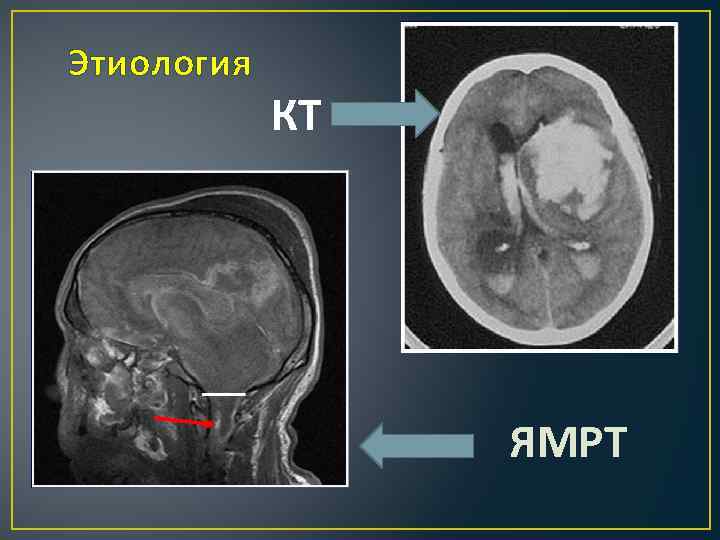 Этиология КТ ЯМРТ
Этиология КТ ЯМРТ
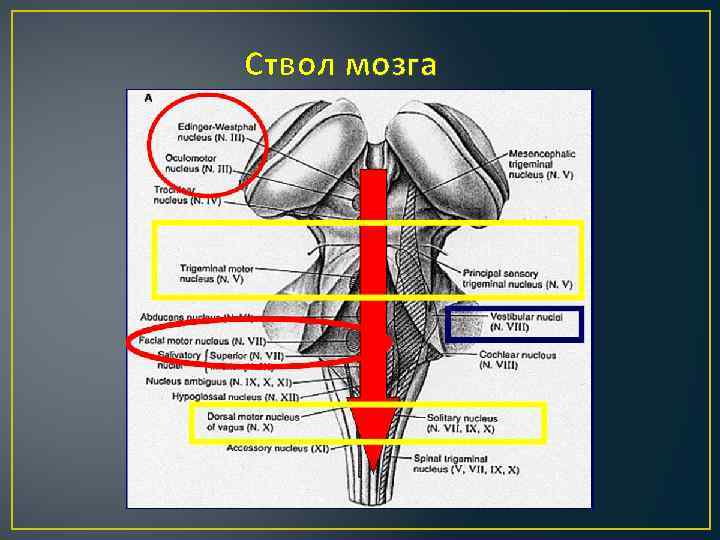 Ствол мозга
Ствол мозга
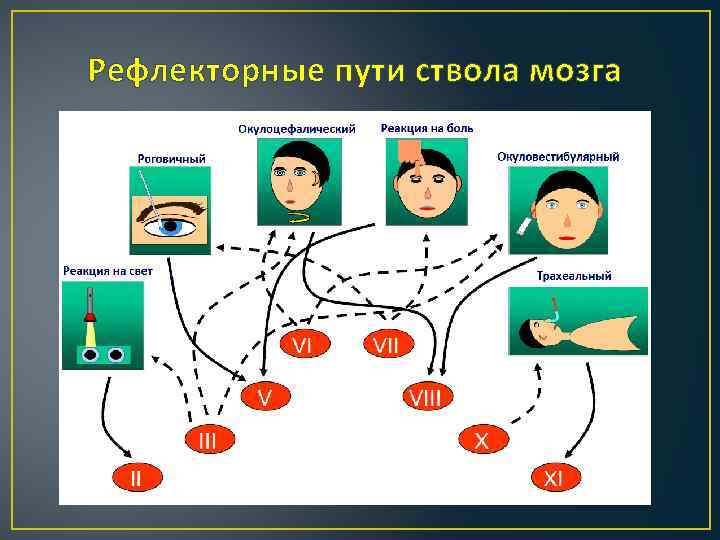 Рефлекторные пути ствола мозга
Рефлекторные пути ствола мозга
 Клинические критерии смерти мозга Потеря сознания из-за необратимого повреждения Отсутствие следующих признаков: 1. Моторного ответа (за исключением спинальных рефлексов) 2. Реакции зрачков на свет 3. Роговичных рефлексов 4. Окулоцефалических и окуловестибулярных рефлексов 5. Рвотного рефлекса 6. Кашля в ответ на санацию трахеи 7. Дыхательной активности Отсутствие реакции на атропин Отсутствие сосательного рефлекса у детей
Клинические критерии смерти мозга Потеря сознания из-за необратимого повреждения Отсутствие следующих признаков: 1. Моторного ответа (за исключением спинальных рефлексов) 2. Реакции зрачков на свет 3. Роговичных рефлексов 4. Окулоцефалических и окуловестибулярных рефлексов 5. Рвотного рефлекса 6. Кашля в ответ на санацию трахеи 7. Дыхательной активности Отсутствие реакции на атропин Отсутствие сосательного рефлекса у детей
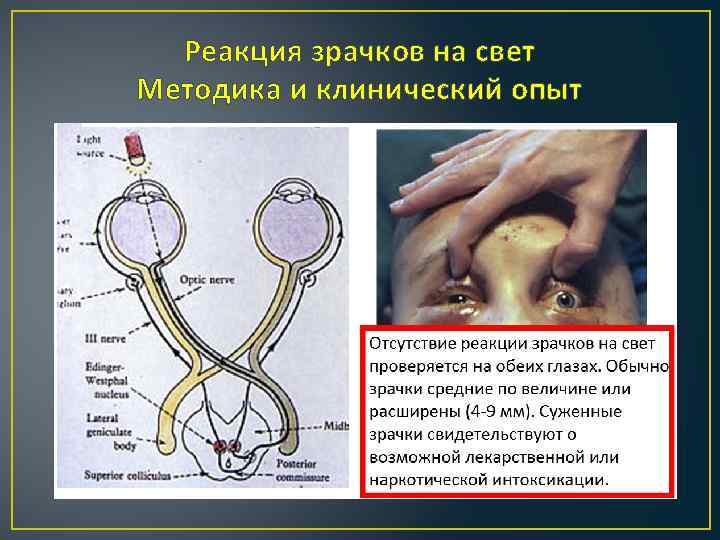 Реакция зрачков на свет Методика и клинический опыт
Реакция зрачков на свет Методика и клинический опыт
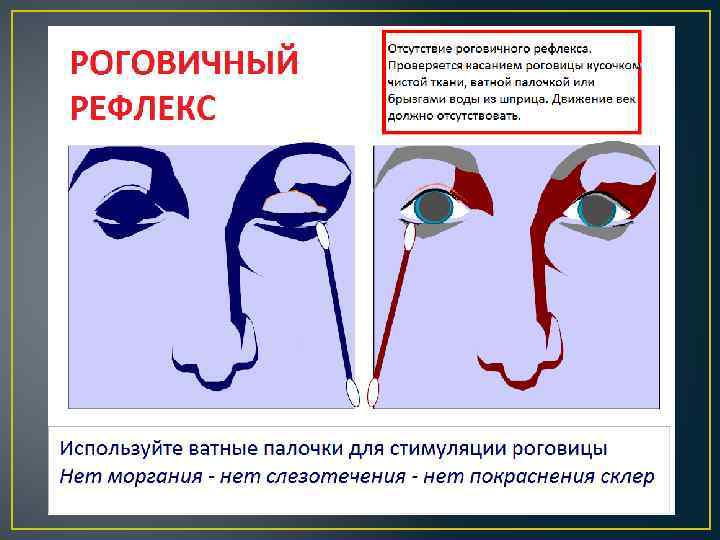
 Отсутствие моторного и вегетативного ответа на болевую стимуляцию области тройничного нерва
Отсутствие моторного и вегетативного ответа на болевую стимуляцию области тройничного нерва
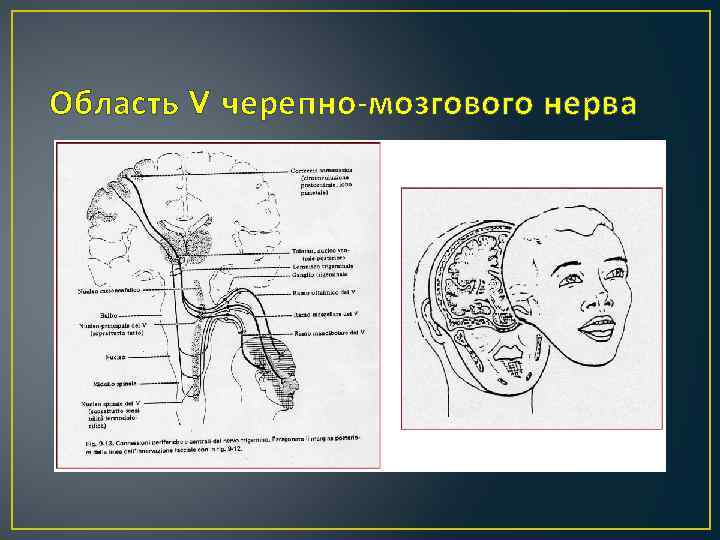 Область V черепно-мозгового нерва
Область V черепно-мозгового нерва
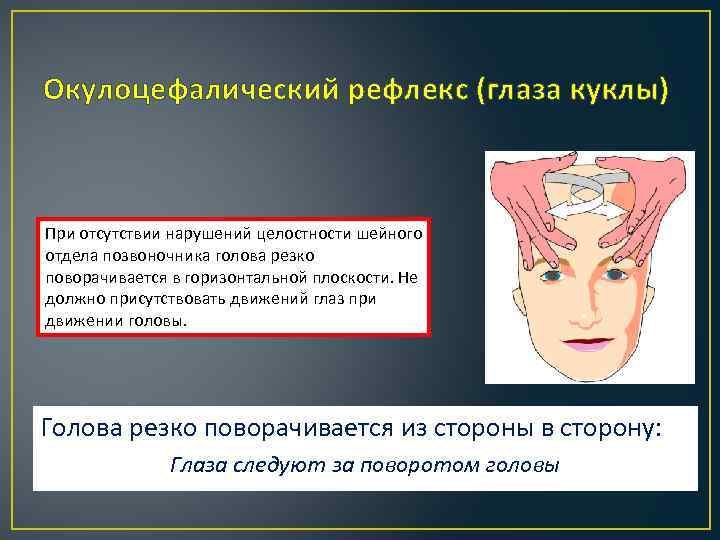 Окулоцефалический рефлекс (глаза куклы) При отсутствии нарушений целостности шейного отдела позвоночника голова резко поворачивается в горизонтальной плоскости. Не должно присутствовать движений глаз при движении головы. Голова резко поворачивается из стороны в сторону: Глаза следуют за поворотом головы
Окулоцефалический рефлекс (глаза куклы) При отсутствии нарушений целостности шейного отдела позвоночника голова резко поворачивается в горизонтальной плоскости. Не должно присутствовать движений глаз при движении головы. Голова резко поворачивается из стороны в сторону: Глаза следуют за поворотом головы
 Окуловестибулярный рефлекс проверяется ирригацией ледяной воды в каждое ухо после исключения повреждения барабанной перепонки. Голова поднимается на 30°. Вода вводится в каждый слуховой канал (каждое ухо по очереди) в количестве примерно 50 мл ледяной воды. Движение глаз должно отсутствовать в течение 1 минуты наблюдения. Проверяется с обеих сторон с интервалом в несколько минут. Голова на 30° - ввести холодную воду в наружный слуховой проход Нет движения глаз – нет вегетативного ответа
Окуловестибулярный рефлекс проверяется ирригацией ледяной воды в каждое ухо после исключения повреждения барабанной перепонки. Голова поднимается на 30°. Вода вводится в каждый слуховой канал (каждое ухо по очереди) в количестве примерно 50 мл ледяной воды. Движение глаз должно отсутствовать в течение 1 минуты наблюдения. Проверяется с обеих сторон с интервалом в несколько минут. Голова на 30° - ввести холодную воду в наружный слуховой проход Нет движения глаз – нет вегетативного ответа
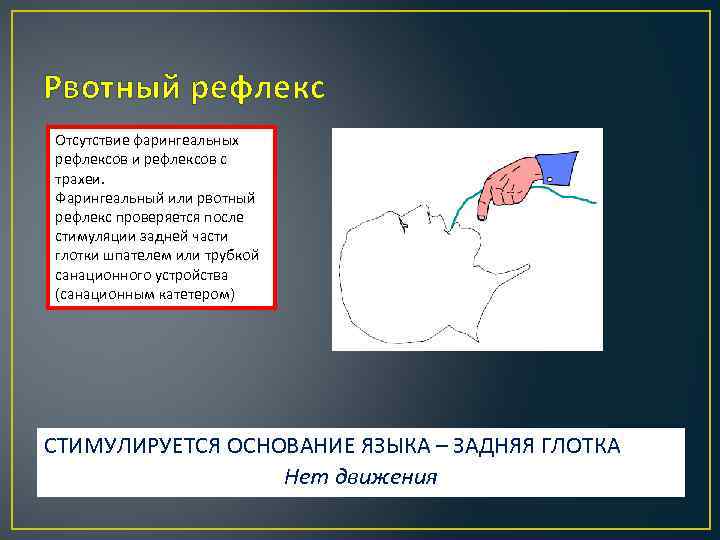 Рвотный рефлекс Отсутствие фарингеальных рефлексов и рефлексов с трахеи. Фарингеальный или рвотный рефлекс проверяется после стимуляции задней части глотки шпателем или трубкой санационного устройства (санационным катетером) СТИМУЛИРУЕТСЯ ОСНОВАНИЕ ЯЗЫКА – ЗАДНЯЯ ГЛОТКА Нет движения
Рвотный рефлекс Отсутствие фарингеальных рефлексов и рефлексов с трахеи. Фарингеальный или рвотный рефлекс проверяется после стимуляции задней части глотки шпателем или трубкой санационного устройства (санационным катетером) СТИМУЛИРУЕТСЯ ОСНОВАНИЕ ЯЗЫКА – ЗАДНЯЯ ГЛОТКА Нет движения
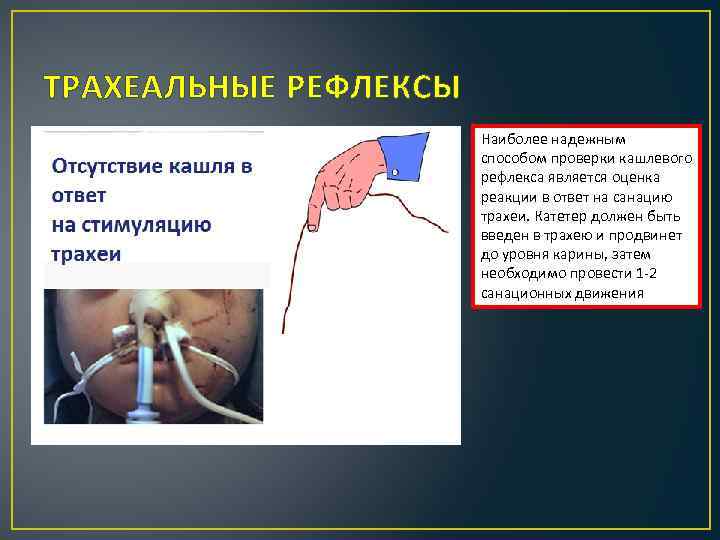 ТРАХЕАЛЬНЫЕ РЕФЛЕКСЫ Наиболее надежным способом проверки кашлевого рефлекса является оценка реакции в ответ на санацию трахеи. Катетер должен быть введен в трахею и продвинет до уровня карины, затем необходимо провести 1 -2 санационных движения
ТРАХЕАЛЬНЫЕ РЕФЛЕКСЫ Наиболее надежным способом проверки кашлевого рефлекса является оценка реакции в ответ на санацию трахеи. Катетер должен быть введен в трахею и продвинет до уровня карины, затем необходимо провести 1 -2 санационных движения
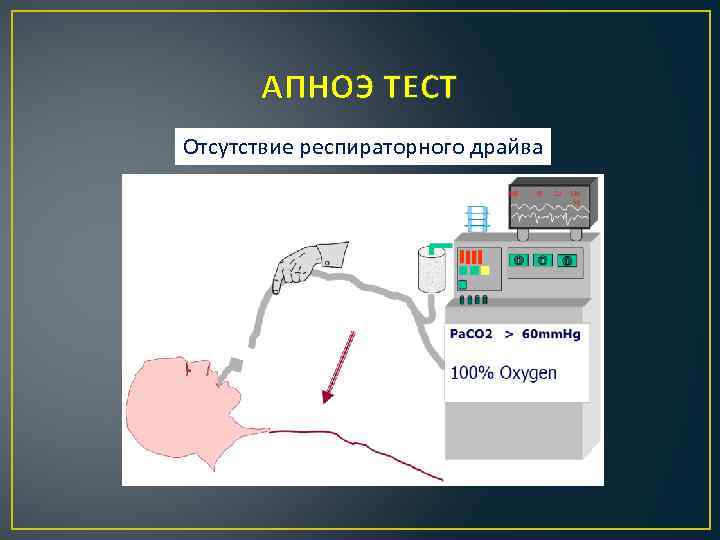 АПНОЭ ТЕСТ Отсутствие респираторного драйва
АПНОЭ ТЕСТ Отсутствие респираторного драйва
 Апноэ тест (проверить все критерии) • Пациент должен быть гемодинамически стабильным • Параметры ИВЛ должны обеспечивать нормокарбию (Pa. CO 2 34 -45 mm. Hg) • Необходимо провести преоксигенацию с 100% Fi. O 2 не менее 10 минут до достижения Pa. O 2 > 200 mm. Hg • ПДКВ 5 см вод ст • Наладить инжекцию кислорода через катетер находящийся на уровне карины со скоростью 6 л/мин или присоединить T-образную трубку с CPAP 10 см вод ст • Отсоедините ИВЛ • Спонтанные дыхательные движения должны отсутствовать • Проба артериальной крови должна быть выполнена на 8 -10 минуте, пациент вновь подсоединяется к ИВЛ • PCO 2 ≥ 60 mm. Hg или на 20 mm. Hg выше нормальной величины ИЛИ • Апноэ тест останавливается Wijdicks et al. Neurology, 2010
Апноэ тест (проверить все критерии) • Пациент должен быть гемодинамически стабильным • Параметры ИВЛ должны обеспечивать нормокарбию (Pa. CO 2 34 -45 mm. Hg) • Необходимо провести преоксигенацию с 100% Fi. O 2 не менее 10 минут до достижения Pa. O 2 > 200 mm. Hg • ПДКВ 5 см вод ст • Наладить инжекцию кислорода через катетер находящийся на уровне карины со скоростью 6 л/мин или присоединить T-образную трубку с CPAP 10 см вод ст • Отсоедините ИВЛ • Спонтанные дыхательные движения должны отсутствовать • Проба артериальной крови должна быть выполнена на 8 -10 минуте, пациент вновь подсоединяется к ИВЛ • PCO 2 ≥ 60 mm. Hg или на 20 mm. Hg выше нормальной величины ИЛИ • Апноэ тест останавливается Wijdicks et al. Neurology, 2010
 Мониторинг капнографии во время апноэ теста у пациентов со смертью мозга Vivien B et al. Eur J Anaesthesiol. Oct 2007 • • 20 минутный апноэ тест Увеличение Pa. CO 2: 2. 8± 0. 9 mm. Hg min-1 Увеличение Pa. CO 2: 40± 7 → 97± 19 mm. Hg Увеличение Et. CO 2: 31± 6 → 68± 17 mm. Hg Градиент: 9± 4 → 29± 10 mm. Hg Необходимо мониторировать CO 2 в конце вдоха Нет экстраполяции Et. CO 2 к Pa. CO 2
Мониторинг капнографии во время апноэ теста у пациентов со смертью мозга Vivien B et al. Eur J Anaesthesiol. Oct 2007 • • 20 минутный апноэ тест Увеличение Pa. CO 2: 2. 8± 0. 9 mm. Hg min-1 Увеличение Pa. CO 2: 40± 7 → 97± 19 mm. Hg Увеличение Et. CO 2: 31± 6 → 68± 17 mm. Hg Градиент: 9± 4 → 29± 10 mm. Hg Необходимо мониторировать CO 2 в конце вдоха Нет экстраполяции Et. CO 2 к Pa. CO 2
 Почему мертвые пациенты могут двигаться?
Почему мертвые пациенты могут двигаться?
 Спинальные рефлексы при смерти мозга Инфаркт мозга 1. Спинальный шок 2. Восстановление функции 3. Гипервозбудимость Спинной мозг без центрального контроля
Спинальные рефлексы при смерти мозга Инфаркт мозга 1. Спинальный шок 2. Восстановление функции 3. Гипервозбудимость Спинной мозг без центрального контроля
 Спинальные рефлексы
Спинальные рефлексы
 Спинальные висцеро-висцеральные рефлексы Анестезия для снятия спинальных рефлексов во время эксплантации органов Conci & Procaccio, J Neurol Neurosurg Psych, 1986
Спинальные висцеро-висцеральные рефлексы Анестезия для снятия спинальных рефлексов во время эксплантации органов Conci & Procaccio, J Neurol Neurosurg Psych, 1986
 Есть ли факторы, которые могут влиять на надежность диагностики смерти мозга? Тяжелое нарушение температуры, артериального давления, оксигенации, электролитов, глюкозы, кортизола, Т 4). Лекарства (седативные/анестетики – барбитураты! – мышечные релаксанты) Травма лицевого скелета – повреждения черепно-мозговых нервов
Есть ли факторы, которые могут влиять на надежность диагностики смерти мозга? Тяжелое нарушение температуры, артериального давления, оксигенации, электролитов, глюкозы, кортизола, Т 4). Лекарства (седативные/анестетики – барбитураты! – мышечные релаксанты) Травма лицевого скелета – повреждения черепно-мозговых нервов
 Если присутствуют потенциальные факторы, способные влиять на надежность констатации смерти мозга, необходимо использовать дополнительные подтверждающие тесты Отсутствие церебральной перфузии является простым, четким, приемлемым критерием, который легко продемонстрировать и легко понять.
Если присутствуют потенциальные факторы, способные влиять на надежность констатации смерти мозга, необходимо использовать дополнительные подтверждающие тесты Отсутствие церебральной перфузии является простым, четким, приемлемым критерием, который легко продемонстрировать и легко понять.
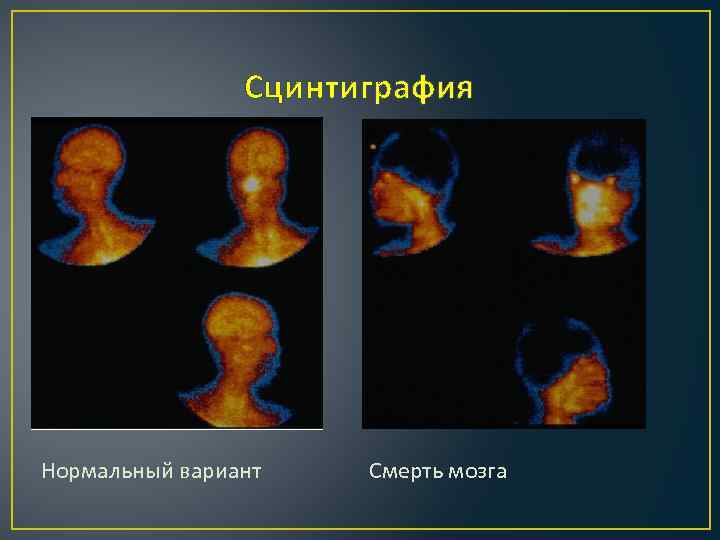 Сцинтиграфия Нормальный вариант Смерть мозга
Сцинтиграфия Нормальный вариант Смерть мозга
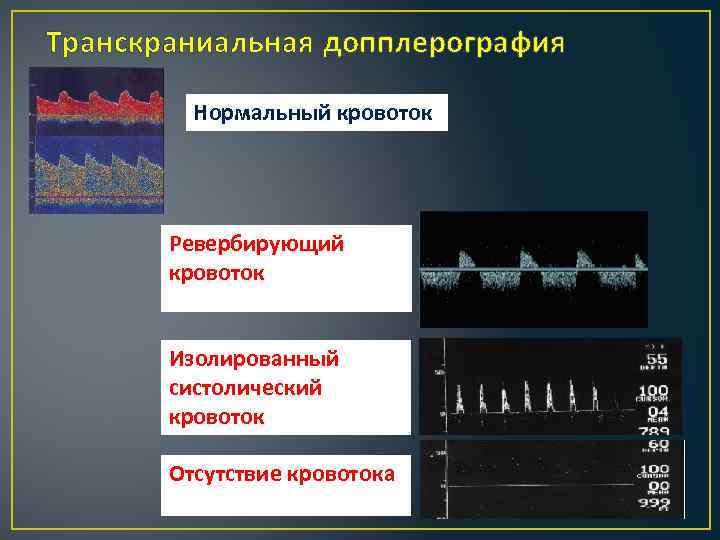 Транскраниальная допплерография Нормальный кровоток Ревербирующий кровоток Изолированный систолический кровоток Отсутствие кровотока
Транскраниальная допплерография Нормальный кровоток Ревербирующий кровоток Изолированный систолический кровоток Отсутствие кровотока
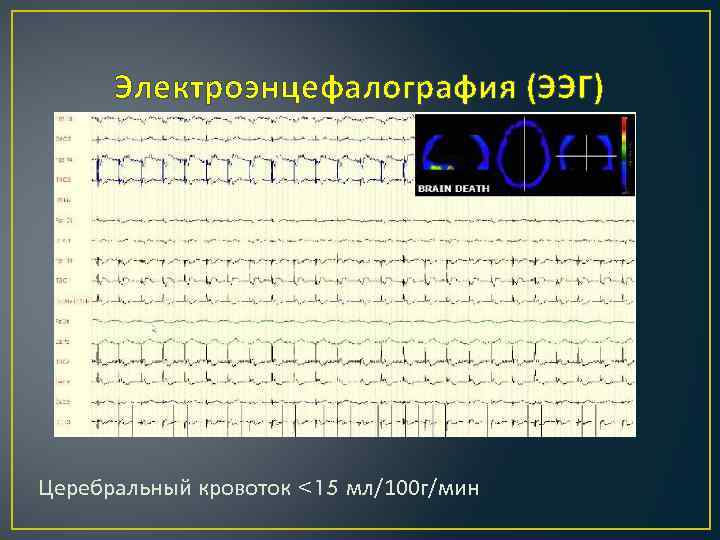 Электроэнцефалография (ЭЭГ) Церебральный кровоток <15 мл/100 г/мин
Электроэнцефалография (ЭЭГ) Церебральный кровоток <15 мл/100 г/мин
 Возможные ошибки «Неврологические» состояния, которые можно ошибочно принять за смерть мозга • • • Синдром запертого человека Синдром Gullian-Barre Демиелинизирующие заболевания Энцефалит ствола мозга «medulla man» (нет реакции на атропин при сохранении кашлевого рефлекса и стабильной гемодинамике)
Возможные ошибки «Неврологические» состояния, которые можно ошибочно принять за смерть мозга • • • Синдром запертого человека Синдром Gullian-Barre Демиелинизирующие заболевания Энцефалит ствола мозга «medulla man» (нет реакции на атропин при сохранении кашлевого рефлекса и стабильной гемодинамике)
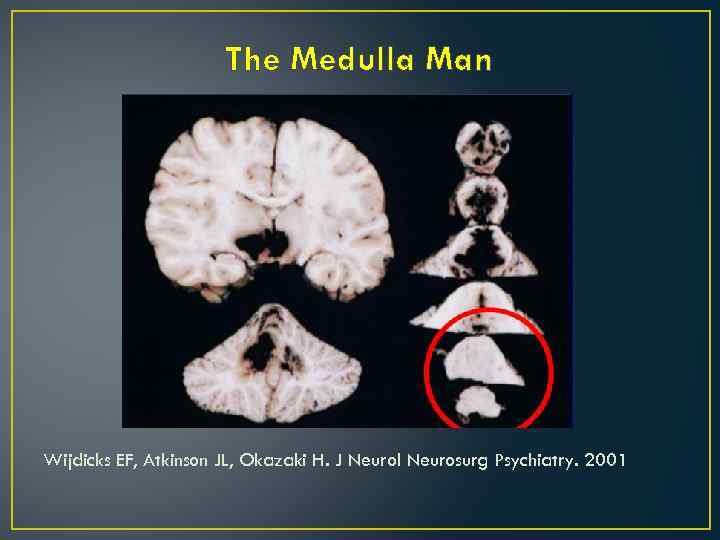 The Medulla Man Wijdicks EF, Atkinson JL, Okazaki H. J Neurol Neurosurg Psychiatry. 2001
The Medulla Man Wijdicks EF, Atkinson JL, Okazaki H. J Neurol Neurosurg Psychiatry. 2001
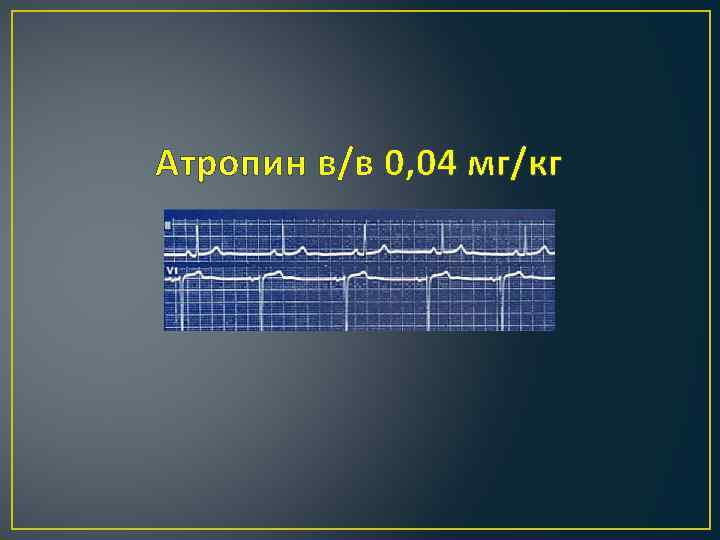 Атропин в/в 0, 04 мг/кг
Атропин в/в 0, 04 мг/кг
 Человек, которого объявили умершим, говорит, что он чувствует себя «довольно неплохо» Зак Данлап (в центре) Через 36 часов после ДТП Заку Данлапу была констатирована СМ. Во время прощания с родственниками Зак пошевелил стопой. Врачи признали это движение координированной реакцией. Пациенту продолжили лечение. После 48 -дневного пребывания в больнице он вернулся домой. Единственное, что помнит Зак, это то, как доктора объявили его мертвым. У пациента планировалось произвести эксплантацию органов. Причем по результатам ПЭТ не было выявлено наличия перфузии головного мозга.
Человек, которого объявили умершим, говорит, что он чувствует себя «довольно неплохо» Зак Данлап (в центре) Через 36 часов после ДТП Заку Данлапу была констатирована СМ. Во время прощания с родственниками Зак пошевелил стопой. Врачи признали это движение координированной реакцией. Пациенту продолжили лечение. После 48 -дневного пребывания в больнице он вернулся домой. Единственное, что помнит Зак, это то, как доктора объявили его мертвым. У пациента планировалось произвести эксплантацию органов. Причем по результатам ПЭТ не было выявлено наличия перфузии головного мозга.
 Фульминантный синдром Гийена-Барре симулировал смерть мозга после перенесенного острого гепатита А
Фульминантный синдром Гийена-Барре симулировал смерть мозга после перенесенного острого гепатита А
 Укус змеи симулировал смерть мозга
Укус змеи симулировал смерть мозга
 Передозировка баклофена симулировала смерть мозга
Передозировка баклофена симулировала смерть мозга
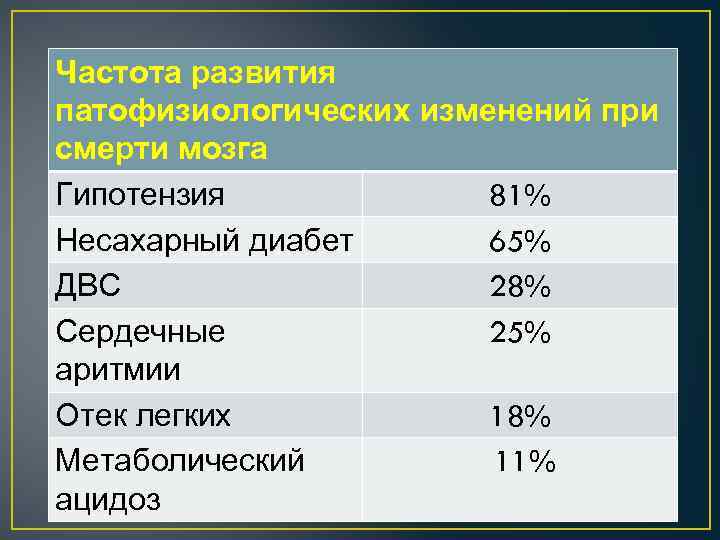 Частота развития патофизиологических изменений при смерти мозга Гипотензия 81% Несахарный диабет 65% ДВС 28% Сердечные 25% аритмии Отек легких 18% Метаболический 11% ацидоз
Частота развития патофизиологических изменений при смерти мозга Гипотензия 81% Несахарный диабет 65% ДВС 28% Сердечные 25% аритмии Отек легких 18% Метаболический 11% ацидоз
 Смерть мозга это тяжелое поражение не только мозга, но и других органов
Смерть мозга это тяжелое поражение не только мозга, но и других органов
 Прямые эффекты смерти мозга Патофизиологические изменения
Прямые эффекты смерти мозга Патофизиологические изменения
 Патофизиологически обоснованное лечение учитывает следующие факторы • Влияние смерти мозга на эндокринную систему • Морфологические изменения в донорских органах после смерти мозга • Активация цитокинов после смерти мозга и влияние на функциональность графта
Патофизиологически обоснованное лечение учитывает следующие факторы • Влияние смерти мозга на эндокринную систему • Морфологические изменения в донорских органах после смерти мозга • Активация цитокинов после смерти мозга и влияние на функциональность графта
 Повреждение почек, вызванное смертью мозга 5 -ти летняя выживаемость графта , взятого у живого донора и донора со смертью мозга
Повреждение почек, вызванное смертью мозга 5 -ти летняя выживаемость графта , взятого у живого донора и донора со смертью мозга
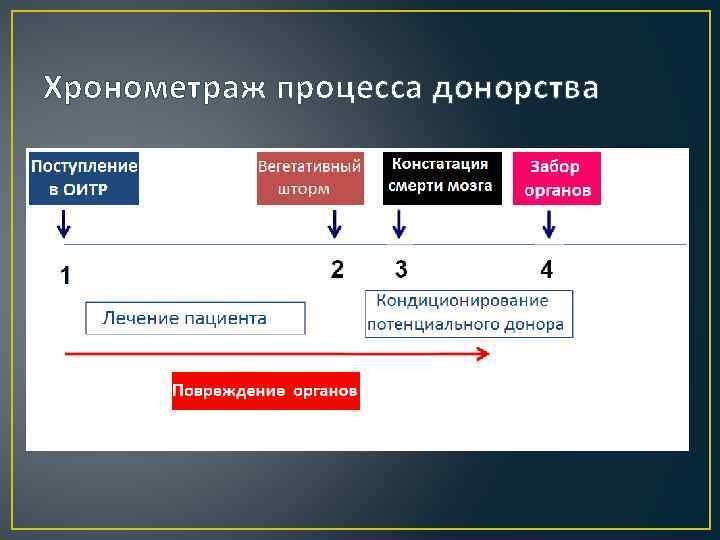 Хронометраж процесса донорства
Хронометраж процесса донорства
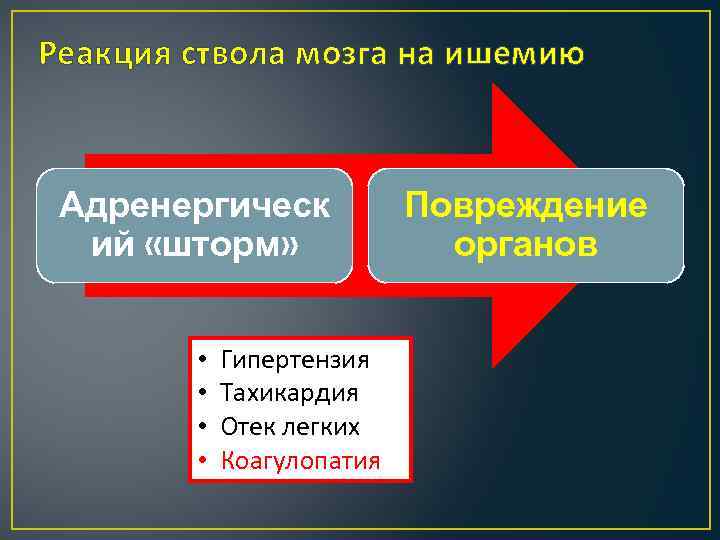 Реакция ствола мозга на ишемию Адренергическ ий «шторм» • • Гипертензия Тахикардия Отек легких Коагулопатия Повреждение органов
Реакция ствола мозга на ишемию Адренергическ ий «шторм» • • Гипертензия Тахикардия Отек легких Коагулопатия Повреждение органов
 Пример изменения системного артериального давления (АД) и давления в легочной артерии (в т. ч. ДЗЛА), наступающие непосредственно после увеличения ВЧД посредством раздувания катетера Фолея в субдуральном пространстве бабуина
Пример изменения системного артериального давления (АД) и давления в легочной артерии (в т. ч. ДЗЛА), наступающие непосредственно после увеличения ВЧД посредством раздувания катетера Фолея в субдуральном пространстве бабуина
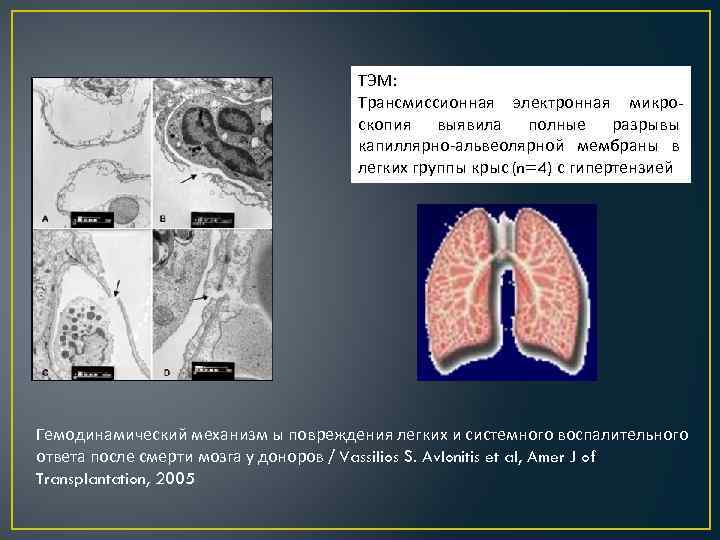 ТЭМ: Трансмиссионная электронная микроскопия выявила полные разрывы капиллярно-альвеолярной мембраны в легких группы крыс (n=4) с гипертензией Гемодинамический механизм ы повреждения легких и системного воспалительного ответа после смерти мозга у доноров / Vassilios S. Avlonitis et al, Amer J of Transplantation, 2005
ТЭМ: Трансмиссионная электронная микроскопия выявила полные разрывы капиллярно-альвеолярной мембраны в легких группы крыс (n=4) с гипертензией Гемодинамический механизм ы повреждения легких и системного воспалительного ответа после смерти мозга у доноров / Vassilios S. Avlonitis et al, Amer J of Transplantation, 2005
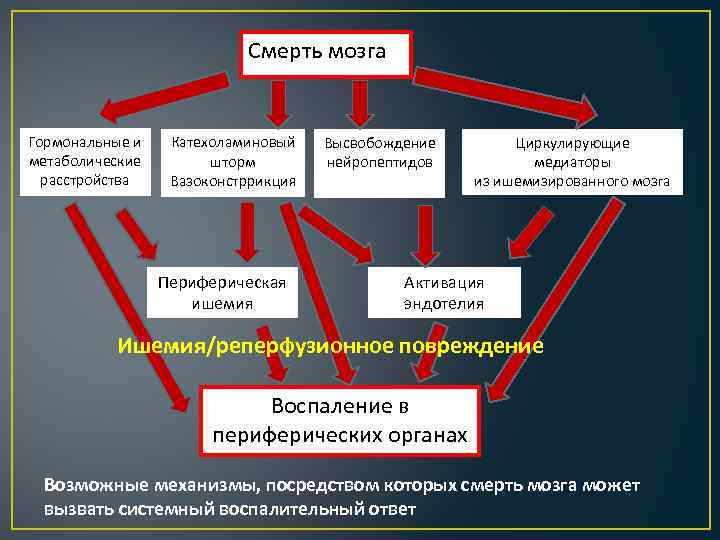 Смерть мозга Гормональные и метаболические расстройства Катехоламиновый шторм Вазоконстррикция Периферическая ишемия Высвобождение нейропептидов Циркулирующие медиаторы из ишемизированного мозга Активация эндотелия Ишемия/реперфузионное повреждение Воспаление в периферических органах Возможные механизмы, посредством которых смерть мозга может вызвать системный воспалительный ответ
Смерть мозга Гормональные и метаболические расстройства Катехоламиновый шторм Вазоконстррикция Периферическая ишемия Высвобождение нейропептидов Циркулирующие медиаторы из ишемизированного мозга Активация эндотелия Ишемия/реперфузионное повреждение Воспаление в периферических органах Возможные механизмы, посредством которых смерть мозга может вызвать системный воспалительный ответ
 Адренергический шторм Катехоламин-индуцированное повреждение сердца Эхокардиографическая дисфункция у 42% пациентов со смертью мозга Dujardin et al. J Heart Lung Transplant, 2001 Миоцитолиз Повреждение сократительных волокон Воспаление На рисунке b – дегенерация миофибрилл, миоцитолиз и инфильтрация воспалительными клетками
Адренергический шторм Катехоламин-индуцированное повреждение сердца Эхокардиографическая дисфункция у 42% пациентов со смертью мозга Dujardin et al. J Heart Lung Transplant, 2001 Миоцитолиз Повреждение сократительных волокон Воспаление На рисунке b – дегенерация миофибрилл, миоцитолиз и инфильтрация воспалительными клетками
 Эффект тотальной спинальной анестезии (ТСА) на сердечную функцию при смерти мозга в у животных Смерть мозга вызывает дисфункцию сердца, обусловленную катехоламиновым штормом, возникающим с повышением ВЧД Исследование оценивало эффект ТСА. 18 свиней разделены на 3 группы: Группа 1 – контрольная Группа 2 – ТСА до смерти мозга Группа 3 – ТСА через 30 минут после смерти мозга В группе 1 и 2 реакцией мозга на стресс было повышение ЧСС, АД, уровня эпинефрина и норэпинефрина в плазме. В 1 группе было отмечено выраженное снижение контрактильности, в то время как во 2 -ой и 3 -ей группе не было патологических изменений. Эти данные свидетельствуют о центральной роли спинальной симпатической системы в гемодинамическом ответе на увеличение ВЧД.
Эффект тотальной спинальной анестезии (ТСА) на сердечную функцию при смерти мозга в у животных Смерть мозга вызывает дисфункцию сердца, обусловленную катехоламиновым штормом, возникающим с повышением ВЧД Исследование оценивало эффект ТСА. 18 свиней разделены на 3 группы: Группа 1 – контрольная Группа 2 – ТСА до смерти мозга Группа 3 – ТСА через 30 минут после смерти мозга В группе 1 и 2 реакцией мозга на стресс было повышение ЧСС, АД, уровня эпинефрина и норэпинефрина в плазме. В 1 группе было отмечено выраженное снижение контрактильности, в то время как во 2 -ой и 3 -ей группе не было патологических изменений. Эти данные свидетельствуют о центральной роли спинальной симпатической системы в гемодинамическом ответе на увеличение ВЧД.
 Смерть мозга вызывает острое морфологическое изменение миокарда по данным эхокардиографии: превентивный эффект бета-блокаторов
Смерть мозга вызывает острое морфологическое изменение миокарда по данным эхокардиографии: превентивный эффект бета-блокаторов
 Улучшение функции донорского миокарда после лечения автономного шторма при смерти мозга • Наблюдался в 63% • Длительность 1. 2 часа (30 мин – 6 часов) Лечение эсмололом, урапидилом или никардипином Лечение независимо обеспечивало ФВ > 50%
Улучшение функции донорского миокарда после лечения автономного шторма при смерти мозга • Наблюдался в 63% • Длительность 1. 2 часа (30 мин – 6 часов) Лечение эсмололом, урапидилом или никардипином Лечение независимо обеспечивало ФВ > 50%
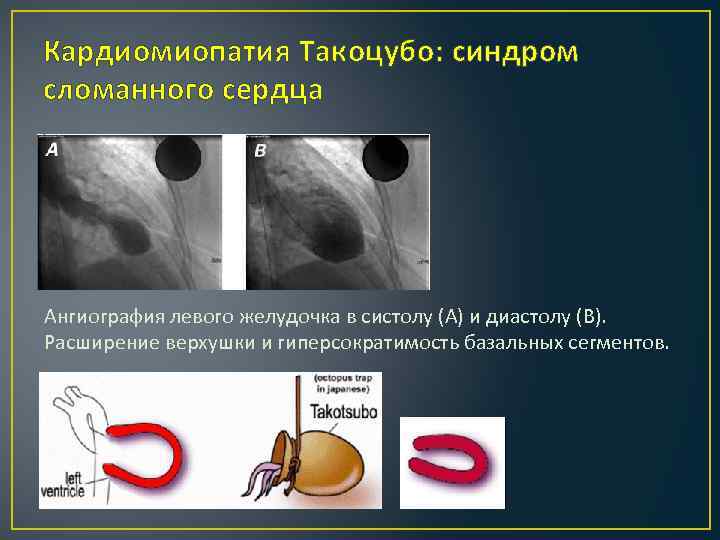 Кардиомиопатия Такоцубо: синдром сломанного сердца Ангиография левого желудочка в систолу (А) и диастолу (В). Расширение верхушки и гиперсократимость базальных сегментов.
Кардиомиопатия Такоцубо: синдром сломанного сердца Ангиография левого желудочка в систолу (А) и диастолу (В). Расширение верхушки и гиперсократимость базальных сегментов.
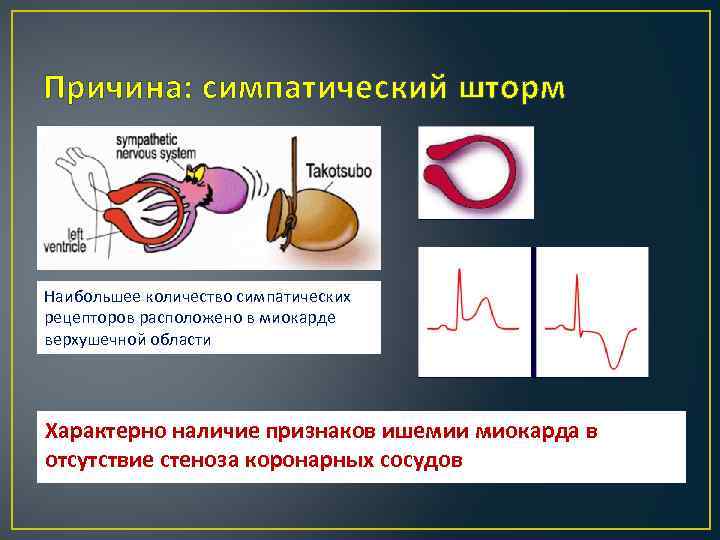 Причина: симпатический шторм Наибольшее количество симпатических рецепторов расположено в миокарде верхушечной области Характерно наличие признаков ишемии миокарда в отсутствие стеноза коронарных сосудов
Причина: симпатический шторм Наибольшее количество симпатических рецепторов расположено в миокарде верхушечной области Характерно наличие признаков ишемии миокарда в отсутствие стеноза коронарных сосудов
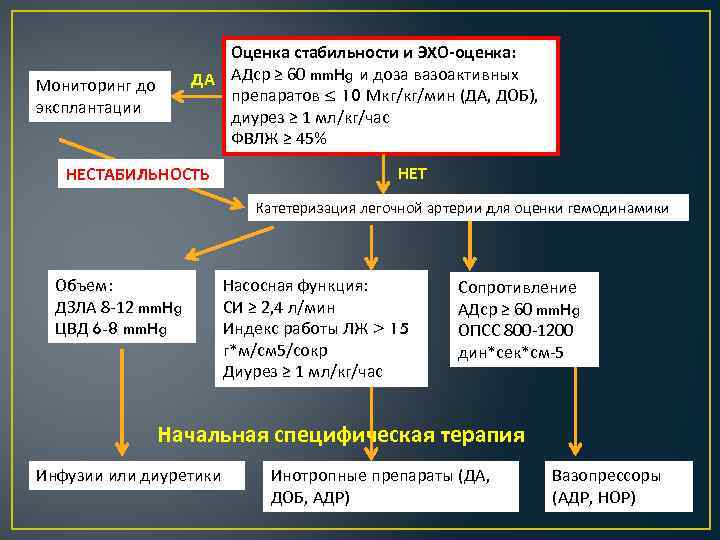 Оценка стабильности и ЭХО-оценка: ДА АДср ≥ 60 mm. Hg и доза вазоактивных препаратов ≤ 10 Мкг/кг/мин (ДА, ДОБ), диурез ≥ 1 мл/кг/час ФВЛЖ ≥ 45% Мониторинг до эксплантации НЕСТАБИЛЬНОСТЬ НЕТ Катетеризация легочной артерии для оценки гемодинамики Объем: ДЗЛА 8 -12 mm. Hg ЦВД 6 -8 mm. Hg Насосная функция: СИ ≥ 2, 4 л/мин Индекс работы ЛЖ > 15 г*м/см 5/сокр Диурез ≥ 1 мл/кг/час Сопротивление АДср ≥ 60 mm. Hg ОПСС 800 -1200 дин*сек*см-5 Начальная специфическая терапия Инфузии или диуретики Инотропные препараты (ДА, ДОБ, АДР) Вазопрессоры (АДР, НОР)
Оценка стабильности и ЭХО-оценка: ДА АДср ≥ 60 mm. Hg и доза вазоактивных препаратов ≤ 10 Мкг/кг/мин (ДА, ДОБ), диурез ≥ 1 мл/кг/час ФВЛЖ ≥ 45% Мониторинг до эксплантации НЕСТАБИЛЬНОСТЬ НЕТ Катетеризация легочной артерии для оценки гемодинамики Объем: ДЗЛА 8 -12 mm. Hg ЦВД 6 -8 mm. Hg Насосная функция: СИ ≥ 2, 4 л/мин Индекс работы ЛЖ > 15 г*м/см 5/сокр Диурез ≥ 1 мл/кг/час Сопротивление АДср ≥ 60 mm. Hg ОПСС 800 -1200 дин*сек*см-5 Начальная специфическая терапия Инфузии или диуретики Инотропные препараты (ДА, ДОБ, АДР) Вазопрессоры (АДР, НОР)
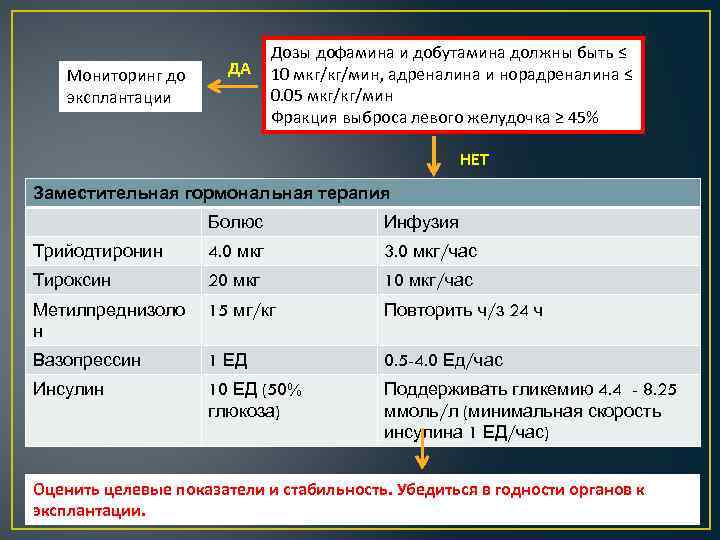 Мониторинг до эксплантации ДА Дозы дофамина и добутамина должны быть ≤ 10 мкг/кг/мин, адреналина и норадреналина ≤ 0. 05 мкг/кг/мин Фракция выброса левого желудочка ≥ 45% НЕТ Заместительная гормональная терапия Болюс Инфузия Трийодтиронин 4. 0 мкг 3. 0 мкг/час Тироксин 20 мкг 10 мкг/час Метилпреднизоло н 15 мг/кг Повторить ч/з 24 ч Вазопрессин 1 ЕД 0. 5 -4. 0 Ед/час Инсулин 10 ЕД (50% глюкоза) Поддерживать гликемию 4. 4 - 8. 25 ммоль/л (минимальная скорость инсулина 1 ЕД/час) Оценить целевые показатели и стабильность. Убедиться в годности органов к эксплантации.
Мониторинг до эксплантации ДА Дозы дофамина и добутамина должны быть ≤ 10 мкг/кг/мин, адреналина и норадреналина ≤ 0. 05 мкг/кг/мин Фракция выброса левого желудочка ≥ 45% НЕТ Заместительная гормональная терапия Болюс Инфузия Трийодтиронин 4. 0 мкг 3. 0 мкг/час Тироксин 20 мкг 10 мкг/час Метилпреднизоло н 15 мг/кг Повторить ч/з 24 ч Вазопрессин 1 ЕД 0. 5 -4. 0 Ед/час Инсулин 10 ЕД (50% глюкоза) Поддерживать гликемию 4. 4 - 8. 25 ммоль/л (минимальная скорость инсулина 1 ЕД/час) Оценить целевые показатели и стабильность. Убедиться в годности органов к эксплантации.
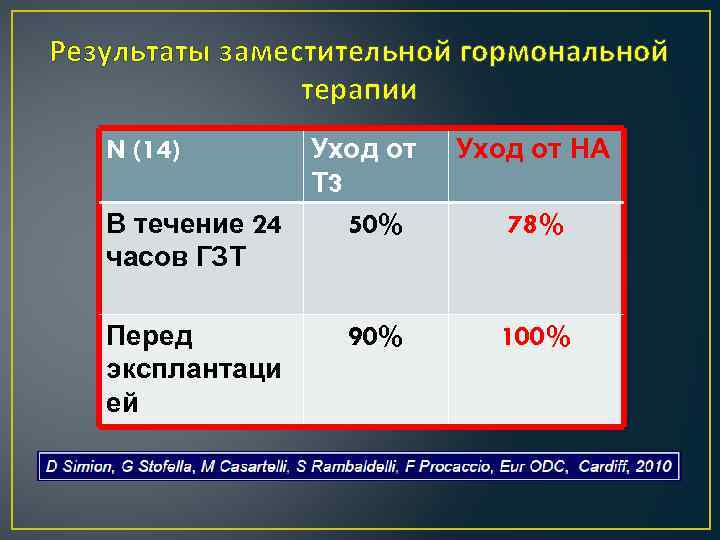 Результаты заместительной гормональной терапии N (14) В течение 24 часов ГЗТ Перед эксплантаци ей Уход от Т 3 50% 90% Уход от НА 78% 100%
Результаты заместительной гормональной терапии N (14) В течение 24 часов ГЗТ Перед эксплантаци ей Уход от Т 3 50% 90% Уход от НА 78% 100%
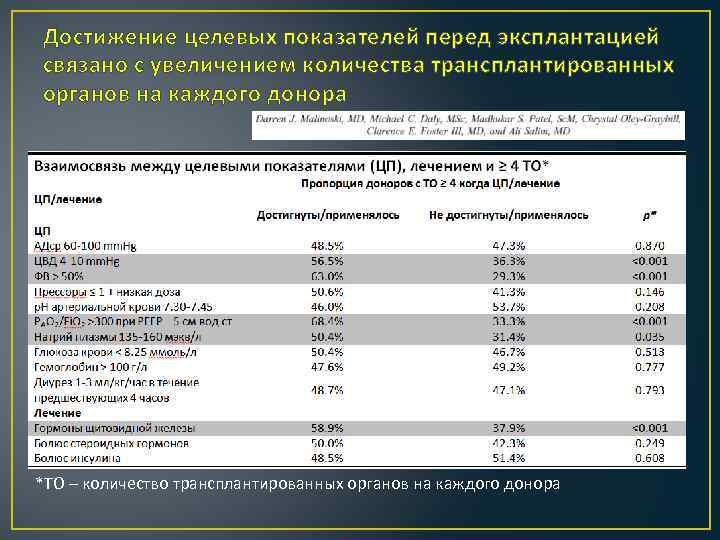 Достижение целевых показателей перед эксплантацией связано с увеличением количества трансплантированных органов на каждого донора *ТО – количество трансплантированных органов на каждого донора
Достижение целевых показателей перед эксплантацией связано с увеличением количества трансплантированных органов на каждого донора *ТО – количество трансплантированных органов на каждого донора
 Эффект ранней гормональной терапии на эксплантацию органов
Эффект ранней гормональной терапии на эксплантацию органов
 «Классический» подход к (нестабильным) донорам Быстрая эксплантация органов после констатации смерти мозга Больше времени – снижение функции графта Современный подход при констатации смерти мозга ВРЕМЯ – ЭТО ВОССТАНОВЛЕНИЕ
«Классический» подход к (нестабильным) донорам Быстрая эксплантация органов после констатации смерти мозга Больше времени – снижение функции графта Современный подход при констатации смерти мозга ВРЕМЯ – ЭТО ВОССТАНОВЛЕНИЕ
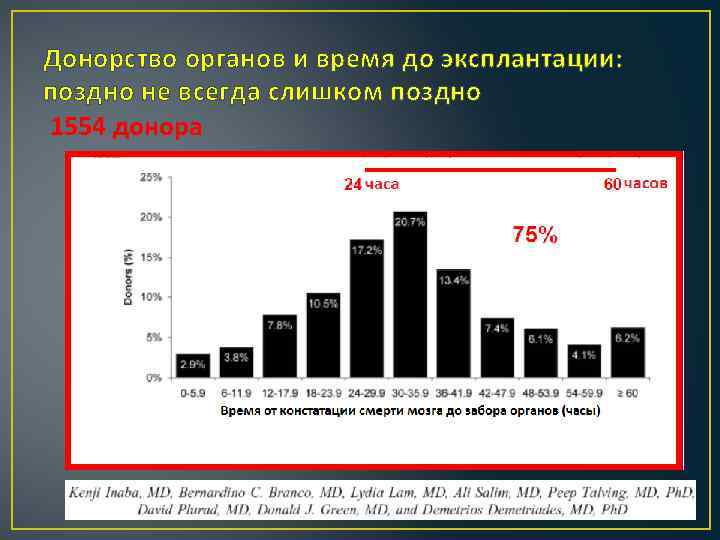 Донорство органов и время до эксплантации: поздно не всегда слишком поздно 1554 донора
Донорство органов и время до эксплантации: поздно не всегда слишком поздно 1554 донора
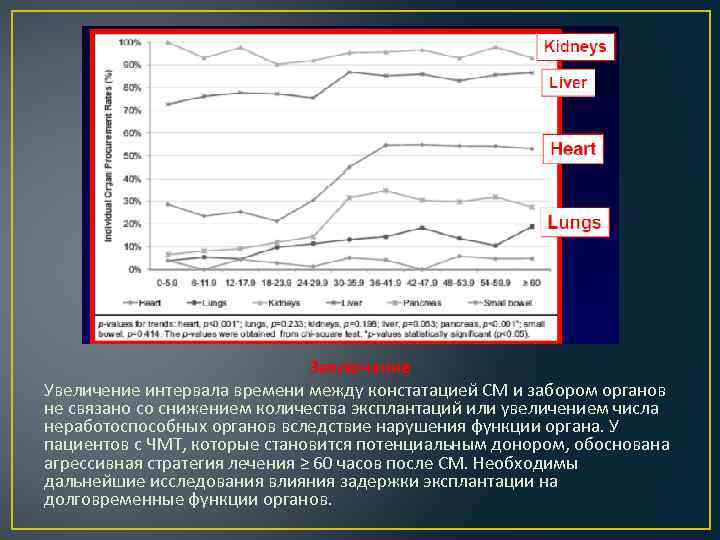 Заключение Увеличение интервала времени между констатацией СМ и забором органов не связано со снижением количества эксплантаций или увеличением числа неработоспособных органов вследствие нарушения функции органа. У пациентов с ЧМТ, которые становится потенциальным донором, обоснована агрессивная стратегия лечения ≥ 60 часов после СМ. Необходимы дальнейшие исследования влияния задержки эксплантации на долговременные функции органов.
Заключение Увеличение интервала времени между констатацией СМ и забором органов не связано со снижением количества эксплантаций или увеличением числа неработоспособных органов вследствие нарушения функции органа. У пациентов с ЧМТ, которые становится потенциальным донором, обоснована агрессивная стратегия лечения ≥ 60 часов после СМ. Необходимы дальнейшие исследования влияния задержки эксплантации на долговременные функции органов.
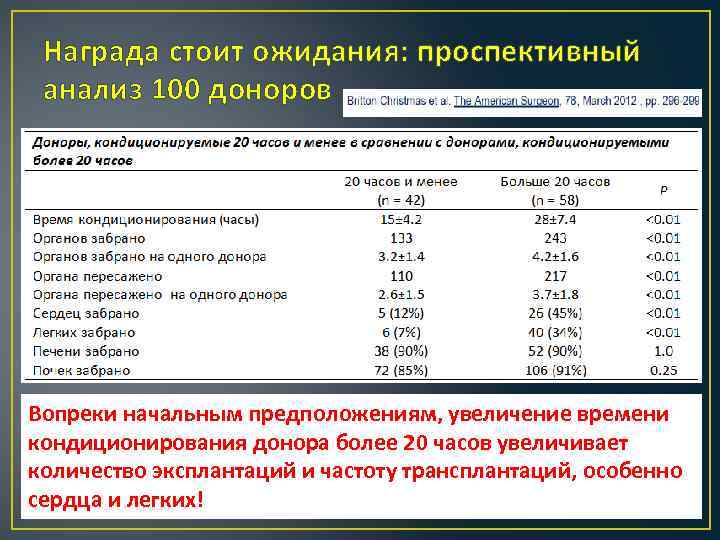 Награда стоит ожидания: проспективный анализ 100 доноров Вопреки начальным предположениям, увеличение времени кондиционирования донора более 20 часов увеличивает количество эксплантаций и частоту трансплантаций, особенно сердца и легких!
Награда стоит ожидания: проспективный анализ 100 доноров Вопреки начальным предположениям, увеличение времени кондиционирования донора более 20 часов увеличивает количество эксплантаций и частоту трансплантаций, особенно сердца и легких!
 Насколько важной является длительность периода смерти мозга для результатов при трансплантации почки? Не следует торопиться, лучше усилить процесс кондиционирования донора до эксплантации, что улучшит жизнеспособность почек
Насколько важной является длительность периода смерти мозга для результатов при трансплантации почки? Не следует торопиться, лучше усилить процесс кондиционирования донора до эксплантации, что улучшит жизнеспособность почек
 Смерть мозга – это тяжелый стресс для органов, но он носит обратимый характер и поддается лечению
Смерть мозга – это тяжелый стресс для органов, но он носит обратимый характер и поддается лечению
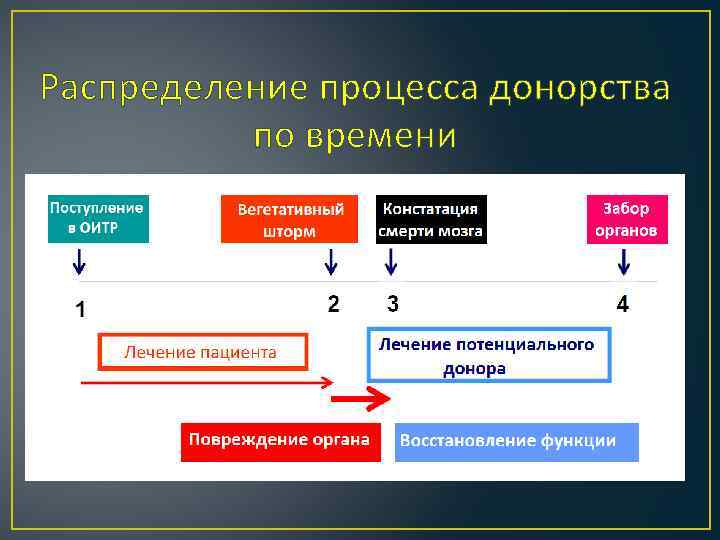 Распределение процесса донорства по времени
Распределение процесса донорства по времени
 Ждать + лечить + смотреть Стратегия основана на следующем: А. Долгий интервал кондиционирования потенциального донора (ждать) Б. Целенаправленная терапия, включая гормональную терапию (лечить) В. Мониторинг сердечной функции при помощи 2 D Эхо (смотреть) Существенно улучшает качество донорского сердца перед эксплантацией
Ждать + лечить + смотреть Стратегия основана на следующем: А. Долгий интервал кондиционирования потенциального донора (ждать) Б. Целенаправленная терапия, включая гормональную терапию (лечить) В. Мониторинг сердечной функции при помощи 2 D Эхо (смотреть) Существенно улучшает качество донорского сердца перед эксплантацией
 Лечить и ждать Лечение органов донора перед забором (и вне донора перед трансплантацией) (ex vivo) может улучшить функцию органов у реципиентов
Лечить и ждать Лечение органов донора перед забором (и вне донора перед трансплантацией) (ex vivo) может улучшить функцию органов у реципиентов


