Комы и дислокации.ФПК.ppt
- Количество слайдов: 103
 Комы различного генеза. Дифференциальная диагностика. Дислокационные синдромы. Принципы оказания первой неотложной помощи. Доц. Каймак Т. В.
Комы различного генеза. Дифференциальная диагностика. Дислокационные синдромы. Принципы оказания первой неотложной помощи. Доц. Каймак Т. В.
 Сознание – это высшая форма отражения действительности, высший продукт деятельности головного мозга – высшей формы организации материи. Нарушение сознания – это острые преходящие расстройства с грубыми нарушениями способности воспринимать и понимать окружающий мир.
Сознание – это высшая форма отражения действительности, высший продукт деятельности головного мозга – высшей формы организации материи. Нарушение сознания – это острые преходящие расстройства с грубыми нарушениями способности воспринимать и понимать окружающий мир.
 Расстройства сознания свидетельствуют об острых нарушениях функций головного мозга и могут возникать при его прямом повреждении, сдавлении, так и при эпилепсии, шизофрении или опосредованно при различных соматических заболеваниях.
Расстройства сознания свидетельствуют об острых нарушениях функций головного мозга и могут возникать при его прямом повреждении, сдавлении, так и при эпилепсии, шизофрении или опосредованно при различных соматических заболеваниях.
 Количественные: 1. умеренное, глубокое оглушение сопор умеренная, глубокая, терминальная кома 2. Качественные: делирий онейроид аменция сумеречное помрачнение сознания (транс, фуги)
Количественные: 1. умеренное, глубокое оглушение сопор умеренная, глубокая, терминальная кома 2. Качественные: делирий онейроид аменция сумеречное помрачнение сознания (транс, фуги)
 Выключение сознания оглушение – имеет различную глубину, взависимости от которой используются термины: 1. обнибуляция – затуманивание, помрачение, «облачность» сознания, оглушение 2. сомнолентность – сонливость 3. сопор – беспамятство, бесчувственность, патологическая спячка кома – глубокая степень церебральной недостаточности
Выключение сознания оглушение – имеет различную глубину, взависимости от которой используются термины: 1. обнибуляция – затуманивание, помрачение, «облачность» сознания, оглушение 2. сомнолентность – сонливость 3. сопор – беспамятство, бесчувственность, патологическая спячка кома – глубокая степень церебральной недостаточности
 Вместо первых трех вариантов ставят диагноз «ПРЕКОМА»
Вместо первых трех вариантов ставят диагноз «ПРЕКОМА»
 Комы являются грозным осложнением различных заболеваний, приводящим к нарушению жизненно важных функций и существенно ухудшающих прогноз.
Комы являются грозным осложнением различных заболеваний, приводящим к нарушению жизненно важных функций и существенно ухудшающих прогноз.
 Кома – это состояние глубокого угнетения функций ЦНС, характеризующееся полной потерей сознания, утратой реакции на внешние раздражители и расстройством регуляции жизненно важных функций организма.
Кома – это состояние глубокого угнетения функций ЦНС, характеризующееся полной потерей сознания, утратой реакции на внешние раздражители и расстройством регуляции жизненно важных функций организма.
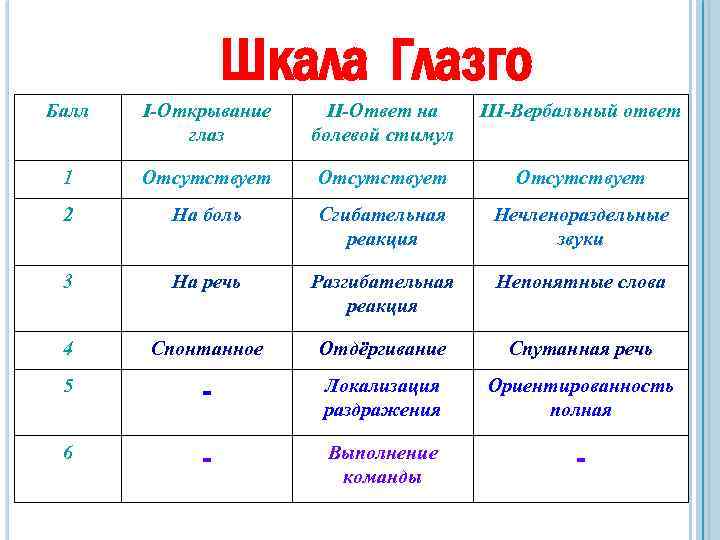 Шкала Глазго Балл I-Открывание глаз II-Ответ на болевой стимул III-Вербальный ответ 1 Отсутствует 2 На боль Сгибательная реакция Нечленораздельные звуки 3 На речь Разгибательная реакция Непонятные слова 4 Спонтанное Отдёргивание Спутанная речь 5 - Локализация раздражения Ориентированность полная 6 - Выполнение команды -
Шкала Глазго Балл I-Открывание глаз II-Ответ на болевой стимул III-Вербальный ответ 1 Отсутствует 2 На боль Сгибательная реакция Нечленораздельные звуки 3 На речь Разгибательная реакция Непонятные слова 4 Спонтанное Отдёргивание Спутанная речь 5 - Локализация раздражения Ориентированность полная 6 - Выполнение команды -
 15 баллов — сознание ясное. 10— 14 баллов — умеренное и глубокое оглушение 9— 10 баллов —сопор 7— 8 баллов — кома I 5— 6 баллов — кома II 3 -4 балла — кома III
15 баллов — сознание ясное. 10— 14 баллов — умеренное и глубокое оглушение 9— 10 баллов —сопор 7— 8 баллов — кома I 5— 6 баллов — кома II 3 -4 балла — кома III
 Классификация ком, выделяют: -Первичные -Вторичные
Классификация ком, выделяют: -Первичные -Вторичные
 Для оценки прогноза необходимо определить, что вызвало кому: 1. Очаговые поражения полушарий головного мозга 2. Поражение ствола мозга 3. Диффузное поражение коры и ствола мозга При этом первые 2 варианта характерны для первичных, а последний встречается почти исключительно при вторичных комах.
Для оценки прогноза необходимо определить, что вызвало кому: 1. Очаговые поражения полушарий головного мозга 2. Поражение ствола мозга 3. Диффузное поражение коры и ствола мозга При этом первые 2 варианта характерны для первичных, а последний встречается почти исключительно при вторичных комах.
 Причины ком: 1. Внутричерепные процессы (сосудистые, воспалительные) 2. Гипоксические состояния в результате соматической патологии (респираторная гипоксия, циркуляторная) 3. Нарушения тканевого дыхания (тканевая гипоксия), падение напряжения кислорода во вдыхаемом воздухе (гипоксическая) 4. Нарушения обмена веществ 5. Интоксикации (экзо-, эндогенные)
Причины ком: 1. Внутричерепные процессы (сосудистые, воспалительные) 2. Гипоксические состояния в результате соматической патологии (респираторная гипоксия, циркуляторная) 3. Нарушения тканевого дыхания (тканевая гипоксия), падение напряжения кислорода во вдыхаемом воздухе (гипоксическая) 4. Нарушения обмена веществ 5. Интоксикации (экзо-, эндогенные)
 Патогенетические механизмы Механизм церебральной недостаточности нарушения образования, распространения и передачи нервного импульса в клетках головного мозга вследствие депрессии тканевого дыхания, обмена веществ и энергии. Это происходит из-за сокращения доставки кислорода и питательных веществ к мозговой ткани (ишемия, венозный застой, нарушения микроциркуляции, сосудистые стазы, периваскулярный отек), изменения кислотнощелочного и электролитного баланса, повышение внутричерепного давления, отека и набухание мозга и мозговых оболочек.
Патогенетические механизмы Механизм церебральной недостаточности нарушения образования, распространения и передачи нервного импульса в клетках головного мозга вследствие депрессии тканевого дыхания, обмена веществ и энергии. Это происходит из-за сокращения доставки кислорода и питательных веществ к мозговой ткани (ишемия, венозный застой, нарушения микроциркуляции, сосудистые стазы, периваскулярный отек), изменения кислотнощелочного и электролитного баланса, повышение внутричерепного давления, отека и набухание мозга и мозговых оболочек.
 Патогенетические механизмы Механизм– изучался на пат. анатомии 3 курса. Это: Фактор (н-р, боль - dolor) – затем гипоксия сокращения доставки кислорода к мозговой ткани -ишемия, - тканевые нарушения метаболизма – color - (венозный застой, нарушения микроциркуляции, сосудистые стазы), периваскулярный отек , изменения кислотнощелочного и электролитного баланса, повышение внутричерепного давления, отека и набухание мозга и мозговых оболочек и, как итог – нарушение функции.
Патогенетические механизмы Механизм– изучался на пат. анатомии 3 курса. Это: Фактор (н-р, боль - dolor) – затем гипоксия сокращения доставки кислорода к мозговой ткани -ишемия, - тканевые нарушения метаболизма – color - (венозный застой, нарушения микроциркуляции, сосудистые стазы), периваскулярный отек , изменения кислотнощелочного и электролитного баланса, повышение внутричерепного давления, отека и набухание мозга и мозговых оболочек и, как итог – нарушение функции.
 Прогрессирующие нарушения метаболизма оказывают гистотоксическое действие. По мере углубления комы развиваются нарушения дыхания, кровообращения. Диагностика ком основывается на выявлении: 1. Степени угнетения сознания 2. Снижения чувствительности к внешним раздражителям вплоть до полной ее потери 3. Специфических признаков определенных видов коматозных состояний
Прогрессирующие нарушения метаболизма оказывают гистотоксическое действие. По мере углубления комы развиваются нарушения дыхания, кровообращения. Диагностика ком основывается на выявлении: 1. Степени угнетения сознания 2. Снижения чувствительности к внешним раздражителям вплоть до полной ее потери 3. Специфических признаков определенных видов коматозных состояний
 Дислокация мозга — смещение одних структур мозга относительно других.
Дислокация мозга — смещение одних структур мозга относительно других.
 Патогенетические механизмы Головной мозг не занимает всего объёма черепной коробки. Между ним и арахноидальной оболочкой находится субарахноидальное пространство. В некоторых отделах оно расширяется и образует так называемые субарахноидальные цистерны. При повышении давления в определённом отделе мозга и черепной коробки (появление области дистензии) происходят процессы смещения частей головного мозга в пределах субарахноидального пространства. Таким образом при различных по этиологии острых патологических процессах в дислокационных синдромах участвуют одни и те же анатомические структуры со стереотипным клиническим проявлением. Т. О. , клиническая картина острого дислокационного синдрома не зависит от этиологии процесса. Разница же в клиническом проявлении у разных больных зависит от темпа его развития, локализации и объёма.
Патогенетические механизмы Головной мозг не занимает всего объёма черепной коробки. Между ним и арахноидальной оболочкой находится субарахноидальное пространство. В некоторых отделах оно расширяется и образует так называемые субарахноидальные цистерны. При повышении давления в определённом отделе мозга и черепной коробки (появление области дистензии) происходят процессы смещения частей головного мозга в пределах субарахноидального пространства. Таким образом при различных по этиологии острых патологических процессах в дислокационных синдромах участвуют одни и те же анатомические структуры со стереотипным клиническим проявлением. Т. О. , клиническая картина острого дислокационного синдрома не зависит от этиологии процесса. Разница же в клиническом проявлении у разных больных зависит от темпа его развития, локализации и объёма.
 Патогенетические механизмы Дело в том, что дислокационные синдромы по существу являются внутренними грыжами мозга, то есть впячивание его отделов в отверстия и щели, образованные костями и твёрдой мозговой оболочкой. Различают 3 степени дислокации мозга: выпячивание, вклинение и ущемление. Существуют боковые и аксиальные (по оси ствола) дислокации мозга. Проводя параллель с грыжами, следует вспомнить, что резкое нарушение жизнедеятельности больного, возникает не от факта существования грыжи, а от её ущемления. Ущемление представляет выпячивание, которое сопровождается прекращением кровотока, за счёт сдавления сосудов.
Патогенетические механизмы Дело в том, что дислокационные синдромы по существу являются внутренними грыжами мозга, то есть впячивание его отделов в отверстия и щели, образованные костями и твёрдой мозговой оболочкой. Различают 3 степени дислокации мозга: выпячивание, вклинение и ущемление. Существуют боковые и аксиальные (по оси ствола) дислокации мозга. Проводя параллель с грыжами, следует вспомнить, что резкое нарушение жизнедеятельности больного, возникает не от факта существования грыжи, а от её ущемления. Ущемление представляет выпячивание, которое сопровождается прекращением кровотока, за счёт сдавления сосудов.
 Патогенетические механизмы
Патогенетические механизмы
 Виды дислокационных синдромов В большинстве медицинской литературы описывается 4 вида дислокационных синдромов (1 -4), которые имеют наибольшее значение в клинической практике, так как могут сопровождаться значительным ухудшением состояния больного. При этом в Большой медицинской энциклопедии выделяют 8 дислокационных синдромов. В некоторых источниках [1][2] также описывают наружную дислокацию (номер 9), которая представляет собой выбухание отделов мозга через травматический дефект черепа. 1. Смещение полушарий мозга под серповидный отросток 2. Височно-тенториальное смещение 3. Мозжечково-тенториальное смещение 4. Смещение миндалин мозжечка в foramen magnum затылочной кости 5. Смещение моста мозга через отверстие намёта мозжечка 6. Заполнение средних и боковых цистерн моста 7. Смещение заднего отдела мозолистого тела в дорсальном направлении в одноимённую цистерну 8. Смещение извилин лобной доли в цистерну перекрёста 9. Наружная дислокация мозга
Виды дислокационных синдромов В большинстве медицинской литературы описывается 4 вида дислокационных синдромов (1 -4), которые имеют наибольшее значение в клинической практике, так как могут сопровождаться значительным ухудшением состояния больного. При этом в Большой медицинской энциклопедии выделяют 8 дислокационных синдромов. В некоторых источниках [1][2] также описывают наружную дислокацию (номер 9), которая представляет собой выбухание отделов мозга через травматический дефект черепа. 1. Смещение полушарий мозга под серповидный отросток 2. Височно-тенториальное смещение 3. Мозжечково-тенториальное смещение 4. Смещение миндалин мозжечка в foramen magnum затылочной кости 5. Смещение моста мозга через отверстие намёта мозжечка 6. Заполнение средних и боковых цистерн моста 7. Смещение заднего отдела мозолистого тела в дорсальном направлении в одноимённую цистерну 8. Смещение извилин лобной доли в цистерну перекрёста 9. Наружная дислокация мозга
 Смещение полушарий мозга под серповидный отросток При сдавлении мозга с одной стороны острым объёмным процессом, при повышении ликворного давления в одном боковом желудочке вследствие острой окклюзионной гидроцефалии развивается разница давления ликвора между правым и левым боковыми желудочками. При этом создаются условия для дислокации полушария большого мозга в поперечном направлении в щель между серпом большого мозга и мозолистым телом. Вклиненный участок, в основном, это поясная извилина и примыкающие к ней участки. Т. о. , поясная извилина заполняет цистерну мозолистого тела. Выбухающая в противоположную сторону поясная извилина смещает передние мозговые артерии, прижимая их к серповидному отростку. Боковой и третий желудочек деформируются.
Смещение полушарий мозга под серповидный отросток При сдавлении мозга с одной стороны острым объёмным процессом, при повышении ликворного давления в одном боковом желудочке вследствие острой окклюзионной гидроцефалии развивается разница давления ликвора между правым и левым боковыми желудочками. При этом создаются условия для дислокации полушария большого мозга в поперечном направлении в щель между серпом большого мозга и мозолистым телом. Вклиненный участок, в основном, это поясная извилина и примыкающие к ней участки. Т. о. , поясная извилина заполняет цистерну мозолистого тела. Выбухающая в противоположную сторону поясная извилина смещает передние мозговые артерии, прижимая их к серповидному отростку. Боковой и третий желудочек деформируются.
 Смещение полушарий мозга под серповидный отросток Перифокальный отёк может генерализоваться вследствие замедления кровообращения, в результате сдавления артерий и вен. Всё это приводит к недостаточному поступлению в мозговую ткань питательных веществ и кислорода, что приводит к развитию ещё большего отёканабухания мозга и к ещё большей дислокации. Эти процессы могут привести к блокированию ликворооттока. Продуцирующийся в боковых желудочках ликвор, не имея путей оттока, создаёт область дистензии в супратенториальном пространстве с развитием височно-тенториального вклинения, что ведёт к сдавливанию среднего мозга со всеми вытекающими отсюда последствиями.
Смещение полушарий мозга под серповидный отросток Перифокальный отёк может генерализоваться вследствие замедления кровообращения, в результате сдавления артерий и вен. Всё это приводит к недостаточному поступлению в мозговую ткань питательных веществ и кислорода, что приводит к развитию ещё большего отёканабухания мозга и к ещё большей дислокации. Эти процессы могут привести к блокированию ликворооттока. Продуцирующийся в боковых желудочках ликвор, не имея путей оттока, создаёт область дистензии в супратенториальном пространстве с развитием височно-тенториального вклинения, что ведёт к сдавливанию среднего мозга со всеми вытекающими отсюда последствиями.
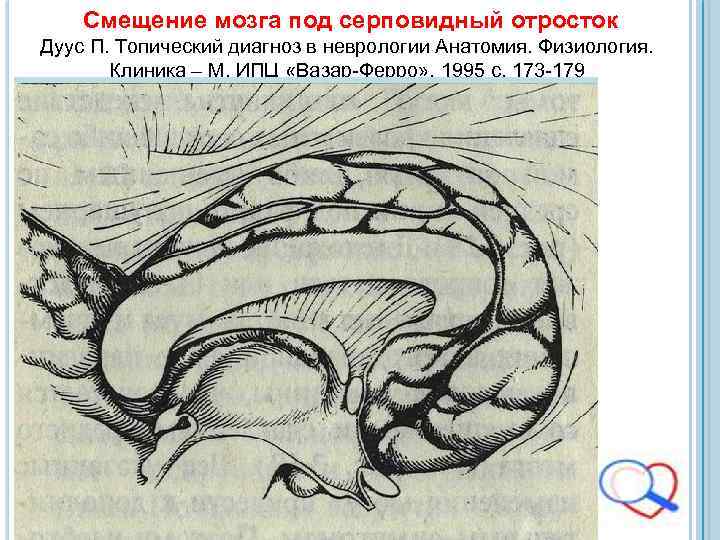 Смещение мозга под серповидный отросток Дуус П. Топический диагноз в неврологии Анатомия. Физиология. Клиника – М. ИПЦ «Вазар-Ферро» , 1995 с. 173 -179
Смещение мозга под серповидный отросток Дуус П. Топический диагноз в неврологии Анатомия. Физиология. Клиника – М. ИПЦ «Вазар-Ферро» , 1995 с. 173 -179
 Височно-тенториальное и мозжечковотенториальное вклинение Эти 2 дислокационных синдрома можно объединить из-за общности поражаемых структур и соответственно развивающейся клиники. Они различаются по месту расположения (суб- или супратенториально) области дистензии. Височно-тенториальное вклинение представляет собой выпячивание в тенториальное отверстие (щель Биша) участка височной доли мозга и прежде всего медиальных участков гиппокамповой извилины, отчасти переднего отдела язычной извилины и перешейка сводчатой извилины. Вклиниваясь между свободным краем мозжечкового намёта и оральными отделами ствола мозга, участок височной доли может занимать по отношению к стволу различные положения: переднее — при расположении впереди ствола; передне-боковые — при расположении кпереди от ствола и вдоль его переднего квадранта, заднебоковое, заднее. Вклинение участков мозга в тенториальное отверстие может возникнуть не только со стороны больших полушарий мозга, но и в обратном направлении, то есть со стороны задней черепной ямки. В таких случаях участок мозжечка выпячивается между свободным краем мозжечкового намёта и четверохолмием. Это вклинение называется мозжечковотенториальным. Оно возникает при патологических процессах в задней черепной ямке. Возникновение височно-тенториального и мозжечково-тенториального вклинений неизбежно сопряжены со смещением ствола в противоположную сторону, что зависит от размеров и особенностей вклинения.
Височно-тенториальное и мозжечковотенториальное вклинение Эти 2 дислокационных синдрома можно объединить из-за общности поражаемых структур и соответственно развивающейся клиники. Они различаются по месту расположения (суб- или супратенториально) области дистензии. Височно-тенториальное вклинение представляет собой выпячивание в тенториальное отверстие (щель Биша) участка височной доли мозга и прежде всего медиальных участков гиппокамповой извилины, отчасти переднего отдела язычной извилины и перешейка сводчатой извилины. Вклиниваясь между свободным краем мозжечкового намёта и оральными отделами ствола мозга, участок височной доли может занимать по отношению к стволу различные положения: переднее — при расположении впереди ствола; передне-боковые — при расположении кпереди от ствола и вдоль его переднего квадранта, заднебоковое, заднее. Вклинение участков мозга в тенториальное отверстие может возникнуть не только со стороны больших полушарий мозга, но и в обратном направлении, то есть со стороны задней черепной ямки. В таких случаях участок мозжечка выпячивается между свободным краем мозжечкового намёта и четверохолмием. Это вклинение называется мозжечковотенториальным. Оно возникает при патологических процессах в задней черепной ямке. Возникновение височно-тенториального и мозжечково-тенториального вклинений неизбежно сопряжены со смещением ствола в противоположную сторону, что зависит от размеров и особенностей вклинения.
 Височно-тенториальное и мозжечковотенториальное вклинение Смещение височной доли в субтенториальное пространство с оттеснением ствола мозга в противоположном направлении и сдавливанием противоположной ножки мозга о намёт мозжечка Сдавливается ипсилатеральный глазодвигательный нерв — зрачок после кратковременного миоза расширяется. Латеральное смещение гомолатеральной парагиппокампальной извилины заставляет средний мозг перемещаться через среднюю линию по направлению к противоположному краю мозжечкового намёта. Это небольшое изменение конфигурации среднего мозга может снизить уровень сознания больного и вызвать целенаправленное возбуждение.
Височно-тенториальное и мозжечковотенториальное вклинение Смещение височной доли в субтенториальное пространство с оттеснением ствола мозга в противоположном направлении и сдавливанием противоположной ножки мозга о намёт мозжечка Сдавливается ипсилатеральный глазодвигательный нерв — зрачок после кратковременного миоза расширяется. Латеральное смещение гомолатеральной парагиппокампальной извилины заставляет средний мозг перемещаться через среднюю линию по направлению к противоположному краю мозжечкового намёта. Это небольшое изменение конфигурации среднего мозга может снизить уровень сознания больного и вызвать целенаправленное возбуждение.
 Височно-тенториальное и мозжечковотенториальное вклинение В конечном итоге бледный шар, внутренняя капсула и зрительный бугор на гомолатеральной стороне перемещаются в каудальном направлении, и парагиппокампальная извилина выпячивается за край мозжечкового намёта в субтенториальное пространство. Сосковидные тела вклиниваются в суженную межножковую яму. В этих условиях средний мозг испытывает интенсивное давление, что вызывает развитие комы. Средний мозг может оказаться прижатым к противоположному краю намёта мозжечка так сильно, что повреждаются нисходящие двигательные волокна в сдавленной ножке мозга. Обусловленная данным видом вклинения гемиплегия не контрлатеральна, а гомолатеральна по отношению к объёмному процессу — синдром ножки мозга Керногана. За счёт сдавливания возникают геморрагии в нижневисочных и затылочных областях головного мозга, среднем мозге, что часто может приводить к необратимым последствиям и смерти больного
Височно-тенториальное и мозжечковотенториальное вклинение В конечном итоге бледный шар, внутренняя капсула и зрительный бугор на гомолатеральной стороне перемещаются в каудальном направлении, и парагиппокампальная извилина выпячивается за край мозжечкового намёта в субтенториальное пространство. Сосковидные тела вклиниваются в суженную межножковую яму. В этих условиях средний мозг испытывает интенсивное давление, что вызывает развитие комы. Средний мозг может оказаться прижатым к противоположному краю намёта мозжечка так сильно, что повреждаются нисходящие двигательные волокна в сдавленной ножке мозга. Обусловленная данным видом вклинения гемиплегия не контрлатеральна, а гомолатеральна по отношению к объёмному процессу — синдром ножки мозга Керногана. За счёт сдавливания возникают геморрагии в нижневисочных и затылочных областях головного мозга, среднем мозге, что часто может приводить к необратимым последствиям и смерти больного
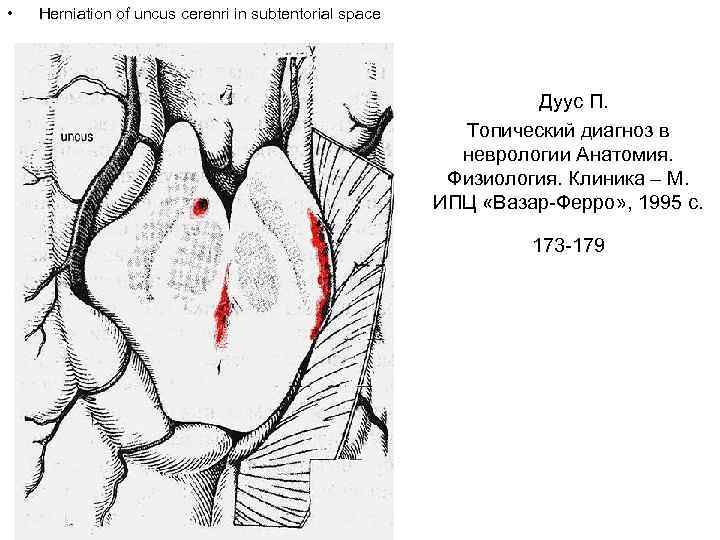 • Herniation of uncus cerenri in subtentorial space Дуус П. Топический диагноз в неврологии Анатомия. Физиология. Клиника – М. ИПЦ «Вазар-Ферро» , 1995 с. 173 -179
• Herniation of uncus cerenri in subtentorial space Дуус П. Топический диагноз в неврологии Анатомия. Физиология. Клиника – М. ИПЦ «Вазар-Ферро» , 1995 с. 173 -179
 Вклинение миндалин мозжечка в большое затылочное отверстие • Миндалины мозжечка, смещаясь в большое затылочное отверстие подчас достигают уровня второго шейного позвонка. Вклиниваясь между каудальной частью продолговатого мозга, примыкающей частью спинного мозга и затылочно-шейным кольцом, они плотно охватывают и сдавливают с дорсальной поверхности эту часть ствола. • При этом возникают расстройства мозгового кровообращения, неизбежно приводящие к гипоксии и к ещё большему усилению отёка-набухания головного мозга. Таким образом замыкается порочный круг, который приводит к прогрессированию сдавления ствола мозга, что приводит к нарушению функции заложенных в них витальных центров кровообращения и дыхания и как следствие к смерти больного. • Смещение моста мозга через отверстие намёта мозжечка - Варолиев мост смещается в оральном направлении в межножковую цистерну.
Вклинение миндалин мозжечка в большое затылочное отверстие • Миндалины мозжечка, смещаясь в большое затылочное отверстие подчас достигают уровня второго шейного позвонка. Вклиниваясь между каудальной частью продолговатого мозга, примыкающей частью спинного мозга и затылочно-шейным кольцом, они плотно охватывают и сдавливают с дорсальной поверхности эту часть ствола. • При этом возникают расстройства мозгового кровообращения, неизбежно приводящие к гипоксии и к ещё большему усилению отёка-набухания головного мозга. Таким образом замыкается порочный круг, который приводит к прогрессированию сдавления ствола мозга, что приводит к нарушению функции заложенных в них витальных центров кровообращения и дыхания и как следствие к смерти больного. • Смещение моста мозга через отверстие намёта мозжечка - Варолиев мост смещается в оральном направлении в межножковую цистерну.
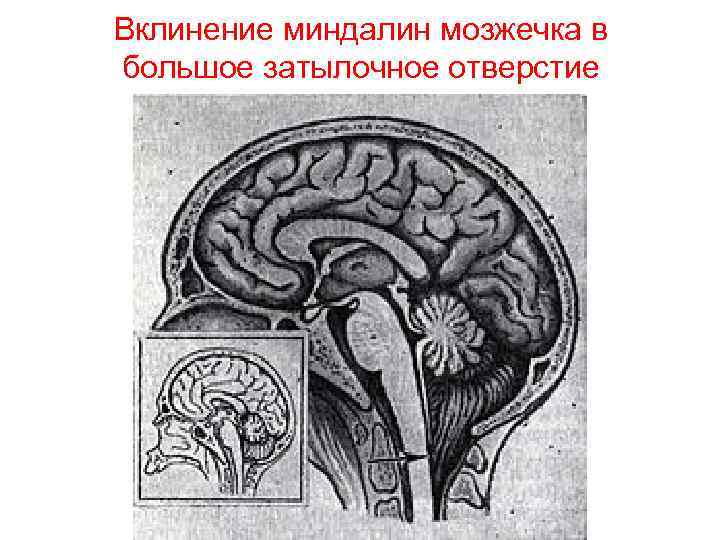 Вклинение миндалин мозжечка в большое затылочное отверстие
Вклинение миндалин мозжечка в большое затылочное отверстие
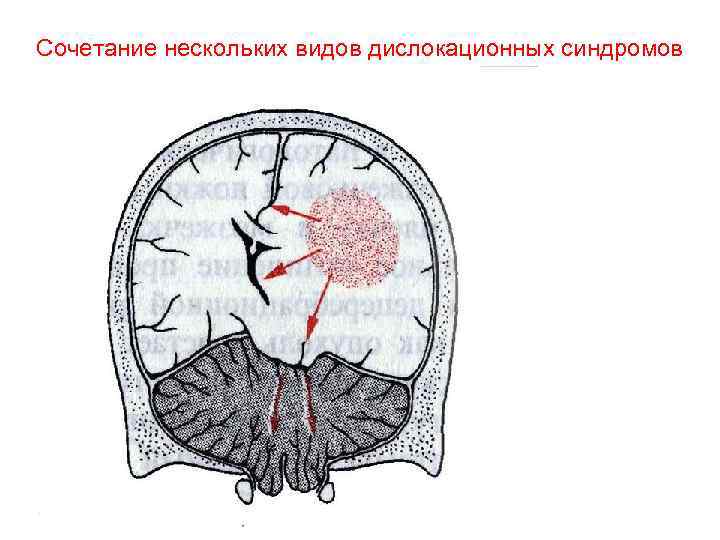 Сочетание нескольких видов дислокационных синдромов
Сочетание нескольких видов дислокационных синдромов
 Клиника Параллельно с очаговыми неврологическими нарушениями, связанными с острым патологическим очагом, при дислокации развиваются и общемозговые явления, обусловленные нарастающей внутричерепной гипертензией. Клиническая картина дислокационного синдрома и поражения мозгового ствола может развиваться на фоне локальных проявлений основного острого патологического процесса. И только на самых поздних стадиях заболевания, при развитии глубокой или запредельной комы, клинические проявления основного острого патологического процесса могут не наблюдаться и выявляются только тяжёлое двустороннее поражение мозгового ствола и другие общемозговые патологические признаки.
Клиника Параллельно с очаговыми неврологическими нарушениями, связанными с острым патологическим очагом, при дислокации развиваются и общемозговые явления, обусловленные нарастающей внутричерепной гипертензией. Клиническая картина дислокационного синдрома и поражения мозгового ствола может развиваться на фоне локальных проявлений основного острого патологического процесса. И только на самых поздних стадиях заболевания, при развитии глубокой или запредельной комы, клинические проявления основного острого патологического процесса могут не наблюдаться и выявляются только тяжёлое двустороннее поражение мозгового ствола и другие общемозговые патологические признаки.
 Клиника При дислокации полушарий большого мозга под серп большого мозга клинически в первую очередь выступают симптомы нарушения высшей нервной деятельности и психические процессы. Клинически в первую очередь (если сознание больного сохранено) появляются нарушения психики, иногда с галлюцинациями или делириоподобными состояниями. Часто возникает психомоторное возбуждение, которое может быть как при сохранённом, так и при утраченном сознании. В дальнейшем появляется адинамия, акинезия, возникает онейроидное состояние. Грозным симптомом при таком виде вклинения являются эпилептиформные судороги (вследствие вовлечения в процесс поясной извилины). Обычно их возникновение сопровождается или предшествует углублению нарушения сознания, вплоть до комы.
Клиника При дислокации полушарий большого мозга под серп большого мозга клинически в первую очередь выступают симптомы нарушения высшей нервной деятельности и психические процессы. Клинически в первую очередь (если сознание больного сохранено) появляются нарушения психики, иногда с галлюцинациями или делириоподобными состояниями. Часто возникает психомоторное возбуждение, которое может быть как при сохранённом, так и при утраченном сознании. В дальнейшем появляется адинамия, акинезия, возникает онейроидное состояние. Грозным симптомом при таком виде вклинения являются эпилептиформные судороги (вследствие вовлечения в процесс поясной извилины). Обычно их возникновение сопровождается или предшествует углублению нарушения сознания, вплоть до комы.
 Клиника При височно-тенториальном и мозжечковотенториальном вклинениях появляются глазодвигательные нарушения (горизонтальный, ротаторный, вертикальный нистагм, разностояние глазных яблок, симптом Гертвига-Мажанди, частичный или полный парез взора вверх или в стороны или полная неподвижность глазных яблок, ослабление или отсутствие реакции зрачков на свет и др. ). Одностороння пирамидная недостаточность, возникшая при остром объёмном процессе (синдром ножки мозга Керногана), переходит в двустороннюю. Данный факт указывает на вовлечение в патологический процесс и второй ножки мозга. Клиника этих видов дислокаций зависит от того, артерии к каким областям мозга передавлены в тенториальном отверстии.
Клиника При височно-тенториальном и мозжечковотенториальном вклинениях появляются глазодвигательные нарушения (горизонтальный, ротаторный, вертикальный нистагм, разностояние глазных яблок, симптом Гертвига-Мажанди, частичный или полный парез взора вверх или в стороны или полная неподвижность глазных яблок, ослабление или отсутствие реакции зрачков на свет и др. ). Одностороння пирамидная недостаточность, возникшая при остром объёмном процессе (синдром ножки мозга Керногана), переходит в двустороннюю. Данный факт указывает на вовлечение в патологический процесс и второй ножки мозга. Клиника этих видов дислокаций зависит от того, артерии к каким областям мозга передавлены в тенториальном отверстии.
 Клиника Компрессия сосудов, идущих к базальным ганглиям экстрапирамидной системы, приводит к нарушению регуляции мышечного тонуса сначала в виде повышения тонуса разгибателей, появления симптомов зубчатого колеса. Затем развивается горметония, мышечная ригидность и как следствие мышечная атония — свидетельство разобщения среднего мозга с выше лежащими отделами. Диэнцефальные расстройства выявляются в виде тахикардии, которая сменяет брадикардию. На ЭКГ регистрируются различные формы аритмии, инфарктоподобная ишемия и прочие нарушения, которые имеют функциональный характер, вторичный по отношению к церебральной патологии и бесследно проходят при ликвидации острого периода. Возникает также тахипноэ, гипертермия, у ряда больных до 39 -40°С, гиперемия и сальность кожных покровов и др. Сознание больных угнетено, вплоть до комы различной степени выраженности.
Клиника Компрессия сосудов, идущих к базальным ганглиям экстрапирамидной системы, приводит к нарушению регуляции мышечного тонуса сначала в виде повышения тонуса разгибателей, появления симптомов зубчатого колеса. Затем развивается горметония, мышечная ригидность и как следствие мышечная атония — свидетельство разобщения среднего мозга с выше лежащими отделами. Диэнцефальные расстройства выявляются в виде тахикардии, которая сменяет брадикардию. На ЭКГ регистрируются различные формы аритмии, инфарктоподобная ишемия и прочие нарушения, которые имеют функциональный характер, вторичный по отношению к церебральной патологии и бесследно проходят при ликвидации острого периода. Возникает также тахипноэ, гипертермия, у ряда больных до 39 -40°С, гиперемия и сальность кожных покровов и др. Сознание больных угнетено, вплоть до комы различной степени выраженности.
 Клиника Смещение миндалин мозжечка в большое затылочное отверстие клинически протекает наиболее тяжело. При этом страдают жизненно важные центры и в первую очередь центры дыхания и кровообращения. Возникают нарушения дыхания центрального генеза разной степени, что зависит от темпа развития, степени и длительности вклинения. Эти нарушения выявляются в тахипноэ (в начале процесса), которая затем перерастает в более глубокие формы патологии, вплоть до дыхания Чейн-Стокса, Биота, терминальных типов и апноэ.
Клиника Смещение миндалин мозжечка в большое затылочное отверстие клинически протекает наиболее тяжело. При этом страдают жизненно важные центры и в первую очередь центры дыхания и кровообращения. Возникают нарушения дыхания центрального генеза разной степени, что зависит от темпа развития, степени и длительности вклинения. Эти нарушения выявляются в тахипноэ (в начале процесса), которая затем перерастает в более глубокие формы патологии, вплоть до дыхания Чейн-Стокса, Биота, терминальных типов и апноэ.
 Клиника Параллельно с нарушением дыхания нарастает и глубина нарушения сознания, развиваются анаболические расстройства. Грубо нарушается глотание, снижается или исчезает глоточный рефлекс — развивается бульбарный синдром. Снижается сосудистый тонус. Развивается артериальная гипотензия
Клиника Параллельно с нарушением дыхания нарастает и глубина нарушения сознания, развиваются анаболические расстройства. Грубо нарушается глотание, снижается или исчезает глоточный рефлекс — развивается бульбарный синдром. Снижается сосудистый тонус. Развивается артериальная гипотензия
 Методы диагностики: Эхоэнцефалография — определяет степень смещения срединных структур в ту или другую сторону. При этом следует учитывать, что по данным Эхо-ЭГ можно предполагать только боковую (смещение полушарий мозга под серповидный отросток), так как по её данные невозможно диагностировать аксиальную дислокацию мозга. Ангиография Компьютерная томография Магнитно-резонансная томография Люмбальная пункция категорически противопоказана даже при подозрении на дислокацию мозга, так как снижение ликворного давления в подпаутинном пространстве спинного мозга при наличии области повышенного давления интракраниально может запустить процессы вклинения и привести к смерти больного. Ещё в 1938 г. был описан случай, когда в диагностических целях производилась люмбальная пункция, которая закончилась летальным исходом непосредственно на столе.
Методы диагностики: Эхоэнцефалография — определяет степень смещения срединных структур в ту или другую сторону. При этом следует учитывать, что по данным Эхо-ЭГ можно предполагать только боковую (смещение полушарий мозга под серповидный отросток), так как по её данные невозможно диагностировать аксиальную дислокацию мозга. Ангиография Компьютерная томография Магнитно-резонансная томография Люмбальная пункция категорически противопоказана даже при подозрении на дислокацию мозга, так как снижение ликворного давления в подпаутинном пространстве спинного мозга при наличии области повышенного давления интракраниально может запустить процессы вклинения и привести к смерти больного. Ещё в 1938 г. был описан случай, когда в диагностических целях производилась люмбальная пункция, которая закончилась летальным исходом непосредственно на столе.
 Лечение Первым и непременным условием лечения дислокации является устранение вызвавшей её причины. К нехирургическим мероприятиям применяемым при дислокационных синдромах относятся: барбитуровый наркоз умеренная гипотермия периодическая глубокая гипервентиляция Глюкокортикоиды Операцией по жизненным показаниям при развитии отёка мозга и процессов, которые приводят к дислокации одних участков мозга по отношению к другим является декомпрессивная трепанация черепа.
Лечение Первым и непременным условием лечения дислокации является устранение вызвавшей её причины. К нехирургическим мероприятиям применяемым при дислокационных синдромах относятся: барбитуровый наркоз умеренная гипотермия периодическая глубокая гипервентиляция Глюкокортикоиды Операцией по жизненным показаниям при развитии отёка мозга и процессов, которые приводят к дислокации одних участков мозга по отношению к другим является декомпрессивная трепанация черепа.
 Клинические признаки различных коматозных состояний.
Клинические признаки различных коматозных состояний.
 Особенности развития опухолей головного мозга у детей Преобладание в 2 раза субтенториальных опухолей над супратенториальными: 64, 2% - субтенториальных и 35, 8% - супратенториальных по данным института Бурденко. Опухоли задней черепной ямки у детей протекают на фоне рано развивающейся окклюзионной гидроцефалии, что резко отражается на клинической картине заболевания
Особенности развития опухолей головного мозга у детей Преобладание в 2 раза субтенториальных опухолей над супратенториальными: 64, 2% - субтенториальных и 35, 8% - супратенториальных по данным института Бурденко. Опухоли задней черепной ямки у детей протекают на фоне рано развивающейся окклюзионной гидроцефалии, что резко отражается на клинической картине заболевания
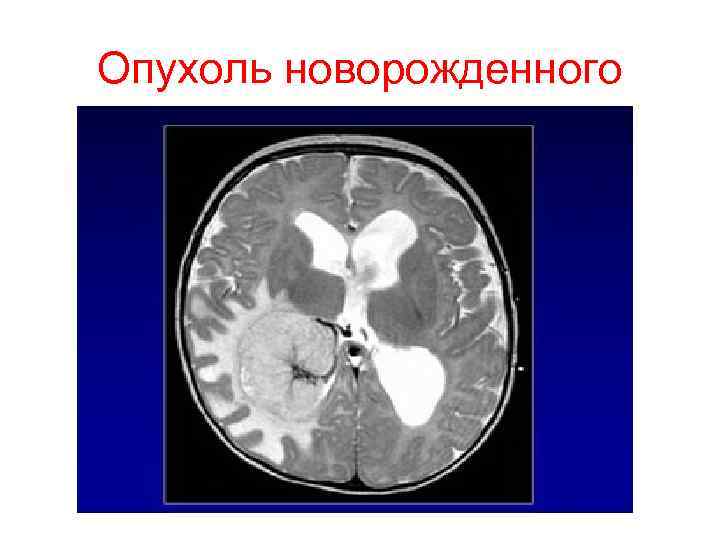 Опухоль новорожденного
Опухоль новорожденного
 • Преимущественное их расположение по средней линии головного мозга, вокруг центральной оси и желудочковой системы (до 70, 7% всех опухолей 50%). • Склонность к возникновению новообразовательных процессов по средней линии, по ходу расположения желудочковой системы, в сочетании с высокой гидрофильностью и гидролабильностью мозговой ткани является причиной развития у детей водянки головного мозга при опухолях любой локализации.
• Преимущественное их расположение по средней линии головного мозга, вокруг центральной оси и желудочковой системы (до 70, 7% всех опухолей 50%). • Склонность к возникновению новообразовательных процессов по средней линии, по ходу расположения желудочковой системы, в сочетании с высокой гидрофильностью и гидролабильностью мозговой ткани является причиной развития у детей водянки головного мозга при опухолях любой локализации.
 Опухоль новорожденного
Опухоль новорожденного
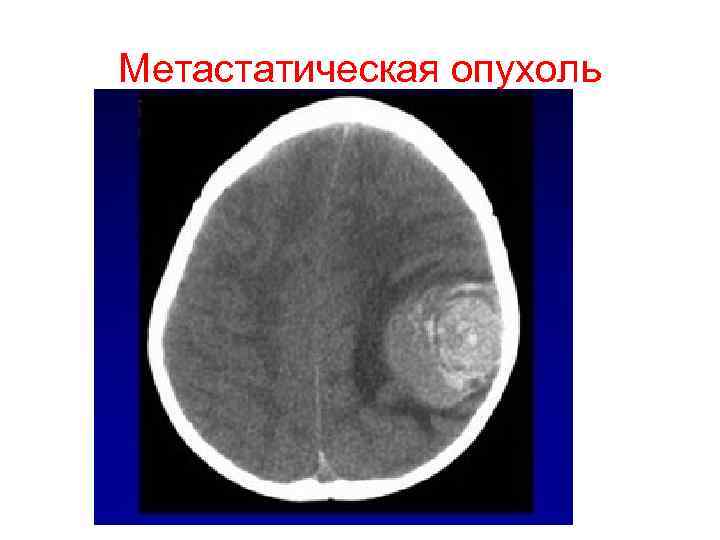 Метастатическая опухоль
Метастатическая опухоль
 Метастатические опухоли взрослых наиболее часто происходят из: 1. Бронхогенной карциномы 2. Аденокарциномы груди 3. Малигнизированной меланомы
Метастатические опухоли взрослых наиболее часто происходят из: 1. Бронхогенной карциномы 2. Аденокарциномы груди 3. Малигнизированной меланомы
 основные клинико-диагностические критерии • головная боль (утренняя, распирающая) • рвота — центрального характера (натощак утро на высоте головной боли) • изменение психики— тумарозная загруженность (поздний симптом у детей) • судорожные припадки генерализованного характер • брадикардия (один из страшнейших симптомов, т. к. это указывает на декомпенсацию со стороны головного мозга — начинается вагусная реакция за счёт давления на дно IV желудочка) • застойный сосок зрительного нерва • расхождение швов и увеличение головки (только у детей в возрасте до 7 лет) — т. е. синдром нарастающей гидроцефалии
основные клинико-диагностические критерии • головная боль (утренняя, распирающая) • рвота — центрального характера (натощак утро на высоте головной боли) • изменение психики— тумарозная загруженность (поздний симптом у детей) • судорожные припадки генерализованного характер • брадикардия (один из страшнейших симптомов, т. к. это указывает на декомпенсацию со стороны головного мозга — начинается вагусная реакция за счёт давления на дно IV желудочка) • застойный сосок зрительного нерва • расхождение швов и увеличение головки (только у детей в возрасте до 7 лет) — т. е. синдром нарастающей гидроцефалии
 1. изменения на краниограммах ("пальцевые вдавления" и т. д. ) 2. повышение ликворного давления (но при застойном соске пунктировать только под контролем мандрена) 3. изменения цереброспинальной жидкости, выражающееся в белково-клеточной диссоциации, однако, преобладание в детском возрасте опухолей субтенториальной локализации, при которой люмбальная пункция, как правило, противопоказана, в значительной мере обесценивает значение этого симптома. 4. При прорастании опухоли в ликворные пространства в цереброспинальной жидкости можно обнаружить опухолевые клетки, повышенное количество сахара.
1. изменения на краниограммах ("пальцевые вдавления" и т. д. ) 2. повышение ликворного давления (но при застойном соске пунктировать только под контролем мандрена) 3. изменения цереброспинальной жидкости, выражающееся в белково-клеточной диссоциации, однако, преобладание в детском возрасте опухолей субтенториальной локализации, при которой люмбальная пункция, как правило, противопоказана, в значительной мере обесценивает значение этого симптома. 4. При прорастании опухоли в ликворные пространства в цереброспинальной жидкости можно обнаружить опухолевые клетки, повышенное количество сахара.
 Дислокационные синдромы
Дислокационные синдромы
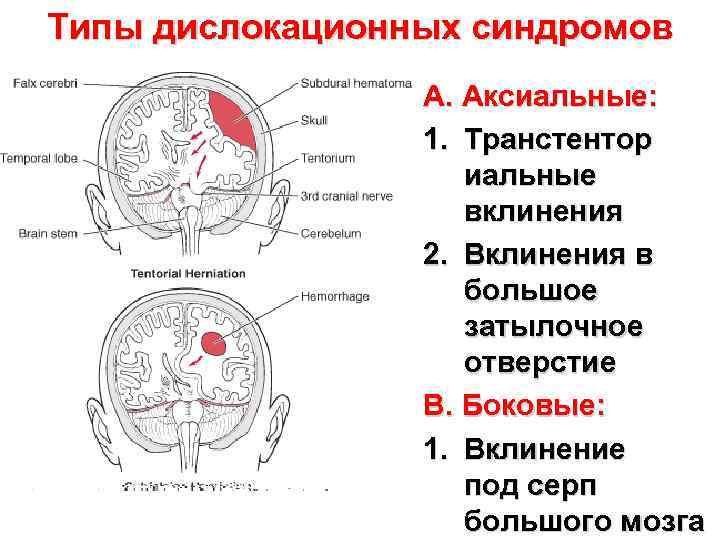 Типы дислокационных синдромов A. Аксиальные: 1. Транстентор иальные вклинения 2. Вклинения в большое затылочное отверстие B. Боковые: 1. Вклинение под серп большого мозга
Типы дислокационных синдромов A. Аксиальные: 1. Транстентор иальные вклинения 2. Вклинения в большое затылочное отверстие B. Боковые: 1. Вклинение под серп большого мозга
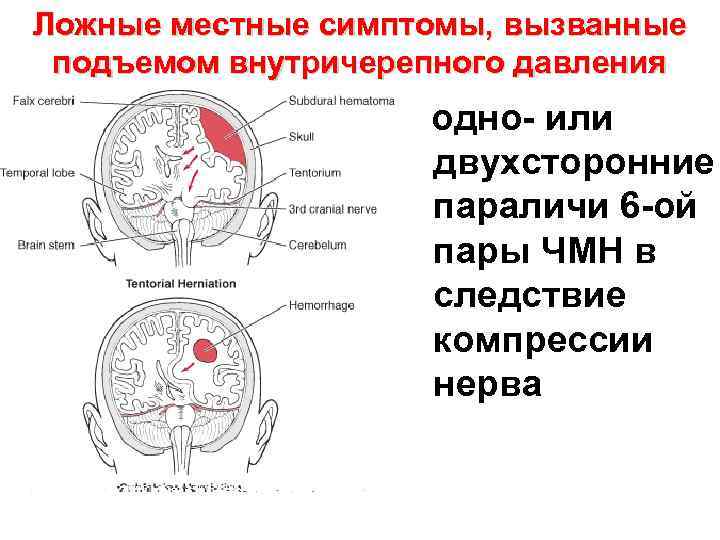 Ложные местные симптомы, вызванные подъемом внутричерепного давления одно- или двухсторонние параличи 6 -ой пары ЧМН в следствие компрессии нерва
Ложные местные симптомы, вызванные подъемом внутричерепного давления одно- или двухсторонние параличи 6 -ой пары ЧМН в следствие компрессии нерва
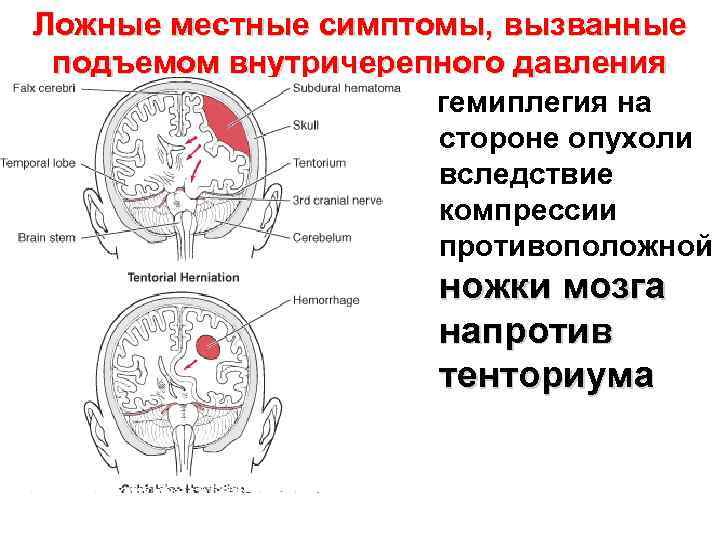 Ложные местные симптомы, вызванные подъемом внутричерепного давления гемиплегия на стороне опухоли вследствие компрессии противоположной ножки мозга напротив тенториума
Ложные местные симптомы, вызванные подъемом внутричерепного давления гемиплегия на стороне опухоли вследствие компрессии противоположной ножки мозга напротив тенториума
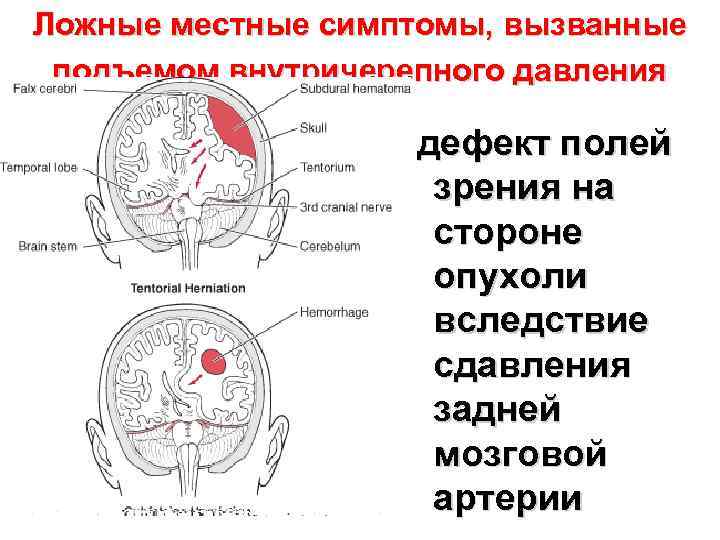 Ложные местные симптомы, вызванные подъемом внутричерепного давления дефект полей зрения на стороне опухоли вследствие сдавления задней мозговой артерии
Ложные местные симптомы, вызванные подъемом внутричерепного давления дефект полей зрения на стороне опухоли вследствие сдавления задней мозговой артерии
 Принципы диагностики опухолей мозга 1. Анамнез 2. Объективный осмотр статуса 3. Параклинические обследования: a) КТ или МРТ головного мозга b) Глазное дно и исследование полей зрения c) аудиометрические тесты d) R-графия черепа в 3 -х проекциях e) Церебральная ангиография f) Исследование ликвора
Принципы диагностики опухолей мозга 1. Анамнез 2. Объективный осмотр статуса 3. Параклинические обследования: a) КТ или МРТ головного мозга b) Глазное дно и исследование полей зрения c) аудиометрические тесты d) R-графия черепа в 3 -х проекциях e) Церебральная ангиография f) Исследование ликвора
 Нарушение сознания при ЧМТ • По видам повреждений мозга различают : • сотрясение • ушиб • сдавление мозга.
Нарушение сознания при ЧМТ • По видам повреждений мозга различают : • сотрясение • ушиб • сдавление мозга.
 Сотрясение мозга (S 06. 0). ØСостояние, возникающее чаще вследствие воздействия небольшой травмирующей силы. Встречается почти у 70 % пострадавших с ЧМТ. Сотрясение характеризуется отсутствием утраты сознания или кратковременной утратой сознания после травмы: от 1— 2 до 10— 15 мин. ØБольных беспокоят головная боль, тошнота, реже рвота, головокружение, слабость, болезненность при движении глазных яблок.
Сотрясение мозга (S 06. 0). ØСостояние, возникающее чаще вследствие воздействия небольшой травмирующей силы. Встречается почти у 70 % пострадавших с ЧМТ. Сотрясение характеризуется отсутствием утраты сознания или кратковременной утратой сознания после травмы: от 1— 2 до 10— 15 мин. ØБольных беспокоят головная боль, тошнота, реже рвота, головокружение, слабость, болезненность при движении глазных яблок.
 Ушиб мозга (по МКБ-10 - очаговое поражение Г. М. ) - S 06. 3 • Повреждение в виде макроструктурной деструкции вещества мозга, чаще с геморрагическим компонентом, возникшим в момент приложения травмирующей силы. • легкой, • средней • и тяжелой степени.
Ушиб мозга (по МКБ-10 - очаговое поражение Г. М. ) - S 06. 3 • Повреждение в виде макроструктурной деструкции вещества мозга, чаще с геморрагическим компонентом, возникшим в момент приложения травмирующей силы. • легкой, • средней • и тяжелой степени.
 Ушиб мозга легкой степени ØВстречается у 10— 15 % пострадавших. ØПосле травмы отмечается утрата сознания от нескольких минут до 40 мин. ØУ большинства пострадавших имеется ретроградная амнезия на период до 30 мин. Если возникает антероретроградная амнезия, то она непродолжительна. ØПосле восстановления сознания пострадавший жалуется на головную боль, тошноту, рвоту (часто повторную), головокружение, ослабление внимания, памяти. Могут выявляться нистагм (чаще горизонтальный), анизорефлексия, иногда легкий гемипарез. Иногда появляются патологические рефлексы. Вследствие САК может выявляться легко выраженный менингеальный синдром.
Ушиб мозга легкой степени ØВстречается у 10— 15 % пострадавших. ØПосле травмы отмечается утрата сознания от нескольких минут до 40 мин. ØУ большинства пострадавших имеется ретроградная амнезия на период до 30 мин. Если возникает антероретроградная амнезия, то она непродолжительна. ØПосле восстановления сознания пострадавший жалуется на головную боль, тошноту, рвоту (часто повторную), головокружение, ослабление внимания, памяти. Могут выявляться нистагм (чаще горизонтальный), анизорефлексия, иногда легкий гемипарез. Иногда появляются патологические рефлексы. Вследствие САК может выявляться легко выраженный менингеальный синдром.
 Ушиб головного мозга средней степени тяжести ØНаблюдается у 10— 15 % пострадавших. ØУтрата сознания длится от нескольких десятков минут до 2 -4 ч. ØУгнетение сознания до уровня умеренного или глубокого оглушения может сохраняться в течение нескольких часов или суток. ØНаблюдается выраженная головная боль, часто повторная рвота. Горизонтальный нистагм, ослабление реакции зрачков на свет, возможно нарушение конвергенции. Отмечается диссоциация сухожильных рефлексов, иногда умеренно выраженный гемипарез и патологические рефлексы.
Ушиб головного мозга средней степени тяжести ØНаблюдается у 10— 15 % пострадавших. ØУтрата сознания длится от нескольких десятков минут до 2 -4 ч. ØУгнетение сознания до уровня умеренного или глубокого оглушения может сохраняться в течение нескольких часов или суток. ØНаблюдается выраженная головная боль, часто повторная рвота. Горизонтальный нистагм, ослабление реакции зрачков на свет, возможно нарушение конвергенции. Отмечается диссоциация сухожильных рефлексов, иногда умеренно выраженный гемипарез и патологические рефлексы.
 Ушиб головного мозга средней степени тяжести ØМогут быть нарушения чувствительности, речевые расстройства. Менингеальный синдром умеренно выражен, а ликворное давление умеренно повышено (за исключением пострадавших, у которых имеется ликворея). ЦСЖ окрашена кровью, санация ЦСЖ происходит в течение 1, 5— 2 нед. ØИмеется тахи- или брадикардия. Нарушения дыхания в виде умеренного тахипноэ без нарушения ритма и не требует аппаратной коррекции.
Ушиб головного мозга средней степени тяжести ØМогут быть нарушения чувствительности, речевые расстройства. Менингеальный синдром умеренно выражен, а ликворное давление умеренно повышено (за исключением пострадавших, у которых имеется ликворея). ЦСЖ окрашена кровью, санация ЦСЖ происходит в течение 1, 5— 2 нед. ØИмеется тахи- или брадикардия. Нарушения дыхания в виде умеренного тахипноэ без нарушения ритма и не требует аппаратной коррекции.
 Ушиб мозга тяжелой степени Øвстречается у 10— 15 % пострадавших с ЧМТ. Ø Утрата сознания длится от нескольких часов до нескольких суток (у части больных с переходом в апаллический синдром или акинетический мутизм). Ø Угнетение сознания до сопора или комы. Возможно выражен психомоторное возбуждение, сменяющееся атонией. Выражены стволовые симптомы: плавающие движения глазных яблок, разностояние глазных яблок по вертикальной оси, фиксация взора вниз, анизокория.
Ушиб мозга тяжелой степени Øвстречается у 10— 15 % пострадавших с ЧМТ. Ø Утрата сознания длится от нескольких часов до нескольких суток (у части больных с переходом в апаллический синдром или акинетический мутизм). Ø Угнетение сознания до сопора или комы. Возможно выражен психомоторное возбуждение, сменяющееся атонией. Выражены стволовые симптомы: плавающие движения глазных яблок, разностояние глазных яблок по вертикальной оси, фиксация взора вниз, анизокория.
 Ушиб мозга тяжелой степени • Реакции зрачков на свет и роговичные рефлексы угнетены. Глотание нарушено. Иногда развивается горметония на болевые раздражения или спонтанно. Двусторонние патологические стопные рефлексы. Имеются изменения мышечного тонуса, часто — гемипарез, анизорефлексия. • Могут быть судорожные припадки. Нарушения дыхания — по центральному или периферическому типу (тахи- или брадипноэ).
Ушиб мозга тяжелой степени • Реакции зрачков на свет и роговичные рефлексы угнетены. Глотание нарушено. Иногда развивается горметония на болевые раздражения или спонтанно. Двусторонние патологические стопные рефлексы. Имеются изменения мышечного тонуса, часто — гемипарез, анизорефлексия. • Могут быть судорожные припадки. Нарушения дыхания — по центральному или периферическому типу (тахи- или брадипноэ).
 Ушиб мозга тяжелой степени ØНа краниограммах почти у всех пострадавших выявляют переломы свода, основания или свода и основания черепа. ØПри КТ обнаруживают очаги ушиба мозга, перифокальный или распространенный отек мозговой ткани. ØПри патологоанатомическом исследовании — очаги деструкции мозга на значительном протяжении как по поверхности, так и по глубине.
Ушиб мозга тяжелой степени ØНа краниограммах почти у всех пострадавших выявляют переломы свода, основания или свода и основания черепа. ØПри КТ обнаруживают очаги ушиба мозга, перифокальный или распространенный отек мозговой ткани. ØПри патологоанатомическом исследовании — очаги деструкции мозга на значительном протяжении как по поверхности, так и по глубине.
 диффузное аксональное повреждение мозга. ØКлинически нарушение функций мозгового ствола — угнетение сознания до глубокой комы, резко выраженное нарушение витальных функции, которые требуют обязательной медикаментозной и аппаратной коррекции. ØЛетальность при диффузном аксональном повреждении мозга очень высока и достигает 80— 90 %, а у выживших развивается апаллический синдром. ØДиффузное аксональное повреждение может сопровождаться образованием внутричерепных гематом.
диффузное аксональное повреждение мозга. ØКлинически нарушение функций мозгового ствола — угнетение сознания до глубокой комы, резко выраженное нарушение витальных функции, которые требуют обязательной медикаментозной и аппаратной коррекции. ØЛетальность при диффузном аксональном повреждении мозга очень высока и достигает 80— 90 %, а у выживших развивается апаллический синдром. ØДиффузное аксональное повреждение может сопровождаться образованием внутричерепных гематом.
 Сдавление головного мозга. ØПроисходит за счет уменьшения внутричерепного пространства объемными образованиями. ØСдавление головного мозга условно можно разделить на "нарастающее" и "ненарастающее". ØСледует иметь в виду, что любое ненарастающее сдавление при ЧМТ может стать нарастающим и привести к выраженной компрессии и дислокации мозга.
Сдавление головного мозга. ØПроисходит за счет уменьшения внутричерепного пространства объемными образованиями. ØСдавление головного мозга условно можно разделить на "нарастающее" и "ненарастающее". ØСледует иметь в виду, что любое ненарастающее сдавление при ЧМТ может стать нарастающим и привести к выраженной компрессии и дислокации мозга.
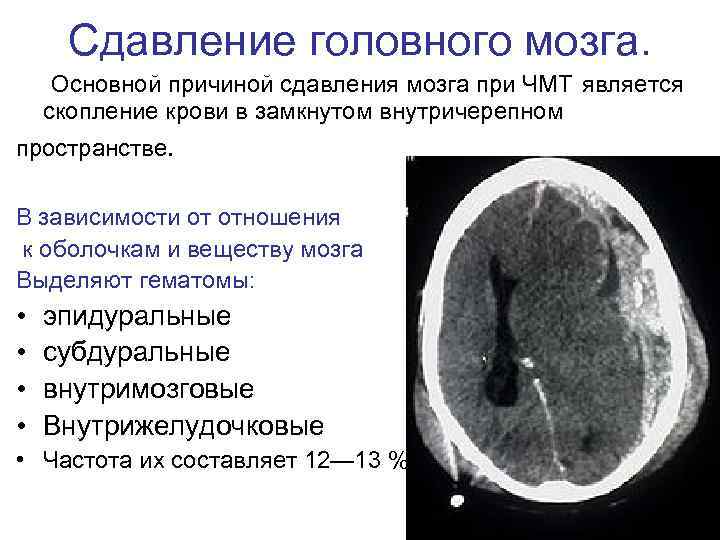 Сдавление головного мозга. Основной причиной сдавления мозга при ЧМТ является скопление крови в замкнутом внутричерепном пространстве. В зависимости от отношения к оболочкам и веществу мозга Выделяют гематомы: • • эпидуральные субдуральные внутримозговые Внутрижелудочковые • Частота их составляет 12— 13 %.
Сдавление головного мозга. Основной причиной сдавления мозга при ЧМТ является скопление крови в замкнутом внутричерепном пространстве. В зависимости от отношения к оболочкам и веществу мозга Выделяют гематомы: • • эпидуральные субдуральные внутримозговые Внутрижелудочковые • Частота их составляет 12— 13 %.
 Показаниями для консервативного лечения очаговых повреждений головного мозга являются: Ø 1. пребывание больного в фазе субкомпенсации или умеренной клинической декомпенсации; Ø 2. состояние сознания в пределах умеренного или глубокого оглушения ( по шкале комы Глазго не ниже 10 баллов); Ø 3. отсутствие выраженных клинических признаков дислокации ствола; Ø 4. объем очага размозжения по КТ или МРТ данным менее 50. 0 см 3, либо мозаичность его структуры; максимальный диаметр внутримозговой гематомы менее 4. 0 см. ; Ø 5. отсутствие выраженных КТ и МРТ признаков боковой (смещение срединных структур не больше 5— мм) и аксиальной (сохранность или незначительная деформация охватывающей цистерны) дислокации мозга. 2/1/2018
Показаниями для консервативного лечения очаговых повреждений головного мозга являются: Ø 1. пребывание больного в фазе субкомпенсации или умеренной клинической декомпенсации; Ø 2. состояние сознания в пределах умеренного или глубокого оглушения ( по шкале комы Глазго не ниже 10 баллов); Ø 3. отсутствие выраженных клинических признаков дислокации ствола; Ø 4. объем очага размозжения по КТ или МРТ данным менее 50. 0 см 3, либо мозаичность его структуры; максимальный диаметр внутримозговой гематомы менее 4. 0 см. ; Ø 5. отсутствие выраженных КТ и МРТ признаков боковой (смещение срединных структур не больше 5— мм) и аксиальной (сохранность или незначительная деформация охватывающей цистерны) дислокации мозга. 2/1/2018
 Основная цель интенсивной терапии создание условий для поддержания оптимального притока к мозгу крови, обогащенной кислородом. Как следует из патогенеза ЧМТ, наиболее опасными факторами являются: • артериальная гипотензия, • гипоксия • внутричерепная гипертензия. • Среди мероприятий интенсивной терапии, имеющих важнейшее значение для профилактики вторичных ишемических атак, выделяют в первую очередь обеспечение функции внешнего дыхания и купирование гемодинамических расстройств.
Основная цель интенсивной терапии создание условий для поддержания оптимального притока к мозгу крови, обогащенной кислородом. Как следует из патогенеза ЧМТ, наиболее опасными факторами являются: • артериальная гипотензия, • гипоксия • внутричерепная гипертензия. • Среди мероприятий интенсивной терапии, имеющих важнейшее значение для профилактики вторичных ишемических атак, выделяют в первую очередь обеспечение функции внешнего дыхания и купирование гемодинамических расстройств.
 • Обязательным компонентом лечения тяжелой ЧМТ является устранение гиповолемии. • Обычно жидкость вводят в объеме 30— 35 мл/кг в сутки. (исключение острый окклюзионный синдром) • необходимо корригировать гипоосмолярность крови. • Потеря натрия должна быть компенсирована введением изотонических растворов хлорида натрия. При снижении уровня натрия в крови менее 130 ммоль/л необходимо применять гипертонические растворы хлорида натрия. • Избегать как гипогликемии, так и гипергликемии.
• Обязательным компонентом лечения тяжелой ЧМТ является устранение гиповолемии. • Обычно жидкость вводят в объеме 30— 35 мл/кг в сутки. (исключение острый окклюзионный синдром) • необходимо корригировать гипоосмолярность крови. • Потеря натрия должна быть компенсирована введением изотонических растворов хлорида натрия. При снижении уровня натрия в крови менее 130 ммоль/л необходимо применять гипертонические растворы хлорида натрия. • Избегать как гипогликемии, так и гипергликемии.
 • Для профилактики гиповолемии 200— 250 мл свежезамороженной плазмы или 50— 100 мл криопреципитата ежедневно или через день. • При признаках ДВС-синдрома дозу увеличивают вдвое. • Если уровень гемоглобина менее 100 г/л) эритроцитная масса. • Альбумин для устранения резкой гипоальбуминемии (менее 20 г/л),
• Для профилактики гиповолемии 200— 250 мл свежезамороженной плазмы или 50— 100 мл криопреципитата ежедневно или через день. • При признаках ДВС-синдрома дозу увеличивают вдвое. • Если уровень гемоглобина менее 100 г/л) эритроцитная масса. • Альбумин для устранения резкой гипоальбуминемии (менее 20 г/л),
 Алкогольная кома - Развивается на фоне длительно существующего алкоголизма и при первых потреблениях алкоголя в жизни, иногда - начинается внезапно с судорожного припадка - Гиперемия лица, конъюнктив, склер, рвота, непроизвольные мочеиспускания и дефекация. цианоз сменяются бледностью - Маятникообразные движения глазных яблок. Реакия на свет отсутствует. Зрачки вначале сужены, затем расширены. - Бронхорея - Гипергидроз, липкая кожа гипотермия - Снижение тургора кожи, сухожильные и кожные рефлексы не вызываются. - Мышечная атония - Артериальная гипотензия, тахикардия. Дыхание поверхностное, замедленное -Могут наблюдаться судороги, возбуждение, бред - Запах алкоголя -В крови лейкоцитоз
Алкогольная кома - Развивается на фоне длительно существующего алкоголизма и при первых потреблениях алкоголя в жизни, иногда - начинается внезапно с судорожного припадка - Гиперемия лица, конъюнктив, склер, рвота, непроизвольные мочеиспускания и дефекация. цианоз сменяются бледностью - Маятникообразные движения глазных яблок. Реакия на свет отсутствует. Зрачки вначале сужены, затем расширены. - Бронхорея - Гипергидроз, липкая кожа гипотермия - Снижение тургора кожи, сухожильные и кожные рефлексы не вызываются. - Мышечная атония - Артериальная гипотензия, тахикардия. Дыхание поверхностное, замедленное -Могут наблюдаться судороги, возбуждение, бред - Запах алкоголя -В крови лейкоцитоз
 Гипертермическая кома (тепловой удар) -Перегревание -Развивается постепенно *обильное потоотделение, нарастающая вялость *головная боль, головокружение, шум в ушах *тошнота, рвота *сердцебиение, одышка *обморок *гипертермия *гиперемия кожи *тахипноэ дыхание Чейна-Стокса или Куссмауля *тахикардия, артериальная гипотензия *олиго- или анурия *зрачки расширены
Гипертермическая кома (тепловой удар) -Перегревание -Развивается постепенно *обильное потоотделение, нарастающая вялость *головная боль, головокружение, шум в ушах *тошнота, рвота *сердцебиение, одышка *обморок *гипертермия *гиперемия кожи *тахипноэ дыхание Чейна-Стокса или Куссмауля *тахикардия, артериальная гипотензия *олиго- или анурия *зрачки расширены
 Травматическая кома -травма -развивается мгновенно, возможно и наличие «светлого промежутка» , во время которого отмечается *головная боль *тошнота, рвота *брадикардия и редкое дыхание, на поздних стадиях сменяется на тахикардию и тахипноэ *психомоторное возбуждение -общемозговые симптомы *менингеальные знаки и признаки поражения головного мозга (очаговая неврологическая симптоматика, часто анизокория)
Травматическая кома -травма -развивается мгновенно, возможно и наличие «светлого промежутка» , во время которого отмечается *головная боль *тошнота, рвота *брадикардия и редкое дыхание, на поздних стадиях сменяется на тахикардию и тахипноэ *психомоторное возбуждение -общемозговые симптомы *менингеальные знаки и признаки поражения головного мозга (очаговая неврологическая симптоматика, часто анизокория)
 Голодная (алиментарнодистрофическая) кома -Неполноценное, недостаточное питание в течение длительного времени -Возникает внезапно: *после периода возбуждения развивается обморок, быстро преходящий в кому *гипотермия *кожные покровы бледные, шелушащаяся, возможен акроцианоз *лицо бледно-желтушная, отечное *атрофия мышц *возможны тонические судороги *артериальная гипотензия *редкое поверхностное дыхание
Голодная (алиментарнодистрофическая) кома -Неполноценное, недостаточное питание в течение длительного времени -Возникает внезапно: *после периода возбуждения развивается обморок, быстро преходящий в кому *гипотермия *кожные покровы бледные, шелушащаяся, возможен акроцианоз *лицо бледно-желтушная, отечное *атрофия мышц *возможны тонические судороги *артериальная гипотензия *редкое поверхностное дыхание
 Эпилептическая кома -Эпиприпадки в прошлом, старая ЧМТ -Развивается внезапно, часто после короткой ауры Выключение сознания и судороги начинаются одновременно -I период (эпилептический статус): *частые припадки тонических судорог, сменяемые клоническими *цианоз лица *зрачки широкие без реакции на свет *пена на губах, прикус языка *стридорозное дыхание *тахикардия, набухшие шейные вены *непроизвольное мочеиспускание, дефекация -II период (постэпилептической прострации): *гипотония мышц, арефлексия, симптом Бабинского *гиперемия, бледность или цианоз лица *рот приоткрыт *глаза отведены в сторону, зрачки расширены *глаза отведены в сторону, *тахипноэ, тахикардия *т
Эпилептическая кома -Эпиприпадки в прошлом, старая ЧМТ -Развивается внезапно, часто после короткой ауры Выключение сознания и судороги начинаются одновременно -I период (эпилептический статус): *частые припадки тонических судорог, сменяемые клоническими *цианоз лица *зрачки широкие без реакции на свет *пена на губах, прикус языка *стридорозное дыхание *тахикардия, набухшие шейные вены *непроизвольное мочеиспускание, дефекация -II период (постэпилептической прострации): *гипотония мышц, арефлексия, симптом Бабинского *гиперемия, бледность или цианоз лица *рот приоткрыт *глаза отведены в сторону, зрачки расширены *глаза отведены в сторону, *тахипноэ, тахикардия *т
 Цереброваскулярная кома Развивается на фоне АГ и сосудистых поражений, однако указания на атеросклероз, васкулиты, аневризмы мозговых артерий могут отсутствовать. Общемозговая и очаговая неврологическая менингиальная симптоматика на фоне вариабельных гемодинамик.
Цереброваскулярная кома Развивается на фоне АГ и сосудистых поражений, однако указания на атеросклероз, васкулиты, аневризмы мозговых артерий могут отсутствовать. Общемозговая и очаговая неврологическая менингиальная симптоматика на фоне вариабельных гемодинамик.
 Гипергликемическая кетоацидотическая кома Сахарный диабет не обязательно, но как правило. Может предшествовать голодание, инфекции, физические и психические травмы, беременность. Развивается постепенно. Прекращение введения инсулина или резкое снижение дозы. Перед комой: слабость, жажда, полидипсия, полиурия, кожный зуд. анорексия, тошнота, боли в животе вплоть до острого живота, головная боль, боль в горле, общая бледность и локальная гиперемия в области скуловых дуг, подбородка, лба, температура тела снижена или нормальна.
Гипергликемическая кетоацидотическая кома Сахарный диабет не обязательно, но как правило. Может предшествовать голодание, инфекции, физические и психические травмы, беременность. Развивается постепенно. Прекращение введения инсулина или резкое снижение дозы. Перед комой: слабость, жажда, полидипсия, полиурия, кожный зуд. анорексия, тошнота, боли в животе вплоть до острого живота, головная боль, боль в горле, общая бледность и локальная гиперемия в области скуловых дуг, подбородка, лба, температура тела снижена или нормальна.
 Гипергликемическая кетоацидотическая кома При осмотре в статусе: Кожа холодная, сухая. Мышечная гипотония. Диффузное снижение сухожильных и периостальных рефлексов. Снижение тонуса глазных яблок. Артериальная гипотензия, тахикардия, брадипноэ типа шумного дыхания Куссмауля, запах ацетона. Высокая плотность, сахар, ацетон в моче. Гипергликемия в крови. Выход из комы медленный
Гипергликемическая кетоацидотическая кома При осмотре в статусе: Кожа холодная, сухая. Мышечная гипотония. Диффузное снижение сухожильных и периостальных рефлексов. Снижение тонуса глазных яблок. Артериальная гипотензия, тахикардия, брадипноэ типа шумного дыхания Куссмауля, запах ацетона. Высокая плотность, сахар, ацетон в моче. Гипергликемия в крови. Выход из комы медленный
 Гипергликемическая некетоацидотическая гиперосмолярная кома -При плохо леченном сахарном диабете или нарушение толерантности к глюкозе, длительной дегидратации, длит. лечении стероидными препаратами, при повышение осмотического давления крови: диарея, рвота, гипертермия, ожоги, заболевания почек и печени, сопровождающиеся значительной потерей жидкости. -Развитие медленное, постепенное -Отсутствие кетоацидоза связано с задержкой образования кетоновых тел на фоне гипоксии печеночных клеток, а также с продукцией небольшого количества эндогенного инсулина -Характерно ортостатические обмороки, коллапс
Гипергликемическая некетоацидотическая гиперосмолярная кома -При плохо леченном сахарном диабете или нарушение толерантности к глюкозе, длительной дегидратации, длит. лечении стероидными препаратами, при повышение осмотического давления крови: диарея, рвота, гипертермия, ожоги, заболевания почек и печени, сопровождающиеся значительной потерей жидкости. -Развитие медленное, постепенное -Отсутствие кетоацидоза связано с задержкой образования кетоновых тел на фоне гипоксии печеночных клеток, а также с продукцией небольшого количества эндогенного инсулина -Характерно ортостатические обмороки, коллапс
 Гипергликемическая некетоацидотическая гиперосмолярная кома Признаки дегидратации: сухость кожи и слизистой рта, снижение тургора кожи и глазных яблок, олиго- анурия -Артериальная гипотензия вплоть до гиповолемического шока, тахикардия, аритмия, температура тела нормальная или повышенная. -Дыхание поверхностное, учащенное, мышечный гипертонус. Патологические рефлексы, нистагм, парезы, -Фокальные или генерализованные судороги -Возможны менингеальные знаки -Запаха ацетона нет. В моче сахар, часто протеинурия, ацетона нет. В крови гипергликемия.
Гипергликемическая некетоацидотическая гиперосмолярная кома Признаки дегидратации: сухость кожи и слизистой рта, снижение тургора кожи и глазных яблок, олиго- анурия -Артериальная гипотензия вплоть до гиповолемического шока, тахикардия, аритмия, температура тела нормальная или повышенная. -Дыхание поверхностное, учащенное, мышечный гипертонус. Патологические рефлексы, нистагм, парезы, -Фокальные или генерализованные судороги -Возможны менингеальные знаки -Запаха ацетона нет. В моче сахар, часто протеинурия, ацетона нет. В крови гипергликемия.
 Гипогликемическая кома -Начало острое, внезапное -Короткий период предвестников: передозировка инсулина *слабость, потливость, аритмия без тахикардии, иногда – брадикардия, дрожь во всем теле, острое чувство голода, страх, возбуждение, психические расстройства. Дыхание без изменений. Кожа бледная, влажная. Температура нормальная или снижена. Гипогликемия. • Резкое сужение зрачков, регидность мышц затылка, повышение рефлексов, наличие симптомов Бабинского, • Улучшение состояния после введения глюкозы.
Гипогликемическая кома -Начало острое, внезапное -Короткий период предвестников: передозировка инсулина *слабость, потливость, аритмия без тахикардии, иногда – брадикардия, дрожь во всем теле, острое чувство голода, страх, возбуждение, психические расстройства. Дыхание без изменений. Кожа бледная, влажная. Температура нормальная или снижена. Гипогликемия. • Резкое сужение зрачков, регидность мышц затылка, повышение рефлексов, наличие симптомов Бабинского, • Улучшение состояния после введения глюкозы.
 Гипокортикоидная (надпочечниковая) кома -Развивается на фоне хронической надпочечниковой недостаточности (стрессы, неадекватная терапия), болезнь Аддисона, сепсис, тяжелая травма, оперативное вмешательство. Патологические состояния (кровоизлияние в надпочечники при тяжелой вирусной инфекции, травмы, ДВС-синдром, острый тромбоз сосудов надпочечников) -Начало постепенное, редко - внезапное: слабость, утомляемость, сонливость, анорексия, тошнота, диарея, выраженная артериальная гипотензия, обмороки, ортостатический коллапс, частый слабый пульс, поверхностное дыхание. -Кожа сухая, бледная, цианотичная, с бронзовым оттенком. Пигментация кожи , больше в складках тела. t тела нормальная или повышенная. - Лимфоцитоз, моноцитоз, эозинофилия, гипохлоремия, гипогликемия. В моче – незначительная ацетонурия, повышенное выделение Na, Cl, уменьшение количества K. Снижение экскреции 17 - кетостероидов. -При неблагоприятных факторах развитие быстрое ОСОБЕННОСТИ КЛИНИКИ -Молниеносное при кровоизлияниях в надпочечники, тяжелой инфекции. Профузный понос и рвота. Общее истощение, олигоурия. - Зрачковые реакции на свет отсутствуют. Сух. рефлексы снижены. Мышечный тонус повышен. Двигательное возбуждение, бред.
Гипокортикоидная (надпочечниковая) кома -Развивается на фоне хронической надпочечниковой недостаточности (стрессы, неадекватная терапия), болезнь Аддисона, сепсис, тяжелая травма, оперативное вмешательство. Патологические состояния (кровоизлияние в надпочечники при тяжелой вирусной инфекции, травмы, ДВС-синдром, острый тромбоз сосудов надпочечников) -Начало постепенное, редко - внезапное: слабость, утомляемость, сонливость, анорексия, тошнота, диарея, выраженная артериальная гипотензия, обмороки, ортостатический коллапс, частый слабый пульс, поверхностное дыхание. -Кожа сухая, бледная, цианотичная, с бронзовым оттенком. Пигментация кожи , больше в складках тела. t тела нормальная или повышенная. - Лимфоцитоз, моноцитоз, эозинофилия, гипохлоремия, гипогликемия. В моче – незначительная ацетонурия, повышенное выделение Na, Cl, уменьшение количества K. Снижение экскреции 17 - кетостероидов. -При неблагоприятных факторах развитие быстрое ОСОБЕННОСТИ КЛИНИКИ -Молниеносное при кровоизлияниях в надпочечники, тяжелой инфекции. Профузный понос и рвота. Общее истощение, олигоурия. - Зрачковые реакции на свет отсутствуют. Сух. рефлексы снижены. Мышечный тонус повышен. Двигательное возбуждение, бред.
 Опиатная кома и при передозировке наркотическими анальгетиками -При употребление наркотических веществ или передозировке наркотическими анальгетиками -Развитие быстрое, трансформируется в кому -Дыхание поверхностное аритмичное, Чейна. Стокса, с периодами апноэ -Гипотермия, кожа синюшная, влажная -Брадикардия, выраженная артериальная гипотензия до коллапса. Угнетение дыхания и кашлевого центра. -Точечный зрачок (исключение отравление промедолом или комбинации с атропином). Отсутствуют р-ции на свет, болевые раздражители. - «Дорожка наркомана»
Опиатная кома и при передозировке наркотическими анальгетиками -При употребление наркотических веществ или передозировке наркотическими анальгетиками -Развитие быстрое, трансформируется в кому -Дыхание поверхностное аритмичное, Чейна. Стокса, с периодами апноэ -Гипотермия, кожа синюшная, влажная -Брадикардия, выраженная артериальная гипотензия до коллапса. Угнетение дыхания и кашлевого центра. -Точечный зрачок (исключение отравление промедолом или комбинации с атропином). Отсутствуют р-ции на свет, болевые раздражители. - «Дорожка наркомана»
 Эклампсическая кома -Возникает между 20 -ой неделей беременности, на фоне токсикоза 2 -ой половины беременности и 2 -ой неделей после родов, на фоне острого нефрита -Развитие после периода преэклампсии, быстрое. -Длительность от нескольких минут до часов, редко недель. Брадикардия, гипертензия. Хриплое стерторозное дыхание. -Проявляется мучительной головной болью, головокружением, расстройствами зрения и снижение его остроты, боли в эпигастрии, тошнота, рвота, возможна диарея, снижение слуха. -Кожа бледная, отеки. t тела нормальная или повышенная. При анурии в крови задержка шлаков. -В моче - белок, цилиндры, гематурия, высокая относительная плотность. - Прикус языка, Тоническое отведение глазных яблок кверху или в сторону, фибриллярные подергивания мышц лица, тонические судороги. Двигательное беспокойство, в последствии - адинамия.
Эклампсическая кома -Возникает между 20 -ой неделей беременности, на фоне токсикоза 2 -ой половины беременности и 2 -ой неделей после родов, на фоне острого нефрита -Развитие после периода преэклампсии, быстрое. -Длительность от нескольких минут до часов, редко недель. Брадикардия, гипертензия. Хриплое стерторозное дыхание. -Проявляется мучительной головной болью, головокружением, расстройствами зрения и снижение его остроты, боли в эпигастрии, тошнота, рвота, возможна диарея, снижение слуха. -Кожа бледная, отеки. t тела нормальная или повышенная. При анурии в крови задержка шлаков. -В моче - белок, цилиндры, гематурия, высокая относительная плотность. - Прикус языка, Тоническое отведение глазных яблок кверху или в сторону, фибриллярные подергивания мышц лица, тонические судороги. Двигательное беспокойство, в последствии - адинамия.
 Проводится дифференциальная диагностика с Синдром изоляции -возникает при двустороннем обширном поражении моста -утрачиваются почти все произвольные движения, поэтому больной неподвижен, не издает звуков и не реагирует на окружающее -сохранными остаются лишь вертикальные движения глаз и движения век Основные причины — инфаркт ствола часто в результате поражения позвоночных артерий или тромбоза базилярной артерии центральный понтинный миелинолиз. Картина, напоминающая синдром изоляции, может возникать при тяжелой полиневропатии, например, при синдроме Гийена—Барре, когда развивается вялый паралич конечностей, глазодвигательной и бульбарной мускулатуры. В отличие от стволового синдрома, при периферическом варианте синдрома изоляции не сохраняются вертикальные движения глаз.
Проводится дифференциальная диагностика с Синдром изоляции -возникает при двустороннем обширном поражении моста -утрачиваются почти все произвольные движения, поэтому больной неподвижен, не издает звуков и не реагирует на окружающее -сохранными остаются лишь вертикальные движения глаз и движения век Основные причины — инфаркт ствола часто в результате поражения позвоночных артерий или тромбоза базилярной артерии центральный понтинный миелинолиз. Картина, напоминающая синдром изоляции, может возникать при тяжелой полиневропатии, например, при синдроме Гийена—Барре, когда развивается вялый паралич конечностей, глазодвигательной и бульбарной мускулатуры. В отличие от стволового синдрома, при периферическом варианте синдрома изоляции не сохраняются вертикальные движения глаз.
 с Психогенной ареактивностъю -возникает при кататонии или истерии -при кататонии, больные обычно выглядят бодрствующими и лежат с открытыми глазами, но не совершают спонтанных движений и не реагируют на раздражения. -восковая гибкость (каталепсия), при которой конечность больного застывает в положении, которое ей придал врач. При истерической псевдокоме бодрствующий больной лежит неподвижно с закрытыми глазами и не реагирует на окружающее. При попытке открыть глаза ощущается сопротивление больного. -зрачки хорошо реагируют на свет -глубокие рефлексы сохранны, окулоцефалический рефлекс не вызывается.
с Психогенной ареактивностъю -возникает при кататонии или истерии -при кататонии, больные обычно выглядят бодрствующими и лежат с открытыми глазами, но не совершают спонтанных движений и не реагируют на раздражения. -восковая гибкость (каталепсия), при которой конечность больного застывает в положении, которое ей придал врач. При истерической псевдокоме бодрствующий больной лежит неподвижно с закрытыми глазами и не реагирует на окружающее. При попытке открыть глаза ощущается сопротивление больного. -зрачки хорошо реагируют на свет -глубокие рефлексы сохранны, окулоцефалический рефлекс не вызывается.
 При введении в ухо ледяной воды возникает нистагм, быстрый компонент которого направлен в противоположную сторону (при коме глаза отводятся в сторону раздражения). Махнув рукой перед открытым глазом, можно спровоцировать моргание. Несколько раз отпустив руку больного над его лицом, можно заметь, что рука ни разу не упадет на него. Надавливание на шиловидный отросток (за ухом) способно вызвать целенаправленную реакцию больного.
При введении в ухо ледяной воды возникает нистагм, быстрый компонент которого направлен в противоположную сторону (при коме глаза отводятся в сторону раздражения). Махнув рукой перед открытым глазом, можно спровоцировать моргание. Несколько раз отпустив руку больного над его лицом, можно заметь, что рука ни разу не упадет на него. Надавливание на шиловидный отросток (за ухом) способно вызвать целенаправленную реакцию больного.
 Терапия: 1. Обязательная немедленная госпитализация в реанимационное отделение 2. Восстановление адекватного состояния жизненно важных функций • • дыхания кровообращения
Терапия: 1. Обязательная немедленная госпитализация в реанимационное отделение 2. Восстановление адекватного состояния жизненно важных функций • • дыхания кровообращения
 «Правило трех катетеров» (катетеризация периферической вены, мочевого пузыря и установка желудочного, лучше назогастрального зонда) • При коматозном состоянии лекарственные средства вводятся только парентерально, а лучше внутривенно, установка катетера в периферическую вену • Катетеризация мочевого пузыря • Введение желудочного зонда при сохранном рвотном рефлексе
«Правило трех катетеров» (катетеризация периферической вены, мочевого пузыря и установка желудочного, лучше назогастрального зонда) • При коматозном состоянии лекарственные средства вводятся только парентерально, а лучше внутривенно, установка катетера в периферическую вену • Катетеризация мочевого пузыря • Введение желудочного зонда при сохранном рвотном рефлексе
 При падении АД кап. введение 1000 -2000 мл 0, 9% раствора Na. Cl, 5% раствора глюкозы или 400 -500 мл декстрана На фоне АГ введение 10 мл магния сульфата болюсно 710 мин или капельно При противопоказаниях к магнию вводят 30 -40 мг бендазола (болюсно 3 -4 мл 1% ) При аритмиях – восстановление адекватного сердечного ритма
При падении АД кап. введение 1000 -2000 мл 0, 9% раствора Na. Cl, 5% раствора глюкозы или 400 -500 мл декстрана На фоне АГ введение 10 мл магния сульфата болюсно 710 мин или капельно При противопоказаниях к магнию вводят 30 -40 мг бендазола (болюсно 3 -4 мл 1% ) При аритмиях – восстановление адекватного сердечного ритма
 Применение антидотов • Антагонист опиатных рецепторов: Налоксон 0, 4 -1, 2 мг до 2 мг (в/в или эндотрахеально) с возможным дополнительным введением через 20 -30 мин при повторном ухудшении состояния Показания к введению: 1. Частота дыханий менее 10 в мин 2. Точечные зрачки 3. Подозрение на интоксикацию наркотиками
Применение антидотов • Антагонист опиатных рецепторов: Налоксон 0, 4 -1, 2 мг до 2 мг (в/в или эндотрахеально) с возможным дополнительным введением через 20 -30 мин при повторном ухудшении состояния Показания к введению: 1. Частота дыханий менее 10 в мин 2. Точечные зрачки 3. Подозрение на интоксикацию наркотиками
 Антагонист бензодиазепиновых рецепторов • При отравлении или подозрении на отравлении препаратами этого ряда (реланиум, седуксен) показано введение флумазенила 0, 2 мг в/в в течение 15 сек с последующим введением при необходимости по 0, 1 мг каждую минуту до общей дозы 1 мг • Опасность использования флумазенила – риск развития судорожного синдрома
Антагонист бензодиазепиновых рецепторов • При отравлении или подозрении на отравлении препаратами этого ряда (реланиум, седуксен) показано введение флумазенила 0, 2 мг в/в в течение 15 сек с последующим введением при необходимости по 0, 1 мг каждую минуту до общей дозы 1 мг • Опасность использования флумазенила – риск развития судорожного синдрома
 Борьба с с внутричерепной гипертензией, отеком им набуханием мозга, оболочек • • ИВЛ в режиме гипервентиляции При отсутствии высокой осмолярности крови дегидратация достигается введением осмотического диуретика – маннитола 500 мл 20% в течении 10 -20 мин • Для предупреждения последующего предупреждения повышения внутричерепного давления и повышения внутричерепного давления нарастания отека мозга (синдром «рикошета» ) после завершения инфузии маннитола вводится до 40 мг фуросемида
Борьба с с внутричерепной гипертензией, отеком им набуханием мозга, оболочек • • ИВЛ в режиме гипервентиляции При отсутствии высокой осмолярности крови дегидратация достигается введением осмотического диуретика – маннитола 500 мл 20% в течении 10 -20 мин • Для предупреждения последующего предупреждения повышения внутричерепного давления и повышения внутричерепного давления нарастания отека мозга (синдром «рикошета» ) после завершения инфузии маннитола вводится до 40 мг фуросемида
 Глюкокортикоидные гормоны • Уменьшают сосудистую проницаемость и тканевой отек вокруг очага поражения головного мозга • Метилпреднизолон 60 -90 мг, • дексаметазон 8 мг
Глюкокортикоидные гормоны • Уменьшают сосудистую проницаемость и тканевой отек вокруг очага поражения головного мозга • Метилпреднизолон 60 -90 мг, • дексаметазон 8 мг
 Нейропротекция и повышения бодрствования: 1. При нарушениях сознания до уровня поверхностной комы показаны: - Сублингвально глицин 1 г - в/в антиоксиданты мексидол – 6 мл антиоксиданты 0, 5% 2. При глубокой коме – антиоксидантная терапия: семакс 3 мг (по 3 капли 1% в каждый носовой ход)
Нейропротекция и повышения бодрствования: 1. При нарушениях сознания до уровня поверхностной комы показаны: - Сублингвально глицин 1 г - в/в антиоксиданты мексидол – 6 мл антиоксиданты 0, 5% 2. При глубокой коме – антиоксидантная терапия: семакс 3 мг (по 3 капли 1% в каждый носовой ход)
 При наличии глубокого сопора или комы не рекомендуются применять препараты из группы ноотропов (пирацетам, энцефабол). Не провоцирует судорожных припадков фенотропил
При наличии глубокого сопора или комы не рекомендуются применять препараты из группы ноотропов (пирацетам, энцефабол). Не провоцирует судорожных припадков фенотропил
 Мероприятия по прекращению поступления токсина в организм • Промывание желудка через зонд с введением сорбента • Обмывание кожи и слизистой водой • Очистительные клизмы
Мероприятия по прекращению поступления токсина в организм • Промывание желудка через зонд с введением сорбента • Обмывание кожи и слизистой водой • Очистительные клизмы
 Симптоматическая терапия • Нормализация температуры тела • Купирование судорог (диазепам 10 мг) • Купирование рвоты (метоклопрамид 10 мг в/в или в/м)
Симптоматическая терапия • Нормализация температуры тела • Купирование судорог (диазепам 10 мг) • Купирование рвоты (метоклопрамид 10 мг в/в или в/м)
 При всех комах обязательна регистрация ЭКГ.
При всех комах обязательна регистрация ЭКГ.
 ПРИ ЛЮБОМ КОМАТОЗНОМ СОСТОЯНИИ ВНЕ ЗАВИСИМОСТИ ОТ ГЛУБИНЫ ЦЕРЕБРАЛЬНОЙ НЕДОСТАТОЧНОСТИ ПРИМЕНЕНИЯ СРЕДСТВ, УГНЕТАЮЩИХ ЦНС (наркотических анальгетиков, нейролептиков, транквилизаторов), чревато усугубление тяжести состояния; исключение составляют комы с исключение судорожным синдромом, при котором показан диазепам.
ПРИ ЛЮБОМ КОМАТОЗНОМ СОСТОЯНИИ ВНЕ ЗАВИСИМОСТИ ОТ ГЛУБИНЫ ЦЕРЕБРАЛЬНОЙ НЕДОСТАТОЧНОСТИ ПРИМЕНЕНИЯ СРЕДСТВ, УГНЕТАЮЩИХ ЦНС (наркотических анальгетиков, нейролептиков, транквилизаторов), чревато усугубление тяжести состояния; исключение составляют комы с исключение судорожным синдромом, при котором показан диазепам.
 Кома служит относительным противопоказанием к применению средств со стимулирующим действием (психостимуляторов, дыхательных аналептиков); исключение составляют исключение дыхательный аналептик бемегрид, который как специфичный антидот показан при отравлении барбитуратами.
Кома служит относительным противопоказанием к применению средств со стимулирующим действием (психостимуляторов, дыхательных аналептиков); исключение составляют исключение дыхательный аналептик бемегрид, который как специфичный антидот показан при отравлении барбитуратами.
 • В случае развития отека легких следует немедленно ограничить трансфузию жидкостей и начать ингаляцию пеногасителей (Этиловый спирт 96%, антифомсилан, ), Кровопускание 200400 мл, внутривенное вливание мочегонных (фуросемид), сердечных гликозидов.
• В случае развития отека легких следует немедленно ограничить трансфузию жидкостей и начать ингаляцию пеногасителей (Этиловый спирт 96%, антифомсилан, ), Кровопускание 200400 мл, внутривенное вливание мочегонных (фуросемид), сердечных гликозидов.
 Благодарим за внимание!
Благодарим за внимание!


