Лек Комы при сахарном диабете (5 пед).ppt
- Количество слайдов: 44

Комы при сахарном диабете Проф. Н. А. Козиолова Кафедра внутренних болезней педиатрического и стоматологического факультетов

Гипогликемия - 1 n n Гипогликемия – одно из самых частых острых осложнений СД. Тяжелые гипогликемии являются причиной смерти 3– 4% больных СД. У человека без СД гипогликемией считается уровень глюкозы ниже 2, 8 ммоль/л в сочетании с клинической симптоматикой, или уровень ниже 2, 2 ммоль/л вне зависимости от симптомов. При СД это определение применимо не всегда, так как некоторые больные (например, длительно поддерживающие близкий к норме уровень гликемии или имеющие вегетативную нейропатию) не чувствуют падения гликемии даже до уровня ниже 2 ммоль/л, в то время как другие (как правило, длительно декомпенсированные) ощущают симптомы гипогликемии при уровне глюкозы в крови выше 5 ммоль/л.

Гипогликемия - 2 n При СД при проведении любой сахароснижающей терапии нижний целевой уровень гликемии равен 3, 3 ммоль/л.

Гипогликемия - 3 n n Вне зависимости от субъективных симптомов, легкой считается гипогликемия, которую пациент самостоятельно купировал приемом углеводов; тяжелой – гипогликемия, при которой независимо от степени нарушения сознания потребовалась помощь другого лица (парентеральное введение глюкозы, глюкагона или пероральная дача углеводов пациенту, еще не потерявшему сознание).

ПУСКОВЫЕ ФАКТОРЫ РАЗВИТИЯ ГИПОГЛИКЕМИИ -1 А. Непосредственно связанные сахароснижающей терапией 1. с медикаментозной • Ошибки: – врача (слишком низкий целевой уровень гликемии, слишком высокие дозы) – больного (ошибка в наборе дозы, слишком высокие дозы, отсутствие самоконтроля и обучения) – инсулиновой шприц-ручки и глюкометра (слишком высокие цифры) Передозиро вка инсулина, ПСП или глинидов* • Намеренная массивная суицидальными целями) передозировка (с

ПУСКОВЫЕ ФАКТОРЫ РАЗВИТИЯ ГИПОГЛИКЕМИИ -2 А. Непосредственно связанные сахароснижающей терапией 2. Изменение фармакокинет ики инсулина или ПСП с медикаментозной • Смена препарата без адекватного контроля гликемии • Замедленное выведение инсулина (почечная и печеночная недостаточность, антитела к инсулину) • Неправильная техника инъекций (изменение глубины или неправильная смена места инъекции, массаж места инъекции или действие высокой температуры) • Лекарственные взаимодействия сульфонилмочевины 3. Повышение • Длительная физическая чувствительно послеродовой период препаратов нагрузка, ранний

ПУСКОВЫЕ ФАКТОРЫ РАЗВИТИЯ ГИПОГЛИКЕМИИ - 3 Б. Связанные с питанием 1. Пропуск приема или недостаточный прием углеводов (без коррекции дозы препаратов) 2. Кратковременные физические нагрузки (без дополнительного приема углеводов) 3. Прием алкоголя 4. Преднамеренное снижение массы тела или голодание (без уменьшения дозы ПСП) 5. Замедление нейропатии) опорожнения желудка (при автономной 6. Синдром мальабсорбции 7. Беременность (первый триместр) и кормление грудью * Другие ПСП (метформин, глитазоны) при монотерапии, как правило, не вызывают ТГ.

ОСЛОЖНЕНИЯ И ПОСЛЕДСТВИЯ тяжелых гипогликемий Сердечнососудистые Нейропсихическ ие Прочие Мерцание предсердий Пароксизмальная желудочковая тахикардия Безболевая ишемия миокарда Стенокардия Инфаркт миокарда Внезапная смерть Инсульт Судороги Кома Парезы и параличи Очаговая моторная и сенсорная симптоматика Декортикация Расстройства памяти и интеллекта Нарушения поведения и расстройства Переломы костей Вывихи суставов Повреждения мягких тканей Черепно-мозговые травмы Ожоги Переохлаждение Дорожнотранспортные происшествия и несчастные случаи

ДИАГНОСТИКА гипогликемии и гипогликемической комы Клиническая картина n Адренергические симптомы: тахикардия, мидриаз, дрожь, бледность кожи, усиленная потливость, тошнота, сильный голод, беспокойство, агрессивность n Нейроглюкопенические симптомы: слабость, снижение концентрации внимания, головная боль, головокружение, парестезии, страх, дезориентация, речевые, зрительные, поведенческие нарушения, амнезия, нарушение координации движений, спутанность сознания, возможны судороги, преходящие парезы и параличи, кома Анализ крови n Гликемия ниже 2, 8 ммоль/л (при коме - как правило, ниже 2, 2 ммоль/л)

ЛЕЧЕНИЕ легкой гипогликемии n n Легкая гипогликемия: прием углеводов в количестве 1, 5– 2 хлебных единицы (ХЕ): сахара (3– 6 кусков, лучше растворить в воде или чае), или меда, или варенья (1, 5– 2 столовые ложки), или 200 мл сладкого фруктового сока, или 100 мл лимонада (пепси-колы, фанты), или 5 больших таблеток глюкозы (упаковка из 10 таблеток по 3 г в виде конфеты). После купирования ночной гипогликемии дополнительно нужно съесть еще 1 ХЕ медленноусвояемых углеводов (кусок хлеба или 2 столовые ложки каши и т. д. ).

ЛЕЧЕНИЕ гипогликемической комы n n n Внутривенно струйно вводят 20– 60 мл (максимум 100 мл) 40% раствора глюкозы, до восстановления сознания. Сознание обычно восстанавливается через 5– 10 мин. Если сознание не восстанавливается после введения 60– 100 мл 40% раствора глюкозы, начинают внутривенно капельное введение 5– 10% глюкозы и госпитализируют больного. Внутривенно инфузию 5– 10% глюкозы можно продолжать столько, сколько нужно, до нормализации гликемии. Во избежание перегрузки жидкостью 10% раствор периодически чередуют с 40%.

ПРОФИЛАКТИКА ТЯЖЕЛЫХ ГИПОГЛИКЕМИЙ n n n предупреждение развития пусковых факторов гипогликемии больной СД, получающий инсулин, препараты сульфонилмочевины или глиниды, должен постоянно иметь при себе быстро всасывающиеся углеводы больные СД никогда не должны ждать самостоятельного прекращения гипогликемии и всегда принимать неотложные меры для ее купирования

ДИАБЕТИЧЕСКИЙ КЕТОАЦИДОЗ (ДКА) и кетоацидотическая кома -1 n ДКА – ситуация, требующая экстренной госпитализации острая диабетическая декомпенсация обмена веществ, проявляющаяся резким повышением уровня глюкозы и кетоновых тел в крови, появлением кетоновых тел в моче и метаболическим ацидозом, с различной степенью нарушения сознания (вплоть до комы) или без нее.

ДИАБЕТИЧЕСКИЙ КЕТОАЦИДОЗ (ДКА) и кетоацидотическая кома -2 n n n Частота ДКА в европейских странах – около 0, 0046 случаев/больного/год (без разделения на СД типа 1 и 2). Смертность при ДКА составляет 5– 14%, по отечественным данным, и 0, 65– 3, 3%, по зарубежным. У обученных больных, регулярно определяющих гликемию по тестполоскам и самостоятельно адаптирующих терапию в зависимости от полученных результатов, частота ДКА может быть сведена практически к нулю.

ПРОВОЦИРУЮЩИЕ ФАКТОРЫ ДКА - 1 n n n n интеркуррентные заболевания: острые воспалительные процессы, обострения хронических заболеваний, инфекционные болезни; нарушения режима лечения: пропуск или самовольная отмена инсулина пациентами ошибки в назначении или введении дозы инсулина, введение просроченного или неправильно хранившегося инсулина,

ПРОВОЦИРУЮЩИЕ ФАКТОРЫ ДКА - 2 n n n n неисправности в системах введения инсулина (шприцручках); недостаточный контроль (и самоконтроль) уровня глюкозы крови; хирургические вмешательства и травмы; беременность; несвоевременная диагностика сахарного диабета, особенно 1 типа; неназначение инсулинотерапии по показаниям при длительно текущем СД 2 типа; хроническая терапия антагонистами инсулина (глюкокортикоидами, диуретиками, половыми гормонами и др. ).

ДИАГНОСТИКА ДКА - 1 Клиниче Нарастающая сухость кожи и слизистых оболочек; ская Полиурия (впоследствии возможна олигурия и анурия); картина Жажда; Слабость, адинамия; Головная боль; Отсутствие аппетита, тошнота, рвота; Сонливость; Запах ацетона в выдыхаемом воздухе; Одышка, впоследствии дыхание Куссмауля В 30 - 35–% случаев - "абдоминальный синдром", т. е. клиника "острого живота". Характерной особенностью диабетической комы, отличающей ее от многих других и, прежде всего, от гипогликемической комы, является постепенное развитие, обычно на протяжении нескольких суток. ОАК Лейкоцитоз (не всегда указывает на инфекцию) ОАМ Глюкозурия; Кетонурия; Протеинурия (непостоянно)

ДИАГНОСТИКА ДКА - 2 Биохими ческий анализ крови Гипергликемия; Гиперкетонемия; Повышение азота мочевины (непостоянно); Повышение креатинина (непостоянно; возможны артефакты вследствие перекрестного реагирования с кетоновыми телами при использовании некоторых лабораторных методов); Уровень Na+ чаще нормальный, реже снижен или повышен; Уровень К+ чаще нормальный, реже снижен, у больных с почечной недостаточностью может быть повышен КЩС Декомпенсированный метаболический ацидоз

Лабораторный контроль при ДКА - 1 n n n 1) экспресс-анализ глюкозы крови – 1 раз в час до снижения гликемии до 13– 14 ммоль/л, затем 1 раз в 3 ч; 2) анализ мочи на ацетон (при возможности – кетоновые тела в сыворотке) – 2 раза в сутки в первые 2 сут, затем 1 раз в сутки; 3) общий анализ крови и мочи – исходно, затем 1 раз в 2– 3 сут; 4) Na+, K+ – 2 раза в сутки; 5) креатинин сыворотки – исходно, затем 1 раз в 3 сут; 6) гематокрит, газоанализ и р. Н крови – 1– 2 раза в сутки до нормализации КЩС.

Лабораторный контроль при ДКА - 2 n n 7) Обязателен почасовой контроль диуреза через катетер до устранения дегидратации или до восстановления сознания и мочеиспускания. 8) Крайне желателен контроль центрального венозного давления (ЦВД). 9) АД, частоту сердечных сокращений и температуру тела измеряют каждые 2 ч, проводится ЭКГ-мониторинг или регистрация ЭКГ не реже 2 раз в сутки, 10) При подозрении на инфекцию как причину ДКА – рентгенография легких, посев крови и мочи.

Направления лечения ДКА и кетоацидотической комы инсулинотерапия n регидратация n коррекция электролитных нарушений n устранение ацидоза n лечение заболевания, которое вызвало ацидоз n

ИНСУЛИНОТЕРАПИЯ при ДКА и кетоацидотической коме - 1 n n n Заместительная инсулинотерапия – единственный вид этиологического лечения ДКА и кетоацидотической комы. Используется “режим малых доз” – 4– 10 ед. короткого инсулина в 1 ч (в среднем 0, 1 ед. на 1 кг массы тела в час), что позволяет поддерживать оптимальный уровень инсулина в сыворотке (50– 100 мк. Ед/мл), устраняющий главные звенья патогенеза ДКА. Инсулинотерапия ДКА должна осуществляться внутривенным методом непрерывной инфузии.

ИНСУЛИНОТЕРАПИЯ при ДКА и кетоацидотической коме – 2 Дозируют короткий инсулин в соответствии с реальными показателями гликемии: n Если в первые 2– 3 ч, несмотря на адекватную скорость регидратации, гликемия не снижается, то следующую дозу короткого инсулина удваивают. n Гликемию не следует снижать быстрее чем на 5, 5 ммоль/л в час и не более, чем до 13 ммоль/л в первые сутки. Более резкое снижение создает обратный осмотический градиент между внутри- и внеклеточным пространством и синдром осмотического дисбаланса с риском отека мозга.

ИНСУЛИНОТЕРАПИЯ при ДКА и кетоацидотической коме – 3 Дозируют короткий инсулин в соответствии с реальными показателями гликемии: n При уровне глюкозы 14 ммоль/л и ниже начинают инфузию 5% раствора глюкозы, продолжая вводить короткий инсулин по 4– 8 ед. в час. n При гликемии ниже 14 ммоль/л - по 3– 4 ед. короткого инсулина в/в на каждые 20 г вводимой глюкозы (200 мл 10% или 400 мл 5% раствора глюкозы). n Глюкозу вводят не для лечения ДКА, а для профилактики гипогликемии и поддержания осмолярности, если инсулиновая недостаточность практически ликвидирована, но больной еще не может принимать пищу.

ИНСУЛИНОТЕРАПИЯ при ДКА и кетоацидотической коме – 4 n n n После восстановления сознания, при условии стабилизации АД, уровне гликемии 11– 12 ммоль/л и ниже и р. Н>7, 3 переходят на подкожное введение короткого инсулина – вначале дробно, по 10– 14 ед. каждые 4 ч, корректируя дозу в зависимости от гликемии. В первый же день подкожной терапии можно одновременно назначить инсулин продленного действия по 10– 12 ед. 2 раза в сутки. Небольшая ацетонурия может сохраняться еще 2 – 3 дня и при удовлетворительной гликемии.

РЕГИДРАТАЦИЯ при ДКА и кетоацидотической коме n n При исходно нормальном уровне Na в сыворотке (<145 мэкв/л) для регидратации применяется 0, 9% раствор Na. Cl, при гипернатриемии (>150 мэкв/л) – 0, 45% раствор Na. Cl (гипотонический). Скорость регидратации составляет 500 мл в час в первые 4 ч и 250 мл в час в дальнейшем (суммарно до 6– 8 л); при артериальной гипотонии скорость регидратации увеличивается. Объем вводимой за час жидкости при исходной резко выраженной дегидратации может превышать часовой диурез не более чем на 500– 1000 мл. При систолическом АД ниже 80 мм рт. ст. или ЦВД менее 4 см водн. ст. показаны плазмозаменители.

КОРРЕКЦИЯ ЭЛЕКТРОЛИТНЫХ НАРУШЕНИЙ при ДКА и кетоацидотической коме n – – – n На фоне введения инсулина и регидратации К+ будет массивно поступать в клетку, а также продолжать выводиться с мочой. Даже при исходно нормальном и повышенном уровне К+ (например, более 6, 5 ммоль/л) в ходе адекватной регидратации и инсулинотерапии можно ожидать его быстрого снижения, обычно через 3 – 4 ч после начала нормализации р. Н. Поэтому если нет анурии, то уже с самого начала инсулинотерапии даже при нормокалиемии начинают непрерывную инфузию К+ (целевой уровень – 4– 5 ммоль/л) Если уровень К+ неизвестен, внутривенную инфузию препаратов К+ начинают не позднее чем через 2 ч после начала инсулинотерапии, под контролем ЭКГ и диуреза. За сутки не следует вводить более 15– 20 г калия. После выведения из ДКА на 5– 7 дней назначают пероральный прием препаратов калия.

УСТРАНЕНИЕ АЦИДОЗА при ДКА и кетоацидотической коме -1 n n n n Этиологическим методом коррекции метаболического ацидоза при ДКА является инсулинотерапия Следует помнить, что, несмотря на выраженный ацидоз крови, в ЦНС длительное время сохраняется близкий к нормальному р. Н. Введение бикарбоната натрия сопряжено с очень высоким риском осложнений: Гипотонии; гипокалиемии, внутриклеточного ацидоза (хотя р. Н крови может повышаться), “парадоксального” ацидоза ликвора, который способствует отеку мозга.

УСТРАНЕНИЕ АЦИДОЗА при ДКА и кетоацидотической коме - 2 n n Показания к применению бикарбоната натрия значительно сужены и рутинное его использование категорически не рекомендуется. Бикарбонат натрия можно вводить только при р. Н крови менее 6, 9– 7, 0 и лишь под контролем газов крови, уровней K+ и Na+. Бикарбонат вводят в дозе 2, 5 мл 4% раствора на 1 кг массы тела, внутривенно медленно (не более 4 г в час). Если определить показатели КЩС не представляется возможным, то риск введения щелочей “вслепую” намного превышает потенциальную пользу.

ГИПЕРОСМОЛЯРНАЯ (НЕКЕТОАЦИДОТИЧЕСКАЯ) кома n n Гиперосмолярная кома встречается примерно в 6– 10 раз реже, чем ДКА. Характеризуется отсутствием кетоза и ацидоза и наличием резко выраженной гипергликемией. Большинство больных с гиперосмолярной комой – лица старшего возраста, причем чаще с СД типа 2, женского пола. Летальность выше, чем при ДКА (12– 58%).

ПРОВОЦИРУЮЩИЕ ФАКТОРЫ гиперосмолярной комы n n n состояния, вызывающие дегидратацию: рвота, диарея (особенно часто при инфекционных заболеваниях, остром панкреатите), применение диуретиков, нарушение концентрационной функции почек, кровотечения, ожоги, сопутствующий несахарный диабет, неправильные медицинские рекомендации (запрещение достаточного потребления жидкости при жажде); состояния, усиливающие инсулиновую недостаточность: интеркуррентные заболевания, хирургические вмешательства и травмы, хроническая терапия антагонистами инсулина (глюкокортикоидами, половыми гормонами и др. ), терапия аналогами соматостатина (октреотид); пожилой возраст.

Диагностика гиперосмолярной комы - 1 Клиническая картина Выраженная сухость кожи и слизистых оболочек; Выраженная полиурия (впоследствии возможна олигурия и анурия); Выраженная жажда; Слабость, адинамия; Сниженный тургор кожи; Мягкость глазных яблок при пальпации; Сонливость; Запах ацетона в выдыхаемом воздухе отсутствует; Дыхание Куссмауля отсутствует Полиморфная неврологическая симптоматика (речевые нарушения, нистагм, парезы, параличи, судороги и т. д. ), не редко доминирующая в клинической картине и исчезающая после устранения гиперосмолярности. Крайне важен дифференциальный диагноз с отеком мозга во избежание ОШИБОЧНОГО назначения мочегонных ВМЕСТО РЕГИДРАТАЦИИ

Диагностика гиперосмолярной комы- 2 Биохимическ Выраженная гипергликемия (как правило, выше 30 ммоль/л) ий анализ Отсутствие кетонемии крови Нормальные показатели КЩС Гипернатриемия Расчет Осмолярность плазмы (мосмоль/л) = 2 х [Na (мэкв/л) + К осмолярности (мэкв/л)] + глюкоза (моль/л + мочевина (моль/л + 0, 03 х плазмы общий белок (г/л) Показатели мочевины и общего белка можно не учитывать (сокращенная формула) Норма: 285 - 300 мoсмоль/л ОАМ Массивная глюкозурия; Ацетонурии нет

ЛЕЧЕНИЕ гиперосмолярной комы Проводится в реанимационном отделении или отделении интенсивной терапии по тем же общим принципам, что и ДКА, с некоторыми особенностями. Основные компоненты лечение: n – борьба с дегидратацией и гиповолемией, n устранение инсулиновой недостаточности, n восстановление электролитного баланса, n лечение сопутствующих заболеваний n

РЕГИДРАТАЦИЯ при гиперосмолярной коме n n n При уровне Na+ >165 мэкв/л солевые растворы противопоказаны, регидратацию начинают с 2% раствора глюкозы При уровне Na+ 145– 165 мэкв/л регидратацию проводят 0, 45% (гипотоническим) раствором Na. Cl При снижении уровня Na+ до менее 145 мэкв/л переходят на 0, 9% Na. Cl; этот раствор используют с самого начала регидратации в том случае, если у пациента имеется исходная артериальная гипотония. Начальный объем регидратации при гиперосмолярной коме больше, чем при ДКА: в первые 2 ч – по 1 л в час, затем – по 250– 500 мл, под контролем ЦВД. Скорость регидратации корректируется в зависимости от показателя центрального венозного давления или по правилу: объем вводимой за час жидкости может превышать часовой диурез не более чем на 500 - 1000 мл

ИНСУЛИНОТЕРАПИЯ при гиперосмолярной коме n n n Гликемию ни в коем случае не следует снижать быстрее, чем на 5, 5 ммоль/л в час, а осмолярность – не более чем на 10 мосмоль/л в час. Более резкое снижение чревато отеком легких и мозга. Адекватная регидратация при гиперосмолярной коме сама по себе ведет к снижению гликемии, поэтому в первые часы инфузионной терапии инсулин совсем не вводят, а в дальнейшем его вводят в очень малых дозах (2 ед. короткого инсулина в час вв). Если через 4– 5 ч от начала регидратации, после снижения уровня Na+ сохраняется выраженная гипергликемия, то переходят на режим дозирования инсулина, рекомендованный для ДКА.

КОРРЕКЦИЯ ЭЛЕКТРОЛИТНЫХ НАРУШЕНИЙ при гиперосмолярной коме n n n Инфузия К+ при гиперосмолярной коме обычно требуется в большем объеме, чем при ДКА. Введение бикарбоната практически не показано, так как р. Н при гиперосмллярной коме, как правило, превышает 7, 3. Остальные мероприятия проводятся аналогично лечению ДКА.

ЛАКТАЦИДОТИЧЕСКАЯ КОМА И ЛАКТАЦИДОЗ n n Лактацидоз – неотложное состояние с высокой летальностью (30– 90%), которое диагностируется и лечится труднее всего. Чаще при СД имеет место лактацидоз смешанной этиологии (тип А + тип В), в патогенезе которого участвует декомпенсация СД, гипоксия, снижение почечной экскреции лактата при диабетической нефропатии, в крайне редких случаях – прием бигуанидов (метформина).
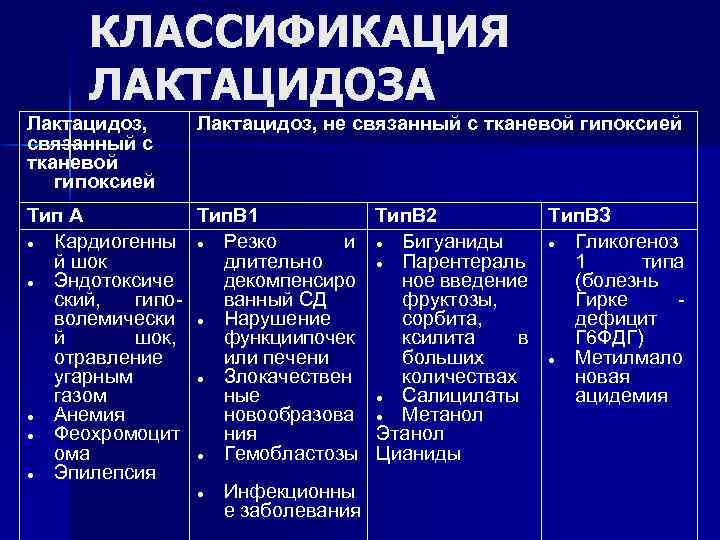
КЛАССИФИКАЦИЯ ЛАКТАЦИДОЗА Лактацидоз, связанный с тканевой гипоксией Лактацидоз, не связанный с тканевой гипоксией Тип А Тип. В 1 Кардиогенны Резко и й шок длительно Эндотоксиче декомпенсиро ский, гипованный СД волемически Нарушение й шок, функциипочек отравление или печени угарным Злокачествен газом ные Анемия новообразова Феохромоцит ния ома Гемобластозы Эпилепсия Инфекционны е заболевания Тип. В 2 Тип. ВЗ Бигуаниды Гликогеноз Парентераль 1 типа ное введение (болезнь фруктозы, Гирке сорбита, дефицит ксилита в Г 6 ФДГ) больших Метилмало количествах новая Салицилаты ацидемия Метанол Этанол Цианиды

ПРОВОЦИРУЮЩИЕ ФАКТОРЫ ЛАКТАЦИДОЗА ПРИ СД n n n повышенное образование лактата (выраженная декомпенсация сахарного диабета, диабетический кетоацидоз, ацидоз другого генеза, крайне редко прием бигуанидов); снижение клиренса лактата (поражение паренхимы печени, злоупотребление алкоголем); одновременное снижение клиренса лактата и бигуанидов (нарушение функции почек, внутривенное введение рентгеноконтрастных средств); тканевая гипоксия (хроническая сердечная недостаточность, ИБС, облитерирующие заболевания периферических артерий, тяжелые заболевания органов дыхания, анемии (фолиево-, В 12 - и железодефицитные); сочетанное действие нескольких факторов, ведущих к накоплению лактата

ДИАГНОСТИКА лактацидоза и лактацидемической комы Клиническа я картина Стойкие боли в мышцах, не купирующиеся приемом анальгетиков; Боли в сердце, не купирующиеся приемом антиангинальных препаратов; Боли в животе; Слабость, адинамия; Головная боль; Тошнота, рвота; Артериальная гипотония; Сонливость, переходящая в состояние оглушенности, ступора и комы; Одышка, впоследствии - дыхание Куссмауля. * Единственный специфический симптом – боли в мышцах, вызванные накоплением молочной кислоты. Биохимичес Гиперлактатемия выше 5, 0 мэкв/л. Диагноз вероятен и кий при уровне лактата 2, 2– 5 мэкв/л и р. Н артериальной анализ крови менее 7, 25. крови КЩС Декомпенсированный метаболический Анионная разница 15 мэкв/л и более ацидоз.

ЛЕЧЕНИЕ лактацидоза и лактацидемической комы- 1 Проводится в реанимационном отделении или отделении интенсивной терапии. Основными компоненты лечения: q уменьшение продукции лактата, q удаление избытка лактата и бигуанидов (если они применялись), q борьба с шоком, q восстановление КЩС, q устранение провоцирующих факторов. n

ЛЕЧЕНИЕ лактацидоза и лактацидемической комы- 2 n n Если лактацидоз вызван передозировкой метформина, показаны энтеросорбенты. Устранению избытка СО 2, вызванного ацидозом, способствует искусственная гипервентиляция. Внутриклеточный р. Н В гепатоцитах и кардиомиоцитах при этом может восстановиться, что способствует метаболизму лактата и снижению его концентрации. Для торможения образования лактата необходима внутривенная инфузия короткого инсулина со скоростью 2 – 5 ед. в час и внутривенное введение глюкозы по 5– 12, 5 г в час. Применение бикарбоната натрия может привести к ухудшению из-за парадоксального нарастания внутриклеточного ацидоза, уменьшения сердечного выброса и усиления продукции лактата. Если соду все же применяют, то с крайней осторожностью: при р. Н<7, 0 в малых дозах – 100 мл 4% раствора однократно внутривенно капельно, очень медленно.

ЛЕЧЕНИЕ лактацидоза и лактацидемической комы- 3 n n n Гипотонию корректируют по общим принципам. Интенсивная терапия, направленная на борьбу с шоком, гипоксией и ацидозом, а также внутривенное введение глюкозы и инсулина редко приводят к успеху, если не провести единственное эффективное мероприятие по выведению избытка лактата (и метформина) – гемодиализ с безлактатным буфером. Он позволяет сохранить жизнь примерно 60% больных с лактацидозом. Борьба с шоком и гиповолемией п роводится по общим принципам интенсивной терапии с использованием коллоидных плазмозаменителей и вазопрессоров.
Лек Комы при сахарном диабете (5 пед).ppt