Общество хирургов лечение СДС 2013.ppt
- Количество слайдов: 53

КОМПЛЕКСНОЕ ЛЕЧЕНИЕ БОЛЬНЫХ С СИНДРОМОМ ДИАБЕТИЧЕСКОЙ СТОПЫ Пикуза А. В. Кафедра хирургии № 1 Казанского Государственного медицинского университета

Каждый час в мире выполняется 55 ампутаций больным с синдромом диабетической стопы Центр «Диабетическая стопа» , ФЦЭРИ МЗ СР РФ, г. Москва

Синдром Диабетической Стопы - инфекция, язва и/или деструкция глубоких тканей, связанная с неврологическими нарушениями, нередко на фоне снижения магистрального кровотока в артериях нижних конечностей различной степени тяжести. Эпидемиология сахарного диабета 1996 Общая численность больных сахарным диабетом в мире составляет 120 млн человек. 2025 По прогнозам общая численность больных сахарным диабетом возрастет до 250 млн человек. International Concensus on the Diabetic Foot, 1999

• Из истории проблемы До 20 -х годов проблема поражения нижних конечностей у больных сахарным диабетом практически не изучалась в связи с очень короткой продолжительностью жизни этой категории пациентов. Начиная с 20 -х годов взгляды ученых были самыми разнообразными: диабетическая гангрена рассматривалась то как старческая гангрена (следствие атеросклероза), то как облитерирующий эндартериит. Новый подход к проблеме применил Lawrence. Он считал этиологическим фактором заболевания гиперкератоз и потерю чувствительности стопы при диабете. Дополнительным фактором риска развития гангрены по его мнению является сухость кожи стоп, приводящая к трещинам, которые в дальнейшем инфицируются. В 1941 г. Oakley, Cattetral и Martin опубликовали исчерпывающий отчет по этиологии и лечению поражений нижних конечностей при сахарном диабете, в частности, была подчеркнута роль нейропатии в развитии диабетической гангрены. Современные исследования полностью подтвердили предположения Lawrence и его современников об этиологии и патогенезе развития синдрома диабетической стопы. В отечественной литературе первое упоминание об особенностях хирургического лечения диабетической гангрены встречается в трудах А. В. Вишневского и В. И. Стручкова. В них обсуждаются вопросы не только особенностей оперативного вмешательства, но и необходимость адекватного метаболического контроля как в до-, так и в послеоперационный период. Термин диабетическая стопа впервые ввел в отечественную литературу А. П. Калинин в своей монографии “Хирургические заболевания у больных сахарным диабетом”.

• Патогенез - складывается из полинейропатии, макро- и микроангиопатии, остеоартропатии, нарушение регенерации и пониженной сопротивляемости к инфекции. 1. Полинейропатия Доказано, что уже при манифестации диабета у 6% больных имеются симптомы нейропатии. Через 5 лет нейропатия выявляется почти у 15%, а через 20 лет - у 60% диабетиков. Предполагают 4 основных механизма повреждения нервных клеток, волокон и нервных окончаний: а). Нарушение метаболизма глюкозы в нервной ткани: б). Повреждение микрососудов, питающих нервные стволы: в). Не исключается значение гликозилирования белков мембран нервных клеток. г). Ускоренное старение нервных клеток.

• 2. Микроангиопатия Характеризуется поражением капилляров, которое прогрессивно развивается всех органах и тканях. Морфологически микроангиопатия проявляется утолщением базальной мембраны капилляра за счет повышенного синтеза гликопротеидов в стенке капилляра на фоне гипергликеми. 3. Макроангиопатия а). Атеросклероз при диабете развивается в среднем на 10 лет раньше по сравнению с лицами без диабета, причем мужчины и женщины страдают с одинаковой частотой. Атеросклероз у них встречается в 8 10 раз чаще, чем в аналогичной возрастной группе без диабета. б). Артериолосклероз при диабете встречается постоянно и морфологически не отличается от поражения артериол при гипертонической болезни и чаще выявляется в артериолах почек и поджелудочной железы. в). Типичным для диабета является артериосклероз Менкеберга кальциноз средней оболочки артерий различного диаметра.

• Остеоартропатия При сахарном диабете не выявлено качественного изменения состава костной ткани, но установлено нарушение процессов образования и резорбции костной ткани. Развивается остеопороз, очаги деструкции костной ткани, формируются свищи, флегмоны и абсцессы стопы. Имеются обоснованные гипотезы, что в генезе диабетической остеоартропатии существенную роль играет хроническая грибковая инфекция. 5. Сниженная сопротивляемость к инфекции У больных диабетом чаще, чем в остальных, регистрируются инфекционные заболевания почек и мочевыводящих путей, туберкулез, микозы, различные клинические варианты анаэробной инфекции. Практически только при диабете встречаются эмфизематозные цистит и холецистит, неклостридиальная газовая гангрена нижних конечностей.

Классификация диабетической стопы 1. нейропатическая форма: 1 а - без остеоартропатии; 1 б - диабетическая остеоартропатия: «стопа Шарко» ; 2. нейроишемическая форма; 3. ишемическая гангренозная форма. I Международный симпозиум по диабетической стопе (Нидерланды, 1991 год).
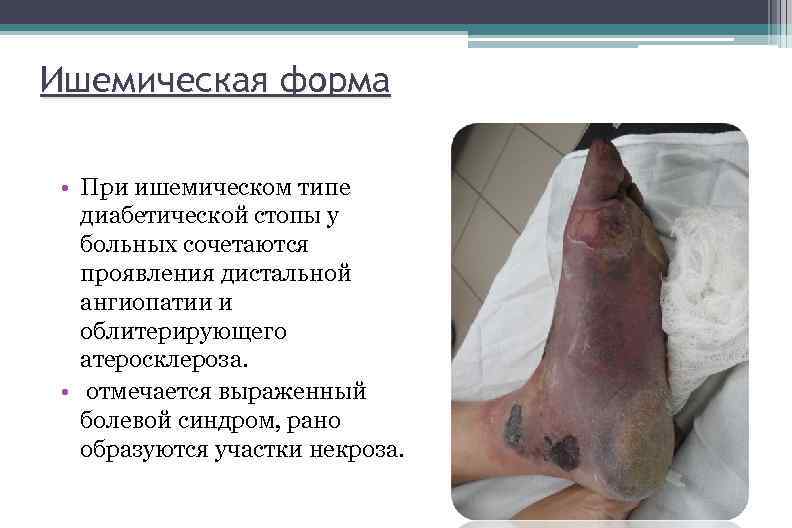
Ишемическая форма • При ишемическом типе диабетической стопы у больных сочетаются проявления дистальной ангиопатии и облитерирующего атеросклероза. • отмечается выраженный болевой синдром, рано образуются участки некроза.

Классификация ишемических поражений (по Фонтейну-Покровскому) Стадия I - боль в конечности возникает после длительной ходьбы (около 1 км). Стадия IIа - дистанция безболевой ходьбы (средним шагом со скоростью около 3 км/ч) более 200 м. Стадия IIб - пациент проходит менее 200 м. Стадия IIIa - появляется «боль покоя» , то есть в горизонтальном положении, что заставляет больного периодически опускать ногу вниз (до 3 -4 раз за ночь). Стадия IIIб (критическая ишемия) - отек голени и стопы. Стадия IVа (критическая ишемия) - некрозы пальцев. Стадия IVб - гангрена стопы или голени (требуется высокая ампутация).
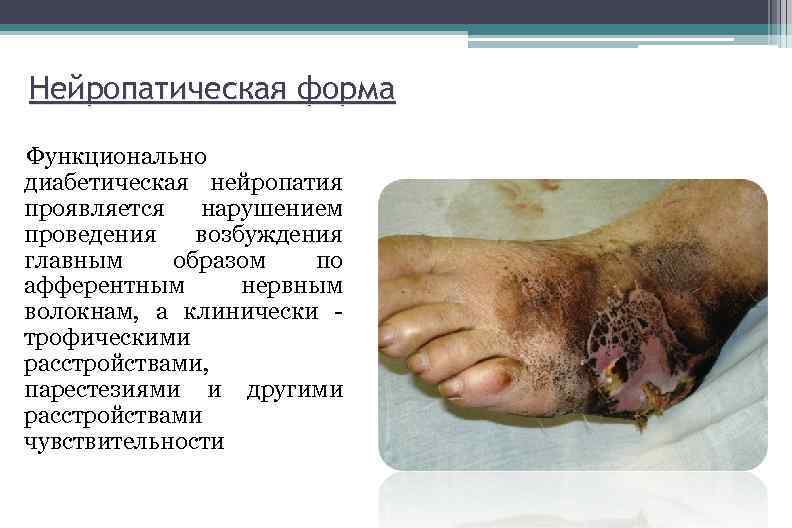
Нейропатическая форма Функционально диабетическая нейропатия проявляется нарушением проведения возбуждения главным образом по афферентным нервным волокнам, а клинически трофическими расстройствами, парестезиями и другими расстройствами чувствительности

Нейропатическая форма СДС Ведущие факторы: - нейропатия - деформации стоп - зоны повышенного плантарного давления

Определение диабетической полинейропатии • Болезнь, характеризующаяся прогрессирующей гибелью нервных волокон, приводящей к потере чувствительности и развитию язв стопы (ВОЗ) • Описательный термин, означающий доказуемую патологию, очевидную клинически или субклинически, которая наблюдается при сахарном диабете (СД) в отсутствии других причин развития нейропатии (Конференция в Сан. Антонио, 1988 г).

Локализация нейропатических язв • Проекции головок метатарзальных костей • Подошвенная поверхность концевых фаланг пальцев • Костные выступы • Сгибы пальцев • Пяточная область
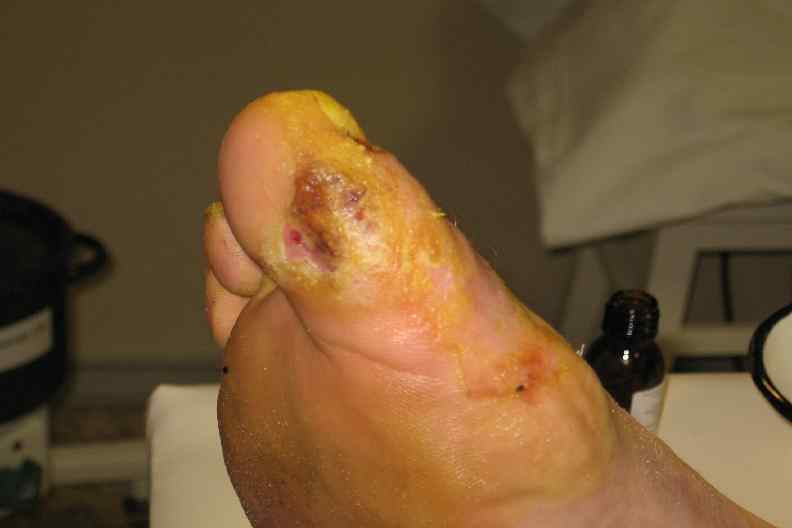
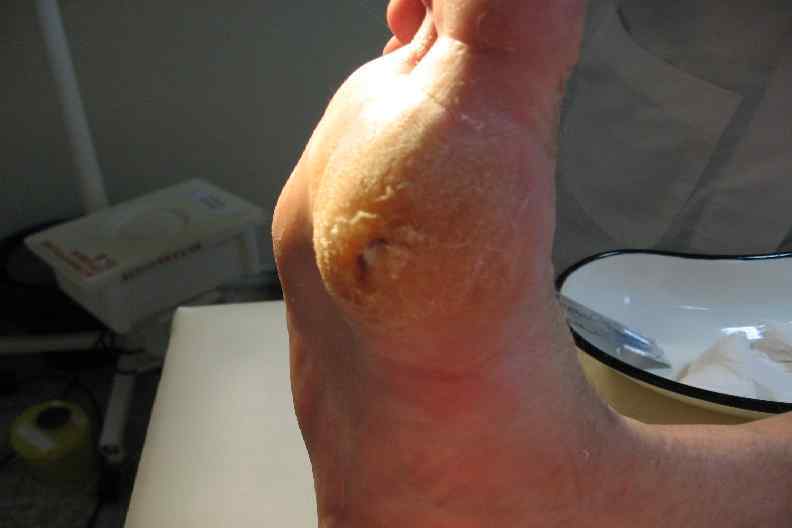
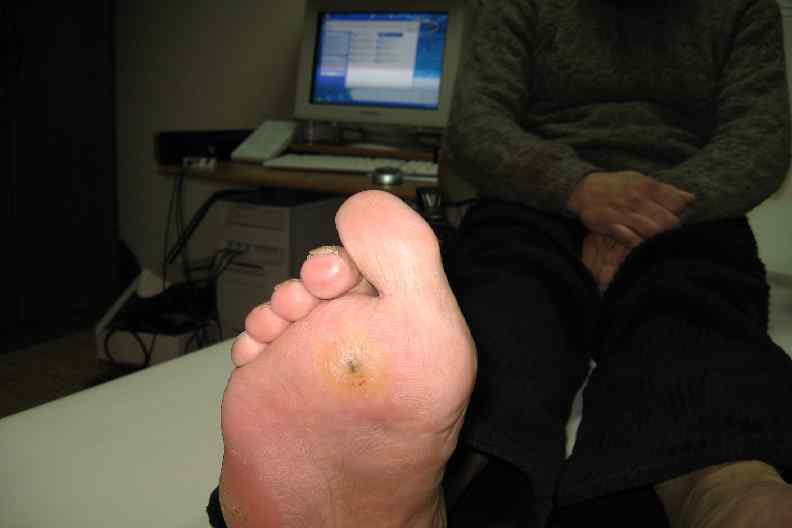
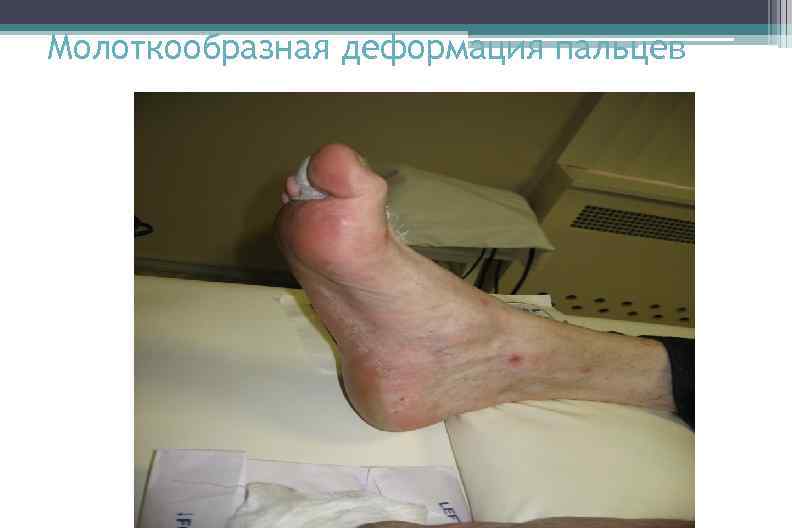
Молоткообразная деформация пальцев
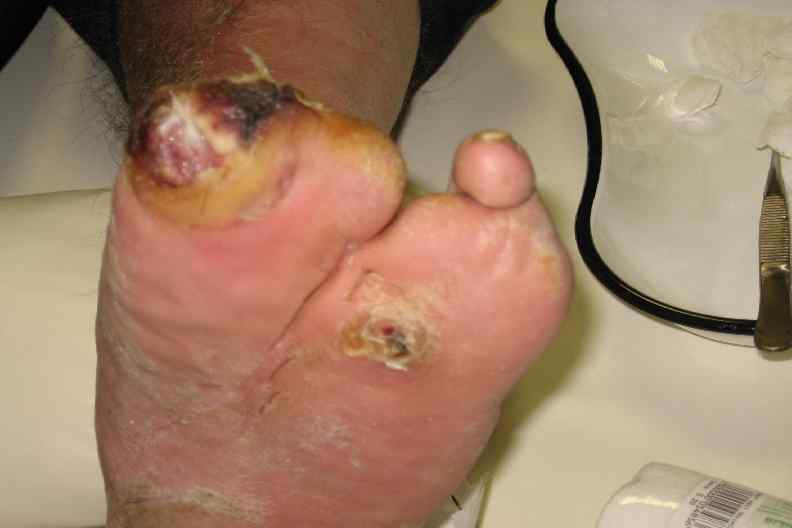

Диабетическая остеоартропатия Относительно безболевая, прогрессирующая, деструктивная артропатия одного или нескольких суставов, сопровождающаяся неврологическим дефицитом.

Классификация диабетической остеоартропатии Стадия 1 - наличие отека стопы, гипертермия и гиперемия. Стадия 2 - формирование деформации стопы; рентгенологически определяются костные изменения в виде остеопороза, костной деструкции, фрагментации костных структур. Стадия 3 - выраженная деформация стопы, спонтанные переломы и вывихи. Стадия 4 - образование язвенных дефектов, при инфицировании возможно быстрое развитие гангрены.

Локализация диабетической остеоартропатии • Плюсне-фаланговые суставы: 7, 5% • Предплюсне-плюсневые суставы: 49, 1% • Суставы предплюсны: 35, 8% • Голеностопный сустав: 5, 7% • Пяточная кость: 1, 8%
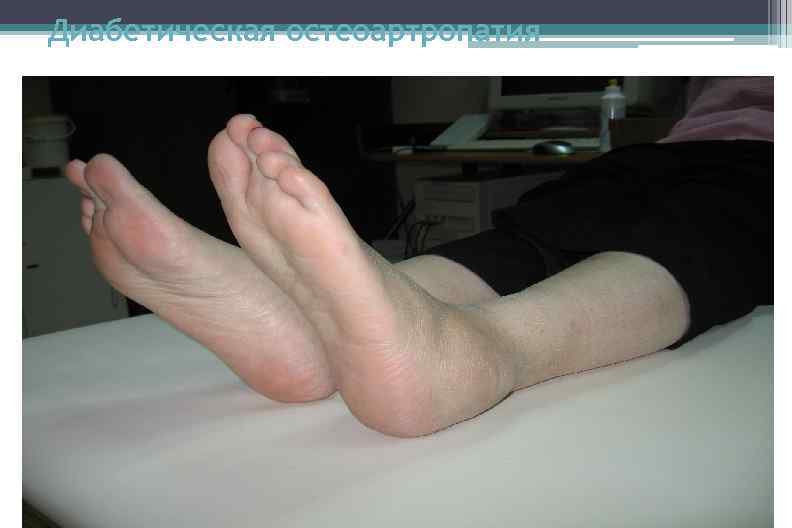
Диабетическая остеоартропатия
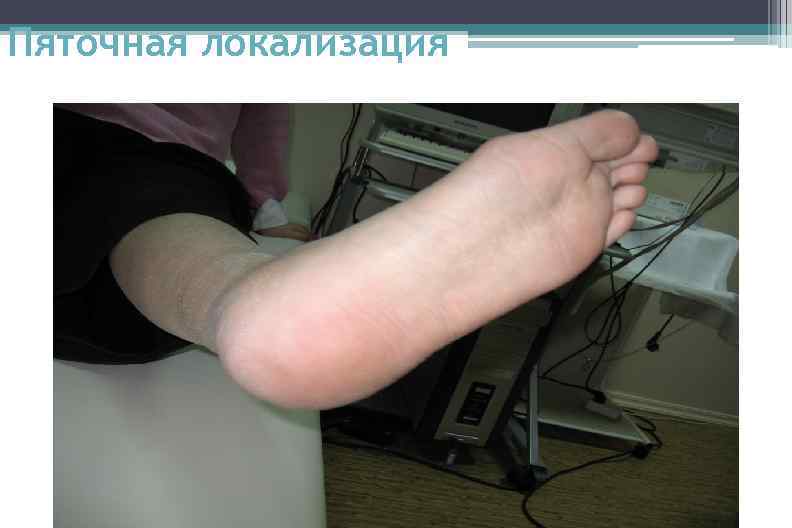
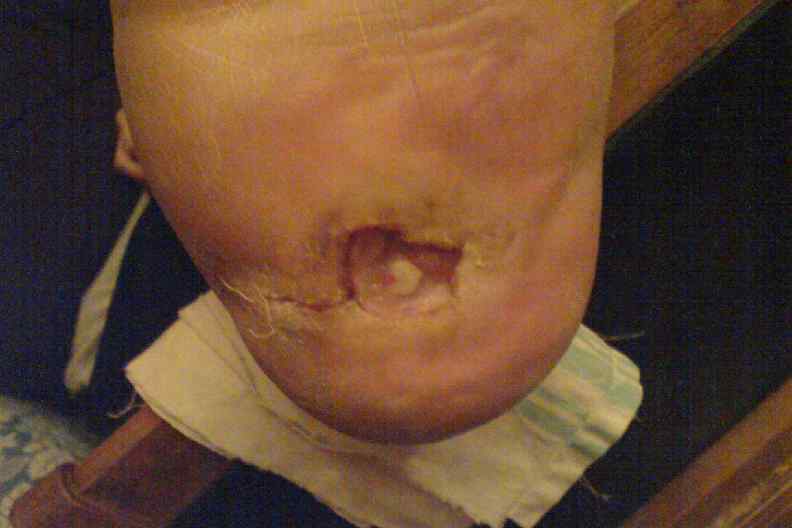
Пяточная локализация
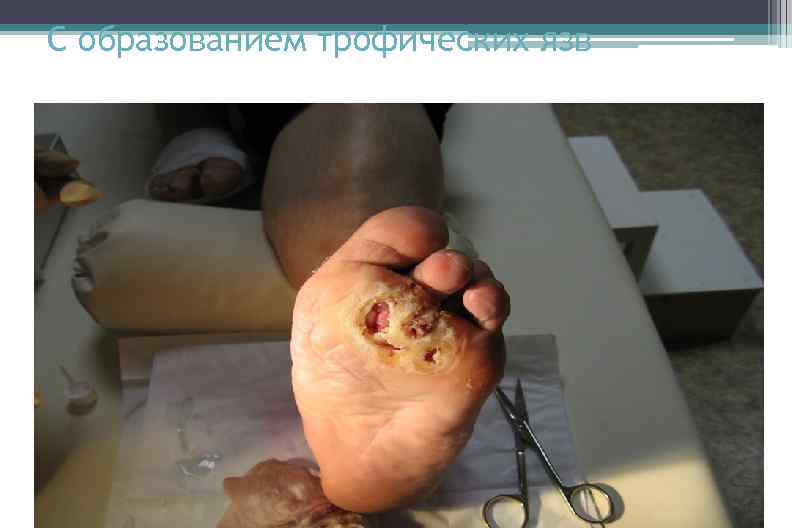
С образованием трофических язв
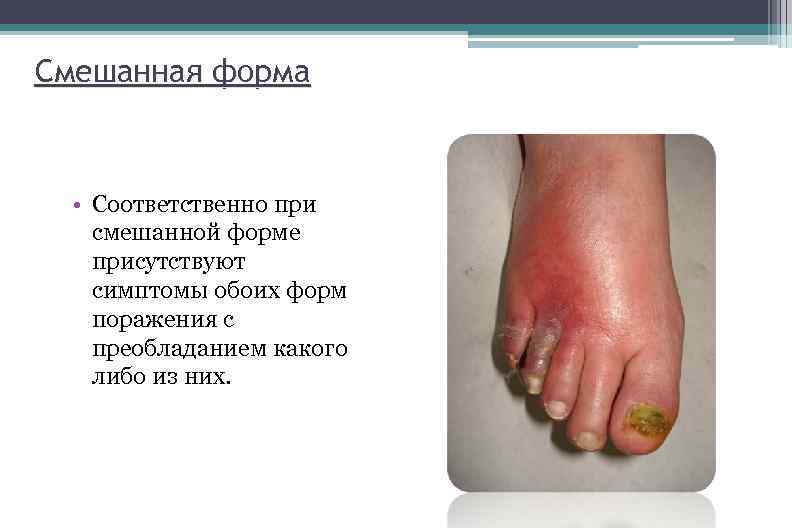
Смешанная форма • Соответственно при смешанной форме присутствуют симптомы обоих форм поражения с преобладанием какого либо из них.

Этапы диагностики Лабораторная диагностика • • • анализ крови; анализ мочи; RW (по показаниям); ВИЧ (по показаниям), исследование крови на гепатиты; гликемический профиль; мочевина крови; креатинин крови; электролиты; холестерин.

Инструментальная диагностика • ЭКГ; • рентгенография органов грудной клетки; • рентгенограмма стопы в 2 проекциях; • компьютерная томография стопы, голени (по показаниям). • УДГ артерий нижних конечностей; • дистальная ангиография по показаниям).
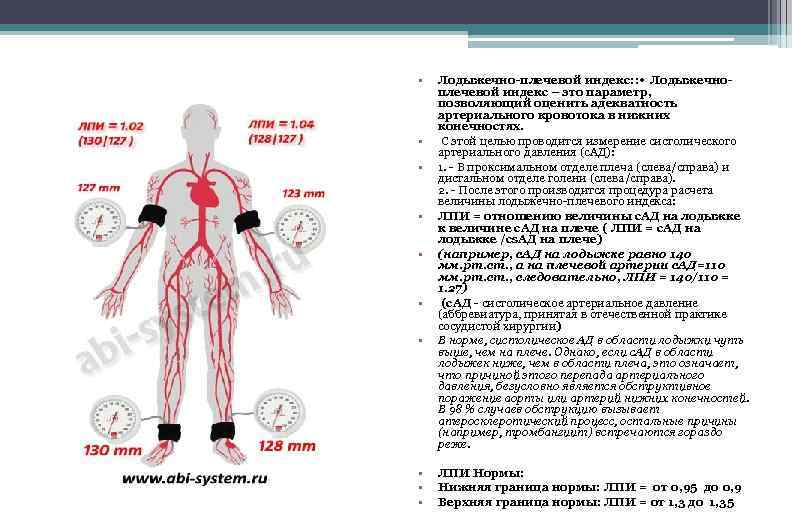
• • • Лодыжечно-плечевой индекс: : • Лодыжечноплечевой индекс – это параметр, позволяющий оценить адекватность артериального кровотока в нижних конечностях. С этой целью проводится измерение систолического артериального давления (с. АД): 1. - В проксимальном отделе плеча (слева/справа) и дистальном отделе голени (слева/справа). 2. - После этого производится процедура расчета величины лодыжечно-плечевого индекса: ЛПИ = отношению величины с. АД на лодыжке к величине с. АД на плече ( ЛПИ = с. АД на лодыжке /сs. АД на плече) (например, с. АД на лодыжке равно 140 мм. рт. ст. , а на плечевой артерии с. АД=110 мм. рт. ст. , следовательно, ЛПИ = 140/110 = 1. 27) (с. AД - систолическое артериальное давление (аббревиатура, принятая в отечественной практике сосудистой хирургии) В норме, систолическое АД в области лодыжки чуть выше, чем на плече. Однако, если с. AД в области лодыжек ниже, чем в области плеча, это означает, что причиной этого перепада артериального давления, безусловно является обструктивное поражение аорты или артерий нижних конечностей. В 98 % случаев обструкцию вызывает атеросклеротический процесс, остальные причины (например, тромбангиит) встречаются гораздо реже. ЛПИ Нормы: Нижняя граница нормы: ЛПИ = oт 0, 95 до 0, 9 Верхняя граница нормы: ЛПИ = от 1, 3 до 1, 35

Принципы лечения • Компенсация сахарного диабета Для коррекции уровня гликемии больные переводятся на дробное введение простого инсулина с 4 -х кратным контролем уровня гликемии в течение дня. • Антибактериальная терапия Всем больным в день поступления назначается антибактериальная терапия (цефалоспорины III поколения, фторхинолоны). Смена антибиотика проводится по результатам посева. В дальнейшем посев отделяемого повторяют. Предпочтение отдаётся внутривенному введению препаратов.

• Антикоагулянты Из антикоагулянтов применяются гепарин, эноксапарин (клексан), далтепарин натрий (фрагмин), надропарин кальций (фраксипарин). • Лечение ишемического синдрома При выраженной ишемии с болевым синдромом назначается алпростадил (вазапростан). Введение алпростадила проводится в течение 4 -5 дней. При хорошем эффекте лечение продолжают, при отсутствии эффекта введение препарата прекращают. • При отсутствии противопоказаний больные проходят курс лечения в барокамере.
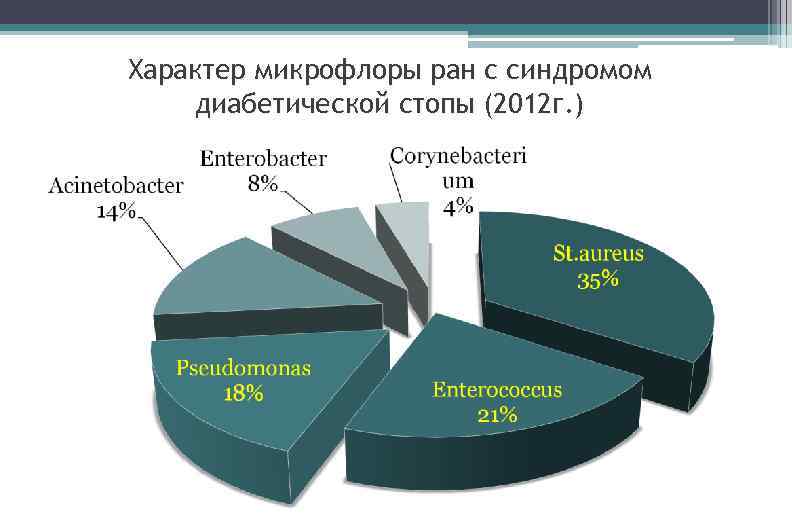
Характер микрофлоры ран с синдромом диабетической стопы (2012 г. )

Проблема резистентных штаммов, высеваемых из ран пациентов Чувствительные штаммы – 55, 4% Резистентные штаммы – 44, 6%
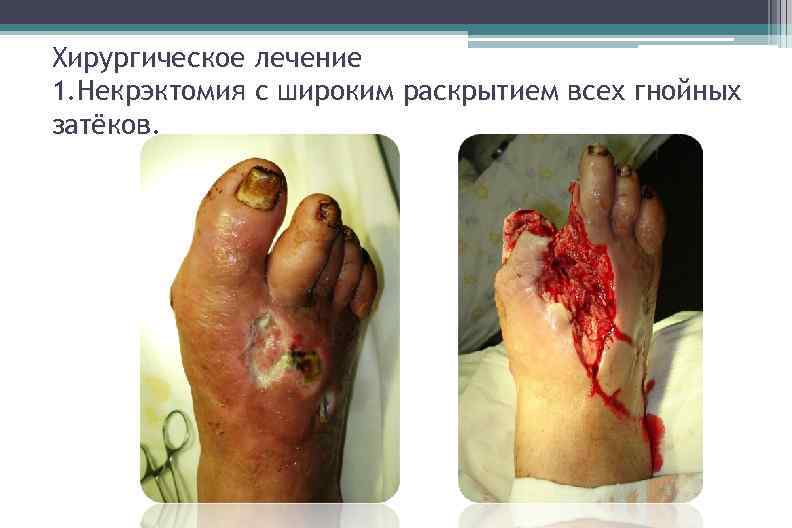
Хирургическое лечение 1. Некрэктомия с широким раскрытием всех гнойных затёков.
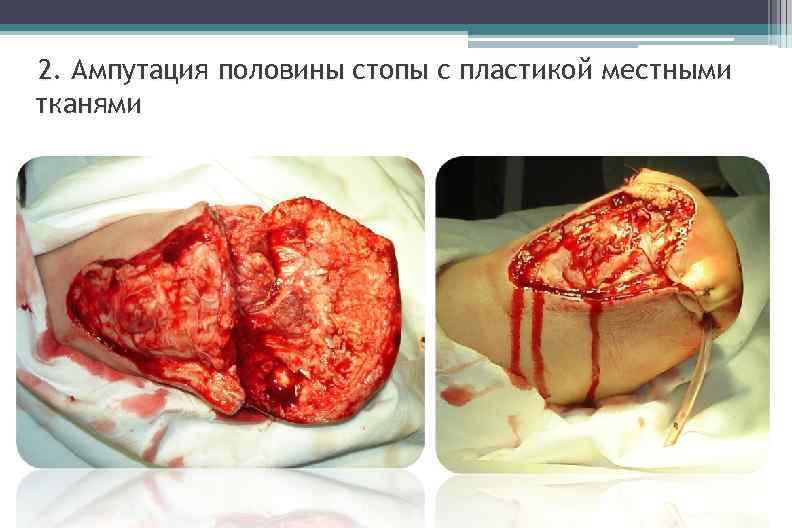
2. Ампутация половины стопы с пластикой местными тканями
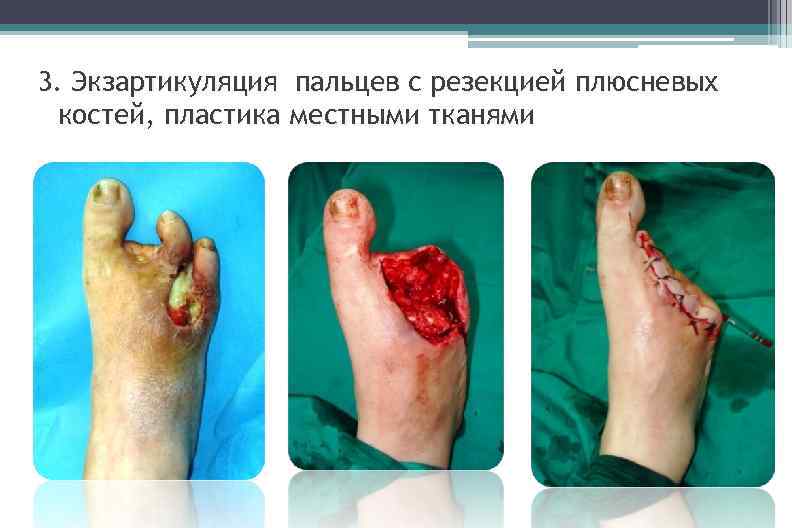
3. Экзартикуляция пальцев с резекцией плюсневых костей, пластика местными тканями
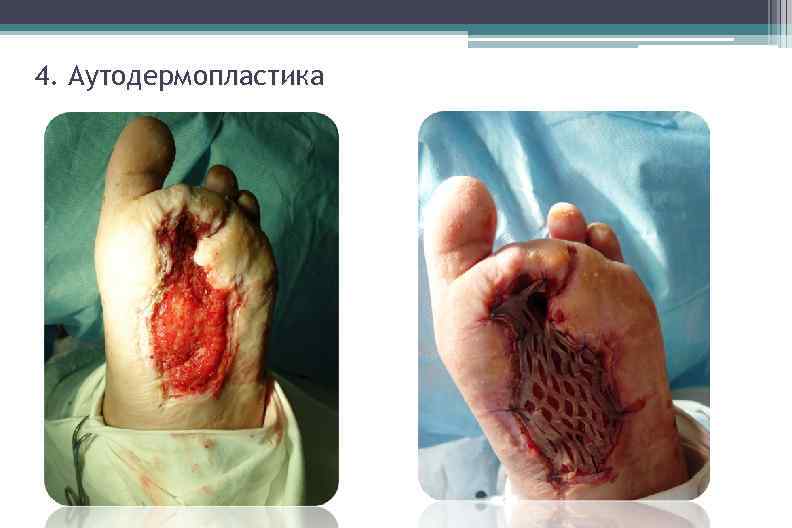
4. Аутодермопластика
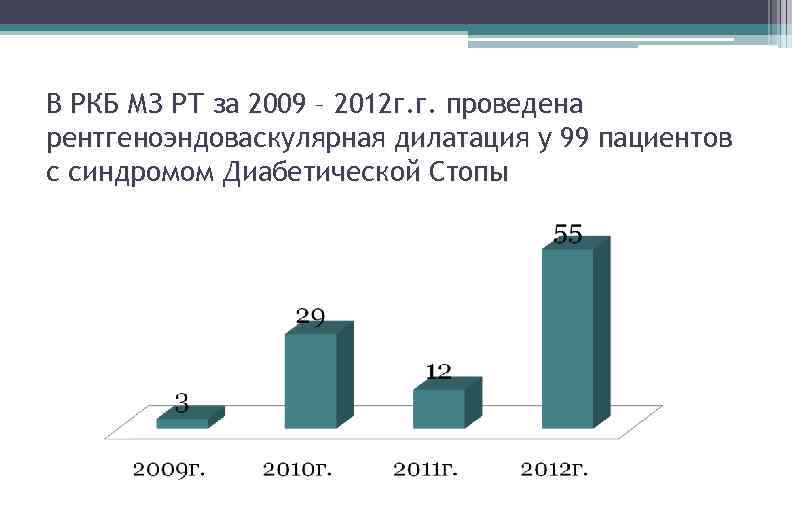
В РКБ МЗ РТ за 2009 – 2012 г. г. проведена рентгеноэндоваскулярная дилатация у 99 пациентов с синдромом Диабетической Стопы
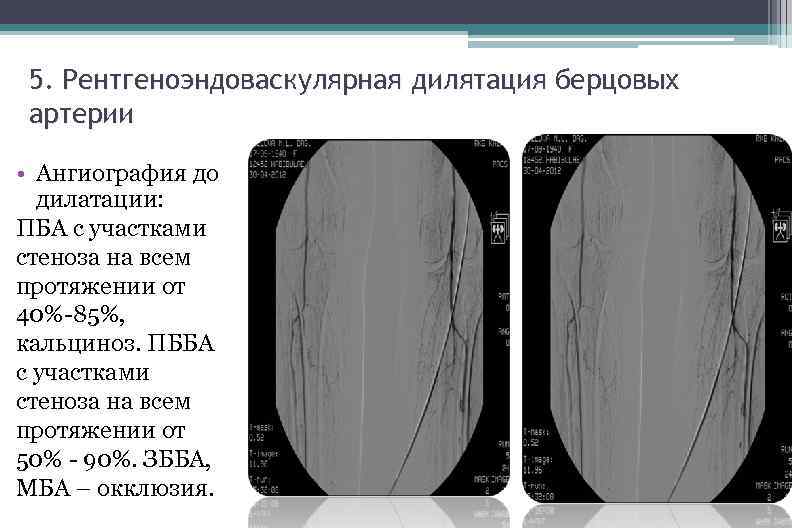
5. Рентгеноэндоваскулярная дилятация берцовых артерии • Ангиография до дилатации: ПБА с участками стеноза на всем протяжении от 40%-85%, кальциноз. ПББА с участками стеноза на всем протяжении от 50% - 90%. ЗББА, МБА – окклюзия.
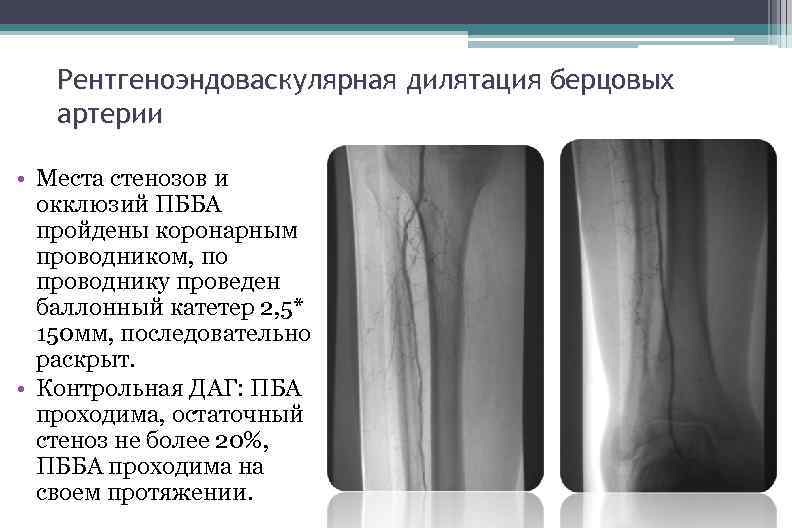
Рентгеноэндоваскулярная дилятация берцовых артерии • Места стенозов и окклюзий ПББА пройдены коронарным проводником, по проводнику проведен баллонный катетер 2, 5* 150 мм, последовательно раскрыт. • Контрольная ДАГ: ПБА проходима, остаточный стеноз не более 20%, ПББА проходима на своем протяжении.

Основные принципы лечения нейропатической формы • Разгрузка стопы • Компенсация углеводного обмена • Лечение инфекции • Местная терапия (перевязочные средства) • Нейротрофический аспект

Принципы лечения нейроостеоартропатических язв • Полная разгрузка стопы (каст, костыли, кресло-каталка) • Компенсация углеводного обмена • Изучается влияние бисфосфанатов • Нуждаются в изготовлении сложной ортопедической обуви
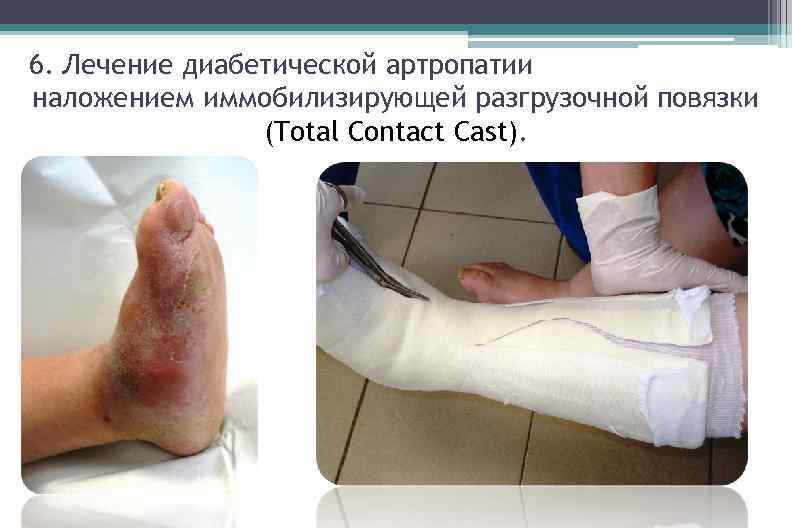
6. Лечение диабетической артропатии наложением иммобилизирующей разгрузочной повязки (Total Contact Cast).
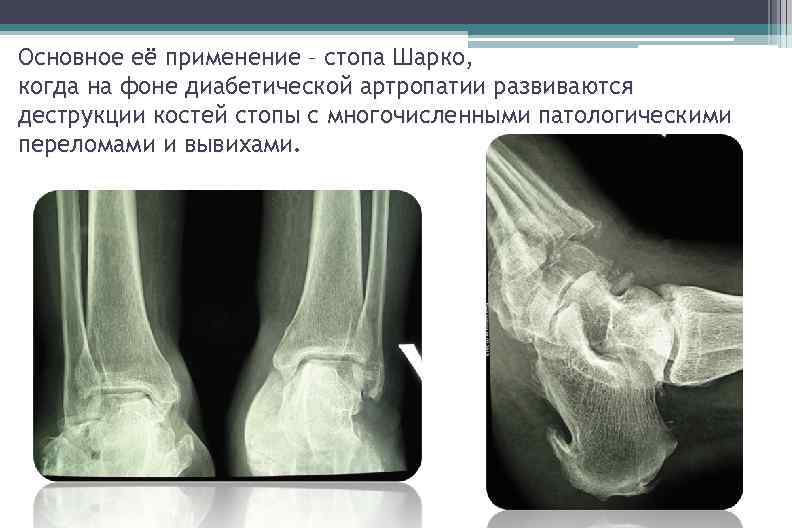
Основное её применение – стопа Шарко, когда на фоне диабетической артропатии развиваются деструкции костей стопы с многочисленными патологическими переломами и вывихами.
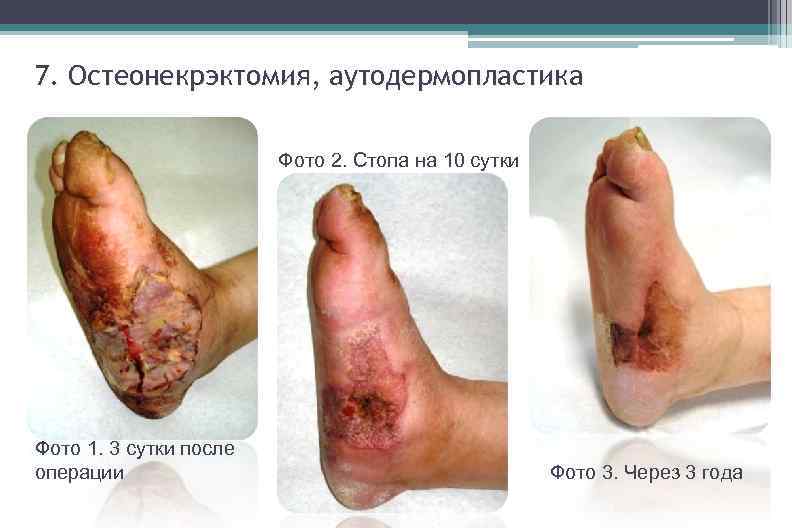
7. Остеонекрэктомия, аутодермопластика Фото 2. Стопа на 10 сутки Фото 1. 3 сутки после операции Фото 3. Через 3 года
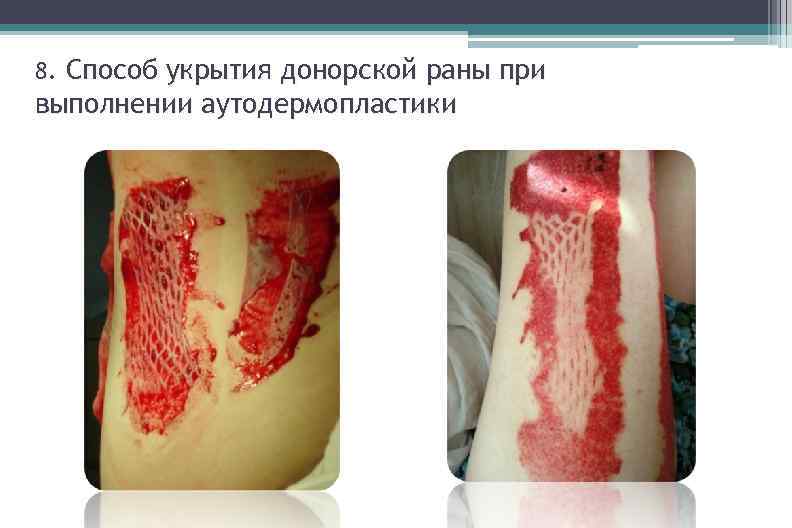
8. Способ укрытия донорской раны при выполнении аутодермопластики
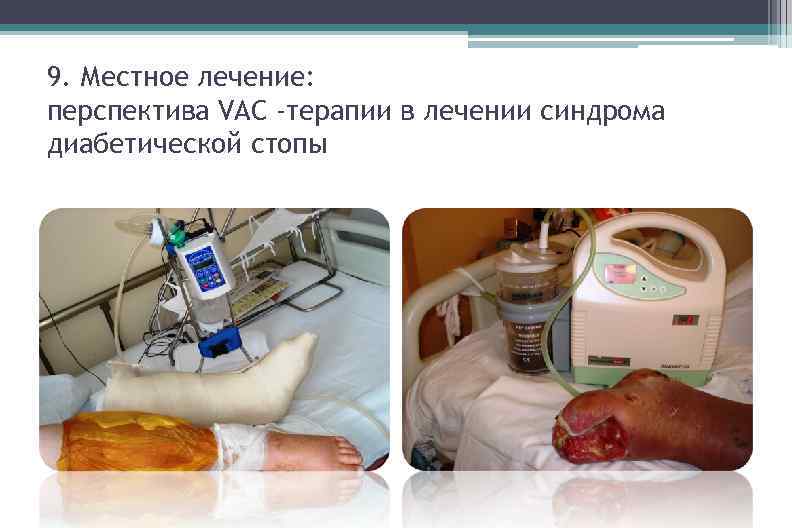
9. Местное лечение: перспектива VAC -терапии в лечении синдрома диабетической стопы

Показания к высокой ампутации • Системная воспалительная реакция, с риском развития СПОН • Необратимые изменения большей части стопы, которые не позволяют провести полноценную хирургическую обработку, с гнойными затеками на голень и подколенную область • Невозможность выполнения реконструктивных сосудистых операций
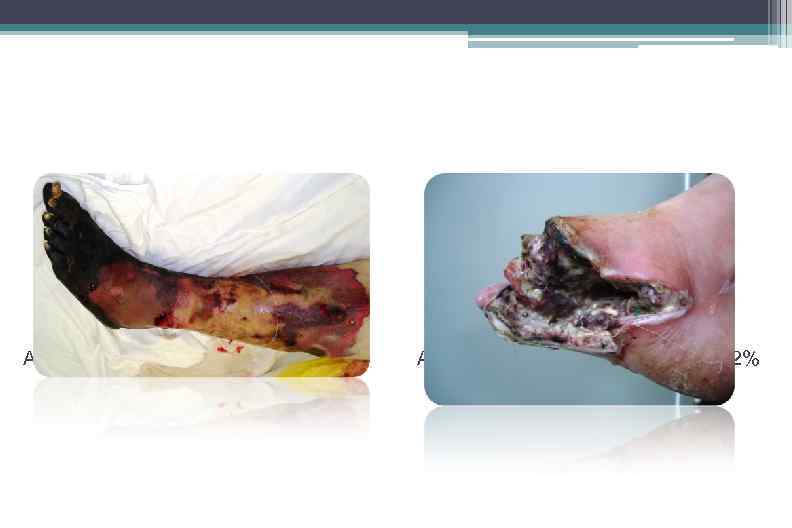
Ампутаций на уровне бедра - 2, 4% Ампутаций на уровне голени - 13, 2%
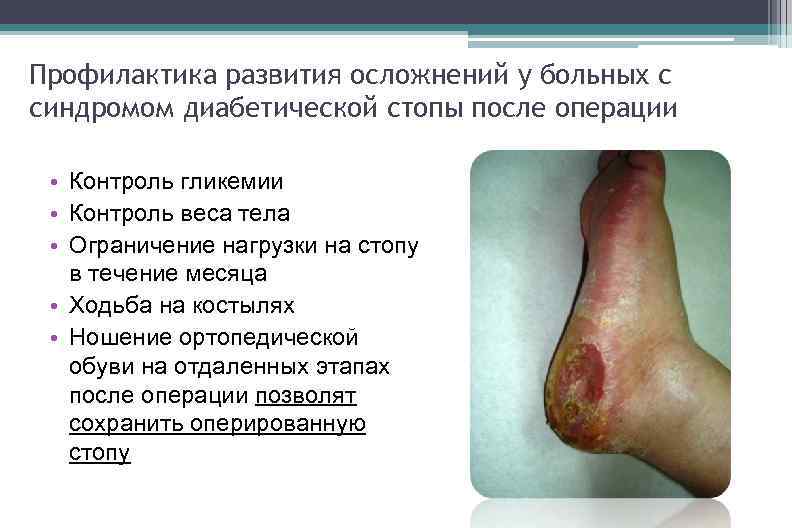
Профилактика развития осложнений у больных с синдромом диабетической стопы после операции • Контроль гликемии • Контроль веса тела • Ограничение нагрузки на стопу в течение месяца • Ходьба на костылях • Ношение ортопедической обуви на отдаленных этапах после операции позволят сохранить оперированную стопу

Выводы • Специализированное лечение больных с синдромом диабетической стопы должно проводиться в многопрофильном лечебном учреждении • Хирургическое лечение на стопе эффективно лишь при адекватной коррекции сосудистых нарушений • Необходимым условием лечения является длительная разгрузка пораженной конечности • При нейропатической форме СДС включающей и стопу Шарко показана иммобилизирующая разгрузочная повязка (Total Contact Cast)

Общество хирургов лечение СДС 2013.ppt