Рак ободочной кишки.ppt
- Количество слайдов: 94
 Колоректальный рак Профессор Н. Н. Крылов
Колоректальный рак Профессор Н. Н. Крылов
 И. Н. Крамской «Н. А. Некрасов в период «Последних песен»
И. Н. Крамской «Н. А. Некрасов в период «Последних песен»
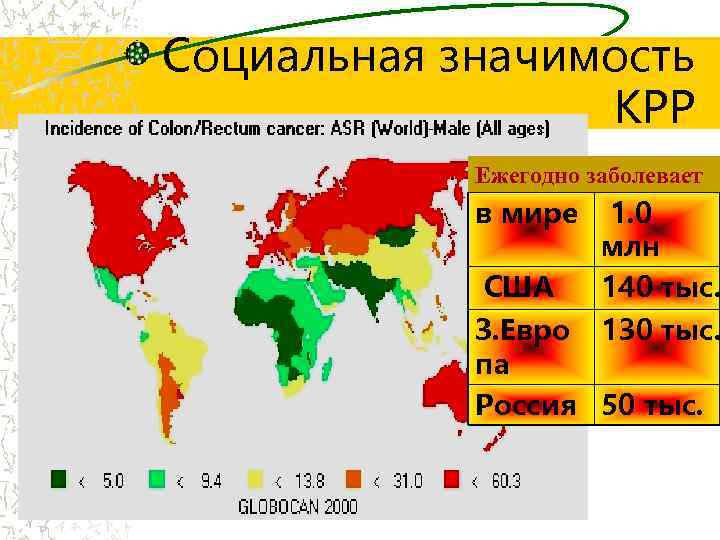 Социальная значимость КРР Ежегодно заболевает в мире США 1. 0 млн 140 тыс. З. Евро 130 тыс. па Россия 50 тыс.
Социальная значимость КРР Ежегодно заболевает в мире США 1. 0 млн 140 тыс. З. Евро 130 тыс. па Россия 50 тыс.
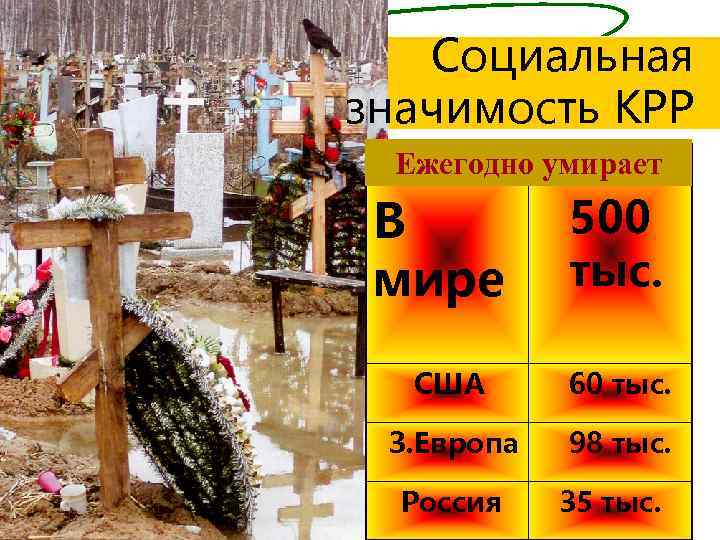 Социальная значимость КРР Ежегодно умирает В мире 500 тыс. США 60 тыс. З. Европа 98 тыс. Россия 35 тыс.
Социальная значимость КРР Ежегодно умирает В мире 500 тыс. США 60 тыс. З. Европа 98 тыс. Россия 35 тыс.
 Динамика показателя заболеваемости КРР Рост на 16. 5 %в России на 100 000 населения
Динамика показателя заболеваемости КРР Рост на 16. 5 %в России на 100 000 населения
 данным Стадии КРР по ГНЦ КП (Москва) Соотношение в численности больных с начальными и поздними стадиями за 25 лет не изменилось
данным Стадии КРР по ГНЦ КП (Москва) Соотношение в численности больных с начальными и поздними стадиями за 25 лет не изменилось
 Рак слепой и ободочной кишки в России Ежегодно выявляют у более чем 45 -50 000 человек При профилактических осмотрах находят лишь 1, 5 % больных Диагноз при обнаружении: 1 -2 ст. -1820%, 3 ст. - 40 -42%, 4 ст. -3840%
Рак слепой и ободочной кишки в России Ежегодно выявляют у более чем 45 -50 000 человек При профилактических осмотрах находят лишь 1, 5 % больных Диагноз при обнаружении: 1 -2 ст. -1820%, 3 ст. - 40 -42%, 4 ст. -3840%
 Факторы риска КРР А. СИЛЬНЫЕ – пожилой возраст, географический фактор, неспецифический язвенный колит, болезнь Крона, полипы Б. УМЕРЕННЫЕ – оперированный КРР в анамнезе, продукты из красного мяса, дивертикулез, лучевая терапия на область малого таза В. МИНИМАЛЬНЫЕ – животные жиры и незащищенные углеводы
Факторы риска КРР А. СИЛЬНЫЕ – пожилой возраст, географический фактор, неспецифический язвенный колит, болезнь Крона, полипы Б. УМЕРЕННЫЕ – оперированный КРР в анамнезе, продукты из красного мяса, дивертикулез, лучевая терапия на область малого таза В. МИНИМАЛЬНЫЕ – животные жиры и незащищенные углеводы
 T! EA Junk food
T! EA Junk food
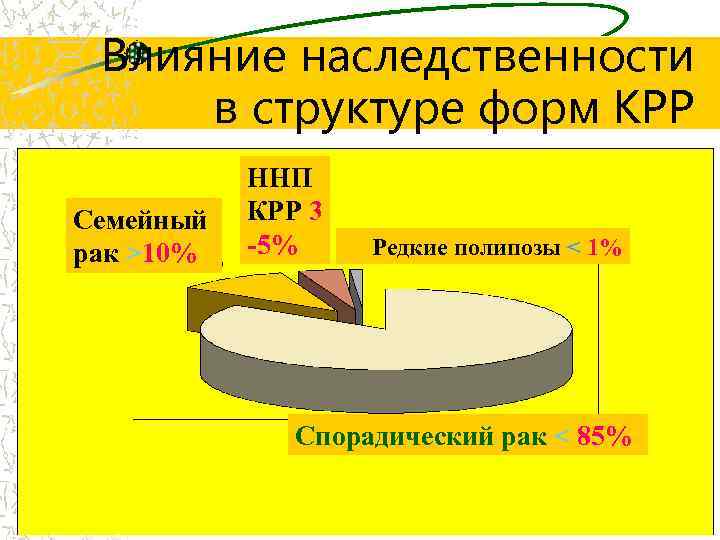 Влияние наследственности в структуре форм КРР Семейный рак >10% ННП КРР 3 -5% Редкие полипозы < 1% Спорадический рак < 85%
Влияние наследственности в структуре форм КРР Семейный рак >10% ННП КРР 3 -5% Редкие полипозы < 1% Спорадический рак < 85%
 «Семейный рак» РИСК РАЗВИТИЯ СПОРАДИЧЕСКОГО КРР В ПОПУЛЯЦИИ – 5 -6% У родственников больных КРР риск возрастает: 1. Первая степень родства • 1 больной родственник – в 2 -3 раза • 2 больных родственника – в 3 -6 раз 2. Вторая степень родства • 1 больной родственник – в 1, 5 раза • 2 больных родственника – в 2 -3 раза
«Семейный рак» РИСК РАЗВИТИЯ СПОРАДИЧЕСКОГО КРР В ПОПУЛЯЦИИ – 5 -6% У родственников больных КРР риск возрастает: 1. Первая степень родства • 1 больной родственник – в 2 -3 раза • 2 больных родственника – в 3 -6 раз 2. Вторая степень родства • 1 больной родственник – в 1, 5 раза • 2 больных родственника – в 2 -3 раза
 1. Влияние наследственности на риск Наследственный неполипозныйразвития КРР (риск 80 -100%) – синдром ЛИНЧА : - 3 родственника пробанда больны КРР - КРР в двух поколениях родственников пробанда возраст больных до 50 лет 2. Семейный аденоматозный полипоз (риск 100%) - семейный анамнез ( 60 -70%) - более 100 полипов в разных отделах толстой кишки - начало заболевания в детском возрасте - КРР к 25 -35 годам
1. Влияние наследственности на риск Наследственный неполипозныйразвития КРР (риск 80 -100%) – синдром ЛИНЧА : - 3 родственника пробанда больны КРР - КРР в двух поколениях родственников пробанда возраст больных до 50 лет 2. Семейный аденоматозный полипоз (риск 100%) - семейный анамнез ( 60 -70%) - более 100 полипов в разных отделах толстой кишки - начало заболевания в детском возрасте - КРР к 25 -35 годам
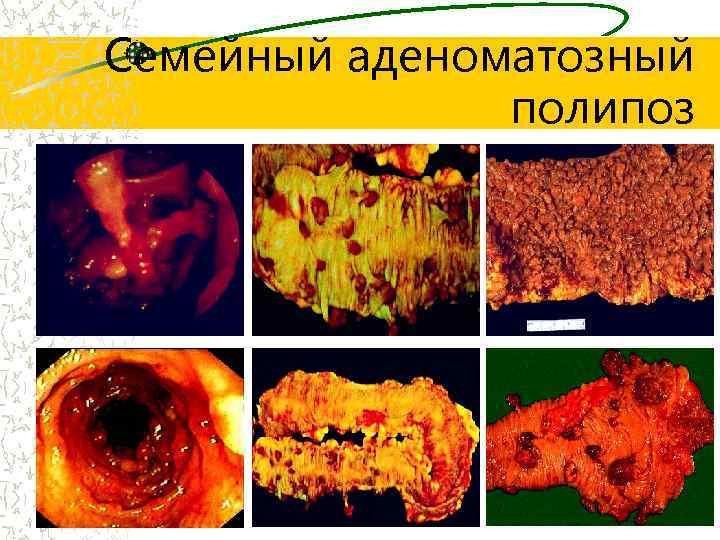 Семейный аденоматозный полипоз
Семейный аденоматозный полипоз
 Семейный аденоматозный полипоз
Семейный аденоматозный полипоз
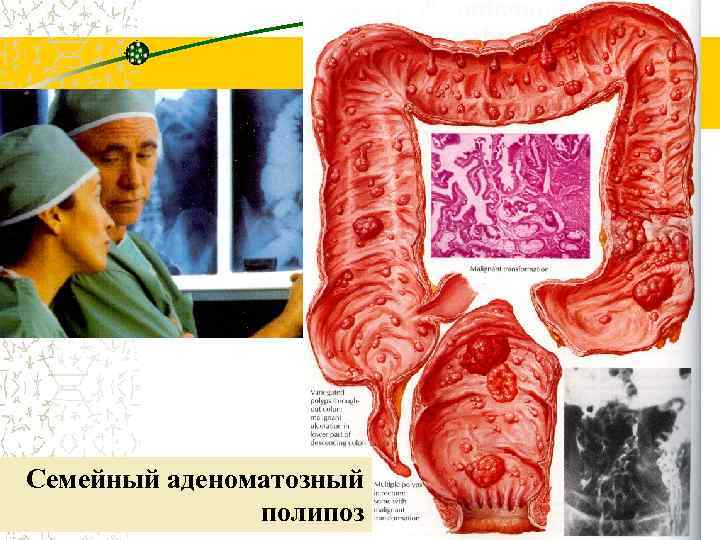
 Рак ободочной кишки на фоне семейного полипоза
Рак ободочной кишки на фоне семейного полипоза
 Патогенез КРР
Патогенез КРР
 Предраковые изменения слизистой толстой кишки Аденоматозны е полипы Плоские аденомы Фокусы микроскопиче ских диспластическ их
Предраковые изменения слизистой толстой кишки Аденоматозны е полипы Плоские аденомы Фокусы микроскопиче ских диспластическ их
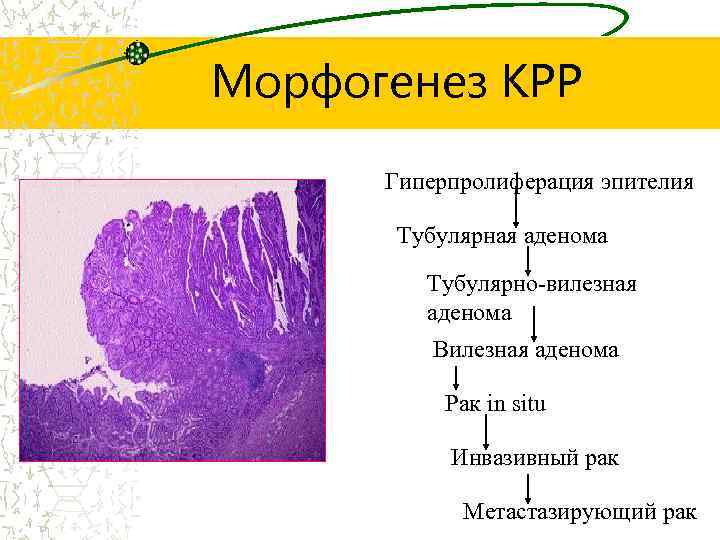 Морфогенез КРР Гиперпролиферация эпителия Тубулярная аденома Тубулярно-вилезная аденома Вилезная аденома Рак in situ Инвазивный рак Метастазирующий рак
Морфогенез КРР Гиперпролиферация эпителия Тубулярная аденома Тубулярно-вилезная аденома Вилезная аденома Рак in situ Инвазивный рак Метастазирующий рак
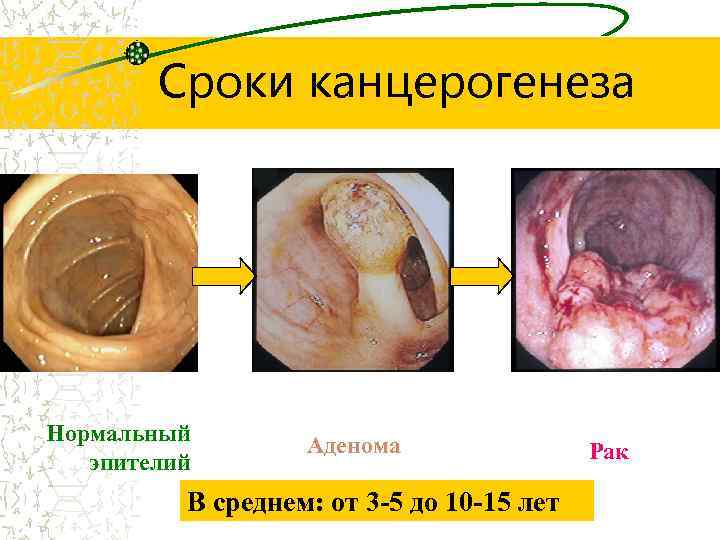 Сроки канцерогенеза Нормальный эпителий Аденома В среднем: от 3 -5 до 10 -15 лет Рак
Сроки канцерогенеза Нормальный эпителий Аденома В среднем: от 3 -5 до 10 -15 лет Рак
 Частота малигнизации полипов в зависимости от размера От 1 до 1 % 10 мм От 11 до 5 -10 % 20 мм Более 20 30 -40% мм от количества от строения Железистая 1 % аденома Железисто- 4 -5 % ворсинчат ый полип Ворсинчат до 40% ая аденома одиночные 2 -4% множественн 20 -30%
Частота малигнизации полипов в зависимости от размера От 1 до 1 % 10 мм От 11 до 5 -10 % 20 мм Более 20 30 -40% мм от количества от строения Железистая 1 % аденома Железисто- 4 -5 % ворсинчат ый полип Ворсинчат до 40% ая аденома одиночные 2 -4% множественн 20 -30%
 Клиническое значение полипов толстой кишки Полип –индикатор неблагополучия слизистой оболочки Полипы встречаются у 30% населения (у лиц старше 60 лет - в 50%) У 3 -5% полипоносителей происходит формирование спорадического рака Средние сроки малигнизации от 35 до 10 -15 лет
Клиническое значение полипов толстой кишки Полип –индикатор неблагополучия слизистой оболочки Полипы встречаются у 30% населения (у лиц старше 60 лет - в 50%) У 3 -5% полипоносителей происходит формирование спорадического рака Средние сроки малигнизации от 35 до 10 -15 лет
 Тактика при полипах толстой кишки Обследовать все отделы желудочно-кишечного тракта При полипах толстой кишки диаметром до 5 мм – наблюдение Все полипы диаметром более 5 мм должны быть удалены (NB!)
Тактика при полипах толстой кишки Обследовать все отделы желудочно-кишечного тракта При полипах толстой кишки диаметром до 5 мм – наблюдение Все полипы диаметром более 5 мм должны быть удалены (NB!)
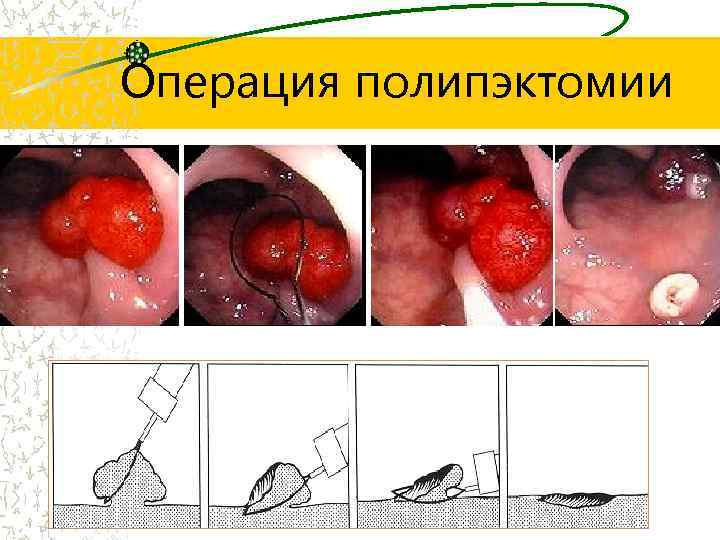 Операция полипэктомии
Операция полипэктомии
 Операция полипэктомии
Операция полипэктомии
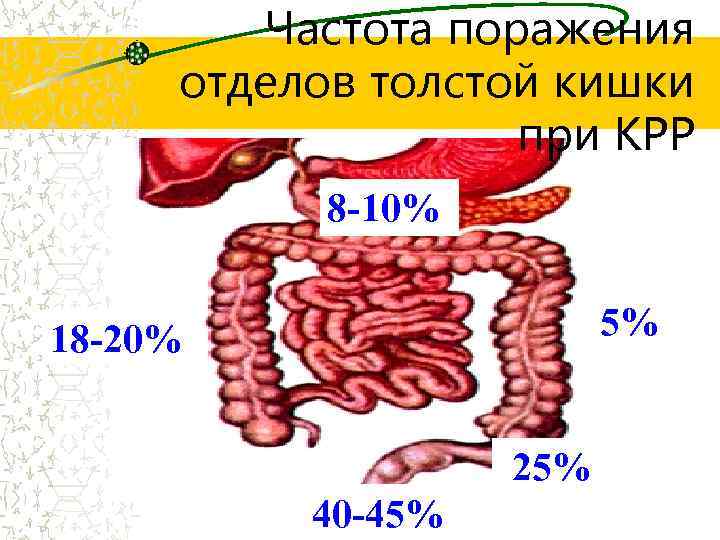 Частота поражения отделов толстой кишки при КРР 8 -10% 5% 18 -20% 25% 40 -45%
Частота поражения отделов толстой кишки при КРР 8 -10% 5% 18 -20% 25% 40 -45%
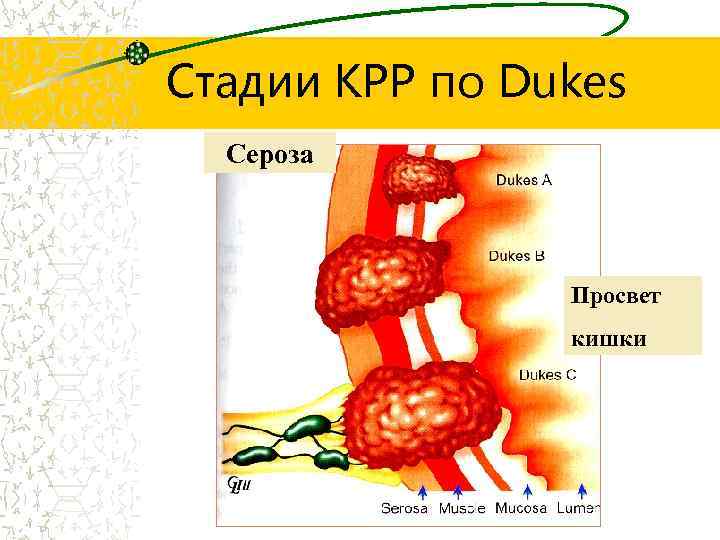 Стадии КРР по Dukes Сероза Просвет кишки
Стадии КРР по Dukes Сероза Просвет кишки
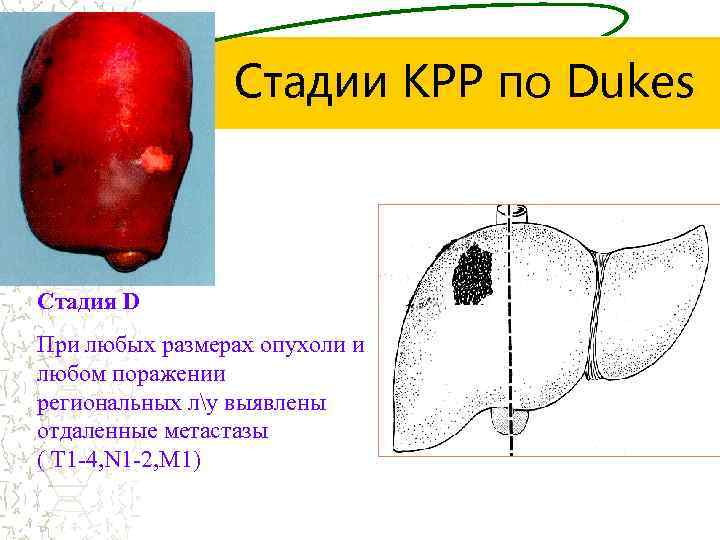 Стадии КРР по Dukes Стадия D При любых размерах опухоли и любом поражении региональных лу выявлены отдаленные метастазы ( Т 1 -4, N 1 -2, М 1)
Стадии КРР по Dukes Стадия D При любых размерах опухоли и любом поражении региональных лу выявлены отдаленные метастазы ( Т 1 -4, N 1 -2, М 1)
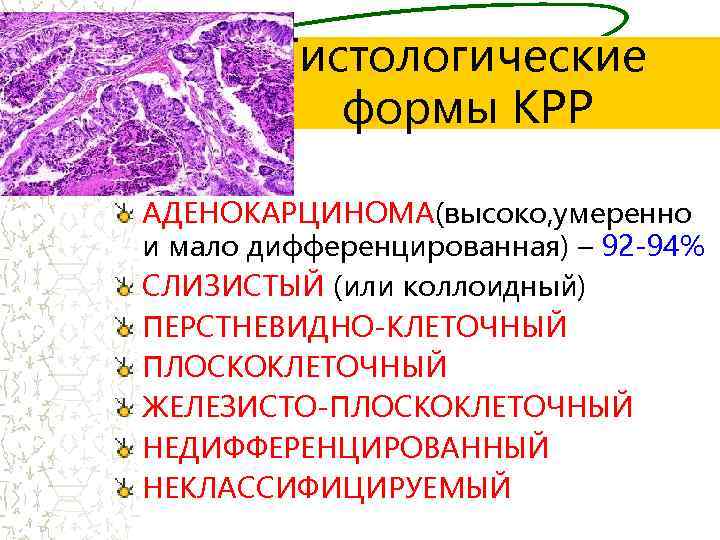 Гистологические формы КРР АДЕНОКАРЦИНОМА(высоко, умеренно и мало дифференцированная) – 92 -94% СЛИЗИСТЫЙ (или коллоидный) ПЕРСТНЕВИДНО-КЛЕТОЧНЫЙ ПЛОСКОКЛЕТОЧНЫЙ ЖЕЛЕЗИСТО-ПЛОСКОКЛЕТОЧНЫЙ НЕДИФФЕРЕНЦИРОВАННЫЙ НЕКЛАССИФИЦИРУЕМЫЙ
Гистологические формы КРР АДЕНОКАРЦИНОМА(высоко, умеренно и мало дифференцированная) – 92 -94% СЛИЗИСТЫЙ (или коллоидный) ПЕРСТНЕВИДНО-КЛЕТОЧНЫЙ ПЛОСКОКЛЕТОЧНЫЙ ЖЕЛЕЗИСТО-ПЛОСКОКЛЕТОЧНЫЙ НЕДИФФЕРЕНЦИРОВАННЫЙ НЕКЛАССИФИЦИРУЕМЫЙ
 Метастазирование КРР Лимфогенное ( лимфоузлы параколические и по ходу магистральных артерий) – 10 -70% Гематогенное ( печень, легкие, кости, головной мозг) – 15 -30% Имплантационное (карциноматоз брюшины, метастаз Шнитцлера, рецидив опухоли в послеоперационных рубцах и в области межкишечных анастомозов) - 3 -10%
Метастазирование КРР Лимфогенное ( лимфоузлы параколические и по ходу магистральных артерий) – 10 -70% Гематогенное ( печень, легкие, кости, головной мозг) – 15 -30% Имплантационное (карциноматоз брюшины, метастаз Шнитцлера, рецидив опухоли в послеоперационных рубцах и в области межкишечных анастомозов) - 3 -10%
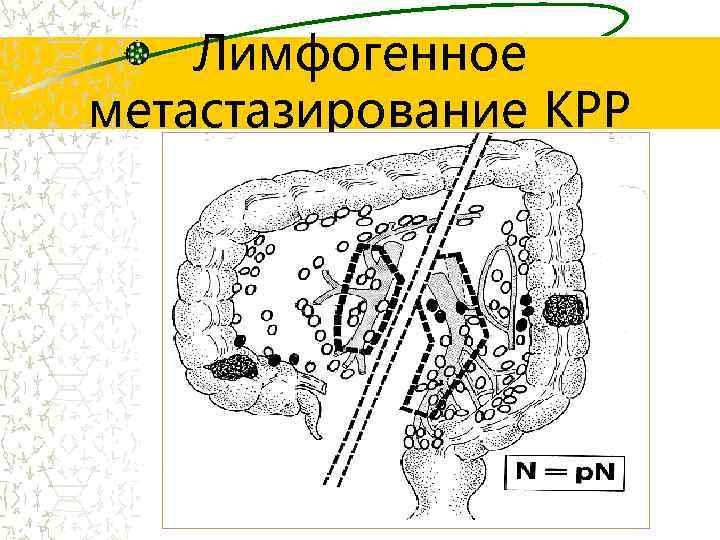 Лимфогенное метастазирование КРР
Лимфогенное метастазирование КРР
 Клиническая диагностика КРР
Клиническая диагностика КРР
 Клинические симптомы КРР 1. БОЛЬ – нарушение проходимости кишки, прорастание опухоли, воспаление опухоли (брюшины, лу) 2. НАРУШЕНИЕ ФУНКЦИИ КИШЕЧНИКА – запоры, поносы, чередование их. 3. ПАТОЛОГИЧЕСКИЕ ПРИМЕСИ В КАЛЕ – кровь, слизь, гной. 4. ТЕНЕЗМЫ 5. ПАЛЬПИРУЕМАЯ ОПУХОЛЬ 6. ИЗМЕНЕНИЕ ОБЩЕГО СОСТОЯНИЯ – похудание, анемия, гипертермия
Клинические симптомы КРР 1. БОЛЬ – нарушение проходимости кишки, прорастание опухоли, воспаление опухоли (брюшины, лу) 2. НАРУШЕНИЕ ФУНКЦИИ КИШЕЧНИКА – запоры, поносы, чередование их. 3. ПАТОЛОГИЧЕСКИЕ ПРИМЕСИ В КАЛЕ – кровь, слизь, гной. 4. ТЕНЕЗМЫ 5. ПАЛЬПИРУЕМАЯ ОПУХОЛЬ 6. ИЗМЕНЕНИЕ ОБЩЕГО СОСТОЯНИЯ – похудание, анемия, гипертермия
 Синдром кишечного дискомфорта • потеря или снижение аппетита • отрыжка, тошнота, рвота • тяжесть и распирание в животе после еды • вздутие живота, урчание в животе • склонность к запорам NB! Специфических симптомов КРР нет. Любое проявление синдрома кишечного дискомфорта может быть признаком КРР.
Синдром кишечного дискомфорта • потеря или снижение аппетита • отрыжка, тошнота, рвота • тяжесть и распирание в животе после еды • вздутие живота, урчание в животе • склонность к запорам NB! Специфических симптомов КРР нет. Любое проявление синдрома кишечного дискомфорта может быть признаком КРР.
 Проксимальный рак Дистальный рак
Проксимальный рак Дистальный рак
 Рак правых отделов толстой кишки • Экзофитная, часто пальпируемая опухоль • Сипмтомы интоксикации • Симптомы «аппендицита» или «холецистита» • Анемия «неясного генеза» • Редко – признаки непроходимости
Рак правых отделов толстой кишки • Экзофитная, часто пальпируемая опухоль • Сипмтомы интоксикации • Симптомы «аппендицита» или «холецистита» • Анемия «неясного генеза» • Редко – признаки непроходимости
 Рак левых отделов толстой кишки • Эндофитные, редко пальпируемые опухоли • Часто симптомы непроходимости ( прогрессирующие запоры, изменение ритма дефекации, ощущение неполной дефекации) • Темная кровь в стуле • «Лентовидный» стул
Рак левых отделов толстой кишки • Эндофитные, редко пальпируемые опухоли • Часто симптомы непроходимости ( прогрессирующие запоры, изменение ритма дефекации, ощущение неполной дефекации) • Темная кровь в стуле • «Лентовидный» стул
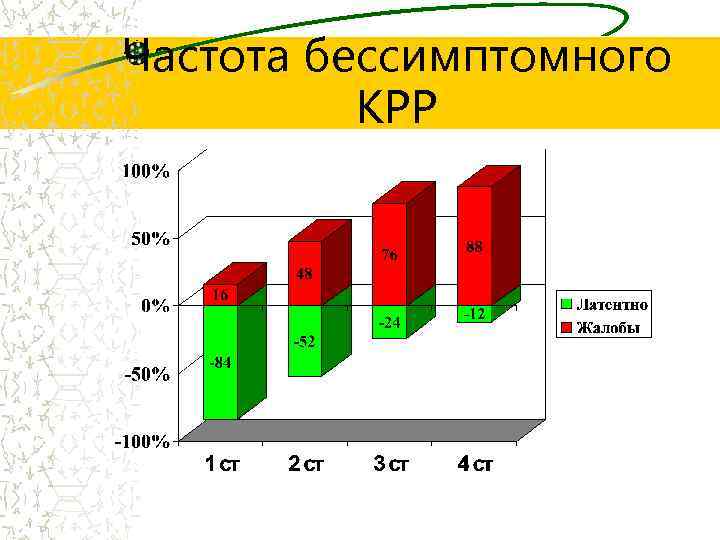 Частота бессимптомного КРР
Частота бессимптомного КРР
 Скрининг КРР Скрининг – обследование больших групп населения с целью ранней диагностики малых форм рака и предраковых заболеваний - тест на скрытую кровь в кале - колоноскопия (сигмоскопия) 1. В популяции – с 50 лет 1 раз в 3 -5 лет 2. КРР у родственника – с 40 лет 1 раз в 3 -4 года 3. Наследственный неполипозный рак – с 25 лет каждые 1 -2 года 4. Семейный аденоматоз – с 10 -12 лет каждые 1 -2 года
Скрининг КРР Скрининг – обследование больших групп населения с целью ранней диагностики малых форм рака и предраковых заболеваний - тест на скрытую кровь в кале - колоноскопия (сигмоскопия) 1. В популяции – с 50 лет 1 раз в 3 -5 лет 2. КРР у родственника – с 40 лет 1 раз в 3 -4 года 3. Наследственный неполипозный рак – с 25 лет каждые 1 -2 года 4. Семейный аденоматоз – с 10 -12 лет каждые 1 -2 года
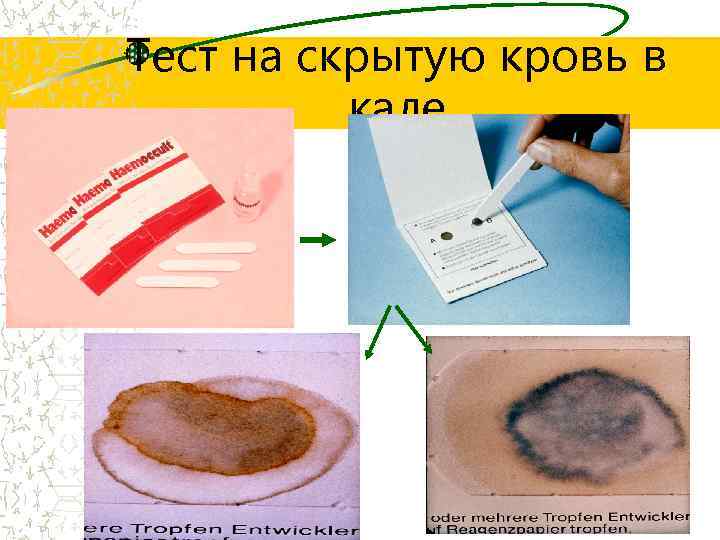 Тест на скрытую кровь в кале
Тест на скрытую кровь в кале


 Диагностика рака толстой кишки(первичная) 1. Клиническое обследование 2. Ректальное исследование 3. Ректороманоскопия 4. Колоноскопия 5. Ирригография (дивертикулез, невозможность полной КС) 6. Биопсия
Диагностика рака толстой кишки(первичная) 1. Клиническое обследование 2. Ректальное исследование 3. Ректороманоскопия 4. Колоноскопия 5. Ирригография (дивертикулез, невозможность полной КС) 6. Биопсия
 Диагностика рака толстой кишки(вторичная) 6. УЗИ (обзорное, эндоректальное, эндоскопическое, интраоперационное, послеоперационное) 7. МРТ, КТ толстой кишки, легких, головного мозга (по специальным показаниям) 8. Сцинтиграфия костей 9. Иммунологическая (СЕА, СА-19 -9) 10. Молекулярная диагностика
Диагностика рака толстой кишки(вторичная) 6. УЗИ (обзорное, эндоректальное, эндоскопическое, интраоперационное, послеоперационное) 7. МРТ, КТ толстой кишки, легких, головного мозга (по специальным показаниям) 8. Сцинтиграфия костей 9. Иммунологическая (СЕА, СА-19 -9) 10. Молекулярная диагностика
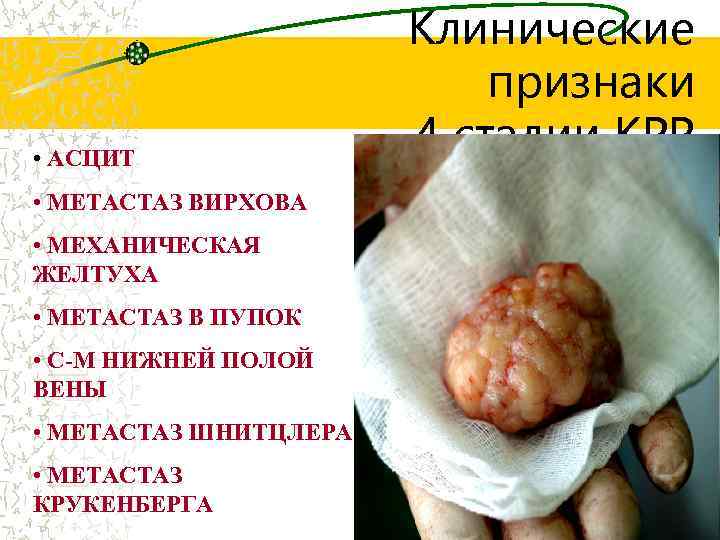 • АСЦИТ • МЕТАСТАЗ ВИРХОВА • МЕХАНИЧЕСКАЯ ЖЕЛТУХА • МЕТАСТАЗ В ПУПОК • С-М НИЖНЕЙ ПОЛОЙ ВЕНЫ • МЕТАСТАЗ ШНИТЦЛЕРА • МЕТАСТАЗ КРУКЕНБЕРГА Клинические признаки 4 стадии КРР
• АСЦИТ • МЕТАСТАЗ ВИРХОВА • МЕХАНИЧЕСКАЯ ЖЕЛТУХА • МЕТАСТАЗ В ПУПОК • С-М НИЖНЕЙ ПОЛОЙ ВЕНЫ • МЕТАСТАЗ ШНИТЦЛЕРА • МЕТАСТАЗ КРУКЕНБЕРГА Клинические признаки 4 стадии КРР
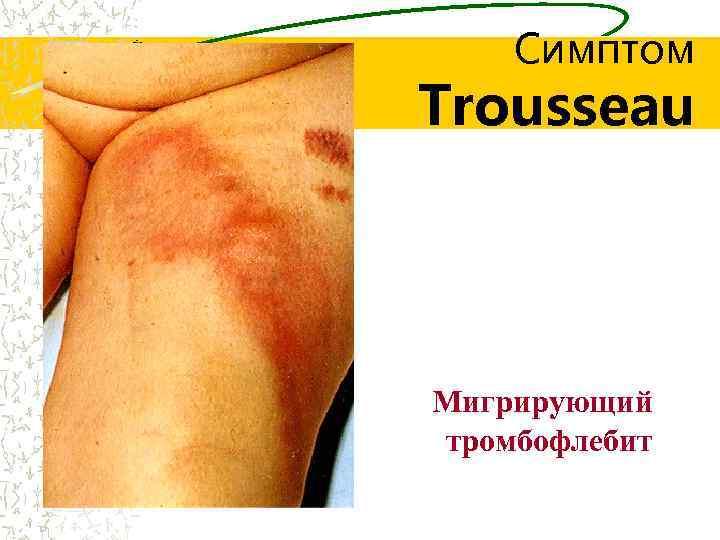 Симптом Trousseau Мигрирующий тромбофлебит
Симптом Trousseau Мигрирующий тромбофлебит
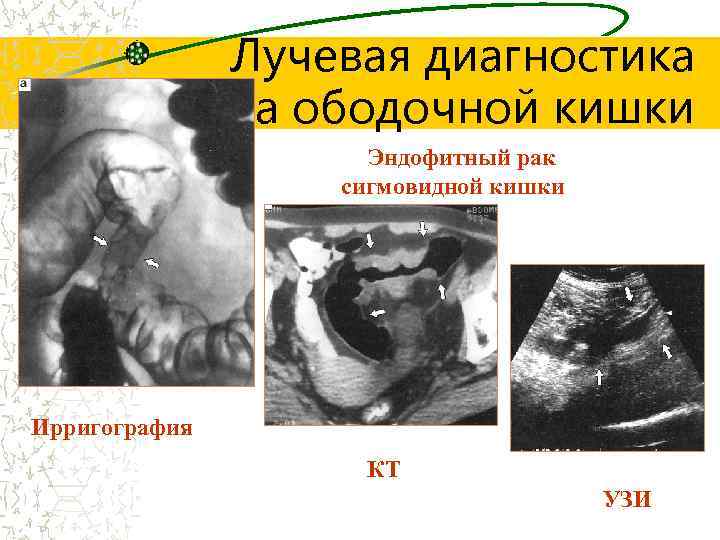 Лучевая диагностика рака ободочной кишки Эндофитный рак сигмовидной кишки Ирригография КТ УЗИ
Лучевая диагностика рака ободочной кишки Эндофитный рак сигмовидной кишки Ирригография КТ УЗИ
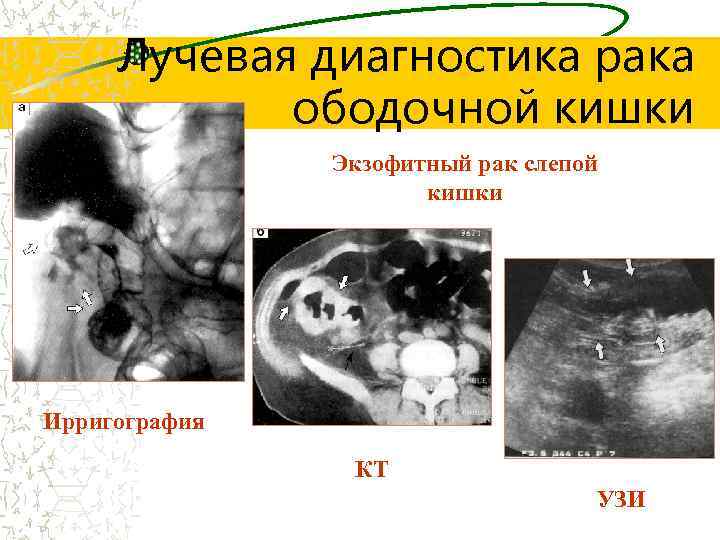 Лучевая диагностика рака ободочной кишки Экзофитный рак слепой кишки Ирригография КТ УЗИ
Лучевая диагностика рака ободочной кишки Экзофитный рак слепой кишки Ирригография КТ УЗИ
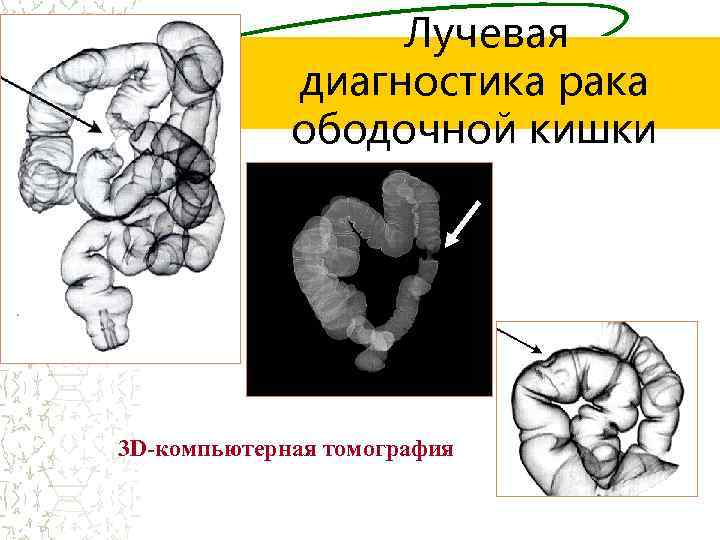 Лучевая диагностика рака ободочной кишки 3 D-компьютерная томография
Лучевая диагностика рака ободочной кишки 3 D-компьютерная томография
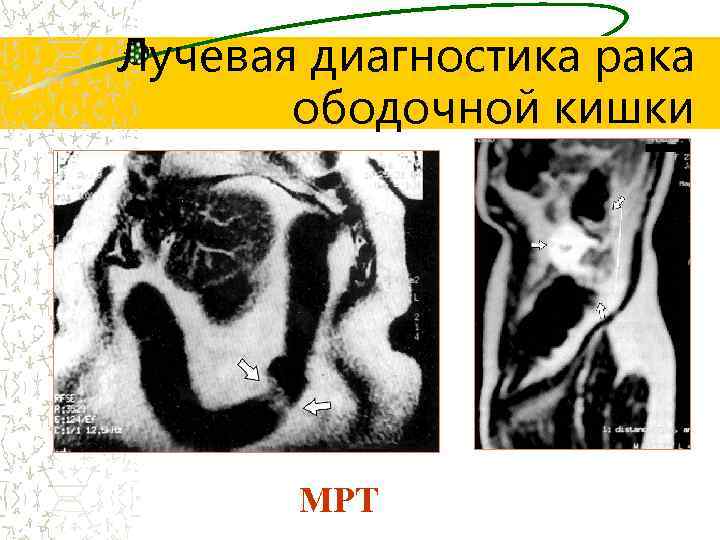 Лучевая диагностика рака ободочной кишки МРТ
Лучевая диагностика рака ободочной кишки МРТ
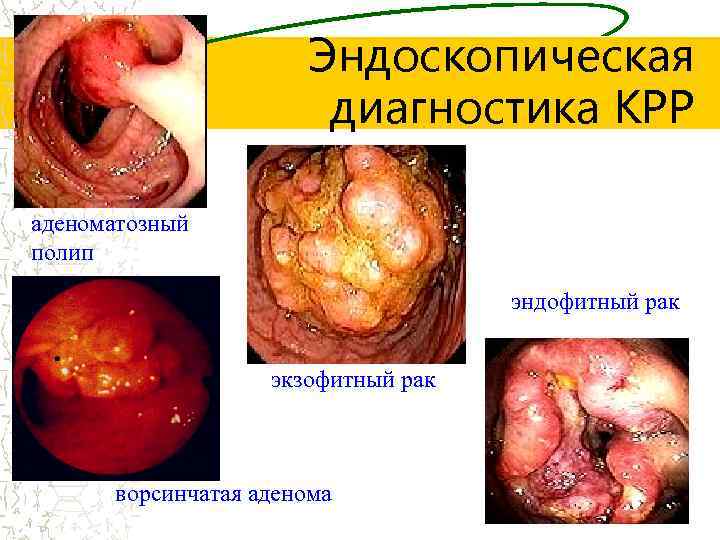 Эндоскопическая диагностика КРР аденоматозный полип эндофитный рак экзофитный рак ворсинчатая аденома
Эндоскопическая диагностика КРР аденоматозный полип эндофитный рак экзофитный рак ворсинчатая аденома
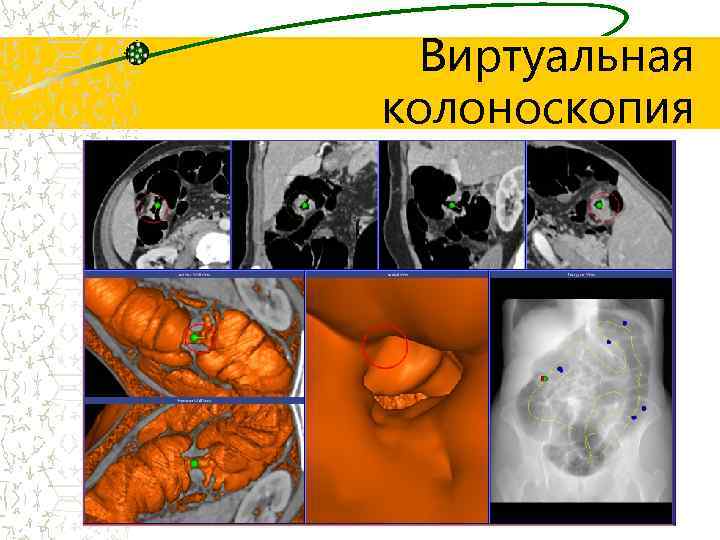 Виртуальная колоноскопия
Виртуальная колоноскопия
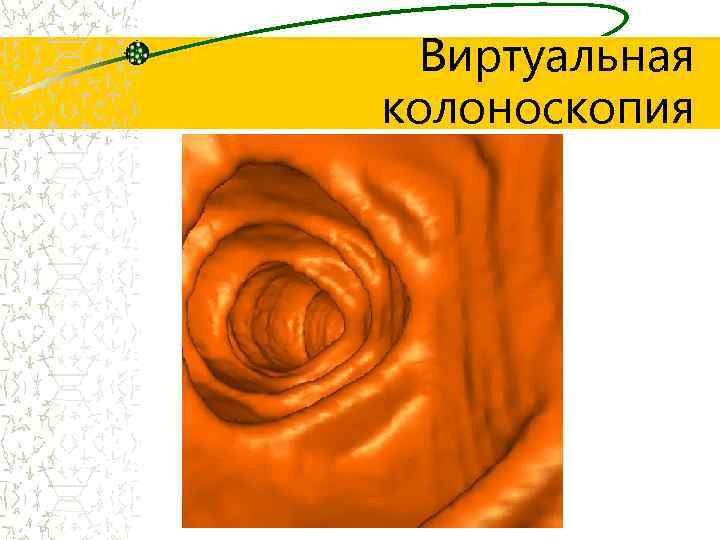 Виртуальная колоноскопия
Виртуальная колоноскопия
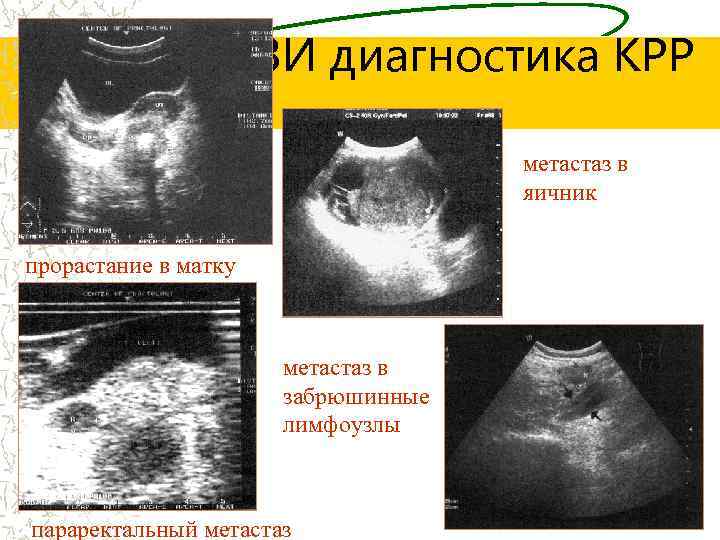 УЗИ диагностика КРР метастаз в яичник прорастание в матку метастаз в забрюшинные лимфоузлы параректальный метастаз
УЗИ диагностика КРР метастаз в яичник прорастание в матку метастаз в забрюшинные лимфоузлы параректальный метастаз
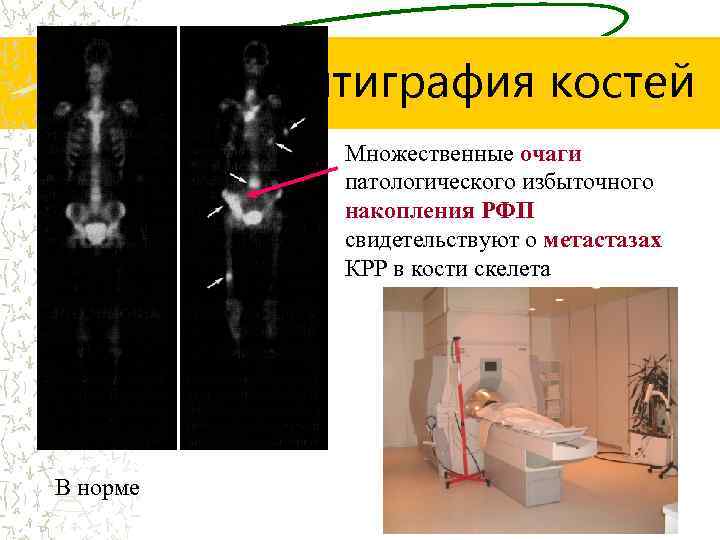 Сцинтиграфия костей Множественные очаги патологического избыточного накопления РФП свидетельствуют о метастазах КРР в кости скелета В норме
Сцинтиграфия костей Множественные очаги патологического избыточного накопления РФП свидетельствуют о метастазах КРР в кости скелета В норме
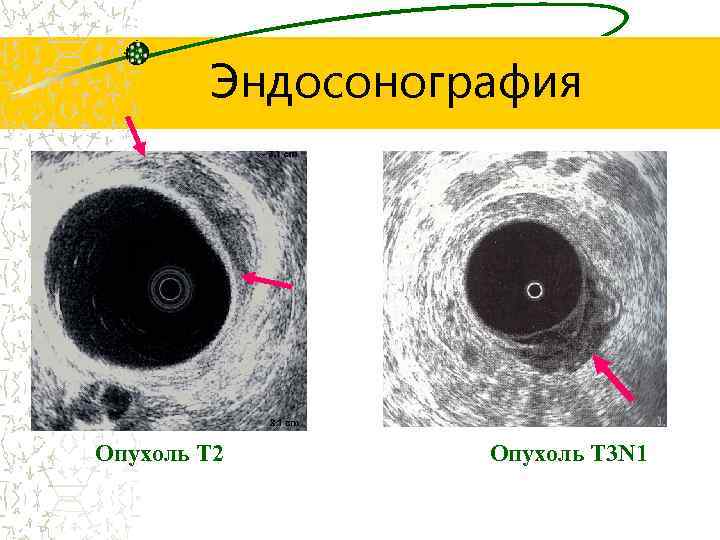 Эндосонография Опухоль Т 2 Опухоль Т 3 N 1
Эндосонография Опухоль Т 2 Опухоль Т 3 N 1
 Интраоперационное УЗИ
Интраоперационное УЗИ
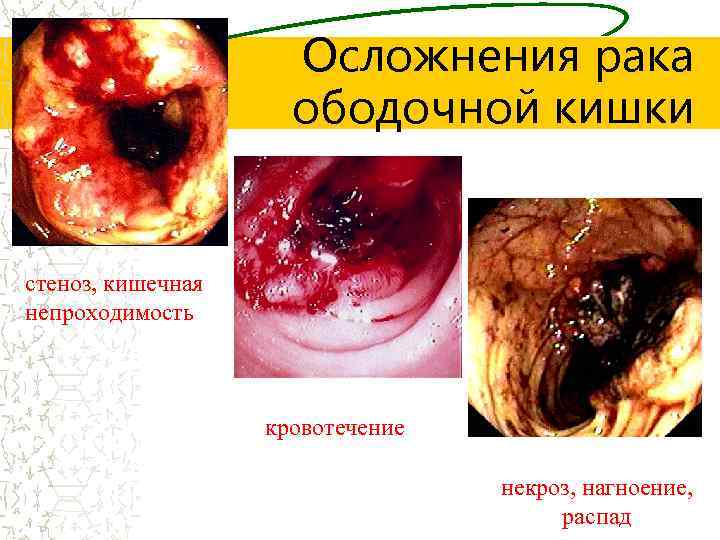 Осложнения рака ободочной кишки стеноз, кишечная непроходимость кровотечение некроз, нагноение, распад
Осложнения рака ободочной кишки стеноз, кишечная непроходимость кровотечение некроз, нагноение, распад
 Частота осложнений рака ободочной кишки Стеноз, хроническая или острая кишечная непроходимость – 30 -35% (12 -15%) Некроз опухоли, нагноение, распад – 15 -20% Кровотечение из опухоли (оккультное или профузное) – 45 -50% (2 -3%) Перфорация, перитонит – 3 -5% Пенетрация, прорастание в соседние органы и ткани – 10 -15%
Частота осложнений рака ободочной кишки Стеноз, хроническая или острая кишечная непроходимость – 30 -35% (12 -15%) Некроз опухоли, нагноение, распад – 15 -20% Кровотечение из опухоли (оккультное или профузное) – 45 -50% (2 -3%) Перфорация, перитонит – 3 -5% Пенетрация, прорастание в соседние органы и ткани – 10 -15%
 Тактика при стриктуирующих опухолях (частичной кишечной непроходимости) 1. Бесшлаковая диета 2. Прием : - 15% р-ра Mg. SO 4 по 20. 0 мл 4 -5 раз в день - Ol. Vaselini по 30. 0 мл + 3 раза в день 3. Стентирование опухоли
Тактика при стриктуирующих опухолях (частичной кишечной непроходимости) 1. Бесшлаковая диета 2. Прием : - 15% р-ра Mg. SO 4 по 20. 0 мл 4 -5 раз в день - Ol. Vaselini по 30. 0 мл + 3 раза в день 3. Стентирование опухоли
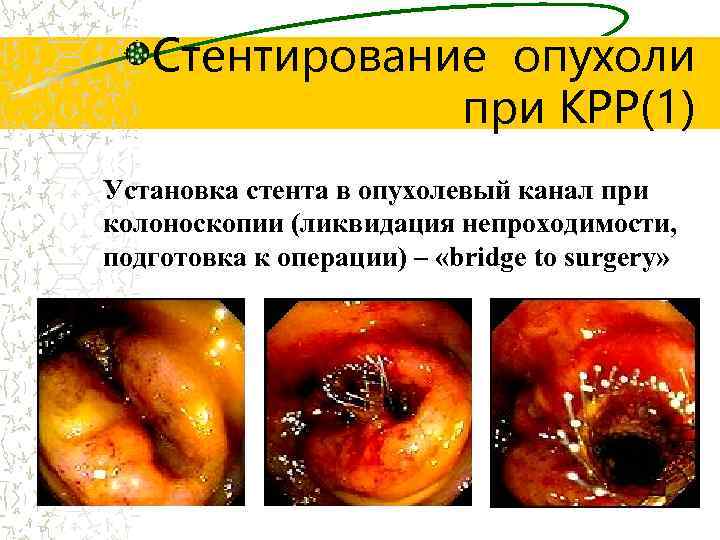 Стентирование опухоли при КРР(1) Установка стента в опухолевый канал при колоноскопии (ликвидация непроходимости, подготовка к операции) – «bridge to surgery»
Стентирование опухоли при КРР(1) Установка стента в опухолевый канал при колоноскопии (ликвидация непроходимости, подготовка к операции) – «bridge to surgery»
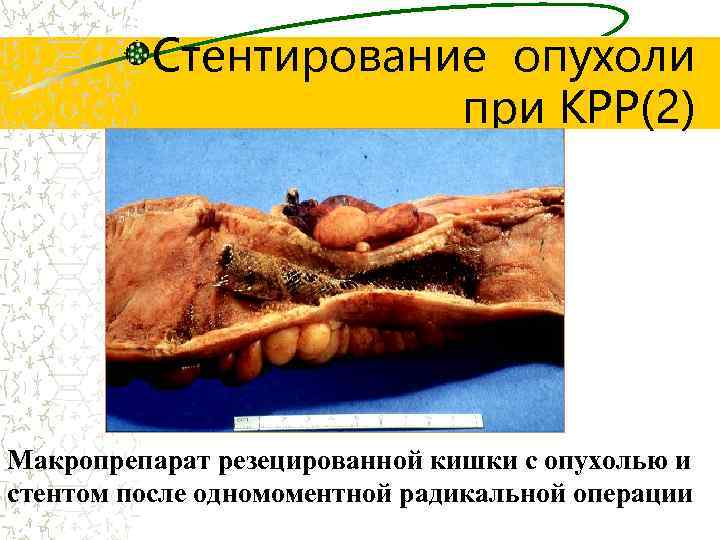 Стентирование опухоли при КРР(2) Макропрепарат резецированной кишки с опухолью и стентом после одномоментной радикальной операции
Стентирование опухоли при КРР(2) Макропрепарат резецированной кишки с опухолью и стентом после одномоментной радикальной операции
 1. Предопера ый лаваж толстой кишки Традиционный – эффективность 35% • бесшлаковая диета 2 -3 дня • солевые (Mg. SO 4 15%) и масляные (Ol. Vaselini) слабительные • 4 очистительных клизмы 2. Ортоградное промывание - эффективность 90% • 8 -12 л физ. раствора в течение 2, 5 -3 часов ввести в назоинтестинальный зонд 3. «Элементарные» диеты космонавтов • в течение 5 -6 суток прием Нутриена (Элементаля)
1. Предопера ый лаваж толстой кишки Традиционный – эффективность 35% • бесшлаковая диета 2 -3 дня • солевые (Mg. SO 4 15%) и масляные (Ol. Vaselini) слабительные • 4 очистительных клизмы 2. Ортоградное промывание - эффективность 90% • 8 -12 л физ. раствора в течение 2, 5 -3 часов ввести в назоинтестинальный зонд 3. «Элементарные» диеты космонавтов • в течение 5 -6 суток прием Нутриена (Элементаля)
 Предоперационный лаваж толстой кишки 4. Волемические слабительные – эффективность 90 -95% • 3 -4 л Фортранса (Лаваколя) выпить в течение 3 -4 часов : или с 17. 00 до 21. 00 часа накануне операции, или 2 -3 л с 19 до 21 часа вечером накануне операции + 1 л с 6. 00 до 7. 00 утра - побочные эффекты редко - пенообразование - остаточный объем в правых отделах
Предоперационный лаваж толстой кишки 4. Волемические слабительные – эффективность 90 -95% • 3 -4 л Фортранса (Лаваколя) выпить в течение 3 -4 часов : или с 17. 00 до 21. 00 часа накануне операции, или 2 -3 л с 19 до 21 часа вечером накануне операции + 1 л с 6. 00 до 7. 00 утра - побочные эффекты редко - пенообразование - остаточный объем в правых отделах
 Операции при КРР 1. Радикальные резекции - стандартные (гемиколэктомия, сигмэктомия) - комбинированные ( распространение рака на другие органы) - сочетанные ( по поводу сочетанного заболевания) - расширенные (первично множественный рак, диастатический разрыв правых отделов толстой кишки на фоне ОКН)
Операции при КРР 1. Радикальные резекции - стандартные (гемиколэктомия, сигмэктомия) - комбинированные ( распространение рака на другие органы) - сочетанные ( по поводу сочетанного заболевания) - расширенные (первично множественный рак, диастатический разрыв правых отделов толстой кишки на фоне ОКН)
 Операции при КРР 2. Паллиативные резекции ( удаляется первичная опухоль , остаются ее метастазы) – стандартные, сочетанные, комбинированные, расширенные 3. Симптоматические (колостома, обходной анастомоз) 4. Эксплоративная лапаротомия
Операции при КРР 2. Паллиативные резекции ( удаляется первичная опухоль , остаются ее метастазы) – стандартные, сочетанные, комбинированные, расширенные 3. Симптоматические (колостома, обходной анастомоз) 4. Эксплоративная лапаротомия
 Операции при КРР 1. ОДНОМОМЕНТНЫЕ – резекция кишки с опухолью и последующим межкишечным анастомозом 2. ДВУХЭТАПНЫЕ - колостомия, затем - резекция с анастомозом - резекция кишки без анастомоза с колостомией, затем восстановительная операция 3. ТРЕХЭТАПНЫЕ - колостомия - резекция кишки - восстановительная операция с анастомозом
Операции при КРР 1. ОДНОМОМЕНТНЫЕ – резекция кишки с опухолью и последующим межкишечным анастомозом 2. ДВУХЭТАПНЫЕ - колостомия, затем - резекция с анастомозом - резекция кишки без анастомоза с колостомией, затем восстановительная операция 3. ТРЕХЭТАПНЫЕ - колостомия - резекция кишки - восстановительная операция с анастомозом
 Условия для формирования толстокишечного анастомоза 1. ХОРОШАЯ ПОДГОТОВКА (ОЧИЩЕНИЕ) ТОЛСТОЙ КИШКИ 2. ХОРОШЕЕ КРОВОСНАБЖЕНИЕ АНАСТОМОЗИРУЕМЫХ ОТДЕЛОВ 3. ОТСУТСТВИЕ НАТЯЖЕНИЯ КИШКИ В ЗОНЕ АНАСТМОЗА
Условия для формирования толстокишечного анастомоза 1. ХОРОШАЯ ПОДГОТОВКА (ОЧИЩЕНИЕ) ТОЛСТОЙ КИШКИ 2. ХОРОШЕЕ КРОВОСНАБЖЕНИЕ АНАСТОМОЗИРУЕМЫХ ОТДЕЛОВ 3. ОТСУТСТВИЕ НАТЯЖЕНИЯ КИШКИ В ЗОНЕ АНАСТМОЗА
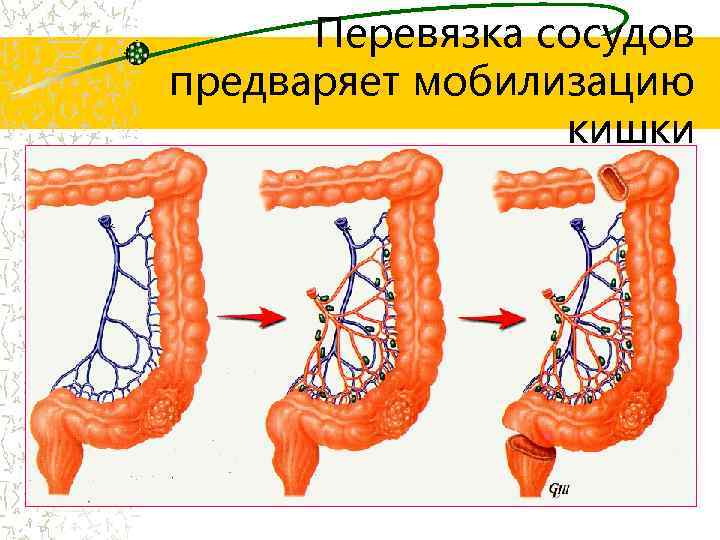 Перевязка сосудов предваряет мобилизацию кишки
Перевязка сосудов предваряет мобилизацию кишки
 Правосторонняя гемиколэктомия
Правосторонняя гемиколэктомия

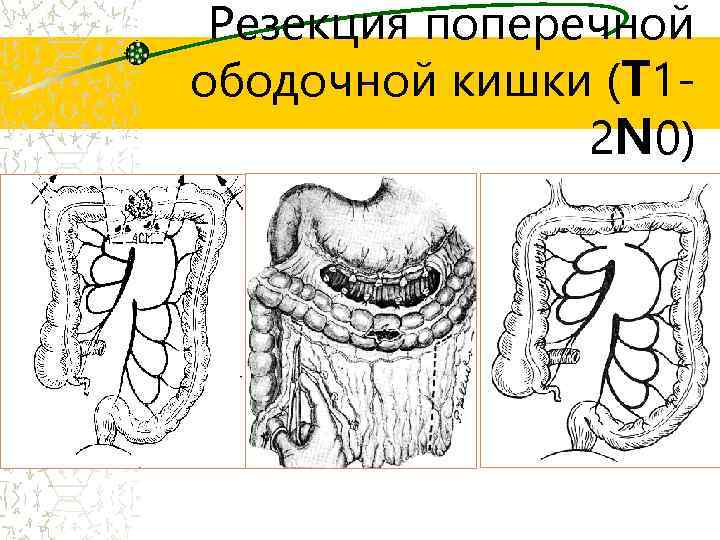 Резекция поперечной ободочной кишки (T 12 N 0)
Резекция поперечной ободочной кишки (T 12 N 0)

 Левосторонняя гемиколэктомия
Левосторонняя гемиколэктомия
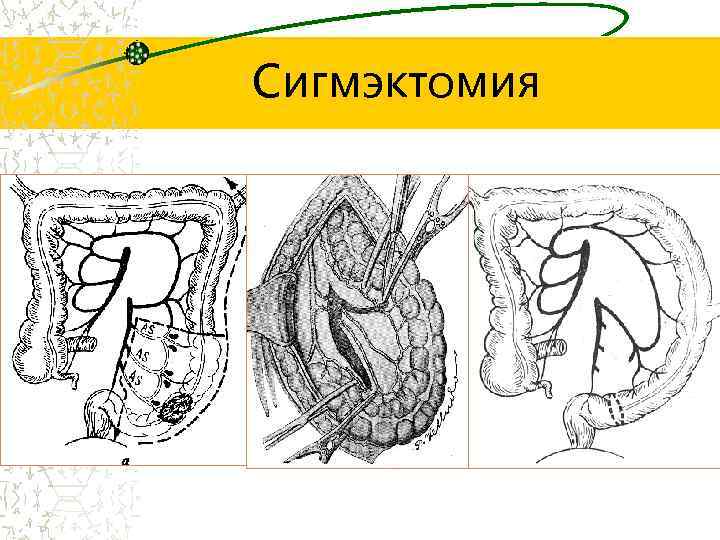 Сигмэктомия
Сигмэктомия
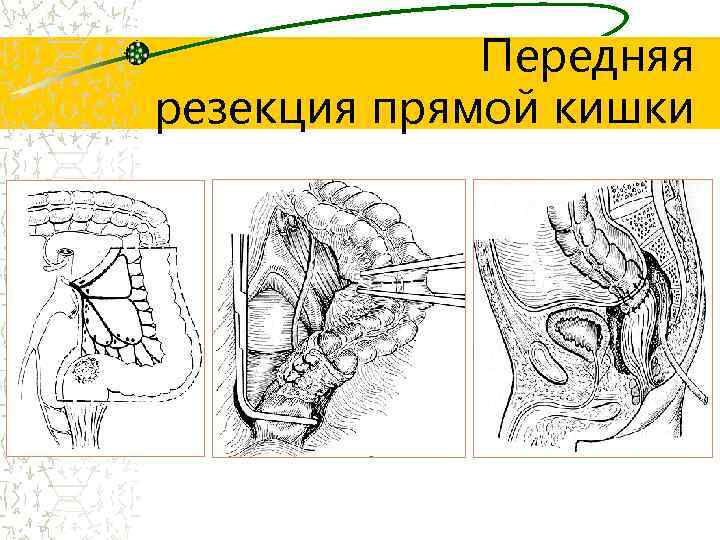 Передняя резекция прямой кишки
Передняя резекция прямой кишки
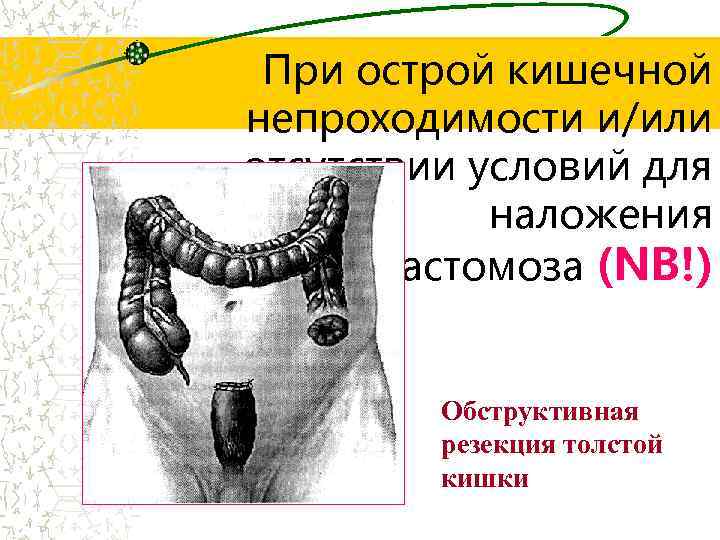 При острой кишечной непроходимости и/или отсутствии условий для наложения анастомоза (NB!) Обструктивная резекция толстой кишки
При острой кишечной непроходимости и/или отсутствии условий для наложения анастомоза (NB!) Обструктивная резекция толстой кишки
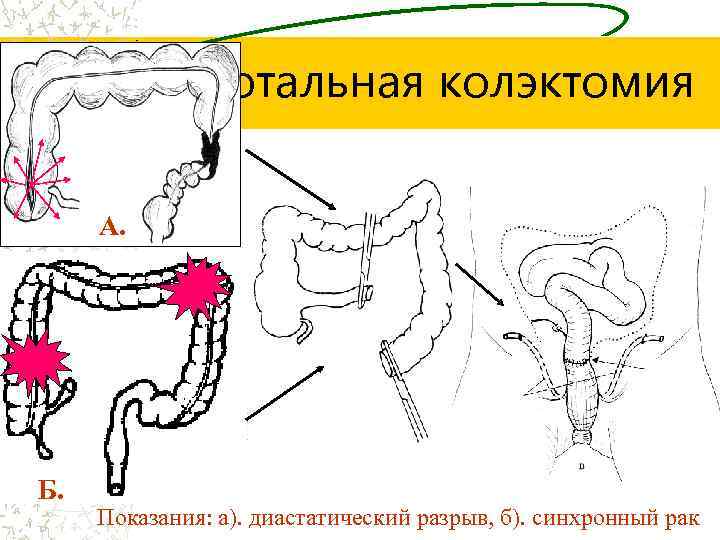 Субтотальная колэктомия А. Б. Показания: а). диастатический разрыв, б). синхронный рак
Субтотальная колэктомия А. Б. Показания: а). диастатический разрыв, б). синхронный рак
 NB ! В настоящее время практически все опухоли слепой и ободочной кишки могут быть удалены, независимо от их локализации, величины и степени прорастания в соседние органы.
NB ! В настоящее время практически все опухоли слепой и ободочной кишки могут быть удалены, независимо от их локализации, величины и степени прорастания в соседние органы.
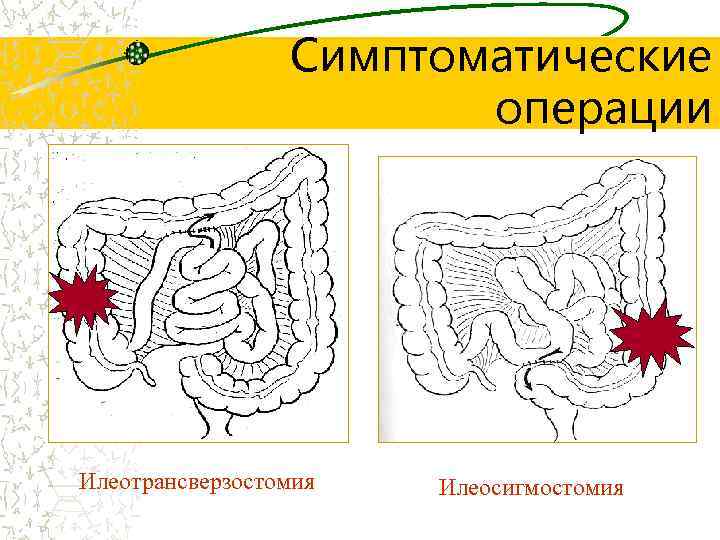 Симптоматические операции Илеотрансверзостомия Илеосигмостомия
Симптоматические операции Илеотрансверзостомия Илеосигмостомия
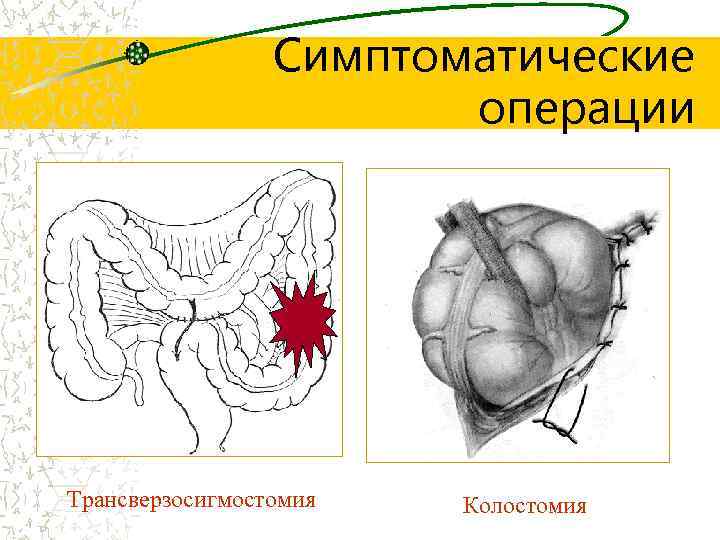 Симптоматические операции Трансверзосигмостомия Колостомия
Симптоматические операции Трансверзосигмостомия Колостомия
 Послеоперационная химиотерапия (Dukes B 2, C 1 -2, D)вероятность клинического 1. 5 -Фторурацил+лейковорин FU+LV – эффекта 20% - «золотой стандарт» 2. Томудекс Tom – 40% 3. Оксалиплатин OXA – 10% 4. Митомицин С MMC – 15% 5. Кампто Cpt – 35%
Послеоперационная химиотерапия (Dukes B 2, C 1 -2, D)вероятность клинического 1. 5 -Фторурацил+лейковорин FU+LV – эффекта 20% - «золотой стандарт» 2. Томудекс Tom – 40% 3. Оксалиплатин OXA – 10% 4. Митомицин С MMC – 15% 5. Кампто Cpt – 35%
 Послеоперационный мониторинг 1. КОЛОНОСКОПИЯ – ежегодно в течение 2 лет, затем 1 раз в 2 года 2. ОПРЕДЕЛЕНИЕ СЕА и СА -19 -9 – 1 раз в 6 мес. в течение 2 -3 лет, затем - 1 раз в год
Послеоперационный мониторинг 1. КОЛОНОСКОПИЯ – ежегодно в течение 2 лет, затем 1 раз в 2 года 2. ОПРЕДЕЛЕНИЕ СЕА и СА -19 -9 – 1 раз в 6 мес. в течение 2 -3 лет, затем - 1 раз в год
 Исходы лечения рака ободочной кишки ПЛАНОВЫЕ ОПЕРАЦИИ - послеоперационные осложнения 10 -12% - послеоперационная летальность 2 -4 % ЭКСТРЕННЫЕ ОПЕРАЦИИ - послеоперационные осложнения 50 -60% - послеоперационная летальность 15 -20%
Исходы лечения рака ободочной кишки ПЛАНОВЫЕ ОПЕРАЦИИ - послеоперационные осложнения 10 -12% - послеоперационная летальность 2 -4 % ЭКСТРЕННЫЕ ОПЕРАЦИИ - послеоперационные осложнения 50 -60% - послеоперационная летальность 15 -20%
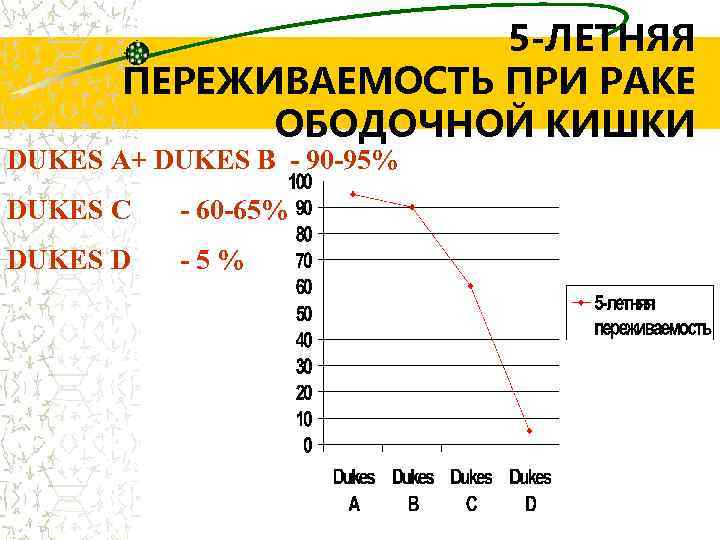 5 -ЛЕТНЯЯ ПЕРЕЖИВАЕМОСТЬ ПРИ РАКЕ ОБОДОЧНОЙ КИШКИ DUKES A+ DUKES B - 90 -95% DUKES C - 60 -65% DUKES D -5%
5 -ЛЕТНЯЯ ПЕРЕЖИВАЕМОСТЬ ПРИ РАКЕ ОБОДОЧНОЙ КИШКИ DUKES A+ DUKES B - 90 -95% DUKES C - 60 -65% DUKES D -5%
 Продолжительность жизни при КРР 4 стадии ( Dukes D) СИМПТОМАТИЧЕСКИЕ - 6 -7 мес. ПАЛЛИАТИВНЫЕ РЕЗЕКЦИИ - 18 -20 мес. КОМБИНИРОВАННЫЕ ПАЛЛИАТИВНЫЕ РЕЗЕКЦИИ - 15 -40% переживают 5 лет
Продолжительность жизни при КРР 4 стадии ( Dukes D) СИМПТОМАТИЧЕСКИЕ - 6 -7 мес. ПАЛЛИАТИВНЫЕ РЕЗЕКЦИИ - 18 -20 мес. КОМБИНИРОВАННЫЕ ПАЛЛИАТИВНЫЕ РЕЗЕКЦИИ - 15 -40% переживают 5 лет
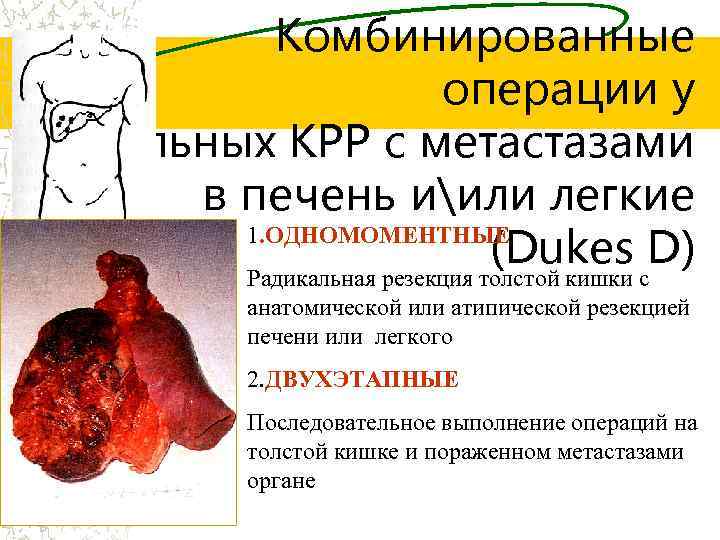 Комбинированные операции у больных КРР с метастазами в печень иили легкие 1. ОДНОМОМЕНТНЫЕ (Dukes D) Радикальная резекция толстой кишки с анатомической или атипической резекцией печени или легкого 2. ДВУХЭТАПНЫЕ Последовательное выполнение операций на толстой кишке и пораженном метастазами органе
Комбинированные операции у больных КРР с метастазами в печень иили легкие 1. ОДНОМОМЕНТНЫЕ (Dukes D) Радикальная резекция толстой кишки с анатомической или атипической резекцией печени или легкого 2. ДВУХЭТАПНЫЕ Последовательное выполнение операций на толстой кишке и пораженном метастазами органе
 Профилактика КРР 1. Прием пищевых волокон до 15 -20 г в сутки 2. Ограничение употребления животного жира, продуктов из красного мяса, солений и копченостей 3. Ежедневное употребление 5 -7 видов фруктов и овощей 4. Отказ от курения и приема алкоголя 5. Регулярная физическая активность 6. Контроль массы тела
Профилактика КРР 1. Прием пищевых волокон до 15 -20 г в сутки 2. Ограничение употребления животного жира, продуктов из красного мяса, солений и копченостей 3. Ежедневное употребление 5 -7 видов фруктов и овощей 4. Отказ от курения и приема алкоголя 5. Регулярная физическая активность 6. Контроль массы тела
 Помогите сделать выбор Вашим пациентам!
Помогите сделать выбор Вашим пациентам!
 Цель поражена
Цель поражена
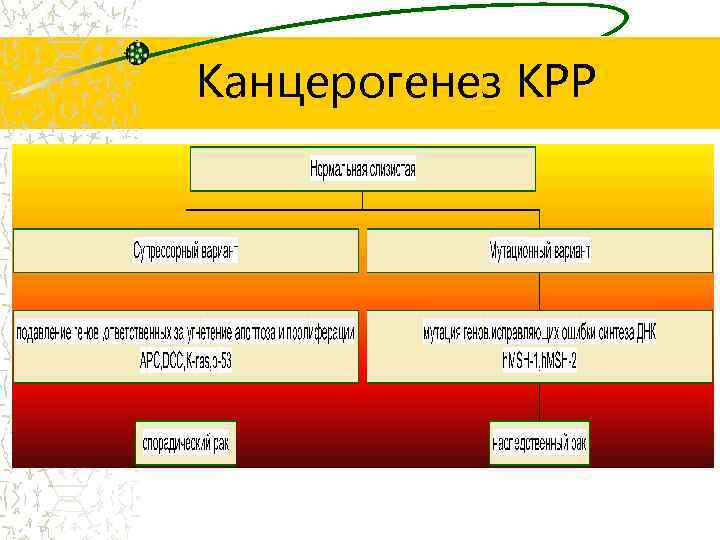 Канцерогенез КРР
Канцерогенез КРР
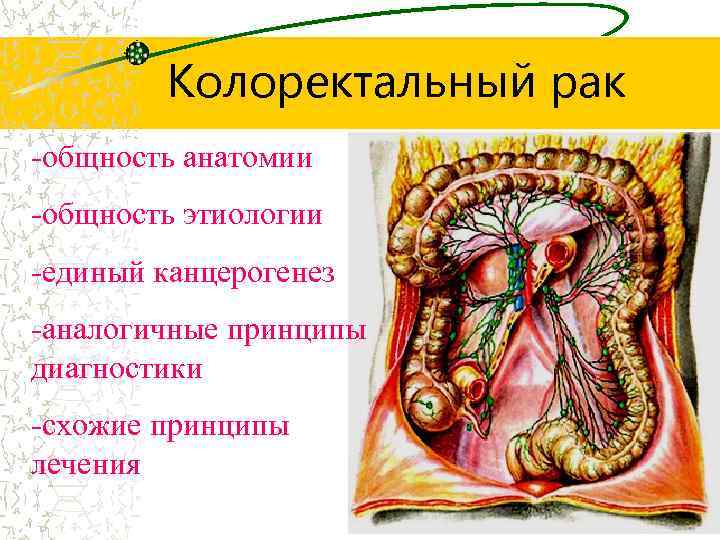 Колоректальный рак -общность анатомии -общность этиологии -единый канцерогенез -аналогичные принципы диагностики -схожие принципы лечения
Колоректальный рак -общность анатомии -общность этиологии -единый канцерогенез -аналогичные принципы диагностики -схожие принципы лечения
 Местное распространение КРР 1. Мочевой пузырь 2. Тонкая кишка 3. Брюшная стенка 4. Яичники NB! У 25% больных нет истинного прорастания ! 5. Забрюшинная клетчатка (12 -п. кишка, мочеточники, почки, сосуды) 6. Матка 7. Задняя стенка влагалища 8. Предстательная железа 9. Семенные пузырьки
Местное распространение КРР 1. Мочевой пузырь 2. Тонкая кишка 3. Брюшная стенка 4. Яичники NB! У 25% больных нет истинного прорастания ! 5. Забрюшинная клетчатка (12 -п. кишка, мочеточники, почки, сосуды) 6. Матка 7. Задняя стенка влагалища 8. Предстательная железа 9. Семенные пузырьки
 Программа лечения КРР 1. Предоперационное лечение (осложнения КРР, сопутствующие заболевания) 2. Предоперационная подготовка (лаваж толстой кишки) 3. Хирургическая операция 4. Интраоперационное дополнительное лечение (лаваж брюшной полости, УЗ-кавитация, гипертермическая химиотерапия) 5. Послеоперационное лечение (химиотерапия) 6. Послеоперационный мониторинг
Программа лечения КРР 1. Предоперационное лечение (осложнения КРР, сопутствующие заболевания) 2. Предоперационная подготовка (лаваж толстой кишки) 3. Хирургическая операция 4. Интраоперационное дополнительное лечение (лаваж брюшной полости, УЗ-кавитация, гипертермическая химиотерапия) 5. Послеоперационное лечение (химиотерапия) 6. Послеоперационный мониторинг
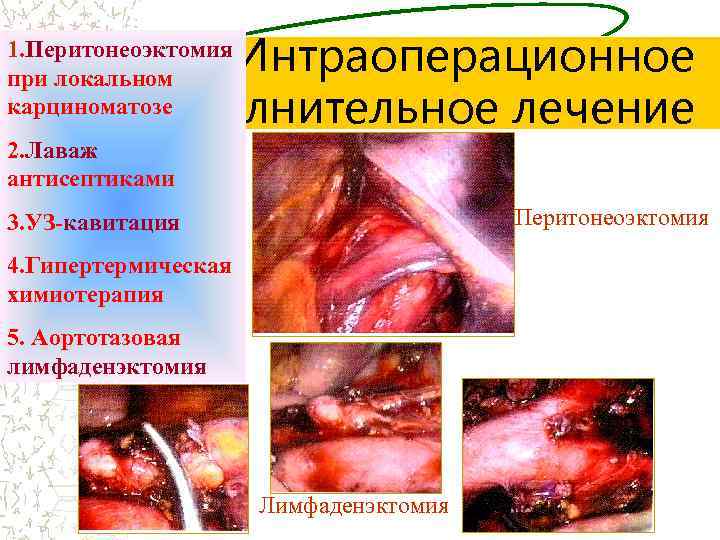 Интраоперационное дополнительное лечение 1. Перитонеоэктомия при локальном карциноматозе 2. Лаваж антисептиками Перитонеоэктомия 3. УЗ-кавитация 4. Гипертермическая химиотерапия 5. Аортотазовая лимфаденэктомия Лимфаденэктомия
Интраоперационное дополнительное лечение 1. Перитонеоэктомия при локальном карциноматозе 2. Лаваж антисептиками Перитонеоэктомия 3. УЗ-кавитация 4. Гипертермическая химиотерапия 5. Аортотазовая лимфаденэктомия Лимфаденэктомия


