КОЛОРЕКТАЛЬНЫЙ РАК_НИКИФОРЧИН АИ_614.ppt
- Количество слайдов: 52
 КОЛОРЕКТАЛЬНЫЙ РАК Никифорчин А. И. , 614 группа
КОЛОРЕКТАЛЬНЫЙ РАК Никифорчин А. И. , 614 группа
 Эпидемиология В мире 3 место в структуре заболеваемости злокачественными новообразованиями В мире 4 место в структуре смертности от них Частота заболевания наиболее высока в развитых странах (Северная Америка, Европа, Австралия), низка – в регионах Азии, Южной Америки, Африки В России в структуре смертности 3 место у мужчин и 2 место у женщин Риск развития у лиц старше 40 лет удваивается каждые 10 лет
Эпидемиология В мире 3 место в структуре заболеваемости злокачественными новообразованиями В мире 4 место в структуре смертности от них Частота заболевания наиболее высока в развитых странах (Северная Америка, Европа, Австралия), низка – в регионах Азии, Южной Америки, Африки В России в структуре смертности 3 место у мужчин и 2 место у женщин Риск развития у лиц старше 40 лет удваивается каждые 10 лет
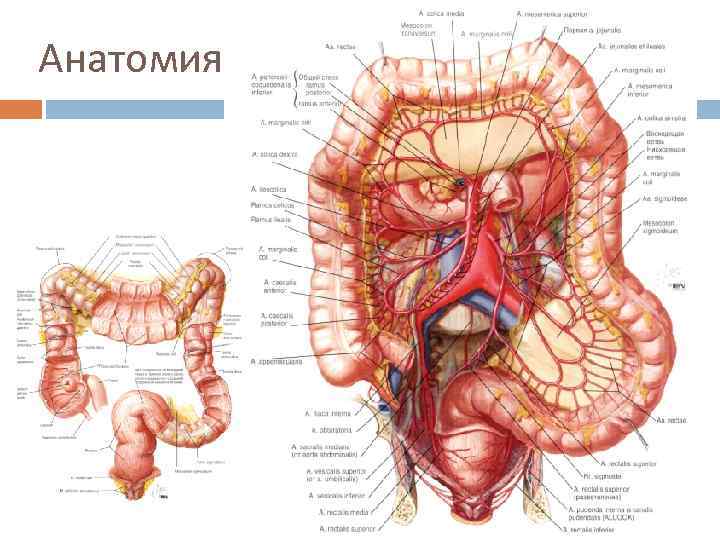 Анатомия
Анатомия
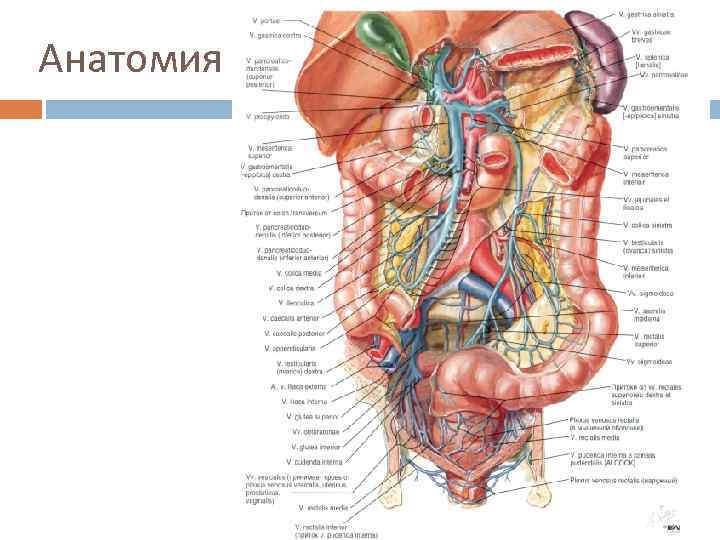 Анатомия
Анатомия
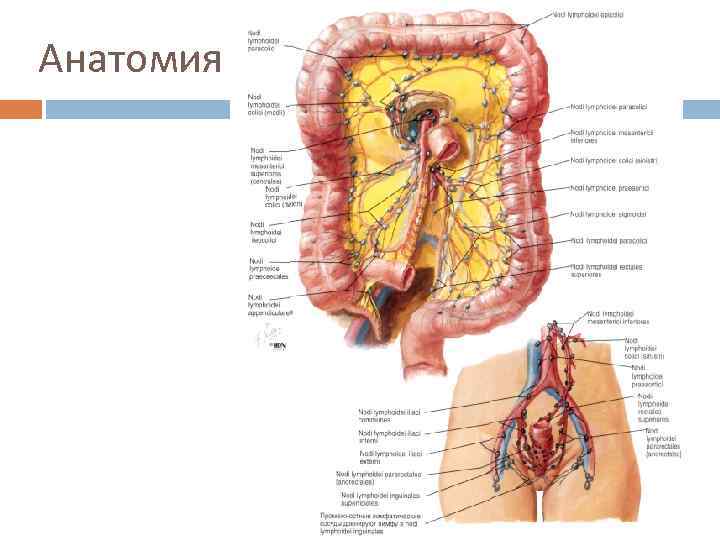 Анатомия
Анатомия
 Этиология Диета с высоким содержанием животного жира, консервов (вторичные жирные кислоты, фекапентаны, фекальные стеролы) Недостаток клетчатки (транзит, антиоксиданты) Полипозные синдромы (Гарднера, Пейтца. Егерса, ювенильный полипоз) Болезнь Крона, язвенный колит (> в 10 раз) Ожирение Наследственная передача
Этиология Диета с высоким содержанием животного жира, консервов (вторичные жирные кислоты, фекапентаны, фекальные стеролы) Недостаток клетчатки (транзит, антиоксиданты) Полипозные синдромы (Гарднера, Пейтца. Егерса, ювенильный полипоз) Болезнь Крона, язвенный колит (> в 10 раз) Ожирение Наследственная передача
 Диффузный семейный полипоз
Диффузный семейный полипоз
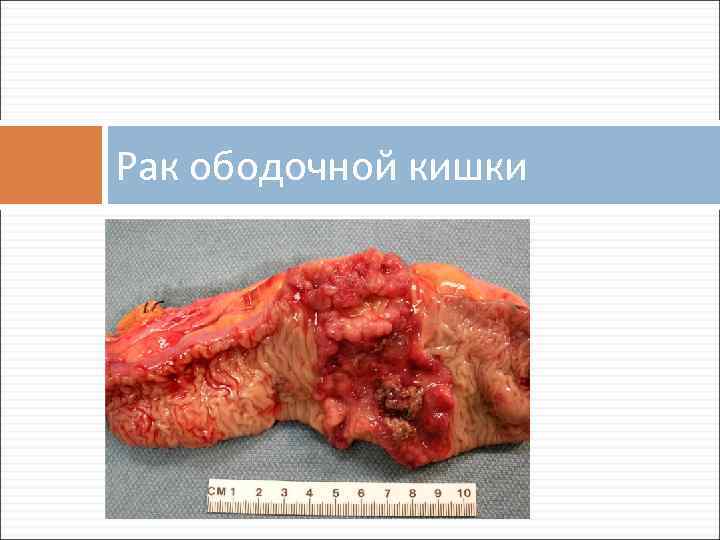 Рак ободочной кишки
Рак ободочной кишки
 Рак ободочной кишки Слепая кишка – 15% Восходящий отдел – 12% Печеночный изгиб – 8% Поперечная ободочная кишка – 5% Селезеночный изгиб – 5% Нисходящий отдел – 5% Сигмовидная кишка – 50%
Рак ободочной кишки Слепая кишка – 15% Восходящий отдел – 12% Печеночный изгиб – 8% Поперечная ободочная кишка – 5% Селезеночный изгиб – 5% Нисходящий отдел – 5% Сигмовидная кишка – 50%
 Классификация v § § § v § § Экзофитные формы: Полипообразный рак Узловой рак Ворсинчато-папиллярный рак Эндофитные формы: Язвенная форма Диффузно-инфильтративный рак
Классификация v § § § v § § Экзофитные формы: Полипообразный рак Узловой рак Ворсинчато-папиллярный рак Эндофитные формы: Язвенная форма Диффузно-инфильтративный рак
 Рак ободочной кишки Длительное местное распространение Гистологическая классификация: Аденокарцинома (90%) Слизистая аденокарцинома Перстневидно-клеточный рак Плоскоклеточный рак Недифференцированный рак
Рак ободочной кишки Длительное местное распространение Гистологическая классификация: Аденокарцинома (90%) Слизистая аденокарцинома Перстневидно-клеточный рак Плоскоклеточный рак Недифференцированный рак
 Классификация Dukes А – опухоль не выходит за пределы слизистой оболочки; В 1 – опухоль прорастает мышечную оболочку, но не серозу, и нет регионарных метастазов; В 2 – прорастание всех слоев стенки кишки, но без регионарных метастазов; B 3 – прорастание в соседние органы и ткани, но без регионарных метастазов; С 1 – поражение регионарных лимфатических узлов без прорастания стенки кишки; С 2 – прорастание серозной оболочки и наличие регионарных метастазов; D – наличие отдаленных метастазов.
Классификация Dukes А – опухоль не выходит за пределы слизистой оболочки; В 1 – опухоль прорастает мышечную оболочку, но не серозу, и нет регионарных метастазов; В 2 – прорастание всех слоев стенки кишки, но без регионарных метастазов; B 3 – прорастание в соседние органы и ткани, но без регионарных метастазов; С 1 – поражение регионарных лимфатических узлов без прорастания стенки кишки; С 2 – прорастание серозной оболочки и наличие регионарных метастазов; D – наличие отдаленных метастазов.
 Классификация TNM. Tumor Tx — недостаточно данных для оценки первичной опухоли; T 0 — признаки первичной опухоли отсутствуют; Tis — карцинома in situ; представляет собой интраэпителиальный рак или рак с инвазией в собственную пластинку; T 1 — опухоль инфильтрирует подслизистый слой; T 2 — опухоль инфильтрирует собственную мышечную оболочку; T 3 — опухоль инфильтрирует субсерозный слой или паракишечную или параректальную клетчатку, не покрытую брюшиной; T 4— опухоль распространяется на соседние органы или структуры и/или прорастает висцеральную брюшину; - Т 4 а – опухоль прорастает висцеральную брюшину - Т 4 b – опухоль непосредственно прорастает другие органы и/или структуры
Классификация TNM. Tumor Tx — недостаточно данных для оценки первичной опухоли; T 0 — признаки первичной опухоли отсутствуют; Tis — карцинома in situ; представляет собой интраэпителиальный рак или рак с инвазией в собственную пластинку; T 1 — опухоль инфильтрирует подслизистый слой; T 2 — опухоль инфильтрирует собственную мышечную оболочку; T 3 — опухоль инфильтрирует субсерозный слой или паракишечную или параректальную клетчатку, не покрытую брюшиной; T 4— опухоль распространяется на соседние органы или структуры и/или прорастает висцеральную брюшину; - Т 4 а – опухоль прорастает висцеральную брюшину - Т 4 b – опухоль непосредственно прорастает другие органы и/или структуры
 Классификация TNM. Nodus Nx— недостаточно данных для оценки состояния регионарных ЛУ; N 0— нет признаков метастатического поражения регионарных ЛУ; N 1 — метастатическое поражение от 1 до 3 регионарных ЛУ; - N 1 a – в одном ЛУ - N 1 b – в 2 -3 ЛУ - N 1 c – опухолевые отсевы в субсерозном слое без наличия поражения ЛУ N 2 — метастазы определяются в 4 и более регионарных ЛУ; - N 2 a – 4 -6 поражённых ЛУ - N 2 b – 7 и более поражённых ЛУ
Классификация TNM. Nodus Nx— недостаточно данных для оценки состояния регионарных ЛУ; N 0— нет признаков метастатического поражения регионарных ЛУ; N 1 — метастатическое поражение от 1 до 3 регионарных ЛУ; - N 1 a – в одном ЛУ - N 1 b – в 2 -3 ЛУ - N 1 c – опухолевые отсевы в субсерозном слое без наличия поражения ЛУ N 2 — метастазы определяются в 4 и более регионарных ЛУ; - N 2 a – 4 -6 поражённых ЛУ - N 2 b – 7 и более поражённых ЛУ
 Классификация TNM. Metastasis Mx — недостаточно данных для оценки отдаленных метастазов; M 0 — отдаленные метастазы отсутствуют; M 1 — отдаленные метастазы: - M 1 a – поражение одного органа - M 1 b – поражение более одного органа или диссеминация по брюшине
Классификация TNM. Metastasis Mx — недостаточно данных для оценки отдаленных метастазов; M 0 — отдаленные метастазы отсутствуют; M 1 — отдаленные метастазы: - M 1 a – поражение одного органа - M 1 b – поражение более одного органа или диссеминация по брюшине
 Группировка по стадиям Стадия 0 — Tis. N 0 M 0 Стадия I — T 1 N 0 M 0 — T 2 N 0 M 0 Стадия IIA — T 3 N 0 M 0 Стадия IIB — T 4 а. N 0 M 0 Стадия IIС — T 4 b. N 0 M 0 Стадия IIIA — T 1 N 1 M 0 — T 2 N 1 M 0 — T 1 N 2 a. M 0 Стадия IIIB — T 3 N 1 M 0 — T 4 a. N 1 M 0 — T 2 N 2 a. M 0 — T 3 N 2 a. M 0 — T 1 N 2 b. M 0 — T 2 N 2 b. M 0 Стадия IIIC — T 4 a. N 2 a. M 0 — T 3 N 2 b. M 0 — T 4 a. N 2 b. M 0 — T 4 b. N 1 M 0 — T 4 b. N 2 M 0 Стадия IV — Любая T, любая N, M 1 Стадия IVa — Любая T, любая N, M 1 a Стадия IVb — Любая T, любая N, M 1 b
Группировка по стадиям Стадия 0 — Tis. N 0 M 0 Стадия I — T 1 N 0 M 0 — T 2 N 0 M 0 Стадия IIA — T 3 N 0 M 0 Стадия IIB — T 4 а. N 0 M 0 Стадия IIС — T 4 b. N 0 M 0 Стадия IIIA — T 1 N 1 M 0 — T 2 N 1 M 0 — T 1 N 2 a. M 0 Стадия IIIB — T 3 N 1 M 0 — T 4 a. N 1 M 0 — T 2 N 2 a. M 0 — T 3 N 2 a. M 0 — T 1 N 2 b. M 0 — T 2 N 2 b. M 0 Стадия IIIC — T 4 a. N 2 a. M 0 — T 3 N 2 b. M 0 — T 4 a. N 2 b. M 0 — T 4 b. N 1 M 0 — T 4 b. N 2 M 0 Стадия IV — Любая T, любая N, M 1 Стадия IVa — Любая T, любая N, M 1 a Стадия IVb — Любая T, любая N, M 1 b
 Метастазирование рака ободочной кишки Лимфогенный путь. I этап - это эпиколические или параколические лимфатические узлы; II этап - промежуточные или собственно брыжеечные лимфатические узлы; III этап - парааортальные, в область корня брыжейки ободочной кишки. Гематогенный путь (печень, легкие, кости); Имплантационный путь (карциноматоз брюшины, асцит, метастазы в пупок).
Метастазирование рака ободочной кишки Лимфогенный путь. I этап - это эпиколические или параколические лимфатические узлы; II этап - промежуточные или собственно брыжеечные лимфатические узлы; III этап - парааортальные, в область корня брыжейки ободочной кишки. Гематогенный путь (печень, легкие, кости); Имплантационный путь (карциноматоз брюшины, асцит, метастазы в пупок).
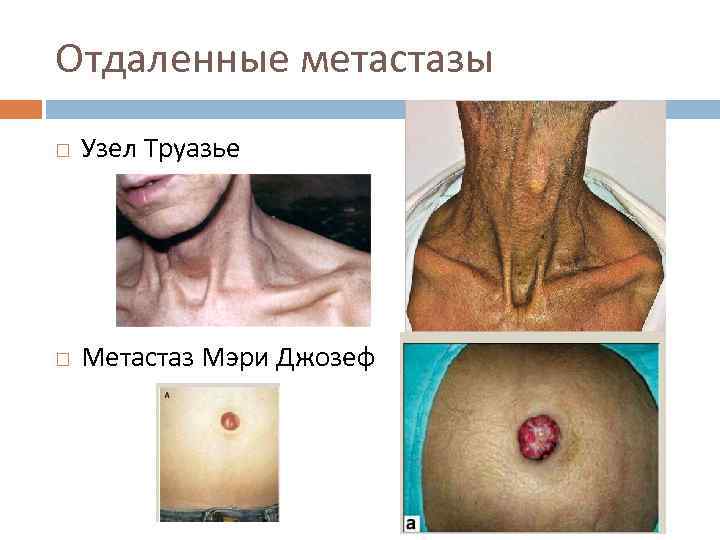 Отдаленные метастазы Узел Труазье Метастаз Мэри Джозеф
Отдаленные метастазы Узел Труазье Метастаз Мэри Джозеф
 Клинические формы Токсико-анемическая Энтероколитическая Диспепсическая Обтурационная Псевдовоспалительная Опухолевидная
Клинические формы Токсико-анемическая Энтероколитическая Диспепсическая Обтурационная Псевдовоспалительная Опухолевидная
 Токсико-анемическая форма Характерна для правой половины Проявления: Анемия Слабость Повышенная утомляемость Субфебрилитет
Токсико-анемическая форма Характерна для правой половины Проявления: Анемия Слабость Повышенная утомляемость Субфебрилитет
 Энтероколитическая форма Характерна для левой половины Проявления: Вздутие живота Урчание Чувство распирания Диарея, запор Тупые ноющие боли в животе В стуле – примесь крови и слизи
Энтероколитическая форма Характерна для левой половины Проявления: Вздутие живота Урчание Чувство распирания Диарея, запор Тупые ноющие боли в животе В стуле – примесь крови и слизи
 Диспепсическая форма Характерна для правой половины Проявления: Потеря аппетита Отрыжка Тошнота, рвота Чувство тяжести и вздутия в верхней половине живота
Диспепсическая форма Характерна для правой половины Проявления: Потеря аппетита Отрыжка Тошнота, рвота Чувство тяжести и вздутия в верхней половине живота
 Обтурационная форма Характерна для левой половины Проявления: Приступообразные боли Урчание в животе Чувство распирания Чередование запора и диареи (!) Неотхождение стула и газов
Обтурационная форма Характерна для левой половины Проявления: Приступообразные боли Урчание в животе Чувство распирания Чередование запора и диареи (!) Неотхождение стула и газов
 Псевдовоспалительная форма Характерна для правой половины Проявления: Неопределенные боли в животе Повышение температуры тела Лейкоцитоз и повышение СОЭ
Псевдовоспалительная форма Характерна для правой половины Проявления: Неопределенные боли в животе Повышение температуры тела Лейкоцитоз и повышение СОЭ
 Опухолевидная форма Характерна для правой половины Проявления: Пальпируемое образование
Опухолевидная форма Характерна для правой половины Проявления: Пальпируемое образование
 Диагностика Оценка жалоб и анамнеза Физикальное обследование (осмотр, аускультация, перкуссия, пальпация) Пальцевое ректальное исследование Клинический анализ крови Коагулограмма Общий анализ мочи Анализ кала на скрытую кровь Анализ крови на РЭА
Диагностика Оценка жалоб и анамнеза Физикальное обследование (осмотр, аускультация, перкуссия, пальпация) Пальцевое ректальное исследование Клинический анализ крови Коагулограмма Общий анализ мочи Анализ кала на скрытую кровь Анализ крови на РЭА
 Инструментальная диагностика Ирригоскопия Ректороманоскопия Фиброколоноскопия УЗИ КТ
Инструментальная диагностика Ирригоскопия Ректороманоскопия Фиброколоноскопия УЗИ КТ
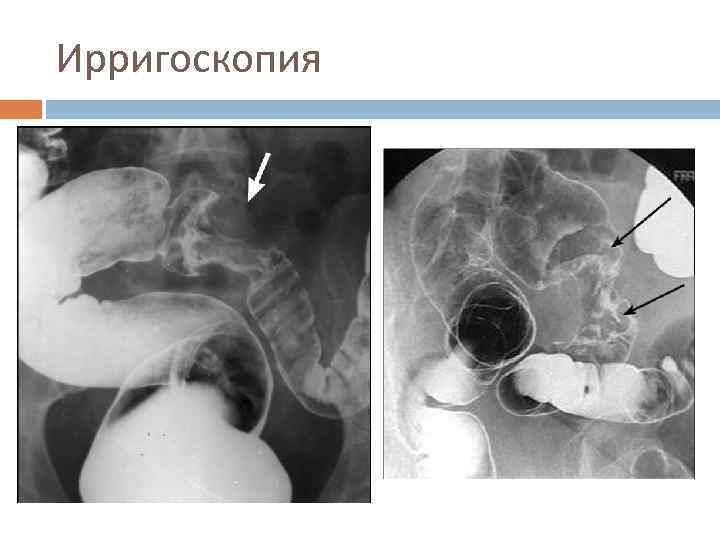 Ирригоскопия
Ирригоскопия
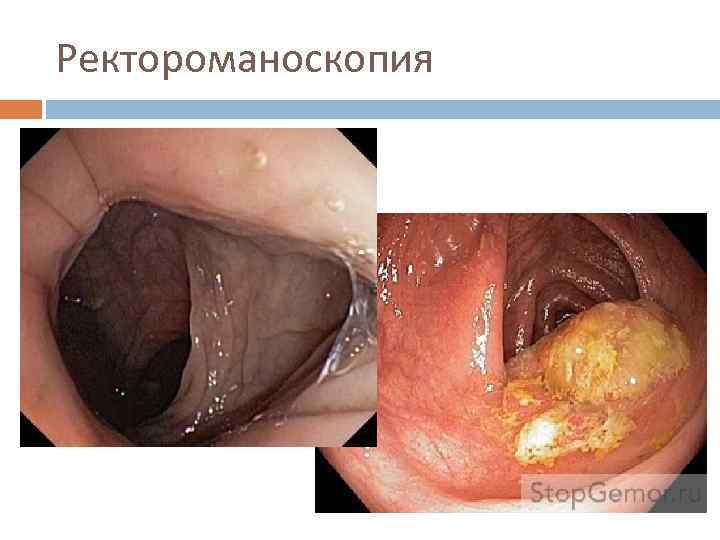 Ректороманоскопия
Ректороманоскопия
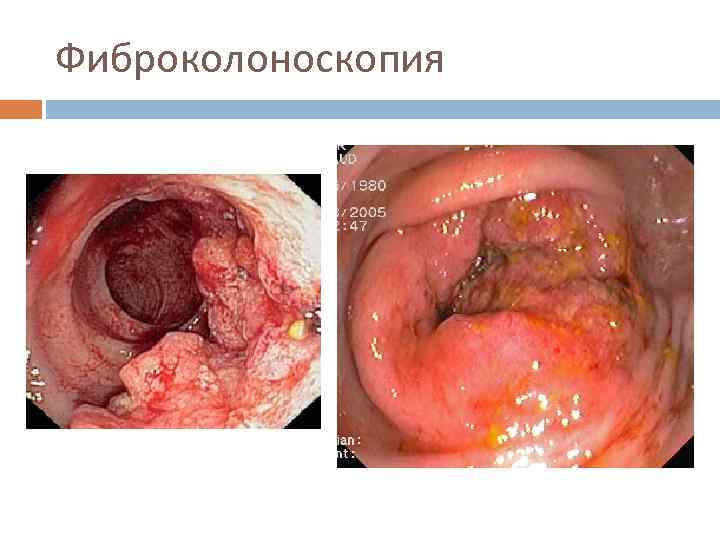 Фиброколоноскопия
Фиброколоноскопия
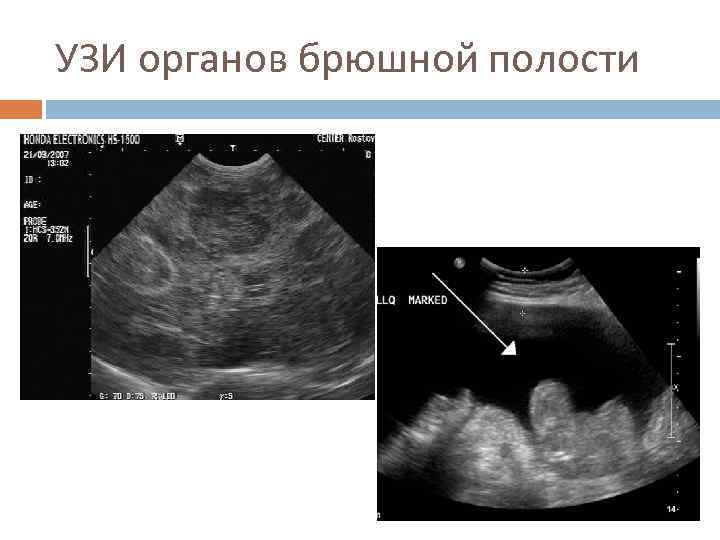 УЗИ органов брюшной полости
УЗИ органов брюшной полости
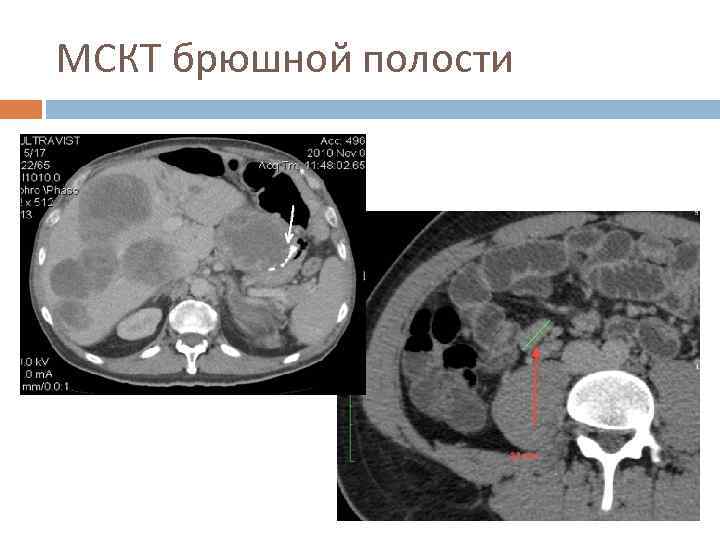 МСКТ брюшной полости
МСКТ брюшной полости
 Осложнения Кишечная непроходимость Кровотечение Перфорация кишки Перифокальный воспалительный процесс Свищи между кишкой и соседними органами
Осложнения Кишечная непроходимость Кровотечение Перфорация кишки Перифокальный воспалительный процесс Свищи между кишкой и соседними органами
 ЛЕЧЕНИЕ Хирургическое лечение Химиотерапия Таргетная терапия
ЛЕЧЕНИЕ Хирургическое лечение Химиотерапия Таргетная терапия
 Хирургическое лечение Правосторонняя гемиколэктомия Резекция поперечной ободочной кишки Левосторонняя гемиколэктомия Резекция сигмовидной кишки Субтотальная гемиколэктомия Операция Гартмана Формирование обходных анастомозов Формирование anus praeternaturalis Циторедуктивные операции Удаление отдаленных Mts (печень, легкие)
Хирургическое лечение Правосторонняя гемиколэктомия Резекция поперечной ободочной кишки Левосторонняя гемиколэктомия Резекция сигмовидной кишки Субтотальная гемиколэктомия Операция Гартмана Формирование обходных анастомозов Формирование anus praeternaturalis Циторедуктивные операции Удаление отдаленных Mts (печень, легкие)
 Адъювантная химиотерапия FOLFOX Оксалиплатин — 85 мгм 2 2 -часовая вв инфузия в 1 -день. Фолинат кальция (Лейковорин) — 200 мгм 2 2 -часовая вв инфузия в 1 -й, 2 -й день. Форурацил — 400 мгм 2 вв струйно, затем 600 мгм 2 вв 22 -часовая инфузия в 1 -й, 2 -й день. Повторный курс через 2 нед. FOLFIRI Иринотекан (Кампто) — 180 мгм 2 вв капельно в 1 -й день. Фолинат кальция (Лейковорин) — 200 мгм 2 вв в 1 -й день. Фторурацил — 400 мгм 2 вв струйно в 1 -й день, затем Фторурацил — 2, 4 -3, 0 гм 2 24 -часовая вв инфузия. Повторные курсы через 2 нед.
Адъювантная химиотерапия FOLFOX Оксалиплатин — 85 мгм 2 2 -часовая вв инфузия в 1 -день. Фолинат кальция (Лейковорин) — 200 мгм 2 2 -часовая вв инфузия в 1 -й, 2 -й день. Форурацил — 400 мгм 2 вв струйно, затем 600 мгм 2 вв 22 -часовая инфузия в 1 -й, 2 -й день. Повторный курс через 2 нед. FOLFIRI Иринотекан (Кампто) — 180 мгм 2 вв капельно в 1 -й день. Фолинат кальция (Лейковорин) — 200 мгм 2 вв в 1 -й день. Фторурацил — 400 мгм 2 вв струйно в 1 -й день, затем Фторурацил — 2, 4 -3, 0 гм 2 24 -часовая вв инфузия. Повторные курсы через 2 нед.
 Адъювантная химиотерапия R-IFL Иринотекан (Кампто) — 100 мгм 2 вв капельно в 1 -й день. Фолинат кальция (Лейковорин) — 200 мгм 2 + фторурацил 400 мгм 2 вв струйно 1, 8, 15, 22 дни каждые 6 нед. Повторный курс через 1 нед. XELOX Оксалиплатин 130 мгм 2 вв -1 день. Капецитабин 2000 мгм 2 сутки (разделив на 2 приема) 1 -14 дни.
Адъювантная химиотерапия R-IFL Иринотекан (Кампто) — 100 мгм 2 вв капельно в 1 -й день. Фолинат кальция (Лейковорин) — 200 мгм 2 + фторурацил 400 мгм 2 вв струйно 1, 8, 15, 22 дни каждые 6 нед. Повторный курс через 1 нед. XELOX Оксалиплатин 130 мгм 2 вв -1 день. Капецитабин 2000 мгм 2 сутки (разделив на 2 приема) 1 -14 дни.
 Таргетная терапия Проводится вместе с химиотерапией Цетуксимаб (Эрбитукс) Бевацизумаб (Авастин)
Таргетная терапия Проводится вместе с химиотерапией Цетуксимаб (Эрбитукс) Бевацизумаб (Авастин)
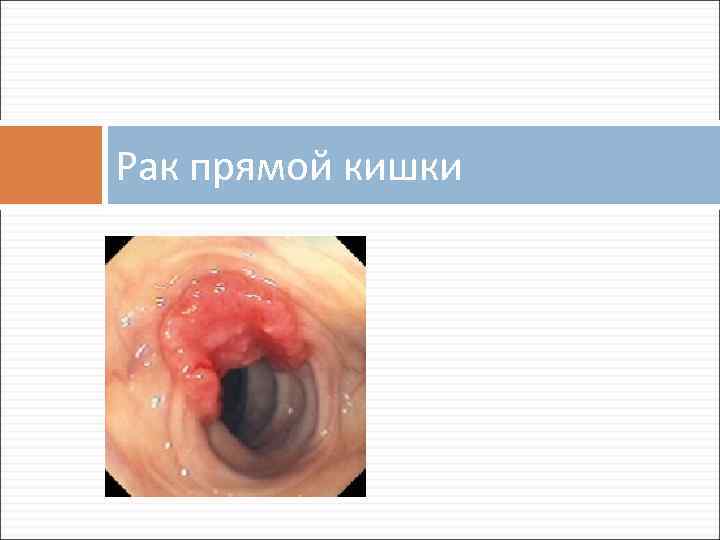 Рак прямой кишки
Рак прямой кишки
 Классификация рака прямой кишки Ректосигмоидный отдел – 15% Ампулярный отдел – 80% Анальный отдел – 5% У 2 -12% обнаруживается первичномножественный рак (!) Эндофитный – 30% Экзофитный – 20% Смешанный – 50%
Классификация рака прямой кишки Ректосигмоидный отдел – 15% Ампулярный отдел – 80% Анальный отдел – 5% У 2 -12% обнаруживается первичномножественный рак (!) Эндофитный – 30% Экзофитный – 20% Смешанный – 50%
 Гистологическая классификация Аденокарцинома (90%) Плоскоклеточный рак (5 -6%) Слизистый рак Солидный рак Фиброзный рак Недифференцированный рак
Гистологическая классификация Аденокарцинома (90%) Плоскоклеточный рак (5 -6%) Слизистый рак Солидный рак Фиброзный рак Недифференцированный рак
 Классификация TNM Тх – данных для оценки наличия первичной опухоли недостаточно; Т 0 – не может быть определено состояние первичной опухоли; Tis – установлено наличие преинвазивной карциномы (carcinoma in situ); T 1 – врастание в подслизистый слой T 2 – врастание в собственно мышечный слой T 3 – врастание в субсерозу или неперетонизированную околокишечную клетчатку T 4 – врастание опухоли в соседние органы или структуры или прорастание висцеральной брюшины T 4 a – прорастание висцеральной брюшины T 4 b – прорастание в другие органы и структуры Nx – данных для оценки состояния регионарных лимфатических узлов недостаточно, N 0 – в регионарных лимфатических узлах признаки поражения отсутствуют, N 1 – от 1 до 3 (включительно) пораженных метастазами регионарных лимфатических узлов N 1 a – 1 лимфатический узел N 1 b – 2 -3 лимфатических узла N 1 c — субсерозные диссеминаты без регионарных лимфатических узлов N 2 – более 3 регионарных метастазов N 2 a – 4 -6 лимфатических узлов N 2 b – 7 или более лимфатических узлов Мх – для выявления отдаленных метастазов данных недостаточно М 0 – признаки наличия отдаленных метастазов отсутствуют, M 1 – наличие отдаленных метастазов M 1 a – метастазы в одном органе M 1 b – метастазы более, чем в одном органе или по брюшине.
Классификация TNM Тх – данных для оценки наличия первичной опухоли недостаточно; Т 0 – не может быть определено состояние первичной опухоли; Tis – установлено наличие преинвазивной карциномы (carcinoma in situ); T 1 – врастание в подслизистый слой T 2 – врастание в собственно мышечный слой T 3 – врастание в субсерозу или неперетонизированную околокишечную клетчатку T 4 – врастание опухоли в соседние органы или структуры или прорастание висцеральной брюшины T 4 a – прорастание висцеральной брюшины T 4 b – прорастание в другие органы и структуры Nx – данных для оценки состояния регионарных лимфатических узлов недостаточно, N 0 – в регионарных лимфатических узлах признаки поражения отсутствуют, N 1 – от 1 до 3 (включительно) пораженных метастазами регионарных лимфатических узлов N 1 a – 1 лимфатический узел N 1 b – 2 -3 лимфатических узла N 1 c — субсерозные диссеминаты без регионарных лимфатических узлов N 2 – более 3 регионарных метастазов N 2 a – 4 -6 лимфатических узлов N 2 b – 7 или более лимфатических узлов Мх – для выявления отдаленных метастазов данных недостаточно М 0 – признаки наличия отдаленных метастазов отсутствуют, M 1 – наличие отдаленных метастазов M 1 a – метастазы в одном органе M 1 b – метастазы более, чем в одном органе или по брюшине.
 Метастазирование Лимфогенный путь (паховые лимфоузлы!) Гематогенный путь Имплантационный путь
Метастазирование Лимфогенный путь (паховые лимфоузлы!) Гематогенный путь Имплантационный путь
 Клиническая картина Патологические выделения (кровь, слизь, гной) Изменение формы кала (ленты, нити, шарики) Нарушения функции кишечника (понос, запор, тенезмы) Болевые ощущения (особенно при раке анального канала) Явления кишечной непроходимости Симптоматика прорастания соседних органов Анемия, похудание, общая слабость
Клиническая картина Патологические выделения (кровь, слизь, гной) Изменение формы кала (ленты, нити, шарики) Нарушения функции кишечника (понос, запор, тенезмы) Болевые ощущения (особенно при раке анального канала) Явления кишечной непроходимости Симптоматика прорастания соседних органов Анемия, похудание, общая слабость
 Диагностика Оценка жалоб и анамнеза Физикальное обследование Осмотр перианальной области Пальцевое ректальное исследование Ректоскопия, ректороманоскопия, ФКС Ирригоскопия ТРУЗИ, КТ, Rg Кровь на РЭА
Диагностика Оценка жалоб и анамнеза Физикальное обследование Осмотр перианальной области Пальцевое ректальное исследование Ректоскопия, ректороманоскопия, ФКС Ирригоскопия ТРУЗИ, КТ, Rg Кровь на РЭА
 Осложнения Кишечная непроходимость Перфорация кишки Кровотечение Формирование свищей (пузырно-ректальный, влагалищно-ректальный, параректальный)
Осложнения Кишечная непроходимость Перфорация кишки Кровотечение Формирование свищей (пузырно-ректальный, влагалищно-ректальный, параректальный)
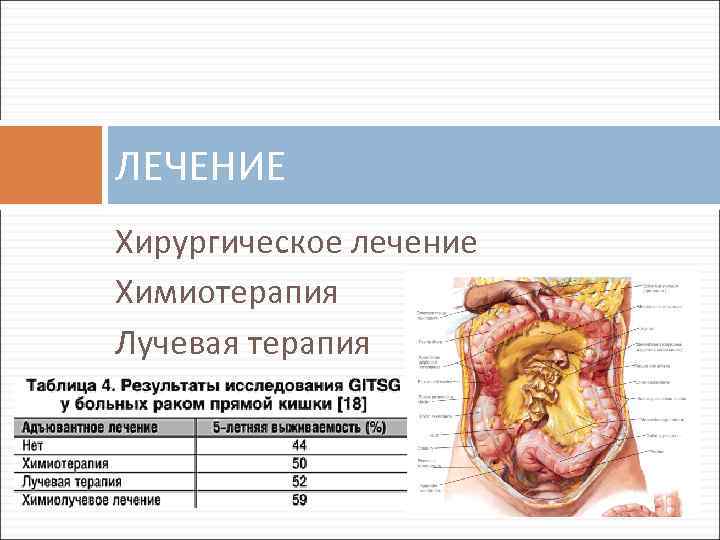 ЛЕЧЕНИЕ Хирургическое лечение Химиотерапия Лучевая терапия
ЛЕЧЕНИЕ Хирургическое лечение Химиотерапия Лучевая терапия
 Хирургическое лечение Передняя резекция прямой кишки Брюшно-анальная резекция Брюшно-промежностная экстирпация Операция Гартмана Паллиативные операции Циторедуктивные операции Удаление отдаленных Mts (печень, легкие)
Хирургическое лечение Передняя резекция прямой кишки Брюшно-анальная резекция Брюшно-промежностная экстирпация Операция Гартмана Паллиативные операции Циторедуктивные операции Удаление отдаленных Mts (печень, легкие)
 Химиотерапия
Химиотерапия
 Лучевая терапия Невозможность проведения радикальной хирургической операции изза размеров, локализации, метастазов опухоли. Сроки проведения – 2 недели, СОД – 30 Гр, фракций – 10. Если лучевая терапия переносится хорошо, то через 1 -2 месяца рекомендуется провести повторный курс: 3 Гр на 4 фракции. Иногда СОД при паллиативном облучении достигает 60 Гр, но при условии хорошей переносимости и реакции на лечение. Высокий риск рецидивирования после проведенного хирургического лечения. Проводится облучение через 1 -2 месяца после операции. Так, рак нижнего отдела ампулы прямой кишки часто рецидивирует. Кроме того, на риск рецидивов влияет поражение лимфоузлов: если при гистологическом исследовании удаленного лимфатического аппарата обнаруживаются раковые клетки, то риск возникновения рецидивов также велик. Рекомендуемая схема: сроки проведения – 5 недель, СОД – 50 Гр, фракций – 25.
Лучевая терапия Невозможность проведения радикальной хирургической операции изза размеров, локализации, метастазов опухоли. Сроки проведения – 2 недели, СОД – 30 Гр, фракций – 10. Если лучевая терапия переносится хорошо, то через 1 -2 месяца рекомендуется провести повторный курс: 3 Гр на 4 фракции. Иногда СОД при паллиативном облучении достигает 60 Гр, но при условии хорошей переносимости и реакции на лечение. Высокий риск рецидивирования после проведенного хирургического лечения. Проводится облучение через 1 -2 месяца после операции. Так, рак нижнего отдела ампулы прямой кишки часто рецидивирует. Кроме того, на риск рецидивов влияет поражение лимфоузлов: если при гистологическом исследовании удаленного лимфатического аппарата обнаруживаются раковые клетки, то риск возникновения рецидивов также велик. Рекомендуемая схема: сроки проведения – 5 недель, СОД – 50 Гр, фракций – 25.
 Лучевая терапия Подготовка к хирургическому вмешательству. Лучевое лечение проводится за 1 месяц до операции. Оно направлено на уменьшение послеоперационных осложнений, возможностей для возникновения рецидивов. Рекомендуется следующая схема: сроки проведения – 4, 5 недели, СОД – 46 Гр, фракций – 23. Либо, если раковая опухоль имеет небольшие размеры, расположена локально, то возможно другая схема: сроки – 2, 5 недели, СОД – 36 Гр, фракций – 12, либо 5 фракций за 5 дней при СОД, равной 25 Гр. Крупная фракция облучения накануне или в день операции
Лучевая терапия Подготовка к хирургическому вмешательству. Лучевое лечение проводится за 1 месяц до операции. Оно направлено на уменьшение послеоперационных осложнений, возможностей для возникновения рецидивов. Рекомендуется следующая схема: сроки проведения – 4, 5 недели, СОД – 46 Гр, фракций – 23. Либо, если раковая опухоль имеет небольшие размеры, расположена локально, то возможно другая схема: сроки – 2, 5 недели, СОД – 36 Гр, фракций – 12, либо 5 фракций за 5 дней при СОД, равной 25 Гр. Крупная фракция облучения накануне или в день операции
 БЛАГОДАРЮ ЗА ВНИМАНИЕ! Никифорчин А. И. , 614 группа
БЛАГОДАРЮ ЗА ВНИМАНИЕ! Никифорчин А. И. , 614 группа


