 Коклюш
Коклюш
 План 1. Определение 2. Этиология 3. Эпидемиология 4. Патогенез 5. Клиническая картина 6. Катаральный период 7. Спазматический период 8. Период разрешения 9. Осложнения 10. Лабораторная диагностика 11. Осложнения 12. Лечение 13. Уход 14. Профилактика 15. Мероприятия в очаге 16. Контрольные вопросы
План 1. Определение 2. Этиология 3. Эпидемиология 4. Патогенез 5. Клиническая картина 6. Катаральный период 7. Спазматический период 8. Период разрешения 9. Осложнения 10. Лабораторная диагностика 11. Осложнения 12. Лечение 13. Уход 14. Профилактика 15. Мероприятия в очаге 16. Контрольные вопросы
 Определение Коклюш - инфекционное заболевание, характеризующееся приступами спастического кашля в период разгара заболевания.
Определение Коклюш - инфекционное заболевание, характеризующееся приступами спастического кашля в период разгара заболевания.
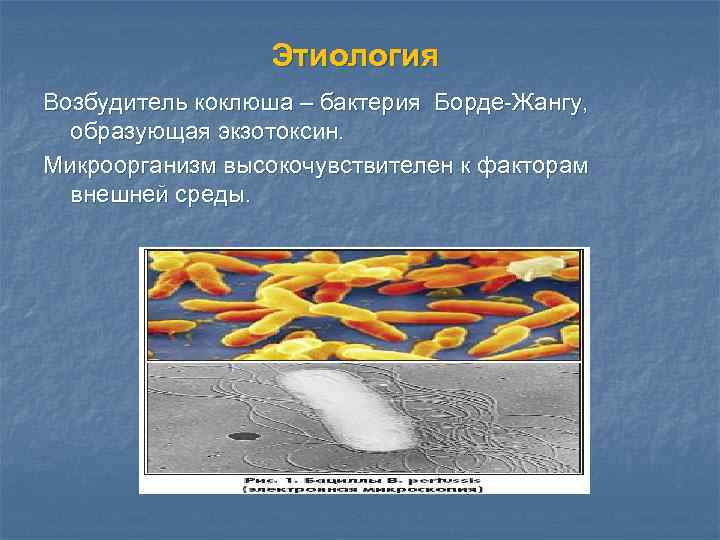 Этиология Возбудитель коклюша – бактерия Борде-Жангу, образующая экзотоксин. Микроорганизм высокочувствителен к факторам внешней среды.
Этиология Возбудитель коклюша – бактерия Борде-Жангу, образующая экзотоксин. Микроорганизм высокочувствителен к факторам внешней среды.
 Эпидемиология Источник инфекции: n n n больной, заразный в течение 25 -30 дней от начала заболевания; лица со стертыми и атипичными формами заболевания; бактерионоситель. Механизм передачи: n воздушно-капельный. У непривитых детей восприимчивость к заболеванию высокая. Новорожденные и дети первых месяцев жизни не получают пассивного иммунитета от матери.
Эпидемиология Источник инфекции: n n n больной, заразный в течение 25 -30 дней от начала заболевания; лица со стертыми и атипичными формами заболевания; бактерионоситель. Механизм передачи: n воздушно-капельный. У непривитых детей восприимчивость к заболеванию высокая. Новорожденные и дети первых месяцев жизни не получают пассивного иммунитета от матери.
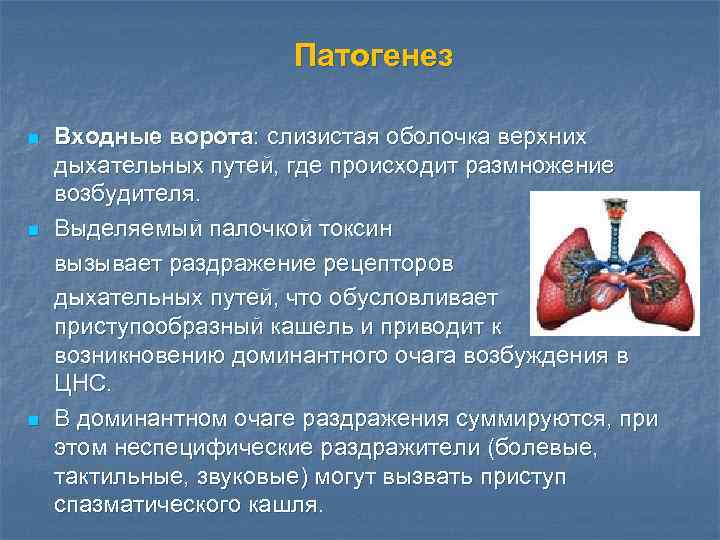 Патогенез n n n Входные ворота: слизистая оболочка верхних дыхательных путей, где происходит размножение возбудителя. Выделяемый палочкой токсин вызывает раздражение рецепторов дыхательных путей, что обусловливает приступообразный кашель и приводит к возникновению доминантного очага возбуждения в ЦНС. В доминантном очаге раздражения суммируются, при этом неспецифические раздражители (болевые, тактильные, звуковые) могут вызвать приступ спазматического кашля.
Патогенез n n n Входные ворота: слизистая оболочка верхних дыхательных путей, где происходит размножение возбудителя. Выделяемый палочкой токсин вызывает раздражение рецепторов дыхательных путей, что обусловливает приступообразный кашель и приводит к возникновению доминантного очага возбуждения в ЦНС. В доминантном очаге раздражения суммируются, при этом неспецифические раздражители (болевые, тактильные, звуковые) могут вызвать приступ спазматического кашля.
 Клиническая картина Инкубационный период - от 3 до 15 дней. В течении болезни выделяют 3 периода: n катаральный; n спазматический; n период разрешения.
Клиническая картина Инкубационный период - от 3 до 15 дней. В течении болезни выделяют 3 периода: n катаральный; n спазматический; n период разрешения.
 Катаральный период Длится 1 -2 недели и проявляется: n недомоганием; n незначительным повышением температуры тела; n сухим кашлем; n небольшими слизисто- серозными выделениями из носа. Общее состояние детей не нарушено. В последующие дни кашель постепенно усиливается, становится навязчивым и приобретает приступообразный характер.
Катаральный период Длится 1 -2 недели и проявляется: n недомоганием; n незначительным повышением температуры тела; n сухим кашлем; n небольшими слизисто- серозными выделениями из носа. Общее состояние детей не нарушено. В последующие дни кашель постепенно усиливается, становится навязчивым и приобретает приступообразный характер.
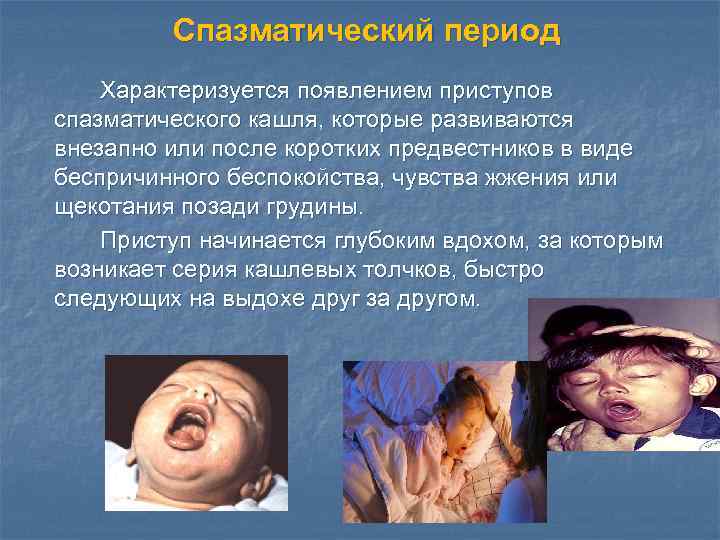 Спазматический период Характеризуется появлением приступов спазматического кашля, которые развиваются внезапно или после коротких предвестников в виде беспричинного беспокойства, чувства жжения или щекотания позади грудины. Приступ начинается глубоким вдохом, за которым возникает серия кашлевых толчков, быстро следующих на выдохе друг за другом.
Спазматический период Характеризуется появлением приступов спазматического кашля, которые развиваются внезапно или после коротких предвестников в виде беспричинного беспокойства, чувства жжения или щекотания позади грудины. Приступ начинается глубоким вдохом, за которым возникает серия кашлевых толчков, быстро следующих на выдохе друг за другом.
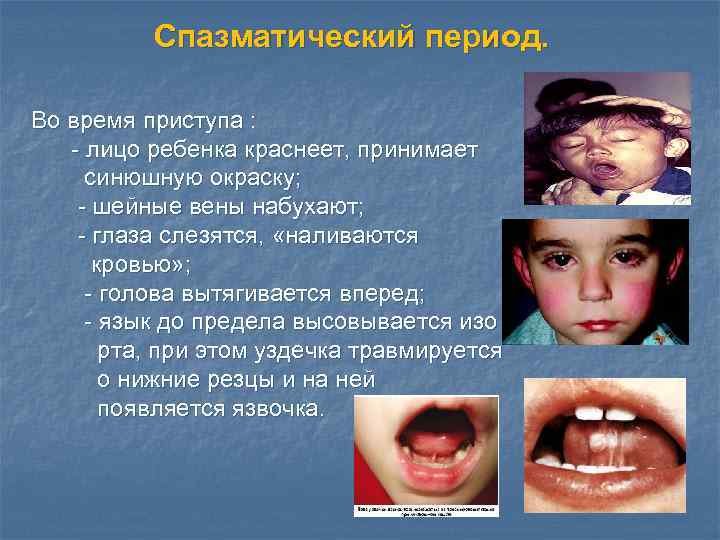 Спазматический период. Во время приступа : - лицо ребенка краснеет, принимает синюшную окраску; - шейные вены набухают; - глаза слезятся, «наливаются кровью» ; - голова вытягивается вперед; - язык до предела высовывается изо рта, при этом уздечка травмируется о нижние резцы и на ней появляется язвочка.
Спазматический период. Во время приступа : - лицо ребенка краснеет, принимает синюшную окраску; - шейные вены набухают; - глаза слезятся, «наливаются кровью» ; - голова вытягивается вперед; - язык до предела высовывается изо рта, при этом уздечка травмируется о нижние резцы и на ней появляется язвочка.
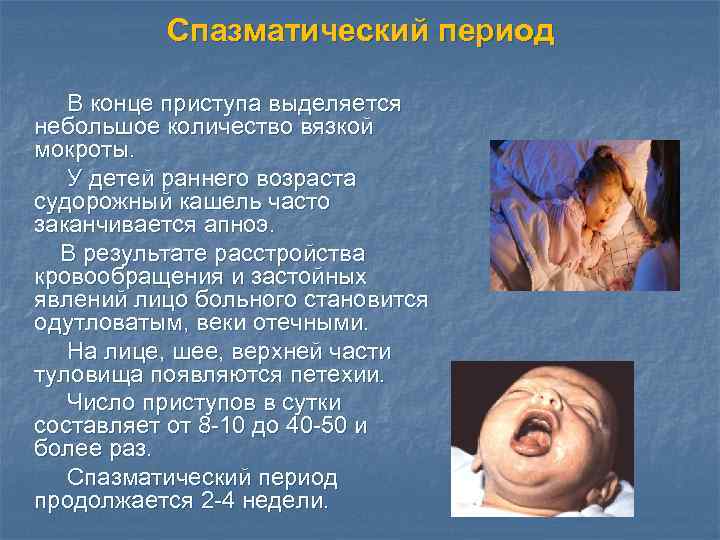 Спазматический период В конце приступа выделяется небольшое количество вязкой мокроты. У детей раннего возраста судорожный кашель часто заканчивается апноэ. В результате расстройства кровообращения и застойных явлений лицо больного становится одутловатым, веки отечными. На лице, шее, верхней части туловища появляются петехии. Число приступов в сутки составляет от 8 -10 до 40 -50 и более раз. Спазматический период продолжается 2 -4 недели.
Спазматический период В конце приступа выделяется небольшое количество вязкой мокроты. У детей раннего возраста судорожный кашель часто заканчивается апноэ. В результате расстройства кровообращения и застойных явлений лицо больного становится одутловатым, веки отечными. На лице, шее, верхней части туловища появляются петехии. Число приступов в сутки составляет от 8 -10 до 40 -50 и более раз. Спазматический период продолжается 2 -4 недели.
 Период разрешения - Приступы становятся реже и исчезают. - Кашель теряет свой типичный характер. - Постепенно наступает выздоровление. - Общая продолжительность болезни составляет от 1, 5 до 2 -3 месяцев.
Период разрешения - Приступы становятся реже и исчезают. - Кашель теряет свой типичный характер. - Постепенно наступает выздоровление. - Общая продолжительность болезни составляет от 1, 5 до 2 -3 месяцев.
 Осложнения 1. Связанные с основным заболеванием: n пневмоторакс, n эмфизема подкожной жировой клетчатки, n ателектазы, n пупочная грыжа, n выпадение прямой кишки, n энцефалопатия. 2. Наиболее частыми осложнениями, возникающими вследствие наслоения вторичной инфекции являются пневмонии и тяжелые бронхиты, которые могут привести к летальному исходу у детей первых месяцев жизни.
Осложнения 1. Связанные с основным заболеванием: n пневмоторакс, n эмфизема подкожной жировой клетчатки, n ателектазы, n пупочная грыжа, n выпадение прямой кишки, n энцефалопатия. 2. Наиболее частыми осложнениями, возникающими вследствие наслоения вторичной инфекции являются пневмонии и тяжелые бронхиты, которые могут привести к летальному исходу у детей первых месяцев жизни.
 Лабораторная диагностика n Бактериологический метод исследования. n Иммунофлюоресцентный метод. Серологическая диагностика (реакция агглютинации, РСК и РПГ При исследовании периферической крови обнаруживается лейкоцитоз, выраженный лимфоцитоз на фоне нормальной или замедленной СОЭ. n
Лабораторная диагностика n Бактериологический метод исследования. n Иммунофлюоресцентный метод. Серологическая диагностика (реакция агглютинации, РСК и РПГ При исследовании периферической крови обнаруживается лейкоцитоз, выраженный лимфоцитоз на фоне нормальной или замедленной СОЭ. n
 Лечение § Больные лечатся на дому. Госпитализация проводится по эпидемиологическим показаниям. В катаральном периоде и в первые дни спазматического кашля применяются антибиотики (левомицетин, эритромицин, ампициллин). Курс лечения составляет 5 -7 дней. n Для борьбы с гипоксией и гипоксемией назначается оксигенотерапия. n Показаны нейролептические средства. n Используются лекарственные препараты, разжижающие мокроту. n Проводятся ингаляции аэрозолей с протеолитическими ферментами.
Лечение § Больные лечатся на дому. Госпитализация проводится по эпидемиологическим показаниям. В катаральном периоде и в первые дни спазматического кашля применяются антибиотики (левомицетин, эритромицин, ампициллин). Курс лечения составляет 5 -7 дней. n Для борьбы с гипоксией и гипоксемией назначается оксигенотерапия. n Показаны нейролептические средства. n Используются лекарственные препараты, разжижающие мокроту. n Проводятся ингаляции аэрозолей с протеолитическими ферментами.
 Лечение n Эффективно применение спазмолитических и антигистаминных средств. n Детям старше года назначают препараты, подавляющие кашлевой рефлекс (либексин, тусупрекс). n Кортикостероиды (в тяжелых случаях).
Лечение n Эффективно применение спазмолитических и антигистаминных средств. n Детям старше года назначают препараты, подавляющие кашлевой рефлекс (либексин, тусупрекс). n Кортикостероиды (в тяжелых случаях).
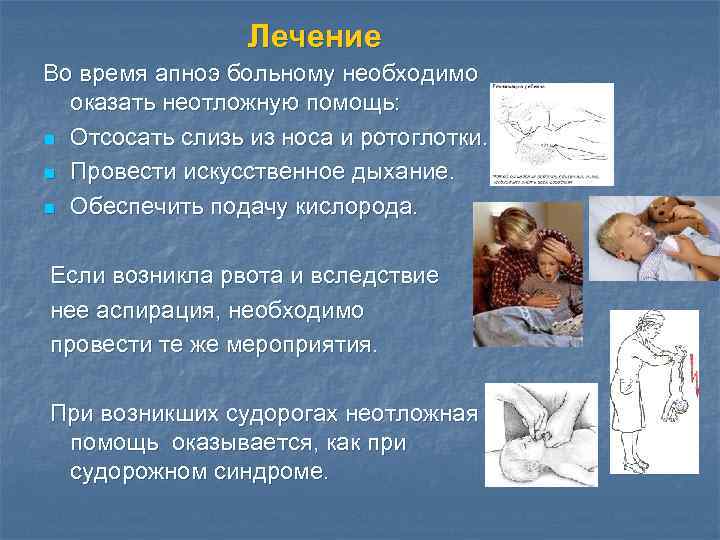 Лечение Во время апноэ больному необходимо оказать неотложную помощь: n Отсосать слизь из носа и ротоглотки. n Провести искусственное дыхание. n Обеспечить подачу кислорода. Если возникла рвота и вследствие нее аспирация, необходимо провести те же мероприятия. При возникших судорогах неотложная помощь оказывается, как при судорожном синдроме.
Лечение Во время апноэ больному необходимо оказать неотложную помощь: n Отсосать слизь из носа и ротоглотки. n Провести искусственное дыхание. n Обеспечить подачу кислорода. Если возникла рвота и вследствие нее аспирация, необходимо провести те же мероприятия. При возникших судорогах неотложная помощь оказывается, как при судорожном синдроме.
 Уход n n n n Детям показан свежий, прохладный воздух. Ребенка необходимо занять игрой, лепкой, чтением книг, в домашних условиях просмотром телепрограмм. Спокойная обстановка, не должно быть раздражающего света. Удлиняется физиологический сон. Питание должно быть полужидким, не горячим. . Исключаются: чипсы, семечки, орешки, печенье, сухари, газированные напитки. Показано обильное витаминизированное питье. Кормить больного необходимо малыми порциями, после приступа кашля.
Уход n n n n Детям показан свежий, прохладный воздух. Ребенка необходимо занять игрой, лепкой, чтением книг, в домашних условиях просмотром телепрограмм. Спокойная обстановка, не должно быть раздражающего света. Удлиняется физиологический сон. Питание должно быть полужидким, не горячим. . Исключаются: чипсы, семечки, орешки, печенье, сухари, газированные напитки. Показано обильное витаминизированное питье. Кормить больного необходимо малыми порциями, после приступа кашля.
 Уход n n При частой рвоте детей рекомендуется докармливать. Необходимо частое проветривание помещения. Влажная уборка проводится ежедневно. Показаны продолжительные прогулки на свежем воздухе. Во время приступа лучше взять ребенка на руки или усадить в постель. По окончании приступа слизь изо рта и носа удаляют марлевым тампоном.
Уход n n При частой рвоте детей рекомендуется докармливать. Необходимо частое проветривание помещения. Влажная уборка проводится ежедневно. Показаны продолжительные прогулки на свежем воздухе. Во время приступа лучше взять ребенка на руки или усадить в постель. По окончании приступа слизь изо рта и носа удаляют марлевым тампоном.
 Профилактика n n Активная иммунизация. Изоляция больного на 25 -30 дней с момента заболевания в домашних условиях, в тяжелых состояниях и по эпидемиологическим показаниям - в стационаре.
Профилактика n n Активная иммунизация. Изоляция больного на 25 -30 дней с момента заболевания в домашних условиях, в тяжелых состояниях и по эпидемиологическим показаниям - в стационаре.
 Мероприятия в очаге n В очаге влажная уборка и проветривание помещения. n Дети до 7 -летнего возраста, ранее не болевшие коклюшом и непривитые, подвергаются разобщению на 14 дней с момента изоляции больного. n Если больной лечится дома- контактных с ним детей до 7 лет, не болевших коклюшом, разобщают на 25 дней от начала кашля у больного.
Мероприятия в очаге n В очаге влажная уборка и проветривание помещения. n Дети до 7 -летнего возраста, ранее не болевшие коклюшом и непривитые, подвергаются разобщению на 14 дней с момента изоляции больного. n Если больной лечится дома- контактных с ним детей до 7 лет, не болевших коклюшом, разобщают на 25 дней от начала кашля у больного.
 Мероприятия в очаге n Детям первого года жизни, не иммунизированным против коклюша, при контакте с больным – введение противококлюшного иммуноглобулина в дозе 6 мл (по 3 мл через день). n Дети, болевшие коклюшом и дети старше 7 лет разобщению не подлежат, они находятся под медицинским наблюдением в течение 25 дней от начала кашля у заболевшего ребенка.
Мероприятия в очаге n Детям первого года жизни, не иммунизированным против коклюша, при контакте с больным – введение противококлюшного иммуноглобулина в дозе 6 мл (по 3 мл через день). n Дети, болевшие коклюшом и дети старше 7 лет разобщению не подлежат, они находятся под медицинским наблюдением в течение 25 дней от начала кашля у заболевшего ребенка.
 Контрольные вопросы 1. Назовите возбудителя заболевания и расскажите об его эпидемиологии. 2. Опишите клинические проявления спазматического периода. 3. Какие неотложные состояния могут возникнуть во время приступа кашля и в какой помощи будет нуждаться ребенок? 4. Что Вы можете рассказать о диагностике коклюша? 5. Расскажите об особенностях ухода за больным коклюшем. 6. Составьте схему иммунизации против коклюша.
Контрольные вопросы 1. Назовите возбудителя заболевания и расскажите об его эпидемиологии. 2. Опишите клинические проявления спазматического периода. 3. Какие неотложные состояния могут возникнуть во время приступа кашля и в какой помощи будет нуждаться ребенок? 4. Что Вы можете рассказать о диагностике коклюша? 5. Расскажите об особенностях ухода за больным коклюшем. 6. Составьте схему иммунизации против коклюша.


