Коклюш, лекция.ppt
- Количество слайдов: 53

Коклюш – острое инфекционное заболевание с воздушно-капельным механизмом передачи, своеобразным судорожным приступообразным кашлем и циклическим затяжным течением.

Выписка из истории болезни № 11348. Маша, 10 месяцев, поступила в клинику с диагнозом: ОРВИ с обструктивным синдромом. Жалобы: приступы кашля в течение двух недель. Анамнез: две недели назад отмечалось повышение температуры до 37, 2°С в течение двух дней, заложенность носа, покашливание. Осмотрена педиатром, поставлен диагноз ОРВИ, назначено лечение. Через неделю после начала заболевания носовое дыхание и температура нормализовались, но кашель усилился. За три дня до поступления в клинику появился спазматический кашель, в виде навязчивых кашлевых толчков. Во время приступа кашля у ребенка отмечались остановка дыхания и покраснение лица.

Приступы до 30 раз в сутки, три раза во время кашля возникала рвота. Анамнез жизни: ребенок от второй беременности, протекавшей на фоне гестоза первой и второй половины, вторых родов на 33 неделе беременности, в родах - ранее отхождение околоплодных вод. Закричала сразу, к груди приложена на вторые сутки. Из роддома выписана на 10 -е сутки с диагнозом: "Недоношенность. ПЭП, гипертензионный синдром". До трех месяцев находилась на грудном вскармливании, с 3 -х месяцев - на искусственном. Отставала в психомоторном развитии. С рождения наблюдалась у невропатолога. Медицинский отвод от профилактических прививок. Аллергологический анамнез не отягощен.

Эпид. анамнез: в семье отец и мать здоровы, старшая сестра (7 лет) болеет в течение месяца: жалобы на сухой кашель, усиливающийся и иногда переходящий в спазматический в ночное время, общее состояние не страдает. Объективно: при поступлении - состояние тяжелое, ребенок вялый, плаксивый, раздражительный. Отмечаются одутловатость лица, припухлость век, кровоизлияния на конъюнктиве глаз, кожные покровы бледные, цианотичные. Видимые слизистые бледные, влажные. Над легкими: перкуторнокоробочный звук, аускультативно - дыхание пуэрильное, выслушиваются сухие проводные хрипы. Со стороны сердечно-сосудистой системы без патологии.

Во время приступа кашля отмечаются апноэ, цианоз носогубного треугольника, покраснение надбровных дуг, мелкоразмашистый тремор рук. Данные лабораторного исследования: В общем анализе крови: эритроциты - 4, 5 x 10 12/л, гемоглобин - 120 г/л, ЦП - 1. 0, лейкоциты -28 x 10 9/л, нейтрофилы - 23%, лимфоциты - 75%, моноциты 2%, СОЭ - 8 мм/ч. В общем анализе мочи: цвет - светло-желтый, прозрачная, удельный вес - 1010, белок - отр. , глюкоза -отр. , эритроциты – 1 -2 в поле зрения, лейкоциты – 1 -2 в поле зрения, почечный эпителий отр. , кетоновые тела - отр. Бактериологический анализ (мазок слизи с задней стенки глотки) обнаружена Bordetella pertussis.

Диагноз: коклюш, тяжелая форма. Лечение: 1. оксигенотерапия в кислородной палатке с 40% кислородом; 2. антибактериальная терапия: рулид; 3. эуфиллин с йодистым калием в виде микстуры; 4. седуксен;

Этиология: Заболевание вызывают 3 вида возбудителя: по МКБ-10 Bordetella pertussis Bordetella parapertussis Bordetella bronchiseptica

Bordetella pertusis – Гр (-) мелкие палочки (коккобактерии, имеют нежную капсулу, неподвижные, строгие аэробы; высокочувствительны к внешним воздейстивиям: прямой солнечный свет убивает их в течение 1 часа; дезинфицирующие средства – в течение нескольких минут.

Bordetella pertusis обладает: - гистаминсенсибилизирующей, - лейкоцитозстимулирующей, - гемагглютинирующией, - гемолитической активностью. Выделяет токсические субстанции: - филаментозный гемагглютинин - коклюшный токсин - липополисахарид - термолабильный токсин - трахеальный цитотоксин - аденилатциклаза

Эпидемиология: Источник инфекции: больной человек – опасен для окружающих с последних дней инкубации. Заразительность больного максимальная в начале судорожного периода, затем она постепенно снижается. Степень заразительности зависит от выраженности кашля. Индекс контагиозности: 0, 7 -0, 8. Заболеваемость: наибольшая от 2 до 5 лет. Увеличение заболеваемости среди подростков, взрослых, детей первых месяцев жизни. Трансплацентарно переносимые тела а/т от матери не защищают ребенка от заболевания.

Причины периодического роста заболеваемости коклюшем (с 1990 г): • антигенный дрейф коклюшной палочки в результате адаптации патогена к популяции детей с выраженным поствакцинальным иммунитетом; • низкая эффективность «старых вакцин» ; • низкий уровень привитости (70% и менее); • рост заболеваемости коклюшем среди подросткового и взрослого населения вследствие снижения протективного иммунитета; • рост заболеваемости детей раннего возраста; • дефекты иммунизации, отсутствие бустера в 6 лет жизни; • улучшение диагностики и регистрации.

Патогенез коклюша Bordetella pertussis → слизистая ВДП → размножение (бронхогенный путь) → бронхи, бронхиолы, альвеолы основная роль – токсин ↓ ↓ длительное раздражение действие на слизистую нервных рецепторов оболочку ДП слизистой оболочки ↓ дыхательных путей кашель ↓ ↓ спазматические приступы формирование стойкого ↓ очага возбуждения нарушение ритма дыхания по типу доминанты (апноэ) в продолговатом мозге ↓ расстройство легочной вентиляции и гемодинамики → гипоксия, гипоксемия

Клиника: Инкубационный период: от 3 до 15 дней. Течение коклюша медленное, циклическое. 3 периода заболевания: - катаральный; - спазматический; - период разрешения.

Признаки коклюша в катаральном периоде: - контакт с больным коклюшем или длительно кашляющим (ребенком, взрослым); - постепенное начало болезни; - нормальная температура тела; - удовлетворительное состояние и самочувствие ребенка;

- сухой, навязчивый, постепенно усиливающийся кашель; - усиление кашля, несмотря на проводимую симптоматическую терапию; - отсутствие других катаральных явлений; - отсутствие патологических аускультативных и перкуторных данных в легких.

Признаки коклюша в спазматическом периоде: - характерный эпиданамнез; - приступообразный судорожный кашель (патогномоничный симптом); - реприз – вдох, сопровождающийся свистящим звуком за серией кашлевых толчков на выдохе; - отсутствие других катаральных явлений; - нормальная температура тела;

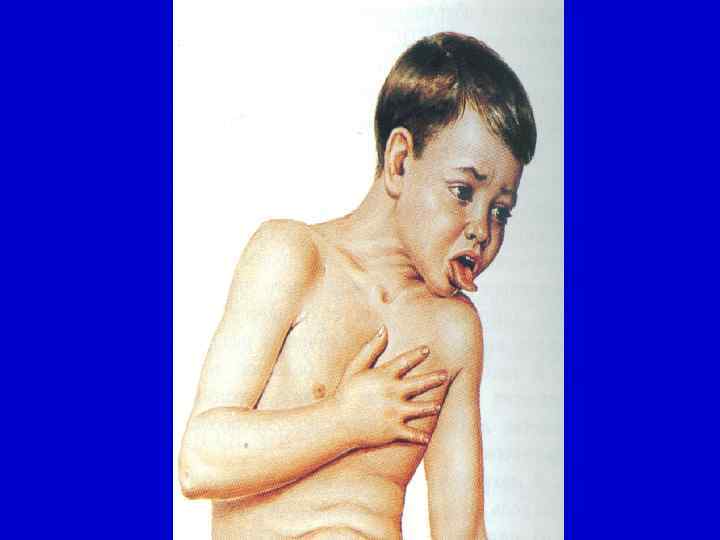
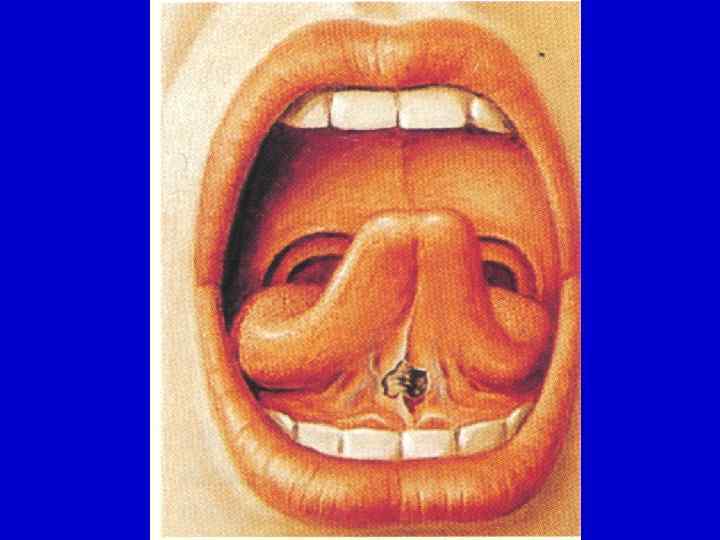
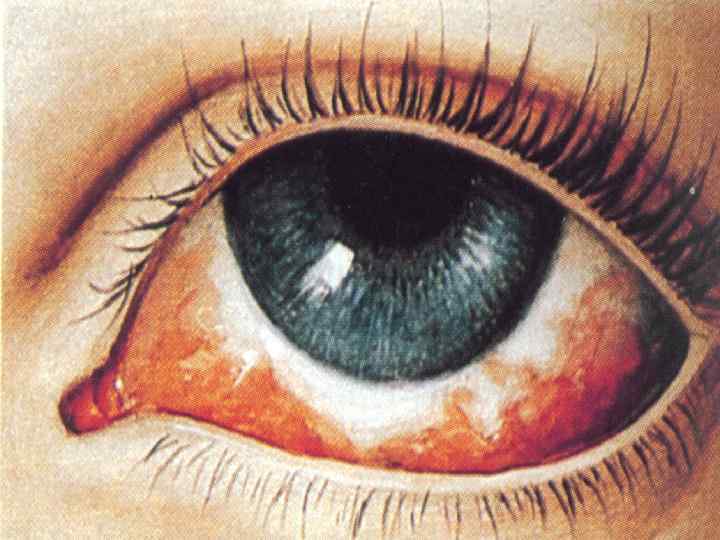
- удовлетворительное самочувствие больного в межприступный период; - характерный внешний вид больного (пастозность век, одутловатость лица); - наличие признаков кислородной недостаточности; - надрыв или язвочка уздечки языка (патогномоничный симптом); - выраженные патологические аускультативные и перкуторные изменения в легких; - уменьшение количества хрипов в легких после кашля.
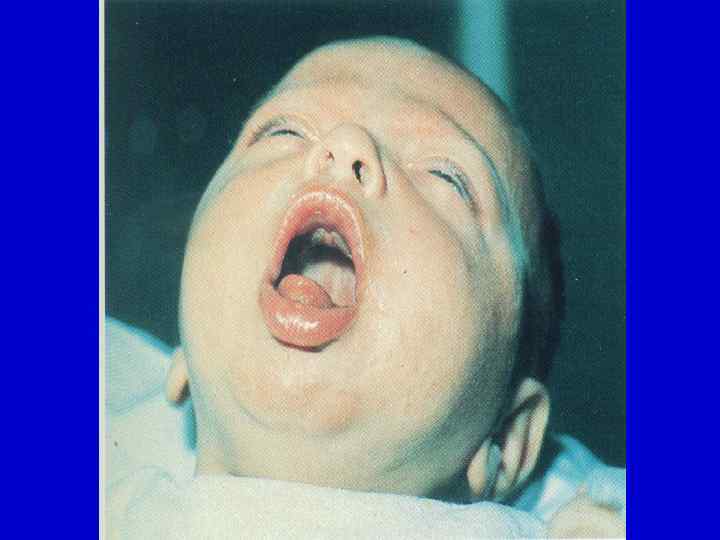
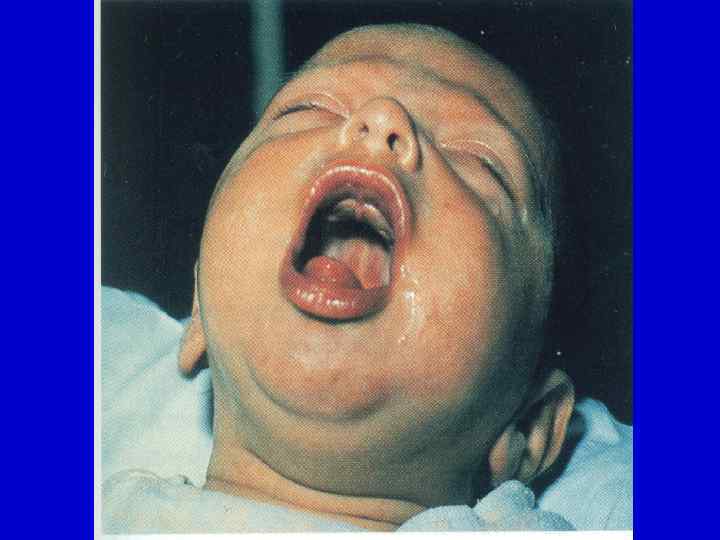

Классификация коклюша: По типу: 1. Типичные. 2. Атипичные: - абортивная; - стертая; - бессимптомное носительство. По тяжести: 1. Легкая форма. 2. Среднетяжелая форма. 3. Тяжелая форма.

Критерии тяжести: - выраженность симптомов кислородной недостаточности вне приступа кашля; - частота и характер приступов судорожного кашля; - число репризов; - наличие рвоты после судорожного кашля; - состояние ребенка в межприступном периоде; - наличие специфических и неспецифических осложнений; - выраженность гематологических изменений.

По течению (по характеру): 1. Гладкое. 2. Негладкое: - с осложнениями; - с наслоением вторичной инфекции; - с обострением хронических заболеваний.

Легкая форма: - частота приступов 10 -15; - частота репризов – не более 3 -5. Среднетяжелая форма: - частота приступов 15 -25, - частота репризов – до 10. Тяжелая форма: - частота приступов более 25 (40 -50 и более); - частота репризов – более 10. Общий цианоз с нарушением дыхания вплоть до апноэ. Самочувствие ребенка резко нарушено.

Осложнения: 1. Поражение ЦНС: - энцефалопатия; - судороги; - менингизм. Пневмоторакс; Подкожная и медиастинальная эмфизема; Носовое кровотечение; Кровоизлияния в кожу и в конъюнктиву; Сегментарные и долевые ателектазы в легких; Эмфизема легких. 2. Очаговые или сливные пневмонии; Гнойные плевриты и плевропневмонии.

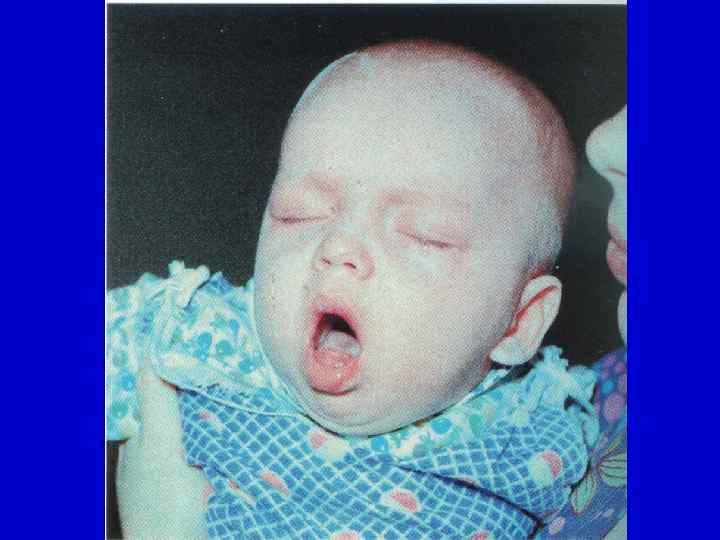
Течение коклюша у детей первого года жизни: - значительно более тяжелое течение; - укорочен инкубационный период (до 4 -5 дней); - катаральный период до 1 недели: - затруднение носового дыхания; - чихание; - покашливание; - нормальная температура.

- спазматический период: - не сопровождается репризами; - кашлевые толчки с задержкой дыхания; - покраснение лица, цианоз носогубного треугольника, апноэ; - гипоксическая энцефалопатия – судороги; - рвота во время кашля; - эквиваленты приступов кашля в виде спазматического чихания.

Коклюш у привитых: - протекает в атипичной, стертой форме; - без спазматического кашля; - мягкое, нехарактерное, длительное покашливание (до 5 -7 недель); - осложнений не бывает; - типичные гематологические сдвиги (лейкоцитоз, лимфоцитоз) – редко.

Диагноз: - клиника: смена периодов; - картина крови (лейкоцитоз, лимфоцитоз, нормальная СОЭ).

Лабораторная диагностика: 1. Бактериологическая диагностика: Решающее значение имеет выделение возбудителя – метод «кашлевых пластинок» , лучшая высеваемость в первые 2 недели от начала заболевания – 2 -кратное бак. исследование в первые 3 дня поступления в стационар независимо от назначения а/б. Бак. обследование переболевших после лечения не проводится, кроме детей, госпитализированных из закрытых детских коллективов (выписывают при наличии 2 отр. результатов бак. обследования).

2. Экспресс-диагностика: метод иммунофлюоресценции – возбудитель в мазках слизи из носоглотки в начале заболевания. 3. Серологическая диагностика: РА, РСК, РПГА – метод ретроспективной диагностики (I сыворотка – не позже 3 й нед. , II сыворотка – через 1 -2 нед. ). Диагностический титр 1: 80. Отр. результат у детей до 2 лет. ИФА: Ig. M, Ig. G.

Дифференциальный диагноз: Катаральный период: - ОРВИ (грипп, парагрипп, аденовирусная инфекция, RS) Спазматический период: - ОРВИ с обструктивным синдромом; - туберкулезный бронхоаденит; - инородное тело; - спазмофилия с явлениями ларингоспазма.

Лечение: Госпитализация: - дети раннего возраста; - больные тяжелой формой с осложнениями; - с измененным преморбидным фоном; - с сопутствующими заболеваниями: - перинатальная энцефалопатия; - судорожный синдром; - глубокая недоношенность; - гипотрофия II-III ст. ; - врожденный порок сердца; - хроническая пневмония; - бронхиальная астма. - сочетанное течение коклюша и ОРВИ.

Большое значение имеют: - режим; - уход; - прохладный воздух; - исключить внешние раздражители; - полноценное витаминизированное питание.

Антибиотики – эффективны в самом начале болезни (в катаральном периоде) и в первые дни спазматического кашля: - азитромицин 5 -10 мг/кг сут. ; - амоксициллин 30 -50 мг/кг сут. ; - ампициллин 100 мг/кг сут. ; - эритромицин 30 мг/кг сут. ; Курс 5 -7 дней. Раннее применение способствует: - облегчению приступов кашля; - уменьшению их числа; - сокращению продолжительности болезни. В спазматическом периоде а/б не эффективны.

Для уменьшения частоты и тяжести кашля назначают нейролептики (аминазин, пропазин): - снимают бронхоспазм; - понижают возбудимость дыхательного центра; - способствуют успокоению больного; - углубляют сон. Аминазин парентерально 1 -3 мг/кг/сут.

• борьбу с дыхательной недостаточнгстью и устранение последствий гипоксии: - кислородотерапия 40% смесью; - аскорбиновая кислота 100 мг/сут в 2 приема 3 нед. ; - витамин Е 1 мг/кг 1 р/сут 2 нед. ; - кокарбоксилаза в/м 50 мг 1 р/сут. ; - бендазол 0, 001 г 1 р/сут 4 недели или по схеме; - фенобарбитал 0, 0025 г 2 р/сут. 3 нед.

• назначение муколитических препаратов: - аминофиллин 0, 4 +калия йодид 1 г +вода 200 мг по 2, 5 -5 мл 2 -3 р/сут. 2 -3 нед. ; - или Амброксол 7, 5 -15 мг 2 -3 р/сут. 2 -3 нед. ; - или Бромгексин 5 -10 мл 3 рсут. 2 -3 нед. ;

• применение ГКС (по показаниям): - приступы кашля с апноэ, разлитой цианоз лица приступах кашля у детей первых месяцев жизни, энцефалопатия; - гидрокортизон в/м 5 -7 мг/кг/сут. в 3 введения, 2 -3 сут. (до получения терапевтического эффекта), затем снижение дозы на 2, 5 -5 мг/сут. ежедневно, до отмены;

• иммунотерапия: не позже 14 дня от начала кашля – иммуноглобулин противококлюшный человека антитоксический в/м 2 дозы 1 р/сут. , 3 сут. ; • применение препаратов, влияющих на резистентность организма: - имудон спрей 1 впрыскивание в каждую ноздрю 2 р/сут, 2 нед. ; - или тилорон внутрь 0, 06 г по схеме;

• применение противокашлевых препаратов: - бутамират капли 15 -25 кап. 4 р/сут. ; - глауцин внутрь 0, 01 г 1 р/сут. н/ночь 2 -3 нед. ; - кодеин/натрия гидрокарбонат/солодки корни/термопсиса трава внутрь 0, 5 -1 таб. 1 р/сут. н/ночь 2 -3 нед.
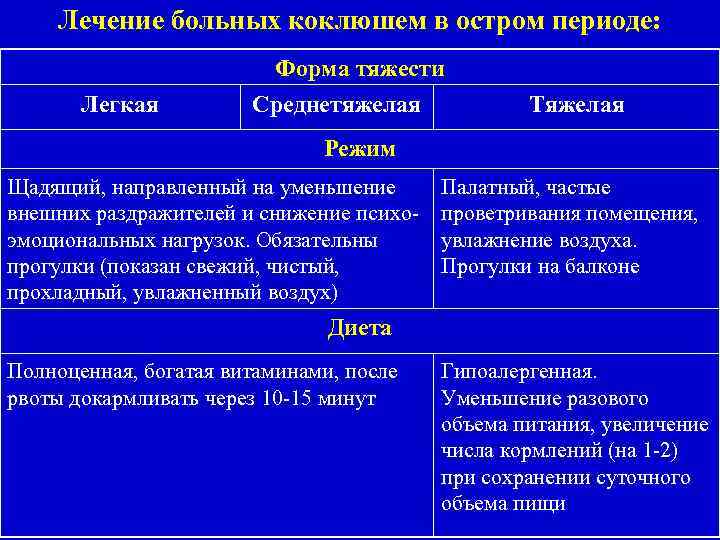
Лечение больных коклюшем в остром периоде: Форма тяжести Легкая Среднетяжелая Тяжелая Режим Щадящий, направленный на уменьшение внешних раздражителей и снижение психоэмоциональных нагрузок. Обязательны прогулки (показан свежий, чистый, прохладный, увлажненный воздух) Палатный, частые проветривания помещения, увлажнение воздуха. Прогулки на балконе Диета Полноценная, богатая витаминами, после рвоты докармливать через 10 -15 минут Гипоалергенная. Уменьшение разового объема питания, увеличение числа кормлений (на 1 -2) при сохранении суточного объема пищи

Этиотропная терапия Легкая Антибиотики – макролиды внутрь: - эритромицин; - рокситромицин; - азитромицин Среднетяжелая При отсутствии частых рвот и срыгиваний: - джозамицин; - рокситромицин; - азитромицин; - амоксициллин (внутрь); При наличии рвот: -амоксициллин в/м 100 мг/кг/сут в 3 приема; -гентамицин в/м 3 -4 мг/кг/сут в 3 приема Тяжелая - амоксициллин в/м 100 мг/кг/сут в 3 приема; - кларитромицин в/в; - амоксиклав в/в Патогенетическая терапия Аэротерапия – прогулки и частые проветривания помещения (палаты, бокса) 40% кислород по 30 минут 3 раза в день и/или после тяжелых приступов кашля с цианозом лица
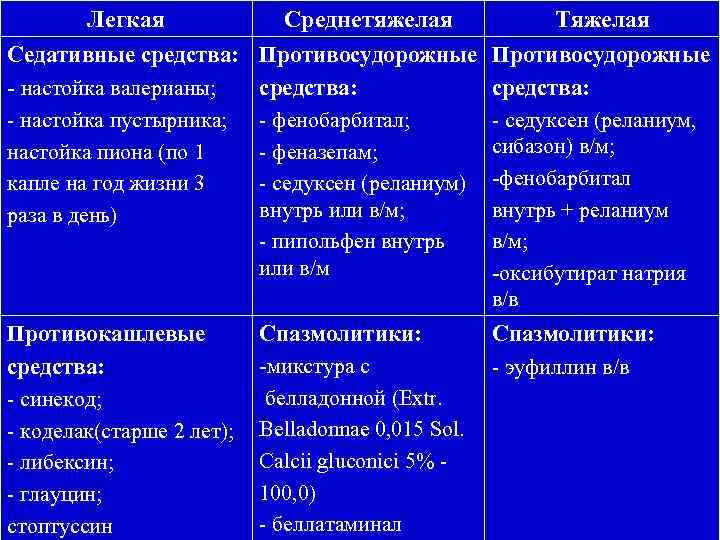
Легкая Среднетяжелая Тяжелая Седативные средства: Противосудорожные - настойка валерианы; средства: - настойка пустырника; настойка пиона (по 1 капле на год жизни 3 раза в день) - фенобарбитал; - феназепам; - седуксен (реланиум) внутрь или в/м; - пипольфен внутрь или в/м - седуксен (реланиум, сибазон) в/м; -фенобарбитал внутрь + реланиум в/м; -оксибутират натрия в/в Противокашлевые средства: - синекод; - коделак(старше 2 лет); - либексин; - глауцин; стоптуссин Спазмолитики: -микстура с белладонной (Extr. Belladonnae 0, 015 Sol. Calcii gluconici 5% 100, 0) - беллатаминал Спазмолитики: - эуфиллин в/в
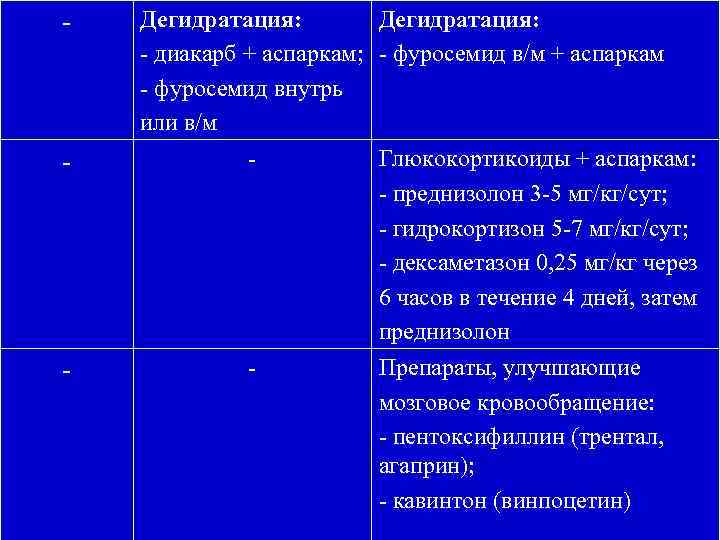
- Дегидратация: - диакарб + аспаркам; - фуросемид в/м + аспаркам - фуросемид внутрь или в/м - - Глюкокортикоиды + аспаркам: - преднизолон 3 -5 мг/кг/сут; - гидрокортизон 5 -7 мг/кг/сут; - дексаметазон 0, 25 мг/кг через 6 часов в течение 4 дней, затем преднизолон Препараты, улучшающие мозговое кровообращение: - пентоксифиллин (трентал, агаприн); - кавинтон (винпоцетин)

Ошибки и необоснованные назначения: Нецелесообразно: назначение антибиотиков в спазматическом периоде неосложненного коклюша, назначение препаратов глауцина и эфедрина, перевод больных с купирующимся апноэ на пролонгированную автоматическую ИВЛ, использование антигистаминных и атропинсодержащих препаратов

Профилактика: Специфическая профилактика – с 1959 г. Вакцины: АКДС, тетракок, инфанрикс. Коклюшный компонент вакцины состоит из убитых возбудителей коклюша. Первичная вакцинация 3 -кратно: 3 -4, 5 -6 мес. по 0, 5 мл в/м. Ревакцинация – в 18 мес.

Согласно санитарноэпидемиологическим правлам СП 3. 1. 21320 -03 «Профилактика коклюшной инфекции» от 25. 05. 2003 в целях раннего выявления коклюша каждого ребенка, кашляющего в течение 7 дней и более, направлять на 2 -кратное бак. обследование (два дня подряд или через день), а также установить медицинское наблюдение.

Срок изоляции больного – 14 дней. За детьми, общавшимися с больными коклюшем в дошкольных образовательных учреждениях, а также за контактными детьми до 14 лет в семейном очаге устанавливается мед. наблюдение в течение 7 дней с проведением 2 -кратного бак. обследования. В очаге инфекции непривитым детям в возрасте до года, непривитым или с незаконченными прививками старше 1 года вводится антитоксический противококлюшный Ig (Ig человека нормальный в дозе 6 мл – по 3 мл через сутки). Ig вводится независимо от сроков общения. Заключительная дезинфекция не проводится. Ежедневно проводится влажная уборка.

Паракоклюш: По клинической картине сходен с легкой формой коклюша. - заболеваемость меньше, чем коклюшем; - чаще дети 3 -6 лет, болеют как привитые, так и переболевшие коклюшем; - инкубационный период 4 -14 дней; - коклюшеподобная и стертая форма; - бактериологическая и серологическая диагностика; - лечение симптоматическое; - изоляция заболевшего на 25 дней только от детей 1 -го года жизни, от пациентов детских больниц.
Коклюш, лекция.ppt