Акушерские кровотечения.ppt
- Количество слайдов: 44
 КНМУ имени Асфендиярова С. Д. Кафедра Анестезиологии и реаниматологии Акушерские кровотечения Ассистент Зрячев В. М. Алматы 2013
КНМУ имени Асфендиярова С. Д. Кафедра Анестезиологии и реаниматологии Акушерские кровотечения Ассистент Зрячев В. М. Алматы 2013
 АКУШЕРСКИЕ КРОВОТЕЧЕНИЯ. o Акушерские кровотечения – это кровотечения из половых путей, возникающие при беременности, в родах и в послеродовом периоде, вне зависимости от причины, их обусловливающей. o Частота встречаемости акушерских кровотечений составляет 3, 8 -12% по отношению к общему числу беременностей. o В силу особенностей кровоснабжения беременной матки (интенсивность кровотока в ней составляет 700 -800 мл в минуту) при нарушении механизмов гемостаза кровотечение сразу приобретает профузный характер.
АКУШЕРСКИЕ КРОВОТЕЧЕНИЯ. o Акушерские кровотечения – это кровотечения из половых путей, возникающие при беременности, в родах и в послеродовом периоде, вне зависимости от причины, их обусловливающей. o Частота встречаемости акушерских кровотечений составляет 3, 8 -12% по отношению к общему числу беременностей. o В силу особенностей кровоснабжения беременной матки (интенсивность кровотока в ней составляет 700 -800 мл в минуту) при нарушении механизмов гемостаза кровотечение сразу приобретает профузный характер.
 ЭТИОЛОГИЯ И ПАТОГЕНЕЗ Причины кровотечений в акушерской практике приведены ниже. Ø Прерывание беременности — самопроизвольное прерывание беременности на ранних (до 22 нед) сроках, когда происходит раскрытие цервикального канала и изгнание плодного яйца целиком или частично. Выделяют следующие предрасполагающие факторы прерывания беременности.
ЭТИОЛОГИЯ И ПАТОГЕНЕЗ Причины кровотечений в акушерской практике приведены ниже. Ø Прерывание беременности — самопроизвольное прерывание беременности на ранних (до 22 нед) сроках, когда происходит раскрытие цервикального канала и изгнание плодного яйца целиком или частично. Выделяют следующие предрасполагающие факторы прерывания беременности.
 Ø Ø Анатомические: инфантилизм, пороки развития матки, истмикоцервикальная недостаточность, травматическое повреждение матки при искусственном аборте или родах, опухоли. Функциональные: инфекционные заболевания в детстве, искусственные аборты, воспалительные заболевания половых органов, нарушение функционального состояния желёз внутренней секреции, патологические роды в анамнезе, фрустирующие (психотравмирующие) ситуации, экстрагенитальная патология.
Ø Ø Анатомические: инфантилизм, пороки развития матки, истмикоцервикальная недостаточность, травматическое повреждение матки при искусственном аборте или родах, опухоли. Функциональные: инфекционные заболевания в детстве, искусственные аборты, воспалительные заболевания половых органов, нарушение функционального состояния желёз внутренней секреции, патологические роды в анамнезе, фрустирующие (психотравмирующие) ситуации, экстрагенитальная патология.
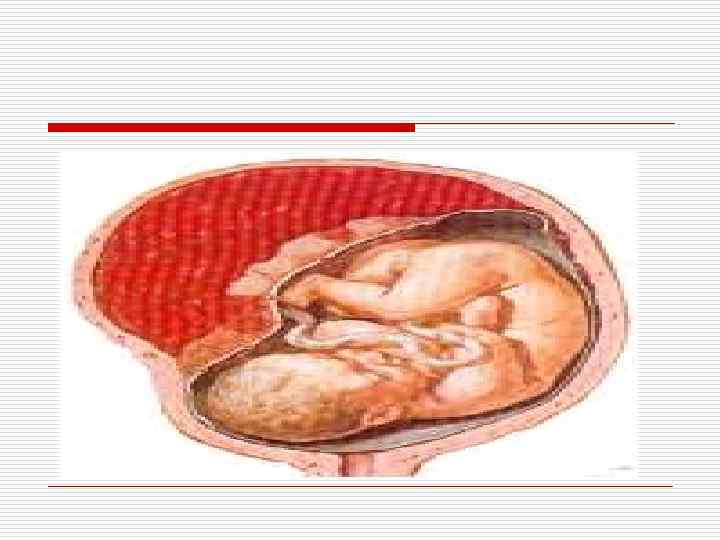
 Нарушение системы матьплацента-плод, хромосомные нарушения у плода. Ø Ø Предлежание плаценты — патология плаценты, связанная с аномалией её расположения, при которой плацента частично или полностью перекрывает область внутреннего зева. К предрасполагающим факторам предлежания плаценты относят рубец на матке, осложнённый акушерско-гинекологический анамнез и миому матки. Преждевременная отслойка нормально расположенной плаценты — патология беременности, при которой происходит полная или частичная отслойка плаценты от стенок матки во время беременности или в I или. II периоде родов (т. е. до рождения плода). Предрасполагающие факторы преждевременной отслойки нормально расположенной плаценты перечислены ниже.
Нарушение системы матьплацента-плод, хромосомные нарушения у плода. Ø Ø Предлежание плаценты — патология плаценты, связанная с аномалией её расположения, при которой плацента частично или полностью перекрывает область внутреннего зева. К предрасполагающим факторам предлежания плаценты относят рубец на матке, осложнённый акушерско-гинекологический анамнез и миому матки. Преждевременная отслойка нормально расположенной плаценты — патология беременности, при которой происходит полная или частичная отслойка плаценты от стенок матки во время беременности или в I или. II периоде родов (т. е. до рождения плода). Предрасполагающие факторы преждевременной отслойки нормально расположенной плаценты перечислены ниже.
 n n n Гестоз. Артериальная гипертензия. Заболевания почек. Осложненный акушерско-гинекологический анамнез. Миома матки. Быстрое опорожнение матки при многоводии, многоплодии, крупном плоде. n Травмы живота. o Разрывы мягких родовых путей во время родов. o Гипотонические и атонические кровотечения в раннем послеродовом периоде. o Разрыв матки.
n n n Гестоз. Артериальная гипертензия. Заболевания почек. Осложненный акушерско-гинекологический анамнез. Миома матки. Быстрое опорожнение матки при многоводии, многоплодии, крупном плоде. n Травмы живота. o Разрывы мягких родовых путей во время родов. o Гипотонические и атонические кровотечения в раннем послеродовом периоде. o Разрыв матки.
 КЛАССИФИКАЦИЯ o Кровотечения в первой половине беременности (до 20 недель). o Кровотечения во второй половине беременности. o Кровотечения в последовом и раннем послеродовом периоде.
КЛАССИФИКАЦИЯ o Кровотечения в первой половине беременности (до 20 недель). o Кровотечения во второй половине беременности. o Кровотечения в последовом и раннем послеродовом периоде.
 послеродовое кровотечение. o Раннее послеродовое кровотечение – в первые 24 часа после родов. o Позднее послеродовое кровотечение – по истечении 24 часов после родов
послеродовое кровотечение. o Раннее послеродовое кровотечение – в первые 24 часа после родов. o Позднее послеродовое кровотечение – по истечении 24 часов после родов
 КЛИНИЧЕСКАЯ КАРТИНА Клиническая картина акушерского кровотечения зависит от его причины. o Самопроизвольный аборт. n Боли в нижних отделах живота, часто схваткообразные. n Кровянистые выделения, которые могут принимать характер кровотечения. n Повышение тонуса матки. n Наличие структурных изменений в шейке матки, в результате чего происходит раскрытие внутреннего гистологического отверстия матки и изгнание плодного яйца (целиком или полностью).
КЛИНИЧЕСКАЯ КАРТИНА Клиническая картина акушерского кровотечения зависит от его причины. o Самопроизвольный аборт. n Боли в нижних отделах живота, часто схваткообразные. n Кровянистые выделения, которые могут принимать характер кровотечения. n Повышение тонуса матки. n Наличие структурных изменений в шейке матки, в результате чего происходит раскрытие внутреннего гистологического отверстия матки и изгнание плодного яйца (целиком или полностью).
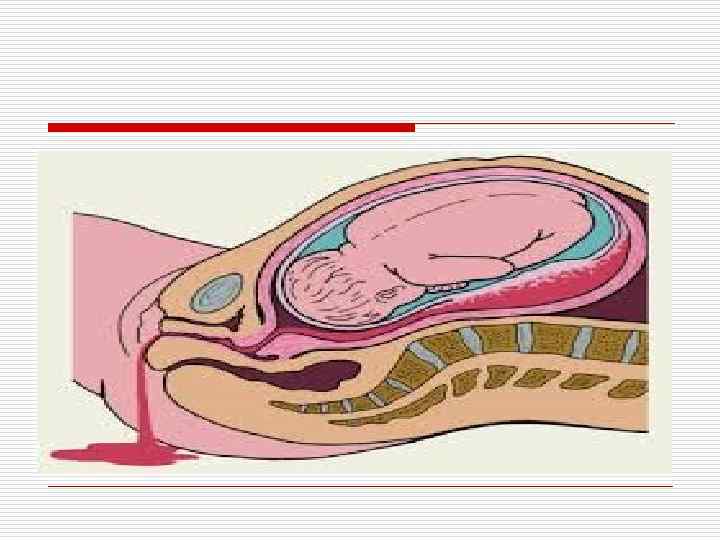
 o Криминальный аборт сопровождается выраженными признаками воспалительного процесса, интоксикацией (озноб, лихорадка, тахикардия); при перфорации стенки матки появляются симптомы раздражения брюшины. o При предлежании плаценты ведущий и единственный симптом — повторяющиеся маточные кровотечения во второй половине беременности.
o Криминальный аборт сопровождается выраженными признаками воспалительного процесса, интоксикацией (озноб, лихорадка, тахикардия); при перфорации стенки матки появляются симптомы раздражения брюшины. o При предлежании плаценты ведущий и единственный симптом — повторяющиеся маточные кровотечения во второй половине беременности.
 o o o Преждевременная отслойка нормально расположенной плаценты. n Сильные боли в нижних отделах живота в поздние сроки беременности или во время родов. n Чувство напряжения матки. n Наружное (из родовых путей), внутреннее (в область ретроплацентарной гематомы) или комбинированное кровотечение. n Слабость, головокружение, недомогание. n Бледность кожных покровов, тахикардия, артериальная гипотензия. n Значительное снижение или исчезновение движений плода. Тяжесть состояния пациентки зависит от интенсивности кровотечения и степени кровопотери, которые определяются площадью отслойки плаценты. Состояние плода также зависит от площади и скорости отслойки. При отслойке плаценты на 30% и более плод всегда погибает. Возможные осложнения также зависят от этиологии кровотечения.
o o o Преждевременная отслойка нормально расположенной плаценты. n Сильные боли в нижних отделах живота в поздние сроки беременности или во время родов. n Чувство напряжения матки. n Наружное (из родовых путей), внутреннее (в область ретроплацентарной гематомы) или комбинированное кровотечение. n Слабость, головокружение, недомогание. n Бледность кожных покровов, тахикардия, артериальная гипотензия. n Значительное снижение или исчезновение движений плода. Тяжесть состояния пациентки зависит от интенсивности кровотечения и степени кровопотери, которые определяются площадью отслойки плаценты. Состояние плода также зависит от площади и скорости отслойки. При отслойке плаценты на 30% и более плод всегда погибает. Возможные осложнения также зависят от этиологии кровотечения.
 o Самопроизвольный аборт. n Маточное кровотечение. n Воспаление матки и придатков. n Повторный самопроизвольный аборт (невынашивание беременности). o Депрессивное состояние пациентки с ощущением вины (возможно необходима психотерапия
o Самопроизвольный аборт. n Маточное кровотечение. n Воспаление матки и придатков. n Повторный самопроизвольный аборт (невынашивание беременности). o Депрессивное состояние пациентки с ощущением вины (возможно необходима психотерапия
 o Предлежание плаценты. n n Некроз гипофиза (синдром Шихана). Острый некроз почечных канальцев. Сильное кровотечение. Плотное прикрепление плаценты.
o Предлежание плаценты. n n Некроз гипофиза (синдром Шихана). Острый некроз почечных канальцев. Сильное кровотечение. Плотное прикрепление плаценты.
 o Преждевременная отслойка нормально расположенной плаценты. n n Массивное кровотечение. Геморрагический шок. Коагулопатия потребления (ДВС-синдром). Острая почечная недостаточность. o Симптомокомплекс Кувелера ( «матка Кувелера» ) — обширное пропитывание миометрия кровью и попадание её под серозную оболочку матки
o Преждевременная отслойка нормально расположенной плаценты. n n Массивное кровотечение. Геморрагический шок. Коагулопатия потребления (ДВС-синдром). Острая почечная недостаточность. o Симптомокомплекс Кувелера ( «матка Кувелера» ) — обширное пропитывание миометрия кровью и попадание её под серозную оболочку матки
 ДИФФЕРЕНЦИАЛЬНАЯ ДИАГНОСТИКА o При самопроизвольном аборте дифференциальную диагностику проводят со следующими заболеваниями. n Эктопическая беременность (имплантация плодного яйца вне полости матки). n Полипы, новообразования, воспалительные процессы в шейке матки (причину выявляют при гинекологическом исследовании, т. е. при осмотре при помощи зеркал). o Трофобластическая болезнь (увеличение размеров матки больше предполагаемого срока гестации, при УЗИ в полости матки выявляют разрастания, напоминающие гроздья винограда, нет плодного яйца). o Дисменорея.
ДИФФЕРЕНЦИАЛЬНАЯ ДИАГНОСТИКА o При самопроизвольном аборте дифференциальную диагностику проводят со следующими заболеваниями. n Эктопическая беременность (имплантация плодного яйца вне полости матки). n Полипы, новообразования, воспалительные процессы в шейке матки (причину выявляют при гинекологическом исследовании, т. е. при осмотре при помощи зеркал). o Трофобластическая болезнь (увеличение размеров матки больше предполагаемого срока гестации, при УЗИ в полости матки выявляют разрастания, напоминающие гроздья винограда, нет плодного яйца). o Дисменорея.
 o При предлежании плаценты отсутствуют болезненность и напряжение матки, доступны пальпации части плода, обычно не нарушена его жизнедеятельность. Предлежание плаценты дифференцируют с ниже перечисленными болезнями. n Шеечная беременность. n Преждевременная отслойка нормально n n n расположенной плаценты. Разрыв матки. Заболевания крови. Разрыв варикозно-расширенных вен влагалища. Эктопия шейки матки. Полипы и рак шейки матки.
o При предлежании плаценты отсутствуют болезненность и напряжение матки, доступны пальпации части плода, обычно не нарушена его жизнедеятельность. Предлежание плаценты дифференцируют с ниже перечисленными болезнями. n Шеечная беременность. n Преждевременная отслойка нормально n n n расположенной плаценты. Разрыв матки. Заболевания крови. Разрыв варикозно-расширенных вен влагалища. Эктопия шейки матки. Полипы и рак шейки матки.
 o При разрыве матки в анамнезе есть указания на осложнённые аборты, роды, перенесённые операции на матке. o Преждевременную отслойку нормально расположенной плаценты дифференцируют с предлежанием плаценты и разрывом матки. o Дифференциальную диагностику также проводят с другими заболеваниями, сопровождающимися болью в животе (острый аппендицит).
o При разрыве матки в анамнезе есть указания на осложнённые аборты, роды, перенесённые операции на матке. o Преждевременную отслойку нормально расположенной плаценты дифференцируют с предлежанием плаценты и разрывом матки. o Дифференциальную диагностику также проводят с другими заболеваниями, сопровождающимися болью в животе (острый аппендицит).
 Дифференциальная диагностика кровотечения при предлежании и отслойке плаценты Признак Предлежание плаценты Отслойка плаценты Анамнез Возможны эпизоды кровотечений во время беременности Внезапно Кровотечение Сразу наружное – визуально определенный объем кровопотери соответствует состоянию беременной Больше внутреннее визуально определенный объем кровопотери не соответствует состоянию беременной Болевой синдром Нет Есть Тонус матки Не изменен Повышен Расположение предлежащей части Высоко/неправильное положение плода Трудно определяемо Признаки дистресса плода Чаще нет/могут быть вторичными при ухудшении состояния Чаще есть
Дифференциальная диагностика кровотечения при предлежании и отслойке плаценты Признак Предлежание плаценты Отслойка плаценты Анамнез Возможны эпизоды кровотечений во время беременности Внезапно Кровотечение Сразу наружное – визуально определенный объем кровопотери соответствует состоянию беременной Больше внутреннее визуально определенный объем кровопотери не соответствует состоянию беременной Болевой синдром Нет Есть Тонус матки Не изменен Повышен Расположение предлежащей части Высоко/неправильное положение плода Трудно определяемо Признаки дистресса плода Чаще нет/могут быть вторичными при ухудшении состояния Чаще есть
 Пошаговая терапия ПРК o Шаг 1 - Начальная оценка o Шаг 2 - Этиотропная терапия o Шаг 3 - Методы временной остановки кровотечения o Шаг 4 – Лапаротомия (поэтапный хирургический гемостаз)
Пошаговая терапия ПРК o Шаг 1 - Начальная оценка o Шаг 2 - Этиотропная терапия o Шаг 3 - Методы временной остановки кровотечения o Шаг 4 – Лапаротомия (поэтапный хирургический гемостаз)
 Шаг 1 - Начальная оценка o Одновременно: o Мобилизация свободного персонала (позвать на помощь: опытного акушера-гинеколога, владеющего оперативной техникой в полном объеме, анестезиолога-реаниматолога, лаборанта). o Оценка объема кровопотери. o Оценка состояния и контроль жизненно важных функций организма (АД, пульс, температура, частота дыхания).
Шаг 1 - Начальная оценка o Одновременно: o Мобилизация свободного персонала (позвать на помощь: опытного акушера-гинеколога, владеющего оперативной техникой в полном объеме, анестезиолога-реаниматолога, лаборанта). o Оценка объема кровопотери. o Оценка состояния и контроль жизненно важных функций организма (АД, пульс, температура, частота дыхания).
 Шаг 1 - Начальная оценка o Катетеризация мочевого пузыря – мочевой пузырь должен быть пустым. o Катетеризация 1 или 2 -х периферических вен (№№ 14 -16 G) для начала инфузии кристаллоидов в отношении 3: 1 к объему кровопотери. o Согревание женщины (накрыть одеялом, поменять влажные простыни на сухие). o Определение группы крови, Rh-фактора, взятие крови для анализа на совместимость. o Установить причину: o - осмотр последа (ткань) o - осмотр родовых путей (травма). o - исследовать матку (тонус) o - исключить ДВС синдром (тромбин)
Шаг 1 - Начальная оценка o Катетеризация мочевого пузыря – мочевой пузырь должен быть пустым. o Катетеризация 1 или 2 -х периферических вен (№№ 14 -16 G) для начала инфузии кристаллоидов в отношении 3: 1 к объему кровопотери. o Согревание женщины (накрыть одеялом, поменять влажные простыни на сухие). o Определение группы крови, Rh-фактора, взятие крови для анализа на совместимость. o Установить причину: o - осмотр последа (ткань) o - осмотр родовых путей (травма). o - исследовать матку (тонус) o - исключить ДВС синдром (тромбин)
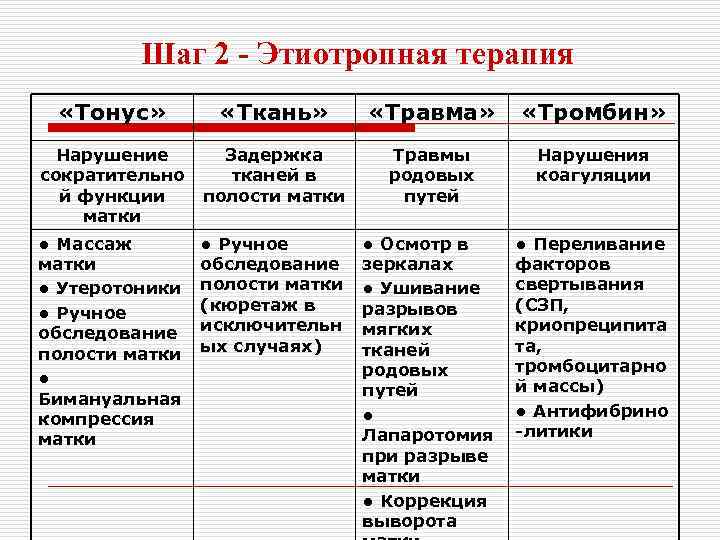 Шаг 2 - Этиотропная терапия «Тонус» «Ткань» «Травма» «Тромбин» Нарушение сократительно й функции матки Задержка тканей в полости матки Травмы родовых путей Нарушения коагуляции • Массаж матки • Утеротоники • Ручное обследование полости матки • Бимануальная компрессия матки • Ручное обследование полости матки (кюретаж в исключительн ых случаях) • Осмотр в зеркалах • Ушивание разрывов мягких тканей родовых путей • Лапаротомия при разрыве матки • Коррекция выворота • Переливание факторов свертывания (СЗП, криопреципита та, тромбоцитарно й массы) • Антифибрино -литики
Шаг 2 - Этиотропная терапия «Тонус» «Ткань» «Травма» «Тромбин» Нарушение сократительно й функции матки Задержка тканей в полости матки Травмы родовых путей Нарушения коагуляции • Массаж матки • Утеротоники • Ручное обследование полости матки • Бимануальная компрессия матки • Ручное обследование полости матки (кюретаж в исключительн ых случаях) • Осмотр в зеркалах • Ушивание разрывов мягких тканей родовых путей • Лапаротомия при разрыве матки • Коррекция выворота • Переливание факторов свертывания (СЗП, криопреципита та, тромбоцитарно й массы) • Антифибрино -литики
 Лечение атонии матки. Очередность введения и препараты –утеротоники Параметры 1 -я очередь Окситоцин 2 -я очередь Эргометрин Метилэргометри н 3 -я очередь Простагландин F 2α Начальная доза и способ введения 10 ЕД в/м или 5 ЕД в/в (медленно) 0, 2 мг в/м или в/в (медленно) 0, 25 мг в/м возможно в мышцу (шейку матки). Это может быть опасно для жизни! Энзапрост 2, 5 мг 0, 2 мг в/м каждые 15 мин (при необходимости – 0, 2 мг в/м или в/в (медленно) каждые 4 часа 0, 25 мг каждые 15 мин Энзапрост 2, 5 мг каждые 15 мин Повторные 20 ЕД в/в дозы капельно со скоростью 60 кап в 1 мин Максимальн ая доза Не более 3 л жидкости, содержащей 5 доз (1, 0 мг) 8 доз (2 мг)
Лечение атонии матки. Очередность введения и препараты –утеротоники Параметры 1 -я очередь Окситоцин 2 -я очередь Эргометрин Метилэргометри н 3 -я очередь Простагландин F 2α Начальная доза и способ введения 10 ЕД в/м или 5 ЕД в/в (медленно) 0, 2 мг в/м или в/в (медленно) 0, 25 мг в/м возможно в мышцу (шейку матки). Это может быть опасно для жизни! Энзапрост 2, 5 мг 0, 2 мг в/м каждые 15 мин (при необходимости – 0, 2 мг в/м или в/в (медленно) каждые 4 часа 0, 25 мг каждые 15 мин Энзапрост 2, 5 мг каждые 15 мин Повторные 20 ЕД в/в дозы капельно со скоростью 60 кап в 1 мин Максимальн ая доза Не более 3 л жидкости, содержащей 5 доз (1, 0 мг) 8 доз (2 мг)
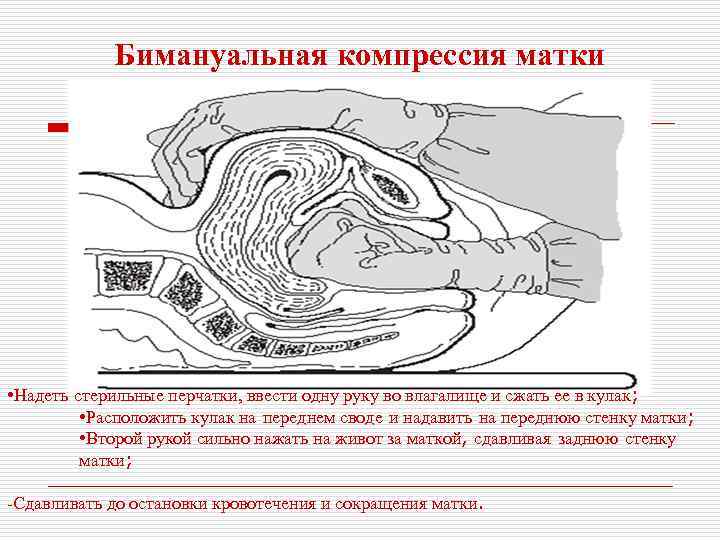 Бимануальная компрессия матки • Надеть стерильные перчатки, ввести одну руку во влагалище и сжать ее в кулак; • Расположить кулак на переднем своде и надавить на переднюю стенку матки; • Второй рукой сильно нажать на живот за маткой, сдавливая заднюю стенку матки; -Сдавливать до остановки кровотечения и сокращения матки.
Бимануальная компрессия матки • Надеть стерильные перчатки, ввести одну руку во влагалище и сжать ее в кулак; • Расположить кулак на переднем своде и надавить на переднюю стенку матки; • Второй рукой сильно нажать на живот за маткой, сдавливая заднюю стенку матки; -Сдавливать до остановки кровотечения и сокращения матки.
 Остановка кровотечения (1) o Если консервативные меры не позволяют остановить кровотечение, то необходимо провести хирургический гемостаз ЛУЧШЕ РАНЬШЕ, ЧЕМ ПОЗЖЕ o При акушерских кровотечениях одной из основных причин получения плохих результатов является слишком позднее проведение хирургического гемостаза Chamberlain (1992)
Остановка кровотечения (1) o Если консервативные меры не позволяют остановить кровотечение, то необходимо провести хирургический гемостаз ЛУЧШЕ РАНЬШЕ, ЧЕМ ПОЗЖЕ o При акушерских кровотечениях одной из основных причин получения плохих результатов является слишком позднее проведение хирургического гемостаза Chamberlain (1992)
 Шаг 3 - Методы временной остановки кровотечения o Внутриматочная тампонада o Сдавление брюшной аорты
Шаг 3 - Методы временной остановки кровотечения o Внутриматочная тампонада o Сдавление брюшной аорты
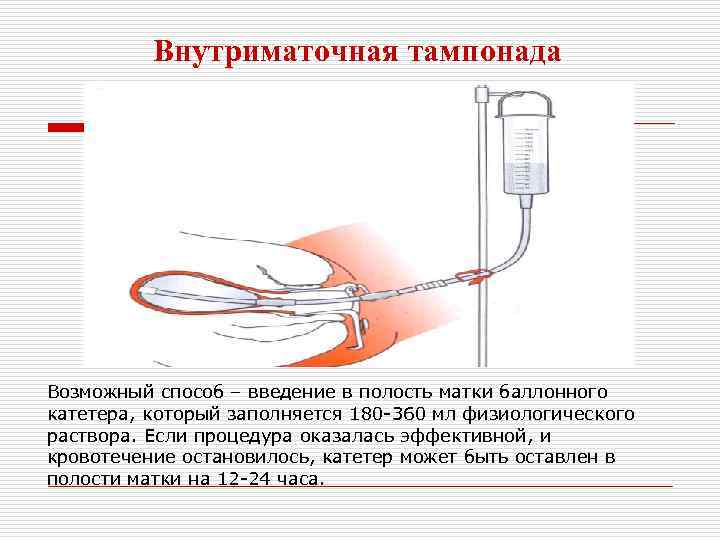 Внутриматочная тампонада Возможный способ – введение в полость матки баллонного катетера, который заполняется 180 -360 мл физиологического раствора. Если процедура оказалась эффективной, и кровотечение остановилось, катетер может быть оставлен в полости матки на 12 -24 часа.
Внутриматочная тампонада Возможный способ – введение в полость матки баллонного катетера, который заполняется 180 -360 мл физиологического раствора. Если процедура оказалась эффективной, и кровотечение остановилось, катетер может быть оставлен в полости матки на 12 -24 часа.
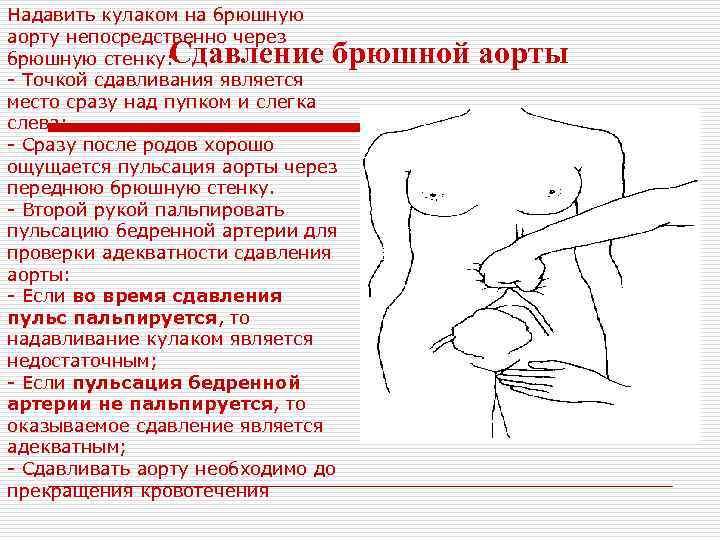 Надавить кулаком на брюшную аорту непосредственно через брюшную стенку: - Точкой сдавливания является место сразу над пупком и слегка слева; - Сразу после родов хорошо ощущается пульсация аорты через переднюю брюшную стенку. - Второй рукой пальпировать пульсацию бедренной артерии для проверки адекватности сдавления аорты: - Если во время сдавления пульс пальпируется, то надавливание кулаком является недостаточным; - Если пульсация бедренной артерии не пальпируется, то оказываемое сдавление является адекватным; - Сдавливать аорту необходимо до прекращения кровотечения Сдавление брюшной аорты
Надавить кулаком на брюшную аорту непосредственно через брюшную стенку: - Точкой сдавливания является место сразу над пупком и слегка слева; - Сразу после родов хорошо ощущается пульсация аорты через переднюю брюшную стенку. - Второй рукой пальпировать пульсацию бедренной артерии для проверки адекватности сдавления аорты: - Если во время сдавления пульс пальпируется, то надавливание кулаком является недостаточным; - Если пульсация бедренной артерии не пальпируется, то оказываемое сдавление является адекватным; - Сдавливать аорту необходимо до прекращения кровотечения Сдавление брюшной аорты
 Шаг 4 - Лапаротомия (поэтапный хирургический гемостаз) 1. Повторить инъекцию 1 дозы (0, 25 мг) простагландинов в матку. 2. Произвести последовательную перевязку сосудов. 3. Наложить хирургические компрессионные швы: возможно по методике Б-Линча (B-Lynch). 4. Произвести тотальную или субтотальную гистерэктомию.
Шаг 4 - Лапаротомия (поэтапный хирургический гемостаз) 1. Повторить инъекцию 1 дозы (0, 25 мг) простагландинов в матку. 2. Произвести последовательную перевязку сосудов. 3. Наложить хирургические компрессионные швы: возможно по методике Б-Линча (B-Lynch). 4. Произвести тотальную или субтотальную гистерэктомию.
 Методика перевязки маточной артерии • Оттянуть матку для получения доступа к нижней части широкой связки. • Найти пульсацию маточной артерии в области перехода шейки матки в матки. • С помощью хромированного кетгута № 0 (или полигликолевой нити) и крупной иглы пропустить нить вокруг артерии, захватывая 2– 3 см миометрия (мышца матки) на уровне, на котором Перевязка предполагается поперечное рассечение нижнего сегмента матки. яичников артерий Туго затянуть лигатуру. • Шов следует располагать как можно ближе к телу матке, поскольку, в основном, мочеточник находится всего лишь на 1 см латеральнее маточной артерии. Повторить с другой стороны. • В случае разрыва артерии наложить зажим до остановки кровотечения. -Перевязать яичниковую ветвь маточной артерии чуть ниже места присоединения к матке поддерживающей связки яичника. -Повторить с другой стороны. • Провести наблюдение за кровотечением или образованием Перевязка маточных гематомы. артерий по О´ Лири • Ушить брюшную полость. WHO. Managing Complications in Pregnancy and Childbirth: A Guide for Midwives and Doctors. Geneva: WHOTamizian (2001) (2000) Последовательная деваскуляризация матки
Методика перевязки маточной артерии • Оттянуть матку для получения доступа к нижней части широкой связки. • Найти пульсацию маточной артерии в области перехода шейки матки в матки. • С помощью хромированного кетгута № 0 (или полигликолевой нити) и крупной иглы пропустить нить вокруг артерии, захватывая 2– 3 см миометрия (мышца матки) на уровне, на котором Перевязка предполагается поперечное рассечение нижнего сегмента матки. яичников артерий Туго затянуть лигатуру. • Шов следует располагать как можно ближе к телу матке, поскольку, в основном, мочеточник находится всего лишь на 1 см латеральнее маточной артерии. Повторить с другой стороны. • В случае разрыва артерии наложить зажим до остановки кровотечения. -Перевязать яичниковую ветвь маточной артерии чуть ниже места присоединения к матке поддерживающей связки яичника. -Повторить с другой стороны. • Провести наблюдение за кровотечением или образованием Перевязка маточных гематомы. артерий по О´ Лири • Ушить брюшную полость. WHO. Managing Complications in Pregnancy and Childbirth: A Guide for Midwives and Doctors. Geneva: WHOTamizian (2001) (2000) Последовательная деваскуляризация матки
 Хирургические компрессионные швы: шов Б-Линча (1) o Наиболее распространенным является шов Б-Линча, впервые описанный в 1997 г. o Описано Более 1300 случаев, в большинстве из которых удалось избежать гистерэктомии o Не описано ни одно серьезное осложнение o В последствии многие женщины имели неосложненную беременность и нормальные роды El-Hamamy E, B-Lynch C. (2005)
Хирургические компрессионные швы: шов Б-Линча (1) o Наиболее распространенным является шов Б-Линча, впервые описанный в 1997 г. o Описано Более 1300 случаев, в большинстве из которых удалось избежать гистерэктомии o Не описано ни одно серьезное осложнение o В последствии многие женщины имели неосложненную беременность и нормальные роды El-Hamamy E, B-Lynch C. (2005)
 • Доктор Б-Линч. С. в 1997 году опубликовал технику операции по наложению компрессионных швов на матку. При гипотоническом кровотечении при кесаревом сечении. К 2005 году в литературных источниках были описаны уже более 1000 случаев успешных исходов данной операции. Причем, до сих пор не было описано ни одного серьезного осложнения при проведении данной операции. Были описаны более 20 случаев успешного деторождения при наличии такой операции в анамнезе. • Методика компрессионных швов имеет такую теоретическую основу: механическое пережатие маточных сосудистых синусов предотвращает дальнейшее поступление крови и останавливает кровотечение.
• Доктор Б-Линч. С. в 1997 году опубликовал технику операции по наложению компрессионных швов на матку. При гипотоническом кровотечении при кесаревом сечении. К 2005 году в литературных источниках были описаны уже более 1000 случаев успешных исходов данной операции. Причем, до сих пор не было описано ни одного серьезного осложнения при проведении данной операции. Были описаны более 20 случаев успешного деторождения при наличии такой операции в анамнезе. • Методика компрессионных швов имеет такую теоретическую основу: механическое пережатие маточных сосудистых синусов предотвращает дальнейшее поступление крови и останавливает кровотечение.
 Наложить хирургические компрессионные швы: по методике Б-Линча (B-Lynch).
Наложить хирургические компрессионные швы: по методике Б-Линча (B-Lynch).
 Инфузионная терапия: основные принципы o Наилучшим средством является физиологический раствор (в соотношении 3: 1) o Коллоидные растворы не имеют преимуществ по сравнению с кристаллоидными растворами o Существуют очень строгие показания к применению эритроцитарной массы и свежезамороженной плазмы для переливания WHO (2000)
Инфузионная терапия: основные принципы o Наилучшим средством является физиологический раствор (в соотношении 3: 1) o Коллоидные растворы не имеют преимуществ по сравнению с кристаллоидными растворами o Существуют очень строгие показания к применению эритроцитарной массы и свежезамороженной плазмы для переливания WHO (2000)
 • Кристаллоидные замещающие растворы: • содержат натрий в такой же концентрации, как и в плазме; • не могут попадать в клетки, поскольку клеточная мембрана является непроницаемой для натрия; • попадают из сосудистого русла во внеклеточное пространство (обычно в сосудистом русле остается лишь четвертая часть введенного объема кристаллоидного раствора). • Для восстановления объема циркулирующей крови (внутрисосудистый объем) необходимо ввести кристаллоидный раствор в объеме, который превышает объем кровопотери не менее чем в 3 раза. • Растворы декстрозы (глюкозы) являются плохими замещающими жидкостями. Не используйте их для устранения гиповолемии, если есть хоть какая-нибудь альтернатива. • Эффективными замещающими жидкостями являются только нормальный физиологический раствор (0, 9% раствор хлористого натрия) или сбалансированные солевые растворы с таким же содержанием натрия, как и в плазме. Они должны иметься во всех больницах, в которых может проводиться внутривенное введение замещающих жидкостей. WHO. Managing Complications in Pregnancy and Childbirth: A Guide for Midwives and Doctors. Geneva: WHO (2000)
• Кристаллоидные замещающие растворы: • содержат натрий в такой же концентрации, как и в плазме; • не могут попадать в клетки, поскольку клеточная мембрана является непроницаемой для натрия; • попадают из сосудистого русла во внеклеточное пространство (обычно в сосудистом русле остается лишь четвертая часть введенного объема кристаллоидного раствора). • Для восстановления объема циркулирующей крови (внутрисосудистый объем) необходимо ввести кристаллоидный раствор в объеме, который превышает объем кровопотери не менее чем в 3 раза. • Растворы декстрозы (глюкозы) являются плохими замещающими жидкостями. Не используйте их для устранения гиповолемии, если есть хоть какая-нибудь альтернатива. • Эффективными замещающими жидкостями являются только нормальный физиологический раствор (0, 9% раствор хлористого натрия) или сбалансированные солевые растворы с таким же содержанием натрия, как и в плазме. Они должны иметься во всех больницах, в которых может проводиться внутривенное введение замещающих жидкостей. WHO. Managing Complications in Pregnancy and Childbirth: A Guide for Midwives and Doctors. Geneva: WHO (2000)
 Свежезамороженная плазма o Показания к переливанию свежезамороженной плазмы являются очень немногочисленными, обычно при кровопотере > 1500 мл o Нарушения коагуляции, доказанные при лабораторных анализах или клинически (ПТИ <75% и продолжающемся кровотечении, «прикроватный тест» ) o В случае массивного кровотечения и использования более 5 -6 упаковок эритроцитарной массы n следует использовать не менее 1 литра n сразу же после правильного размораживания и быстро Lundberg G. D. (1994)
Свежезамороженная плазма o Показания к переливанию свежезамороженной плазмы являются очень немногочисленными, обычно при кровопотере > 1500 мл o Нарушения коагуляции, доказанные при лабораторных анализах или клинически (ПТИ <75% и продолжающемся кровотечении, «прикроватный тест» ) o В случае массивного кровотечения и использования более 5 -6 упаковок эритроцитарной массы n следует использовать не менее 1 литра n сразу же после правильного размораживания и быстро Lundberg G. D. (1994)
 • Существует очень мало четких показаний к переливанию плазмы (например, коагулопатия), а риск такого переливания часто превышает возможные преимущества для женщины. • Риск переливания плазмы: • В плазме может содержаться большинство инфекционных агентов, присутствующих в цельной крови. • Плазма может также вызывать трансфузионные реакции.
• Существует очень мало четких показаний к переливанию плазмы (например, коагулопатия), а риск такого переливания часто превышает возможные преимущества для женщины. • Риск переливания плазмы: • В плазме может содержаться большинство инфекционных агентов, присутствующих в цельной крови. • Плазма может также вызывать трансфузионные реакции.
 Показания к переливанию эритроцитарной массы o Только снижение способности крови переносить кислород, т. е. при клинике гипоксии o Трансфузионный порог должен устанавливаться индивидуально для каждой пациентки: n следует руководствоваться не только величиной гематокрита, и концентрацией гемоглобина (критический уровень 70 г/л), n важно также учитывать клинические признаки анемии и гипоксии EBM Guidelines (2004) o Если кровопотеря составляет 1000 мл и продолжается, то эритроцитарная масса для переливания должна быть легко доступна
Показания к переливанию эритроцитарной массы o Только снижение способности крови переносить кислород, т. е. при клинике гипоксии o Трансфузионный порог должен устанавливаться индивидуально для каждой пациентки: n следует руководствоваться не только величиной гематокрита, и концентрацией гемоглобина (критический уровень 70 г/л), n важно также учитывать клинические признаки анемии и гипоксии EBM Guidelines (2004) o Если кровопотеря составляет 1000 мл и продолжается, то эритроцитарная масса для переливания должна быть легко доступна
 • Переливание эритроцитарной массы может быть жизненно необходимым для восстановления кислород-транспортной функции крови. В большинстве случаев показанием является концентрация гемоглобина < 70 г/л. при продолжающейся кровопотере. Переливание эритроцитарной массы может потребоваться и при более высокой концентрации гемоглобина, если у пациентки имеются симптомы со стороны сердца или легких (тахикардия, одышка, снижение р. О 2). • Принципы, которые следует запомнить: • Концентрация гемоглобина, несмотря на ее важность, не должна быть единственным решающим фактором для начала переливания женщине эритроцитарной массы. Решение о переливании должно основываться на необходимости устранения клинических признаков и симптомов, а также для предотвращения выраженной заболеваемости и летального исхода. • Клиницист должен оценить риск трансфузии, связанный с передачей инфекции вместе с имеющимися препаратами крови. • Переливание цельной крови, эритроцитарной массы или плазмы часто проводятся для быстрой подготовки женщины к плановой операции или для более ранней выписки из больницы, однако, другие способы лечения, например, растворы для внутривенного вливания, часто являются такими же эффективными, и они намного дешевле и безопаснее. • Переливание следует назначать только в тех случаях, когда преимущества для женщины превосходят возможный риск.
• Переливание эритроцитарной массы может быть жизненно необходимым для восстановления кислород-транспортной функции крови. В большинстве случаев показанием является концентрация гемоглобина < 70 г/л. при продолжающейся кровопотере. Переливание эритроцитарной массы может потребоваться и при более высокой концентрации гемоглобина, если у пациентки имеются симптомы со стороны сердца или легких (тахикардия, одышка, снижение р. О 2). • Принципы, которые следует запомнить: • Концентрация гемоглобина, несмотря на ее важность, не должна быть единственным решающим фактором для начала переливания женщине эритроцитарной массы. Решение о переливании должно основываться на необходимости устранения клинических признаков и симптомов, а также для предотвращения выраженной заболеваемости и летального исхода. • Клиницист должен оценить риск трансфузии, связанный с передачей инфекции вместе с имеющимися препаратами крови. • Переливание цельной крови, эритроцитарной массы или плазмы часто проводятся для быстрой подготовки женщины к плановой операции или для более ранней выписки из больницы, однако, другие способы лечения, например, растворы для внутривенного вливания, часто являются такими же эффективными, и они намного дешевле и безопаснее. • Переливание следует назначать только в тех случаях, когда преимущества для женщины превосходят возможный риск.
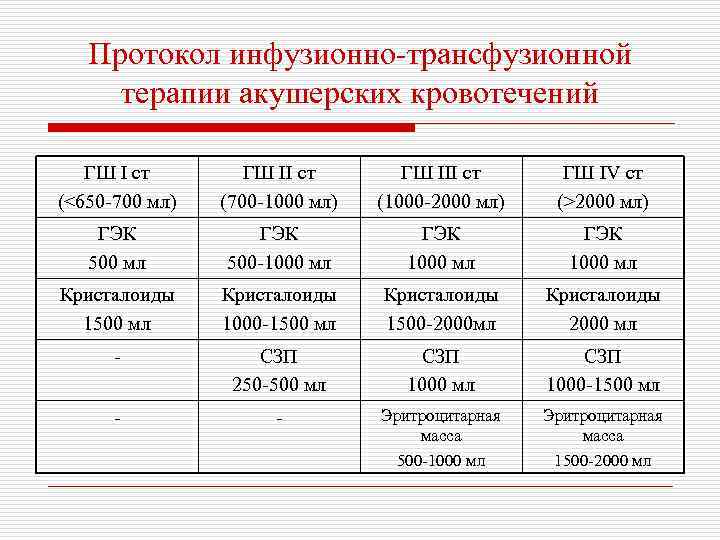 Протокол инфузионно-трансфузионной терапии акушерских кровотечений ГШ I ст (<650 -700 мл) ГШ II ст (700 -1000 мл) ГШ III ст (1000 -2000 мл) ГШ IV ст (>2000 мл) ГЭК 500 мл ГЭК 500 -1000 мл ГЭК 1000 мл Кристалоиды 1500 мл Кристалоиды 1000 -1500 мл Кристалоиды 1500 -2000 мл Кристалоиды 2000 мл - СЗП 250 -500 мл СЗП 1000 -1500 мл - - Эритроцитарная масса 500 -1000 мл Эритроцитарная масса 1500 -2000 мл
Протокол инфузионно-трансфузионной терапии акушерских кровотечений ГШ I ст (<650 -700 мл) ГШ II ст (700 -1000 мл) ГШ III ст (1000 -2000 мл) ГШ IV ст (>2000 мл) ГЭК 500 мл ГЭК 500 -1000 мл ГЭК 1000 мл Кристалоиды 1500 мл Кристалоиды 1000 -1500 мл Кристалоиды 1500 -2000 мл Кристалоиды 2000 мл - СЗП 250 -500 мл СЗП 1000 -1500 мл - - Эритроцитарная масса 500 -1000 мл Эритроцитарная масса 1500 -2000 мл
 СПАСИБО ЗА ВНИМАНИЕ!!!
СПАСИБО ЗА ВНИМАНИЕ!!!


