внебольничная пневмонии.ppt
- Количество слайдов: 64

Клиникофармакологические подходы к выбору и применению лекарственных средств при пневмониях Доц. каф. фармакологии. к. м. н. Коноплева Е. В.



Этиотропные противовирусные средства







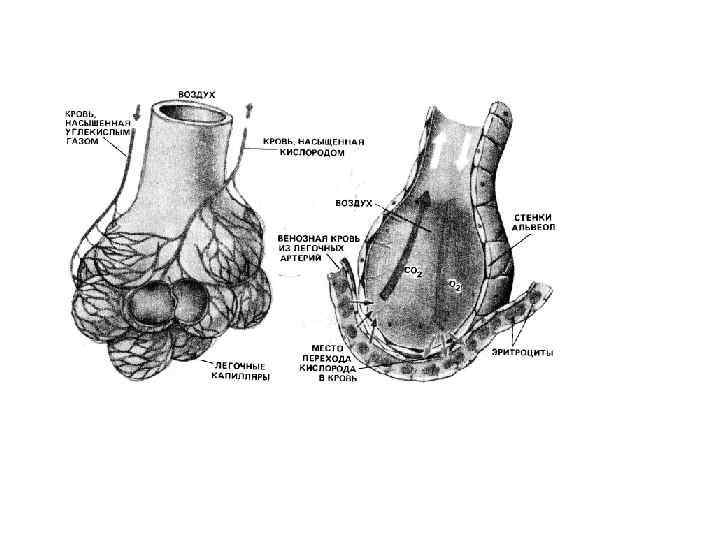

Пневмония – воспалительное заболевание легких, протекающее с преимущественным поражением, альвеол, межуточной ткани и сосудистой системы легких. Различают острую и хроническую пневмонию. • Принято различать внебольничную, госпитальную пневмонию и пневмонию у больных с иммунодефицитом. Заболеваемость П среди взрослых составляет 5— 8 случаев в год на 1000 населения и около 10 случаев на 1000 детей.

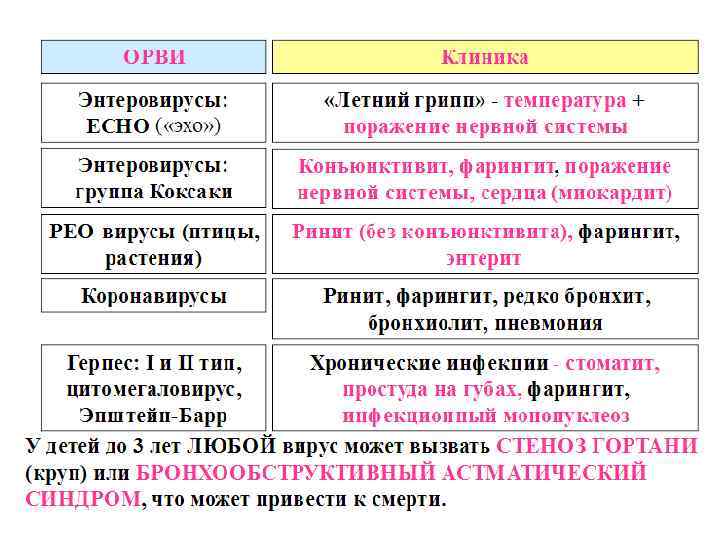
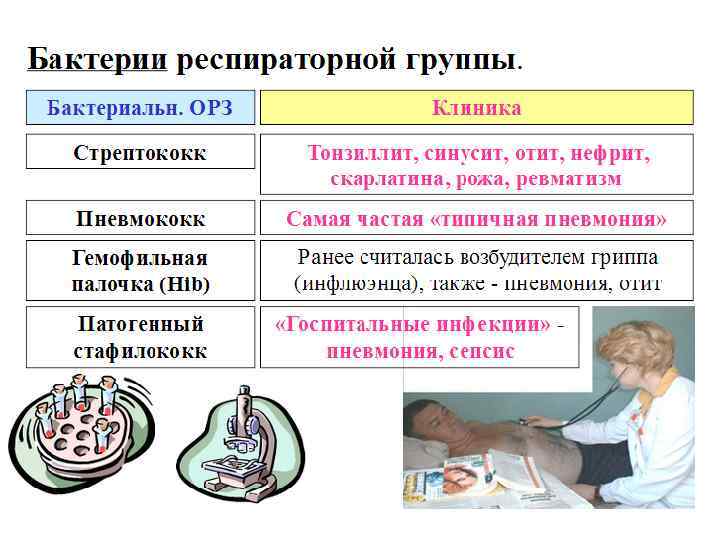
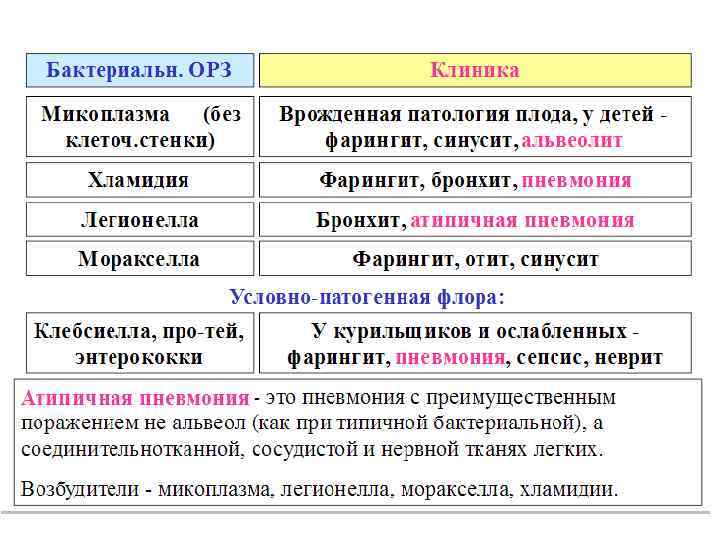
Этиология • Каждому виду пневмоний соответствуют наиболее типичные возбудители, что следует учитывать при выборе АБ терапии. • При внебольничной пневмонии наиболее часто встречаются S. pneumoniae и атипичные микроорганизмы (хламидии, микоплазмы). • У курильщиков и больных хроническим обструктивным бронхитом Н. influensae. • Грамотрицательные энтеробактерии и S. aureus часто встречаются у пожилых пациентов, а также у больных СД • Возбудителями П у лиц, страдающих алкоголизмом, могут быть E. coli, K. pneumoniae. • На фоне бронхоэктатической болезни нередко выделяют Р. aeruginosa.
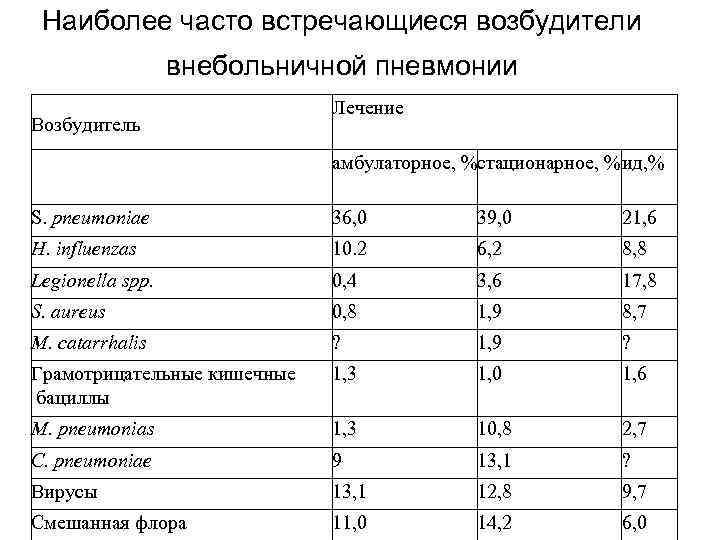
Наиболее часто встречающиеся возбудители внебольничной пневмонии Возбудитель Лечение амбулаторное, %стационарное, %ид, % S. pneumoniae 36, 0 39, 0 21, 6 Н. influenzas 10. 2 6, 2 8, 8 Legionella spp. 0, 4 3, 6 17, 8 S. aureus 0, 8 1, 9 8, 7 M. catarrhalis ? 1, 9 ? Грамотрицательные кишечные бациллы 1, 3 1, 0 1, 6 M. pneumonias 1, 3 10, 8 2, 7 С. pneumoniae 9 13, 1 ? Вирусы 13, 1 12, 8 9, 7 Смешанная флора 11, 0 14, 2 6, 0

• • • К физическим факторам, способствующим развитию пневмоний, относят охлаждение (так называемое «ознобление» ) легких, вдыхание различных видов пыли. Развитие пневмонии в значительной степени зависит от реактивности организма, которая снижается в результате охлаждения, переутомления, травмы, интоксикации, нарушения нормальных условий труда, быта. Предрасполагают к возникновению пневмоний заболевания верхних дыхательных путей и ЛОР органов, застойные явления в малом круге кровообращения (длительное постельное содержание, сердечная недостаточность по левожелудочковому и смешанному типу и др. ).
ПАТОГЕНЕЗ. • • • Возбудители проникают в легочную ткань бронхогенными (при нарушенном барьере верхних дыхательных путей), гематогенными и лимфогенными путями (при наличии в организме острых или хронических очагов инфекции). Важную роль в патогенезе играют нарушения неспецифических и специфических защитных механизмов бронхолегочной системы, состояния гуморального и тканевого иммунитета организма. Выживаемость бактерий в легких, их размножение и распространение по альвеолам в значительной мере зависит от проходимости бронхиального дерева, резко уменьшающейся при застое мокроты и сужении просвета бронхов. Возможно, иммунологическое поражение легочной ткани вследствие реакции на антигенный материал микроорганизмов. Наиболее опасны пневмонии, вызванные флорой, резистентной к основным антибактериальным средствам.
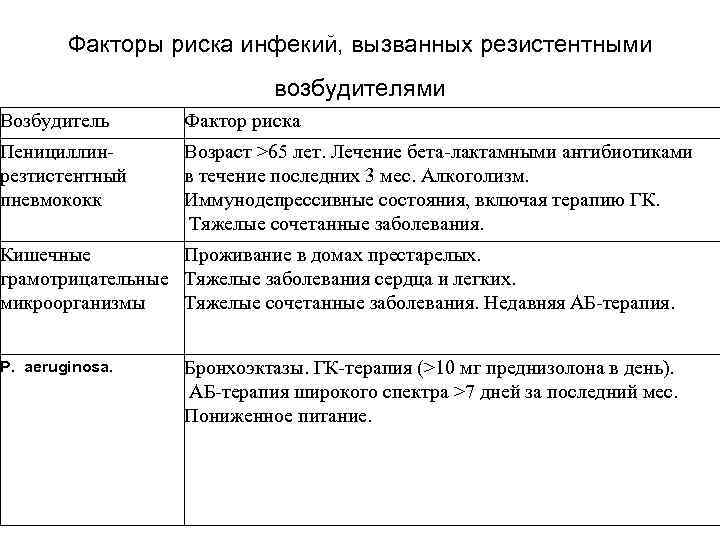
Факторы риска инфекий, вызванных резистентными возбудителями Возбудитель Фактор риска Пенициллинрезтистентный пневмококк Возраст >65 лет. Лечение бета-лактамными антибиотиками в течение последних 3 мес. Алкоголизм. Иммунодепрессивные состояния, включая терапию ГК. Тяжелые сочетанные заболевания. Кишечные Проживание в домах престарелых. грамотрицательные Тяжелые заболевания сердца и легких. микроорганизмы Тяжелые сочетанные заболевания. Недавняя АБ-терапия. Р. aeruginosa. Бронхоэктазы. ГК-терапия (>10 мг преднизолона в день). АБ-терапия широкого спектра >7 дней за последний мес. Пониженное питание.

• • «Золотой стандарт» в постановке диагноза пневмонии основан на 5 признаках: острое начало с выраженным общеинтоксикационным синдромом, изменение перкуторного легочного звука, аускультативной картины, лейкоцитоз новые инфильтраты в легких, которые ранее не были выявлены. Для большинства больных с пневмониями нетяжелого течения достаточно лечения в амбулаторных условиях. Эти больные не требуют сложных диагностических исследований, в том числе проведения рентгенографии. Вместе с тем больным, у которых первоначальное лечение в домашних условиях оказалось неэффективным, требуется проведение рентгенографии грудной клетки для решения вопроса об условиях оказания медицинской помощи. Существует ряд простых клинических критериев, наличие которых требует обязательного лечения в условиях стационара, так как смертность при тяжелых П превышает 10— 15%. КЛИНИКА.

Критерии тяжелого течения пневмонии: • ЧДД> 30 в 1 мин; • АД < 90/60 мм рт. ст. ; • нарушение сознания, дезориентированность; • невозможность организовать уход за больным в домашних условиях; • лечение сопутствующих заболеваний со стороны ССС, печени и почек.

• ).
• Наряду с этим существует клинико морфологическое деление пневмоний на крупозную (долевую) и очаговую (дольковую) пневмонию, бронхопневмонию. • Крупозная (пневмококковая) пневмония обычно начинается остро, нередко после охлаждения. Больной испытывает потрясающий озноб, температура тела повышается до 39– 40°С, реже до 38°С или до 41°С, беспокоят боли при вдыхании на стороне пораженного легкого, усиливающиеся при кашле, вначале сухом, позже с «ржавой» или «гнойной» вязкой мокротой с примесью крови. Состояние больного тяжелое, кожные покровы лица гиперемированы, особенно на стороне поражения. Дыхание учащенное, поверхностное, грудная клетка отстает в акте дыхания на стороне пораженного легкого.

• Токсическое поражение сердца проявляется расширением границ сердца, изменением конечной части желудочкового комплекса на ЭКГ, возможны нарушения ритма и проводимости сердечной мышцы. Поражение нервной системы проявляется головной болью, раздражительностью, бессонницей. В более тяжелых случаях наблюдается возбуждение, спутанность сознания, психические изменения, рентгенологически выявляется однородное затемнение той или иной доли или ее сегментов. Для показателей крови при крупозной пневмонии характерен нейтрофильный лейкоцитоз до 15000– 20000 и более в 1 мкл, сдвиг формулы влево с увеличением палочкоядерных нейтрофилов до 6– 30%, появление в периферической крови незрелых клеток – предшественников гранулоцитов и лейкоцитов с токсической зернистостью, снижение лимфоцитов до 10– 15%, СОЭ увеличена, достигает 50– 70 мм/час. Отмечается наличие изменений характерных для острой фазы любого воспаления (так называемые острофазные реакции). К ним относятся: повышение мукопротеинов, фибриногена (свыше 6, 0– 8, 02 г/л), сиаловых кислот, серомукоида, гаптоглобина, увеличение сывороточных глобулинов и снижение альбуминов, положительная реакция на С реактивный белок. В моче отмечается появление белка, цилиндров, эритроцитов.

• При очаговых пневмониях воспалительный процесс в легких захватывает дольки или группы долек. Поскольку процесс начинается с бронхов, очаговые пневмонии называют также бронхопневмониями. В зависимости от величины очагов воспаления, различают мелкоочаговые, крупноочаговые и сливные пневмонии. Клинические проявления очаговых пневмоний многообразны, в связи с различиями в их этиология (бактерии, вирусы, микоплазмы, хламидозоа, риккетсии). Заболевания начинаются остро – с повышения температуры, озноба, но чаще постепенно на фоне недомогания, слабости, потери аппетита, болей в суставах. Наиболее частыми жалобами является кашель с мокротой или сухой, боли в грудной клетке, общая слабость, головная боль. У большинства больных температура повышается до 38– 39°С; у пожилых ослабленных больных может оставаться нормальной или повышаться незначительно.
• • При центральном расположении воспалительных очагов возможно отсутствие объективных данных, при периферическом положении крупных очагов определяется притупление перкуторного тона, влажные мелкопузырчатые хрипы над пораженным участком легких. Вследствие наличия сопутствующего бронхита при очаговых пневмониях часто прослушиваются рассеянные сухие хрипы. Рентгенологически выявляется затемнение пораженного участка легких. Биохимические признаки воспалительного процесса, изменения периферической крови менее выражены, чем при крупозной пневмонии.

• • • Для мелкоочаговых пневмоний характерна «стертость» клинической картины заболевания. При сливной очаговой пневмонии состояние тяжелое: выраженная одышка, цианоз, укорочение легочного звука, бронхиальное дыхание, влажные мелкопузырчатые хрипы, крепитация на стороне, поражения легочной ткани. В ряде, случаев клинические особенности заболевания позволяют предположить наличие того или иного возбудителя еще до получения результатов бактериологического исследования.
• • Стрептококковые пневмонии встречаются редко, в период эпидемии гриппа и кори. Они характеризуются острым началом с повышением температуры и ознобом, ранним осложнением экссудативным плевритом и эмпиемой. Стафилококковая пневмония встречается у детей, лиц пожилого возраста, лиц, ослабленных различными острыми или хроническими интоксикациями и заболеваниями. На первый план выступают симптомы интоксикации: сильная головная боль, высокая лихорадка, сопровождающаяся ознобами, проливными потами, сердцебиением. Часто на месте воспаления образуются гнойники (aбсцессы), нарастает интоксикация, дыхательная недостаточность. Даже при благоприятном течении выздоровление происходит очень медленно. Часто развиваются гнойные осложнения: пиопневмоторакс (сдавление легкого гноем и воздухом, попавшим в плевральную полость из за нарушения легочной ткани), гнойный перикардит, сепсис, а также легочное кровотечение, приводящее к летальному исходу.
• • • Вирусные, Ку риккетсиозные и микоплазменные пневмонии характеризуются несоответствием между выраженной интоксикацией (лихорадка, головная и мышечная боли, резкое недомогание) и отсутствием или слабой выраженностью симптомов поражения органов дыхания. Рентгенологически отмечается усиление легочного рисунка и только у половины больных мелкопятнистые затемнения. Лейкоцитоз не характерен, выражена лейкопения. Тяжелое течение вирусной пневмонии обусловлено вторичным присоединением бактериальной флоры. Особенно тяжело притекают вирусно стафилококковые пневмонии: выраженная интоксикация, кровохарканье, тяжелая дыхательная недостаточность, гемодинамические расстройства.

• Орнитозная пневмония (возбудитель хламидозоа) – инфекционное заболевание, часто встречается у рабочих птицефабрик и лиц, имеющих контакт с рядом птиц – источником инфекции (утки, куры, индюки, голуби, попугаи, канарейки); Инкубационный период 7– 28 дней, у части больных в течение 3– 6 дней отмечаются продромальные явления в виде общей слабости, головной боли, болей в суставах. • Начало заболевания острое с температурой 38– 39°С, с первых дней заболевания поражается легкое, возникает пневмония, проявляющаяся сухим кашлем. Объективные данные не выражены, возможно увеличение печени и селезенки.
• Пневмония, вызываемая клебсиеллой (палочкой Фридлендера), встречается нередко у алкоголиков, в 50% приводит к смерти. Характерно быстрое полидолевое распространение. Мокрота вязкая. Типично образование абсцессов и осложнение эмпиемой.

ЛЕЧЕНИЕ • • • Лечение П должно отвечать своей основной цели, т. е. быть качественным и эффективным. Этой цели служит: своевременное начало лечения (оптимально — сразу же после появления развернутой симптоматики заболевания); выбор наиболее эффективных и безопасных лекарственных средств; постоянный контроль за эффективностью лечения и при неэффективности замена антибактериальных (АБ) препаратов не позднее 48 ч от начала их применения (правило: обязательный клинический осмотр через 48 ч от начала лечения); соблюдение оптимальных сроков лечения — обычно не менее 7 дней (при использовании азитромицина — 3— 5 дней);

Режим – строгий постельный, предпочтительна госпитализация. При легком течении допустимо лечение дома с организацией регулярных проветриваний и влажной уборки. • Диета: обильное питье (при отсутствии противопоказаний до 2 литров жидкости в день). При снижении аппетита предпочтительны кисломолочные продукты, бульоны, фруктовые и овощные соки.

Эмпирическая терапия — применение АБ средств до выявления возбудителя. • Эмпирически подобранным лечением приходится ограничиться также в тех случаях, когда выявить возбудитель не удается. • При выборе препарата для эмпирической терапии следует опираться на данные о наиболее распространенных возбудителях учитывать клинические особенности заболевания и факторы риска резистентности микроорганизмов.

Выбор препаратов для эмпирической терапии внебольничной П в домашних условиях. • Для терапии в домашних условиях (нетяжелое течение внебольничной П) предпочтение отдают антибиотикам для приема внутрь. • Препаратом I ряда для эмпирической терапии в домашних условиях является амоксициллин. • Препараты 2 ряда: эритромицин или азитромицин (в частности, применяют при наличии аллергии к пенициллинам);
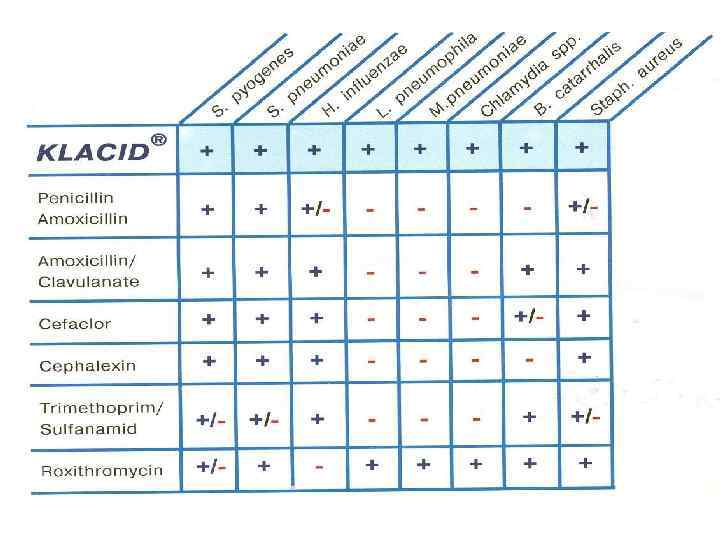

• спарфлоксации, левофлоксацин или моксифлоксацин (используют у больных с высоким риском наличия антибиотико резистентных микроорганизмов). • У больных с сопуствующей ХОБЛ в качестве препаратов I ряда следует использовать амоксициллин/клавуланат (препаратами 2 го ряда в этом случае являются левофлоксацин или моксифлоксацин).

Оценка эффективности и безопасности • Если через 48 ч не происходит нормализации температуры тела, следует заменить первоначально применявшийся препарат на препарат II ряда или решить вопрос о госпитализации больного в стационар. • Продолжительность лечения (при клинической эффективности) 7 дней. • Оценка безопасности лечения складывается из учета факторов риска применения отдельных АБ средств и контроля за возможными нежелательными реакциями на них.

Выбор препаратов для эмпирической терапии внебольничной П в условиях стационара • • • При эмпирическом лечении П в условиях стационара все препараты назначают в/в. Препаратами выбора при лечении госпитализированных больных без сопутствующих заболеваний и факторов риска являются: препараты I ряда — сочетание цефтриаксона с эритромицином; препараты II ряда — амоксициллин/клавуланат, кларитромицин. У пожилых и лиц, страдающих хроническим алкоголизмом, лечение следует начинать с комбинации цефтриаксона с доксициклином или левофлоксацином.

При лечении больных с сопутствующей бронхоэктатической болезнью и ХОБЛ предпочтение отдают: • • препаратам I ряда — комбинация цефепима (или цефтриаксона) с ципрофлоксацином; • • препаратам II ряда — цефтриаксон + левофлоксацин + амикацин (гентамицин).
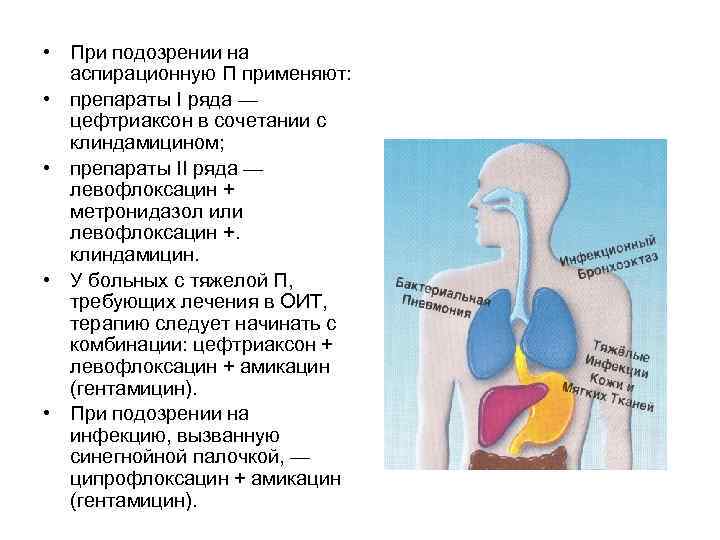
• При подозрении на аспирационную П применяют: • препараты I ряда — цефтриаксон в сочетании с клиндамицином; • препараты II ряда — левофлоксацин + метронидазол или левофлоксацин +. клиндамицин. • У больных с тяжелой П, требующих лечения в ОИТ, терапию следует начинать с комбинации: цефтриаксон + левофлоксацин + амикацин (гентамицин). • При подозрении на инфекцию, вызванную синегнойной палочкой, — ципрофлоксацин + амикацин (гентамицин).

• • при неэффективности (сохранение симптомов и лихорадки, ухудшение рентгенологической картины) смену АБ средства проводят через 24 ч; • • при эффективности АБ терапии ее проводят еще 2— 3 дня после нормализации температуры тела, но всего не менее 7 дней (исключения: абсцедирующая П, сепсис, П, вызванная K. pneumoniae и S. aureus, — продолжительность лечения в этих случаях составляет не менее 21 дня.

Оценку эффективности лечения проводят:
Дополнительная терапия. Помимо АБ средств, при лечении П тяжелого течения применяют: • • инфузионную терапию (при выраженной лихорадке, снижении АД или диуреза или при других симптомах гипогидратации); • • НПВС при плевральных болях. Синтетические противовоспалительные препараты – ацетилсалициловая кислота, амидопирин, парацетамол, индометацин, ортофен и др. способствуют ликвидации воспаления; • • кислород (при признаках гипоксии).
Воспаление легких развивается на фоне вторичного иммунодефицита, без устранения которого нельзя добиться быстрого и полного выздоровления. Иммунокоррекция необходима также и в связи с противомикробной терапией. • Способствует активации иммунитета и повышает безопасность антибиотикотерапии применение витаминов. Наряду с обогащенной витаминами диетой при пневмонии показано применение комбинированных препаратов витаминов в лечебных дозах. На начальном этапе особенно необходимы аскорбиновая и фолиевая кислоты, В комплекс и витамины А и Е. Особое внимание следует обратить на обеспечение организма достаточным количеством цинка, магния, меди, железа и хрома, необходимых для образования металлоферментных комплексов, участвующих в работе лимфоидных клеток. .

• При гемодинамических нарушениях предпочтительно применение камфоры, которая улучшает обменные процессы в миокарде, активирует дыхательный и сосудодвигательный центры, что благоприятно сказывается на кровоснабжении органов, включая и легкие. Используют также кордиамин, сульфокамфокаин, а в более тяжелых случаях и сердечные гликозиды.

• Стимулируют неспецифический иммунитет: пентоксил 0, 2 г 2 раза в день, метилурацил 0, 5– 1 г 2 раза в день. Рекомендуется назначение адаптогенов: настойки элеутерококка, женьшеня, родиолы, лимонника и др.
• После нормализации температуры для лучшего рассасывания воспалительных очагов назначают банки, горчичные и медовые обертывания, согревающие компрессы, растирания эфирными маслами. Необходимо проводить позиционный дренаж бронхов (положение тела, при котором возникает продуктивный кашель и выкашливается мокрота), а также дыхательные упражнения и массаж грудной клетки.

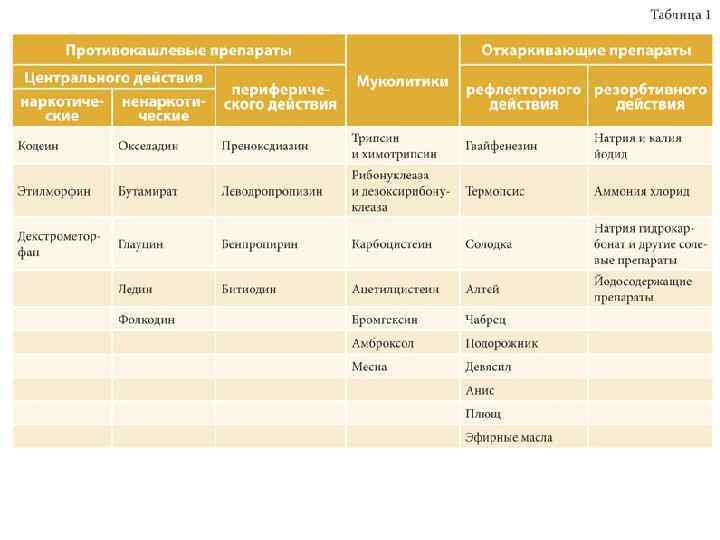
• • • Обязательным компонентом терапии первых дней обострения должны быть средства для улучшения проходимости бронхов. Применяют отхаркивающие средства: 1) рефлекторного действия – настой травы термопсиса (из 0, 8 г на 200 мл по столовой ложке через 2– 3 часа), сухой экстракт термопсиса (0, l г 3 раза в день), мукалтин (по 0, 05 г 2– 3 раза в день) 2) непосредственно действующие на слизистую оболочку – калия йодид (в форме 3% раствора по столовой ложке 5– 6 раз в день после еды или с молоком); натрия йодид (10% раствор от 3 до 10 мл ежедневно в/в до 15 введений); аммония хлорид (0, 2– 0, 5 г 3 раза в день); терпингидрат (0, 25 г 3 раза в день), трава чабреца в виде жидкого экстракта (по 15– 30 капель 3 раза в день), ингаляции анисового, эвкалиптового, тимолового эфирных масел
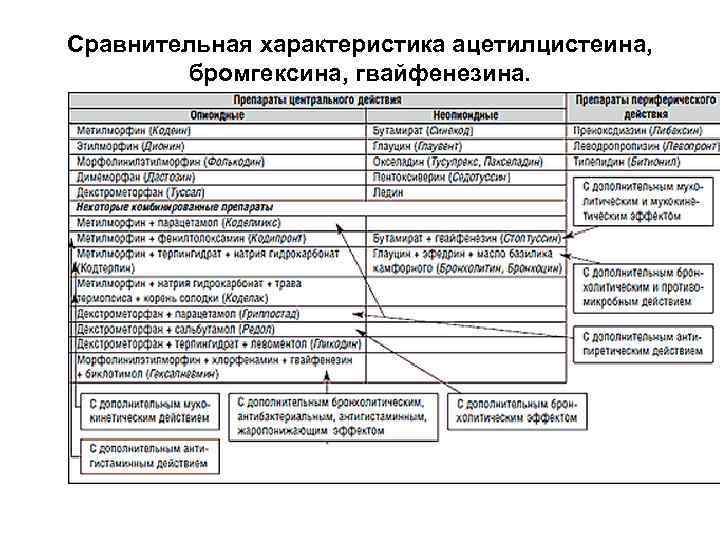
Сравнительная характеристика ацетилцистеина, бромгексина, гвайфенезина.


МУКОЛИТИЧЕСКИЕ СРЕДСТВА Ацетилцистеин (acetylcysteine). Муколитик с одновременным отхаркивающим действием: ацетилцистеин применяют в виде ингаляций 20% раствора (по 3 мл 3 раза в день в течение 7– 10 дней). Существуют лекарственные формы для перорального приема, внутримышечного и внутривенного введения. Показания. Затрудненное отделение мокроты (например, при бронхите, пневмонии, бронхоэктатической болезни), БА, муковисцидоз легких, осложнения при операциях на органах дыхания (профилактика). Противопоказания. Гиперчувствительность, БА с нормальным отхождением мокроты. Побочные эффекты. Тошнота. Взаимодействие. Фармацевтически несовместим с антибиотиками, протеолитическими ферментами, металлами, резиной (образуются сульфиды с характерным запахом, поэтому необходимо пользоваться стеклянной посудой). Дозы и применение. Ингаляционно по 2— 5 мл 3— 4 раза/день (в течение 15— 20 мин).


• Амброксол (ambroxol) Лазолван р р д/инг. и приема внутрь (флак. ), 16 мг/2 мл, 100 мл; табл. , 30 мг; сироп (флак. ), 15 мг/5 мл, 100 мл. • Оказывает отхаркивающее действие, снижает вязкость мокроты, усиливает синтез и секрецию сурфактанта, увеличивает двигательную активность ресничек мерцательного эпителия и мукоцилиарный транспорт мокроты. • Показания. Острые и хронические заболевания дыхательных путей с выде лением вязкой мокроты, хронический бронхит, БА с затрудненным отхождением мокроты, бронхоэктатическая болезнь. действие амброксола проявляется стимуляцией секреторных желез слизистой оболочки бронхов



• • ПРОТИВОКАШЛЕВЫЕ ПРЕПАРАТЫ Применяют при неудержимом кашле и тогда, когда кашель мешает обычному физическому состоянию, например, мешает спать. Однако подавление кашля мешает выделению мокроты и ухудшает состояние больных с хроническим бронхитом и бронхоэктазами. Взрослым возможно применение кодеин содержащих препаратов. Кодеин (codeine)эффективное противокашлевое средство, но вызывает привыкание. Применяют при сухом и кашле, диарее, болях в грудной клетке; его не рекомендуют применять при БА, тяжелых поражениях печени и почек, лекарственной; и алкогольной зависимости. Противопоказание. Дыхательная недостаточность. Побочные эффекты. Запор, угнетение дыхания, особенно в больших дозах. Дозы и применение. 15— 30 мг 2— 4 раза/сут. • Кодтерпин (Россия); табл. (кодеина 15 мг). • Кодипронт (Heinrich Mack Nachf. Gmb. H & Co. KG, Германия); капс. ретард (кодеина 30 мг).

Детям назначают не содержащие кодеин противокашлевые средства
• Реабилитационное лечение (ЛФК, физиотерапия, лечебное питание, коррекция анемии и т. п. ) и наблюдение за больными в течение всего периода восстановления, т. е. от 3 до 6 мес после окончания заболевания.
внебольничная пневмонии.ppt