Хронический панкреатит.ppt
- Количество слайдов: 62
 Клиника и диагностика хронического панкреатита
Клиника и диагностика хронического панкреатита
 Определение Хронический панкреатит - длительное воспалительное заболевание поджелудочной железы, проявляющееся необратимыми морфологическими изменениями, которые вызывают боль и (или) стойкое нарушение функции органа
Определение Хронический панкреатит - длительное воспалительное заболевание поджелудочной железы, проявляющееся необратимыми морфологическими изменениями, которые вызывают боль и (или) стойкое нарушение функции органа
 X. Международная классификация болезней (МКБ-10) К. 86. 0 Алкогольный хронический панкреатит К. 86. 1 Другие формы хронического панкреатита (инфекционный, непрерывно-рецидивирующий, возвратный) К. 86. 2 Киста поджелудочной железы К. 86. 3 Псевдокисты поджелудочной железы К. 86. 8 Другие уточненные заболевания поджелудочной железы (атрофия, литиаз, фиброз, цирроз, панкреатический инфантилизм, некроз) К. 90. 1 Панкреатическая стеаторрея
X. Международная классификация болезней (МКБ-10) К. 86. 0 Алкогольный хронический панкреатит К. 86. 1 Другие формы хронического панкреатита (инфекционный, непрерывно-рецидивирующий, возвратный) К. 86. 2 Киста поджелудочной железы К. 86. 3 Псевдокисты поджелудочной железы К. 86. 8 Другие уточненные заболевания поджелудочной железы (атрофия, литиаз, фиброз, цирроз, панкреатический инфантилизм, некроз) К. 90. 1 Панкреатическая стеаторрея
 Этиология хронического панкреатита l l l l l систематическое употребление алкоголя заболевания билиарной системы заболевания большого дуоденального соска травмы поджелудочной железы прием панкреатотоксичных лекарств вирусные инфекции гиперпаратиреоз гиперлипидемии атеросклероз мезентериальных артерий наследственные факторы
Этиология хронического панкреатита l l l l l систематическое употребление алкоголя заболевания билиарной системы заболевания большого дуоденального соска травмы поджелудочной железы прием панкреатотоксичных лекарств вирусные инфекции гиперпаратиреоз гиперлипидемии атеросклероз мезентериальных артерий наследственные факторы
 По этиологии ХП делят на первичные, вторичные и посттравматические
По этиологии ХП делят на первичные, вторичные и посттравматические
 Первичные: ПЖ является органоммишенью, ее поражение первично, и лишь затем могут появиться признаки поражения других органов. Вторичные: развиваются вследствие патологии других органов (чаще пищеварительного аппарата). Посттравматические панкреатиты: развиваются после открытой или тупой травмы ПЖ.
Первичные: ПЖ является органоммишенью, ее поражение первично, и лишь затем могут появиться признаки поражения других органов. Вторичные: развиваются вследствие патологии других органов (чаще пищеварительного аппарата). Посттравматические панкреатиты: развиваются после открытой или тупой травмы ПЖ.
 Причины развития первичных гиперферментативных ХП: ü Злоупотребление алкоголем; ü Систематическое употребление жирной пищи; ü Прием ЛС (азатиоприн, гипотиазид, тетрациклин, сульфаниламиды); ü Дефицит белка в питании (квашиоркор); ü Ишемический – при поражении сосудов, кровоснабжающих ПЖ.
Причины развития первичных гиперферментативных ХП: ü Злоупотребление алкоголем; ü Систематическое употребление жирной пищи; ü Прием ЛС (азатиоприн, гипотиазид, тетрациклин, сульфаниламиды); ü Дефицит белка в питании (квашиоркор); ü Ишемический – при поражении сосудов, кровоснабжающих ПЖ.
 Причины развития вторичных гиперферментативных ХП: ü Холецистит; ü Пептическая язва ДПК; ü Первичная (опухоли, папиллиты) и вторичная (дискинезия сфинктера Одди, рубцовый стеноз) патология фатерова соска; ü ХГ и ЦП; ü Энтерит и колит; ü Аллергические реакции; ü Эпидемический паротит; ü Гиперлипидемия; ü Гиперпаратиреоз.
Причины развития вторичных гиперферментативных ХП: ü Холецистит; ü Пептическая язва ДПК; ü Первичная (опухоли, папиллиты) и вторичная (дискинезия сфинктера Одди, рубцовый стеноз) патология фатерова соска; ü ХГ и ЦП; ü Энтерит и колит; ü Аллергические реакции; ü Эпидемический паротит; ü Гиперлипидемия; ü Гиперпаратиреоз.
 Причины развития гипоферментативных панкреатитов: ü Самая частая причина – гиперферментативный панкреатит, когда в результате обострений ХП постепенно прогрессирует фиброз; ü Гастрогенный ХП; ü Ишемический панкреатит; ü Возрастное уплотнение ткани ПЖ; ü При некоторых коллагенозах (системная склеродермия) прогрессирует фиброз ПЖ; ü Генетически детерминированный гипоферментативный панкреатит (муковисцидоз).
Причины развития гипоферментативных панкреатитов: ü Самая частая причина – гиперферментативный панкреатит, когда в результате обострений ХП постепенно прогрессирует фиброз; ü Гастрогенный ХП; ü Ишемический панкреатит; ü Возрастное уплотнение ткани ПЖ; ü При некоторых коллагенозах (системная склеродермия) прогрессирует фиброз ПЖ; ü Генетически детерминированный гипоферментативный панкреатит (муковисцидоз).
 Классификация 1. По этиологии: l Билиарнозависимый l Алкогольный l Дисметаболический l Инфекционный l Лекарственный l Аутоиммунный l Идиопатический 3. По морфологическим признакам: l Интерстиционально-отечный l Паренхиматозный l Фиброзно-склеротический l Гиперпластический l Кистозный 2. По клиническим проявлениям: l Болевой l Диспептический l Сочетанный l Латентный 4. По характеру клинического течения: l Редко-рецидивирующий l Часто-рецидивирующий l С постоянно присутствующей симптоматикой ХП.
Классификация 1. По этиологии: l Билиарнозависимый l Алкогольный l Дисметаболический l Инфекционный l Лекарственный l Аутоиммунный l Идиопатический 3. По морфологическим признакам: l Интерстиционально-отечный l Паренхиматозный l Фиброзно-склеротический l Гиперпластический l Кистозный 2. По клиническим проявлениям: l Болевой l Диспептический l Сочетанный l Латентный 4. По характеру клинического течения: l Редко-рецидивирующий l Часто-рецидивирующий l С постоянно присутствующей симптоматикой ХП.
 Клиническая картина хронического панкреатита l l Болевой синдром Диспептический синдром Синдром билиарной гипертензии Синдром инкреторной недостаточности
Клиническая картина хронического панкреатита l l Болевой синдром Диспептический синдром Синдром билиарной гипертензии Синдром инкреторной недостаточности
 Болевой синдром l l l Локализуеися в эпигастрии, правом и левом подреберье, вокруг пупка, опоясывающие Иррадиируют в поясницу, спину, левую лопатку, плечо, область сердца Постоянные, изнуряющие Усиливаются в положении лежа на спине, ослабевают в положении сидя при небольшом наклоне вперед Провоцируются погрешностями в диете: приемом алкоголя, жирной, обильной, горячей или холодной пищей
Болевой синдром l l l Локализуеися в эпигастрии, правом и левом подреберье, вокруг пупка, опоясывающие Иррадиируют в поясницу, спину, левую лопатку, плечо, область сердца Постоянные, изнуряющие Усиливаются в положении лежа на спине, ослабевают в положении сидя при небольшом наклоне вперед Провоцируются погрешностями в диете: приемом алкоголя, жирной, обильной, горячей или холодной пищей
 Провокация боли: ü ü ü переедание жирная, жареная, копченая, острая еда алкоголь свежие овощи и фрукты газированные напитки Еда, которая имеет желчегонные свойства (яйца), провоцирует приступ билиарного панкреатита в результате усиления билиопанкреатического рефлюкса.
Провокация боли: ü ü ü переедание жирная, жареная, копченая, острая еда алкоголь свежие овощи и фрукты газированные напитки Еда, которая имеет желчегонные свойства (яйца), провоцирует приступ билиарного панкреатита в результате усиления билиопанкреатического рефлюкса.
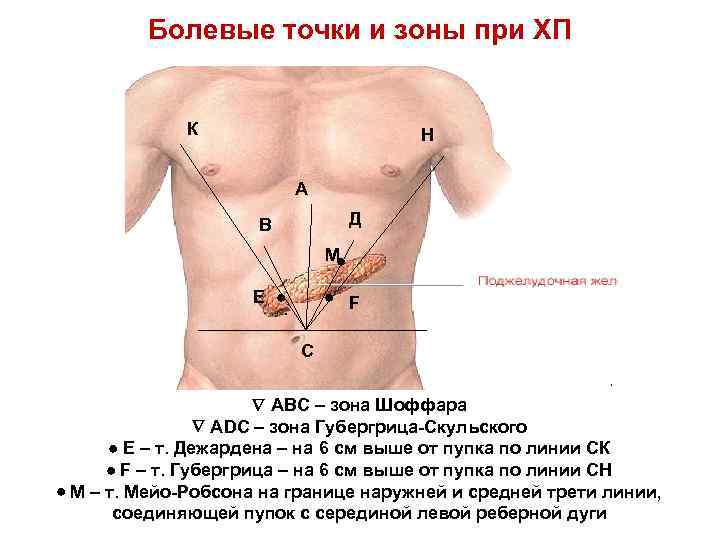 Болевые точки и зоны при ХП К Н А Д В М Е . F С АВС – зона Шоффара АDС – зона Губергрица-Скульского Е – т. Дежардена – на 6 см выше от пупка по линии СК F – т. Губергрица – на 6 см выше от пупка по линии СН М – т. Мейо-Робсона на границе наружней и средней трети линии, соединяющей пупок с серединой левой реберной дуги
Болевые точки и зоны при ХП К Н А Д В М Е . F С АВС – зона Шоффара АDС – зона Губергрица-Скульского Е – т. Дежардена – на 6 см выше от пупка по линии СК F – т. Губергрица – на 6 см выше от пупка по линии СН М – т. Мейо-Робсона на границе наружней и средней трети линии, соединяющей пупок с серединой левой реберной дуги
 Локализация максимальной пальпаторной болезненности при хроническом панкреатите l l l Панкреатическая точка Дежарена, которая располагается на линии, проведенной от пупка к правой подмышечной впадине на расстоянии 5 -7 см от пупка и сооответствует проекции головки поджелудочной железы Панкреатико-дуоденальная зона Шоффара определяется следующим образом: от точки Дежарена проводят перпендикуляр к срединной линии живота, образовавшийся треугольник и представляет собой зону повышенной болезненности Точка Мейо-Робсона определяется на расстоянии 5 -7 см от пупка по линии, проведенной от пупка к середине левой реберной дуги, она соответствует проекции хвоста поджелудочной железы
Локализация максимальной пальпаторной болезненности при хроническом панкреатите l l l Панкреатическая точка Дежарена, которая располагается на линии, проведенной от пупка к правой подмышечной впадине на расстоянии 5 -7 см от пупка и сооответствует проекции головки поджелудочной железы Панкреатико-дуоденальная зона Шоффара определяется следующим образом: от точки Дежарена проводят перпендикуляр к срединной линии живота, образовавшийся треугольник и представляет собой зону повышенной болезненности Точка Мейо-Робсона определяется на расстоянии 5 -7 см от пупка по линии, проведенной от пупка к середине левой реберной дуги, она соответствует проекции хвоста поджелудочной железы
 Диспептический синдром l l Поносы (от3 до 6 р в сутки): кал кашицеобразный, зловонный, с жирным блеском Похудание Отвращение к жирной пище, тяжесть после еды, чувство вздутия и распирания, особенно после нарушения диеты и приема алкоголя Отрыжка, тошнота, рвота не приносящая облегчения
Диспептический синдром l l Поносы (от3 до 6 р в сутки): кал кашицеобразный, зловонный, с жирным блеском Похудание Отвращение к жирной пище, тяжесть после еды, чувство вздутия и распирания, особенно после нарушения диеты и приема алкоголя Отрыжка, тошнота, рвота не приносящая облегчения
 Синдром билиарной гипертензии l Механическая желтуха, обусловленная отеком головки ПЖ, закупоркой общего желчного протока камнем или сопутствующим холангитом
Синдром билиарной гипертензии l Механическая желтуха, обусловленная отеком головки ПЖ, закупоркой общего желчного протока камнем или сопутствующим холангитом
 Синдром инкреторной недостаточности l l l Расстройства углеводного обмена встречаются у 23 больных У половины из них – клинические признаки сахарного диабета Склонность к гипогликемии , потребность в низких дозах инсулина, редкое развитие осложнений
Синдром инкреторной недостаточности l l l Расстройства углеводного обмена встречаются у 23 больных У половины из них – клинические признаки сахарного диабета Склонность к гипогликемии , потребность в низких дозах инсулина, редкое развитие осложнений
 Периоды течения хронического панкреатита l l l Начальный период (чаще - до 10 лет), характеризующийся чередованием периодов обострения и ремиссии. Основным проявлением обострения являются боли разной интенсивности и локализации. Диспептический симптомокомплекс если и бывает, то носит явно сопутствующий характер и купируется при лечении первым. Второй период - стадия внешнесекреторной недостаточности ПЖ (чаще - после 10 лет течения заболевания). Боли уступают свое место диспептическому симптомокомплексу. Болевой абдоминальный синдром становится менее выразительным, или его может не быть. Вследствие развившегося синдрома мальабсорбции прогрессирует похудание. Осложненный вариант течения ХП (возможно развитие в любом периоде). Происходит изменение "привычного" варианта клинической картины: изменяется интенсивность болей, их характер.
Периоды течения хронического панкреатита l l l Начальный период (чаще - до 10 лет), характеризующийся чередованием периодов обострения и ремиссии. Основным проявлением обострения являются боли разной интенсивности и локализации. Диспептический симптомокомплекс если и бывает, то носит явно сопутствующий характер и купируется при лечении первым. Второй период - стадия внешнесекреторной недостаточности ПЖ (чаще - после 10 лет течения заболевания). Боли уступают свое место диспептическому симптомокомплексу. Болевой абдоминальный синдром становится менее выразительным, или его может не быть. Вследствие развившегося синдрома мальабсорбции прогрессирует похудание. Осложненный вариант течения ХП (возможно развитие в любом периоде). Происходит изменение "привычного" варианта клинической картины: изменяется интенсивность болей, их характер.
 Осложнения хронического панкреатита l l Холестаз (желтушный и безжелтушный) Реактивный гепатит Инфекционные осложнения: l воспалительные инфильтраты l гнойный холангит l септические состояния l реактивный плеврит l пневмония Редкие осложнения: l подпеченочная форма портальной гипертензии l хроническая дуоденальная непроходимость l эрозивный эзофагит l гастродуоденальные изъязвления с кровотечением l синдром Мэллори-Вейсса l гипогликемические кризы l абдоминальный ишемический синдром
Осложнения хронического панкреатита l l Холестаз (желтушный и безжелтушный) Реактивный гепатит Инфекционные осложнения: l воспалительные инфильтраты l гнойный холангит l септические состояния l реактивный плеврит l пневмония Редкие осложнения: l подпеченочная форма портальной гипертензии l хроническая дуоденальная непроходимость l эрозивный эзофагит l гастродуоденальные изъязвления с кровотечением l синдром Мэллори-Вейсса l гипогликемические кризы l абдоминальный ишемический синдром
 Классификация хронического панкреатита по степени тяжести l l l Легкое течение Среднетяжелое течение Тяжелое течение При легком течении хронического панкреатита приступы возникают 1 -2 раза в год, болевой синдром быстро купируется а вне обострения больные себя чувствуют удовлетворительно. При среднетяжелом течении хронического панкреатита обострения наблюдаются 3 -4 раз; в год. Болевой синдром более длительный, отмечается значительное повышение активности амилазы в крови. В период обострения хронического панкреатита нарушается как внешнесекреторная, так и внутрисекреторная функция поджелудочной железы. При ультразвуковом исследовании выявляют уплотнение ткани поджелудочной железы. Тяжелое течение хронического панкреатита характеризуется частыми и длительными обострениями с упорным болевым синдромом, развитием синдрома нарушенного переваривания пищи, сахарного диабета, а в ряде случаев и таких осложнений, как плеврит, нефропатия, вторичные язвы двенадцатиперстной кишки.
Классификация хронического панкреатита по степени тяжести l l l Легкое течение Среднетяжелое течение Тяжелое течение При легком течении хронического панкреатита приступы возникают 1 -2 раза в год, болевой синдром быстро купируется а вне обострения больные себя чувствуют удовлетворительно. При среднетяжелом течении хронического панкреатита обострения наблюдаются 3 -4 раз; в год. Болевой синдром более длительный, отмечается значительное повышение активности амилазы в крови. В период обострения хронического панкреатита нарушается как внешнесекреторная, так и внутрисекреторная функция поджелудочной железы. При ультразвуковом исследовании выявляют уплотнение ткани поджелудочной железы. Тяжелое течение хронического панкреатита характеризуется частыми и длительными обострениями с упорным болевым синдромом, развитием синдрома нарушенного переваривания пищи, сахарного диабета, а в ряде случаев и таких осложнений, как плеврит, нефропатия, вторичные язвы двенадцатиперстной кишки.
 Методы диагностики хронического панкреатита l Инструментальные методы диагностики l Лабораторная диагностика
Методы диагностики хронического панкреатита l Инструментальные методы диагностики l Лабораторная диагностика
 Инструментальные методы диагностики l l l УЗИ Компьютерная томография ЭРХПГ МРХПГ Эндоскопическое исследование
Инструментальные методы диагностики l l l УЗИ Компьютерная томография ЭРХПГ МРХПГ Эндоскопическое исследование
 Ультразвуковые признаки ХП Ранняя l. Гомогенное диффузное повышение эхогенности паренхимы, сохранение рисунка l. Картина "булыжной мостовой", которую дают эхосигналы средней интенсивности l. Средний и плотный эхосигналы, неравномерно распределенные на нормальном фоне Поздняя l. Негомогенное распределение эхосигналов с чередованием плотных и кистозных участков l. Чрезвычайная вариабельность амплитуды и протяженности эхосигналов l. Изменение размера органа. Иногда лишь частичное увеличение (переднезадние размеры: головка - более 3 см, тело - 2, 5 см, хвост более 3 см) l. Кальцификация тканей железы l. Конкременты в панкреатическом протоке l. Кисты l. Расширение панкреатического протока (более 2, 5 мм) l. Деформация органа (изменение внешнего контура) l. Повышение плотности ткани ПЖ
Ультразвуковые признаки ХП Ранняя l. Гомогенное диффузное повышение эхогенности паренхимы, сохранение рисунка l. Картина "булыжной мостовой", которую дают эхосигналы средней интенсивности l. Средний и плотный эхосигналы, неравномерно распределенные на нормальном фоне Поздняя l. Негомогенное распределение эхосигналов с чередованием плотных и кистозных участков l. Чрезвычайная вариабельность амплитуды и протяженности эхосигналов l. Изменение размера органа. Иногда лишь частичное увеличение (переднезадние размеры: головка - более 3 см, тело - 2, 5 см, хвост более 3 см) l. Кальцификация тканей железы l. Конкременты в панкреатическом протоке l. Кисты l. Расширение панкреатического протока (более 2, 5 мм) l. Деформация органа (изменение внешнего контура) l. Повышение плотности ткани ПЖ
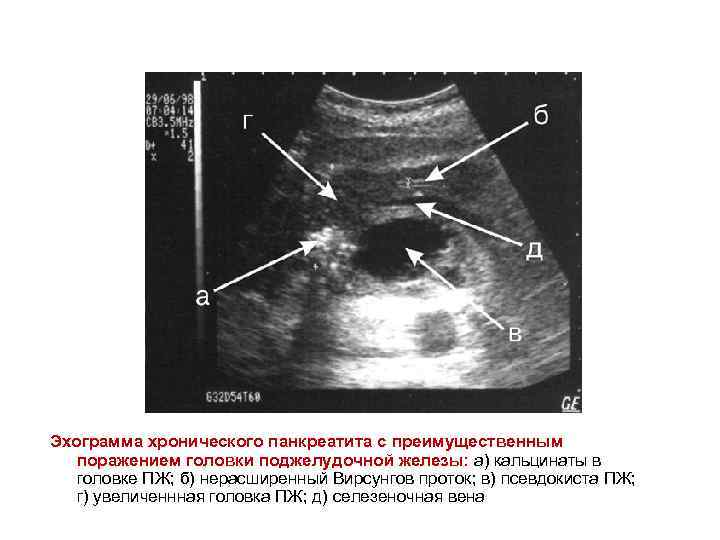 Эхограмма хронического панкреатита с преимущественным поражением головки поджелудочной железы: а) кальцинаты в головке ПЖ; б) нерасширенный Вирсунгов проток; в) псевдокиста ПЖ; г) увеличеннная головка ПЖ; д) селезеночная вена
Эхограмма хронического панкреатита с преимущественным поражением головки поджелудочной железы: а) кальцинаты в головке ПЖ; б) нерасширенный Вирсунгов проток; в) псевдокиста ПЖ; г) увеличеннная головка ПЖ; д) селезеночная вена
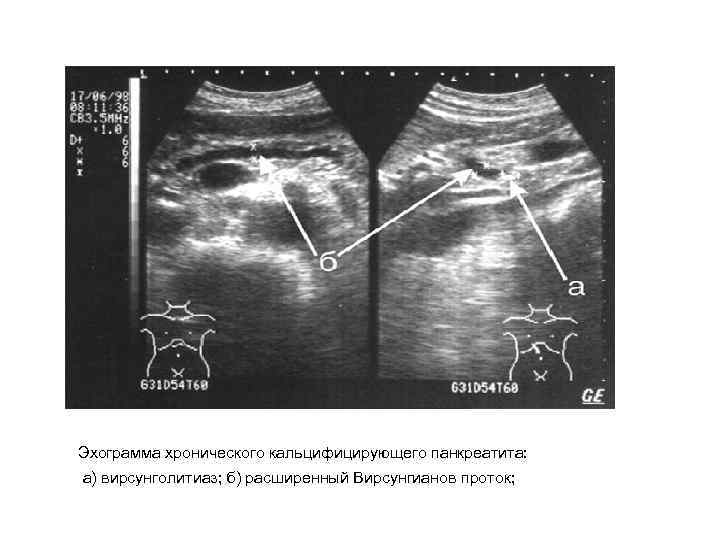 Эхограмма хронического кальцифицирующего панкреатита: а) вирсунголитиаз; б) расширенный Вирсунгианов проток;
Эхограмма хронического кальцифицирующего панкреатита: а) вирсунголитиаз; б) расширенный Вирсунгианов проток;
 Компьютерная томография l Дает возможность поставить диагноз, прежде всего на стадии осложнения панкреатита: при обнаружении кальцификации, формировании псевдокист, повреждении соседних органов или атрофии паренхимы ПЖ l Пожалуй, единственно достоверным признаком неосложненного ХП, который позволяет выявить этот метод, является изменение крупных протоков железы (дилятация или стенозирование).
Компьютерная томография l Дает возможность поставить диагноз, прежде всего на стадии осложнения панкреатита: при обнаружении кальцификации, формировании псевдокист, повреждении соседних органов или атрофии паренхимы ПЖ l Пожалуй, единственно достоверным признаком неосложненного ХП, который позволяет выявить этот метод, является изменение крупных протоков железы (дилятация или стенозирование).
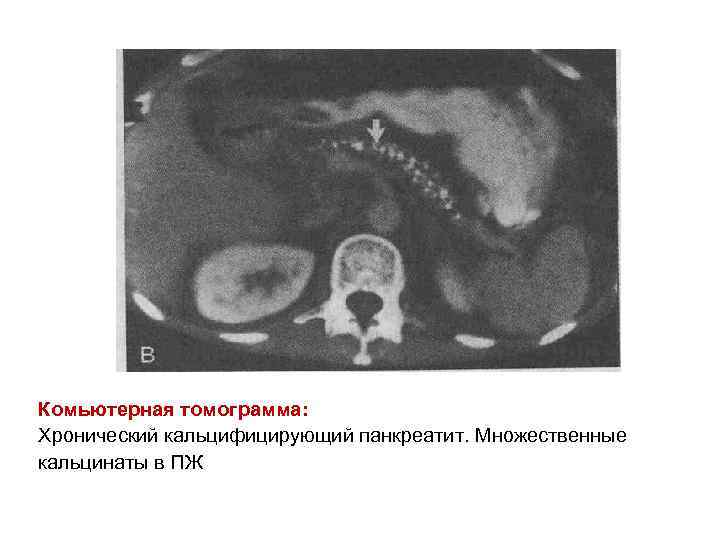 Комьютерная томограмма: Хронический кальцифицирующий панкреатит. Множественные кальцинаты в ПЖ
Комьютерная томограмма: Хронический кальцифицирующий панкреатит. Множественные кальцинаты в ПЖ
 Эндоскопическая ретроградная холангиопанкреатография l «Золотой стандарт» в диагностике хронического панкреатита l Позволяет выявить стеноз протока и определить локализацию обструкции, обнаружить структурные изменения мелких протоков, внутрипротоковые кальцинаты и белковые пробки.
Эндоскопическая ретроградная холангиопанкреатография l «Золотой стандарт» в диагностике хронического панкреатита l Позволяет выявить стеноз протока и определить локализацию обструкции, обнаружить структурные изменения мелких протоков, внутрипротоковые кальцинаты и белковые пробки.
 На основании результатов исследования диагностируют: l l Вероятный ХП (изменены 1 -2 мелких протока); Легкий ХП (изменено более трех мелких протоков); Умеренный ХП (поражение главного протока и ответвлений); Выраженный (изменение главного протока и ответвлений, внутрипротоковые дефекты или камни, обструкция протока, стриктуры или значительная неравномерность поражения).
На основании результатов исследования диагностируют: l l Вероятный ХП (изменены 1 -2 мелких протока); Легкий ХП (изменено более трех мелких протоков); Умеренный ХП (поражение главного протока и ответвлений); Выраженный (изменение главного протока и ответвлений, внутрипротоковые дефекты или камни, обструкция протока, стриктуры или значительная неравномерность поражения).
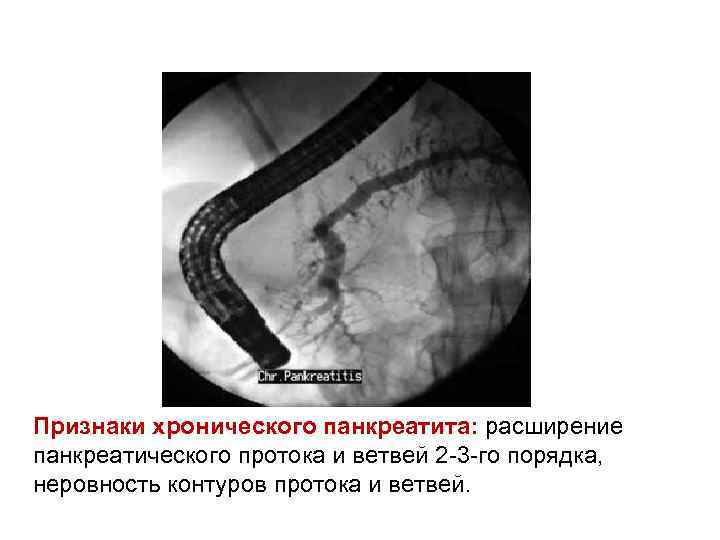 Признаки хронического панкреатита: расширение панкреатического протока и ветвей 2 -3 -го порядка, неровность контуров протока и ветвей.
Признаки хронического панкреатита: расширение панкреатического протока и ветвей 2 -3 -го порядка, неровность контуров протока и ветвей.
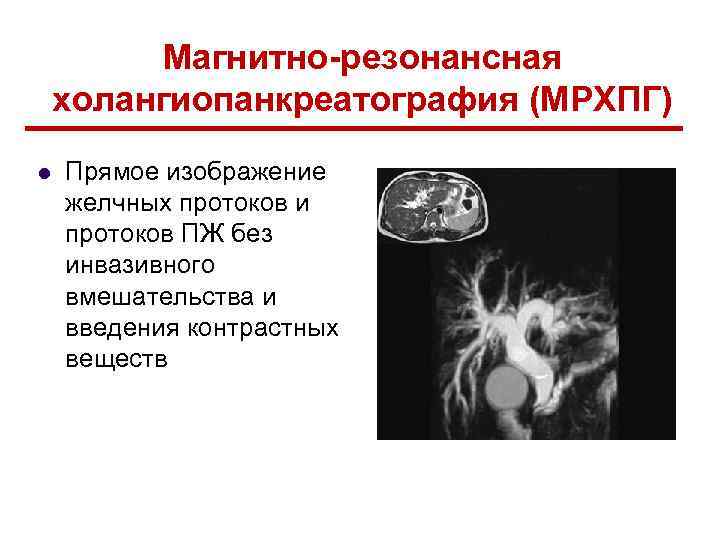 Магнитно-резонансная холангиопанкреатография (МРХПГ) l Прямое изображение желчных протоков и протоков ПЖ без инвазивного вмешательства и введения контрастных веществ
Магнитно-резонансная холангиопанкреатография (МРХПГ) l Прямое изображение желчных протоков и протоков ПЖ без инвазивного вмешательства и введения контрастных веществ
 Эндоскопическое исследование l l Осуществлять эндоскопический осмотр панкреатического протока Выполнять селективный забор панкреатического сока для ферментного и морфологического исследования; Диагностировать патологию большого дуоденального сосочка; Выявить заболевания желудка и двенадцатиперстной кишки, являющиеся возможной причиной развития ХП.
Эндоскопическое исследование l l Осуществлять эндоскопический осмотр панкреатического протока Выполнять селективный забор панкреатического сока для ферментного и морфологического исследования; Диагностировать патологию большого дуоденального сосочка; Выявить заболевания желудка и двенадцатиперстной кишки, являющиеся возможной причиной развития ХП.
 Редко используемые методы инструментальной диагностики хронического панкреатита l l Обзорная рентгенография: чаще всего позволяет определить только крупные кальцинаты в проекции ПЖ. Чрескожная чреспеченочная холангиография: высокая степень инвазивности и возможность развития осложнений, по диагностической значимости уступает ЭРХПГ. Сцинтиграфическое исследование: l Панкреатосцинтиграфия: (используется внутривенное введение метионина, меченного 75 Se) l Панкреатоангиосцинтиграфия: (используется селективное введение макроагрегата альбумина, меченного, 99 m. Tc в артерии ПЖ). Ангиография: используется только при дифференциальной диагностике с опухолями, подозрении на сосудистый генез ХП, при подозрении на аномалию поджелудочной железы.
Редко используемые методы инструментальной диагностики хронического панкреатита l l Обзорная рентгенография: чаще всего позволяет определить только крупные кальцинаты в проекции ПЖ. Чрескожная чреспеченочная холангиография: высокая степень инвазивности и возможность развития осложнений, по диагностической значимости уступает ЭРХПГ. Сцинтиграфическое исследование: l Панкреатосцинтиграфия: (используется внутривенное введение метионина, меченного 75 Se) l Панкреатоангиосцинтиграфия: (используется селективное введение макроагрегата альбумина, меченного, 99 m. Tc в артерии ПЖ). Ангиография: используется только при дифференциальной диагностике с опухолями, подозрении на сосудистый генез ХП, при подозрении на аномалию поджелудочной железы.
 ЛАБОРАТОРНАЯ ДИАГНОСТИКА: Основная задача лабораторной диагностики гиперментных панкреатитов – выявление феномена «отклонения» ферментов в кровь, который является маркером повреждения ацинарних клеток. При остром панкреатите уровень амилазы крови (мочи) повышается практически всегда.
ЛАБОРАТОРНАЯ ДИАГНОСТИКА: Основная задача лабораторной диагностики гиперментных панкреатитов – выявление феномена «отклонения» ферментов в кровь, который является маркером повреждения ацинарних клеток. При остром панкреатите уровень амилазы крови (мочи) повышается практически всегда.
 Исследование содержания ферментов поджелудочной железы в крови и моче Норма концентрации амилазы в крови одна и та же для мужчин и женщин: от 25 до 125 Ед/л. Нормальный уровень амилазы в суточном объеме мочи находится в пределах от 1 до 17 Ед/ч. При остром панкреатите активность альфа-амилазы крови и мочи увеличивается в 10 -30 раз. Гиперамилаземия наступает в начале заболевания (уже через 4 -6 ч), достигает максимума через 12 -24 ч, затем быстро снижается и приходит к норме на 2 -6 -й день. Гиперамилазурия длится дольше, чем увеличение активности фермента в сыворотке. Уровень сывороточной альфа-амилазы с тяжестью панкреатита не коррелирует. Более точную информацию получают при исследовании активности амилазы в суточном объеме мочи.
Исследование содержания ферментов поджелудочной железы в крови и моче Норма концентрации амилазы в крови одна и та же для мужчин и женщин: от 25 до 125 Ед/л. Нормальный уровень амилазы в суточном объеме мочи находится в пределах от 1 до 17 Ед/ч. При остром панкреатите активность альфа-амилазы крови и мочи увеличивается в 10 -30 раз. Гиперамилаземия наступает в начале заболевания (уже через 4 -6 ч), достигает максимума через 12 -24 ч, затем быстро снижается и приходит к норме на 2 -6 -й день. Гиперамилазурия длится дольше, чем увеличение активности фермента в сыворотке. Уровень сывороточной альфа-амилазы с тяжестью панкреатита не коррелирует. Более точную информацию получают при исследовании активности амилазы в суточном объеме мочи.
 Лабораторные исследования: ХС крови – в пределах нормальных значений или повышение уровня; § копрограмма – амилорея, стеаторея, креаторея; § фекальная панкреатическая эластаза-1 – снижение уровня при внешнесекреторной недостаточности ПЖ.
Лабораторные исследования: ХС крови – в пределах нормальных значений или повышение уровня; § копрограмма – амилорея, стеаторея, креаторея; § фекальная панкреатическая эластаза-1 – снижение уровня при внешнесекреторной недостаточности ПЖ.
 Исследование кала l l Полифекалия определяется в тех случаях, когда вес кала превышает 400 г/сут. Определение стеатореи: в норме после приема 100 г жира с пищей за сутки выделяется до 7 г нейтрального жира и жирных кислот. Полифекалия и стеаторея не относятся к ранним проявлениям внешнесекреторной недостаточности. ПЖ. Явные признаки недостаточности продукции липазы свидетельствует о поражении 70 -90% паренхиматозных элементов ПЖ.
Исследование кала l l Полифекалия определяется в тех случаях, когда вес кала превышает 400 г/сут. Определение стеатореи: в норме после приема 100 г жира с пищей за сутки выделяется до 7 г нейтрального жира и жирных кислот. Полифекалия и стеаторея не относятся к ранним проявлениям внешнесекреторной недостаточности. ПЖ. Явные признаки недостаточности продукции липазы свидетельствует о поражении 70 -90% паренхиматозных элементов ПЖ.
 Принципы консервативного лечения хронического панкреатита l l l первые три дня жесткая диета исключение провоцирующих факторов (алкоголь, лекарства, обструкция); облегчение боли; коррекция экзо- и эндокринной недостаточности; лечение сопутствующих расстройств.
Принципы консервативного лечения хронического панкреатита l l l первые три дня жесткая диета исключение провоцирующих факторов (алкоголь, лекарства, обструкция); облегчение боли; коррекция экзо- и эндокринной недостаточности; лечение сопутствующих расстройств.
 l Основными целями консервативного лечения являются прекращение или замедление прогрессирования хронического панкреатита и борьба с его осложнениями. В зависимости от степени выраженности болевого абдоминального синдрома, используется поэтапное лечение хронического панкреатита.
l Основными целями консервативного лечения являются прекращение или замедление прогрессирования хронического панкреатита и борьба с его осложнениями. В зависимости от степени выраженности болевого абдоминального синдрома, используется поэтапное лечение хронического панкреатита.
 Основные группы лекарственных средств для купирования боли при панкреатите l Препараты, ингибирующие панкреатическую секрецию l Анальгетики l Ферментные препараты l Антиоксиданты l Ингибиторы протеаз ?
Основные группы лекарственных средств для купирования боли при панкреатите l Препараты, ингибирующие панкреатическую секрецию l Анальгетики l Ферментные препараты l Антиоксиданты l Ингибиторы протеаз ?
 Лекарственные ингибиторы панкреатической секреции l l l Холинолитики (М 1, М 2) Блокаторы Н 2 -гистаминовых рецепторов Ингибиторы протонной помпы (ИПП) : омепразол, лансопразол, пантопразол, рабепразол, эзомепразол в стандартных суточных дозах. Синтетические аналоги соматостатина (октреотид, стиламин, сандостатин) Октреотид 100 мкг 3 раза п/к 5 и более дней* (дозы зависят от тяжести): при неосложненном и нетяжелом течении достаточной дозой является 100 мкг х 3 в течение 5 дней Глюкагон Энкефалины (даларгин)
Лекарственные ингибиторы панкреатической секреции l l l Холинолитики (М 1, М 2) Блокаторы Н 2 -гистаминовых рецепторов Ингибиторы протонной помпы (ИПП) : омепразол, лансопразол, пантопразол, рабепразол, эзомепразол в стандартных суточных дозах. Синтетические аналоги соматостатина (октреотид, стиламин, сандостатин) Октреотид 100 мкг 3 раза п/к 5 и более дней* (дозы зависят от тяжести): при неосложненном и нетяжелом течении достаточной дозой является 100 мкг х 3 в течение 5 дней Глюкагон Энкефалины (даларгин)
 Антисекреторные средства при хроническом панкреатите Цель применения: Уменьшение объема секреции Купирование боли Повышение активности ферментных препаратов
Антисекреторные средства при хроническом панкреатите Цель применения: Уменьшение объема секреции Купирование боли Повышение активности ферментных препаратов
 Нейротропные спазмолитики М-холиноблокаторы l Классическим представителем является атропин. Активность платифиллина в 5 -10 раз ниже, чем атропина, но последний обладает также прямым миотропным (папавериноподобным) эффектом. l Атропин и платифиллин быстро и полно всасываются. существенно снижают тонус и фазические сокращения ГМК полых органов Гиосцина бутилбромид (Бускопан Спанил) обладает свойствами М 1, М 3 -холиноблокатора частично избирательного действия.
Нейротропные спазмолитики М-холиноблокаторы l Классическим представителем является атропин. Активность платифиллина в 5 -10 раз ниже, чем атропина, но последний обладает также прямым миотропным (папавериноподобным) эффектом. l Атропин и платифиллин быстро и полно всасываются. существенно снижают тонус и фазические сокращения ГМК полых органов Гиосцина бутилбромид (Бускопан Спанил) обладает свойствами М 1, М 3 -холиноблокатора частично избирательного действия.
 Платифиллин l l Препарат рекомендуется вводить подкожно в дозе 1 -2 мл (2 -4 мг) 2 -3 раза в сутки. Курс лечения может составлять до 10 дней. Максимальная суточная доза для взрослого – 30 мг (15 мл препарата), разовая доза не должна превышать 10 мг (5 мл). Для детей Платифиллин применяется в следующих дозировках: до 1 года – разовая доза 0, 035 мг/кг, максимальная суточная – 0, 07 мг/кг; 1 -5 лет – разовая доза 0, 03 мг/кг, максимальная суточная 0, 06 мг/кг; 6 -10 лет – разовая доза 0, 025 мг/кг, максимальная суточная 0, 05 мг/кг; 11 -14 лет – 0, 02 мг/кг, максимальная суточная доза для этого возраста составляет 0, 04 мг/кг.
Платифиллин l l Препарат рекомендуется вводить подкожно в дозе 1 -2 мл (2 -4 мг) 2 -3 раза в сутки. Курс лечения может составлять до 10 дней. Максимальная суточная доза для взрослого – 30 мг (15 мл препарата), разовая доза не должна превышать 10 мг (5 мл). Для детей Платифиллин применяется в следующих дозировках: до 1 года – разовая доза 0, 035 мг/кг, максимальная суточная – 0, 07 мг/кг; 1 -5 лет – разовая доза 0, 03 мг/кг, максимальная суточная 0, 06 мг/кг; 6 -10 лет – разовая доза 0, 025 мг/кг, максимальная суточная 0, 05 мг/кг; 11 -14 лет – 0, 02 мг/кг, максимальная суточная доза для этого возраста составляет 0, 04 мг/кг.
 МИОТРОПНЫЕ СПАЗМОЛИТИКИ (Капсулы с пролонгированным действием Ниаспам; Капсулы с пролонгированным действием Спарекс; Таблетки Мебеверин. Раствор для внутримышечных инъекций и таблетки Триган; Таблетки Тримедат; Таблетки Бускопан; Таблетки Бендазол; Таблетки Дицетел; Таблетки Но-шпа; Таблетки Дротаверина гидрохлорид; Таблетки Папаверин, и др. ) обеспечивают оптимизацию времени контакта химуса со слизистой оболочкой тонкой кишки, купирование спазма сфинктера Одди, уменьшение степени внутрипротоковой гипертензии
МИОТРОПНЫЕ СПАЗМОЛИТИКИ (Капсулы с пролонгированным действием Ниаспам; Капсулы с пролонгированным действием Спарекс; Таблетки Мебеверин. Раствор для внутримышечных инъекций и таблетки Триган; Таблетки Тримедат; Таблетки Бускопан; Таблетки Бендазол; Таблетки Дицетел; Таблетки Но-шпа; Таблетки Дротаверина гидрохлорид; Таблетки Папаверин, и др. ) обеспечивают оптимизацию времени контакта химуса со слизистой оболочкой тонкой кишки, купирование спазма сфинктера Одди, уменьшение степени внутрипротоковой гипертензии
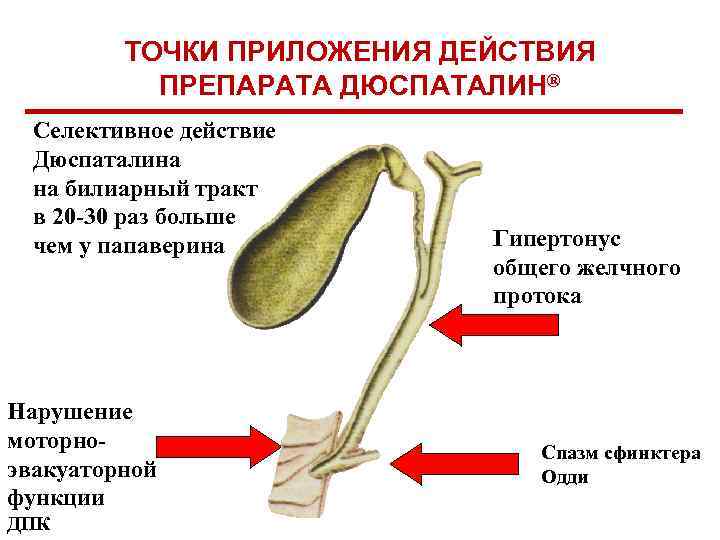 ТОЧКИ ПРИЛОЖЕНИЯ ДЕЙСТВИЯ ПРЕПАРАТА ДЮСПАТАЛИН® Селективное действие Дюспаталина на билиарный тракт в 20 -30 раз больше чем у папаверина Нарушение моторноэвакуаторной функции ДПК Гипертонус общего желчного протока Спазм сфинктера Одди
ТОЧКИ ПРИЛОЖЕНИЯ ДЕЙСТВИЯ ПРЕПАРАТА ДЮСПАТАЛИН® Селективное действие Дюспаталина на билиарный тракт в 20 -30 раз больше чем у папаверина Нарушение моторноэвакуаторной функции ДПК Гипертонус общего желчного протока Спазм сфинктера Одди
 Лечение ХП: Ферментная терапия Основная цель ферментной терапии у больных ХП заключается в: l купировании болей (через механизм «обратной связи» ) l коррекции внешнесекреторной недостаточности l антифибротическое действие (направлено на снижение концентрации трансформирующего фактора роста (TGF ), который стимулирует пролиферацию фибробластов, снижает секрецию коллагеназы и стромолизина, стимулирует образование соединительной ткани
Лечение ХП: Ферментная терапия Основная цель ферментной терапии у больных ХП заключается в: l купировании болей (через механизм «обратной связи» ) l коррекции внешнесекреторной недостаточности l антифибротическое действие (направлено на снижение концентрации трансформирующего фактора роста (TGF ), который стимулирует пролиферацию фибробластов, снижает секрецию коллагеназы и стромолизина, стимулирует образование соединительной ткани
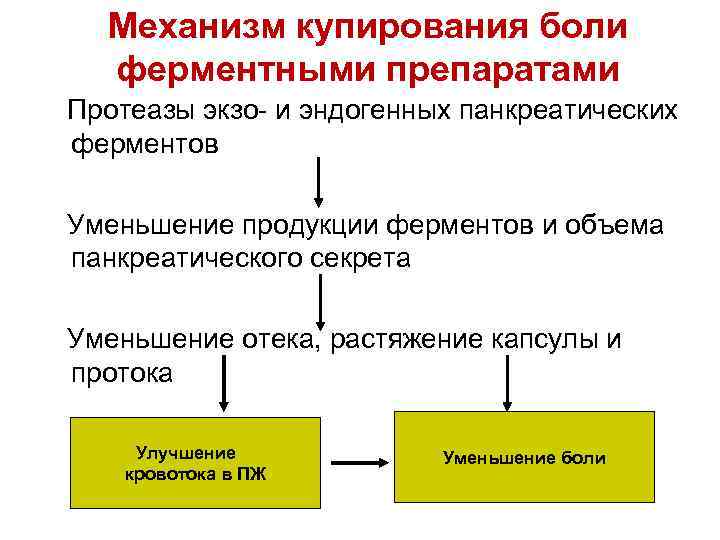 Механизм купирования боли ферментными препаратами Протеазы экзо- и эндогенных панкреатических ферментов Уменьшение продукции ферментов и объема панкреатического секрета Уменьшение отека, растяжение капсулы и протока Улучшение кровотока в ПЖ Уменьшение боли
Механизм купирования боли ферментными препаратами Протеазы экзо- и эндогенных панкреатических ферментов Уменьшение продукции ферментов и объема панкреатического секрета Уменьшение отека, растяжение капсулы и протока Улучшение кровотока в ПЖ Уменьшение боли
 Группы ферментных препаратов: l экстракты слизистой оболочки желудка – действующее вещество пепсин (абомин, пепсидил); l панкреатические энзимы; в состав входят амилаза, липаза и трипсин (креон, пангрол, мезим-форте, панкреатин); l комбинированные (панзинорм-форте: липаза, амилаза, трипсин, химотрипсин, холевая кислота и гидрохлориды аминокислот); l ферменты, которые содержат лактазу (лактаза).
Группы ферментных препаратов: l экстракты слизистой оболочки желудка – действующее вещество пепсин (абомин, пепсидил); l панкреатические энзимы; в состав входят амилаза, липаза и трипсин (креон, пангрол, мезим-форте, панкреатин); l комбинированные (панзинорм-форте: липаза, амилаза, трипсин, химотрипсин, холевая кислота и гидрохлориды аминокислот); l ферменты, которые содержат лактазу (лактаза).
 Дозы ферментных препаратов l 50. 000 Ед в день - при отсутствии экзокринной недостаточности; 100. 000 Ед в день – при умеренной экзокринной недостаточности ; l l 150. 000 в день – при выраженной экзокринной недостаточности l
Дозы ферментных препаратов l 50. 000 Ед в день - при отсутствии экзокринной недостаточности; 100. 000 Ед в день – при умеренной экзокринной недостаточности ; l l 150. 000 в день – при выраженной экзокринной недостаточности l
 Дозы микрокапсулированного панкреатина для коррекции экзокринной панкреатической недостаточности (рекомендации Немецкой гастроэнтерологической ассоциации) ЕД липазы Завтрак (основной прием пищи) 1 -й перекус Обед (основной прием пищи) 2 -й перекус Ужин (основной прием пищи) 3 -й перекус 25, 000 -40, 000 10, 000 -20, 000 25, 000 -40, 000 10, 000 -25, 000 -40, 000 10, 000 -20, 000 Итого: 105 000 – 185 000 ЕД липазы / сут Layer, P. & Keller, J. Lipase supplementation therapy: standards, alternatives, and perspectives. Pancreas 2003
Дозы микрокапсулированного панкреатина для коррекции экзокринной панкреатической недостаточности (рекомендации Немецкой гастроэнтерологической ассоциации) ЕД липазы Завтрак (основной прием пищи) 1 -й перекус Обед (основной прием пищи) 2 -й перекус Ужин (основной прием пищи) 3 -й перекус 25, 000 -40, 000 10, 000 -20, 000 25, 000 -40, 000 10, 000 -25, 000 -40, 000 10, 000 -20, 000 Итого: 105 000 – 185 000 ЕД липазы / сут Layer, P. & Keller, J. Lipase supplementation therapy: standards, alternatives, and perspectives. Pancreas 2003
 ЛЕЧЕНИЕ Схема 1: Препарат Доза, кратность введения Способ введения Метронидазол 500 мг 2 -3 р/день В/в, капельно Цефотаксим 2, 0 г 2 р/день В/м Пирензепин 2, 0 г 2 р/день В/м ИПП омепразол, рабепразол, ланзопразол, эзомепразол, пантопразол 20 мг 1 -2 р/день 30 мг 1 р/день 40 мг 1 р/день Внутрь Препараты с достаточным содержанием липазы 2 капсулы 3 -4 р/день Внутрь Комбинированный антацид 15 мл 3 -4 р/день Внутрь Мебеверин Внутрь 200 мг 2 р/день
ЛЕЧЕНИЕ Схема 1: Препарат Доза, кратность введения Способ введения Метронидазол 500 мг 2 -3 р/день В/в, капельно Цефотаксим 2, 0 г 2 р/день В/м Пирензепин 2, 0 г 2 р/день В/м ИПП омепразол, рабепразол, ланзопразол, эзомепразол, пантопразол 20 мг 1 -2 р/день 30 мг 1 р/день 40 мг 1 р/день Внутрь Препараты с достаточным содержанием липазы 2 капсулы 3 -4 р/день Внутрь Комбинированный антацид 15 мл 3 -4 р/день Внутрь Мебеверин Внутрь 200 мг 2 р/день
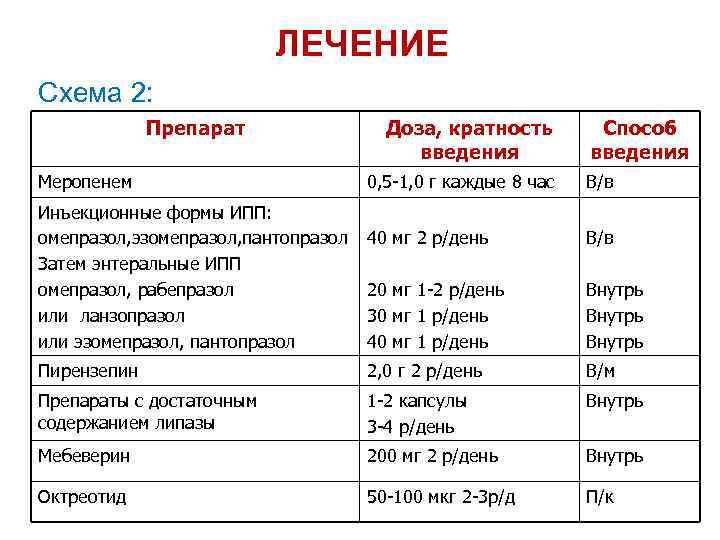 ЛЕЧЕНИЕ Схема 2: Препарат Меропенем Доза, кратность введения Способ введения 0, 5 -1, 0 г каждые 8 час В/в 40 мг 2 р/день В/в 20 мг 1 -2 р/день 30 мг 1 р/день 40 мг 1 р/день Внутрь Пирензепин 2, 0 г 2 р/день В/м Препараты с достаточным содержанием липазы 1 -2 капсулы 3 -4 р/день Внутрь Мебеверин 200 мг 2 р/день Внутрь Октреотид 50 -100 мкг 2 -3 р/д П/к Инъекционные формы ИПП: омепразол, эзомепразол, пантопразол Затем энтеральные ИПП омепразол, рабепразол или ланзопразол или эзомепразол, пантопразол
ЛЕЧЕНИЕ Схема 2: Препарат Меропенем Доза, кратность введения Способ введения 0, 5 -1, 0 г каждые 8 час В/в 40 мг 2 р/день В/в 20 мг 1 -2 р/день 30 мг 1 р/день 40 мг 1 р/день Внутрь Пирензепин 2, 0 г 2 р/день В/м Препараты с достаточным содержанием липазы 1 -2 капсулы 3 -4 р/день Внутрь Мебеверин 200 мг 2 р/день Внутрь Октреотид 50 -100 мкг 2 -3 р/д П/к Инъекционные формы ИПП: омепразол, эзомепразол, пантопразол Затем энтеральные ИПП омепразол, рабепразол или ланзопразол или эзомепразол, пантопразол
 При тяжелой внешнесекреторной недостаточности ПЖ: витамин К – 10 мг/сут + витамин А – до 25 000 МЕ/сут + витамин D – 400 -4 000 МЕ/сут внутрь (при необходимости – в/м введение 1 р/месяц) + витамин Е – 10 мг/сут в/м или поливитаминные комплексы (А 11 А) – курсами по 1 -1, 5 месяца.
При тяжелой внешнесекреторной недостаточности ПЖ: витамин К – 10 мг/сут + витамин А – до 25 000 МЕ/сут + витамин D – 400 -4 000 МЕ/сут внутрь (при необходимости – в/м введение 1 р/месяц) + витамин Е – 10 мг/сут в/м или поливитаминные комплексы (А 11 А) – курсами по 1 -1, 5 месяца.
 После купирования или уменьшения болевого синдрома (обычно с 7 -10 дня) рекомендуется: l Расширить диету. (Жиры - 80 г/сут (70% растительных, 30% животных), белки -80 -120 г/сут (яичный белок, нежирные сорта мяса и рыбы в отварном виде), углеводы - 6 ООг/сут. l Заместительная терапия ферментами. Дозы и сроки лечения ферментными препаратами определяются в зависимости от результатов копрологического теста Эластазы-1. Прием Н 2 -блокаторов или ИПП в поддерживающих дозах не менее 20 дней. l l l Деконтаминация тонкой кишки: интетрикс 1 капсула 4 раза в день 5 дней, альфа нормикс 7 дней, метронидазол 7 дней. В дальнейшем при необходимости провести двухнедельный курс лечения пробиотиками. l По показания - препараты, нормализующие моторную функцию желудка и ДПК.
После купирования или уменьшения болевого синдрома (обычно с 7 -10 дня) рекомендуется: l Расширить диету. (Жиры - 80 г/сут (70% растительных, 30% животных), белки -80 -120 г/сут (яичный белок, нежирные сорта мяса и рыбы в отварном виде), углеводы - 6 ООг/сут. l Заместительная терапия ферментами. Дозы и сроки лечения ферментными препаратами определяются в зависимости от результатов копрологического теста Эластазы-1. Прием Н 2 -блокаторов или ИПП в поддерживающих дозах не менее 20 дней. l l l Деконтаминация тонкой кишки: интетрикс 1 капсула 4 раза в день 5 дней, альфа нормикс 7 дней, метронидазол 7 дней. В дальнейшем при необходимости провести двухнедельный курс лечения пробиотиками. l По показания - препараты, нормализующие моторную функцию желудка и ДПК.
 В период ремиссии ХП необходимо: l l l Соблюдение диеты, исключение алкоголя; Использование ферментных препаратов при наличии внешнесекреторной недостаточности ПЖ - постоянно, при ее отсутствии - по требованию. Фитотерапия крайне нежелательна у больных ХП
В период ремиссии ХП необходимо: l l l Соблюдение диеты, исключение алкоголя; Использование ферментных препаратов при наличии внешнесекреторной недостаточности ПЖ - постоянно, при ее отсутствии - по требованию. Фитотерапия крайне нежелательна у больных ХП
 Принципы диетической терапии хронического панкреатита l l l пожизненное соблюдение диеты! полный отказ от приема алкоголя частый прием пищи (4 -6 разовое питание) общая энергетическая ценность рациона 25003000 ккал на фоне адекватной заместительной ферментной терапии снижение количества жиров до 60 г/сутки (540 ккал), углеводов – до 300 -400 г (1200 -1600 ккал), белков – до 60 -120 г (320 -480 ккал) коррекция имеющейся инсулиновой недостаточности
Принципы диетической терапии хронического панкреатита l l l пожизненное соблюдение диеты! полный отказ от приема алкоголя частый прием пищи (4 -6 разовое питание) общая энергетическая ценность рациона 25003000 ккал на фоне адекватной заместительной ферментной терапии снижение количества жиров до 60 г/сутки (540 ккал), углеводов – до 300 -400 г (1200 -1600 ккал), белков – до 60 -120 г (320 -480 ккал) коррекция имеющейся инсулиновой недостаточности
 Принципы заместительной полиферментной терапии при внешнесекреторной панкреатической недостаточности l l l Расчет дозы замещения по липазе (не менее 20000 – 40000 ед. ) Использование микрогранулированных форм препаратов в капсулах Дополнительное назначение жирорастворимых витаминов (A, D, E, K) и витаминов группы В
Принципы заместительной полиферментной терапии при внешнесекреторной панкреатической недостаточности l l l Расчет дозы замещения по липазе (не менее 20000 – 40000 ед. ) Использование микрогранулированных форм препаратов в капсулах Дополнительное назначение жирорастворимых витаминов (A, D, E, K) и витаминов группы В
 Критерии адекватности заместительной полиферментной терапии l l l нарастание массы тела нормализация стула (менее 3 раз/сутки) снижение метеоризма
Критерии адекватности заместительной полиферментной терапии l l l нарастание массы тела нормализация стула (менее 3 раз/сутки) снижение метеоризма
 Показания к хирургическому лечению хронического панкреатита l l l некупирующиеся боли формирование псевдокист рецидивирующие желудочно-кишечные кровотечения
Показания к хирургическому лечению хронического панкреатита l l l некупирующиеся боли формирование псевдокист рецидивирующие желудочно-кишечные кровотечения


