
Клинический случай Больная Г. , 1968 г. р. Анамнез заболевания: n С конца декабря 2003 г. появилась субфебрильная температура, сухой кашель. n Находилась на больничном листе у участкового терапевта с диагнозом: ОРВИ. Острый трахеит. n Одновременно появилась припухлость, болезненность, контактная кровоточивость десен. n Обратилась к стоматологу, с диагнозом острый гингивит направлена к пародонтологу. Проводилось местное лечение - без эффекта.

Больная Г. , 1968 г. р. С начала января 2004 г. появилась фебрильная лихорадка. Обследована в терапевтическом отделении ГБ № 21 (6. 02 по 11. 02. 04). В ОАК от 6. 02 Эр-3, 4 х1012/л, Нв-96 г/л, тр-150 т. , Л 4, 0 х109/л, б-1%, э-6%, бласты-1%, ю-2%, п-6%, с5%, л-59%, мон. -20%, СОЭ-69 ммч. 11. 02. 04 направлена в городское гематологическое отделение КМСЧ № 1 с предварительным диагнозом: Острый лейкоз (Дисплазия кроветворения).

Больная Г. , 1968 г. р. При поступлении состояние средней тяжести. Кожные покровы бледные, подчелюстные лимфоузлы до 1 см. Лейкемическая инфильтрация десен. Пальпируется нижний край селезенки по Сали. Миелограмма 11. 02. 04 Костный мозг гиперплазирован. Грануло- и эритроростки сужены. Мегакариоцитарный росток сохранен, отшнуровка тромбоцитов не нарушена. Бласты - 84, 0%. Слабо положительная реакция на пероксидазу. Закл. Бластная метаплазия костного мозга. Вариант М-5 (острый монобластный лейкоз).


Гемобластозы – опухоли, возникшие из кроветворных клеток Лейкозы первичный субстрат опухоли находится в костном мозге Гематосаркомы первичный субстрат опухоли находится вне костного мозга
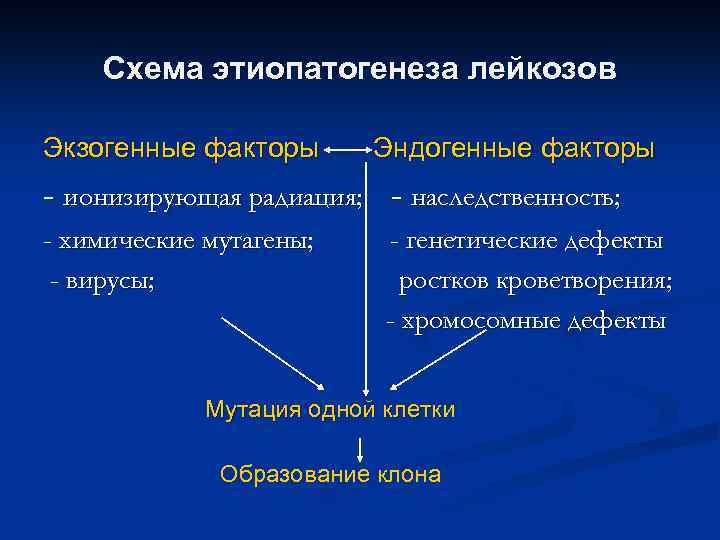
Схема этиопатогенеза лейкозов Экзогенные факторы Эндогенные факторы - ионизирующая радиация; - наследственность; - химические мутагены; - вирусы; - генетические дефекты ростков кроветворения; - хромосомные дефекты Мутация одной клетки Образование клона
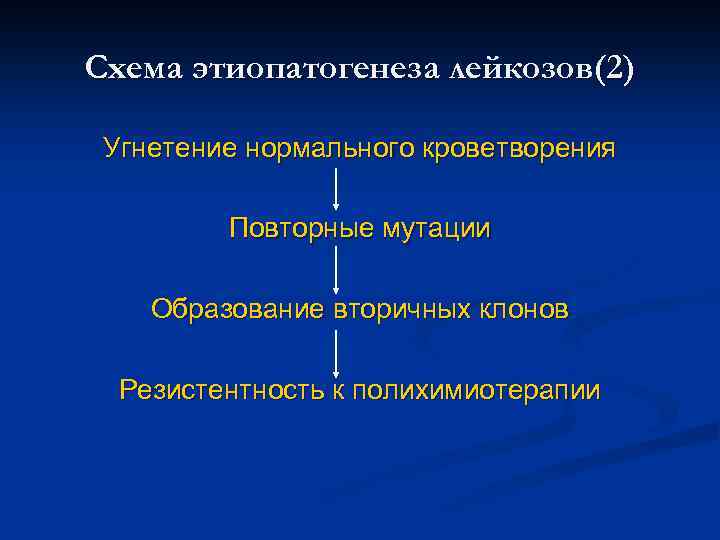
Схема этиопатогенеза лейкозов(2) Угнетение нормального кроветворения Повторные мутации Образование вторичных клонов Резистентность к полихимиотерапии

Классификация лейкозов 1. Острые (субстрат опухоли составляют бласты): - острые миелоидные лейкозы - острые лимфобластные лейкозы - острые бифенотипические лейкозы - острые недифференцируемые лейкозы. 2. Хронические (субстрат опухоли составляют зрелые и созревающие клетки): - хронические миелопролиферативные заболевания. - хронические лимфопролиферативные заболевания.

Клиническая картина острых лейкозов 1. Анемический синдром. 2. Геморрагический синдром (от единичных подкожных кровоизлияний и незначительно выраженной кровоточивости слизистых оболочек до кровоизлияний в головной мозг и профузных кровотечений различной локализации). 3. Интоксикационный синдром (лихорадка, снижение массы тела, ночные поты, оссалгии, снижение работоспособности).

Клиническая картина острых лейкозов (2) 4. Синдром лейкемической пролиферации (гиперпластический): метастазирование опухолевых клеток из костного мозга в различные органы и ткани (лейкемическая инфильтрация десен, лимфаденопатия, спленомегалия, гепатомегалия, нейролейкемия, лейкемиды кожи и т. д. ).

Особенности клинической картины отдельных вариантов ОЛ: Вариант ОЛЛ Особенности клиники Средний возраст больных 2 -4 года, лимфаденопатия, спленомегалия, (острый лимфобластный оссалгии, нейролейкемия в 100 % лейкоз) случаев М 1, 2 Средний возраст больных 60 -65 лет, (острый язвенно-некротический стоматит, миелобластный лихорадка, септицемия, нейролейкемия лейкоз) в 25 % случаев М 3 (острый промиелоцитарный лейкоз) Часто первый признак - геморрагический синдром (ДВС-синдром)

Особенности клинической картины отдельных вариантов ОЛ: Вариант М 4 (острый Особенности клиники См. М 1, 2 и М 5 миеломонобластный лейкоз) М 5 (острый монобластный лейкоз) М 6 (острый Язвенно-некротический стоматит, лихорадка, характерен лейкемический гингивит Превалирует анемический синдром эритробластный лейкоз) М 7 (острый мегакариобластный лейкоз) ОНЛ (острый недифференцированный лейкоз) В ряде случаев лихорадка, спленомегалия Часто геморрагический синдром

Классификация стадий острого лейкоза n Первый острый период (развернутая стадия болезни). n Полная ремиссия: - в пунктате костного мозга не более 5% бластных клеток или общее количество лимфоидных клеток менее 30% (из них бластных клеток менее 5%), - в крови лейкоцитов не менее 1, 5 х109/л, тромбоцитов не менее 100 тыс. , - отсутствуют внекостномозговые лейкозные пролифераты.

Классификация стадий острого лейкоза (2) n n Выздоровление (полная ремиссия более 5 лет), Неполная ремиссия (улучшение), Рецидив (костномозговой, внекостномозговой), Терминальная стадия (инкурабельный этап опухолевой прогрессии лейкоза).

Критерии диагноза острого лейкоза: 1. Панцитопения (или одноростковая, двухростковая цитопения) в периферической крови. 2. Бластоз периферической крови. Наличие бластов в периферической крови характеризует лейкемическую фазу острого лейкоза. В алейкемическую фазу бластные клетки в периферической крови отсутствуют.

Критерии диагноза острого лейкоза(2): ! Верификация диагноза ОЛ – обнаружение в миелограмме более 20% бластных клеток. Идентификация варианта ОЛ возможна только при использовании цитохимических маркерных реакций пунктата костного мозга и иммунофенотипирования.
Реакция на миелопероксидазу
Реакция монобластов на неспецифическую эстеразу
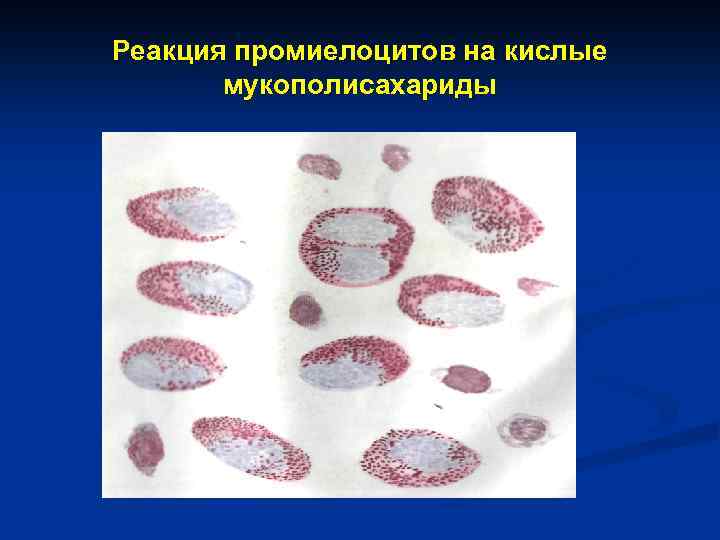
Реакция промиелоцитов на кислые мукополисахариды

Результат иммунофенотипического исследования Пациентка К. , 25 лет. Материал: костный мозг. Заключение: Иммунологически, костный мозг содержит 64 % бластных клеток, фенотип которых соответствует фенотипу острого миелоидного лейкоза, вариант М 4. Фенотип бластных клеток: CD 13+, CD 33+, HLADR+, CD 14+, CD 45+, CD 11 b, CD 34 -, CD 25 -, CD 66 -, CD 65 -, миелопероксидаза+. Бластные клетки высоко активны. Отмечается состояние вторичного Т- и В-клеточного иммунодефицита. Снижено количество NК-клеток (СD 56+). Соотношение Т 4/Т 8=2, 07 (резко повышен, норма до 1, 6).

Принципы лечения острых лейкозов I. Химиотерапия - 4 этапа: 1. Индукция ремиссии - период начального лечения, целью которого является максимально быстрое и существенное сокращение опухолевой массы и достижение полной ремиссии. Используют минимум 2 препарата, воздействующие на разные фазы митотического цикла. 2. Консолидация ремиссии - закрепление достигнутого противоопухолевого эффекта (обычно 1 -2 курса).

Принципы лечения острых лейкозов 3. Поддерживающая терапия - продолжение цитостатического воздействия в малых дозах на возможно оставшийся опухолевый клон. 4. Профилактика нейролейкемии. – профилактическое введение цитостатиков эндолюмбально (метотрексат, цитозар, преднизолон). Для лечения нейролейкемии используется также облучение головы.

II. Вспомогательная терапия (терапия выхаживания больных) – профилактика осложнений и их лечение. - обеспечение адекватного сосудистого доступа, - профилактика тошноты и рвоты (эметрон), -профилактика геморрагических осложнений (свежезамороженная плазма, заместительные трансфузии тромбоцитов), - лечение анемического синдрома (заместительные трансфузии эритромассы), - профилактика синдрома массивного лизиса опухолевых клеток (инфузионная терапия, аллопуринол), - профилактика инфекционных осложнений (селективная деконтаминация кишечника, обработка полости рта, санитарногигиенические мероприятия). III. Трансплантация костного мозга. - аллогенная (HLA-совместимый донор), - аутологичная (собственные гемопоэтические клетки).

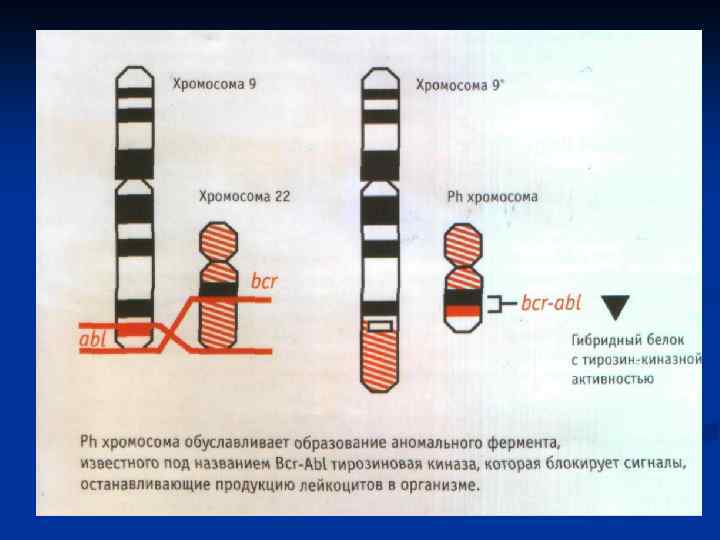
Хронический миелолейкоз (ХМЛ) – опухоль, возникающая из ранних клеток- предшественниц миелопоэза, дифференцирующихся до зрелых форм. Клеточный субстрат лейкоза представляют преимущественно гранулоциты, в основном нейтрофилы. У 90 -95 % больных ХМЛ наблюдается специфическая хромосомная транслокация – t (9; 22) с образованием укороченной 22 хромосомы (филадельфийской, Ph )

Классификация стадий (фаз) ХМЛ: 1. Развернутая хроническая стадия. 2. Стадия акселерации (переходная). 3. Терминальная стадия (бластный криз). Развернутая хроническая стадия: - Нейтрофильный лейкоцитоз со сдвигом влево в ОАК, Слабость, утомляемость, Тяжесть в левом подреберье (спленомегалия).

Критерии стадии акселерации: - нарастающая резистентность к лечению, - нарастающая спленомегалия (более 10 см ниже края реберной дуги), - увеличение в формуле миелоцитов и промиелоцитов, - в костном мозге количество бластов - 10 -29 %.

Критерии терминальной стадии (бластный криз): - быстрый рост селезенки (в пунктате – бласты), - рефрактерность к цитостатикам, - глубокая тромбоцитопения, лейкопения, - омоложение лейкоцитарной формулы, - появление бластов в периферической крови, - бластоз в костном мозге > 30 %, - экстрамедуллярные очаги опухолевых клеток (лейкемиды кожи, нейролейкемия, саркомные лимфоузлы).

Критерии диагноза ХМЛ n Нейтрофильный лейкоцитоз со сдвигом до миелоцитов и промиелоцитов, базофильноэозинофильная ассоциация (повышение уровня базофилов и эозинофилов), в 20 -30% случаев тромбоцитоз. n В миелограмме пунктата костного мозга, цитограмме пунктата селезенки обнаруживается миелоидная метаплазия. n Кариологическое исследование – выявление Ph- хромосомы.
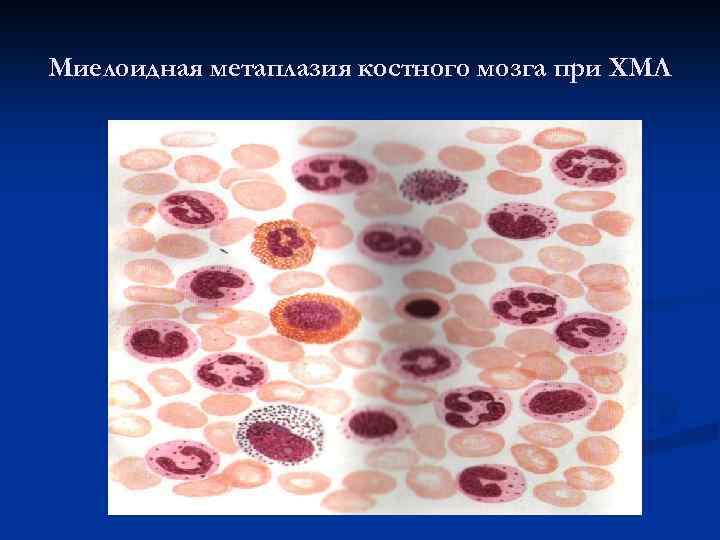
Миелоидная метаплазия костного мозга при ХМЛ

Лечение ХМЛ В настоящее время препаратом выбора при лечении ХМЛ является гливек (иматиниб мезилат) - уникальный препарат, подавляющий активность белка Р 210, что приводит к гибели Ph-позитивных клеток (1 линия тирозинкиназ). Полный цитогенетический ответ применении гливека составляет 74 %. Терапевтическая доза гливека в хронической стадии составляет 400 мг/сут, в фазе акселерации – 600 мг/сут.

Лечение ХМЛ 2 линия тирозинкиназ: Тасигна (нилотиниб) применяется в хронической стадии и стадии акселерации ХМЛ при резистентности или непереносимости гливека в дозе 400 мг 2 раза в сутки.

Лечение ХМЛ I. Химиотерапия. 1) Гидроксимочевина (гидреа, литалир) – медиана продолжительности жизни на фоне гидреа 55 месяцев. 2) Интерферон - Средняя выживаемость больных при лечении интерфероном составляет 59 -102 месяца. Полный цитогенетический ответ применении интерферона удается получить в 8 -12 -28 % случаев.

Лечение ХМЛ в терминальную стадию (бластный криз) – по программам острых лейкозов в зависимости от иммунофенотипического варианта. II. Аллогенная трансплантация костного мозга (ТКМ) может быть проведена только у 12 -20 % пациентов (у 70 % нет гистосовместимого донора). Ранняя летальность от осложнений ТКМ составляет 20 -40 %, у 15 % пациентов развивается рецидив.

Хронический лимфолейкоз (ХЛЛ) – представляет собой доброкачественную опухоль, субстрат которой составляют преимущественно морфологически зрелые лимфоциты. В классификации опухолей лимфатической системы ВОЗ, 2001 ХЛЛ отнесен в группу зрелоклеточных В-клеточных опухолей. В самостоятельные нозологические формы выделены: В-клеточный пролимфоцитарный лейкоз волосатоклеточный лейкоз, лимфома из малых лимфоцитов

Классификация хронического лимфолейкоза (Rai, 1975) Стадия 0 Только лимфоцитоз в крови (более 15, 0 х109/л), в костном мозге – более 40% лимфоцитов Стадия I Лимфоцитоз сочетается с увеличением лимфоузлов Стадия II Лимфоцитоз + спленомегалия и(или) увеличение печени, независимо от размеров лимфоузлов Стадия III Лимфоцитоз и снижение уровня гемоглобина менее 110 г/л, независимо от увеличения лимфоузлов, селезенки, печени Стадия IV Лимфоцитоз + тромбоцитопения ниже 100 х109/л, независимо от анемии и размеров лимфоузлов, селезенки, печени

Переход ХЛЛ в терминальную стадию Чаще сопровождается саркомным ростом в лимфоузлах, чем бластным кризом: n быстрый рост лимфоузлов; n болезненность и каменистая плотность лимфоузлов при пальпации; n повышение температуры тела, похудание.

Критерии диагноза ХЛЛ: 1. Абсолютный лимфоцитоз в лейкоформуле периферической крови (общее количество лейкоцитов варьирует от верхней границы нормы до 1. 000 х109/л). 2. Наличие в мазках крови клеток (теней) Боткина-Гумпрехта – полуразрушенных ядер лимфоцитов. 3. Верификация диагноза – обнаружение в миелограмме более 30% зрелых лимфоцитов (лимфоидная метаплазия костного мозга) и иммунофенотипирование (В-зрелые лимфоциты).

Картина периферической крови при ХЛЛ
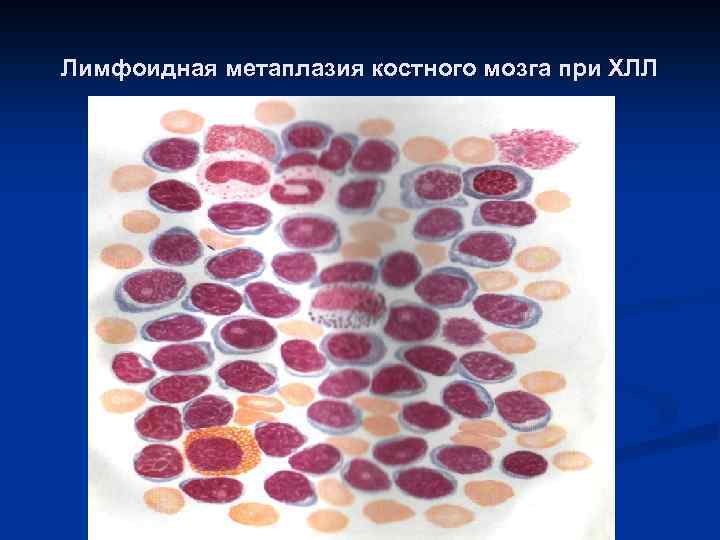
Лимфоидная метаплазия костного мозга при ХЛЛ

Лечение ХЛЛ I. Химиотерапия. Терапия 1–й линии – хлорбутин (лейкеран) или циклофосфан (эндоксан). n При сравнительно быстром росте числа лейкоцитов на фоне умеренной лимфаденопатии назначается лейкеран (4 -10 мг внутрь 1 раз в день). n При выраженной лимфаденопатии на фоне умеренного лейкоцитоза назначается циклофосфан (200 -400 мг внутрь 1 раз в день).

Лечение ХЛЛ n У молодых лиц при быстрой прогрессии заболевания в качестве терапии 1 -й линии применяют новый препарат аналог пурина флударабин 25 (флудара) 25 мг/м 2 в сутки. n Моноклональные химерные антитела: Мабтера (ритуксимаб) - анти. CD 20, амп. 10 мг, 375 мг/м² в первый день первого цикла, затем 500 мг/м² в первый день каждого последующего цикла, 6 циклов. Кэмпас (алемтузумаб) - анти CD 52, амп. 30 мг, в/в капельно по схеме: в первые три дня 3 мг-10 мг-30 мг, затем 30 мг 3 раза в неделю, курс лечения 12 недель. - -

Лечение ХЛЛ II. Трансплантация костного мозга. n У молодых пациентов с плохим прогнозом может быть обсужден вопрос о применении ауто- и аллогенной трансплантации. n Процент полных ремиссий после аутотрансплантаций составляет 80 %, а 4 -летняя общая выживаемость колеблется в пределах 50 -80 %.