Клинический.ppt
- Количество слайдов: 47

Клинический разбор больного Выполнили: студенты лечебного факультета группы Л-622

Актуальность § ХХ век и начало ХХI века являются болезнями системы кровообращения. § Социальное значение этих заболеваний определяется не только, а вернее не столько частотой распространения, сколько их тяжестью. § Эти болезни занимают ведущее второе место среди всех причин смерти в большинстве экономически развитых странах мира, в том числе и в России. § В нашей стране болезни системы кровообращения занимают первое место среди причин инвалидности.

§ До конца ХIХ века инфаркт миокарда практически не диагносцировался а в первое десятилетие ХХ века он оставался казусом. В 1909 г. на первом съезде российских терапевтов В. П. Образцов и Н. Д. Стражеско дали классическое описание инфаркта миокарда (status anginisus, status asthmaticus и status gastralgicus). С тех пор диагноз инфаркта миокарда перестает быть редкостью. § С 30 х годов ХХ века частота возникновения инфаркта миокарда неуклонно возрастала.
§ Инфаркт миокарда это ограниченный некроз сердечной мышцы. § Сейчас инфаркт миокарда рассматривается только как ишемический некроз, т. е. как повреждение миокарда вследствие ишемии, обусловленной окклюзией коронарных артерий.

§ Самая частая причина тромб, реже эмбол. Возможен также инфаркт миокарда при длительном спазме коронарных артерий. Тромбоз чаще всего наблюдается на фоне атеросклеротического повреждения венечных артерий. § Инфаркт миокарда очень распространенное заболевание, является самой частой причиной внезапной смерти.

§ Цель: на примере данного клинического случая укрепить знания по вопросам клиники, диагностики, лечения, диспансерного наблюдения, экспертизы нетрудоспособности, санаторно курортного лечения больных с инфарктом миокарда в амбулаторных условиях.

Диагностика инфаркта миокарда Для подтверждения диагноза инфаркта миокарда служат следующие лабораторные показатели: 1) неспецифнческие показатели тканевого некроза и воспалительной реакции 2) данные электрокардиограммы 3) результаты изменения уровня ферментов сыворотки крови

неспецифнческие показатели тканевого некроза и воспалительной реакции Проявлением неспецифической реактивности организма в ответ на повреждение миокарда является полиморфно клеточный лейкоцитоз, который возникает в течение нескольких часов после появления ангинозной боли, сохраняется в течение 3 7 сут и часто достигает значений 12 15 o 109/л. СОЭ повышается не так быстро, как число лейкоцитов в крови, достигает пика в течение 1 й недели и иногда остается повышенной 1 2 нед.

данные электрокардиограммы Появление патологического зубца Q или исчезновение зубца R обычно позволяет с большой вероятностью диагностировать трансмуральный инфаркт миокарда. О наличии нетрансмурального инфаркта миокарда говорят в тех случаях, когда на ЭКГ выявляются лишь транзиторные изменения сегмента ST и стойкие изменения зубца Т.
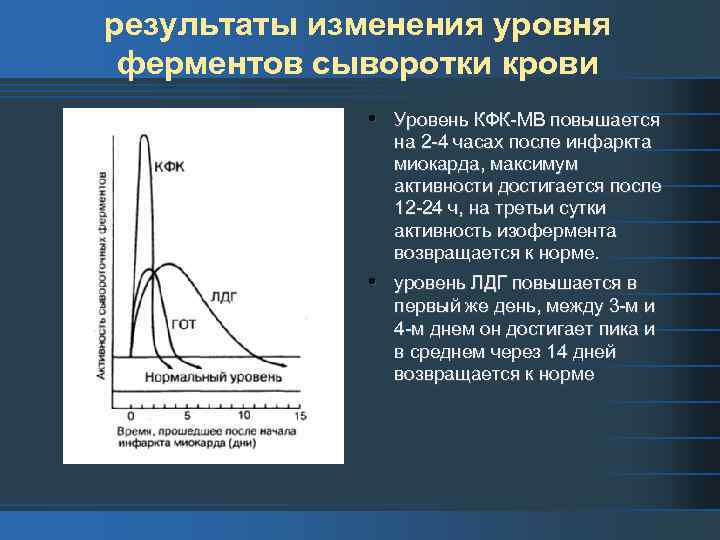
результаты изменения уровня ферментов сыворотки крови • Уровень КФК МВ повышается на 2 4 часах после инфаркта миокарда, максимум активности достигается после 12 24 ч, на третьи сутки активность изофермента возвращается к норме. • уровень ЛДГ повышается в первый же день, между 3 м и 4 м днем он достигает пика и в среднем через 14 дней возвращается к норме

дифференциальная диагностика инфаркта миокарда Перикардит Боль в груди при перикардите усиливается в положении лежа и уменьшается, когда больной сидит прямо или слегка наклонившись вперед. Впрочем, обнаружение перикардита не дает оснований исключить инфаркт миокарда, поскольку перикардит может быть осложнением инфаркта. Изменения ЭКГ при перикардите и инфаркте миокарда сходны. Подъем сегмента ST во всех отведениях — отличительный признак перикардита, однако похожая картина может быть при окклюзии ствола левой коронарной артерии или длинной, перекидывающейся через верхушку, передней нисходящей артерии. Депрессия сегмента PQ, остроконечные зубцы T и изменения ЭКГ без клинической картины инфаркта говорят в пользу перикардита. Сегмент ST при перикардите обычно обращен выпуклостью вниз (корытообразный подъем), тогда как при инфаркте он обращен выпуклостью вверх. Реципрокной депрессии сегмента ST при перикардите не бывает, кроме как в отведениях a. VR и V 1. Дифференциальной диагностике помогает Эхо. КГ, причем для

дифференциальная диагностика инфаркта миокарда Расслаивающая аневризма аорты Острая, разрывающая боль в груди, часто иррадиирующая в спину, характерна для расслаивания аорты При такой иррадиации боли следует тщательно обследовать больного перед тем, как назначать ему антикоагулянты, антиагреганты и тромболитики. Проксимальное распространение расслаивания аорты на устье одной из коронарных артерий может вызывать инфаркт миокарда. На рентгенограмме грудной клетки можно обнаружить расширение сердечной тени. При трансторакальной Эхо. КГ может быть видна отслойка интимы в начальном отделе восходящей аорты. При неинформативности трансторакальной Эхо. КГ диагноз можно подтвердить или отвергнуть с помощью чреспищеводной Эхо. КГ, КТ или МРТ.

дифференциальная диагностика инфаркта миокарда ТЭЛА Одышка в сочетании с плевральной болью, но без застоя в малом круге указывает на ТЭЛА. Эхо. КГ позволяет исключить нарушения локальной сократимости и выявить перегрузку правого желудочка. Последняя указывает на необходимость тромболизиса по поводу ТЭЛА.

лечение больных с инфарктом миокарда Неотложная терапия преследует несколько взаимосвязанных целей: 1. Купирование болевого синдрома. 2. Восстановление коронарного кровотока. 3. Уменьшение работы сердца и потребности миокарда в кислороде. 4. Ограничение размеров инфаркта миокарда. 5. Лечение и профилактика осложнений инфаркта миокарда.

Купирование болевого приступа На догоспитальном этапе препаратом выбора для купирования болевого синдрома при инфаркте миокарда является морфин, обладающий не только необходимыми эффектами, но и достаточной для транспортировки длительностью действия. Препарат вводится внутривенно дробно: 1 мл 1 % раствора разводят физиологическим раствором натрия хлорида до 20 мл (1 мл полученного раствора содержит 0, 5 мг активного вещества) и вводят 2 5 мг каждые 5 15 минут до полного устранения болевого синдрома либо до появления побочных эффектов (гипотензии, угнетения дыхания, рвоты). Суммарная доза не должна превышать 10 15 мг (1 1, 5 мл 1% раствора) морфина (на догоспитальном этапе не допускается превышение дозы 20 мг). Для профилактики и купирования таких побочных эффектов наркотических анальгетиков как тошнота и рвота рекомендуют внутривенное введение 10 20 мг метоклопрамида (церукала, реглана). При выраженной брадикардии с гипотонией или без нее показано использование атропина в дозе 0, 5 мг (0, 5 мл 0, 1 % раствора) внутривенно; борьба же со снижением артериального

Восстановление коронарного кровотока в острейшей фазе инфаркта миокарда 1. Системный тромболизис: Показаниями к проведению тромболизиса служат наличие подъема сегмента ST более чем на 1 mm по крайней мере в двух стандартных отведениях ЭКГ и более чем на 2 mm в двух смежных грудных отведениях или остро возникшая полная блокада левой ножки пучка Гиса при сроке, прошедшем с начала заболевания, более 30 минут, но не превышающем 12 часов. Применение тромболитических средств возможно и позже в случаях когда сохраняются подъем сегмента ST, продолжается боль и/или наблюдается нестабильная нгемодинамика. Наиболее часто используется стрептокиназа. Методика внутривенного введения стрептокиназы: введение стрептокиназы проводится только через периферические вены, попытки катетеризации центральных вен недопустимы; перед инфузией возможно внутривенное введение 5 6 мл 25% магния сульфата, либо 10 мл кормагнезина 200 в/в струйно, медленно (за 5 ми н); «нагрузочная» доза аспирина (250 300 мг разжевать) дается всегда, за исключением случаев, когда аспирин

Восстановление коронарного кровотока в острейшей фазе инфаркта миокарда 2. Отсутствие показаний к тромболитической терапии (поздние сроки, так называемый мелкоочаговый или не Q инфаркт), невозможность проведения тромболизиса по организационным причинам, а также его отсрочка до госпитального этапа или некоторые противопоказния к нему, не являющиеся противопоказанием к назначению гепарина, служат показанием (при отсутствии собственных противопоказаний) к проведению антикоагулянтной терапии. Ее цель заключается в предупреждении или ограничении тромбоза венечных артерий, а также в профилактике тромбоэмболических осложнений (особенно частых у больных передним инфарктом миокарда, при низком сердечном выбросе, мерцательной аритмии). Для этого на догоспитальном этапе (линейной бригадой) внутривенно болюсно вводится гепарин в дозе 10000 15000 МЕ. Если в условиях стационара не проводится тромболитическая терапия, то переходят на длительную внутривенную инфузию гепарина со скоростью 1000 МЕ/час под контролем активированного частичного тромбопластинового времени. Альтернативой может, по видимому, служить подкожное введение низкомолекулярного

Восстановление коронарного кровотока в острейшей фазе инфаркта миокарда 3. С первых минут инфаркта миокарда всем больным при отсутствии противопоказаний показано назначение малых доз ацетилсалициловой кислоты (аспирина), антитромбоцитарный эффект которой достигает своего максимума уже через 30 минут и своевременное начало применения которой позволяет существенно снизить летальность. Наибольший клинический эффект может быть получен применении ацетилсалициловой кислоты перед проведением тромболизиса. Доза для первого приема на догоспитальном этапе составляет 160 325 мг, разжевать(!). В дальнейшем, на стационарном этапе, препарат назначается 1 раз в сутки по 100 125 мг.

Уменьшение работы сердца и потребности миокарда в кислороде 1. Внутривенное введение нитратов при остром инфаркте миокарда не только помогает купировать болевой синдром, левожелудочковую недостаточность, артериальную гипертензию, но и уменьшает размеры некроза и летальность. Растворы нитратов для внутривенного введения готовят ex tempore: каждые 10 мг нитроглицерина (например, 10 мл 0, 1 % раствора в виде препарата перлинганит) или изосорбида динитрата (например, 10 мл 0, 1 % раствора в виде препарата изокет) разводят в 100 мл физиологического раствора (20 мг препарата в 200 мл физиологического раствора и т. д. ); таким образом 1 мл приготовленного раствора содержит 100 мкг, а 1 капля 5 мкг препарата. Нитраты вводят капельно под постоянным контролем артериального давления и частоты сердечных сокращений с начальной скоростью 5 10 мкг/мин с последующим увеличением скорости на 20 мкг/мин каждые 5 минут до достижения желаемого эффекта или максимальной скорости введения 400 мкг/мин. Обычно эффект достигается при скорости 50 100 мкг/мин.

2. Внутривенное введение бета адреноблокаторов При отсутствии противопоказаний бета адреноблокаторы назначаются всем больным острым инфарктом миокарда. На догоспитальном этапе показаниями к их внутривенному введению служат для линейной бригады соответствующие нарушения ритма, а для специализированной упорный болевой синдром, тахикардия, артериальная гипертензия. В первые 2 4 часа заболевания показано дробное внутривенное введение пропранолола (обзидана) по 1 мг в минуту каждые 3 5 минут под контролем артериального давления, частоты сердечных сокращений и ЭКГ до достижения частоты сердечных сокращений 55 60 уд. /мин или до общей дозы 10 мг. При наличии брадикардии, признаков сердечной недостаточности, AV блокакды и снижении систолического артериального давления менее 100 мм рт. ст. пропранолол не назначается, а при развитии указанных изменений на фоне его применения введение препарата прекращается.

Внутривенная инфузия магния сульфата проводится у больных с доказанной или вероятной гипомагнезиемией или при синдроме удлиненного QT, а также в случае осложнения инфаркта миокарда некоторыми вариантами аритмий. При отсутствии противопоказаний магния сульфат может служить определенной альтернативой применению нитратов и бета адреноблокаторов, если их введение по какой то причине невозможно (противопоказания или отсутствие). По результатам ряда исследований он, как и другие средства, уменьшающие работу сердца и потребность миокарда в кислороде, снижает летальность при остром инфаркте миокарда, а также предотвращает развитие фатальных аритмий (в том числе, реперфузионных при проведении системного тромболизиса) и постинфарктной сердечной недостаточности. При лечении острого инфаркта миокарда 1000 мг магния (50 мл 10 %, 25 мл 20 % или 20 мл 25 % раствора сернокислой магнезии) вводятся внутривенно капельно в течение 30 минут в 100 мл изотонического раствора натрия хлорида; в

Ограничение размеров инфаркта миокарда достигается адекватным обезболиванием, восстановлением коронарного кровотока и уменьшением работы сердца и потребности миокарда в кислороде. Этой же цели служит оксигенотерапия, показанная при остром инфаркте миокарда всем больным в связи с частым развитием гипоксемии даже при неосложненном течении заболевания. Ингаляция увлажненного кислорода, проводящаяся, если это не причиняет чрезмерных неудобств, с помощью маски или через носовой катетер со скоростью 4 6 л/мин, целесообразна в течение первых 24 48 часов заболевания (начинается на догоспитальном этапе и продолжается в стационаре).

Лечение и профилактика осложнений инфаркта миокарда. 1). При острой левожелудочковой недостаточности с развитием сердеч ной астмы или отека легких одновременно с введением наркотических анальгетиков и нитроглицерина внутривенно струйно вводят 40 120 мг (4 12 мл) раствора фуросемида (лазикса), максимальная доза на догоспитальном этапе – 200 мг. 2). Основой лечения кардиогенного шока служит ограничение зоны повреждения и увеличение объёма функционирующего миокарда путём улучшения кровоснабжения его ишемизированных участков, для чего проводится системный тромболизис. 3). Желудочковая экстрасистолия в острой стадии инфаркта миокарда мо жет быть предвестником фибрилляции желудочков. Препарат выбора для лечения желудочковых нарушений ритма – лидокаин – вводится внутривенно болюсом из расчета 1 мг/кг массы с последующей капельной инфузией 2 4 мг/мин. Не рекомендуется применявшееся ранее профилактическое назначение лидокаи на всем больным острым инфарктом миокарда (препарат увеличивает летальность вследствие

Реабилитация после инфаркта миокарда

Реабилитация– система мероприятий, направленных на восстановление здоровья и трудоспособности больных. Программа реабилитации обычно включает в себя: * физическую реабилитацию; * лекарственную реабилитацию; * психологическую реабилитацию.

Физическая реабилитация Физические упражнения являются самым мощным физиологическим стимулом, увеличивающим потребность сердца в кислороде. Широкий диапазон лечебного действия физических упражнений определяется ведущим значением в нашей жизни локомоторного аппарата. С этих позиций можно выделить три основные направления лечебного действия физических упражнений – тонизирующее влияние, формирование компенсаций и нормализация нарушенных функций. Противопоказания для назначения и занятий лечебной физкультурой: симптомы и признаки шока (бледность, похолодание кожных покровов, нарушение дыхания, низкое кровяное давление и т. д. ); симптомы и признаки острой недостаточности кровообращения (например, отек легких); наличие значительной аритмии; продолжительные и учащенные ангинозные боли; температура более 38 °С.

В настоящее время на стационарном этапе физической реабилитации принято выделять три двигательных режима: постельный, полупостельный и общий. Так, рекомендуется в первые дни выполнять следующий комплекс упражнений: 1) несколько углубленное дыхание; 2) сгибание и разгибание в дистальных суставах конечностей с паузами отдыха между отдельными упражнениями. Далее объем движений увеличивается за счет добавления ротационных движений, амплитуды их исполнения. В этом режиме считается важным освоить самостоятельный подъем таза и подготовить больного к поворотам на бок. В постельном режиме, переходящем в полупостельный, упражнения выполняются по прежнему в исходном положении лежа. Однако нагрузка возрастает за счет увеличения амплитуды движений, перехода после адаптации к положению сидя, с выполнением вначале элементарных, а затем и более сложных по координации упражнений.

Основной задачей двигательного режима: Подготовка к переводу больных в вертикальное положение с последующим обучением ходьбе. Нагрузка увеличивается путем выполнения упражнений с большой амплитудой движений в исходных положениях лежа и сидя, более широким использованием упражнений для крупных мышечных групп. При адекватных реакциях в конце режима больным разрешается вставание. Вначале весьма полезно переступление – не отрывая стоп от пола. Время пребывания в положении стоя постепенно увеличивается, а затем, вначале с помощью, на месте, у опоры, больной пробует ходить и в дальнейшем – дозированные прогулки.

В программе реабилитации больных инфарктом миокарда особое место занимает вариант дозированной ходьбы – подъем по лестнице. Постепенность в освоении ходьбы по лестнице достигается не только увеличением числа ступенек, но и способом их преодоления. I способ заключается в облегчении спуска и подъема с приставлением одной ноги к другой, уже стоящей на ступеньке. При подъеме ноги – выдох, приставлении – вдох. Больной держится одной рукой за перила, другой – опирается на методиста. После подъема на марш лестницы и адекватной при этом реакции можно вводить II способ отличается тем, что приставление ноги и остановка делается не на каждой ступеньке, а через 3— 4 после вдоха и с началом выдоха серия ступенек повторяется. На III способ переходят только при благоприятных реакциях больного применении предыдущих способов. Объективнее всего это подтверждается электрокардиологическим обследованием. III способ представляет обычный подъем по лестнице, как это делает здоровый человек. Однако не следует забывать о сочетании шагов с правильным дыханием и делать остановки на каждой лестничной площадке.

Санаторное лечение является важным этапом реабилитации больных хронической ишемической болезнью сердца с постинфарктным кардиосклерозом. Противопоказаниями для перевода на санаторное лечение являются: недостаточность кровообращения, сердечная астма, наклонность к гипертоническим кризам, значительные нарушения сердечного ритма, полная поперечная блокада сердца. Вместе с тем наличие у больных таких осложняющих состояние сопутствующих заболеваний, как гипертоническая болезнь без частых кризов, компенсированный или субкомпенсированный сахарный диабет, деформирующий спондилез, недостаточность кровообращения I—II степени, единичные экстрасистолы, не является препятствием для направления в пригородный санаторий. Проведение реабилитации в условиях кардиологического санатория следует разделить на два этапа. Первый из них – пригородный санаторий, второй – предусматривает направление на санаторно курортное лечение. Больным, не имеющим указанных противопоказаний, назначается щадящий или щадяще тренирующий режимы, а затем, после освоения, – тренирующий режим.
Массаж. Благодаря массажу кровь поступает от внутренних органов к поверхности кожи и к мышцам, наступает умеренное расширение периферических сосудов, облегчается работа левого предсердия и левого желудочка, повышается насосная способность сердца, улучшаются кровоснабжение и сократительная способность сердечной мышцы. Устраняются застойные явления в малом и большом круге кровообращения, повышаются обмен в клетках и поглощение тканями кислорода. Массаж области головы, шеи, снижает артериальное давление у больных гипертонической болезнью.

Лечебный бег. Такой бег для кардиологического больного может быть даже более адекватен, чем ходьба в среднем темпе. Одновременно тренируется дыхание, меняется газообмен и энергетика, происходят изменения в мышечной и костно суставной системах и т. д. Дозированный бег на тренировочном этапе может быть равномерным, переменным, интервальным и повторным. Равномерный – бег с постоянной скоростью при частоте сердечных сокращений до 120— 130 (но не выше 140) в минуту. Скорость постоянная, постепенно увеличивается объем бега (по времени), и лишь на отдельных этапах тренировки увеличивается скорость. Такая разновидность бега реальна только после 12 месяцев специальной беговой тренировки. Переменный – бег по отрезкам от 50 до 200 м с постоянно меняющейся скоростью от медленной до средней. Повторный – пробегание одинаковых отрезков с постоянной скоростью и интервалами между ними.

Лекарственная реабилитация Аспиринснижает агрегацию тромбоцитов, препятствуя тем самым формированию кровяного тромба в просвете коронарных артерий. Обычно назначают в дозе от 75 до 325 мг 1 раз в сутки всем пациентам, перенесшим инфаркт миокарда. В последнее время с антиагрегантной целью в случае непереносимости аспирина рекомендуют принимать клопидогрель или тиклопидин. Также одними из основных препаратов лекарственной реабилитации являются нитроглицерин и нитраты продленного действия, которые особенно эффективны при наличии постинфарктной стенокардии III и IV функционального классов. Кроме того средства из группы статинов– мевакор, зокор, ловастатин и др. Основными показаниями к их применению являются: 1) повторный инфаркт миокарда; 2) больные, перенесшие аортокораонарное шунтирование; 3) профилактика коронарного стеноза.

Диета Решающую роль в развитии сердечно сосудистых заболеваний играет образ жизни. Основными его задачами являются стимуляция восстановительных процессов в мышце сердца, улучшение кровообращения и обмена веществ, уменьшение нагрузки на сердечно сосудистую систему, нормализация двигательной функции кишечника. Исключают трудноперевариваемые, вызывающие брожение в кишечнике и метеоризм, богатые холестерином, животными жирами и сахаром продукты, экстрактивные вещества мяса и рыбы. Включение продуктов, богатых липотропными веществами, витаминами С и Р, калием, а также мягко стимулирующих двигательную функцию кишечника (для борьбы с запорами) продуктов.

Психологическая реабилитация В последнее время большое внимание уделяется также психологическому статусу больного. Первая реакция многих больных на внезапное появление тяжелых симптомов – это страх. Следует предупредить, что в дальнейшем при вставании с постели могут возникнуть психологические трудности – головокружения, тенденции к обморокам, что может огорчить и даже испугать больного. Эмоциональные расстройства после инфаркта миокарда возникают в ответ на социальные трудности, поэтому для их устранения требуется оценка всех социальных проблем.
Под диспансерным методом понимается активное динамическое наблюдение за состоянием здоровья определенных контингентов населения (здоровых и больных), взятие этих групп населения на учет с целью раннего выявления заболеваний, динамического наблюдения, комплексного лечения заболевших, проведение мероприятий по оздоровлению их условий труда и быта, предупреждению развития и распространения болезней, восстановлению трудоспособности и продлению периода активной жизнедеятельности

Группы диспансерного наблюдения: • 1 группа - здоровые - лица, не предъявляющие никаких жалоб, не имеющие в анамнезе хронических заболеваний или нарушений функций отдельных органов и систем, у которых при обследовании не найдено отклонений от установленных границ нормы. • 2 группа - практически здоровые — лица, имеющие в анамнезе острое или хроническое заболевание, не сказывающееся на функциях жизненно важных органов и не влияющее на трудоспособность. • 3 группа — больные хроническими заболеваниями — подразделяются на лиц: • с компенсированным течением заболевания, редкими и непродолжительными потерями трудоспособности; • с субкомпенсированным течением заболевания, частыми обострениями и продолжительными потерями трудоспособности; • с декомпенсированным течением, устойчивыми патологическими изменениями, ведущими к стойкой утрате трудоспособности.

Диспансеризация больных инфарктом миокарда • Регулярное наблюдение у врача позволит вовремя обнаружить патологические симптомы и назначить подходящее лечение. Первые полгода после инфаркта необходимо посещать врача (терапевта или кардиолога) 2 раза в месяц, вторые полгода — ежемесячно. В дальнейшем нужно наблюдаться у врача не менее 4 раз в год. • После инфаркта миокарда больные 2 раза в год должны посещать кабинет функциональной диагностики с проведением велоэргометрии. • • Показано 2 раза в год сдавать общий анализ крови для контроля уровня тромбоцитов, эритроцитов и лейкоцитов. Для определения степени активности атеросклеротического процесса 2 раза в год необходимо сдавать биохимический анализ крови с определением общего холестерина, липопротеидов высокой, низкой и очень низкой плотности, триглицеридов. необходимо регулярно (3 раза в год) исследовать свертывающую систему организма с определением уровня тромбоцитов, фибриногена, тромбина, фибринолизина (выполняется коагулограмма) При подозрении на расширение зоны некроза в миокарде исследуют уровень трансаминаз крови (АЛТ, АСТ).
• Больные после перенесенного инфаркта миокарда должны 2 раза в год осматриваться психотерапевтом. Отмечено, что психические изменения личности после инфаркта миокарда отмечаются у 60— 80 % пациентов, поэтому так важно оказать им профессиональную помощь. Различают пять подтипов патологических реакций: кардиофобический (страх смерти от инфаркта), депрессивный, ипохондрический, истерический и анозогнозический (когда пациент не признает у себя наличия серьезного заболевания). Опытные врачи-психотерапевты помогут восстановить душевное равновесие и настроиться на борьбу с болезнью.

• Медицинская документация – это документы установленной формы, предназначенные для регистрации результатов лечебных, диагностических, профилактических, реабилитационных, санитарногигиенических и других мероприятий. Она позволяет обобщать и анализировать данную информацию. • Медицинская документация является учетной и отчетной, ее держателем выступают медицинские учреждения, следовательно, врачи медицинских учреждений несут ответственность за неправильное оформление соответствующих документов.

Основными принципами ведения медицинской карты амбулаторного больного являются: • • • описание состояния пациента, лечебно-диагностических мероприятий, исходов лечения и другой необходимой информации; соблюдение хронологии событий, влияющих на принятие клинических и организационных решений; отражение в медицинской документации социальных, физических, физиологических и других факторов, которые могут оказать влияние на пациента и течение патологического процесса; понимание и соблюдение лечащим врачом юридических аспектов своей деятельности, обязанностей и значимости медицинской документации; рекомендации пациенту при завершении обследования и окончании лечения. Медицинская карта также содержит записи результатов консультаций специалистов, врачебных комиссий и т. д. Медицинские карты амбулаторного больного, истории развития ребенка хранятся в регистратуре: в поликлиниках – по участкам и в пределах участков по улицам, домам, квартирам; в центральных районных больницах и сельских амбулаториях – по населенным пунктам и алфавиту.

ОБЩИЕ ПОЛОЖЕНИЯ ЭКСПЕРТИЗЫ ВРЕМЕННОЙ НЕТРУДОСПОСОБНОСТИ Врачебно-трудовая экспертиза - исследование трудоспособности человека, проводимое врачом с целью определения наличия, степени и длительности нетрудоспособности. Временная нетрудоспособность - невозможность выполнения человеком работы вообще или по конкретной специальности, носящая относительно кратковременный характер. Экспертиза временной нетрудоспособности - вид медицинской экспертизы, основной задачей которой является оценка состояния здоровья пациента, качества и эффективности проводимого обследования и лечения, возможности осуществлять профессиональную деятельность, а также определение степени и сроков временной утраты трудоспособности.

При определении трудоспособности больных, перенесших инфаркт миокарда, следует исходить из следующих основных положений: • • • больные с застойной сердечной недостаточностью, как правило, нетрудоспособны; больные с ежедневными приступами стенокардии напряжения и покоя (хроническая коронарная недостаточность III степени), не поддающимися длительной и интенсивной терапии, также нетрудоспособны; при скрытой сердечной недостаточности и ежедневных приступах стенокардии напряжения (хроническая коронарная недостаточность II степени) больные ограниченно трудоспособны при условии активной поддерживающей терапии. Возвращение к труду обусловлено индивидуальными показателями толерантности к физической нагрузке и возможностями трудоустройства; больные с неежедневными приступами стенокардии напряжения и невротическими болями в области сердца трудоспособны. Нуждаются в трудоустройстве лица, занимавшиеся до заболевания тяжелым и умеренно тяжелым физическим трудом, работавшие в ночные смены, а также те, чья работа была связана с большим психоэмоциональным напряжением; при отсутствии жалоб, нарушений сердечного ритма и скрытой недостаточности, а также при высокой толерантности к физической нагрузке больным можно разрешить умеренный физический труд в дневные часы с повременной оплатой и без большого психоэмоционального напряжения.

ОРИЕНТИРОВОЧНЫЕ СРОКИ ВРЕМЕННОЙ НЕТРУДОСПОСОБНОСТИ ПРИ ИМ (В СООТВЕТСТВИИ С МКБ-10) • Острый трансмуральный инфаркт передней стенки миокарда Без существенных осложнений со слабо выраженным ангинозным синдромом 70 -90 С осложнениями острого периода 90 -130 • Острый трансмуральный инфаркт нижней стенки миокарда Без существенных осложнений со слабо выраженным ангинозным синдромом 70 -90 С осложнениями острого периода 90 -130 • возможно МСЭ • Острый трансмуральный инфаркт миокарда других уточненных локализаций Без существенных осложнений со слабо выраженным ангинозным синдромом 70 -90 С осложнениями острого периода 90 -130 возможно МСЭ Острый субэндокардиальный (нетрансмуральный) инфаркт миокарда Без осложнений 60 -70 • Повторный инфаркт миокарда 90 -120, МСЭ

При определении трудоспособности больных, перенесших инфаркт миокарда, следует исходить из следующих основных положений: • 1) больные с застойной сердечной недостаточностью, как правило, нетрудоспособны; • 2) больные с ежедневными приступами стенокардии напряжения и покоя (хроническая коронарная недостаточность III степени), не уступающими длительной и интенсивной терапии, также нетрудоспособны; • 3) при скрытой сердечной недостаточности и ежедневных приступах стенокардии напряжения (хроническая коронарная недостаточность II степени) больные ограниченно трудоспособны при условии активной

• • 4) больные с неежедневными приступами стенокардии напряжения и невротическими болями в области сердца трудоспособны. Нуждаются в трудоустройстве лица, занимавшиеся до заболевания тяжелым и умеренно тяжелым физическим трудом, работавшие в ночные смены, а также те, чья работа была связана с большим психоэмоциональным напряжением; 5) при отсутствии жалоб, нарушений сердечного ритма и скрытой недостаточности, а также при высокой толерантности к физической нагрузке больным можно разрешить умеренный физический труд в дневные часы с повременной оплатой и без большого психоэмоционального напряжения. Наименьшая длительность временной нетрудоспособности наблюдается у больных, перенесших мелкоочаговый, а наибольшая – обширный трансмуральный инфаркт миокарда.

Вывод: реабилитация позволяет в большом проценте случаев избежать инвалидности и вернуться к нормальной трудовой деятельности, снижает риск повторных сердечных приступов и других сердечно-сосудистых событий, вероятность повторных госпитализаций в связи с кардиологическими проблемами, риск смерти от сердечных заболеваний, улучшает физические кондиции пациента, уменьшает потребность в лекарственных препаратах, снижает артериальное давление, содержание в крови атерогенных жиров, уменьшает страх, тревогу и депрессию, замедляет прогрессирование атеросклероза, обеспечивает снижение массы тела и, наконец самое главное приводит к повышению качества жизни
Клинический.ppt