пропед.сердце.ppt
- Количество слайдов: 61

Клинические методы исследования сердечнососудистой системы. Расспрос. Общий осмотр. Осмотр и пальпация области сердца и сосудов. Перкуссия сердца и сосудов. Семиотическое значение выявленных признаков.

Расспрос больного с заболеванием сердечно-сосудистой системы Жалобы Боль в области сердца – наиболее распространенная жалоба больных с заболеваниями ССС. По механизму различают 3 вида болей при заболеваниях ССС: 1) ангинозные – стенокардия – обусловлены нарушением кровоснабжения миокарда - при ИБС, сердечной недостаточности, аортальном стенозе, при гипоксиях , гипертрофии миокарда и др. 2) неангинозные боли – кардиалгии - не связаны с нарушением кровоснабжения миокарда - при перикардите, миокардите, НЦД, кардиомилпатиях; 3) ангиопатические боли – связаны с поражением крупных сосудов: при ТЭЛА, расслаивающей аневризме аорты, лёгочной гипертензии.

Характеристика кардиальных болей При стенокардии (рис. а): 1) локализация боли за грудиной с иррадиацией в левую руку, под левую лопатку; 2) продолжительность боли 2 -15 минут; 3) боли возникают при физической, эмоциональной нагрузке; 4) боль купируется покоем, нитроглицерином. При кардиалгии (рис. б): 1) боль локализуется в области верхушки сердца и слева от грудины; 2) боль продолжительная (более 20 мин. , до нескольких часов); 3) нет четкой связи с нагрузкой; 4) боль не купируется покоем, нитроглицерином.

Сердцебиение – это субъективное ощущение сердечных толчков. При заболеваниях ССС обусловлено поражением миокарда (миокардит, ИБС, миокардиодистрофия) - свидетельствует о развитии сердечной недостаточности или появлении нарушения сердечного ритма; Перебои в работе сердца чаще обусловлены нарушением ритма (экстрасистолия). Одышка (диспноэ). Основной причиной одышки при заболеваниях сердца является развитие сердечной недостаточности. Одышка обусловлена застоем крови в малом круге кровообращения. Основной отличительный признак сердечной одышки – ее усиление в горизонтальном положении и в ночное время. Отличие одышки при заболеваниях сердца и органов дыхания: * лёгочная одышка больше зависит от атмосферных влияний или как говорят больные (день на день не приходится); * при лёгочной одышке больные могут находиться в горизонтальном положении, тогда как при сердечной занимают возвышенное положение в постели; * лёгочная одышка чаще появляется во время физической нагрузки, а сердечная – после окончания нагрузки.

Приступы удушья - сердечная астма. Сердечная астма является проявлением острого застоя в венах малого круга (ОСН). Бывает при ИБС, митральных пороках сердца, гипертоническом кризе. Возникает чаще ночью, на глубине сна или в положении лёжа. Отличия приступа бронхиальной астмы от сердечной астмы : * приступе БА одышка главным образом экспираторная, ; * приступе БА кашель более интенсивный, мокрота светлая, гуще и труднее откашливается; * отделение мокроты облегчает состояние больного, тогда как при сердечной астме появление мокроты, особенно розовой пенистой, приводит к нарастанию удушья; * во время приступа БА больной синеет как слива, а при сердечной астме – серопепельный с капельками холодного липкого пота. Кашель при заболеваниях ССС может быть обусловлен: сердечной недостаточностью – появляется ночью, в горизонтальном положении; поражением средостения - в результате давления на трахею и крупные бронхи аневризмой аорты, расширенной легочной артерией, увеличенным левым предсердием. Кровохарканье – может быть при застое крови в малом круге кровообращения (чаще при митральном стенозе), инфаркте легкого, прорыве аневризмы аорты в трахею или бронхи.

Головная боль и головокружение Связаны с нарушением мозгового кровообращения и наблюдается при: гипертонической болезни; атеросклерозе сосудов головного мозга; аортальном стенозе; недостаточности аортального клапана; венозном застое в большом круге кровообращения при сердечной недостаточности. Обморок может быть при стенозе устья аорты, митральном стенозе, при опухоли или тромбе в предсердиях; полной АВ блокаде. Обусловлен временной ишемией мозга. Жажда представляет обычную жалобу больных сердечной недостаточностью, особенно в период образования отеков.

При тяжелых поражениях мышцы сердца возникает венозный застой в большом круге кровообращения, при этом появляются следующие жалобы: Отёки – это признак сердечной недостаточности. Особенности сердечных отёков: появляются прежде всего в области стоп, а затем на голенях и могут распространяться по всему телу (анасарка); появляются вначале и к вечеру, а утром исчезают; симметричные; в дальнейшем увеличивается живот за счёт накопления жидкости в брюшной полости. Боли в правом подреберье связаны с увеличением печени из-за застоя крови в ней. Тошнота, рвота, нарушение аппетита, вздутие живота. Снижение общего и увеличение ночного диуреза обусловлено нарушением кровообращения в почках.
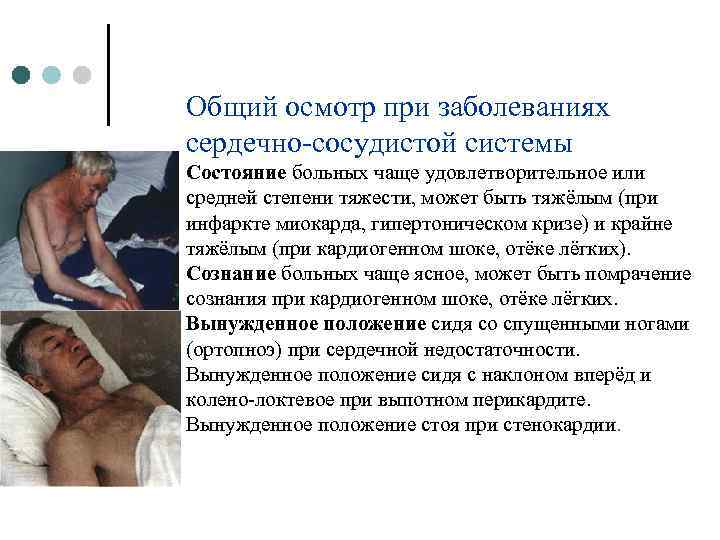
Общий осмотр при заболеваниях сердечно-сосудистой системы Состояние больных чаще удовлетворительное или средней степени тяжести, может быть тяжёлым (при инфаркте миокарда, гипертоническом кризе) и крайне тяжёлым (при кардиогенном шоке, отёке лёгких). Сознание больных чаще ясное, может быть помрачение сознания при кардиогенном шоке, отёке лёгких. Вынужденное положение сидя со спущенными ногами (ортопноэ) при сердечной недостаточности. Вынужденное положение сидя с наклоном вперёд и колено-локтевое при выпотном перикардите. Вынужденное положение стоя при стенокардии.

Исследование кожи Цианоз периферический, холодный при сердечной недостаточности, фиолетовый или чёрно-синий цианоз при врождённых пороках с наличием артерио-венозного сообщения. Бледные кожные покровы при аортальных пороках, во время обморока, коллапса. Мраморная, крапчатая кожа при кардиогенном шоке. Желтушное окрашивание кожи при тяжёлой сердечной недостаточности. Цвет кожи «кофе с молоком» - при инфекционном эндокардите. Ногти в виде «часовых стёкол» при врождённых пороках, инфекционном эндокардите. Исследование подкожно-жировой клетчатки Ожирение при гипертонической болезни, ИБС. Исхудание, вплоть до кахексии в 3 стадию сердечной недостаточности. Отёки, вплоть до анасарки при сердечной недостаточности. Местные отёки лица, шеи и плечевого пояса ( «воротник Стокса» ) при сдавлении верхней полой вены аневризмой аорты, выпотным перикардитом.

Детальное исследование головы и лица Выражение лица: facies mitralis - «митральное лицо» при митральном стенозе; лицо Корвизара - при тяжёлой сердечной недостаточности; facies rubra - «красное лицо» при гипертонической болезни; испуганное лицо при инфаркте миокарда, аневризме сердца
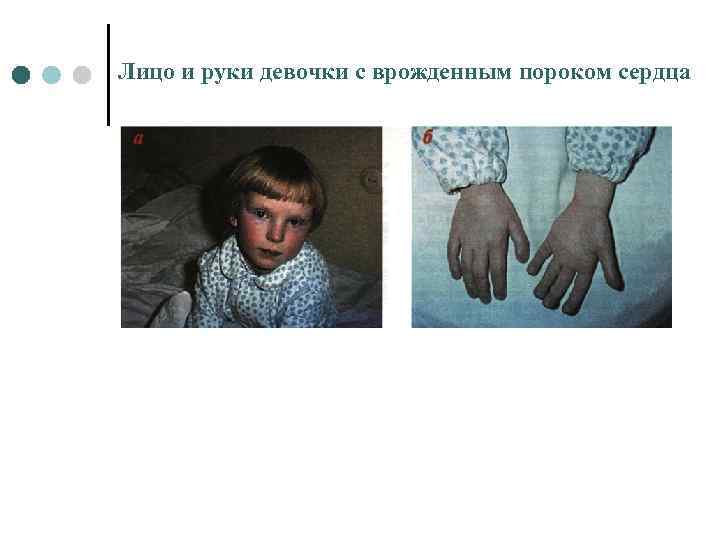
Лицо и руки девочки с врожденным пороком сердца

Осмотр полости рта рубцовые изменения миндалин , кариозные зубы характерны для ревматической лихорадки бледность слизистых – при аортальных пороках иктеричность или желтушность слизистой оболочки твердого неба, уздечки языка при застойных явлениях в печени при ХСН цианоз языка, твердого неба – при сердечной недостаточности, пороки сердца, кардиомиопатии, миокардиты

ОСМОТР ОБЛАСТИ СОСУДОВ СЕРДЦА И Последовательность Выявление дефигураций в области сердца. Выявление пульсаций во внесердечной области. Виды дефигураций в области сердца Сердечный горб – стойкое диффузное выпячивание в области сердца – при врождённых или приобретённых пороках с детского возраста. Временное диффузное выпячивание при выпотном перикардите. Ограниченное выпячивание в области краниальной части грудины при аневризме дуги аорты.
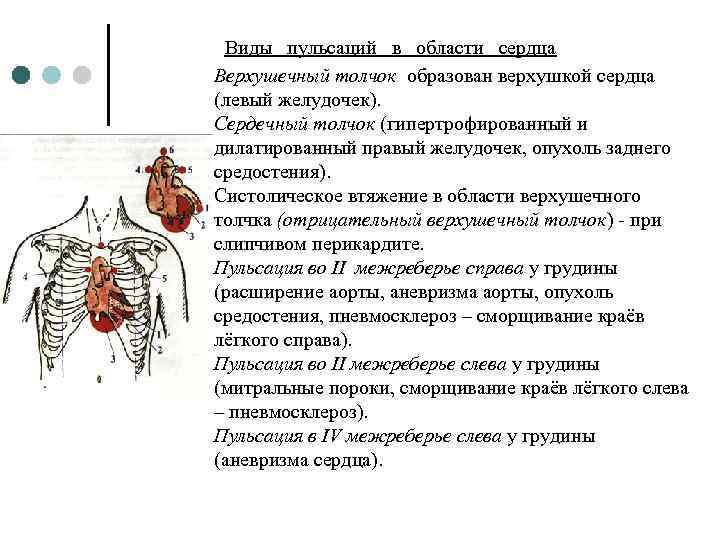
Виды пульсаций в области сердца Верхушечный толчок образован верхушкой сердца (левый желудочек). Сердечный толчок (гипертрофированный и дилатированный правый желудочек, опухоль заднего средостения). Систолическое втяжение в области верхушечного толчка (отрицательный верхушечный толчок) - при слипчивом перикардите. Пульсация во II межреберье справа у грудины (расширение аорты, аневризма аорты, опухоль средостения, пневмосклероз – сморщивание краёв лёгкого справа). Пульсация во II межреберье слева у грудины (митральные пороки, сморщивание краёв лёгкого слева – пневмосклероз). Пульсация в IV межреберье слева у грудины (аневризма сердца).

Виды пульсаций во внесердечной области Пульсация сонных артерий ( «пляска каротид» ) при недостаточности аортального клапана. Пульсация и набухание шейных вен – застой крови в большом круге кровообращения при сердечной недостаточности, выпотном перикардите, сдавлении верхней полой вены аневризмой аорты. Положительный венный пульс (пульсация шейных вен совпадает с систолой желудочков и пульсом сонных артерий): недостаточность трёхстворчатого клапана; фибрилляция предсердий; правожелудочковая недостаточность.
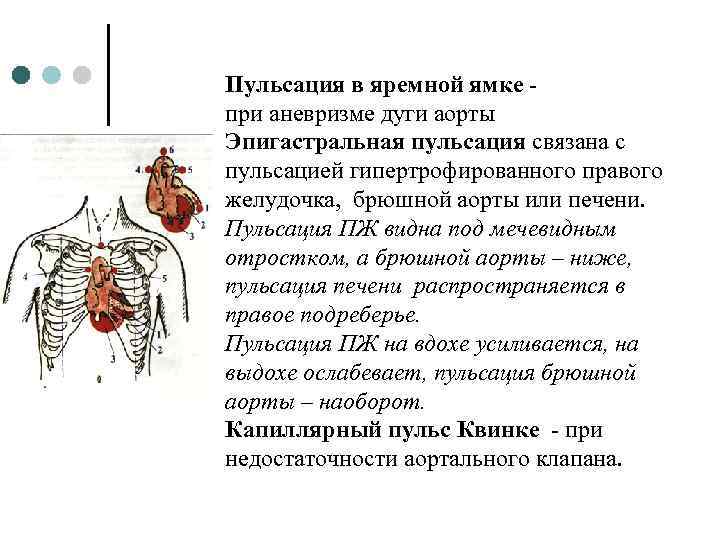
Пульсация в яремной ямке при аневризме дуги аорты Эпигастральная пульсация связана с пульсацией гипертрофированного правого желудочка, брюшной аорты или печени. Пульсация ПЖ видна под мечевидным отростком, а брюшной аорты – ниже, пульсация печени распространяется в правое подреберье. Пульсация ПЖ на вдохе усиливается, на выдохе ослабевает, пульсация брюшной аорты – наоборот. Капиллярный пульс Квинке - при недостаточности аортального клапана.

ПАЛЬПАЦИЯ ОБЛАСТИ СЕРДЦА И СОСУДОВ Последовательность проведения Выявление и характеристика верхушечного толчка. Выявление «кошачьего мурлыкания» . Пульс и его свойства.

Свойства верхушечного толчка Л о к а л и з а ц и я (в норме 5 межреберье на 1 -1, 5 см кнутри от левой среднеключичной линии). Смещение верхушечного толчка влево: Внутрисердечные причины - гипертрофия и дилатация левого желудочка. Внесердечные причины – смещение средостения влево правосторонний пневмоторакс и выпотной плеврит; цирроз и ателектаз левого лёгкого. Смещение верхушечного толчка вправо – внесердечные причины: левосторонний пневмоторакс и выпотной плеврит; цирроз и ателектаз правого лёгкого; правосторонний адгезивный плеврит. Смещение верхушечного точка вверх: высокое стояние диафрагмы; обширные плевральные сращения; диафрагмальная грыжа; выпотной перикардит. Смещение верхушечного толчка вниз (6 -7 межреберье): низкое стояние диафрагмы; дилатация левого желудочка.

П л о щ а д ь верхушечного толчка (1, 5 -2 см 2). Разлитой верхушечный толчок (более 2 см 2): высокое стояние диафрагмы; диффузный пневмосклероз; опухоль средостения; дилатация левого желудочка. Ограниченный верхушечный толчок (менее 1, 5 см 2): низкое стояние диафрагмы; левосторонний выпотной плеврит; выпотной перикардит; митральный стеноз.

С и л а верхушечного толчка. Усиленный верхушечный толчок: тонкая грудная стенка; высокое стояние диафрагмы; гипертрофия и дилатация левого желудочка. пневмосклероз; опухоль заднего средостения; тиреотоксическое сердце. Ослабленный верхушечный толчок: толстая грудная стенка; низкое стояние диафрагмы; выпотной перикардит; митральный стеноз.

В ы с о т а верхушечного толчка. Высокий верхушечный толчок: гипертрофия и дилатация левого желудочка высокое стояние диафрагмы; опухоль средостения. Низкий верхушечный толчок: низкое стояние диафрагмы; левосторонний выпотной плеврит; выпотной перикардит; митральный стеноз. Резистентность верхушечного толчка не определяется!

«Кошачье мурлыканье» Виды «кошачьего мурлыканья» : систолическое (аортальный стеноз, коарктация аорты, незаращение боталлова протока, стеноз лёгочной артерии – на основании сердца); диастолическое - митральный стеноз – на верхушке сердца, незаращение межжелудочковой перегородки – в IV межреберье слева). Пульс и его свойства (см. учебник)

ПЕРКУССИЯ СОСУДОВ СЕРДЦА И Последовательность Определение границ относительной тупости сердца (участок сердца прикрытый лёгкими, дающий при перкуссии притуплённый звук). Определение границ абсолютной тупости сердца (участок сердца, не прикрытый лёгкими, дающий при перкуссии тупой звук). Измерение длинника и поперечника сердца. Определение ширины сосудистого пучка. Определение конфигурации сердца.

Правая граница относительной тупости сердца (по правому краю грудины или на 1 см кнаружи от него). Смещение вправо: внутрисердечные причины гипертрофия и дилатация ПЖ митральный стеноз; лёгочное сердце; недостаточность трёхстворчатого клапана; трикуспидальный стеноз; Внесердечные причины - левосторонний пневмоторакс и выпотной плеврит; Смещение влево: «капельное» или «висящее сердце» у астеников; левосторонний ателектаз; правосторонний пневмоторакс.
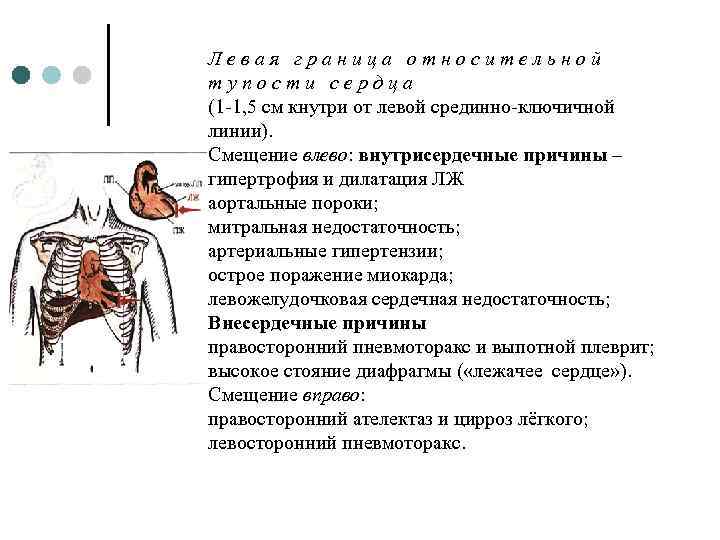
Левая граница относительной тупости сердца (1 -1, 5 см кнутри от левой срединно-ключичной линии). Смещение влево: внутрисердечные причины – гипертрофия и дилатация ЛЖ аортальные пороки; митральная недостаточность; артериальные гипертензии; острое поражение миокарда; левожелудочковая сердечная недостаточность; Внесердечные причины правосторонний пневмоторакс и выпотной плеврит; высокое стояние диафрагмы ( «лежачее сердце» ). Смещение вправо: правосторонний ателектаз и цирроз лёгкого; левосторонний пневмоторакс.
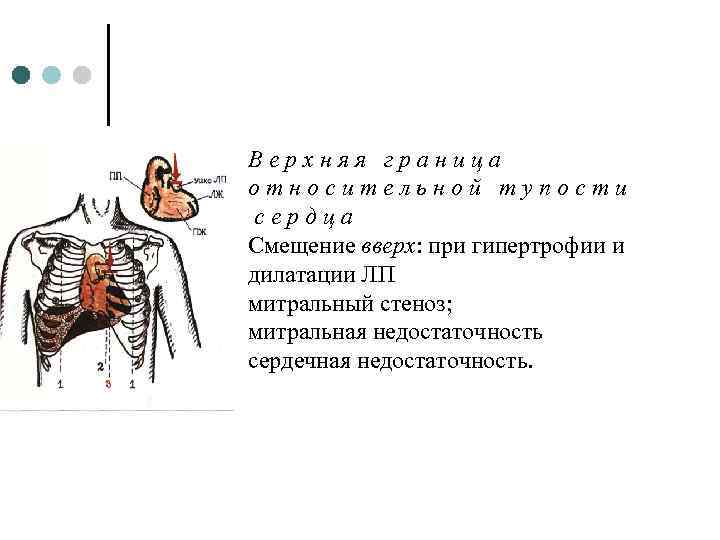
Верхняя граница относительной тупости сердца Смещение вверх: при гипертрофии и дилатации ЛП митральный стеноз; митральная недостаточность сердечная недостаточность.
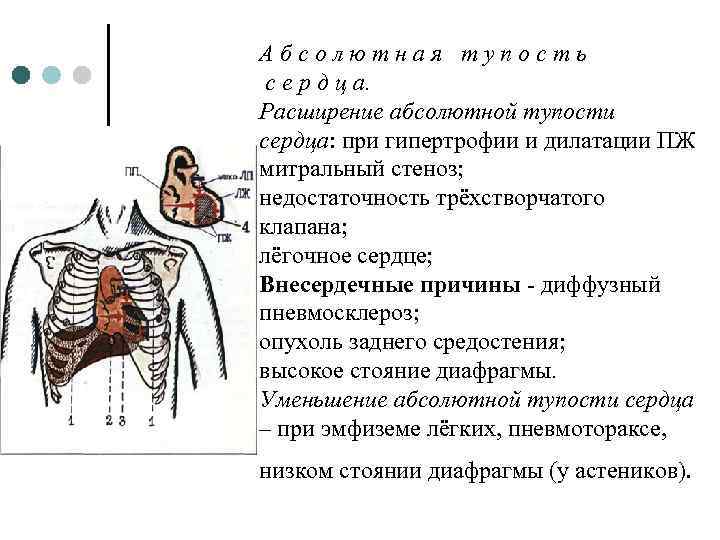
Абсолютная тупость с е р д ц а. Расширение абсолютной тупости сердца: при гипертрофии и дилатации ПЖ митральный стеноз; недостаточность трёхстворчатого клапана; лёгочное сердце; Внесердечные причины - диффузный пневмосклероз; опухоль заднего средостения; высокое стояние диафрагмы. Уменьшение абсолютной тупости сердца – при эмфиземе лёгких, пневмотораксе, низком стоянии диафрагмы (у астеников).
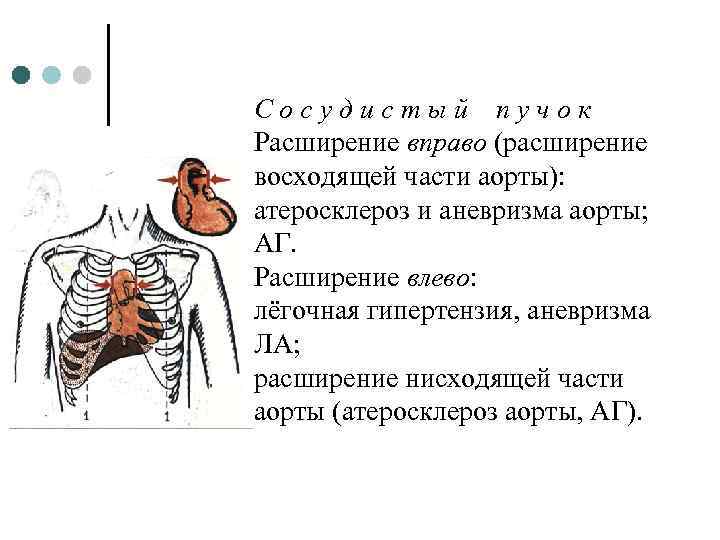
Сосудистый пучок Расширение вправо (расширение восходящей части аорты): атеросклероз и аневризма аорты; АГ. Расширение влево: лёгочная гипертензия, аневризма ЛА; расширение нисходящей части аорты (атеросклероз аорты, АГ).
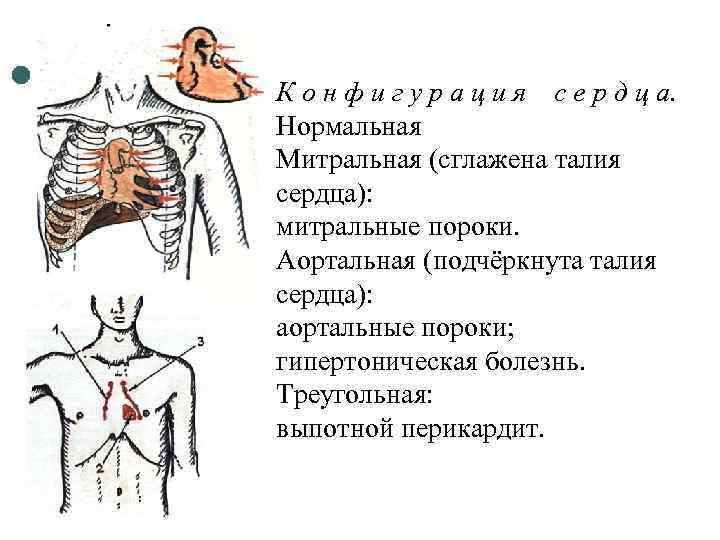
К о н ф и г у р а ц и я с е р д ц а. Нормальная Митральная (сглажена талия сердца): митральные пороки. Аортальная (подчёркнута талия сердца): аортальные пороки; гипертоническая болезнь. Треугольная: выпотной перикардит.

АУСКУЛЬТАЦИЯ СЕРДЦА И СОСУДОВ ТОНЫ СЕРДЦА Тоны сердца бывают основные и дополнительные. Основные тоны – это I (систолический) и II (диастолический). Механизм возникновения I тона сердца Возникает в фазу изоволюмического сокращения желудочков. Связан с колебанием всех структур замкнутой кардиогемической системы желудочков Выделяют 3 компонента I тона: К л а п а н н ы й - колебания створок атриовентрикулярных клапанов в период изоволюмического сокращения желудочков. М ы ш е ч н ы й – колебания напряжённого миокарда в период его изоволюмического сокращения. С о с у д и с т ы й – колебания начальных отделов аорты и лёгочной артерии в начале изгнания крови.

Механизм возникновения II тона сердца В диастолу после изгнания крови давление в желудочках сердца падает ниже давления в магистральных сосудах, что является причиной закрытия клапанов. Во время этой фазы возникает II тон. К л а п а н н ы й компонент – колебания створок полулунных клапанов при их захлопывании. С о с у д и с т ы й компонент – колебания начальных отделов аорты и лёгочной артерии после закрытия полулунных клапанов из-за высокого градиента давления. В ы д е л я ю т 2 компонента II тона: аортальный, включающий колебания самого клапана и стенки аорты; пульмональный, включающий колебания самого клапана и стенки лёгочной артерии и закрывается чуть позже аортального компонента.

Характеристика тонов сердца Г р о м к о с т ь (сила) тонов. Т е м б р тонов. Ч и с л о тонов: расщепление (раздвоение) основных тонов; появление дополнительных тонов. Ритм тонов. Частота тонов.

Изменение громкости (силы) тонов сердца У с и л е н и е о б о и х т о н о в: тонкая грудная стенка; значительная физическая нагрузка; левосторонний пневмосклероз; левосторонний пневмоторакс; опухоль средостения; анемии; тиреотоксикоз. О с л а б л е н и е о б о и х т о н о в: толстая грудная стенка; эмфизема; левосторонний выпотной плеврит; воспалительные, дистрофические и склеротические поражения миокарда; коллапс.

У с и л е н и е I т о н а: митральный стеноз, трикуспидальный стеноз - меньшее наполнение желудочков и уплотнение створок клапанов; тахикардия, тиреотоксикоз – меньшее наполнение желудочков, уменьшение интервала Р – Q. О с л а б л е н и е I то н а: недостаточность атриовентрикулярных клапанов –из-за недостаточного смыкания атриовентрикулярных клапанов; недостаточность аортального клапана – отсутствие герметичности левого желудочка из-за неполного смыкания клапанов аорты; аортальный стеноз – замедление скорости сокращения гипертрофированного левого желудочка; миокардит, инфаркт миокарда, миокардиодистрофия, сердечная недостаточность – ослабление мышечного компонента.

У с и л е н и е (а к ц е н т) II т о н а а о р т е: артериальная гипертензия – повышение давления в аорте приводит к увеличению скорости захлопывания створок клапана аорты; атеросклероз, сифилитический аортит – уплотнение створок аортального клапана и стенок аорты. У с и л е н и е (а к ц е н т ) II т о н а л ё г о ч н о й а р т е р и и: физиологическое у детей; повышение давления в лёгочной артерии при митральных пороках сердца, сердечной недостаточности. О с л а б л е н и е II т о н а а о р т е: недостаточность аортальных клапанов – неполное смыкание клапанов аорты; аортальный стеноз – ограничение подвижности створок полулунных клапанов из-за их сращения; левожелудочковая недостаточность – падение уровня АД в большом круге кровообращения. О с л а б л е н и е II т о н а л ё г о ч н о й а р т е р и и: стеноз лёгочной артерии – снижение давления в лёгочной артерии; недостаточность клапанов лёгочной артерии – неполное смыкание клапанов лёгочной артерии; правожелудочковая недостаточность – снижение давления в лёгочной артерии.

Изменение тембра тонов сердца Бархатный I тон Дмитренко при остром эндомиокардите. Хлопающий I тон при митральном стенозе. Глухие тоны при поражениях миокарда (миокардит, инфаркт миокарда, миокардиодистрофии и т. д. ). Пушечный тон Стражеско при полной атриовентрикулярной блокаде. Металлический I тон при искусственном митральном клапане. Металлический II тон при атеросклерозе аорты, искусственном аортальном клапане.

Расщепление (раздвоение) тонов. Р а с щ е п л е н и е (раздвоение) I т о н а обусловлено не одновременным закрытием и колебанием митрального и трикуспидального клапанов. Физиологическое расщепление: нестабильно – лучше на высоте вдоха и исчезает на выдохе; выслушивается на строго локальном участке, чаще в IV или V межреберье по левому краю грудины. Патологическое раздвоение I тона: стабильно, выслушивается на большой площади сердца с максимумом на верхушке. Патологическое раздвоение I тона встречается при: блокаде правой ножки пучка Гиса; стенозе устья аорты; артериальных гипертензиях.

Р а с щ е п л е н и е (раздвоение) II т о н а обусловлено: увеличением продолжительности изгнания крови правым желудочком или левым желудочком (парадоксальное раздвоение). Выделяют: физиологическое расщепление II тона: нестабильно - лучше в фазе вдоха, а на выдохе исчезает; патологическое раздвоение II тона: блокада правой ножки пучка Гиса; митральный стеноз; лёгочное сердце; дефект межпредсердной перегородки; парадоксальное: аортальный стеноз; блокада левой ножки пучка Гиса.

Дополнительные тоны сердца С и с т о л и ч е с к и е дополнительные тоны: систолический щелчок (мезосистолический) при пролапсе митрального клапана; систолический экстратон возникает в результате резкого натяжения плевроперикардиальных или перикардиальных сращений во время систолы желудочков (перикардит, плеврит).

Д и а с т о л и ч е с к и е дополнительные тоны: тон открытия митрального клапана (митральный щелчок) – при митральном стенозе - «ритм перепела» ; III тон сердца (обусловлен ударом порции крови о стенку желудочка в момент их быстрого наполнения): физиологический III тон (выслушивается лучше в горизонтальном положении, на выдохе, в области верхушки сердца, нестабильный, тихий); патологический III тон обусловлен: - снижением тонуса миокарда при сердечной недостаточности, инфаркте миокарда, миокардитах; - объёмной перегрузкой желудочков при недостаточности клапанов сердца; Патологический III тон формирует протодиастолический ритм галопа - трёхчленный ритм, состоящий из I , III тонов, одинаковой интенсивности, продолжительности, следующих через одинаковые промежутки времени, с ЧСС от 95 – 120 ударов в минуту.

IV тон сердца (обусловлен ударом порции крови о верхний её слой, наполнивший желудочек, вследствие активного сокращения предсердий в пресистоле): физиологический IV тон – нестабильный, тихий; патологический IV тон обусловлен увеличением ригидности сердечной мышцы, что затрудняет наполнение желудочков и ведёт к росту давления в предсердии и силе его сокращения (инфаркт миокарда, артериальные гипертензии); патологический IV тон формирует пресистолический ритм галопа - трёхчленный ритм, состоящий из I, IV тонов, одинаковой интенсивности, продолжительности, следующих через одинаковые промежутки времени, с ЧСС 95 -120 ударов минуту. Протодиастолический экстратон (перикард-тон) связан с вибрацией сращений перикарда во время поступления крови из предсердий в начале диастолы, наблюдается при сдавливающем перикардите.

Ритм тонов сердца В норме ритм тонов правильный Неправильный ритм - при фибрилляции предсердий, экстрасистолии. Эмбриокардия (маятникообразный ритм) – систолическая и диастолическая пауза равны при пароксизмальных тахикардиях, поражении миокарда, сердечной недостаточности). Каниклокардия (кроличий ритм) исчезает II тон – шок, коллапс. Частота тонов сердца Нормокардия (60 -80 в минуту). Брадикардия (менее 60 в минуту). Тахикардия (более 80 в минуту).
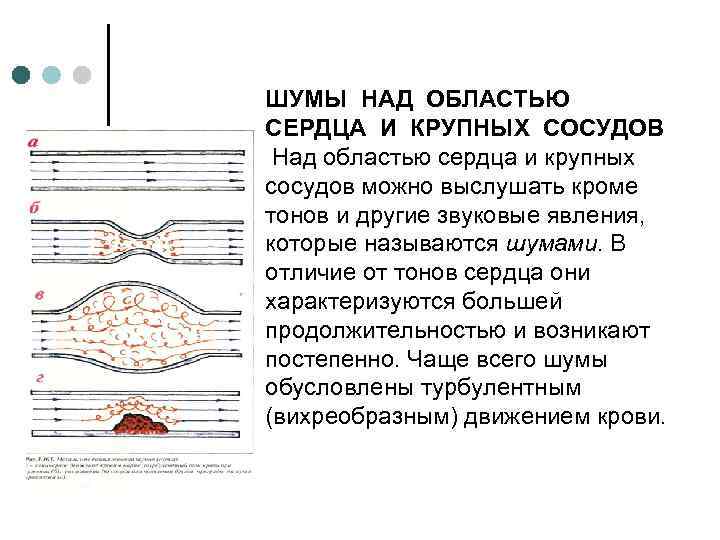
ШУМЫ НАД ОБЛАСТЬЮ СЕРДЦА И КРУПНЫХ СОСУДОВ Над областью сердца и крупных сосудов можно выслушать кроме тонов и другие звуковые явления, которые называются шумами. В отличие от тонов сердца они характеризуются большей продолжительностью и возникают постепенно. Чаще всего шумы обусловлены турбулентным (вихреобразным) движением крови.

Выделяют шумы: внутрисердечные; внесердечные; сосудистые. Внутрисердечные шумы Разделяют на: о р г а н и ч е с к и е, возникающие вследствие грубого органического поражения клапанов и подклапанных структур или других анатомических структур сердца; ф у н к ц и о н а л ь н ы е, не связанных с органическими поражениями клапанов и подклапанных структур.

Органические внутрисердечные шумы П р и ч и н ы возникновения органических внутрисердечных шумов: поражение клапанов, приводящее к порокам сердца: сужению отверстий (митрального, трикуспидального, аортального и лёгочной артерии) – формируется стеноз клапана; неполному смыканию створок клапанов с формированием недостаточности митрального, трикуспидального, аортального клапанов и клапана лёгочной артерии; появление дополнительных отверстий при врождённых пороках сердца (незаращение межпредсердной, межжелудочковой перегородок, боталлова протока); аномалии развития клапанов и подклапанных структур (увеличение или уменьшение числа створок клапанов, наличие ложных сухожильных нитей и др. ).

М е х а н и з м возникновения органических внутрисердечных шумов: нарушение внутрисердечной гемодинамики с появлением турбулентных движений крови в определённой фазе сердечного цикла: систолические шумы (протосистолический, мезосистолический и поздний систолический); диастолический (протодиастолический, мезодиастолический, пресистолический); по механизму нарушений гемодинамики выделяют: стенотические шумы, формирующиеся при наличии сужения отверстий или появления дополнительных отверстий при врождённых пороках: 1) систолические шумы изгнания; 2) диастолические шумы наполнения; регургитационные, возникающие при неполном смыкании клапанов (систолические и диастолические).

Характеристика органических внутрисердечных шумов Отношение шума к фазам сердечной деятельности: систолические (появляются с I тоном сердца, совпадает с верхушечным толчком); диастолические (появляются после II тона, во время диастолической паузы). Громкость шума : это субъективное ощущение его интенсивности (тихие и громкие); зависит от скорости тока крови, степени сужения отверстий, плотности тканей сердца (систолические более громкие, чем диастолические), сократительной функции миокарда (при её снижении шум может исчезнуть). Характер изменения громкости шума (убывающий или нарастающий) определяется изменением величины градиента давления между полостями сердца или между полостями сердца и магистральными сосудами во время сердечного цикла. Тембр шума – мягкий, дующий, свистящий, пилящий, скребущий или рокочущий (при аортальном стенозе), напоминает шум паровоза (аортальная недостаточность). Место наилучшего выслушивания в области условных точек клапанов. Зоны проведения шума определяются направлением тока крови и плотностью структур сердца.

При недостаточности митрального клапана шум: систолический шум (занимает всю систолу – голосистолический); выслушивается на верхушке; дующий; убывающий; проводится в левую подмышечную область.

При митральном стенозе шум: протодиастолический убывающий или пресистолический нарастающий; громкий; выслушивается на верхушке; не имеет зон проведения
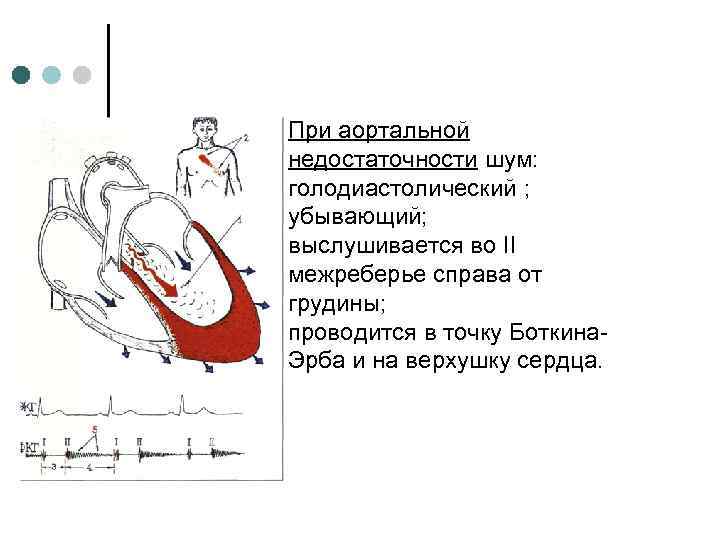
При аортальной недостаточности шум: голодиастолический ; убывающий; выслушивается во II межреберье справа от грудины; проводится в точку Боткина. Эрба и на верхушку сердца.

При аортальном стенозе шум: голосистолический; убывающий; скребущий или рокочущий; выслушивается во II межреберье справа; проводится на сосуды шеи.
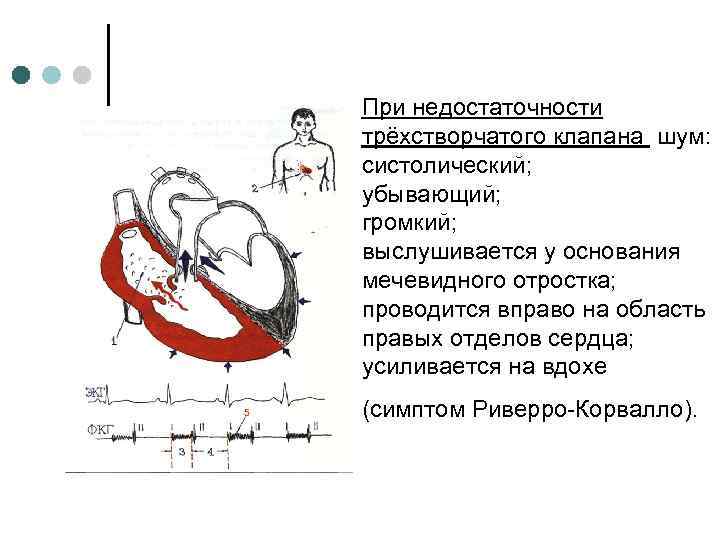
При недостаточности трёхстворчатого клапана шум: систолический; убывающий; громкий; выслушивается у основания мечевидного отростка; проводится вправо на область правых отделов сердца; усиливается на вдохе (симптом Риверро-Корвалло).

При трикуспидальном стенозе шум: протодиастолический убывающий или пресистолический нарастающий; громкий; выслушивается у основания мечевидного отростка; усиливается на вдохе с расширением зоны звучания (симптом Риверро-Корвалло).

Функциональные внутрисердечные шумы Причины и механизм возникновения функциональных внутрисердечных шумов: динамические шумы, в основе которых лежит увеличение скорости кровотока при отсутствии органических заболеваний сердца (тиреотоксикоз, лихорадочные состояния); анемические шумы, причиной которых является уменьшение вязкости крови и некоторое ускорение кровотока (анемии различного происхождения); шумы относительной недостаточности клапанов или относительного сужения отверстий.

Они могут быть обусловлены следующими причинами: эволюционной диссоциацией в темпах роста различных отделов сердца и магистральных сосудов, что приводит к формированию относительных стенозов отверстий; дисфункцией вегетативной нервной системы, вызывающей изменение тонуса папиллярных мышц с формированием относительной недостаточности атриовентрикулярных клапанов (НЦД); нарушением ёмкостных соотношений при выраженной дилатации желудочков с формированием относительного стеноза отверстий: а) диастолический шум Кумбса на верхушке при недостаточности митрального клапана, дефекте межжелудочковой перегородки, б) функциональный систолический шум во II межреберье справа при недостаточности аортального клапана;

расширением фиброзного кольца клапанов, что ведёт к увеличению площади отверстий и неполному смыканию створок клапанов: а) систолический шум на верхушке изза относительной недостаточности митрального клапана при артериальной гипертензии, аортальных пороках, сердечной недостаточности, б) систолический шум у основания мечевидного отростка из-за относительной недостаточности трикуспидального клапана при лёгочном сердце, поздних стадиях митрального стеноза, в) диастолический шум Грэхема-Стила во II межреберье слева из-за относительной недостаточности клапана лёгочной артерии при митральном стенозе, лёгочном сердце; гемодинамическим смещением створки митрального клапана с формированием относительного митрального стеноза при аортальной недостаточности (пресистолический шум Флинта).

Динамические и анемические шумы возникают при отсутствии каких-либо органических заболеваний сердца и поэтому получили название «невинных» шумов. В отличие от органических «невинные» шумы характеризуются следующими признаками: все «невинные» шумы только систолические; непостоянные, изменяются при изменении положения тела и при дыхании; короткие; чаще мягкие, нежные; не проводятся далеко от места максимального выслушивания; не сопровождаются изменением I тона и не связаны с ним.

Внесердечные шумы О р г а н и ч е с к и е шумы: шум трения перикарда; плевроперикардиальный шум. Ф у н к ц и о н а л ь н ы е шумы: кардиопульмональный шум. Шум трения перикарда обусловлен трением листков перикарда во время фаз сердечной деятельности и наблюдается при: сухом (фиброзном) перикардите; асептическом перикардите у больных инфарктом миокарда; уремическом перикардите у больных почечной недостаточностью. Шум трения перикарда отличается от внутрисердечных шумов следующими признаками: выслушивается в обе фазы сердечной деятельности (систолу и диастолу); выслушивается в области абсолютной тупости сердца, а не в условных точках; не проводится с места образования; является непостоянным звуковым феном; усиливается при наклоне туловища вперёд и надавливании стетоскопом на переднюю грудную стенку.

Плевроперикардиальный шум возникает при воспалении листков плевры, прилегающей к сердцу; сокращение сердца увеличивает соприкосновение перикарда и плевры, способствуя появлению шума. Отличается от шума трения перикарда по следующим признакам: выслушивается по левому краю относительной тупости сердца; усиливается на высоте глубокого вдоха; ослабевает или исчезает при максимальном выдохе или задержке дыхания. Кардиопульмональный шум возникает вследствие поступления воздуха в прилежащие к сердцу участки лёгких изза изменения объёма сердца во время систолы. Отличия от внутрисердечных шумов: не имеет фиксированных точек аускультации; при надавливании стетоскопом на переднюю грудную стенку исчезает; на высоте вдоха и выдоха исчезает.

Сосудистые шумы О р г а н и ч е с к и е шумы, связанные с сужением или расширением артерий на ограниченном участке. Ф у н к ц и о н а л ь н ы е шумы, обусловленные ускорением кровотока и снижением вязкости крови: родничковый шум у новорождённых до 6 летнего возраста; маточный или плацентарный над маткой в конце беременности; двойной шум Виноградова-Дюрозье на бедренной артерии при аортальной недостаточности; шум волчка над ярёмной веной при анемиях.

Благодарю за внимание!!!
пропед.сердце.ppt