ОРЛ.ppt
- Количество слайдов: 22
 Клинические аспекты современного течения острой ревматической лихорадки у детей. Российский Университет Дружбы Народов Медицинский факультет Кафедра педиатрии Морозовская Детская Городская Клиническая Больница Кантемирова М. Г. , Коровина О. А. , Артамонова В. А. , Агафонова Т. В.
Клинические аспекты современного течения острой ревматической лихорадки у детей. Российский Университет Дружбы Народов Медицинский факультет Кафедра педиатрии Морозовская Детская Городская Клиническая Больница Кантемирова М. Г. , Коровина О. А. , Артамонова В. А. , Агафонова Т. В.
 Острая ревматическая лихорадка (ОРЛ) -Системное воспалительное заболевание соединительной ткани, возникающее у генетически предрасположенных детей и подростков 5 -17 лет после перенесенных тонзиллита или фарингита, которые вызваны бета-гемолитическим стрептококком группы А (БГСА), и связанное с перекрестной реакцией антител к антигенам стрептококка с тканями человека, обладающими схожими антигенными структурами (феномен молекулярной мимикрии). Хроническая ревматическая болезнь сердца (ХРБС) – заболевание сердца, возникающее после ОРЛ и характеризующееся поражением сердечных клапанов в виде поствосполительного краевого фиброза клапанных створок или формированием порока сердца.
Острая ревматическая лихорадка (ОРЛ) -Системное воспалительное заболевание соединительной ткани, возникающее у генетически предрасположенных детей и подростков 5 -17 лет после перенесенных тонзиллита или фарингита, которые вызваны бета-гемолитическим стрептококком группы А (БГСА), и связанное с перекрестной реакцией антител к антигенам стрептококка с тканями человека, обладающими схожими антигенными структурами (феномен молекулярной мимикрии). Хроническая ревматическая болезнь сердца (ХРБС) – заболевание сердца, возникающее после ОРЛ и характеризующееся поражением сердечных клапанов в виде поствосполительного краевого фиброза клапанных створок или формированием порока сердца.
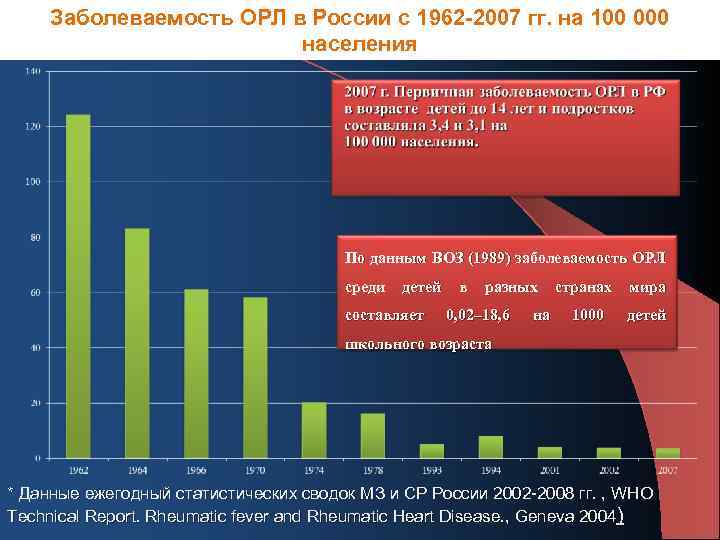 Заболеваемость ОРЛ в России с 1962 -2007 гг. на 100 000 населения По данным ВОЗ (1989) заболеваемость ОРЛ среди детей составляет в разных 0, 02– 18, 6 на странах 1000 мира детей школьного возраста * Данные ежегодный статистических сводок МЗ и СР России 2002 -2008 гг. , WHO Technical Report. Rheumatic fever and Rheumatic Heart Disease. , Geneva 2004)
Заболеваемость ОРЛ в России с 1962 -2007 гг. на 100 000 населения По данным ВОЗ (1989) заболеваемость ОРЛ среди детей составляет в разных 0, 02– 18, 6 на странах 1000 мира детей школьного возраста * Данные ежегодный статистических сводок МЗ и СР России 2002 -2008 гг. , WHO Technical Report. Rheumatic fever and Rheumatic Heart Disease. , Geneva 2004)
 «Ревматизм не исчезнет, пока циркулирует стрептококк группы А, а человеческая популяция по ряду объективных причин не может быть избавлена от стрептококка» J. Rotta
«Ревматизм не исчезнет, пока циркулирует стрептококк группы А, а человеческая популяция по ряду объективных причин не может быть избавлена от стрептококка» J. Rotta
 Ø В мире ежегодно регистрируется более 100 миллионов случаев первичной стрептококковой инфекции; (J. Rotta 1989) Ø В Москве ежегодно регистрируется около 1 миллиона случаев первичной стрептококковой инфекции у детей и взрослых; (В. И. Покровский, 2006) ØВ серопейзаже БГСА в 2002 г. В Москве выявлены изменения с повышением частоты регистрации М 1 сероварианта, в 1985 -86 г. в США - М 3, М 6 серовариантов; (Stollerman J. H. , 1997, Покровский А. И. с соавт. 2006) Ø Ревматогенные серотипы стрептокка группы А: М 1, М 2, М 3, М 5, М 6, М 8.
Ø В мире ежегодно регистрируется более 100 миллионов случаев первичной стрептококковой инфекции; (J. Rotta 1989) Ø В Москве ежегодно регистрируется около 1 миллиона случаев первичной стрептококковой инфекции у детей и взрослых; (В. И. Покровский, 2006) ØВ серопейзаже БГСА в 2002 г. В Москве выявлены изменения с повышением частоты регистрации М 1 сероварианта, в 1985 -86 г. в США - М 3, М 6 серовариантов; (Stollerman J. H. , 1997, Покровский А. И. с соавт. 2006) Ø Ревматогенные серотипы стрептокка группы А: М 1, М 2, М 3, М 5, М 6, М 8.
 Причины «вспышек» ОРЛ в 80 -90 -х гг XX века Ø Изменение вирулентности ( «ревматогенности» ) стрептококка; Ø Неполное обследование и лечение больных со стрептококковым тонзиллитом/фарингитом; Ø Ослабление настороженности врачей в отношении ОРЛ; Ø Недостаточное знание клинической симптоматики острой фазы болезни вследствие редкой ее встречаемости; (Stollerman J. H, 1997) Ø Эволюцию клинических проявлений ревматической лихорадки в последние 10 -летия прошлого века; (Кузьмина Н. Н. с соавт. , 2010)
Причины «вспышек» ОРЛ в 80 -90 -х гг XX века Ø Изменение вирулентности ( «ревматогенности» ) стрептококка; Ø Неполное обследование и лечение больных со стрептококковым тонзиллитом/фарингитом; Ø Ослабление настороженности врачей в отношении ОРЛ; Ø Недостаточное знание клинической симптоматики острой фазы болезни вследствие редкой ее встречаемости; (Stollerman J. H, 1997) Ø Эволюцию клинических проявлений ревматической лихорадки в последние 10 -летия прошлого века; (Кузьмина Н. Н. с соавт. , 2010)
 Актуальность проводимого исследования Ø Повышение ревматогенности стрептококка; Ø Значительное распространение этиологически значимого фактора ОРЛ – бета-гемолитического стрептококка группы А; Ø Серьезность возможных исходов ОРЛ; Определенный полиморфоз клинических проявлений ОРЛ, зарегистрированный в 80 -90 х гг. (Н. Н. Кузьмина, 2009) Ø
Актуальность проводимого исследования Ø Повышение ревматогенности стрептококка; Ø Значительное распространение этиологически значимого фактора ОРЛ – бета-гемолитического стрептококка группы А; Ø Серьезность возможных исходов ОРЛ; Определенный полиморфоз клинических проявлений ОРЛ, зарегистрированный в 80 -90 х гг. (Н. Н. Кузьмина, 2009) Ø
 Морозовская детская клиническая больница 1930 г. Кисель А. А. 1934 г. организовал первую ревматологическую клинику на базе МДКБ. 1936 г. сформулировал основные критерии ревматизма, названные им «абсолютным симптомокомлексом болезни» .
Морозовская детская клиническая больница 1930 г. Кисель А. А. 1934 г. организовал первую ревматологическую клинику на базе МДКБ. 1936 г. сформулировал основные критерии ревматизма, названные им «абсолютным симптомокомлексом болезни» .
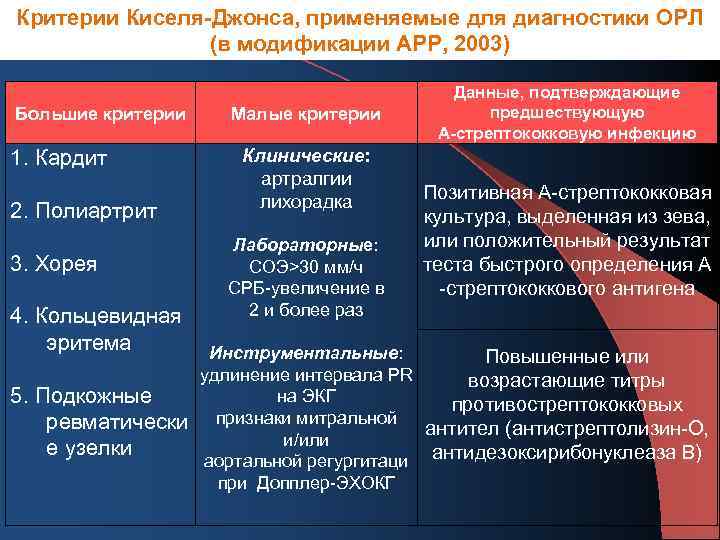 Критерии Киселя-Джонса, применяемые для диагностики ОРЛ (в модификации АРР, 2003) Большие критерии 1. Кардит 2. Полиартрит 3. Хорея Малые критерии Клинические: артралгии лихорадка Лабораторные: СОЭ>30 мм/ч СРБ-увеличение в 2 и более раз 4. Кольцевидная эритема Инструментальные: Данные, подтверждающие предшествующую А-стрептококковую инфекцию Позитивная А-стрептококковая культура, выделенная из зева, или положительный результат теста быстрого определения А -стрептококкового антигена Повышенные или удлинение интервала PR возрастающие титры на ЭКГ 5. Подкожные противострептококковых признаки митральной ревматически антител (антистрептолизин-О, и/или е узелки аортальной регургитаци антидезоксирибонуклеаза В) при Допплер-ЭХОКГ
Критерии Киселя-Джонса, применяемые для диагностики ОРЛ (в модификации АРР, 2003) Большие критерии 1. Кардит 2. Полиартрит 3. Хорея Малые критерии Клинические: артралгии лихорадка Лабораторные: СОЭ>30 мм/ч СРБ-увеличение в 2 и более раз 4. Кольцевидная эритема Инструментальные: Данные, подтверждающие предшествующую А-стрептококковую инфекцию Позитивная А-стрептококковая культура, выделенная из зева, или положительный результат теста быстрого определения А -стрептококкового антигена Повышенные или удлинение интервала PR возрастающие титры на ЭКГ 5. Подкожные противострептококковых признаки митральной ревматически антител (антистрептолизин-О, и/или е узелки аортальной регургитаци антидезоксирибонуклеаза В) при Допплер-ЭХОКГ
 Методы исследования Ø Анамнестический метод; Ø Физикальное обследование; Ø Общий анализ крови; Ø Биохимический анализ крови: СРБ, серомукоид, белковые фракции (альбумины, глобулины), электролиты, КФК, ЛДГ 1, ЛДГ 2, фибриноген, АСЛО; Ø Общий анализ мочи; Ø Инструментальные: ЭКГ, функциональные пробы, ЭХО-КГ, ЭЭГ, ЭМГ; Специальные: КТ, МРТ головного мозга, определение АТ к кардиолипинам, АНФ, Mn, Fe, церулоплазмин сыворотки крови и мочи.
Методы исследования Ø Анамнестический метод; Ø Физикальное обследование; Ø Общий анализ крови; Ø Биохимический анализ крови: СРБ, серомукоид, белковые фракции (альбумины, глобулины), электролиты, КФК, ЛДГ 1, ЛДГ 2, фибриноген, АСЛО; Ø Общий анализ мочи; Ø Инструментальные: ЭКГ, функциональные пробы, ЭХО-КГ, ЭЭГ, ЭМГ; Специальные: КТ, МРТ головного мозга, определение АТ к кардиолипинам, АНФ, Mn, Fe, церулоплазмин сыворотки крови и мочи.
 Клинические проявления ОРЛ
Клинические проявления ОРЛ
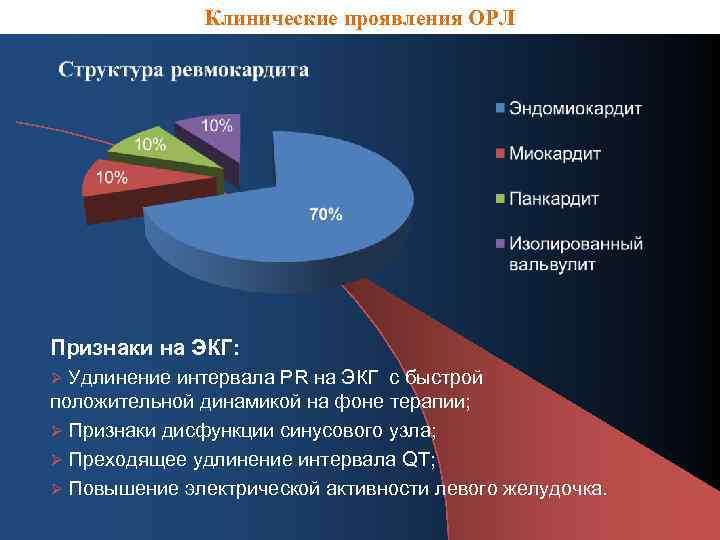 Клинические проявления ОРЛ Признаки на ЭКГ: Ø Удлинение интервала PR на ЭКГ с быстрой положительной динамикой на фоне терапии; Ø Признаки дисфункции синусового узла; Ø Преходящее удлинение интервала QT; Ø Повышение электрической активности левого желудочка.
Клинические проявления ОРЛ Признаки на ЭКГ: Ø Удлинение интервала PR на ЭКГ с быстрой положительной динамикой на фоне терапии; Ø Признаки дисфункции синусового узла; Ø Преходящее удлинение интервала QT; Ø Повышение электрической активности левого желудочка.
 ЭХО-КГ признаки ревмокардита
ЭХО-КГ признаки ревмокардита
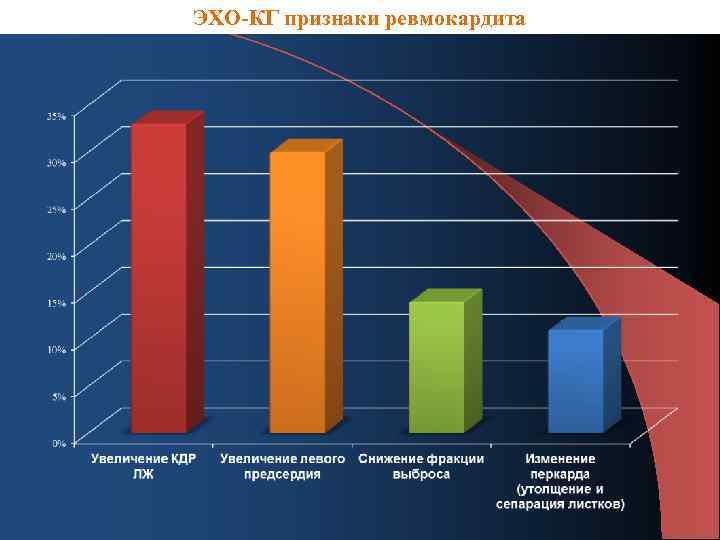 ЭХО-КГ признаки ревмокардита
ЭХО-КГ признаки ревмокардита
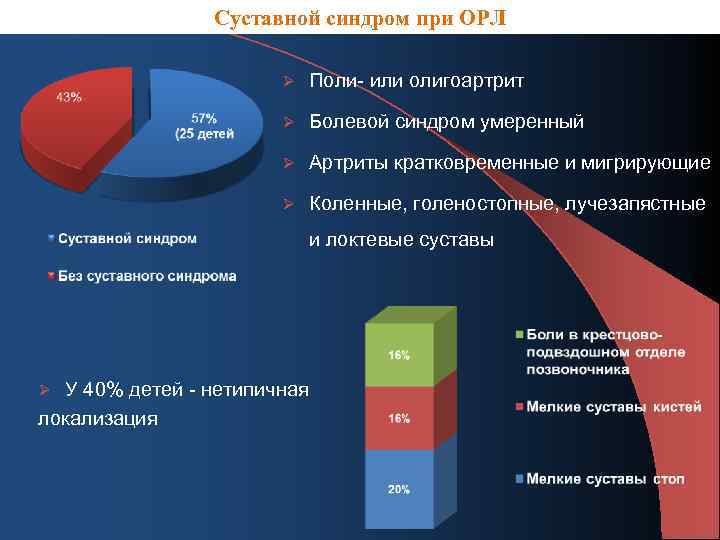 Суставной синдром при ОРЛ Ø Поли- или олигоартрит Ø Болевой синдром умеренный Ø Артриты кратковременные и мигрирующие Ø Коленные, голеностопные, лучезапястные и локтевые суставы У 40% детей - нетипичная локализация Ø
Суставной синдром при ОРЛ Ø Поли- или олигоартрит Ø Болевой синдром умеренный Ø Артриты кратковременные и мигрирующие Ø Коленные, голеностопные, лучезапястные и локтевые суставы У 40% детей - нетипичная локализация Ø
 Ревматическая хорея Ø Хореические гиперкинезы - 100% Ø Мышечная гипотония (выраженная до степени гемипареза у 17%) - 100% Ø Гиперрефлексия – 72% Ø Нарушение координации – 94% Ø Нарушение почерка – 89% Ø Нарушение речи – 61% Ø Эмоциональная лабильность – 61%
Ревматическая хорея Ø Хореические гиперкинезы - 100% Ø Мышечная гипотония (выраженная до степени гемипареза у 17%) - 100% Ø Гиперрефлексия – 72% Ø Нарушение координации – 94% Ø Нарушение почерка – 89% Ø Нарушение речи – 61% Ø Эмоциональная лабильность – 61%
 Тяжесть состояния Ø НК II АB стадии (25%) Ø Панкардит и/или вальвулит одновременно двух клапанов (25%) Ø Аннулярная сыпь (9%) Ø Высокая клинико-лабораторная воспалительная активность: Лихорадка более 38, 5 СОЭ выше 35 мм/час СРБ увеличен более чем в 10 раз
Тяжесть состояния Ø НК II АB стадии (25%) Ø Панкардит и/или вальвулит одновременно двух клапанов (25%) Ø Аннулярная сыпь (9%) Ø Высокая клинико-лабораторная воспалительная активность: Лихорадка более 38, 5 СОЭ выше 35 мм/час СРБ увеличен более чем в 10 раз
 Лечение ОРЛ Ø Антибактериальная терапия: преимущественно пенициллин 10 -14 дней м переводом на дюрантные формы(экстенциллин, ретарпен, бициллин-5) Ø Противовоспалительная терапия: преднизолон 0, 75 -1 мг/кг 7 -10 дней с последующим постепенным снижением; НПВС – аспирин, диклофенак, нимесулид Ø Лечение сердечной недостаточности: лазикс, верошпирон, капотен/эналаприл, дигоксин Ø При хорее: фенобарбитал, сонапакс, фенибут, физиотерапия: УВЧ по лобно-затылочной методике, электрофорез по Щербаку с Ca. Br 2, электросон.
Лечение ОРЛ Ø Антибактериальная терапия: преимущественно пенициллин 10 -14 дней м переводом на дюрантные формы(экстенциллин, ретарпен, бициллин-5) Ø Противовоспалительная терапия: преднизолон 0, 75 -1 мг/кг 7 -10 дней с последующим постепенным снижением; НПВС – аспирин, диклофенак, нимесулид Ø Лечение сердечной недостаточности: лазикс, верошпирон, капотен/эналаприл, дигоксин Ø При хорее: фенобарбитал, сонапакс, фенибут, физиотерапия: УВЧ по лобно-затылочной методике, электрофорез по Щербаку с Ca. Br 2, электросон.
 Причины развития повторной ревматической лихорадки Нарушение или отсутствие проведения вторичной профилактики (у 7 из 8 детей) Ø Немотивированная отмена бицилина через 2, 5 года от начала лечения Ø Нерегулярное введение препарата Гиподиагностика ОРЛ Ø
Причины развития повторной ревматической лихорадки Нарушение или отсутствие проведения вторичной профилактики (у 7 из 8 детей) Ø Немотивированная отмена бицилина через 2, 5 года от начала лечения Ø Нерегулярное введение препарата Гиподиагностика ОРЛ Ø
 Выводы Ø Отмечается гиподиагностика острой ревматической лихорадки на этапе первичной диагностики, что вероятно связано со снижением настороженности врачей в отношении данного заболевания. Ø Развитие кардита при острой ревматической лихорадке продолжает занимать лидирующую позицию. При общей тенденции к снижению тяжести ревмокардита у 25% пациентов развивается тяжелое поражение сердца с панкардитом и/ или сочетанным вальвулитом митрального и аортального клапанов. Ø Выявлено увеличение частоты нейроревматизма у детей, характеризующегося ярким гиперкинетическим синдромом. У 17% пациентов с хореей – развитие выраженной мышечной гипотонии по типу «гемипарезов» . У детей с хореей в анамнезе отмечается концентрация неблагоприятных перинатальных факторов развития нервной системы и связанных с этим состояний, требующих наблюдения невролога в раннем и дошкольном возрасте.
Выводы Ø Отмечается гиподиагностика острой ревматической лихорадки на этапе первичной диагностики, что вероятно связано со снижением настороженности врачей в отношении данного заболевания. Ø Развитие кардита при острой ревматической лихорадке продолжает занимать лидирующую позицию. При общей тенденции к снижению тяжести ревмокардита у 25% пациентов развивается тяжелое поражение сердца с панкардитом и/ или сочетанным вальвулитом митрального и аортального клапанов. Ø Выявлено увеличение частоты нейроревматизма у детей, характеризующегося ярким гиперкинетическим синдромом. У 17% пациентов с хореей – развитие выраженной мышечной гипотонии по типу «гемипарезов» . У детей с хореей в анамнезе отмечается концентрация неблагоприятных перинатальных факторов развития нервной системы и связанных с этим состояний, требующих наблюдения невролога в раннем и дошкольном возрасте.
 Выводы Ø Сохраняется высокая частота суставного синдрома при ОРЛ (57%) в виде поли- или олигоартрита мигрирующего и кратковременного характера. Вместе с типичной локализацией артритов и артралгий у части больных отмечается нетипичное поражение мелких суставов стоп, кистей и боли в пояснично-крестцовом отделе позвоночника. Ø Развитие повторной ревматической лихорадки обусловлено гиподиагностикой острой ревматической лихорадки и нарушением вторичной профилактики ревматизма.
Выводы Ø Сохраняется высокая частота суставного синдрома при ОРЛ (57%) в виде поли- или олигоартрита мигрирующего и кратковременного характера. Вместе с типичной локализацией артритов и артралгий у части больных отмечается нетипичное поражение мелких суставов стоп, кистей и боли в пояснично-крестцовом отделе позвоночника. Ø Развитие повторной ревматической лихорадки обусловлено гиподиагностикой острой ревматической лихорадки и нарушением вторичной профилактики ревматизма.
 Благодарим за внимание!
Благодарим за внимание!


