2013_КЛИНИЧЕСКАЯ ИММУНОЛОГИЯ.ppt
- Количество слайдов: 48

Клиническая иммунология Иммунодефицитные состояния Аутоиммунные болезни Иммунокоррекция Шабан Ж. Г.

Клиническая иммунология (КИ)ü раздел иммунологии ü изучает функционирование ИС у здоровых и больных людей ü разрабатывает методы оценки иммунного статуса, диагностики и коррекции нарушений

Задачи КИ ü Изучение функционирования ИС у здоровых людей ü Изучение функционирования ИС при различных заболеваниях (аутоиммунных, аллергических, онкологических и др. ) ü Выявление и изучение первичных ИДС (ПИДС) ü Изучение вторичных ИДС (ВИДС) ü Разработка методов оценки иммунного статуса ü Поиск и разработка иммунотропных препаратов ü Подготовка кадров

Иммунный статус количественная и функциональная характеристика отдельных звеньев ИС в определённый период онтогенеза или в определённый период заболевания

Методы оценки иммунного статуса: 1. Анамнез 2. Клиническое обследование 3. Лабораторное обследование: – общий анализ крови – иммунологическое обследование

Принципы оценки иммунного статуса 1. 2 уровня оценки 2. Связь количественных показателей и функциональной активности 3. Связь показателей иммунного статуса с клиническим течением заболевания 4. Учёт индивидуальной иммунореактивности 5. Сравнение индивидуальных показателей с показателями нормы 6. Решение вопроса о необходимости иммунокоррекции 7. Иммунологический мониторинг (наблюдение в динамике за показателями иммунного статуса)

Уровни оценки иммунного статуса 1 – ориентировочный: ü обязательный ü выявляет «грубые» дефекты ИС ü включает простые тесты, может быть выполнен в любой клинической лаборатории Если выявлены нарушения на 1 -ом уровне или нет нарушений, но есть клинические проявления, то 2 – аналитический: ü определяет в каком звене и на каком этапе есть нарушение ü включает более сложные тесты ü требует наличия специального оборудования, специалистов и м. б. выполнен только в иммунологической лаборатории

Тесты 1 уровня: Ø Общее число Лф Ø Содержание Вл (относительное и абсолютное) Ø Концентрация Ig. G, Ig. A, Ig. M в сыворотке Ø Содержание Тл (относительное и абсолютное) Ø Прямые методы оценки фагоцитоза: ФП, ФЧ и ПЗФ Ø Общая гемолитическая активность системы комплемента (СН 50, АП 50) Ø ИФА – ВИЧ

Тесты 2 уровня: 1. По В-системе лимфоцитов: Ø Ø Ø Субпопуляции Вл Субклассы Ig (Ig. G 1 -4, Ig. М 1 -3, Ig. A 1 -2) Пролиферативная активность (РБТЛ) на В-митогены Антителопродуцирующая активность in vitro Способность отвечать на вакцинацию выработкой АТ

2. По Т-системе лимфоцитов: Ø CD 4+ и CD 8+ субпопуляции, их соотношение (норма - 2, 0) Если > 4, 0 - активация (аутоиммунные процессы; аллергия) Если < 1, 0 - супрессия (хр. инфекции, в т. ч. СПИД; опухоли) Ø Пролиферативная активность (РБТЛ) на Т-митогены (ФГА) Ø Цитотоксическая активность Тл Ø Продукция цитокинов (ИЛ-2, 3, 4, 5, 6, INF-γ и др. ) Ø Внутрикожные пробы на митогены и анамнестические антигены

3. По фагоцитозу: Ø Непрямые методы – расшифровка отдельных этапов: - хемотаксис опсонизация адгезия бактерицидная активность метаболическая активность 4. По системе комплемента: Ø Комплементарный профиль: количественное содержание и функциональная активность отдельных компонентов Ø Уровень фрагментов деградации белков С: С 3 а, С 5 а, С 4 а и др.

Иммунограмма результаты анализа иммунного статуса вносят в бланк, содержащий данные нормальных параметров иммунного статуса лиц соответствующего возраста

Иммунодефицитные состояния (ИДС) Ø нарушения иммунного статуса Ø обусловлены дефектом ( или отсутствие) одного или нескольких звеньев ИС Ø итог – низкая эффективность или полное отсутствие ИО

2 группы ИДС: Ø Первичные (врождённые) – 0, 05% всех ИДС обусловлены генетически Ø Вторичные – приобретены под влиянием факторов внешней среды

Структура первичных ИДС 1. 2. 3. 4. 5. В-клеточные – 50 % Т-клеточные – 30 % Комбинированные (В- и Т-) – 10 % Дефекты фагоцитоза – 8 % Дефекты системы С – 2 %

В-клеточные ИДС количества В-л, нарушение ГИО, отсутствие или синтеза Ig: ØАгаммаглобулинемия (б-нь Брутона) ØГипогаммаглобулинемия ØДисгаммаглобулинемии Проявления: чувствительность к инфекциям, вызываемым внеклеточными паразитами

Т-клеточные ИДС недоразвитие тимуса и паращитовидных желез, количества и нарушение дифференцировки Тл, отсутствие или КИО: Ø Аплазия или гипоплазия тимуса (синдром Ди Джорджи) Ø Синдром Незелофа Ø Недостаточность аденозиндезаминазы Проявления: – хр. бактериальные, вирусные и грибковые инфекции – опухоли

Комбинированные ИДС: Ø Тяжёлый комбинированный ИДС Ø Синдром Луи Бар Ø Синдром Вискотт-Олдрича Проявления: организмы нежизнеспособны, погибают в раннем возрасте

Дефекты фагоцитоза: Ø Недостаточность ферментов нарушение бактерицидной и переваривающей активности Ø Нарушения хемотаксиса Ø Недостаточность опсонирующих факторов Ø Недостаточная экспрессия рецепторов (С 3 в, Fc- и др. ) на фагоцитах Проявления: чувствительность к гноеродным микроорганизмам

Дефекты комплемента: ØДефицит некоторых компонентов: - С 1, 4, 2 – аутоиммунные заболевания - С 3, 5 – рецидивирующие ГВЗ - С 6, 7, 8 – менингококковая и гонококковая инфекции ØДефицит С 1 -ингибитора – наследственный ангионевротический отёк

Причины вторичных ИДС Ø Инфекционные заболевания: - вирусные (СПИД) - бактериальные - протозойные - гельминтозы Ø Соматические заболевания печени, почек, поджелудочной железы Ø Опухоли иммунной системы Ø Гормональный дисбаланс Ø Образ жизни (условия труда, быта, питание и др. ) Ø Экологические факторы Ø Приём лекарственных препаратов: - иммунодепрессантов - некоторых антибиотиков

Вторичные ИДС Ø Т-система - общего числа Тл - и дисбаланс субпопуляций Ø В-система - Вл как правило, активированы - дисгаммаглобулинемия Ø Фагоцитарная система страдает не всегда Ø Система комплемента изменяется комплементарный профиль

Аутоиммунные болезни (АБ) Ø группа патологических состояний Ø характеризуется агрессией ИС против собственных клеток, их фрагментов или отдельных белков

Ø АБ страдает 6 -8% населения Около 2/3 всех больных – женщины, 20 -40 лет Ø Аутоиммунный процесс возникает спонтанно (инициирующие факторы и события неизвестны) Ø Риск развития АБ связан с: - некоторыми генами ГКГС (А 1, В 8, В 27 (СКВ), DR 3, DR 4) - факторами внешней среды

ИММУНОЛОГИЧЕСКИЕ МЕХАНИЗМЫ ПОВРЕЖДЕНИЯ ТКАНЕЙ ПРИ АБ 1. Развитие ИО к АГ собственных тканей 2. Иммунологические механизмы повреждения тканей – реакции гиперчувствительности: - ГНТ 2 -го типа (комплемент-зависимая цитотоксичность) - ГНТ 3 -го типа (иммунокомплексные реакции) - ГНТ 4 -го типа (Т-клеточноопосредованные реакции) 3. Интенсивность иммунологических реакций и доминирующий тип повреждения определяют клиническое течение и основные симптомы АБ

Причины АБ 1. Нарушение гистогематического барьера в результате травмы (глаза) или инфекции (воспаление яичка при эпид. паротите) и выход тканевых АГ забарьерных органов (ЦНС, щитовидной железы, яичников, хрусталика), к которым не вырабатывается естественная ИТ 2. Отмена естественной ИТ с помощью модифицированных АГ или иммунокомпетентных клеток: - появление «запрещённых» клонов Лф - (мутации, лимфопролиферативные заболевания) дерепрессия клонов Лф к собственным АГ продукции блокирующих АТ

3. Аномальная антигенная стимуляция: - антигенная мимикрия: на поверхности МИО представлены перекрёстные АГ, схожие с АГ хозяина изменение структур организма вирусами, лекарственными препаратами перекрёстные реакции идиотипов АТ 4. Бактериальные и вирусные инфекции: - поликлональная активация Т- и Вл повреждение собственных тканей модификация антигенного состава клеток человека 5. Повреждение тканей и клеток 6. Дисбаланс цитокинов Tх1 или Tх2 типа 7. Недостаточность Т-супрессорной регуляции: Т-с в норме сдерживают ИО на ауто. АГ

Ауто. АГ – собственные АГ организма, воспринимаются ИС как чужеродные, индуцируют образование аутоиммунных Ат и аутореактивных клонов лимфоцитов Свойства ауто. АГ: Ø Сенсибилизация организма Ø Индукция клонов Вл, синтез и связывание аутоантигенспецифических Ig M, G, A, E Ø Индукция клонов провоспалительных Тл Ø Активация лейкоцитов (Нф, Эф)
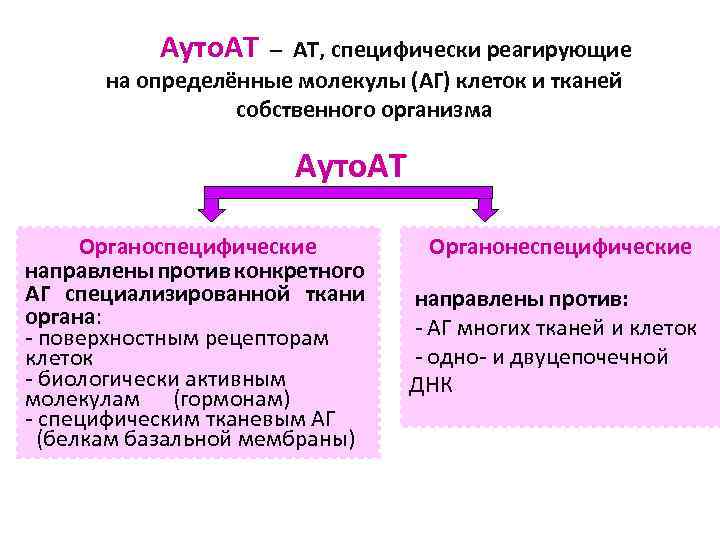
Ауто. АТ – АТ, специфически реагирующие на определённые молекулы (АГ) клеток и тканей собственного организма Ауто. АТ Органоспецифические направлены против конкретного АГ специализированной ткани органа: - поверхностным рецепторам клеток - биологически активным молекулам (гормонам) - специфическим тканевым АГ (белкам базальной мембраны) Органонеспецифические направлены против: - АГ многих тканей и клеток - одно- и двуцепочечной ДНК

Физиологическая роль ауто. АТ Ø «Мусорщики» организма Ø Регуляторы иммунного ответа Патологическая роль ауто. АТ ØАуто. Ат – причина развития воспаления, повреждения клеток и тканей: - ауто. Ат против клеток крови вызывают их повреждение - комплемент, фиксированный на клетке, стимулирует воспаление - антирецепторные ауто. Ат блокируют или специфическую функцию клеток - ауто. Ат к внеклеточным АГ индуцируют воспалительные реакции III типов ГНТ Ø Уровень ауто. Ат в организме и формируемых ими иммунных комплексов определяют степень активности и тяжести иммунопатологического процесса

ИММУНОЛОГИЧЕСКИЕ ОСОБЕННОСТИ СУПЕРАНТИГЕНОВ (САГ) Ø САГ стимулируют сильный первичный КИО Ø - цепь ТКР вовлечена в процесс распознавания САГ Тл Ø распознавание САГ рецептором Тл не рестриктировано по молекулам ГКГС Ø САГ связываются с молекулами ГКГС I без предшествующего процессинга АГ Ø активация Тл и Мф сопровождается секрецией цитокинов (цитокиновый «взрыв» ) Ø стимулируются обе популяции Тл (CD 4+ и CD 8+)
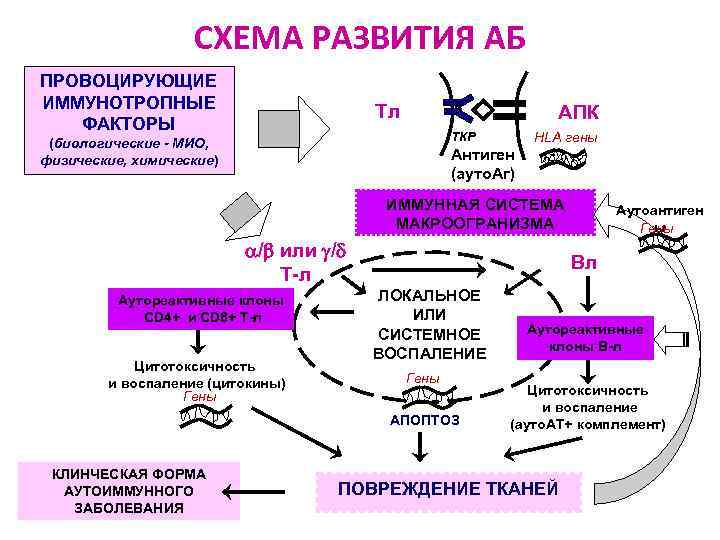
СХЕМА РАЗВИТИЯ АБ ПРОВОЦИРУЮЩИЕ ИММУНОТРОПНЫЕ ФАКТОРЫ Тл АПК ТКР (биологические - МИО, физические, химические) HLA гены Антиген (ауто. Аг) ИММУННАЯ СИСТЕМА МАКРООГРАНИЗМА / или / Т-л Аутореактивные клоны CD 4+ и CD 8+ Т-л Цитотоксичность и воспаление (цитокины) Гены Вл ЛОКАЛЬНОЕ ИЛИ СИСТЕМНОЕ ВОСПАЛЕНИЕ Гены АПОПТОЗ КЛИНЧЕСКАЯ ФОРМА АУТОИММУННОГО ЗАБОЛЕВАНИЯ Аутоантиген ы Гены Аутореактивные клоны В-л Цитотоксичность и воспаление (ауто. АТ+ комплемент) ПОВРЕЖДЕНИЕ ТКАНЕЙ

АБ развиваются, когда аутореактивные Т- и Вл в достаточной мере активированы или гиперактивированы для развития выраженных и пролонгированных воспалительных реакций

Классификация АБ по локализации процесса 1. Органоспецифические – преимущественная - - локализация процесса в определённых органах: эндокринных железах: щитовидной (тиреоидит Хашимото), поджелудочной (сахарный диабет), надпочечники, семенники, яичники коже (дерматит) ЖКТ (колит) клетках крови (гемолитическая анемия) НС (полиневрит) глазах (увеит) сердце (миокардит) почках (гломерулонефрит) 2. Органонеспецифические (системные) – - связаны с появлением АТ к белкам крови, ДНК; распространяются на многие органы и системы: системная красная волчанка (СКВ) ревматоидный артрит
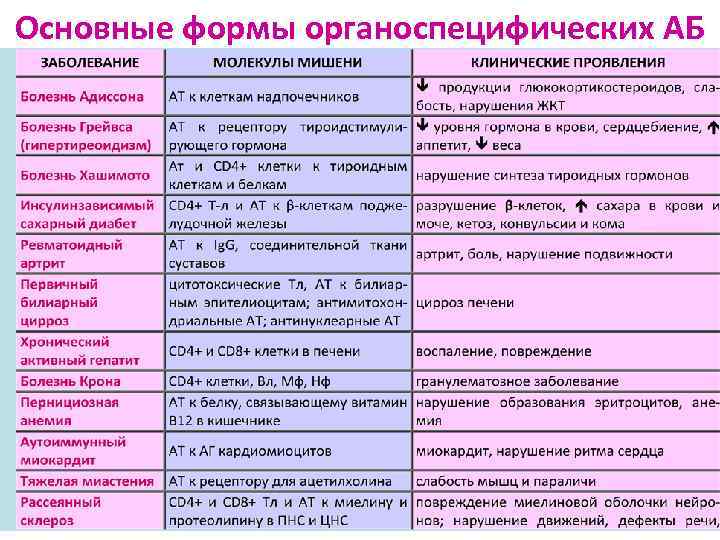
Основные формы органоспецифических АБ

ЭТИОЛОГИЯ АУТОИММУННОГО МИОКАРДИТА
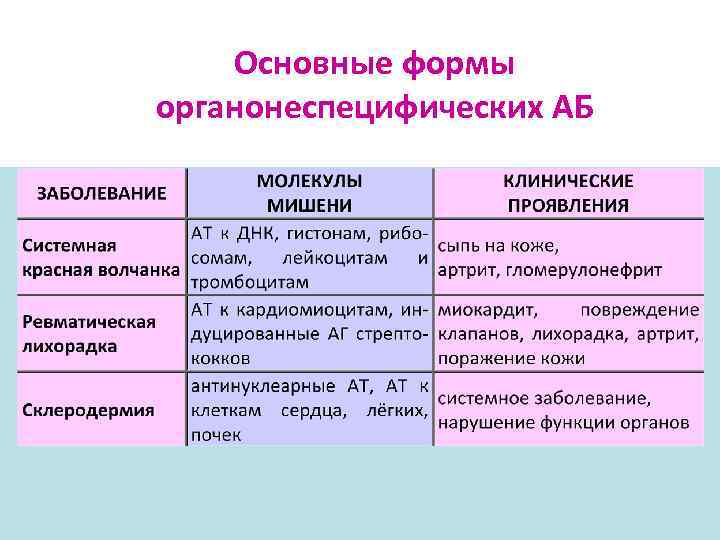
Основные формы органонеспецифических АБ

ИММУНОДИАГНОСТИКА АУТОИММУННЫХ СОСТОЯНИЙ 1. Определение уровней ауто. АТ в сыворотке крови 2. Определение циркулирующих и фиксированных иммунных комплексов 3. Определение продукции эффекторных и регуляторных цитокинов 4. Пролиферативный и цитотоксический ответ Тл 5. Иммуногенотипирование – гены ГКГС, ФНО, C

ПОДХОДЫ К ИММУНОТЕРАПИИ АБ 1. СИСТЕМНАЯ ИММУНОСУПРЕССИЯ ( ИО против собственных тканей): Иммунодепрессанты (кортикостероиды, азотиоприн) Плазмоферез для удаления из крови ЦИК Цитокины для регуляции функции Тл (ИЛ 4, ИЛ 10) мк. АТ против CD 18, CD 44, CD 40 L, ФНО Иммуноглобулины для в/в введения для нейтрализации ауто. АТ 2. ИНДУКЦИЯ ЕСТЕСТВЕННОЙ ТОЛЕРАНТНОСТИ Тл НА ТКАНЕВЫЕ АГ АТ против CD 4+ Тл 3. МЕТАБОЛИЧЕСКАЯ КОРРЕКЦИЯ ФУНКЦИОНАЛЬНОЙ АКТИВНОСТИ ИКК (избирательная иммунорегуляция): Лазароиды Циклоспорин А Блокаторы ионных каналов

Иммунокоррекция комплекс мероприятий, позволяющих скорригировать нарушения иммунного статуса

Методы иммунокорригирующей терапии 1. Иммуностимуляция – активация ИС 2. Иммуносупрессия – подавление ИО 3. Иммуномодуляция – восстановление нормального функционирования ИС: стимуляция сниженного и угнетение повышенного иммунитета 4. Замещение недостающих иммунных факторов

Показания для иммунокоррекции ØАллергия и аутоиммунные болезни ØПервичные и вторичные ИДС ØОпухоли и лимфопролиферативные заболевания ØПосттрансплантационные реакции ØНарушения репродукции

Виды иммунокоррекции ØОбщая и местная ØКомбинированная и монокоррекция ØАктивная: - стимулирующая - подавляющая ØПассивная: - заместительная - подавляющая

Иммуностимуляторы по происхождению Ø Биологические – из тканей живых организмов: Бактериальные: пирогенал, зимозан, рибомунил Растительные: элеутерококк, женьшень Животного происхождения: • из селезёнки: спленин • из тимуса: Т-активин, тималин, вилозен • из костного мозга: миелопид Ø Химические: Природные: интерлейкины , интерфероны Синтетические: дибазол, левамизол Ø Физические: - лучевая терапия - ультразвук - магнитное поле

Иммуностимуляторы по действию Ø Т-лимфоцитов: – препараты тимуса (тактивин, вилозен) – химические препараты (левамизол, диуцифон) – медиаторы ИС (ИЛ-2) Ø В-лимфоцитов: – препараты костного мозга (миелопид) – препараты селезёнки (спленин) Ø Фагоцитов: – полисахариды (зимозан, продигиозан) – нуклеинат натрия

Иммунодепрессанты по происхождению Ø Кортикостероидные гормоны (преднизолон, декаметазон, гидрокортизон) Ø Цитостатики: - антиметаболиты (меркаптопурин, азотиоприн, метотрексат) - алкилирующие соединения (циклофосфан, хлорбутил) Ø Антибиотики (актиномицин Д, циклоспорин А) Ø Алкалоиды (винкристин) Ø Нестероидные противовоспалительные средства Ø Моноклональные АТ

Заместительная иммунокоррекция: Ø Пересадка костного мозга Ø Пересадка тимуса и грудины Ø Трансфузия лейкоцитов Ø Введение -глобулина

СПАСИБО ЗА ВНИМАНИЕ!
2013_КЛИНИЧЕСКАЯ ИММУНОЛОГИЯ.ppt