АНТИБИОТИКИ.ppt
- Количество слайдов: 109

КЛИНИЧЕСКАЯ ФАРМАКОЛОГИЯ ПРОТИВОМИКРОБНЫХ ПРЕПАРАТОВ АНТИБИОТИКИ
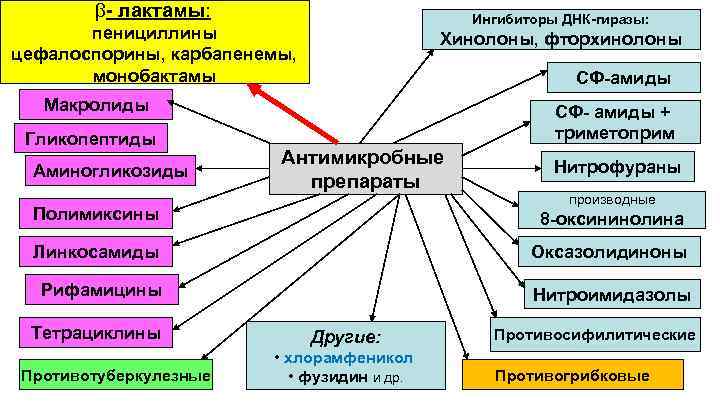
b- лактамы: Ингибиторы ДНК-гиразы: пенициллины цефалоспорины, карбапенемы, монобактамы Хинолоны, фторхинолоны СФ-амиды Макролиды Гликопептиды Аминогликозиды СФ- амиды + триметоприм Антимикробные препараты Нитрофураны производные Полимиксины 8 -оксининолина Линкосамиды Оксазолидиноны Рифамицины Нитроимидазолы Тетрациклины Противотуберкулезные Другие: • хлорамфеникол • фузидин и др. Противосифилитические Противогрибковые

Антибактериальные > 20 классов -лактамы • пенициллины • цефалоспорины • карбапенемы • монобактамы Ø Аминогликозиды Ø Макролиды Ø Линкосамиды Ø Кетолиды Ø Стрептограмины Ø Тетрациклины Ø Хлорамфеникол Ø Гликопептиды Ø Хинолоны Ø Рифамицины Ø Нитроимидазолы Ø Антифолаты Ø Циклические пептиды Ø Нитрофураны Ø Оксихинолины Ø Оксазолидиноны МНОГООБРАЗИЕ АМП В настоящее время только в России зарегистрировано >200 противомикробных препаратов Противогрибковые - 8 классов Ø Полиены Ø Азолы Ø Аллиламины Ø Тиокарбаматы Ø Аналоги нуклеозидов Ø Эхинокандины Ø Никкомицины Ø Пневмокандины Ø Гризеофульвин Ø Фосфомицин Ø Фузиданы Ø Мупироцин Ø Эверниномицин Ø Глицилциклины Противовирусные - 8 классов Противопротозойные - 12 классов
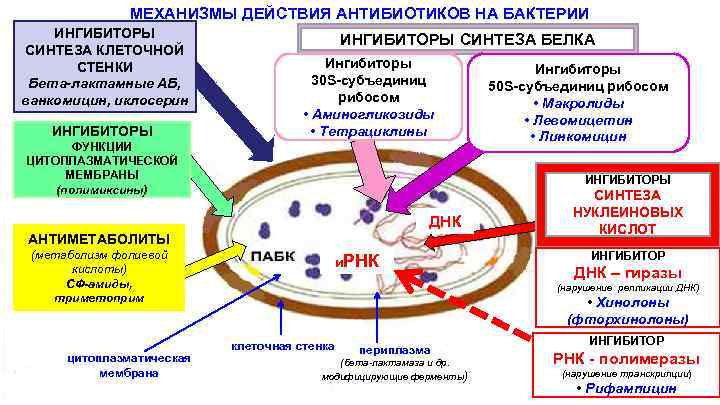
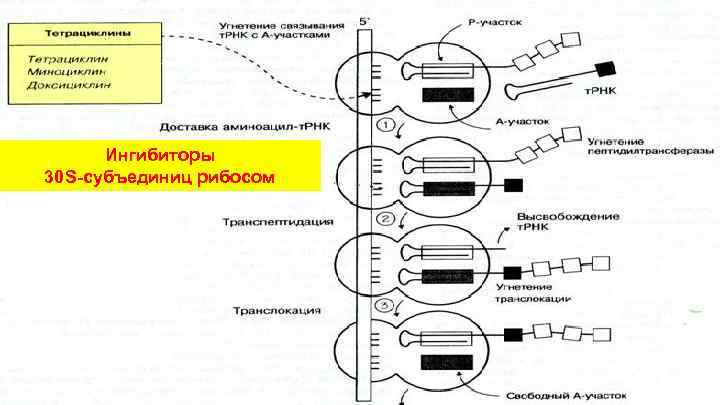
МЕХАНИЗМЫ ДЕЙСТВИЯ АНТИБИОТИКОВ НА БАКТЕРИИ ИНГИБИТОРЫ СИНТЕЗА КЛЕТОЧНОЙ СТЕНКИ Бета-лактамные АБ, ванкомицин, иклосерин ИНГИБИТОРЫ СИНТЕЗА БЕЛКА Ингибиторы 30 S-субъединиц рибосом • Аминогликозиды • Тетрациклины ФУНКЦИИ ЦИТОПЛАЗМАТИЧЕСКОЙ МЕМБРАНЫ (полимиксины) ИНГИБИТОРЫ ДНК АНТИМЕТАБОЛИТЫ (метаболизм фолиевой кислоты) СФ-амиды, триметоприм цитоплазматическая мембрана Ингибиторы 50 S-субъединиц рибосом • Макролиды • Левомицетин • Линкомицин и. РНК СИНТЕЗА НУКЛЕИНОВЫХ КИСЛОТ ИНГИБИТОР ДНК – гиразы (нарушение репликации ДНК) • Хинолоны (фторхинолоны) клеточная стенка периплазма (бета-лактамаза и др. модифицирующие ферменты) ИНГИБИТОР РНК - полимеразы (нарушение транскрипции) • Рифампицин

АНТИБИОТИКИ - вещества природного, микробного, растительного, животного и синтетического происхождения, обладающие выраженной биологической активностью и подавляющие жизнедеятельность возбудителей инфекционных заболеваний.

Что необходимо знать, если вы собираетесь применять антибиотики: 1. Антибиотики эффективны только при бактериальных инфекционных заболеваниях, то есть при заболеваниях, возбудителями которых являются бактерии 2. Применять антибиотики нужно по строгим показаниям и только тогда, когда врач установит диагноз инфекционного заболевания 3. Каждый антибиотик имеет свой спектр действия, т. е. действует только на определенные чувствительные к нему микроорганизмы. Лишь врач может определить, какой антибиотик нужен при том или ином заболевании 4. Самолечение антибиотиками способствует распространению инфекций (например, сифилиса) и может привести к «стиранию» признаков заболевания, и его будет очень трудно (если вообще возможно) выявить (острый живот) 5. Неэффективное лечение антибиотиком может привести к хроническому течению заболеваний (гонореи, хламидиоза, кишечных инфекций).

6. Малая доза или короткий курс могут привести к развитию устойчивости микроорганизма к антибиотику, и в этом случае лечение нужно будет начинать заново 7. НЕДОПУСТИМО применять препараты с истекшим сроком годности. У просроченных препаратов (особенно это касается тетрациклинов) значительно увеличивается вероятность возникновения побочных эффектов 8. Особенно осторожно следует применять антибиотики у детей, беременных и кормящих женщин 9. Антибиотики нужно применять по СТРОГИМ показаниям и ТОЛЬКО по назначению врача!

1. 2. 3. 4. Антибиотики бесполезно применять при: ОРВИ, гриппе - эти состояния вызываются вирусами, на которые антибиотики не оказывают никакого действия Повышенной температуре - антибиотики не являются жаропонижающими и обезболивающими препаратами Воспалительных процессах - антибиотики не обладают противовоспалительным действием Кашле - существует множество причин кашля: вирусные инфекции, аллергия, бронхиальная астма, повышенная чувствительность бронхов к раздражителям внешней среды и многие другие, и лишь малая доля кашля связана с микроорганизмами 5. Расстройстве кишечника - совершенно не обязательно, что данное состояние является признаком кишечной инфекции. Нарушение стула могут вызывать многие причины, начиная от простой непереносимости какого-либо продукта. Кроме этого, большинство кишечных инфекций вызываются вирусами

Антибиотики I поколения (эф. 30 – 40%) • Пенициллин • Стрептомицин • Левомицетин • Тетрациклин

АНТИБИОТИКИ II – IV ПОКОЛЕНИЙ (эф. >60%) • • • Полусинтетические пенициллины Макролиды Линкосамиды Цефалоспорины Аминогликозиды Тетрациклины Рифампицины Фторхинолоны Карбапенемы Монобактамы Ванкомицин Противогрибковые
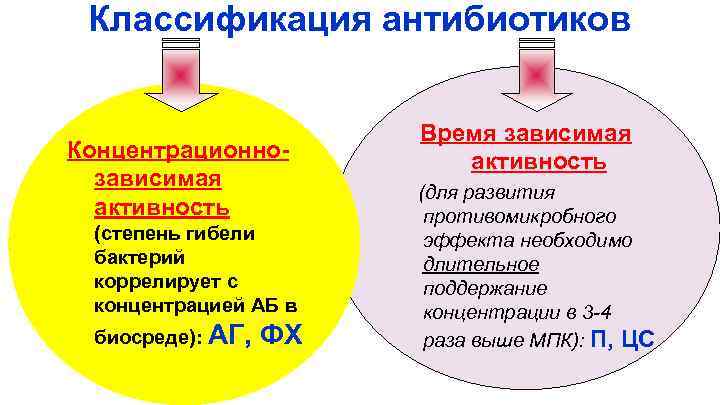
Классификация антибиотиков Концентрационнозависимая активность (степень гибели бактерий коррелирует с концентрацией АБ в биосреде): АГ, ФХ Время зависимая активность (для развития противомикробного эффекта необходимо длительное поддержание концентрации в 3 -4 раза выше МПК): П, ЦС

Классификация антибиотиков по механизму действия и противомикробному эффекту • 1 КЛАСС. Бактерицидные антибиотики 1 А: нарушающие синтез микробной стенки во время митоза: β-лактамы 1 Б: нарушающие функцию цитоплазматической мембраны: полимиксины, полиены, гликопептиды, аминогликозиды • 2 КЛАСС. Бактериостатические антибиотики (нарушают синтез белка и нуклеиновых кислот): тетрациклины, макролиды

Комбинированная АБ-терапия 1 А + 1 А = суммация 1 А + 1 Б = потенцирование 1 А + 2 = антагонизм (нерациональная комбинация - !) 1 Б + 1 Б = суммация (м. б. суммация НЛР) 1 Б + 2 = суммация (м. б. суммация НЛР) 2 + 2 = потенцирование (влияние на разные субъединицы рибосом)

Методы бактериологического контроля: 1. бактериоскопия нативного материала 2. бактериоскопия окрашенного мазка по Граму 3. бактериологическое исследование (посев на среды с определением величины контаминации и чувствительности возбудителя к антимикробным ЛС. ) ЛС. Ø Забор материала для исследования должен, по возможности, проводится до начала лечения Ø Достоверность результата зависит также от правильности забора и транспортировки материала для исследования. Ø В процессе антибиотикотерапии должен проводится Ø постоянный микробиологический мониторинг.

Оценка антимикробной активности ЛС МПК - минимальная подавляющая концентрация (МПК-50, МПК-9 О); МИК - минимальная ингибирующая концентрация; Методы определения чувствительности микроорганизмов к АБ 1. Метод разведения - наименьшая концентрация АБ (in vitro), способная вызвать подавление видимого роста микроорганизма 2. Диско-диффузионный метод -измерение зоны подавления роста микроорганизма вокруг диска, содержащего определенное количество АБ. По размеру подавления зоны роста все штаммы подразделяют на чувствительные, умеренно-резистентные, резистентные к данному АБ
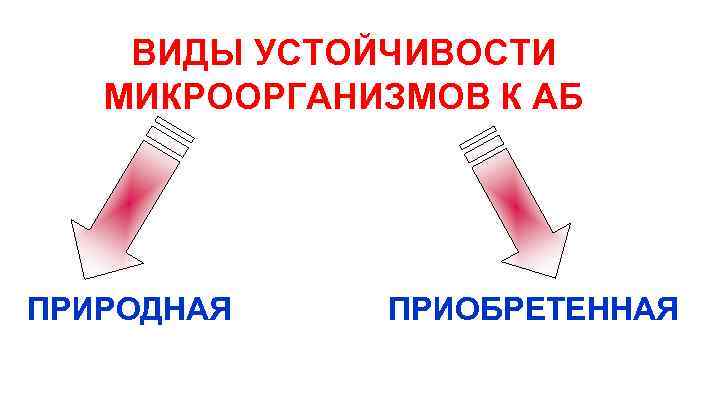
ВИДЫ УСТОЙЧИВОСТИ МИКРООРГАНИЗМОВ К АБ ПРИРОДНАЯ ПРИОБРЕТЕННАЯ

Причины приобретённой устойчивости микроорганизмов: Ø мутация отдельных штаммов бактерий и селекции устойчивых клонов; Ø вне хромосомный (плазмидный) обмен генетической информацией между отдельными бактериальными клетками. Типы приобретенной резистентности бактерий: Первичная резистентность - резистентность бактерий до начала лечения; Вторичная резистентность - возникает или возрастает в процессе АБ-терапии.

Механизмы развития бактериальной резистентности : Ø активное выведение АБ из микробной клетки (ЭФФЛЮКС – характерен для АГ); Ø «МЕТАБОЛИЧЕСКИЙ ШУНТ» использование микроорганизмами резервных путей метаболизма, на которые АБ не действуют (СФ-амиды блокируют синтез ТГФК, микробы приобретают способность использовать экзогенный фолат) Ø «МОДИФИКАЦИЯ МИШЕНЕЙ» - изменение клеточных структур-мишеней для антибиотиков (например, синтез нового пенициллин-синтезирующего белка) Ø продуцирование бактериями особых ферментов, разрушающих молекулу АБ.

ПЕРЕКРЕСТНАЯ РЕЗИСТЕНТНОСТЬ: РЕЗИСТЕНТНОСТЬ микроорганизма к антимикробным препаратам одного химического класса (например, к нескольким представителям аминогликозидов, нескольким фторхинолонам и т. д. ) ПОСТАНТИБИОТИЧЕСКИЙ ЭФФЕКТ Временное прекращение размножения микроорганизмов (в сравнении с контрольной популяцией, содержащей такое же число микробов) после ограниченного периода воздействия антибиотика (измеряется в минутах или часах) Максимальный постантибиотический эффект характерен для карбапенемов, фторхинолонов)

СОВРЕМЕННЫЕ ПРИНЦИПЫ АНТИМИКРОБНОЙ ТЕРАПИИ
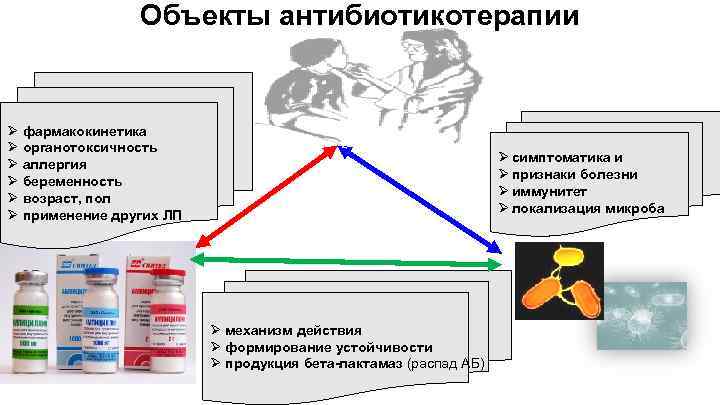
Объекты антибиотикотерапии Ø фармакокинетика Ø органотоксичность Ø аллергия Ø беременность Ø возраст, пол Ø применение других ЛП Ø симптоматика и Ø признаки болезни Ø иммунитет Ø локализация микроба Ø механизм действия Ø формирование устойчивости Ø продукция бета-лактамаз (распад АБ)

1. ЭТИОТРОПНОСТЬ ЛЕЧЕНИЯ ВЫБОР ОПТИМАЛЬНОГО, НАИБОЛЕЕ АКТИВНОГО ПРЕПАРАТА И НАЗНАЧЕНИЕ В СООТВЕТСТВИИ СО СВОЙСТВАМИ ИДЕНТИФИЦИРОВАННОГО МИКРООРГАНИЗМА – ВОЗБУДИТЕЛЯ ИНФЕКЦИИ

Принципы выбора препарата и дозирования 1. Фармакодинамика ЛС: а) противомикробная активность, б) эффект действия (бактерицидный или бактериостатический) 2. Фармакокинетика. При бак. воспалении в кишечнике: низкая абсорбция, высокий процент рециркуляции с желчью. При других локализациях: высокий и стабильный процент и скорость всасывания. 3. Прогнозируемые нежелательные реакции препарата 4. Стоимость лечения. Может быть снижена с помощью: выбор АБ на основе формуляра, монотерапии, ступенчатой терапии, пероральный путь введения АБ с высокой БД, адекватная продолжительность терапии

Влияния кислотности мочи на активность антибиотиков: При кислой реакции мочи (р. Н 5, 0 -6, 5) эффективны: пенициллины, тетрациклины, хинолины, рифампицин, фурадонин, фуразолин. Для подкисления мочи используют: аскорбиновую кислоту, кальция хлорид При щелочной реакции мочи (р. Н 7, 5 -8, 5) эффективны: макролиды, линкомицин, аминогликозиды Для подщелачивания - содовое питье, щелочную минеральную воду Эффективность ПМП не зависит от р. Н мочи: хлорамфеникол, полимиксины, цефалоспорины, ванкомицин, циклосерин

2. ВЫБОР ОПТИМАЛЬНОЙ ДОЗЫ И РЕЖИМА ДОЗИРОВАНИЯ на основе фарм. свойств и особенностей фармакокинетики

3. БЫСТРАЯ СМЕНА АНТИБИОТИКОВ И КОРРЕКЦИЯ СХЕМ ЛЕЧЕНИЯ ПРИ ПОЛУЧЕНИИ НОВЫХ ДАННЫХ О ВОЗБУДИТЕЛЕ эффективность назначенного препарата следует оценивать в течение 2 -3 дней

Клинико-лабораторные критерии достаточности антибактериальной терапии (после чего препарат может быть отменен): Ø 2 -3 дня нормальной температуры и отсутствие интоксикации Ø стабильная гемодинамика (отсутствие артериальной гипотензии, тахикардии) Ø ЧДД не выше 20 в мин. Ø положительная динамика основных симптомов заболевания Ø положительная рентгенографическая динамика Ø количество лейкоцитов в крови < 9 х 10 9/л Ø количество п/ядерных нейтрофилов менее 7% СОЭ, фибриноген и др. не могут служить критериями достаточности антибактериальной терапии.

4. КУРСОВОЕ ПРИМЕНЕНИЕ адекватная продолжительность курса АБ-терапии При тяжелых сопутствующих заболеваниях, снижении иммунитета продолжительность антибиотикотерапии увеличивается индивидуально.

5. ПРОТИВОРЕЦИДИВНОЕ ЛЕЧЕНИЕ

6. КОМБИНИРОВАННОЕ ЛЕЧЕНИЕ выбор комбинаций при проведении эмпирической терапии (до установления бактериологического диагноза), переход на монотерапию после идентификации возбудителя

7. КОМПЛЕКСНОЕ ЛЕЧЕНИЕ Ø Сохранение некоторых симптомов заболевания (кашель, отделение мокроты, хрипы в легких, инфильтрация на рентгенограммах и др. ), не всегда является поводом для продления курса АБ-терапии; Ø Отмена АБ не означает прекращение лечения больного (физиотерапевтические методы лечения, иммунотерапия и т. д. ). Ø Положение не касается лечения стафилококковых инфекций, атипичных пневмоний, менингита, эндокардита, фебрильной нейтропении, при которых, требуются более длительные курсы АБ – терапии

- лактамные АБ 1. Пенициллины 2. Цефалоспорины 3. Карбапенемы (имипенем, меропенем) 4. Монобактамы (азтреонам)


Ермольева З. В.

Классификация: 1 поколение: Природные пенициллины (на Гр «+» флору) • короткого действия: 1. БЕНЗИЛПЕНИЦИЛЛИНА НАТРИЕВАЯ СОЛЬ 2. ФЕНОКСИМЕТИЛПЕНИЦИЛЛИН (Оспен, Стар-Пен) • длительного действия: 1. БЕНЗАТИНА БЕНЗИПЕНИЦИЛЛИН (Бициллин-1, Ретарпен) 2. Бициллин-5 (бензатина бензилпенициллин + бензилпенициллин прокаина)

ОБЩИЕ СВОЙСТВА ПЕНИЦИЛЛИНОВ 1. Мощное бактерицидное действие в отношении ряда клинически значимых возбудителей (стрептококки, менингококки, гонококки и др. ) 2. Хорошее распределение в организме больного, выведение через почки. Уровень концентрации препарата находится в зависимости от состояния функции печени и почек. При нарушении функции почек показатель Т 1/2 достигает 6 -10 час. , а одновременно с нарушением функции почек и печени Т 1/2 увеличивается до 16 -30 час. 3. Плохо проходят через ГЭБ и гематоофтальмический барьер, а также в предстательную железу. При воспалении оболочек мозга проницаемость через ГЭБ увеличивается 4. Низкая токсичность. 5. Широкий диапазон дозировок. 6. Высокая аллергогенность и перекрестная аллергия между пенициллинами и частично, с цефалоспоринами

Спектр активности природных пенициллинов Высокочувствительные: • Гр «+» кокки (стрептококки, пневмококки) • Гр «–» кокки (гонококк, менингококк) • Спирохеты (Treponema, Borrelia, Leptospira) • Анаэробные бактерии (актиномицеты, , Clostridium) Чувствительные: • Гр «–» бактерии (Neisseria spp. и др. )

Показания к применению природных пенициллинов 1. Инфекции, вызванные 2. Инфекции, вызванные Str. Pyogenes: Str. pneumoniae: • тонзилофарингит • внебольничная ( «домашняя» ) • скарлатина пневмония • рожа • менингит • круглогодичная • сепсис профилактика ревматизма

Показания к применению природных пенициллинов 3. Инфекции, вызванные другими стрептококками: • инфекционный эндокардит (в комбинации с гентамицином или стрептомицином); 4. Сифилис 5. Газовая гангрена 6. Актиномикоз

1. Большие дозы бензилпенициллина (18 -30 млн ЕД в сутки) применяют для лечения тяжелых инфекций: менингит, инфекционный эндокардит, газовая гангрена 2. Средние дозы (8 -12 млн ЕД в сутки) применяют при лечении аспирационной пневмонии или абсцесса легких, вызванных стрептококком группы А, а также в комбинации с аминогликозидами при лечении энтерококковой инфекции 3. Малые дозы (2 -6 млн ЕД в сутки) применяют при лечении пневмококковой пневмонии.
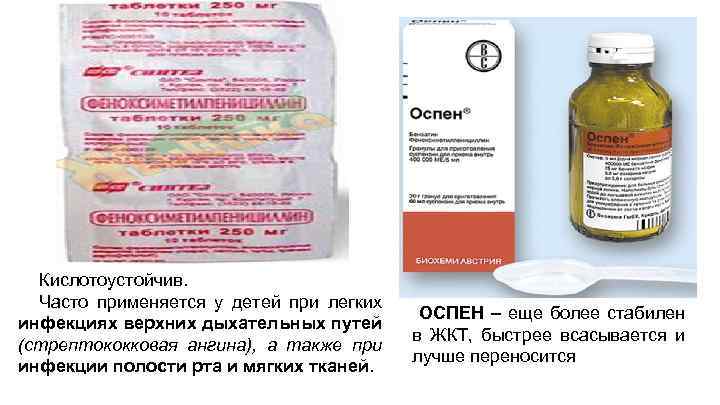
Кислотоустойчив. Часто применяется у детей при легких инфекциях верхних дыхательных путей (стрептококковая ангина), а также при инфекции полости рта и мягких тканей. ОСПЕН – еще более стабилен в ЖКТ, быстрее всасывается и лучше переносится
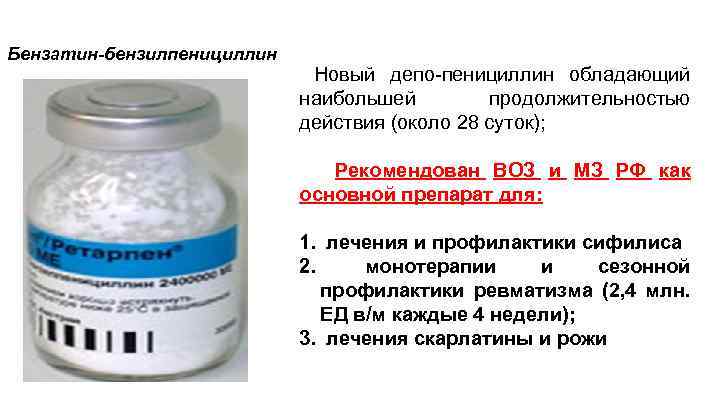
Бензатин-бензилпенициллин Новый депо-пенициллин обладающий наибольшей продолжительностью действия (около 28 суток); Рекомендован ВОЗ и МЗ РФ как основной препарат для: 1. лечения и профилактики сифилиса 2. монотерапии и сезонной профилактики ревматизма (2, 4 млн. ЕД в/м каждые 4 недели); 3. лечения скарлатины и рожи

Нежелательные реакции природных пенициллинов: • Аллергические реакции: крапивница, сыпь, отек Квинке, лихорадка, эозинофилия, бронхоспазм, анафилактический шок (чаще при использовании бензилпенициллина). • ЦНС: головная боль, тремор, судороги (чаще у детей и у пациентов с почечной недостаточностью применении карбенициллина или очень больших доз бензилпенициллина). • ЖКТ: боль в животе, тошнота, рвота, диарея, псевдомембранозный колит (чаще при использовании ампициллина и защищенных пенициллинов). • Нарушения электролитного баланса: гипернатриемия (чаще применении карбенициллина, которая может сопровождаться повышением АД и появлением или усилением отеков у пациентов с сердечной недостаточностью. • Местные реакции: болезненность и инфильтрат при в/м введении, флебит при в/в введении (чаще при использовании карбенициллина). • Печень: повышение активности трансаминаз, может сопровождаться лихорадкой, тошнотой, рвотой (чаще при использовании оксациллина в дозах более 6 г/сут. • Кандидоз полости рта и/или вагинальный кандидоз (при применении амино-, карбокси-, уреидо- и ингибиторозащищенных пенициллинов) • Сосудистые осложнения (часто вызывают бициллины): • синдром Онэ - ишемия и гангрена конечностей при введении в артерию; • синдром Николау - эмболия сосудов легких и головного мозга при введении в вену.

2. Полусинтетические пенициллины (широкого спектра) 2 поколение: 3 поколение Пенициллины, Аминопенициллины: резистентные к кислотоустойчивые (на пенициллиназе (на Гр"+" и Гр"-" флору) – 1. АМПИЦИЛЛИН антистафилококковые 2. АМОКСИЦИЛЛИН • ОКСАЦИЛЛИН (Флемоксин Солютаб)
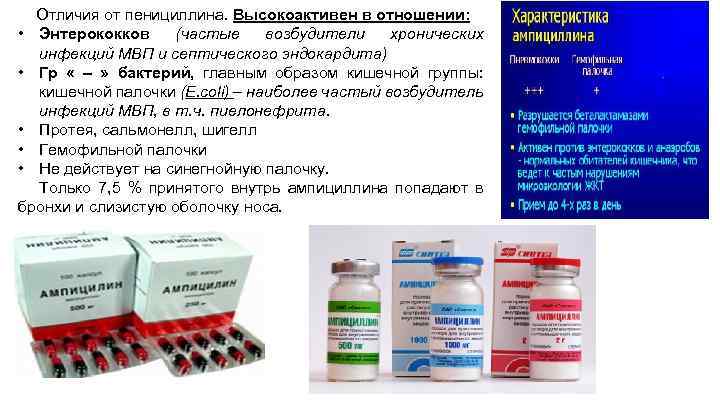
Отличия от пенициллина. Высокоактивен в отношении: • Энтерококков (частые возбудители хронических инфекций МВП и септического эндокардита) • Гр « – » бактерий, главным образом кишечной группы: кишечной палочки (E. coli) – наиболее частый возбудитель инфекций МВП, в т. ч. пиелонефрита. • Протея, сальмонелл, шигелл • Гемофильной палочки • Не действует на синегнойную палочку. Только 7, 5 % принятого внутрь ампициллина попадают в бронхи и слизистую оболочку носа.
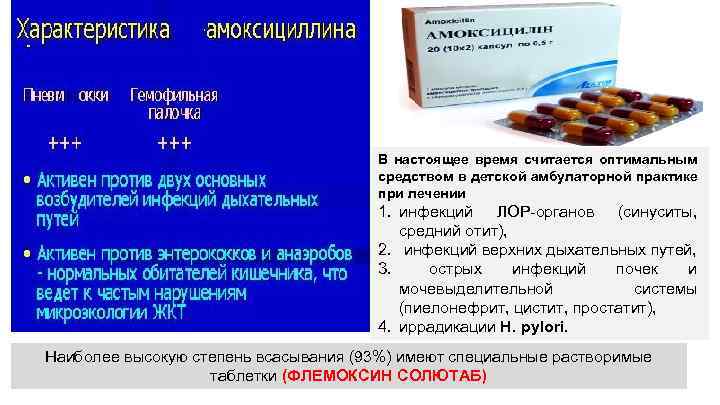
В настоящее время считается оптимальным средством в детской амбулаторной практике при лечении 1. инфекций ЛОР-органов (синуситы, средний отит), 2. инфекций верхних дыхательных путей, 3. острых инфекций почек и мочевыделительной системы (пиелонефрит, цистит, простатит), 4. иррадикации H. рylori. Наиболее высокую степень всасывания (93%) имеют специальные растворимые таблетки (ФЛЕМОКСИН СОЛЮТАБ)
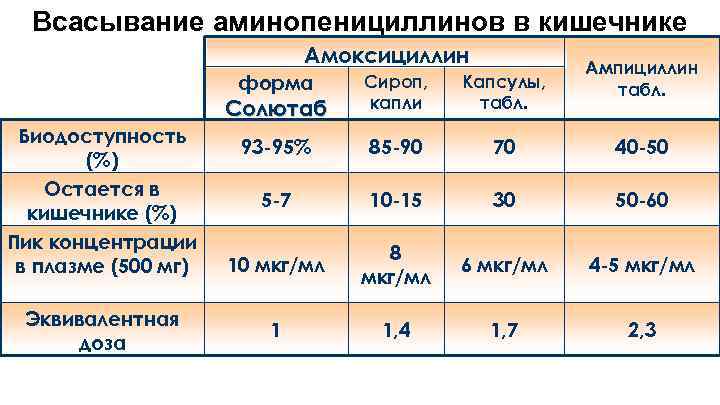
Всасывание аминопенициллинов в кишечнике Амоксициллин Ампициллин табл. форма Солютаб Биодоступность (%) Остается в кишечнике (%) Пик концентрации в плазме (500 мг) Эквивалентная доза Сироп, капли Капсулы, табл. 93 -95% 85 -90 70 40 -50 5 -7 10 -15 30 50 -60 10 мкг/мл 8 мкг/мл 6 мкг/мл 4 -5 мкг/мл 1 1, 4 1, 7 2, 3

Диспергируемые таблетки СОЛЮТАБ инновационная технология изготовления 1. Молекулы действующего вещества объединяются в микросферы 2. Из микросфер формируется таблетка

Диспергируемые таблетки Солютаб механизм контролируемого высвобождения действующего вещества 3. Под воздействием жидкости (воды, желудочного сока или ферментов) таблетка начинает распадаться на микросферы, каждая из которых имеет защитную оболочку 4. Защитная оболочка становится проницаемой только при воздействии бикарбонатов в кишечнике. Т. о. , действующее вещество высвобождается именно в зоне максимального всасывания

Антибиотики, выпускаемые в форме Солютаб 1. Флемоксин Солютаб® (амоксициллин) 2. Флемоклав Солютаб® (амоксициллин/клавулановая кислота) 3. Юнидокс Солютаб® (доксициклин) 4. Вильпрафен Солютаб® (джозамицин)

4 поколение: Полусинтетические пенициллины с антипсевдомонадной активностью (АНТИСИНЕГНОЙНЫЕ) 4. 1. Карбоксипенициллины • ТИКАРЦИЛЛИН 4. 2. Уреидопенициллины • ПИПЕРАЦИЛЛИН

Антисинегнойные пенициллины • Являются средствами выбора при выявлении синегнойной палочки, а также в случае тяжелых инфекций мочевыделительной системы, брюшной полости и малого таза, желчных путей. • Не рекомендуется применять в качестве монотерапии, так как возможно быстрое развитие устойчивости микроорганизмов в процессе лечения. • Используют обычно в комбинации с аминогликозидами или фторхинолонами.
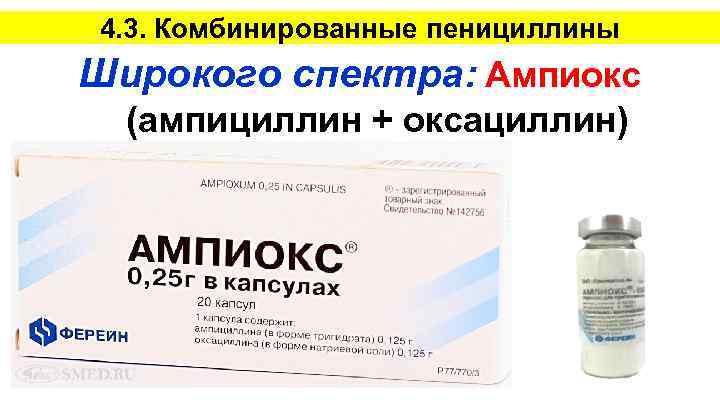
4. 3. Комбинированные пенициллины Широкого спектра: Ампиокс (ампициллин + оксациллин)

4. 3. ЗАЩИЩЕННЫЕ ПЕНИЦИЛЛИНЫ (с ингибиторами лактамаз): • УНАЗИН (ампициллин + сульбактам) • АМОКСИКЛАВ=АУГМЕНТИН (амоксициллин + клавулановая кислота) • ТИМЕНТИН (тикарциллин + клавулановая кта) • ТАЗОЦИН (пиперациллин + тазобактам) • ТРИФАМОКС (амоксициллин + сульбактам)
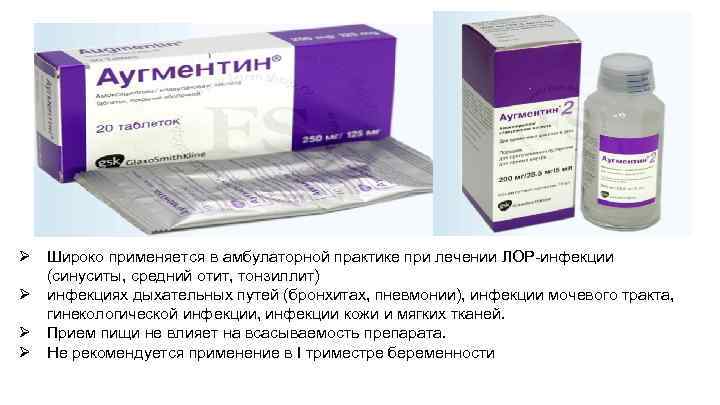
Ø Широко применяется в амбулаторной практике при лечении ЛОР-инфекции (синуситы, средний отит, тонзиллит) Ø инфекциях дыхательных путей (бронхитах, пневмонии), инфекции мочевого тракта, гинекологической инфекции, инфекции кожи и мягких тканей. Ø Прием пищи не влияет на всасываемость препарата. Ø Не рекомендуется применение в I триместре беременности
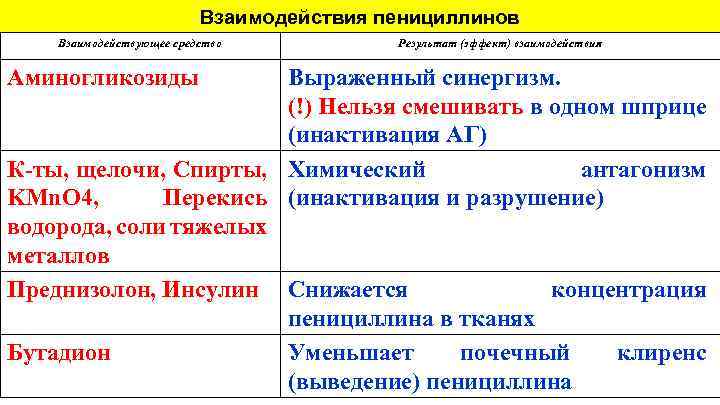
Взаимодействия пенициллинов Взаимодействующее средство Аминогликозиды Результат (эффект) взаимодействия Выраженный синергизм. (!) Нельзя смешивать в одном шприце (инактивация АГ) К-ты, щелочи, Спирты, Химический антагонизм KMn. O 4, Перекись (инактивация и разрушение) водорода, соли тяжелых металлов Преднизолон, Инсулин Снижается концентрация пенициллина в тканях Бутадион Уменьшает почечный клиренс (выведение) пенициллина
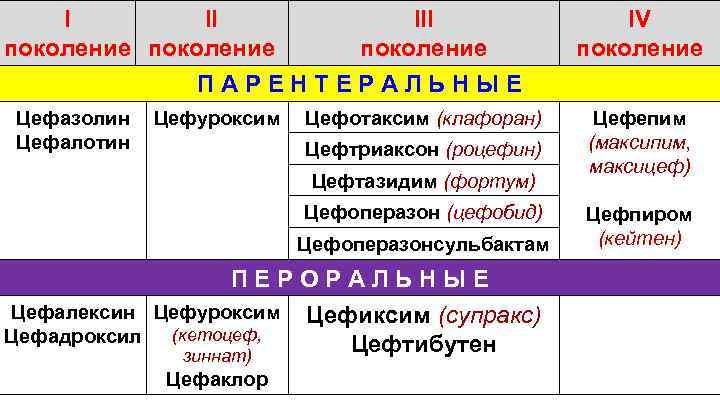
I II поколение III поколение IV поколение ПАРЕНТЕРАЛЬНЫЕ Цефазолин Цефалотин Цефуроксим Цефотаксим (клафоран) Цефтриаксон (роцефин) Цефтазидим (фортум) Цефоперазон (цефобид) Цефоперазонсульбактам ПЕРОРАЛЬНЫЕ Цефалексин Цефуроксим (кетоцеф, Цефадроксил зиннат) Цефаклор Цефиксим (супракс) Цефтибутен Цефепим (максипим, максицеф) Цефпиром (кейтен)

V поколение ЦЕФТОБИПРОЛ 1. 2. порошок растворяют (занимает до 10 мин) в 10 мл воды для инъекций или 5% р-ра глюкозы; 10 мл вводят в мешки из поливинилхлорида или стеклянные бутыли), содержащие 250 мл 0, 9% раствора хлорида натрия, 5% раствора глюкозы или р-ра лактата Рингера для инфузий.
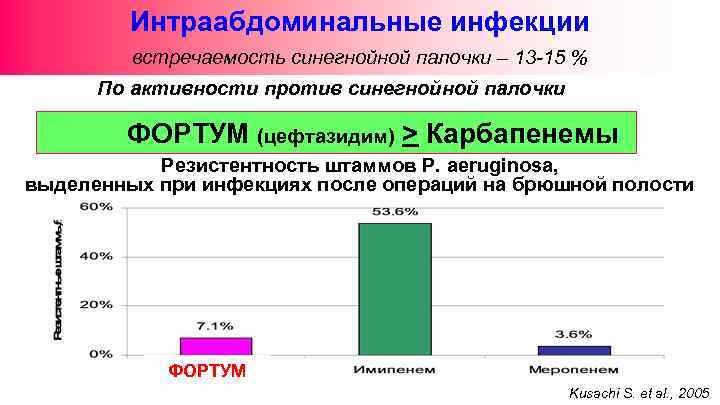
Интраабдоминальные инфекции встречаемость синегнойной палочки – 13 -15 % По активности против синегнойной палочки ФОРТУМ (цефтазидим) > Карбапенемы Резистентность штаммов P. aeruginosa, выделенных при инфекциях после операций на брюшной полости ФОРТУМ Kusachi S. et al. , 2005

Ø оральный полусинтетический антибиотик – цефалоспорин 3 -го поколения; взрослая форма: капсулы 400 мг № 6; детская форма: суспензия 60 мл; Ø инфекции НДП: пневмонии, затяжное течение острого бронхита, хронические бронхиты Ø инфекции МВП: острые и хронические циститы, пиелонефриты, простатиты Ø

ФАРМАКОКИНЕТИКА ЦЕФАЛОСПОРИНОВ Хорошо проникают через ГЭБ Большинство ЦС- III - ЦЕФОТАКСИМ - ЦЕФТРИАКСОН - ЦЕФТАЗИДИМ ЦС- IV - ЦЕФЕПИМ Проникают в желчь в активной форме ЦС- III поколения: - ЦЕФТРИАКСОН - ЦЕФОПЕРАЗОН
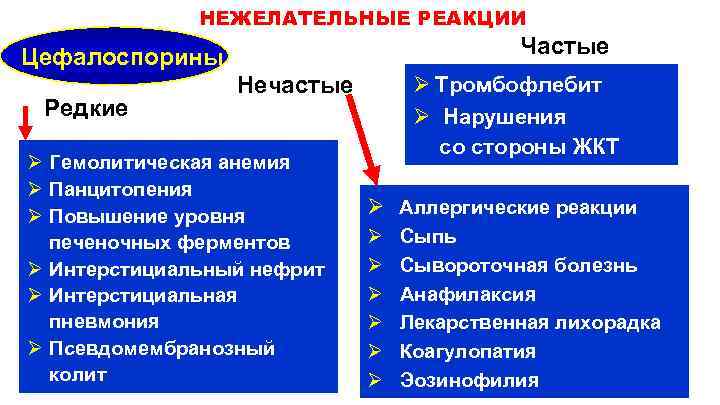
НЕЖЕЛАТЕЛЬНЫЕ РЕАКЦИИ Частые Цефалоспорины Редкие Нечастые Ø Гемолитическая анемия Ø Панцитопения Ø Повышение уровня печеночных ферментов Ø Интерстициальный нефрит Ø Интерстициальная пневмония Ø Псевдомембранозный колит Ø Тромбофлебит Ø Нарушения со стороны ЖКТ Ø Аллергические реакции Ø Ø Ø Сыпь Сывороточная болезнь Анафилаксия Лекарственная лихорадка Коагулопатия Эозинофилия

Карбапенемы 1. ИМИПЕНЕМ, МЕРОПЕНЕМ 2. ТИЕНАМ, ПРИМАКСИН (имипенем + циластатин) 3. ЭРТАПЕНЕМ Фармакодинамика: ультраширокий спектр действия, постантибиотический эффект, редко -резистентность Фармакокинетика: МЕРОПЕНЕМ вводится только в/в, ИМИПЕНЕМ и ЭРТАПЕНЕМ в/в и в/м Побочные: реакции в месте введения, диспепсия, глоссит, гиперсаливация, диарея, псевдомембранозный колит, нейротоксичность (имипенем), кандидоз слизистых, аллергич. реакции
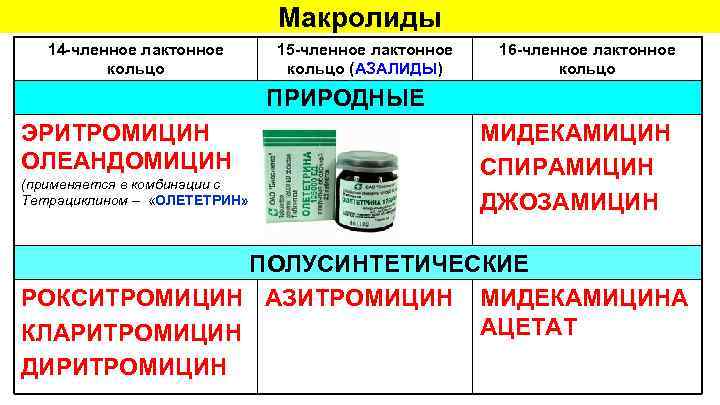
Макролиды 14 -членное лактонное кольцо 15 -членное лактонное кольцо (АЗАЛИДЫ) ПРИРОДНЫЕ ЭРИТРОМИЦИН ОЛЕАНДОМИЦИН (применяется в комбинации с Тетрациклином – «ОЛЕТЕТРИН» 16 -членное лактонное кольцо МИДЕКАМИЦИН СПИРАМИЦИН ДЖОЗАМИЦИН ПОЛУСИНТЕТИЧЕСКИЕ РОКСИТРОМИЦИН АЗИТРОМИЦИН КЛАРИТРОМИЦИН ДИРИТРОМИЦИН МИДЕКАМИЦИНА АЦЕТАТ

СПЕКТР ДЕЙСТВИЯ МАКРОЛИДОВ Ø Ø Ø Гр « + » кокки, палочки (дифтерии) Гр « – » кокки (гоно-, менинго) Гр « – » палочки (коклюш) Гр « – » бактерии, кроме Enterobacteriaceae Анаэробы Ø Внутриклеточные бактерии (хламидии, микоплазмы) Ø H. pylori


Полусинтетические: (2 поколение) 1. Азитромицин (Сумамед)
Полусинтетические: (2 поколение) 2. Кларитромицин (Клацид)

Клиническое применение Кларитромицина Ø Инфекции верхних и нижних дыхательных путей Ø Урогенитальные инфекции Ø Инфекции кожи и мягких тканей Ø Эрадикация Н. руlоri при язвенной болезни желудка и 12 -перстной кишки Ø Инфекции полости рта

комплексный препарат для системного применения в лечении язвенной болезни желудка кларитромицин + омепразол + тинидазол

Полусинтетические: (2 поколение) 3. Мидекамицин (Макропен)

Полусинтетические: (2 поколение) 4. СПИРАМИЦИН (Ровамицин)
Полусинтетические: (2 поколение) 5. Рокситромицин (Рулид )

Побочные эффекты макролидов • Со стороны ЖКТ: тошнота, рвота, боль, диарея, холестатический гепатит • Со стороны ЦНС: головная боль, головокружение, обратимые нарушения слуха • Со стороны ССС: удлинение инт. QT • Местные эффекты: флебиты, тромбофлебиты
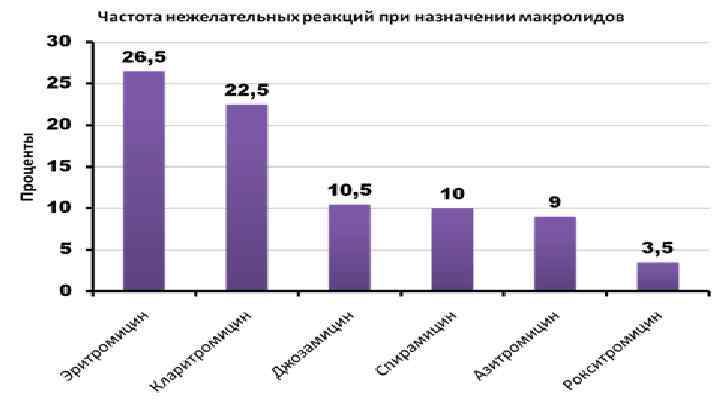

АМИНОГЛИКОЗИДЫ I поколение: СТРЕПТОМИЦИН Ø КАНАМИЦИН Ø МОНОМИЦИН Ø НЕОМИЦИН Ø (наружно или в комбинациях) II поколение: Ø ГЕНТАМИЦИН Ø ТОБРАМИЦИН (блуламицин) Ø НЕТИЛМИЦИН Ø СИЗОМИЦИН III поколение АМИКАЦИН (амикин) Ø
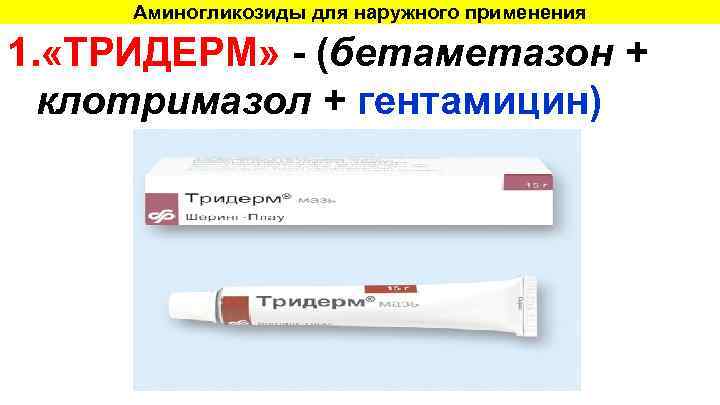
Аминогликозиды для наружного применения 1. «ТРИДЕРМ» - (бетаметазон + клотримазол + гентамицин)

Аминогликозиды для наружного применения «Целестодерм» - (бетаметазон + гарамицин)

Аминогликозиды для наружного применения «ФЛУЦИНАР» - (флюоцинолона ацетат + неомицин)

Ингибиторы 30 S-субъединиц рибосом



Показания к назначению Амикацина Ø Тяжелые внебольничные и госпитальные инфекции, вызванные стафилококковой и Гр « -» флорой: Ø Сепсис Ø Инфекции кожи и мягких тканей Ø Инфекции костей и суставов Ø Инфекции верхних и нижних дыхательных путей Ø Билиарные и абдоминальные инфекции Ø Инфекции почек и мочевыводящих путей Ø Менингиты

Побочные эффекты 1. ОТО-ВЕСТИБУЛОТОКСИЧНОСТЬ; 2. НЕФРОТОКСИЧНОСТЬ; 3. НЕРВНО-МЫШЕЧНАЯ БЛОКАДА (паралич дыхательных мышц) ФАКТОРЫ РИСКА: Ø Ø Ø Ø высокие дозы АГ курс лечения более 10 сут. предшествующая терапия АГ исходные нарушения функции органов сопутствующий приём ЛС со сходным типом токсичности крайние возрастные группы нарушение функции почек

Взаимодействия аминогликозидов Взаимодействующее лек. средство Результат (эффект) взаимодействия Непрямые антикоагулянты Синергизм (усиление антикоагулянтного эффекта) Бета-лактамные Гепарин, витамин кислоты, щелочи Физико-химическая одном шприце Полимиксин, Этакриновая Цефалоридин Миорелаксанты антибиотики, В 1, Глюкоза, Амфотерицин В, к-та, Фуросемид, несовместимость Суммация. Усиление ототоксического эффектов нефро Усиление нервно-мышечной блокады в и

ТЕТРАЦИКЛИНЫ • Природные: ØТЕТРАЦИКЛИН ØОКСИТЕТРАЦИКЛИН (тетрациклиновая мазь) • Препараты для наружного применения Ø «ПОЛЬКОРТАЛОН» (тетрациклин + триампценолона ацетат) Ø «ОКСИКОРТ» (окситетрациклин + гидрокортизон)

ТЕТРАЦИКЛИНЫ • Полусинтетические: 1. ДОКСИЦИКЛИН (вибрамицин) 2. МИНОЦИКЛИН
Общие свойства: 1. Бактериостатическое действие 2. Широкий спектр активности 3. Высокая частота побочных эффектов
Ингибиторы 30 S-субъединиц рибосом
ХЛОРАМФЕНИКОЛ (левомицетин)
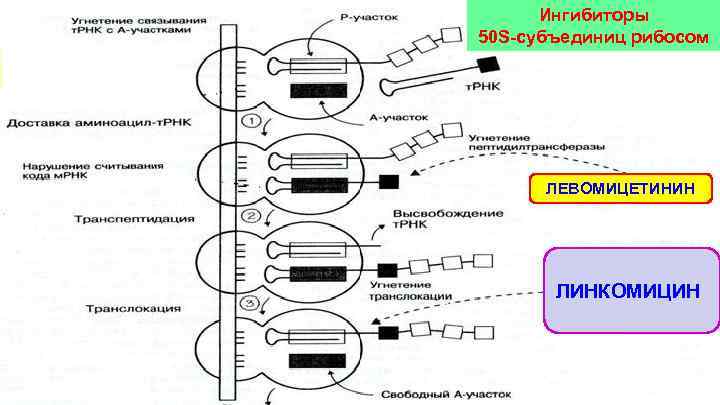
Ингибиторы 50 S-субъединиц рибосом ЛЕВОМИЦЕТИНИН ЛИНКОМИЦИН

ЛИНКОСАМИДЫ 1. ЛИНКОМИЦИН (линкоцин) 2. КЛИНДАМИЦИН (далацин Ц)
Полимиксин В + Нистатин

Применение антибиотиков при беременности Разрешены при беременности Ø ПЕНИЦИЛЛИНЫ Ø ЦЕФАЛОСПОРИНЫ Ø ЭРИТРОМИЦИН В случае крайней необходимости (когда возможная помощь выше потенциального риска) 1. Азтреонам 2. Имипинем (циластатин) 3. Ванкомицин 4. Линкосамиды

Применение антибиотиков при беременности Противопоказаны: 1. АМИНОГЛИКОЗИДЫ 2. НИТРОФУРАНЫ 3. ХИНОЛОНЫ 4. ФТОРХИНОЛОНЫ 5. ТЕТРАЦИКЛИНЫ 6. ХЛОРАМФЕНИКОЛ 7. СУЛЬФАНИЛАМИДЫ 8. ТРИМЕТОПРИМ Противопоказаны при грудном вскармливании: 1. Аминогликозиды 2. Тетрациклины 3. Хлорамфеникол 4. Хинолоны 5. Сульфаниламиды

Новые классы АБ 21 века 1. Полусинтетические гликопептиды (ОРИВАНТАЦИН) 2. Кетолиды (ТЕЛИТРОМИЦИН) 3. Стрептограмины (ХИНУПРИСТИН, ДАЛЬФОПРИСТИН) 4. Липопептиды (ДАПТОМИЦИН) 5. Цефалоспорины V поколения (BMS-247243, RWJ-54428 6. КЛАСС ЦЕРАГЕНИНОВ, которые подражают антимикробным белкам и не разрушаются в организме.

Антибиотик, созданный в Национальном еврейском центре здоровья, убивает не только бактерии, но и вирусы, а также стимулирует работу врожденного иммунитета. Майкл Ховвел, профессор в области педиатрии, продемонстрировал новый синтетический препарат CSA-13 уничтожающий вирусы у мышей при вакцинации. Препарат относится к классу ЦЕРАГЕНИНОВ, которые подражают антимикробным белкам и не разрушаются в организме. Одновременное введение CSA-13 и вируса оспы, лекарство уничтожило более 96 % вируса. При введении лекарства в клетках уменьшается генная экспрессия вируса, сокращаются поражения кожи, повышается уровень антимикробных белков LL-37 и HBD-3, которые убивают вирус оспы.

По прогнозу исследовательской фирмы Kidder Peabody (США), в ближайшие 3 -5 лет среди новых антибиотических средств будут доминировать четыре класса антибиотиков: 1. цефалоспорины нового типа действия 2. карбапенемы - Примаксин (имипенем+циластатин) фирмы Merck&Co (США), 3. монобактамы – Азактам (азтреонам) фирмы Bristol Myers Squibb (США) 4. Фторхинолоны - норфлоксацин, эноксацин, ципрофлоксацин и др.
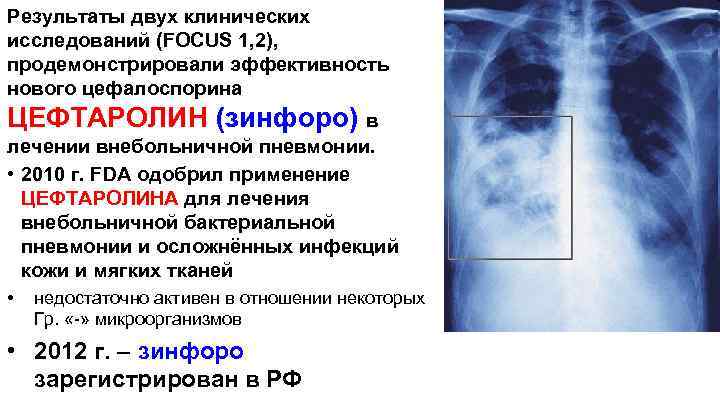
Результаты двух клинических исследований (FOCUS 1, 2), продемонстрировали эффективность нового цефалоспорина ЦЕФТАРОЛИН (зинфоро) в лечении внебольничной пневмонии. • 2010 г. FDA одобрил применение ЦЕФТАРОЛИНА для лечения внебольничной бактериальной пневмонии и осложнённых инфекций кожи и мягких тканей • недостаточно активен в отношении некоторых Гр. «-» микроорганизмов • 2012 г. – зинфоро зарегистрирован в РФ

АНТИБИОТИКИ.ppt