Климактерический синдром в практике терапевта.ppt
- Количество слайдов: 34
 Климактерический синдром в практике терапевта Проф. С. С. Якушин
Климактерический синдром в практике терапевта Проф. С. С. Якушин
 Климакс, климактерий, климактерический период – это закономерный физиологический период в жизни женщины, обусловленный возрастной инволюцией в репродуктивной системе, характеризующийся прекращением генеративной и менструальной функций. Климакс – это проявление физиологического старения. Прекращение овуляции и репродуктивной способности у женщин наступает в основном возрасте 43 -55 лет. Началом климакса следует считать время появления ановуляторных циклов.
Климакс, климактерий, климактерический период – это закономерный физиологический период в жизни женщины, обусловленный возрастной инволюцией в репродуктивной системе, характеризующийся прекращением генеративной и менструальной функций. Климакс – это проявление физиологического старения. Прекращение овуляции и репродуктивной способности у женщин наступает в основном возрасте 43 -55 лет. Началом климакса следует считать время появления ановуляторных циклов.
 Механизм развития климакса, касающийся главным образом репродуктивной системы, сопряжен с механизмами возрастной перестройки организма в период старения и параллельного развития таких болезней, как ожирение, атеросклероз, гипертоническая болезнь, сахарный диабет II типа, рак, психическая депрессия и др.
Механизм развития климакса, касающийся главным образом репродуктивной системы, сопряжен с механизмами возрастной перестройки организма в период старения и параллельного развития таких болезней, как ожирение, атеросклероз, гипертоническая болезнь, сахарный диабет II типа, рак, психическая депрессия и др.
 Фазы климактерического периода: Пременопауза (первая фаза) – период климактерических изменений менструальной функции, который клинически характеризуется нарушением продолжительности и ритма менструального цикла и снижением гормональной функции яичников. Продолжительность пременопаузы варьирует в среднем от 1 года до 6 лет. Пременопауза заканчивается менопаузой.
Фазы климактерического периода: Пременопауза (первая фаза) – период климактерических изменений менструальной функции, который клинически характеризуется нарушением продолжительности и ритма менструального цикла и снижением гормональной функции яичников. Продолжительность пременопаузы варьирует в среднем от 1 года до 6 лет. Пременопауза заканчивается менопаузой.
 Менопауза – собственно прекращение менструаций (последнее маточное кровотечение). Менопауза (вторая фаза) начинается с прекращения менструации в жизни женщины. Это период полного прекращения менструальной функции с продолжающейся гормональной активностью яичников в течение нескольких лет (в среднем 3 -5. )
Менопауза – собственно прекращение менструаций (последнее маточное кровотечение). Менопауза (вторая фаза) начинается с прекращения менструации в жизни женщины. Это период полного прекращения менструальной функции с продолжающейся гормональной активностью яичников в течение нескольких лет (в среднем 3 -5. )
 Постменопауза (третья фаза) характеризуется полным или почти полным прекращением гормональной функции яичников и развитием возрастной атрофии половых органов. Примерно у трети женщин менструации прекращаются внезапно, то есть выпадает первая фаза климактерия. Для физиологического течения климактерия более типично постепенное прекращение менструальной функции.
Постменопауза (третья фаза) характеризуется полным или почти полным прекращением гормональной функции яичников и развитием возрастной атрофии половых органов. Примерно у трети женщин менструации прекращаются внезапно, то есть выпадает первая фаза климактерия. Для физиологического течения климактерия более типично постепенное прекращение менструальной функции.
 Климактерический синдром n У 50 -60% женщин наблюдается физиологическое течение климакса, и период возрастной перестройки проявляется лишь изменением и прекращением менструальной функции без нарушения общего состояния, работоспособности женщины.
Климактерический синдром n У 50 -60% женщин наблюдается физиологическое течение климакса, и период возрастной перестройки проявляется лишь изменением и прекращением менструальной функции без нарушения общего состояния, работоспособности женщины.
 n У 40 -50% женщин возрастные изменения выражаются как своеобразный патологический симптомокомплекс, осложняющий естественное течение климактерия. Такое течение климактерия определяется как климактерический синдром, который преимущественно возникает у женщин с неблагоприятным фоном, у женщин с тяжелыми физическими и психическими травмами, с сопутствующими им заболеваниями и др.
n У 40 -50% женщин возрастные изменения выражаются как своеобразный патологический симптомокомплекс, осложняющий естественное течение климактерия. Такое течение климактерия определяется как климактерический синдром, который преимущественно возникает у женщин с неблагоприятным фоном, у женщин с тяжелыми физическими и психическими травмами, с сопутствующими им заболеваниями и др.
 n n К легкой форме климактерического синдрома относят заболевание с небольшим числом "приливов", неинтенсивной их выраженностью, без нарушения общего состояния и с сохранением работоспособности. Для заболевания средней тяжести характерно около 20 приливов в сутки и наличие других признаков: головная боль, головокружения, нарушения сна, неинтенсивные вегетативные и кардиоваскулярные нарушения. Работоспособность при этом снижена.
n n К легкой форме климактерического синдрома относят заболевание с небольшим числом "приливов", неинтенсивной их выраженностью, без нарушения общего состояния и с сохранением работоспособности. Для заболевания средней тяжести характерно около 20 приливов в сутки и наличие других признаков: головная боль, головокружения, нарушения сна, неинтенсивные вегетативные и кардиоваскулярные нарушения. Работоспособность при этом снижена.
 n Тяжелая форма климактерического синдрома характеризуется резко выраженными проявлениями, приводящими к значительной или почти полной утрате трудоспособности. Число "приливов" при этой форме не имеет значения, так как на первый план выступают жалобы и симптоматика, обусловленные климактерической миокардиодистрофией, гипертонической болезнью, остеопорозом, атрофическими нарушениями мочеполовой системы, астенией и психопатическими изменениями
n Тяжелая форма климактерического синдрома характеризуется резко выраженными проявлениями, приводящими к значительной или почти полной утрате трудоспособности. Число "приливов" при этой форме не имеет значения, так как на первый план выступают жалобы и симптоматика, обусловленные климактерической миокардиодистрофией, гипертонической болезнью, остеопорозом, атрофическими нарушениями мочеполовой системы, астенией и психопатическими изменениями
 n Первые признаки климактерического синдрома проявляются в 45 -50 лет как при наличии, так и при отсутствии менструаций. У большинства женщин климактерический синдром протекает легко и проходит в течении 1 -2 лет. У некоторых длиться годами, протекает тяжело, волнообразно, осложняется различными общесоматическими патологическими проявлениями.
n Первые признаки климактерического синдрома проявляются в 45 -50 лет как при наличии, так и при отсутствии менструаций. У большинства женщин климактерический синдром протекает легко и проходит в течении 1 -2 лет. У некоторых длиться годами, протекает тяжело, волнообразно, осложняется различными общесоматическими патологическими проявлениями.
 Клиника климактерического синдрома Климактерический синдром характеризуется 1. вазомоторными (вегетососудистыми) 2. нейропсихическими 3. обменно-эндокринными нарушениями, возникающими на фоне возрастных изменений, происходящих в организме.
Клиника климактерического синдрома Климактерический синдром характеризуется 1. вазомоторными (вегетососудистыми) 2. нейропсихическими 3. обменно-эндокринными нарушениями, возникающими на фоне возрастных изменений, происходящих в организме.
 Вегетососудистые - расстройства включают приливы, потливость, сердцебиение, головокружение, шум в ушах, парестезии, чувство нехватки воздуха, ортостатические нарушения, лабильность АД, аритмии, кардиалгии, повышенную чувствительность сердечнососудистой системы к обычным физиологическим раздражителям (изменениям температуры, барометрического давления), симпатоадреналовые кризы.
Вегетососудистые - расстройства включают приливы, потливость, сердцебиение, головокружение, шум в ушах, парестезии, чувство нехватки воздуха, ортостатические нарушения, лабильность АД, аритмии, кардиалгии, повышенную чувствительность сердечнососудистой системы к обычным физиологическим раздражителям (изменениям температуры, барометрического давления), симпатоадреналовые кризы.
 Наиболее характерным проявлением климактерического синдрома являются "приливы", то есть внезапно наступающие кратковременные расширения сосудов головы и верхней половины туловища с последующим потоотделением. "Приливы" рассматриваются как нарушения функции сосудорегегулирующих гипоталамических центров, возникающие на фоне повышения секреции гонадотропинов. Приливы встречаются практически у всех женщин с климактерическим синдромом.
Наиболее характерным проявлением климактерического синдрома являются "приливы", то есть внезапно наступающие кратковременные расширения сосудов головы и верхней половины туловища с последующим потоотделением. "Приливы" рассматриваются как нарушения функции сосудорегегулирующих гипоталамических центров, возникающие на фоне повышения секреции гонадотропинов. Приливы встречаются практически у всех женщин с климактерическим синдромом.
 Клинические варианты КС: Типичная форма климактерического синдрома: "приливы" жара к голове, лицу, шее, гипергидрозом, раздражительностью, нарушением сна, головной болью и т. п. Эти жалобы появляются с наступлением пре- или менопаузы. Осложненная или сочетанная форма, при которой климактерический синдром протекает на фоне гипертонической болезни, диэнцефального синдрома и других соматических заболеваний, характеризуется более тяжелым течением.
Клинические варианты КС: Типичная форма климактерического синдрома: "приливы" жара к голове, лицу, шее, гипергидрозом, раздражительностью, нарушением сна, головной болью и т. п. Эти жалобы появляются с наступлением пре- или менопаузы. Осложненная или сочетанная форма, при которой климактерический синдром протекает на фоне гипертонической болезни, диэнцефального синдрома и других соматических заболеваний, характеризуется более тяжелым течением.
 n. К нейропсихическим нарушениям относят раздражительность, плаксивость, утомляемость, лабильность психоэмоциональных реакций, снижение тормозных функций коры головного мозга, быструю смену настроений, чувство беспричинного страха, бессонницу, депрессивные реакции и состояния, ипохондрические настроения и др.
n. К нейропсихическим нарушениям относят раздражительность, плаксивость, утомляемость, лабильность психоэмоциональных реакций, снижение тормозных функций коры головного мозга, быструю смену настроений, чувство беспричинного страха, бессонницу, депрессивные реакции и состояния, ипохондрические настроения и др.
 n Обменно-эндокринные нарушения при климактерическом синдроме разнообразны и включают урогенитальные и экстрагенитальные патологические проявления гипоэстрогении. К первым относят дистрофические изменения вульвы, атрофию и трещины слизистой влагалища, генитальный зуд, цисталгию, недержание мочи, никтурию.
n Обменно-эндокринные нарушения при климактерическом синдроме разнообразны и включают урогенитальные и экстрагенитальные патологические проявления гипоэстрогении. К первым относят дистрофические изменения вульвы, атрофию и трещины слизистой влагалища, генитальный зуд, цисталгию, недержание мочи, никтурию.
 n Одним из наиболее грозных патологических проявлений на фоне синдрома является постменопаузный остеопороз, который может сопровождаться корешковым синдромом, болями в позвоночнике, других костях, переломами костей, атравматической компрессией позвонков. У части женщин с наступлением менопаузы развиваются "сухие" конъюнктивиты, ларингиты, может появиться рост волос на лице, снижается тембр голоса. У 50 -66% женщин выявляется избыточная масса тела.
n Одним из наиболее грозных патологических проявлений на фоне синдрома является постменопаузный остеопороз, который может сопровождаться корешковым синдромом, болями в позвоночнике, других костях, переломами костей, атравматической компрессией позвонков. У части женщин с наступлением менопаузы развиваются "сухие" конъюнктивиты, ларингиты, может появиться рост волос на лице, снижается тембр голоса. У 50 -66% женщин выявляется избыточная масса тела.
 При климактерическом синдроме часто встречаются кардиоваскулярные нарушения, которые различными авторами определяются как климактерическая кардиопатия, дисгормональная кардиодистрофия, климактерическая миокардиодистрофия.
При климактерическом синдроме часто встречаются кардиоваскулярные нарушения, которые различными авторами определяются как климактерическая кардиопатия, дисгормональная кардиодистрофия, климактерическая миокардиодистрофия.
 Основные жалобы: боли в области сердца, сердцебиение, одышку. В некоторых случаях болевой синдром трудно отличить от коронарных болей, однако ряд особенностей позволяет дифференцировать его от ИБС: - длительность - часы, дни, недели; - отсутствует связь с физической нагрузкой; - зависят от нервно-психического напряжения; - отсутствие эффекта от НТГ; - характернее эмоциональная окраска болевого синдрома. Таким больным присуще лабильность пульса, тахикардия, экстрасистолия.
Основные жалобы: боли в области сердца, сердцебиение, одышку. В некоторых случаях болевой синдром трудно отличить от коронарных болей, однако ряд особенностей позволяет дифференцировать его от ИБС: - длительность - часы, дни, недели; - отсутствует связь с физической нагрузкой; - зависят от нервно-психического напряжения; - отсутствие эффекта от НТГ; - характернее эмоциональная окраска болевого синдрома. Таким больным присуще лабильность пульса, тахикардия, экстрасистолия.
 n Патологические изменения ЭКГ. Среди них особенно часто выявляются нарушения процессов реполяризации в виде патологических изменений зубца Т и смещения интервала S-T в сочетании с изменениями зубца Т. Доказано, что у больных наблюдается улучшение ЭКГ после приема хлористого калия, после проведения проб с обзиданом, и дозированной физической нагрузкой (велоэргометрия), что позволяет исключить ИБС.
n Патологические изменения ЭКГ. Среди них особенно часто выявляются нарушения процессов реполяризации в виде патологических изменений зубца Т и смещения интервала S-T в сочетании с изменениями зубца Т. Доказано, что у больных наблюдается улучшение ЭКГ после приема хлористого калия, после проведения проб с обзиданом, и дозированной физической нагрузкой (велоэргометрия), что позволяет исключить ИБС.
 n Кардиалгии возникают у больных с климактерическим синдромом во время "прилива". Обычно они не стихают на фоне антиишемической терапии. В то же время применение гормональной заместительной терапии дает быстрый эффект: уменьшаются боли в сердце и нормализуются сердечный ритм, данные ЭКГ.
n Кардиалгии возникают у больных с климактерическим синдромом во время "прилива". Обычно они не стихают на фоне антиишемической терапии. В то же время применение гормональной заместительной терапии дает быстрый эффект: уменьшаются боли в сердце и нормализуются сердечный ритм, данные ЭКГ.
 Одним из частых проявлений патологического климакса является артериальная гипертония: - на фоне ГБ - сохраняется после менопаузы - исчезает после климакса. Тяжело протекают симпато-адреналовые кризы (АГ, страх смерти, тревога, озноб, тахикардия, завершается обильным мочеиспусканием, слабость).
Одним из частых проявлений патологического климакса является артериальная гипертония: - на фоне ГБ - сохраняется после менопаузы - исчезает после климакса. Тяжело протекают симпато-адреналовые кризы (АГ, страх смерти, тревога, озноб, тахикардия, завершается обильным мочеиспусканием, слабость).
 n Следует отметить, что у трети больных климактерическая кардиопатия протекает в сочетании с ИБС. Снижается эстрогенная "защита" и нарастает частота атеросклероза и ИБС возникает у больных в более позднем возрасте (51 год) по сравнению с негормональной КМП (47 лет) и в большинстве случаев в постменопаузе (однако разница в годах минимальная).
n Следует отметить, что у трети больных климактерическая кардиопатия протекает в сочетании с ИБС. Снижается эстрогенная "защита" и нарастает частота атеросклероза и ИБС возникает у больных в более позднем возрасте (51 год) по сравнению с негормональной КМП (47 лет) и в большинстве случаев в постменопаузе (однако разница в годах минимальная).
 Диагностика и дифференциальная диагностика Анамнез: n - особенности менструального цикла n - способы контрацепции n - наследственность по ССС, остеопорозу, онкологическим болезням Объективные данные АД, рост, вес, молочные железы, гинекологическое исследование и цитология влагалищного мазка.
Диагностика и дифференциальная диагностика Анамнез: n - особенности менструального цикла n - способы контрацепции n - наследственность по ССС, остеопорозу, онкологическим болезням Объективные данные АД, рост, вес, молочные железы, гинекологическое исследование и цитология влагалищного мазка.
 Лабораторные и инструментальные методы исследования: n общий анализ крови, мочи n б/химия (липидный спектр) n маммография (всем женщинам принимающим эстрогены) n гистероскопия и биопсия эндометрия (при маточных кровотечениях) n измрение костной массы n определение уровня ФСГ, эстрадиола (при сомнениях в диагнозе) n ЭКГ + пробы n лента МТ n велоэргометрия n УЗИ сердца n Монитор САД
Лабораторные и инструментальные методы исследования: n общий анализ крови, мочи n б/химия (липидный спектр) n маммография (всем женщинам принимающим эстрогены) n гистероскопия и биопсия эндометрия (при маточных кровотечениях) n измрение костной массы n определение уровня ФСГ, эстрадиола (при сомнениях в диагнозе) n ЭКГ + пробы n лента МТ n велоэргометрия n УЗИ сердца n Монитор САД
 Лечение климактерического синдрома Показанием для назначения лечения являются тяжелые и средней тяжести проявления климактерического синдрома. Примерно половина всех женщин со слабым проявлением заболевания не нуждается в лечении. Целесообразно придерживаться следующей этапности лечения: n 1. Общеукрепляющее немедикаментозное лечение. n 2. Физические методы лечения. n 3. Лечение успокаивающими, седативными, антидепрессивными, нейролептическими средствами. n 4. ГЗТ. n 5. Медикаментозные кардиологические препараты В последние 10 -15 лет общепринятым является использование препаратов половых гормонов как с профилактической, так и лечебной целью.
Лечение климактерического синдрома Показанием для назначения лечения являются тяжелые и средней тяжести проявления климактерического синдрома. Примерно половина всех женщин со слабым проявлением заболевания не нуждается в лечении. Целесообразно придерживаться следующей этапности лечения: n 1. Общеукрепляющее немедикаментозное лечение. n 2. Физические методы лечения. n 3. Лечение успокаивающими, седативными, антидепрессивными, нейролептическими средствами. n 4. ГЗТ. n 5. Медикаментозные кардиологические препараты В последние 10 -15 лет общепринятым является использование препаратов половых гормонов как с профилактической, так и лечебной целью.
 Существуют две основных схемы ЗГТ: n 1) Монотерапия эстрогенами рекомендуется женщинам с удаленной маткой. Эстрогены назначают курсами по 3 -4 недели с 5 -7 дневными перерывами или в непрерывном режиме (особенно при удаленных яичниках). Для монотерапии эстрогенами используют следующие препараты, зарегистрированные в России: эстрадиол валерат по 2 мг/сут (Прогинова), эстрадиол-17 по 1 -2 -мг/сут (Эстрофем), эстриол по 0, 5 -1 мг/сут (Овестин).
Существуют две основных схемы ЗГТ: n 1) Монотерапия эстрогенами рекомендуется женщинам с удаленной маткой. Эстрогены назначают курсами по 3 -4 недели с 5 -7 дневными перерывами или в непрерывном режиме (особенно при удаленных яичниках). Для монотерапии эстрогенами используют следующие препараты, зарегистрированные в России: эстрадиол валерат по 2 мг/сут (Прогинова), эстрадиол-17 по 1 -2 -мг/сут (Эстрофем), эстриол по 0, 5 -1 мг/сут (Овестин).
 n Эстрадиол валерат и эстрадиол оказывают системное влияние на весь организм. Особенно важным является благоприятное влияние этих препаратов на нервную, сердечно-сосудистую и костную системы (своеобразная профилактика ИБС, инфаркта миокарда и остеопороза).
n Эстрадиол валерат и эстрадиол оказывают системное влияние на весь организм. Особенно важным является благоприятное влияние этих препаратов на нервную, сердечно-сосудистую и костную системы (своеобразная профилактика ИБС, инфаркта миокарда и остеопороза).
 n 2) Эстрогены в комбинации с гестагенами рекомендуют женщинам с интактной маткой. В нашей стране имеется многолетний опыт применения двухфазных горманальных препаратов, содержащих эстрадиол валерат и прогестагены (Дивина, Климен, Климонорм, Циклопрогинова). Их назначают циклами по 3 недели с недельным перерывом.
n 2) Эстрогены в комбинации с гестагенами рекомендуют женщинам с интактной маткой. В нашей стране имеется многолетний опыт применения двухфазных горманальных препаратов, содержащих эстрадиол валерат и прогестагены (Дивина, Климен, Климонорм, Циклопрогинова). Их назначают циклами по 3 недели с недельным перерывом.
 Ранние типичные симптомы климактерического синдрома, как правило, уменьшаются уже к концу первого месяца ЗГТ, но максимальный стойкий эффект достигается через 4 -6 мес.
Ранние типичные симптомы климактерического синдрома, как правило, уменьшаются уже к концу первого месяца ЗГТ, но максимальный стойкий эффект достигается через 4 -6 мес.
 Двухфазные препараты для ЗГТ Препарат Эстрогены Доза (мг) Дивина Эстрадиола 2 валерат Климен Эстрадиола 2 валерат Климонорм Эстрадиола 2 валерат Циклорогин Эстрадиола 2 ова валерат Прогестагены Доза (мг) Медроксипроге 10 стерона Ципротерона 1 ацетат Левоноргестрел 0, 15 Норгестрел 0, 5
Двухфазные препараты для ЗГТ Препарат Эстрогены Доза (мг) Дивина Эстрадиола 2 валерат Климен Эстрадиола 2 валерат Климонорм Эстрадиола 2 валерат Циклорогин Эстрадиола 2 ова валерат Прогестагены Доза (мг) Медроксипроге 10 стерона Ципротерона 1 ацетат Левоноргестрел 0, 15 Норгестрел 0, 5
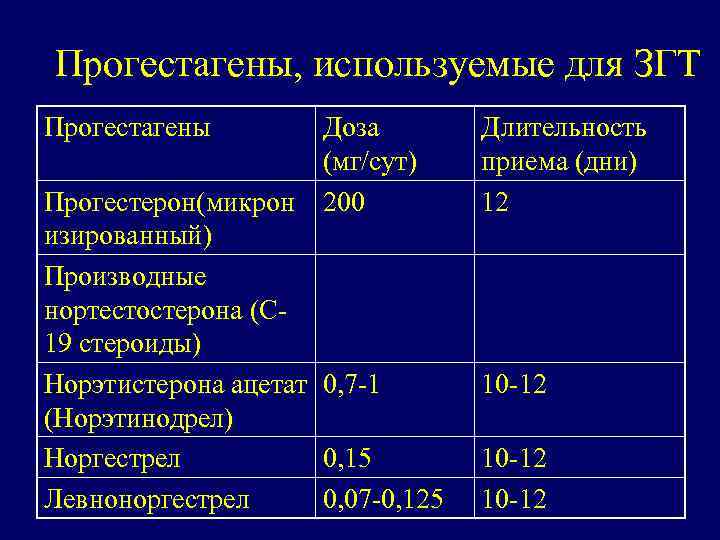 Прогестагены, используемые для ЗГТ Прогестагены Доза (мг/сут) Прогестерон(микрон 200 изированный) Производные нортестостерона (С 19 стероиды) Норэтистерона ацетат 0, 7 -1 (Норэтинодрел) Норгестрел 0, 15 Левноноргестрел 0, 07 -0, 125 Длительность приема (дни) 12 10 -12
Прогестагены, используемые для ЗГТ Прогестагены Доза (мг/сут) Прогестерон(микрон 200 изированный) Производные нортестостерона (С 19 стероиды) Норэтистерона ацетат 0, 7 -1 (Норэтинодрел) Норгестрел 0, 15 Левноноргестрел 0, 07 -0, 125 Длительность приема (дни) 12 10 -12
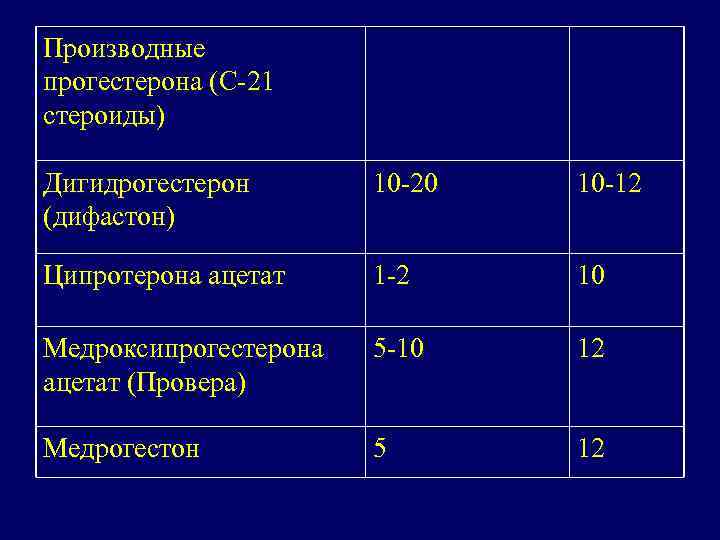 Производные прогестерона (С-21 стероиды) Дигидрогестерон (дифастон) 10 -20 10 -12 Ципротерона ацетат 1 -2 10 Медроксипрогестерона ацетат (Провера) 5 -10 12 Медрогестон 5 12
Производные прогестерона (С-21 стероиды) Дигидрогестерон (дифастон) 10 -20 10 -12 Ципротерона ацетат 1 -2 10 Медроксипрогестерона ацетат (Провера) 5 -10 12 Медрогестон 5 12


