Антибиотики 3.ppt
- Количество слайдов: 20

Классическая противомикробная терапия предполагает: 1. 2. 3. 4. 5. Этиотропность лечения Определение оптимальных доз антибиотика и способа его введения Своевременное начало лечения Необходимая продолжительность терапии Быстрая смена антибиотиков и коррекция смена при получении новых данных о возбудителе

При выборе АБП необходимо учитывать две группы факторов 1. 2. Факторы пациента Факторы возбудителя инфекции

Факторы пациента: 1. 2. 3. 4. 5. 6. 7. 8. 9. 10. Тяжесть заболевания; Локализация патологического процесса; Возраст пациента; Аллергологический анамнез; Состояние функции печени и почек; Состояние иммунной системы; Наличие сопутствующих заболеваний других органов и систем; Применение других ЛС и пищевых добавок; Способность принимать препарат per os; У женщин – беременность, лактация, прием пероральных контрацептивов;

Факторы возбудителя: 1. 2. Вид микроорганизма Чувствительность микроорганизма к антибактериальному препарату

Таким образом, выбор и дозирование антибактериального средства должен быть основан на следующих принципах: 1. Фармакодинамика лекарственного средства: а) противомикробная активность, б) эффект действия (бактерицидный или бактериостатический) 2. Фармакокинетика препарата. 3. Прогнозируемые нежелательные реакции. ( побочные эффекты) 4. Стоимость лечения

Виды противомикробной терапии 1. 2. Эмпирическая Целенаправленная

Эмпирический выбор осуществляется на основе знаний: 1. О наиболее вероятном потенциальном возбудителе при различной локализации очага бактериальной инфекции и его чувствительности к АБП; 2. О природном антибактериальном спектре противомикробных ЛС; 3. Информации о частоте встречающихся возбудителей, частоте устойчивости штаммов возбудителей в регионе, городе и т. д. (локальная резистентность) с учетом глобальных тенденций развития антибиотикорезистентности.

Целенаправленный выбор противомикробного ЛС включает: - Идентификацию возбудителя; - Определение чувствительности микробов к антибиотикам, особенно при выделении «проблемных возбудителей» - стафилококков, кишечной палочки, клебсиелл, энтерококков, протея, cинегнойной палочки, микобактерий туберкулёза.

Если клиническая картина заболевания характерна для определеннного возбудителя и для него нетипично развитие резистентности, терапию можно проводить без определения чувствительности микроорганизма к антибиотикам. Например, возбудителями рожистого воспаления, скарлатины всегда бывают стрептококки, эпидемического менингита - менингококки

Выбор эффективного и безопасного антибактериального препарата остаётся сложной врачебной задачей. Причины: I. смена возбудителей: - у больных с различными иммунодефицитами; - у пожилых лиц с хронической патологией; - у больных после проведения травматичных диагностических и лечебных медицинских манипуляций. II. сложность идентификации возбудителя - отсутствие субстрата для исследования; - отсутствие лабораторной базы; - объективные сложности идентификации возбудителя, обусловленные его свойствами - стоимость исследований и т. д. III. развитие устойчивости бактериальной флоры к антимикробным ЛС

Начало противомикробной терапии (общие принципы) 1. 2. 3. 4. Эмпирический подбор АБП Не применять антибиотики для лечения неосложненных вирусных инфекций Перед началом терапии получить образцы для микробиологического исследования До получения результатов микробиологического исследования выбирать антибиотик с учетом данных мониторинга локальной резистентности возбудителей

Начало противомикробной терапии (общие принципы) 1. 2. 3. Подбирать дозу АБП с учетом возраста, массы тела, функции почек, локализации и тяжести инфекции Определить путь введения препарата в зависимости от тяжести и локализации инфекционнного процесса Определять длительность терапии с учетом типа инфекции, терапевтической эффективности, характера противомикробного действия и биологической доступности возбудителя

Коррекция антибактериальной терапии 1. 2. 3. Назначение другого препарата после получения результатов микробиологического исследования в случае выделения микроорганизма, резистентного к применяемому АБП, и при клинической неэффективности лечения (целенаправленная антимикробная терапия) Предпочтение следует отдавать препаратам с более узким спектром действия и более низкой стоимости Оценить эффективность антимикробной терапии можно не ранее, чем через 2 – 3 суток от начала лечения

Клинико-лабораторные критерии достаточности антибактериальной терапии - 2 -3 дня нормальной температуры: - отсутствие интоксикации; - стабильная гемодинамика (отсутствие артериальной гипотензии, тахикардии); - частота дыхания не выше 20 в минуту; - количество лейкоцитов в крови < 9 х 109/л; - количество п/ядерных нейтрофилов менее 7%.

Клинико-лабораторные критерии достаточности антибактериальной терапии n n n - положительная динамика основных симптомов заболевания (кашель, количество мокроты, хрипы в легких и отсутствие гнойной мокроты (при бронхолегочной инфекции), болезненность живота, отделяемое по дренажу (при инфекционновоспалительных процессах в брюшной полости), пиурии и лейкоцитурии при мочевых инфекциях, состояние гнойной раны и т. д. ); - положительная рентгенографическая динамика; - СОЭ, фибриноген, С-реактивный белок и др. не могут служить критериями достаточности антибактериальной терапии.

К моменту прекращения антибактериальной терапии могут сохраняться некоторые симптомы заболевания (например, кашель, отделение мокроты, хрипы в легких, инфильтрация на рентгенограммах и др. ), что не всегда является поводом для продления применения антибиотика. Отмена противомикробного препарата не означает прекращение лечения больного (физиотерапевтические методы лечения, иммунотерапия и т. д. )

Более длительные курсы антимикробной терапии требуются: 1. 2. 3. В случае стафилококковых инфекций (особенно в случае стафилококков, резистентных к метициллину) При инфекциях, вызванных атипичными возбудителями - хламидиями, микоплазмами, легионеллой В случае менингита, эндокардита, фебрильной нейтропении При наличии у больного тяжелых сопутствующих заболеваний, снижении иммунитета

Стоимость лечения По статистике в России 25 -35% финансовых затрат больниц приходится на противомикробные препараты (за рубежом до 50 -60%). Следует различать понятия «стоимость антибиотика» и «стоимость антибактериальной терапии» . Стоимость антибактериальной терапии: включает несколько показателей. Прямые затраты: -стоимость самого антибактериального ЛС, Косвенные затраты: - стоимость его введения, - стоимость дополнительной антибактериальной терапии при ее не эффективности и /или развитии нежелательных реакций, - стоимость пребывания больного в стационаре.

Подходы к снижению затрат. при сохранении высокой клинической эффективности антибактериальной терапии: - адекватный выбор антибактериального средства для начальной терапии (на основе формуляра лечения бактериальной инфекции); - монотерапия; - ступенчатая антибактериальной терапия; - пероральная антибактериальная терапия (препаратами с высокой биодоступностью); - оптимальная продолжительность антибактериальной терапии. Ступенчатая терапия не может применяться при менингите, инфекционном эндокардите, полирезистентности возбудителя к антибиотикам, нарушении всасывания в желудочно-кишечном тракте.
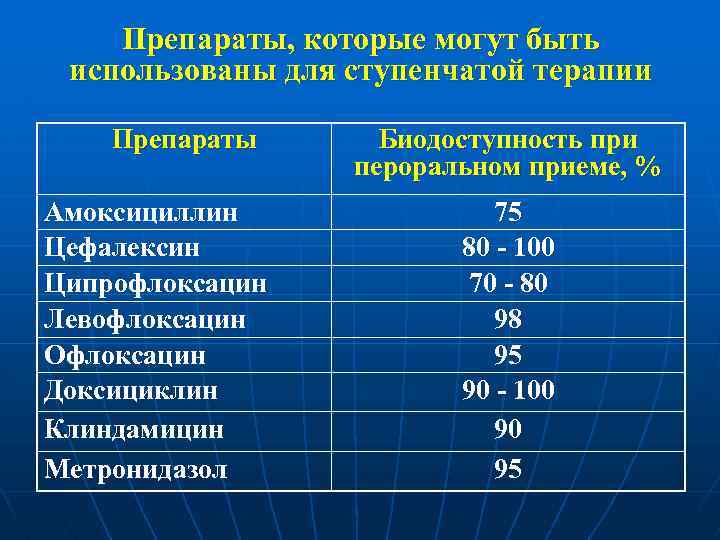
Препараты, которые могут быть использованы для ступенчатой терапии Препараты Амоксициллин Цефалексин Ципрофлоксацин Левофлоксацин Офлоксацин Доксициклин Клиндамицин Метронидазол Биодоступность при пероральном приеме, % 75 80 - 100 70 - 80 98 95 90 - 100 90 95
Антибиотики 3.ppt