Болезни поджелудочной железы.pptx
- Количество слайдов: 11

Казахстанско-Российский медицинский университет Кафедра пропедевтики внутренних болезней Болезни поджелудочной железы. Панкреатит. Выполнили: Саидназарова Рузанна Раимова Камила 303 А стом Проверила: Эльмира Тасмагамбетовна
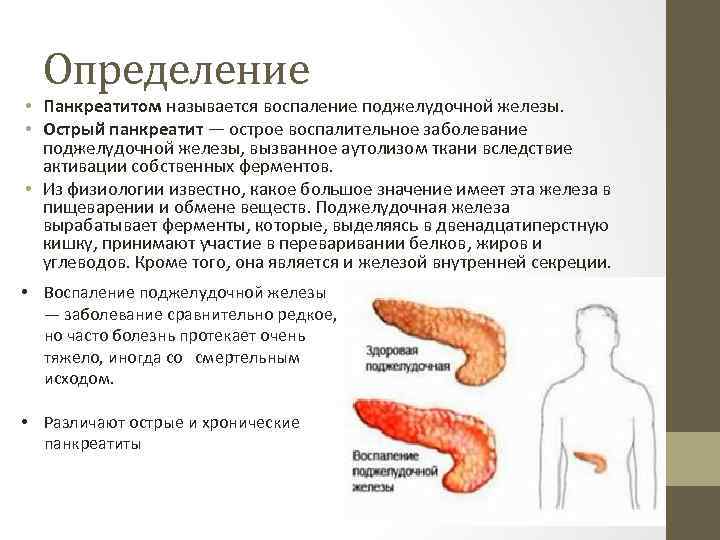
Определение • Панкреатитом называется воспаление поджелудочной железы. • Острый панкреатит — острое воспалительное заболевание поджелудочной железы, вызванное аутолизом ткани вследствие активации собственных ферментов. • Из физиологии известно, какое большое значение имеет эта железа в пищеварении и обмене веществ. Поджелудочная железа вырабатывает ферменты, которые, выделяясь в двенадцатиперстную кишку, принимают участие в переваривании белков, жиров и углеводов. Кроме того, она является и железой внутренней секреции. • Воспаление поджелудочной железы — заболевание сравнительно редкое, но часто болезнь протекает очень тяжело, иногда со смертельным исходом. • Различают острые и хронические панкреатиты
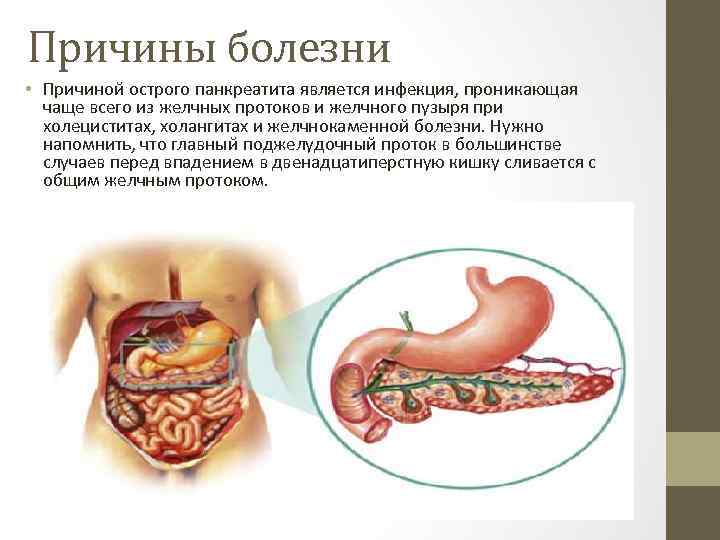
Причины болезни • Причиной острого панкреатита является инфекция, проникающая чаще всего из желчных протоков и желчного пузыря при холециститах, холангитах и желчнокаменной болезни. Нужно напомнить, что главный поджелудочный проток в большинстве случаев перед впадением в двенадцатиперстную кишку сливается с общим желчным протоком.

Причины болезни • Язвенная болезнь желудка и двенадцатиперстной кишки, хронические гастриты, нарушения жирового обмена (тучность). • Злоупотребление алкоголем и жирной пищей способствуют развитию панкреатита. • Иногда инфекция проникает в поджелудочную железу гематогенным путем при общих инфекциях (тиф, скарлатина, тонзиллит, паротит, пневмония и др. ).
Симптомы и течение болезни Обычно острый панкреатит начинается • внезапно с приступа сильных болей в верхней части живота, которые часто носят опоясывающий характер. • Температура тела бывает повышенной, а при тяжелых формах заболевания, при гнойном процессе очень высокой.
Симптомы и течение болезни • Боли часто сопровождаются тошнотой, рвотой, вздутием живота, иногда желтухой. • В тяжелых случаях наблюдается шок (особенно при резких болях), коллапс. • Неосложненный острый панкреатит протекает в течение 3— 4 недель.

Симптомы и течение болезни Иногда острый панкреатит переходит в хроническую форму. • Здесь тоже основным симптомом являются боли в верхней части живота, часто носящие опоясывающий характер. • Как правило, наблюдаются различные диспепсические явления: отрыжка, тошнота, иногда рвота, периодически поносы. • Больной постепенно худеет, и в некоторых случаях у него развивается желтуха (механическая), а также сахарный диабет.
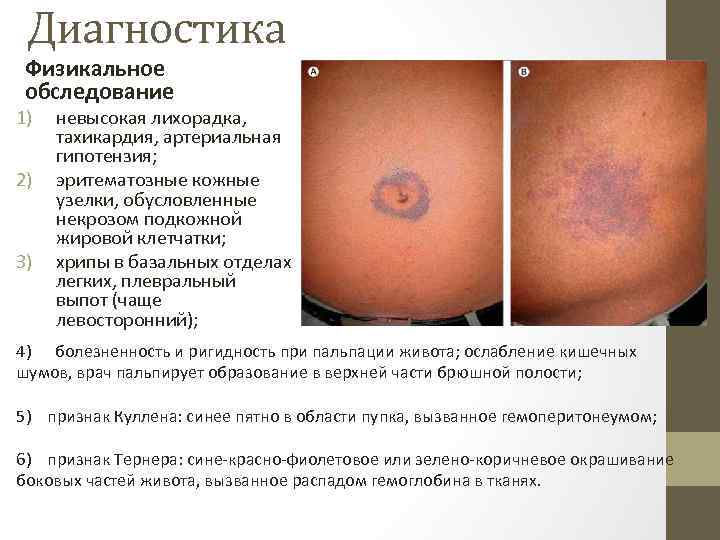
Диагностика Физикальное обследование 1) 2) 3) невысокая лихорадка, тахикардия, артериальная гипотензия; эритематозные кожные узелки, обусловленные некрозом подкожной жировой клетчатки; хрипы в базальных отделах легких, плевральный выпот (чаще левосторонний); 4) болезненность и ригидность при пальпации живота; ослабление кишечных шумов, врач пальпирует образование в верхней части брюшной полости; 5) признак Куллена: синее пятно в области пупка, вызванное гемоперитонеумом; 6) признак Тернера: сине-красно-фиолетовое или зелено-коричневое окрашивание боковых частей живота, вызванное распадом гемоглобина в тканях.

• Лабораторные данные • • Активность амилазы в сыворотке крови Отношение клиренсов амилазы и креатинина в моче Активность липазы в сыворотке крови Другие тесты: гипокалъциемия встречается примерно у 25 % больных. Часто наблюдается лейкоцитоз (15 000 -20 000/мкл). • Инструментальное обследование Рентгенография брюшной полости выявляет изменения у 50 % больных, но они не специфичны для панкреатита. Обычные проявления включают общую или частичную непроходимость кишечника и спазм поперечной кишки. Метод эффективен для исключения перфорации кишечника. • УЗИ часто не позволяет оценить состояние поджелудочной железы из-за скопления газа в кишечнике, но выявляет желчные конкременты, отек или увеличение железы. • КТ позволяет верифицировать диагноз панкреатита (отек поджелудочной железы), а также прогнозировать и выявлять поздние осложнения. •

Лечение и уход • Больной с острым панкреатитом требует очень внимательного и тщательного ухода. • Ему необходим строгий постельный режим и голодная диета в первые дни болезни. • В эти дни, особенно при рвоте, внутривенно, или подкожно рекомендуется вводить 2000— 2500 мл физиологического раствора. • При резких болях необходимо вспрыскивать наркотики: морфин, омнопон или промедол с атропином, при шоке — кофеин, кордиамин, мезатон, норадреналин, а также делать переливание крови. • Больного обкладывают грелками, при метеоризме ставят газоотводную трубку. • Для уменьшения панкреатической секреции и уменьшения спазмов вспрыскивают атропин. • Для подавления ферментной активности вливают внутривенно трасилол. В остром периоде вводят сразу 25 000— 50 000 ЕД, затем дозу уменьшают.

Лечение и уход • Больным назначают строгую щадящую диету: слизистые супы, картофельное пюре, манную кашу с сахаром, кисели. Пища должна быть преимущественно углеводистой, с резким ограничением жиров и белков. Затем в меню вводят и другие каши, проваренные овощи, вегетарианские супы, а также вываренное мясо и рыбу. • При повышенной температуре применяют антибиотики: пенициллин, стрептомицин, биомицин, тетрациклин и др. • При гнойном панкреатите с некрозами железы приходится прибегать к операции. • При обострении хронического панкреатита лечение в общем то же, что и при остром панкреатите, и сводится в основном к назначению соответствующей диеты. • При развившейся анемии применяют витамины группы В, главным образом Bi 2, аскорбиновую и никотиновую кислоты. Кроме того, назначают липотропные вещества: липокаин и метионин.
Болезни поджелудочной железы.pptx