срс хирургия.pptx
- Количество слайдов: 31
 Казахский Государственный Университет имени С. Д. Асфендиярова СРС на тему: Дифференциальная диагностика острых заболеваний органов брюшной полости с урологической и гинекологической патологиями. Выполнила: Уайсова Н. 058 -2
Казахский Государственный Университет имени С. Д. Асфендиярова СРС на тему: Дифференциальная диагностика острых заболеваний органов брюшной полости с урологической и гинекологической патологиями. Выполнила: Уайсова Н. 058 -2
 К острым хирургическим заболеваниям органов брюшной полости относятся: острый аппендицит непроходимость кишечника ущемленная грыжа перфоративная язва желудка и двенадцатиперстной кишки острый холецистит острый панкреатит открытые и закрытые повреждения органов брюшной полости острые пищевод но-желудочно-кишечные кровотечения различной этиологии и некоторые другие, редко встречающиеся.
К острым хирургическим заболеваниям органов брюшной полости относятся: острый аппендицит непроходимость кишечника ущемленная грыжа перфоративная язва желудка и двенадцатиперстной кишки острый холецистит острый панкреатит открытые и закрытые повреждения органов брюшной полости острые пищевод но-желудочно-кишечные кровотечения различной этиологии и некоторые другие, редко встречающиеся.
 «Острый аппендицит является самым коварным заболеванием среди всей ургентной патологии. При нем допускают ошибки не только молодые, но и квалифицированные специалисты. Поэтому, если больной жалуется на боль в животе, врач должен прежде всего исключить острый аппендицит. . . » (В. Т. Зайцев, В. Е. Алексеенко, И. С. Белый, 1989) Острый живот - это ряд острых хирургических заболеваний органов брюшной полости угрожающие развитию перитонита или уже приведший к нему, а также осложняются внутрибрюшинным кровотечением.
«Острый аппендицит является самым коварным заболеванием среди всей ургентной патологии. При нем допускают ошибки не только молодые, но и квалифицированные специалисты. Поэтому, если больной жалуется на боль в животе, врач должен прежде всего исключить острый аппендицит. . . » (В. Т. Зайцев, В. Е. Алексеенко, И. С. Белый, 1989) Острый живот - это ряд острых хирургических заболеваний органов брюшной полости угрожающие развитию перитонита или уже приведший к нему, а также осложняются внутрибрюшинным кровотечением.
 Симптомы острых хирургических заболеваний органов брюшной полости Основными симптомами «острого живота» являются боль и различные на рушения функции пищеварительного аппарата. В выявлении этих симптомов большую помощь оказывает правильно собранный анамнез. Врач обязательно выясняет время начала заболевания, локализацию и характер боли. В первые часы клиническая картина может быть недостаточно четкой, а при позднем обращении больного на первый план нередко выступают симптомы общего перитонита, которые не позволяют установить источник его возникновения.
Симптомы острых хирургических заболеваний органов брюшной полости Основными симптомами «острого живота» являются боль и различные на рушения функции пищеварительного аппарата. В выявлении этих симптомов большую помощь оказывает правильно собранный анамнез. Врач обязательно выясняет время начала заболевания, локализацию и характер боли. В первые часы клиническая картина может быть недостаточно четкой, а при позднем обращении больного на первый план нередко выступают симптомы общего перитонита, которые не позволяют установить источник его возникновения.
 Известно, что для перфорации полого органа характерно внезапное воз никновение боли, которая по своей интенсивности напоминает «удар кинжалом» . Особенно это характерно для перфорации гастродуоденальных язв. При остром аппендиците боль нередко возникает вначале в надчревной области либо около пупка, а затем, постепенно усиливаясь, локализуется в правой подвздошной области. При перфоративной гастродуоденальной язве содержимое желудка (или кишки), спускаясь по правому боковому каналу в подвздошную область, может вызвать боль и напряжение мышц, напоминающие клинику острого аппендици та. При дифференциации этих заболеваний следует учитывать отсутствие язвен ного анамнеза у больных с острым аппендицитом, у которых в прошлом (если приступ не первичный) боль в правой подвздошной области нередко возникала при беге или быстрой ходьбе, а у некоторых наблюдались аналогичные при ступы. При острой непроходимости кишечника боль чаще носит схваткообразный характер, а по мере прогрессирования заболевания безболевые промежутки сокращаются. Особенно выражена боль при острой странгуляционной непрохо димости кишечника ( «илеусный крик» ). При остром холецистите боль локали зуется в правом подреберье, а при желчнокаменной болезни может появиться жестокая колика. При остром панкреатите боль чаще носит опоясывающий ха рактер.
Известно, что для перфорации полого органа характерно внезапное воз никновение боли, которая по своей интенсивности напоминает «удар кинжалом» . Особенно это характерно для перфорации гастродуоденальных язв. При остром аппендиците боль нередко возникает вначале в надчревной области либо около пупка, а затем, постепенно усиливаясь, локализуется в правой подвздошной области. При перфоративной гастродуоденальной язве содержимое желудка (или кишки), спускаясь по правому боковому каналу в подвздошную область, может вызвать боль и напряжение мышц, напоминающие клинику острого аппендици та. При дифференциации этих заболеваний следует учитывать отсутствие язвен ного анамнеза у больных с острым аппендицитом, у которых в прошлом (если приступ не первичный) боль в правой подвздошной области нередко возникала при беге или быстрой ходьбе, а у некоторых наблюдались аналогичные при ступы. При острой непроходимости кишечника боль чаще носит схваткообразный характер, а по мере прогрессирования заболевания безболевые промежутки сокращаются. Особенно выражена боль при острой странгуляционной непрохо димости кишечника ( «илеусный крик» ). При остром холецистите боль локали зуется в правом подреберье, а при желчнокаменной болезни может появиться жестокая колика. При остром панкреатите боль чаще носит опоясывающий ха рактер.
 При выяснении анамнеза врач должен уточнить иррадиацию боли. При остром аппендиците, в зависимости от расположения отростка (подпеченочное, ретроцекальное, ретроперитонеальное, тазовое, медиальное) наблюдается ирра диация боли в правое подреберье, поясничную область справа, в область моче вого пузыря и пупка. При перфорации гастродуоденальных язв боль иррадиирует в спину, надплечье, шею; при остром холецистите — под правую лопатку, в пра вое надплечье, правую половину шеи; при остром панкреатите — в левый ре берно-позвоночный угол. Чрезвычайно важно выяснить, что предшествовало возникновению приступа боли (физическое и психическое напряжение, прием большого количества пищи, алкоголя) и были ли аналогичные приступы боли в прошлом, сколько раз они повторялись, осматривался ли больной при этом медицинским работником, был ли госпитализирован, какое заболевание предполагалось либо было диагностировано. Необходимо установить, уменьша лась ли боль в процессе развития настоящего заболевания, так как появление некроза в поврежденном органе сопровождается ослаблением или исчезновением болевых ощущений. Особенно это обстоятельство важно при осмотре больного через относительно длительный период (6 ч и более) от начала заболевания.
При выяснении анамнеза врач должен уточнить иррадиацию боли. При остром аппендиците, в зависимости от расположения отростка (подпеченочное, ретроцекальное, ретроперитонеальное, тазовое, медиальное) наблюдается ирра диация боли в правое подреберье, поясничную область справа, в область моче вого пузыря и пупка. При перфорации гастродуоденальных язв боль иррадиирует в спину, надплечье, шею; при остром холецистите — под правую лопатку, в пра вое надплечье, правую половину шеи; при остром панкреатите — в левый ре берно-позвоночный угол. Чрезвычайно важно выяснить, что предшествовало возникновению приступа боли (физическое и психическое напряжение, прием большого количества пищи, алкоголя) и были ли аналогичные приступы боли в прошлом, сколько раз они повторялись, осматривался ли больной при этом медицинским работником, был ли госпитализирован, какое заболевание предполагалось либо было диагностировано. Необходимо установить, уменьша лась ли боль в процессе развития настоящего заболевания, так как появление некроза в поврежденном органе сопровождается ослаблением или исчезновением болевых ощущений. Особенно это обстоятельство важно при осмотре больного через относительно длительный период (6 ч и более) от начала заболевания.
 Острые заболевания живота часто сопровождаются тошнотой и рвотой. Как правило, тошнота наблюдается постоянно, рвота чаще однократная, в начале заболевания носит рефлекторный характер. При постановке диагноза следует обращать внимание на то, какой симптом появился раньше — боль или рвота, принесла ли рвота облегчение (при остром панкреатите, перитоните, в поздний период функциональной и механической непроходимости после рвоты облегче ния не наступает). Имеет значение и характер рвотных масс (типа кофейной гущи, с примесью алой крови — при пищеводно-желудочно-кишечных кровотече ниях, с примесью желчи — при остром холецистите, рвота съеденной пищей в начале заболевания и с каловым запахом — при запущенных формах острой непроходимости кишечника и в терминальной стадии перитонита) При дифференциальной диагностике острого аппендицита и перфоративной язвы нужно учитывать, что рвота почти всегда сопутствует первому заболеванию и крайне редко наблюдается при втором. Обязательно выясняют состояние функции кишечника (задержка стула и газов, наличие поноса, тенезмов).
Острые заболевания живота часто сопровождаются тошнотой и рвотой. Как правило, тошнота наблюдается постоянно, рвота чаще однократная, в начале заболевания носит рефлекторный характер. При постановке диагноза следует обращать внимание на то, какой симптом появился раньше — боль или рвота, принесла ли рвота облегчение (при остром панкреатите, перитоните, в поздний период функциональной и механической непроходимости после рвоты облегче ния не наступает). Имеет значение и характер рвотных масс (типа кофейной гущи, с примесью алой крови — при пищеводно-желудочно-кишечных кровотече ниях, с примесью желчи — при остром холецистите, рвота съеденной пищей в начале заболевания и с каловым запахом — при запущенных формах острой непроходимости кишечника и в терминальной стадии перитонита) При дифференциальной диагностике острого аппендицита и перфоративной язвы нужно учитывать, что рвота почти всегда сопутствует первому заболеванию и крайне редко наблюдается при втором. Обязательно выясняют состояние функции кишечника (задержка стула и газов, наличие поноса, тенезмов).

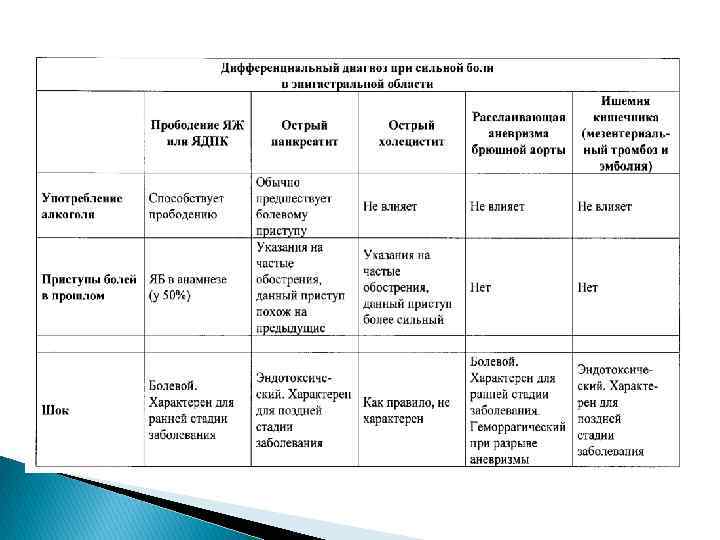
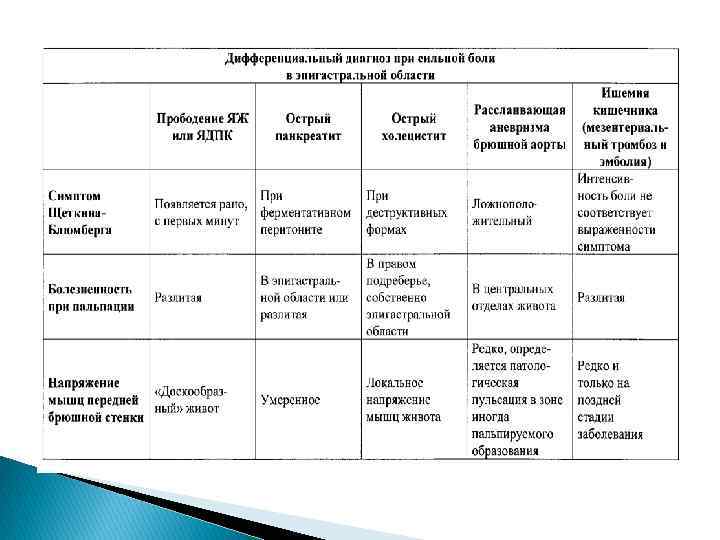
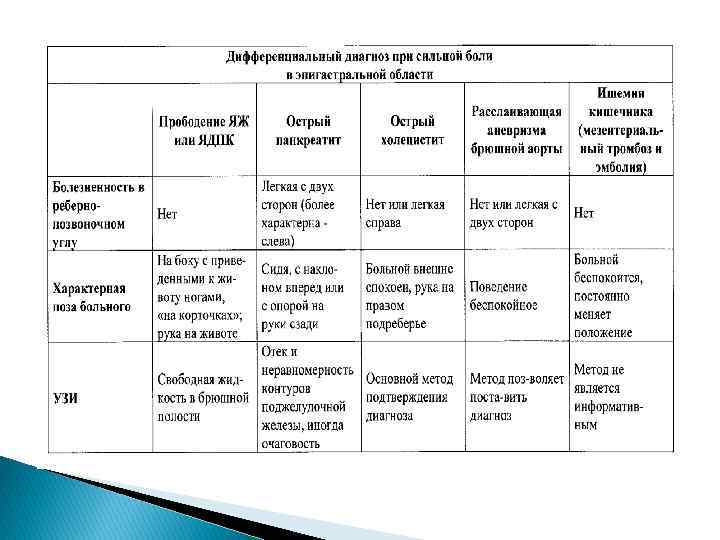
 Гинекологические заболевания нарушенная эктопическая беременность, апоплексия яичника, перфорация матки. В первую группу заболеваний входят: Среди этой группы заболеваний наиболее частой является эктопическая беременность - внематочная, которая встречается с частотой от 0, 3 до 2, 4 случаев на 100 родоразрешившихся женщин, у 4 -10% из них внематочная беременность развивается повторно. Внематочная беременность прерывается в очень ранние сроки. Чаще всего в 46 недель. Независимо от локализации такой беременности, при её прерывании развивается картина внутреннего кровотечения. Жалобы больной на боль, возникающую чаще всего приступообразно на фоне общего благополучия организма. Но чаще всего иррадиирует в область заднего прохода, плечо, лопатку. Приступ сопровождается слабостью, головокружением, в ряде случаев потерей сознания (кратковременной), появлением липкого , холодного пота, тошнотой, рвотой, иногда жидким стулом. Как правило t 0 тела при этом не повышается Кровянистые выделения из половых путей наблюдаются у 80 - 90 % женщин с внематочной беременностью. Характер выделений чаще всего - мажущие, темные. Задержка месячный - этот признак обнаруживается у 65 -70% больных.
Гинекологические заболевания нарушенная эктопическая беременность, апоплексия яичника, перфорация матки. В первую группу заболеваний входят: Среди этой группы заболеваний наиболее частой является эктопическая беременность - внематочная, которая встречается с частотой от 0, 3 до 2, 4 случаев на 100 родоразрешившихся женщин, у 4 -10% из них внематочная беременность развивается повторно. Внематочная беременность прерывается в очень ранние сроки. Чаще всего в 46 недель. Независимо от локализации такой беременности, при её прерывании развивается картина внутреннего кровотечения. Жалобы больной на боль, возникающую чаще всего приступообразно на фоне общего благополучия организма. Но чаще всего иррадиирует в область заднего прохода, плечо, лопатку. Приступ сопровождается слабостью, головокружением, в ряде случаев потерей сознания (кратковременной), появлением липкого , холодного пота, тошнотой, рвотой, иногда жидким стулом. Как правило t 0 тела при этом не повышается Кровянистые выделения из половых путей наблюдаются у 80 - 90 % женщин с внематочной беременностью. Характер выделений чаще всего - мажущие, темные. Задержка месячный - этот признак обнаруживается у 65 -70% больных.
 Характерным для апоплексии яичника признаком является наличие кисты в анамнезе, появление признаков «острого живота» , через несколько дней после окончания очередной менструации, то есть в середине менструального цикла, в периоде овуляции. «Острый живот» в связи с перфорацией матки развивается после гинекологических манипуляций и малых хирургических операций - вставление иди удаление ВМС, диагностическое выскабливание, аборт. Картина «острого живота» развивается в первые часы после перфорации при обильном внутреннем кровотечении или через 1 -2 суток, после перфорации и связана с развитием острого перитонита.
Характерным для апоплексии яичника признаком является наличие кисты в анамнезе, появление признаков «острого живота» , через несколько дней после окончания очередной менструации, то есть в середине менструального цикла, в периоде овуляции. «Острый живот» в связи с перфорацией матки развивается после гинекологических манипуляций и малых хирургических операций - вставление иди удаление ВМС, диагностическое выскабливание, аборт. Картина «острого живота» развивается в первые часы после перфорации при обильном внутреннем кровотечении или через 1 -2 суток, после перфорации и связана с развитием острого перитонита.
 Вторая группа заболеваний, приводящих к развитию клиники острого живота связанна с перекрутом ножки опухоли яичника, перекрутом и некрозом миоматозных узлов. Клиника перекрута не зависит от вида опухоли и довольно характерна. Заболевание начинается с сильных болей внизу живота, сопровождающихся тошнотой и рвотой. Обычно связывается с физической нагрузкой, резким движением. Больная принимает вынужденное положение из-за болей, при пальпации отмечается напряжение передней брюшной стенки, положительный симптом Щеткина - Блюмберга, парез кишечника, задержка стула, температура тела повышается, пульс частый, сухой язык, бледность кожных покровов, холодный пот. Перекрут миоматозного узла происходит при субсерозном расположении и наличии тонкой ножки. Сопровождается клиника схваткообразными или постоянными болями в низу живота, явлениями общей интоксикации организма - сухость языка, кожных покровов, повышение t 38 -390 C, признаками раздражения брюшины с тошнотой и рвотой, нарастанием лейкоцитоза крови. При гинекологическом исследовании обнаруживается миоматозно измененная матка, резко болезненная при пальпации.
Вторая группа заболеваний, приводящих к развитию клиники острого живота связанна с перекрутом ножки опухоли яичника, перекрутом и некрозом миоматозных узлов. Клиника перекрута не зависит от вида опухоли и довольно характерна. Заболевание начинается с сильных болей внизу живота, сопровождающихся тошнотой и рвотой. Обычно связывается с физической нагрузкой, резким движением. Больная принимает вынужденное положение из-за болей, при пальпации отмечается напряжение передней брюшной стенки, положительный симптом Щеткина - Блюмберга, парез кишечника, задержка стула, температура тела повышается, пульс частый, сухой язык, бледность кожных покровов, холодный пот. Перекрут миоматозного узла происходит при субсерозном расположении и наличии тонкой ножки. Сопровождается клиника схваткообразными или постоянными болями в низу живота, явлениями общей интоксикации организма - сухость языка, кожных покровов, повышение t 38 -390 C, признаками раздражения брюшины с тошнотой и рвотой, нарастанием лейкоцитоза крови. При гинекологическом исследовании обнаруживается миоматозно измененная матка, резко болезненная при пальпации.
 Клиника нарушенной трубной беременности (как разрыва маточной трубы, так и трубного аборта) складывается из субъективных и объективных признаков беременности вообще (чего не будет при остром аппендиците) и из симптомов прервавшейся трубной беременности. Для классической клинической картины нарушенной трубной беременности по типу разрыва маточной трубы типично внезапное появление болей внизу живота, нередко схваткообразного характера, иррадиирующих в правое плечо и лопатку, поясницу и прямую кишку. Появление болей совпадает с субъективными признаками внутреннего кровотечения. Больные указывают на внезапную общую слабость, головокружение и даже кратковременный обморок (обычно манифестация заболевания происходит при физическом напряжении, часто во время акта дефекации). При осмотре больной обращают на себя внимание бледность кожи, холодный пот, беспокойное поведение. Она часто меняет позу. Пульс становится слабым, частым, наблюдается снижение артериального давления. Френикус-симптом положителен, если в брюшной полости имеется не менее 500 мл крови, появляются симптомы раздражения брюшины.
Клиника нарушенной трубной беременности (как разрыва маточной трубы, так и трубного аборта) складывается из субъективных и объективных признаков беременности вообще (чего не будет при остром аппендиците) и из симптомов прервавшейся трубной беременности. Для классической клинической картины нарушенной трубной беременности по типу разрыва маточной трубы типично внезапное появление болей внизу живота, нередко схваткообразного характера, иррадиирующих в правое плечо и лопатку, поясницу и прямую кишку. Появление болей совпадает с субъективными признаками внутреннего кровотечения. Больные указывают на внезапную общую слабость, головокружение и даже кратковременный обморок (обычно манифестация заболевания происходит при физическом напряжении, часто во время акта дефекации). При осмотре больной обращают на себя внимание бледность кожи, холодный пот, беспокойное поведение. Она часто меняет позу. Пульс становится слабым, частым, наблюдается снижение артериального давления. Френикус-симптом положителен, если в брюшной полости имеется не менее 500 мл крови, появляются симптомы раздражения брюшины.
 В боковых отделах живота определяется притупление перкуторного звука (свободная кровь в брюшной полости). Живот умеренно вздут, отмечаются не резко выраженное напряжение мышц передней брюшной стенки и болезненность нижних отделов живота, чаще на стороне разрыва трубы. При гинекологическом исследовании обычно определяется увеличение матки до размеров 6 -8 недельной беременности, пальпация ее и смещение шейки резко болезненны. Через боковой свод влагалища в области придатков матки отмечается опухолевидное образование тестоватой консистенции без четких контуров. Задний свод влагалища уплощен или даже выпячен во влагалище. При влагалищном исследовании пальпация заднего свода резко болезненна. Из шеечного канала вскоре после болевого приступа появляются незначительные темно-кровянистые выделения (в первые часы они могут отсутствовать). Через несколько часов после приступа болей из матки начинает отторгаться децидуальная ткань, которая представляет собой почти полный слепок полости матки. Состояние больной может на какое-то время стабилизироваться и даже субъективно улучшиться, но по мере прогрессирования внутрибрюшного кровотечения развивается картина тяжелого коллапса и шока. Тяжесть состояния больной обычно зависит от степени кровопотери, однако индивидуальные способности к адаптации тоже играют немаловажную роль. Данные клинико-лабораторных исследований могут не соответствовать общему состоянию больной: при низком содержании гемоглобина и снижении числа эритроцитов больная может чувствовать себя удовлетворительно, что не должно трактоваться, как улучшение. Информативным дифференциально-диагностическим тестом является пункция прямокишечно-маточного углубления через задний свод влагалища, с помощью которой можно подтвердить наличие свободной крови в брюшной полости. При разрыве маточной трубы полученная путем пункции кровь имеет темный цвет, содержит мягкие сгустки крови и не свертывается, что отличает ее от крови, полученной из кровеносного сосуда (кровь алого цвета с быстрым образованием сгустков).
В боковых отделах живота определяется притупление перкуторного звука (свободная кровь в брюшной полости). Живот умеренно вздут, отмечаются не резко выраженное напряжение мышц передней брюшной стенки и болезненность нижних отделов живота, чаще на стороне разрыва трубы. При гинекологическом исследовании обычно определяется увеличение матки до размеров 6 -8 недельной беременности, пальпация ее и смещение шейки резко болезненны. Через боковой свод влагалища в области придатков матки отмечается опухолевидное образование тестоватой консистенции без четких контуров. Задний свод влагалища уплощен или даже выпячен во влагалище. При влагалищном исследовании пальпация заднего свода резко болезненна. Из шеечного канала вскоре после болевого приступа появляются незначительные темно-кровянистые выделения (в первые часы они могут отсутствовать). Через несколько часов после приступа болей из матки начинает отторгаться децидуальная ткань, которая представляет собой почти полный слепок полости матки. Состояние больной может на какое-то время стабилизироваться и даже субъективно улучшиться, но по мере прогрессирования внутрибрюшного кровотечения развивается картина тяжелого коллапса и шока. Тяжесть состояния больной обычно зависит от степени кровопотери, однако индивидуальные способности к адаптации тоже играют немаловажную роль. Данные клинико-лабораторных исследований могут не соответствовать общему состоянию больной: при низком содержании гемоглобина и снижении числа эритроцитов больная может чувствовать себя удовлетворительно, что не должно трактоваться, как улучшение. Информативным дифференциально-диагностическим тестом является пункция прямокишечно-маточного углубления через задний свод влагалища, с помощью которой можно подтвердить наличие свободной крови в брюшной полости. При разрыве маточной трубы полученная путем пункции кровь имеет темный цвет, содержит мягкие сгустки крови и не свертывается, что отличает ее от крови, полученной из кровеносного сосуда (кровь алого цвета с быстрым образованием сгустков).
 Прерывание внематочной беременности по типу трубного аборта. Обычно после небольшой задержки менструации появляются схваткообразные, периодически повторяющиеся приступы болей внизу живота, чаще односторонние (естественно, что при дифференциальной диагностике с острым аппендицитом нас больше интересует правосторонняя локализация трубной беременности). Из половых путей через тот или иной промежуток времени появляются скудные темно-кровянистые выделения. Трубный аборт, как правило, протекает длительно, часто без особых клинических проявлений. В начале заболевания кровь при отслойке плодного яйца из маточной трубы поступает в брюшную полость небольшими порциями, не вызывая резких перитонеальных симптомов и анемизации больной. Однако, лабильность пульса и артериального давления, особенно при перемене положения тела, при прочих равных уже является достаточно характерным признаком. Немаловажное значение имеют способы определения степени кровопотери помощи радиоизотопной диагностики (к сожалению, не всегда доступной), а также по удельному весу крови (реакция Ван Слайка-Филлипса), которые позволяют выявить кровопотерю еще до снижения концентрации гемоглобина и числа эритроцитов. Дальнейшая клиника трубного аборта определяется повторными кровоизлияниями в брюшную полость, образованием позадиматочной гематомы и, как следствие, развитием анемии и появлением симптомов раздражения брюшины.
Прерывание внематочной беременности по типу трубного аборта. Обычно после небольшой задержки менструации появляются схваткообразные, периодически повторяющиеся приступы болей внизу живота, чаще односторонние (естественно, что при дифференциальной диагностике с острым аппендицитом нас больше интересует правосторонняя локализация трубной беременности). Из половых путей через тот или иной промежуток времени появляются скудные темно-кровянистые выделения. Трубный аборт, как правило, протекает длительно, часто без особых клинических проявлений. В начале заболевания кровь при отслойке плодного яйца из маточной трубы поступает в брюшную полость небольшими порциями, не вызывая резких перитонеальных симптомов и анемизации больной. Однако, лабильность пульса и артериального давления, особенно при перемене положения тела, при прочих равных уже является достаточно характерным признаком. Немаловажное значение имеют способы определения степени кровопотери помощи радиоизотопной диагностики (к сожалению, не всегда доступной), а также по удельному весу крови (реакция Ван Слайка-Филлипса), которые позволяют выявить кровопотерю еще до снижения концентрации гемоглобина и числа эритроцитов. Дальнейшая клиника трубного аборта определяется повторными кровоизлияниями в брюшную полость, образованием позадиматочной гематомы и, как следствие, развитием анемии и появлением симптомов раздражения брюшины.
 При типичном течении неосложненного острого аппендицита симптомы раздражения брюшины более выражены, отмечается повышение температуры, реакция белой крови в виде высокого лейкоцитоза, сдвига лейкоцитарной формулы влево, эозинопения, а также увеличение СОЭ (эти показатели в динамике нарастают). При разрыве трубы острая боль постепенно утихает, а при остром аппендиците она нарастает и перемещается из эпигастральной области в правую подвздошную. При остром аппендиците пальпация передней брюшной стенки болезненна в области локализации отростка и сопровождается резким напряжением мышц передней брюшной стенки - при разрыве трубы пальпация живота менее болезненна, напряжение мышц передней брюшной стенки также менее выражено. При остром аппендиците отсутствуют признаки кровопотери. Наконец, при остром аппендиците наблюдаются специфические аппендикулярные симптомы, которых не будет при внематочной беременности. Для уточнения диагноза проводится гинекологическое исследование, которое в сочетании с анамнезом и вспомогательными методами исследования помогает поставить правильный диагноз (при остром аппендиците влагалищное исследование безболезненно, матка нормальных размеров, своды свободны, придатки матки обычно не увеличены, отсутствуют кровянистые выделения из половых путей, при пункции заднего свода влагалища удается получить серозную жидкость, но не кровь, иммунологические реакции на беременность отрицательные). Заключительным мероприятием является оперативное вмешательство, носящее лечебно-диагностический характер.
При типичном течении неосложненного острого аппендицита симптомы раздражения брюшины более выражены, отмечается повышение температуры, реакция белой крови в виде высокого лейкоцитоза, сдвига лейкоцитарной формулы влево, эозинопения, а также увеличение СОЭ (эти показатели в динамике нарастают). При разрыве трубы острая боль постепенно утихает, а при остром аппендиците она нарастает и перемещается из эпигастральной области в правую подвздошную. При остром аппендиците пальпация передней брюшной стенки болезненна в области локализации отростка и сопровождается резким напряжением мышц передней брюшной стенки - при разрыве трубы пальпация живота менее болезненна, напряжение мышц передней брюшной стенки также менее выражено. При остром аппендиците отсутствуют признаки кровопотери. Наконец, при остром аппендиците наблюдаются специфические аппендикулярные симптомы, которых не будет при внематочной беременности. Для уточнения диагноза проводится гинекологическое исследование, которое в сочетании с анамнезом и вспомогательными методами исследования помогает поставить правильный диагноз (при остром аппендиците влагалищное исследование безболезненно, матка нормальных размеров, своды свободны, придатки матки обычно не увеличены, отсутствуют кровянистые выделения из половых путей, при пункции заднего свода влагалища удается получить серозную жидкость, но не кровь, иммунологические реакции на беременность отрицательные). Заключительным мероприятием является оперативное вмешательство, носящее лечебно-диагностический характер.
 Нередко встречаются стертые формы нарушенной внематочной беременности со сравнительно небольшим кровотечением, изменения со стороны наружных и внутренних половых органов могут быть также незначительными, а результаты пункции заднего свода влагалища отрицательными (технические погрешности, спайки в брюшной полости). Это является причиной диагностических ошибок, когда больных оперируют с дооперационным диагнозом острого аппендицита, а на операции у них обнаруживается внематочная беременность. Диагноз стертой формы нарушенной внематочной беременности ставится путем диагностической лапаротомии. Перекрут и разрыв кисты яичника чаще всего взаимосвязаны между собой. Перекрут кисты яичника обусловлен наличием ножки, а разрыв ее возникает вследствие перекрута. Однако разрыв кисты яичника может произойти вследствие воспалительной деструкции ее стенки. Перекрут и разрыв большой кисты яичника сопровождаются выраженной клиникой «острого» живота, появляется боль над лобком, которая может охватывать также правую подвздошную область, иррадиирует в спину, промежность, распространяется на внутреннюю поверхность бедер. Наблюдается многократная рвота, мучительная тошнота рефлекторного характера, поллакиурия, учащенные позывы на дефекацию. Поведение больных беспокойное. При значительном кровотечении из стенки кисты появляются также симптомы внутреннего кровотечения: общая слабость, головокружение, шум в ушах, бледность кожных покровов, тахикардия. При исследовании живота в редких случаях удается пропальпировать кисту, но обычно при самой тщательной пальпации этим методом не удается установить причину острой боли внизу живота, хотя отмечают некоторую резистентность и даже отчетливое защитное напряжение мышц и положительные симптомы раздражения брюшины. Температура тела в норме. Разница между температурой тела в подмышечной впадине и прямой кишке не превышает 0. 5 -0. 7 С. Бимануальное исследование в этих случаях позволяет выявить округлую, с гладкой поверхностью, эластичную болезненную опухоль, которая достаточно отчетливо отделяется от матки и имеет ножку.
Нередко встречаются стертые формы нарушенной внематочной беременности со сравнительно небольшим кровотечением, изменения со стороны наружных и внутренних половых органов могут быть также незначительными, а результаты пункции заднего свода влагалища отрицательными (технические погрешности, спайки в брюшной полости). Это является причиной диагностических ошибок, когда больных оперируют с дооперационным диагнозом острого аппендицита, а на операции у них обнаруживается внематочная беременность. Диагноз стертой формы нарушенной внематочной беременности ставится путем диагностической лапаротомии. Перекрут и разрыв кисты яичника чаще всего взаимосвязаны между собой. Перекрут кисты яичника обусловлен наличием ножки, а разрыв ее возникает вследствие перекрута. Однако разрыв кисты яичника может произойти вследствие воспалительной деструкции ее стенки. Перекрут и разрыв большой кисты яичника сопровождаются выраженной клиникой «острого» живота, появляется боль над лобком, которая может охватывать также правую подвздошную область, иррадиирует в спину, промежность, распространяется на внутреннюю поверхность бедер. Наблюдается многократная рвота, мучительная тошнота рефлекторного характера, поллакиурия, учащенные позывы на дефекацию. Поведение больных беспокойное. При значительном кровотечении из стенки кисты появляются также симптомы внутреннего кровотечения: общая слабость, головокружение, шум в ушах, бледность кожных покровов, тахикардия. При исследовании живота в редких случаях удается пропальпировать кисту, но обычно при самой тщательной пальпации этим методом не удается установить причину острой боли внизу живота, хотя отмечают некоторую резистентность и даже отчетливое защитное напряжение мышц и положительные симптомы раздражения брюшины. Температура тела в норме. Разница между температурой тела в подмышечной впадине и прямой кишке не превышает 0. 5 -0. 7 С. Бимануальное исследование в этих случаях позволяет выявить округлую, с гладкой поверхностью, эластичную болезненную опухоль, которая достаточно отчетливо отделяется от матки и имеет ножку.
 Приходится дифференцировать с острым аппендицитом болевую и смешанную формы (при наличии небольшого кровотечения) апоплексии правого яичника (анемическую форму с выраженным кровотечением чаще приходится дифференцировать с разрывом трубы при внематочной беременности, при этом дифференциальную диагностику при наличии признаков значительного кровотечения не следует затягивать, так как тактика при этих патологических состояниях аналогична - срочная лапаротоми. Как правило заболевание развивается внезапно, среди полного здоровья. Чаще яичниковое кровотечение связано с разрывом фолликула и возникает между 12 -м и 16 -м днем менструального цикла (овуляция). Появляются резкие боли внизу живота или в подвздошной области на стороне поражения, иррадиирующие в ногу или в задний проход.
Приходится дифференцировать с острым аппендицитом болевую и смешанную формы (при наличии небольшого кровотечения) апоплексии правого яичника (анемическую форму с выраженным кровотечением чаще приходится дифференцировать с разрывом трубы при внематочной беременности, при этом дифференциальную диагностику при наличии признаков значительного кровотечения не следует затягивать, так как тактика при этих патологических состояниях аналогична - срочная лапаротоми. Как правило заболевание развивается внезапно, среди полного здоровья. Чаще яичниковое кровотечение связано с разрывом фолликула и возникает между 12 -м и 16 -м днем менструального цикла (овуляция). Появляются резкие боли внизу живота или в подвздошной области на стороне поражения, иррадиирующие в ногу или в задний проход.
 Окончательный диагноз, как правило, устанавливается во время операции. При яичниковых кровотечениях обычно нет задержки менструации, отсутствуют субъективные признаки беременности. Пальпация живота болезненна, иногда можно определить напряжение передней брюшной стенки на стороне поражения и симптомы раздражения брюшины. При гинекологическом исследовании вероятных признаков беременности не обнаруживается (отсутствие цианоза слизистых оболочек, нормальные размеры матки и пр. ). Пальпация придатков матки на стороне поражения резко болезненна (может быть затруднена из-за напряжения мышц передней брюшной стенки). Необходимость дифференциальной диагностики в данной ситуации обусловлена тем, что это состояние стоит как бы на границе выделенных нами групп заболеваний, нуждающихся, либо не нуждающихся в срочном оперативном вмешательстве, так как при болевой форме, а также при смешанной форме апоплексии яичника допустимо консервативное ведение больных «со скальпелем в руках» в условиях стационара при отсутствии признаков нарастающего кровотечения. При аппендиците точка наибольшей болезненности во время пальпации определяется чаще всего примерно на середине прямой линии, соединяющей пупок с передне-верхней остью правой подвздошной кости - при возникновении апоплексии правого яичника наибольшая болезненность при пальпации обнаруживается ниже этой точки. Отраженные боли при остром аппендиците концентрируются в основном в области пупка и эпигастрия, а при острых яичниковых кровотечениях они иррадиируют в ногу или задний проход. Для дифференциальной диагностики между аппендицитом и кровотечением из яичника имеет значение признак Промптова: при аппендиците исследование через прямую кишку вызывает резкую боль в области прямокишечно-маточного углубления, перемещение матки болезненно; при апоплексии болезненность дна прямокишечно-маточного углубления незначительна, в то время как приподнимание матки вызывает резкую боль. Немаловажное значение имеет исследование крови в динамике - отсутствие изменений со стороны красной крови при увеличении числа лейкоцитов и СОЭ более характерно для аппендицита.
Окончательный диагноз, как правило, устанавливается во время операции. При яичниковых кровотечениях обычно нет задержки менструации, отсутствуют субъективные признаки беременности. Пальпация живота болезненна, иногда можно определить напряжение передней брюшной стенки на стороне поражения и симптомы раздражения брюшины. При гинекологическом исследовании вероятных признаков беременности не обнаруживается (отсутствие цианоза слизистых оболочек, нормальные размеры матки и пр. ). Пальпация придатков матки на стороне поражения резко болезненна (может быть затруднена из-за напряжения мышц передней брюшной стенки). Необходимость дифференциальной диагностики в данной ситуации обусловлена тем, что это состояние стоит как бы на границе выделенных нами групп заболеваний, нуждающихся, либо не нуждающихся в срочном оперативном вмешательстве, так как при болевой форме, а также при смешанной форме апоплексии яичника допустимо консервативное ведение больных «со скальпелем в руках» в условиях стационара при отсутствии признаков нарастающего кровотечения. При аппендиците точка наибольшей болезненности во время пальпации определяется чаще всего примерно на середине прямой линии, соединяющей пупок с передне-верхней остью правой подвздошной кости - при возникновении апоплексии правого яичника наибольшая болезненность при пальпации обнаруживается ниже этой точки. Отраженные боли при остром аппендиците концентрируются в основном в области пупка и эпигастрия, а при острых яичниковых кровотечениях они иррадиируют в ногу или задний проход. Для дифференциальной диагностики между аппендицитом и кровотечением из яичника имеет значение признак Промптова: при аппендиците исследование через прямую кишку вызывает резкую боль в области прямокишечно-маточного углубления, перемещение матки болезненно; при апоплексии болезненность дна прямокишечно-маточного углубления незначительна, в то время как приподнимание матки вызывает резкую боль. Немаловажное значение имеет исследование крови в динамике - отсутствие изменений со стороны красной крови при увеличении числа лейкоцитов и СОЭ более характерно для аппендицита.
 Перекручивание и разрывы небольших ретенционных кист фолликула или желтого тела проявляются такими же клиническими признаками, как и острый аппендицит, протекающий по типу гинекологических заболеваний. Внезапно появляется умеренная боль в правой подвздошной области и над лобком, которая никуда не иррадиирует. Поведение больных спокойное. Живот мягкий, но может быть резко болезненным в нижних отделах (больше в правой подвздошной области и над лобковым симфизом). Симптомы раздражения брюшины, Ровзинга, Бартомье-Михельсона, Воскресенского отрицательны. Патологических изменений со стороны крови и мочи не обнаруживается. Самое тщательное гинекологическое обследование не подтверждает диагноз острого заболевания внутренних половых органов. Таких больных обычно не подвергают экстренной операции, а наблюдают за ними в течение 1 -3 сут. Так как болевой симптом у них сохраняется, их рано или поздно оперируют по поводу острого аппендицита В таких случаях определение активности гиалуронидазы и содержания сиаловых кислот в сыворотке крови может помочь в разрешении сложной диагностической задачи.
Перекручивание и разрывы небольших ретенционных кист фолликула или желтого тела проявляются такими же клиническими признаками, как и острый аппендицит, протекающий по типу гинекологических заболеваний. Внезапно появляется умеренная боль в правой подвздошной области и над лобком, которая никуда не иррадиирует. Поведение больных спокойное. Живот мягкий, но может быть резко болезненным в нижних отделах (больше в правой подвздошной области и над лобковым симфизом). Симптомы раздражения брюшины, Ровзинга, Бартомье-Михельсона, Воскресенского отрицательны. Патологических изменений со стороны крови и мочи не обнаруживается. Самое тщательное гинекологическое обследование не подтверждает диагноз острого заболевания внутренних половых органов. Таких больных обычно не подвергают экстренной операции, а наблюдают за ними в течение 1 -3 сут. Так как болевой симптом у них сохраняется, их рано или поздно оперируют по поводу острого аппендицита В таких случаях определение активности гиалуронидазы и содержания сиаловых кислот в сыворотке крови может помочь в разрешении сложной диагностической задачи.
 Острые воспалительные заболевания женских половых органов (острый правосторонний аднексит). Для них, как и для острого аппендицита, характерным является внезапное возникновение боли в животе с преимущественной локализацией в правой подвздошной области и над лобковым симфизом, интенсивность которой может не меняться в течение определенного времени или же увеличиваться. При острых воспалительных заболеваниях яичников и маточных труб можно обнаружить ряд характерных признаков. В большинстве случаев боль внизу живота проявляется на фоне предшествующих гинекологических заболеваний. Острый аднексит чаще всего является обострением хронического воспалительного процесса. Острый приступ боли нередко совпадает с началом менструации или же с ее окончанием, переохлаждением, физическим напряжением или травмой. В анамнезе у таких больных могут быть указания на обострения воспалительного процесса в связи с абортом, осложненными родами, нередко у них отмечается бесплодие, нарушение менструального цикла. Общее состояние не нарушено. Больные обычно активны. Кожа розовая, язык влажный, ощущения сухости во рту нет.
Острые воспалительные заболевания женских половых органов (острый правосторонний аднексит). Для них, как и для острого аппендицита, характерным является внезапное возникновение боли в животе с преимущественной локализацией в правой подвздошной области и над лобковым симфизом, интенсивность которой может не меняться в течение определенного времени или же увеличиваться. При острых воспалительных заболеваниях яичников и маточных труб можно обнаружить ряд характерных признаков. В большинстве случаев боль внизу живота проявляется на фоне предшествующих гинекологических заболеваний. Острый аднексит чаще всего является обострением хронического воспалительного процесса. Острый приступ боли нередко совпадает с началом менструации или же с ее окончанием, переохлаждением, физическим напряжением или травмой. В анамнезе у таких больных могут быть указания на обострения воспалительного процесса в связи с абортом, осложненными родами, нередко у них отмечается бесплодие, нарушение менструального цикла. Общее состояние не нарушено. Больные обычно активны. Кожа розовая, язык влажный, ощущения сухости во рту нет.
 Объективное исследование живота не дает возможности установить какиелибо специфические признаки заболевания. В зависимости от распространения воспалительного процесса в маточной трубе, вовлечения в него брюшины мышечное напряжение может совсем отсутствовать или же быть в той или иной степени выраженным. Результаты гинекологического исследования зависят от продолжительности заболевания и формы воспаления. При катаральном воспалении характер влагалищных выделений может не изменяться, видимая слизистая оболочка половых органов в норме, правый отдел свода влагалища безболезненный или болезненный незначительно. Маточные трубы и яичники обычно не увеличены и, если нет обширных ретенционных образований типа гидросальпинкса, пропальпировать их не удается. При исследовании крови и мочи также не выявляют характерных для воспаления изменений. Итак, провести немедленную дифференциальную диагностику между острым катаральным правосторонним аднекситом и острым аппендицитом практически невозможно. Поэтому единственной правильной тактикой в этой ситуации является динамическое наблюдение. В случае прогрессирования заболевания (усиление болей в животе, появление тошноты и рвоты, тахикардия, нарастание температуры тела и появление характерных изменений со стороны крови) следует предположить острый аппендицит, если результаты гинекологического исследования не подтверждают острый аднексит. В случае развивающегося флегмонозного воспаления маточной трубы, сопровождающегося болью в животе, повышением температуры тела, тахикардией, лейкоцитозом со сдвигом формулы крови влево, постепенно появляются клинические признаки, подтверждающие аднексит и выявляемые в процессе гинекологического исследования.
Объективное исследование живота не дает возможности установить какиелибо специфические признаки заболевания. В зависимости от распространения воспалительного процесса в маточной трубе, вовлечения в него брюшины мышечное напряжение может совсем отсутствовать или же быть в той или иной степени выраженным. Результаты гинекологического исследования зависят от продолжительности заболевания и формы воспаления. При катаральном воспалении характер влагалищных выделений может не изменяться, видимая слизистая оболочка половых органов в норме, правый отдел свода влагалища безболезненный или болезненный незначительно. Маточные трубы и яичники обычно не увеличены и, если нет обширных ретенционных образований типа гидросальпинкса, пропальпировать их не удается. При исследовании крови и мочи также не выявляют характерных для воспаления изменений. Итак, провести немедленную дифференциальную диагностику между острым катаральным правосторонним аднекситом и острым аппендицитом практически невозможно. Поэтому единственной правильной тактикой в этой ситуации является динамическое наблюдение. В случае прогрессирования заболевания (усиление болей в животе, появление тошноты и рвоты, тахикардия, нарастание температуры тела и появление характерных изменений со стороны крови) следует предположить острый аппендицит, если результаты гинекологического исследования не подтверждают острый аднексит. В случае развивающегося флегмонозного воспаления маточной трубы, сопровождающегося болью в животе, повышением температуры тела, тахикардией, лейкоцитозом со сдвигом формулы крови влево, постепенно появляются клинические признаки, подтверждающие аднексит и выявляемые в процессе гинекологического исследования.
 Эпидидимитом называют воспаление придатка яичка, которое может быть самостоятельным заболеванием, а может сопровождать другие воспалительные заболевания мужской половой системы.
Эпидидимитом называют воспаление придатка яичка, которое может быть самостоятельным заболеванием, а может сопровождать другие воспалительные заболевания мужской половой системы.
 Симптомы эпидидимита зависят от того, в острой или хронической форме протекает воспаление. Как правило, первоначально заболевание возникает остро, а хронический эпидидимит является результатом нелеченного или недолеченного острого эпидидимита. Симптомы эпидидимита острой формы: резкая боль в промежности, усиливающаяся при движении, вначале не локализованная, затем сосредотачивающаяся в области яичка на одной стороне. Мошонка со стороны воспаления отечна и увеличена, имеется покраснение, кожный рисунок сглажен. Острый эпидидимит сопровождается подъемом температуры до 38 -39°С, лихорадкой, ухудшением общего состояния, головными и мышечно-суставными болями. Отмечается положительный симптом Прена: уменьшение боли при подъеме мошонки.
Симптомы эпидидимита зависят от того, в острой или хронической форме протекает воспаление. Как правило, первоначально заболевание возникает остро, а хронический эпидидимит является результатом нелеченного или недолеченного острого эпидидимита. Симптомы эпидидимита острой формы: резкая боль в промежности, усиливающаяся при движении, вначале не локализованная, затем сосредотачивающаяся в области яичка на одной стороне. Мошонка со стороны воспаления отечна и увеличена, имеется покраснение, кожный рисунок сглажен. Острый эпидидимит сопровождается подъемом температуры до 38 -39°С, лихорадкой, ухудшением общего состояния, головными и мышечно-суставными болями. Отмечается положительный симптом Прена: уменьшение боли при подъеме мошонки.
 Орхит — воспаление яичка, обычно возникает как осложнение инфекционных заболеваний, в первую очередь таких, как грипп, эпидидимический паротит, бруцеллез, ревматический полиартрит, тиф, пневмония и т. д. Но чаще орхит развивается при воспалительных заболеваниях мочеполовой системы уретрит, простатит, везикулит, эпидидимит. Орхит может возникнуть и после травмы яичка.
Орхит — воспаление яичка, обычно возникает как осложнение инфекционных заболеваний, в первую очередь таких, как грипп, эпидидимический паротит, бруцеллез, ревматический полиартрит, тиф, пневмония и т. д. Но чаще орхит развивается при воспалительных заболеваниях мочеполовой системы уретрит, простатит, везикулит, эпидидимит. Орхит может возникнуть и после травмы яичка.
 Симптомы: Заболевание начинается с появления болей в яичке. Боль может отдавать в пах, промежность, поясницу, крестец. Мошонка на стороне заболевания увеличивается в 2 раза и больше , кожа ее становится гладкой, через несколько дней после начала заболевания кожа мошонки резко краснеет, становится горячей, может приобретать глянцевый оттенок появляются отечность и гиперемия кожи мошонки, которая спаивается с подлежащими тканями. Воспаленное яичко увеличено, резко болезненно прикосновении. Одновременно с болью в мошонке появляются общие симптомы воспаления - слабость, лихорадка 38 -39 0 С, озноб, головная боль, тошнота. Обычно даже без лечения заболевание проходит самостоятельно за 2 -4 недели. Но в некоторых случаях воспалительный процесс в яичке приводит к его нагноению , развитию абсцесса яичка. Кожа мошонки при этом становится ярко-красной, гладкой, резко болезненной прикосновении. При эпидемическом паротите орхит развивается на 3— 12 -й день от начала заболевания или в первую неделю после выздоровления ребенка, у 30 % больных наблюдается двусторонний процесс. Нередко паротитный орхит заканчивается атрофией яичка.
Симптомы: Заболевание начинается с появления болей в яичке. Боль может отдавать в пах, промежность, поясницу, крестец. Мошонка на стороне заболевания увеличивается в 2 раза и больше , кожа ее становится гладкой, через несколько дней после начала заболевания кожа мошонки резко краснеет, становится горячей, может приобретать глянцевый оттенок появляются отечность и гиперемия кожи мошонки, которая спаивается с подлежащими тканями. Воспаленное яичко увеличено, резко болезненно прикосновении. Одновременно с болью в мошонке появляются общие симптомы воспаления - слабость, лихорадка 38 -39 0 С, озноб, головная боль, тошнота. Обычно даже без лечения заболевание проходит самостоятельно за 2 -4 недели. Но в некоторых случаях воспалительный процесс в яичке приводит к его нагноению , развитию абсцесса яичка. Кожа мошонки при этом становится ярко-красной, гладкой, резко болезненной прикосновении. При эпидемическом паротите орхит развивается на 3— 12 -й день от начала заболевания или в первую неделю после выздоровления ребенка, у 30 % больных наблюдается двусторонний процесс. Нередко паротитный орхит заканчивается атрофией яичка.
 Острый простатит — это острое воспалительное заболевание предстательной железы, вызванное бактериальным инфицированием её ткани. Мужчины, страдающие острым простатитом, часто предъявляют жалобы на лихорадку, озноб, повышение температуры тела (причём, даже если температура тела, измеренная под мышкой или во рту, нормальна, температура тела, измеренная в заднем проходе, нередко оказывается повышенной; характерна также разница между ректальной температурой и температурой в подмышечной впадине, превышающая обычные 0, 5 °C), боль в нижней части спины, пояснице, внизу живота или в промежности, в тазу или в паховой области, в мошонке, заднем проходе, учащённое мочеиспускание, ночные позывы к мочеиспусканию (никтурию), дизурию (болезненность, резь или жжение в мочеиспускательном канале при мочеиспускании), а также признаки общей интоксикации организма — слабость, головные боли, чувство усталости, разбитости, боли в мышцах, суставах, костях и другие телесные боли. Характерно затруднение мочеиспускания, иногда вплоть до острой задержки мочи. Могут наблюдаться также запоры вследствие сдавливания увеличенной предстательной железой прямой кишки или болезненность при дефекации. Острый простатит может быть осложнением биопсии предстательной железы. [3] При пальцевом обследовании через задний проход предстательная железа больного острым простатитом увеличена, отечна, гиперемирована, резко болезненна. В некоторых случаях наблюдаются бесцветные, беловатые или желтовато-зеленоватые выделения из мочеиспускательного канала, а также гемоспермия (кровь в сперме). [4]
Острый простатит — это острое воспалительное заболевание предстательной железы, вызванное бактериальным инфицированием её ткани. Мужчины, страдающие острым простатитом, часто предъявляют жалобы на лихорадку, озноб, повышение температуры тела (причём, даже если температура тела, измеренная под мышкой или во рту, нормальна, температура тела, измеренная в заднем проходе, нередко оказывается повышенной; характерна также разница между ректальной температурой и температурой в подмышечной впадине, превышающая обычные 0, 5 °C), боль в нижней части спины, пояснице, внизу живота или в промежности, в тазу или в паховой области, в мошонке, заднем проходе, учащённое мочеиспускание, ночные позывы к мочеиспусканию (никтурию), дизурию (болезненность, резь или жжение в мочеиспускательном канале при мочеиспускании), а также признаки общей интоксикации организма — слабость, головные боли, чувство усталости, разбитости, боли в мышцах, суставах, костях и другие телесные боли. Характерно затруднение мочеиспускания, иногда вплоть до острой задержки мочи. Могут наблюдаться также запоры вследствие сдавливания увеличенной предстательной железой прямой кишки или болезненность при дефекации. Острый простатит может быть осложнением биопсии предстательной железы. [3] При пальцевом обследовании через задний проход предстательная железа больного острым простатитом увеличена, отечна, гиперемирована, резко болезненна. В некоторых случаях наблюдаются бесцветные, беловатые или желтовато-зеленоватые выделения из мочеиспускательного канала, а также гемоспермия (кровь в сперме). [4]
 Острый простатит достаточно легко диагностируется, благодаря типичной клинической картине и наличию выраженной симптоматики, которая заставляет предположить острый инфекционно-воспалительный процесс в предстательной железе. Минимально необходимый объём обследования для диагностики острого простатита при подозрении на него включает в себя измерение ректальной температуры и температуры подмышкой либо во рту, осмотр и пальпацию паховых и промежностных лимфатических узлов, общий клинический анализ крови с развёрнутой лейкоцитарной формулой, анализ крови на белки острой фазы воспаления (С-реактивный белок и др. ) и на простатический специфический антиген, общий клинический анализ мочи, взятие мазков из мочеиспускательного канала, бактериоскопию и посев на чувствительность к антибиотикам взятых мазков и спонтанно вытекающих из мочевого канала выделений, бактериоскопию мочевого осадка и посев мочи или мочевого осадка на бактерии с определением их чувствительности к антибиотикам, пальцевое исследование предстательной железы. По показаниям производятся дополнительные обследования: бактериоскопия крови и посев крови на бактерии с определением их чувствительности к антибиотикам (при подозрении на простатогенный сепсис), трансректальное УЗИ предстательной железы с пункцией подозрительных на абсцесс её участков при соответствующих подозрениях, КТ или МРТ органов малого таза
Острый простатит достаточно легко диагностируется, благодаря типичной клинической картине и наличию выраженной симптоматики, которая заставляет предположить острый инфекционно-воспалительный процесс в предстательной железе. Минимально необходимый объём обследования для диагностики острого простатита при подозрении на него включает в себя измерение ректальной температуры и температуры подмышкой либо во рту, осмотр и пальпацию паховых и промежностных лимфатических узлов, общий клинический анализ крови с развёрнутой лейкоцитарной формулой, анализ крови на белки острой фазы воспаления (С-реактивный белок и др. ) и на простатический специфический антиген, общий клинический анализ мочи, взятие мазков из мочеиспускательного канала, бактериоскопию и посев на чувствительность к антибиотикам взятых мазков и спонтанно вытекающих из мочевого канала выделений, бактериоскопию мочевого осадка и посев мочи или мочевого осадка на бактерии с определением их чувствительности к антибиотикам, пальцевое исследование предстательной железы. По показаниям производятся дополнительные обследования: бактериоскопия крови и посев крови на бактерии с определением их чувствительности к антибиотикам (при подозрении на простатогенный сепсис), трансректальное УЗИ предстательной железы с пункцией подозрительных на абсцесс её участков при соответствующих подозрениях, КТ или МРТ органов малого таза
 Список использованной литературы 1. Бондаренко В. А. , Лупальцев В. И. Острый аппендицит - К. : Здоровья, 1993. . Василевская Л. Н. , Грищенко В. И. , Кобзева Н. В. , Юровская В. П. Гинекология: учебник, - М. , Медицина, 1985. . Зайцев В. Т. , Алексеенко В. Е. , Белый И. С. Неотложная хирургия органов брюшной полости. - К. : Здоровья, 1989. - 96 - 108 с. . Колесов В. И. Клиника и лечение острого аппендицита. - М. : Медицина, Ленингр. Отд-ние, 1972. . Подоненко-Богданова А. П. Ошибки в диагностике острых хирургических и гинекологических заболеваний. - К. : Здоровья, 1985. . Шевчук М. Г. , Хохоля В. П. , Шевчук И. М. Аппендицит у женщин. - К. : Здоровья, 1992
Список использованной литературы 1. Бондаренко В. А. , Лупальцев В. И. Острый аппендицит - К. : Здоровья, 1993. . Василевская Л. Н. , Грищенко В. И. , Кобзева Н. В. , Юровская В. П. Гинекология: учебник, - М. , Медицина, 1985. . Зайцев В. Т. , Алексеенко В. Е. , Белый И. С. Неотложная хирургия органов брюшной полости. - К. : Здоровья, 1989. - 96 - 108 с. . Колесов В. И. Клиника и лечение острого аппендицита. - М. : Медицина, Ленингр. Отд-ние, 1972. . Подоненко-Богданова А. П. Ошибки в диагностике острых хирургических и гинекологических заболеваний. - К. : Здоровья, 1985. . Шевчук М. Г. , Хохоля В. П. , Шевчук И. М. Аппендицит у женщин. - К. : Здоровья, 1992


