504228.ppt
- Количество слайдов: 38
 Каз. НМУ им. С. Д. Асфендиярова Кафедра неонаталогии Гемолитическая болезнь новорожденных Выполнил: Махбубулла Хабиби ОМ 11 -058 -02
Каз. НМУ им. С. Д. Асфендиярова Кафедра неонаталогии Гемолитическая болезнь новорожденных Выполнил: Махбубулла Хабиби ОМ 11 -058 -02
 План: • • Определение Схема обмена билирубина Факторы риска Классификация Клинические формы Диагностика Лечение Список литературы
План: • • Определение Схема обмена билирубина Факторы риска Классификация Клинические формы Диагностика Лечение Список литературы
 Неонатальная желтуха (желтуха новорожденных) Причиной гемолитической болезни новорожденных чаще всего является несовместимость по Rh-фактору или АВО (групповая) крови матери и ребенка, или по другим антигенам эритроцитов. появление видимого желтого окрашивания кожи, склер и/или слизистых оболочек ребёнка вследствие повышения уровня билирубина в крови новорожденного. По времени проявления: • • Ранняя, „Физиологическая” Пролонгированная (затяжная) Поздняя
Неонатальная желтуха (желтуха новорожденных) Причиной гемолитической болезни новорожденных чаще всего является несовместимость по Rh-фактору или АВО (групповая) крови матери и ребенка, или по другим антигенам эритроцитов. появление видимого желтого окрашивания кожи, склер и/или слизистых оболочек ребёнка вследствие повышения уровня билирубина в крови новорожденного. По времени проявления: • • Ранняя, „Физиологическая” Пролонгированная (затяжная) Поздняя
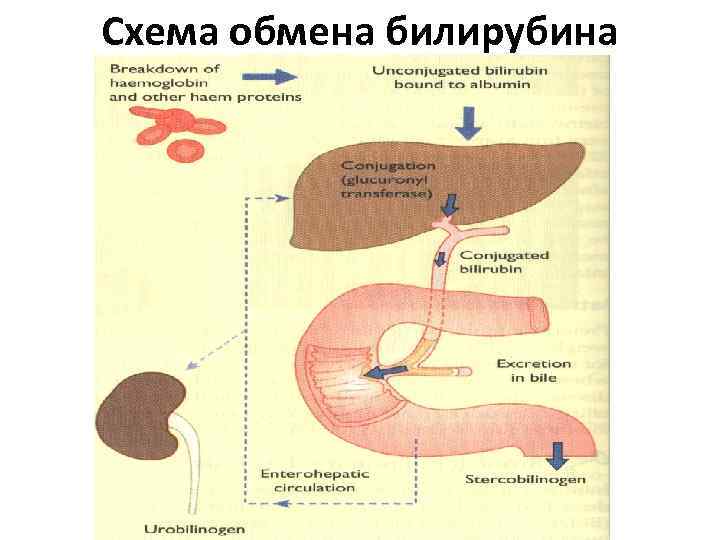 Схема обмена билирубина
Схема обмена билирубина
 ФИЗИОЛОГИЧЕСКАЯ ЖЕЛТУХА Проявляется после 36 часов жизни ребёнка и характеризуетяся повышением уровня общего билирубина сыворотки крови не более 205 мкмоль/л. Осложненная „физиологическая” желтуха – физиологическая желтуха, течение которой может сопровождаться изменением состояния ребёнка.
ФИЗИОЛОГИЧЕСКАЯ ЖЕЛТУХА Проявляется после 36 часов жизни ребёнка и характеризуетяся повышением уровня общего билирубина сыворотки крови не более 205 мкмоль/л. Осложненная „физиологическая” желтуха – физиологическая желтуха, течение которой может сопровождаться изменением состояния ребёнка.
 ЖЕЛТУХИ НОВОРОЖДЕННЫХ Ранняя желтуха появляется до 36 часов жизни ребёнка. Желтуха, проявившаяся в первые 24 часа – всегда признак патологии. Пролонгированная (затяжная) желтуха – выявляется после 14 дня жизни у доношенного новорожденного и после 21 дня жизни у недоношенного. Поздняя желтуха возникает после 7 дня жизни новорожденного. Всегда требует тщательного обследования.
ЖЕЛТУХИ НОВОРОЖДЕННЫХ Ранняя желтуха появляется до 36 часов жизни ребёнка. Желтуха, проявившаяся в первые 24 часа – всегда признак патологии. Пролонгированная (затяжная) желтуха – выявляется после 14 дня жизни у доношенного новорожденного и после 21 дня жизни у недоношенного. Поздняя желтуха возникает после 7 дня жизни новорожденного. Всегда требует тщательного обследования.
 ФАКТОРЫ РИСКА, ВЛИЯЮЩИЕ НА УРОВЕНЬ БИЛИРУБИНА – Недоношенность – Кровоизлияния (кефалогематома, геморрагии кожи) – Недостаточное питание, частая рвота – Резкое снижение массы тела ребенка – Наличие генерализованной инфекции – Несовместимость крови матери и ребёнка по группе и резус-фактору – Наследственная гемолитическая анемия или гемолитическая болезнь
ФАКТОРЫ РИСКА, ВЛИЯЮЩИЕ НА УРОВЕНЬ БИЛИРУБИНА – Недоношенность – Кровоизлияния (кефалогематома, геморрагии кожи) – Недостаточное питание, частая рвота – Резкое снижение массы тела ребенка – Наличие генерализованной инфекции – Несовместимость крови матери и ребёнка по группе и резус-фактору – Наследственная гемолитическая анемия или гемолитическая болезнь
 ФАКТОРЫ РИСКА, ВЛИЯЮЩИЕ НА ТЯЖЕСТЬ СОСТОЯНИЯ – Неонатальная асфиксия – Ацидоз – Недоношенность – Острый гемолиз – Неадекватная терапия неонатальной желтухи или её отсутствие – Гипоальбуминемия
ФАКТОРЫ РИСКА, ВЛИЯЮЩИЕ НА ТЯЖЕСТЬ СОСТОЯНИЯ – Неонатальная асфиксия – Ацидоз – Недоношенность – Острый гемолиз – Неадекватная терапия неонатальной желтухи или её отсутствие – Гипоальбуминемия
 Классификация гемолитической болезни новорожденного по этиологическому фактору (В. А. Таболин, 1967). А) связанная с несовместимостью по Rh-фактору или его типам; Б) связанная с несовместимостью по групповым антигенам системы АВО; В) связанная с несовместимостью по другим факторам крови.
Классификация гемолитической болезни новорожденного по этиологическому фактору (В. А. Таболин, 1967). А) связанная с несовместимостью по Rh-фактору или его типам; Б) связанная с несовместимостью по групповым антигенам системы АВО; В) связанная с несовместимостью по другим факторам крови.
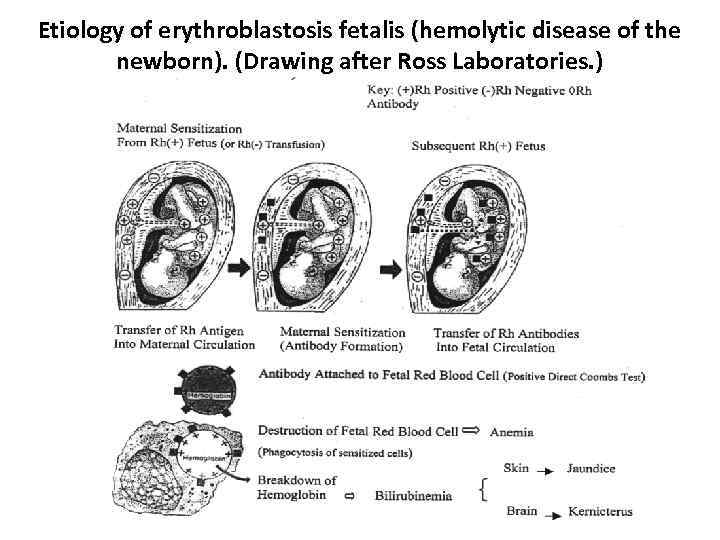 Etiology of erythroblastosis fetalis (hemolytic disease of the newborn). (Drawing after Ross Laboratories. )
Etiology of erythroblastosis fetalis (hemolytic disease of the newborn). (Drawing after Ross Laboratories. )
 КЛИНИЧЕСКИЕ ФОРМЫ ГБН ЖЕЛТУШНАЯ – наиболее частая. Проявляется желтушным окрашиванием кожи и слизистых. АНЕМИЧЕСКАЯ – регистрируется у 10 -20% новорожденных и проявляетяся бледностью, низким уровнем гемоглобина (<120 г/л) и гематокрита (< 40%) при рождении. ОТЁЧНАЯ (hydrops foetalis) – наиболее тяжелая с высоким процентом летальности. Практически всегда связана с несовместимостью крови матери и ребёнка по Rh-фактору. Проявляется генерализованными отёками и анемией при рождении. СМЕШАННАЯ - объединяются симптоми 2 або 3 форм
КЛИНИЧЕСКИЕ ФОРМЫ ГБН ЖЕЛТУШНАЯ – наиболее частая. Проявляется желтушным окрашиванием кожи и слизистых. АНЕМИЧЕСКАЯ – регистрируется у 10 -20% новорожденных и проявляетяся бледностью, низким уровнем гемоглобина (<120 г/л) и гематокрита (< 40%) при рождении. ОТЁЧНАЯ (hydrops foetalis) – наиболее тяжелая с высоким процентом летальности. Практически всегда связана с несовместимостью крови матери и ребёнка по Rh-фактору. Проявляется генерализованными отёками и анемией при рождении. СМЕШАННАЯ - объединяются симптоми 2 або 3 форм
 Клинические формы болезни ( В. А. Таболин) 1. Гемолитическая анемия с общей водянкой – отечная форма. 2. Гемолитическая анемия с желтухой – желтушная форма. 3. Гемолитическая анемия без водянки и желтухи – анемическая форма. В клинике редко встречаются эти формы в чистом виде; обычно наблюдается сочетание нескольких основных синдромов, чаще желтушного и анемического.
Клинические формы болезни ( В. А. Таболин) 1. Гемолитическая анемия с общей водянкой – отечная форма. 2. Гемолитическая анемия с желтухой – желтушная форма. 3. Гемолитическая анемия без водянки и желтухи – анемическая форма. В клинике редко встречаются эти формы в чистом виде; обычно наблюдается сочетание нескольких основных синдромов, чаще желтушного и анемического.
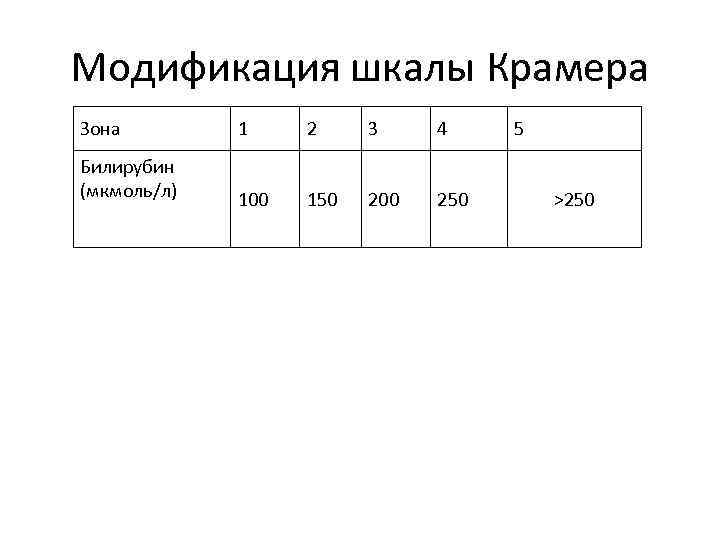 Модификация шкалы Крамера Зона 1 2 3 4 Билирубин (мкмоль/л) 100 150 200 250 5 >250
Модификация шкалы Крамера Зона 1 2 3 4 Билирубин (мкмоль/л) 100 150 200 250 5 >250
 КРИТЕРИИ ОПАСНОЙ ЖЕЛТУХИ НОВОРОЖДЕННОГО (ВОЗ, 2003 г. ISBN 92 4 1546220) возраст ребёнка локализация 24 часа Любая 24 -48 часов Конечности Более 48 часов Стопы, запястья
КРИТЕРИИ ОПАСНОЙ ЖЕЛТУХИ НОВОРОЖДЕННОГО (ВОЗ, 2003 г. ISBN 92 4 1546220) возраст ребёнка локализация 24 часа Любая 24 -48 часов Конечности Более 48 часов Стопы, запястья
 КРИТЕРИИ ДИАГНОСТИКИ ГБН • Рождение ребёнка с генерализованными отёками и анемией (гемоглобин <120 г/л и гематокрит < 40%) • Появление желтушного окрашивания кожи в 1 сутки после рождения и положительная проба Кумбса. • Появление бледности в 1 сутки та лабораторное подтверждение анемии, а также повышение уровня ретикулоцитов
КРИТЕРИИ ДИАГНОСТИКИ ГБН • Рождение ребёнка с генерализованными отёками и анемией (гемоглобин <120 г/л и гематокрит < 40%) • Появление желтушного окрашивания кожи в 1 сутки после рождения и положительная проба Кумбса. • Появление бледности в 1 сутки та лабораторное подтверждение анемии, а также повышение уровня ретикулоцитов
 ОБСЛЕДОВАНИЯ В ПОСЛЕРОДОВОМ ПЕРИОДЕ Немедленно после рождения ребёнка от матери с Rhотрицательной кровью взять кровь из пуповины новорожденного для определения группы крови и её резуспринадлежности. Если у ребенка определяется резус-позитивная принадлежность крови – дополнительно провести прямую пробу Кумбса. Нормальный показатель билирубина в пуповинной до 50 мкмоль/л крови –
ОБСЛЕДОВАНИЯ В ПОСЛЕРОДОВОМ ПЕРИОДЕ Немедленно после рождения ребёнка от матери с Rhотрицательной кровью взять кровь из пуповины новорожденного для определения группы крови и её резуспринадлежности. Если у ребенка определяется резус-позитивная принадлежность крови – дополнительно провести прямую пробу Кумбса. Нормальный показатель билирубина в пуповинной до 50 мкмоль/л крови –
 ОБЯЗАТЕЛЬНЫЕ ОБСЛЕДОВАНИЯ • Определение группы крови ребёнка и её резуспринадлежности • Определение уровня общего билирубина в сыворотке крови • Определение почасового прироста билирубина • Проведение прямой пробы Кумбса • Общий анализ крови с подсчётом эритроцитов, гемоглобина, гематокрита, ретикулоцитов
ОБЯЗАТЕЛЬНЫЕ ОБСЛЕДОВАНИЯ • Определение группы крови ребёнка и её резуспринадлежности • Определение уровня общего билирубина в сыворотке крови • Определение почасового прироста билирубина • Проведение прямой пробы Кумбса • Общий анализ крови с подсчётом эритроцитов, гемоглобина, гематокрита, ретикулоцитов
 НЕОНАТАЛЬНЫЕ ЖЕЛТУХИ Желтуха вызвана повышенным образованием билирубина(неконъюгиро ван. гипербилирубинемия) Желтуха визвана сниженной конъюгацией билирубина (неконъюгированая А. Гемолитические причини 1. Гемолитическая болезнь плода и новонародженного с изоиммунизацией по: -резус-фактору -системе АВО -другими антигенами 2. Повышенный гемолиз, вызванный приёмом медикаментов 3. Наследственные гемолитические анемии 1. Болезнь Криглера-Найяра, тип 1 и 2 2. Синдром Жильбера 3. Гипотиреоиз 4. Желтуха новорожденных, которые находятся на естественном вскармливании гипербилирубинемия) Желтуха визвана сниженной экскрецией билирубина (с повышенной прямой фракцией билирубина) 1. Гепатоцелюлярные заболевания: -токсические -инфекционные -метаболические 2. Синдром сгущения желчи 3. Обструкция оттока желччи (билиарная атрезия): -внепеченочная -внутрипеченочная
НЕОНАТАЛЬНЫЕ ЖЕЛТУХИ Желтуха вызвана повышенным образованием билирубина(неконъюгиро ван. гипербилирубинемия) Желтуха визвана сниженной конъюгацией билирубина (неконъюгированая А. Гемолитические причини 1. Гемолитическая болезнь плода и новонародженного с изоиммунизацией по: -резус-фактору -системе АВО -другими антигенами 2. Повышенный гемолиз, вызванный приёмом медикаментов 3. Наследственные гемолитические анемии 1. Болезнь Криглера-Найяра, тип 1 и 2 2. Синдром Жильбера 3. Гипотиреоиз 4. Желтуха новорожденных, которые находятся на естественном вскармливании гипербилирубинемия) Желтуха визвана сниженной экскрецией билирубина (с повышенной прямой фракцией билирубина) 1. Гепатоцелюлярные заболевания: -токсические -инфекционные -метаболические 2. Синдром сгущения желчи 3. Обструкция оттока желччи (билиарная атрезия): -внепеченочная -внутрипеченочная
 НЕОНАТАЛЬНЫЕ ЖЕЛТУХИ (продолжение) Желтуха вызвана повышенным образованием билирубина(неконъюгир. гипербилирубинемия) В. 1. 2. 3. Негемолитические причини Кровоизлияния Полицитемия Усиленная энтерогепатическая циркуляция билирубина (атрезия тонкой кишки, б-нь Гиршпрунга)
НЕОНАТАЛЬНЫЕ ЖЕЛТУХИ (продолжение) Желтуха вызвана повышенным образованием билирубина(неконъюгир. гипербилирубинемия) В. 1. 2. 3. Негемолитические причини Кровоизлияния Полицитемия Усиленная энтерогепатическая циркуляция билирубина (атрезия тонкой кишки, б-нь Гиршпрунга)
 СТЕПЕНИ ТЯЖЕСТИ ГБН ОСНОВНЫЕ КЛИНИЧЕСКИЕ ПРИЗНАКИ АНЕМИЯ /СОДЕРЖАНИЕ Нв В КРОВИ ПУПОВИНЫ/ г/л ЖЕЛТУХА /СОДЕРЖАНИЕ БИЛИРУБИНА В КРОВИ ПУПОВИНЫ/ мкмоль/л ОТЕЧНЫЙ СИНДРОМ 1 СТЕПЕНЬ 2 СТЕПЕНЬ 3 СТЕПЕНЬ ТЯЖЕСТИ ≥ 150 -100 ≤ 85, 5 85, 6 -136, 8 ПАСТОЗНОСТЬ ПОДКОЖНОЙ КЛЕТЧАТКИ ПАСТОЗНОСТЬ И АСЦИТ ≤ 100 ≥ 136, 9 УНИВЕРСАЛЬНЫЙ ОТЕК
СТЕПЕНИ ТЯЖЕСТИ ГБН ОСНОВНЫЕ КЛИНИЧЕСКИЕ ПРИЗНАКИ АНЕМИЯ /СОДЕРЖАНИЕ Нв В КРОВИ ПУПОВИНЫ/ г/л ЖЕЛТУХА /СОДЕРЖАНИЕ БИЛИРУБИНА В КРОВИ ПУПОВИНЫ/ мкмоль/л ОТЕЧНЫЙ СИНДРОМ 1 СТЕПЕНЬ 2 СТЕПЕНЬ 3 СТЕПЕНЬ ТЯЖЕСТИ ≥ 150 -100 ≤ 85, 5 85, 6 -136, 8 ПАСТОЗНОСТЬ ПОДКОЖНОЙ КЛЕТЧАТКИ ПАСТОЗНОСТЬ И АСЦИТ ≤ 100 ≥ 136, 9 УНИВЕРСАЛЬНЫЙ ОТЕК
 Фазы течения билирубиновой энцефалопатии: 1. Билирубиновая интоксикация 2. Классические проявления ядерной желтухи 3. Фаза ложного благополучия 4. Фаза отдаленных последствий
Фазы течения билирубиновой энцефалопатии: 1. Билирубиновая интоксикация 2. Классические проявления ядерной желтухи 3. Фаза ложного благополучия 4. Фаза отдаленных последствий

 • Фототерапия – Фототерапию начать немедленно при появлении желтушной окраски кожи с одновременным забором крови для определения общего билирубина сыворотки. – Вопрос о прекращении или продолжении фототерапии решить по получении результатов общего билирубина сыворотки. – В случае неэффективности фототерапии на протяжении 4 -6 часов при определении уровня общего билирубина сыворотки крови, который отвечает уровням заменного переливания крови , провести заменное переливание крови. • Во время проведения фототерапии необходимо обращать внимание на возможные ее осложнения для своевременного их устранения: – – Диарея Ожоги Дегидратация Сыпь на коже
• Фототерапия – Фототерапию начать немедленно при появлении желтушной окраски кожи с одновременным забором крови для определения общего билирубина сыворотки. – Вопрос о прекращении или продолжении фототерапии решить по получении результатов общего билирубина сыворотки. – В случае неэффективности фототерапии на протяжении 4 -6 часов при определении уровня общего билирубина сыворотки крови, который отвечает уровням заменного переливания крови , провести заменное переливание крови. • Во время проведения фототерапии необходимо обращать внимание на возможные ее осложнения для своевременного их устранения: – – Диарея Ожоги Дегидратация Сыпь на коже

 ОБЩАЯ СУТОЧНАЯ ПОТРЕБНОСТЬ В ЖИДКОСТИ ДОНОШЕННЫХ НОВОРОЖДЕННЫХ (ВОЗ, 2003; ISBN 92 4 154622 0) День жизни Мл / Кг маси тела 1 60 2 80 3 100 4 120 5 140 6 7 и стар ше 150 160 и бол ьше
ОБЩАЯ СУТОЧНАЯ ПОТРЕБНОСТЬ В ЖИДКОСТИ ДОНОШЕННЫХ НОВОРОЖДЕННЫХ (ВОЗ, 2003; ISBN 92 4 154622 0) День жизни Мл / Кг маси тела 1 60 2 80 3 100 4 120 5 140 6 7 и стар ше 150 160 и бол ьше
 ПОКАЗАНИЯ ДЛЯ ПРОВЕДЕНИЯ ОЗПК У ДОНОШЕННЫХ НОВОРОЖДЕННЫХ факторы Уровень общего билирубина в пуповинной крови Почасовый прирост билирубина на фоне фототерапии: -Несовместимость по Rh-фактору -- несовместимость по системе АВО Анемия в первые сутки показатели > 80 мкмоль/л > 7 мкмоль/л > 10 мкмоль/л Нb 100 г/л, Ht<35%*
ПОКАЗАНИЯ ДЛЯ ПРОВЕДЕНИЯ ОЗПК У ДОНОШЕННЫХ НОВОРОЖДЕННЫХ факторы Уровень общего билирубина в пуповинной крови Почасовый прирост билирубина на фоне фототерапии: -Несовместимость по Rh-фактору -- несовместимость по системе АВО Анемия в первые сутки показатели > 80 мкмоль/л > 7 мкмоль/л > 10 мкмоль/л Нb 100 г/л, Ht<35%*
 ОПРЕДЕЛЕНИЕ ПОЧАСОВОГО ПРИРОСТА БИЛИРУБИНА Bn 2 – Bn 1 Вчас = -------n 2 – n 1 где Вчас – прирост билирубина за час в мкмоль/л; Вn 2 – уровень билирубина при втором определении в мкмоль/л; Вn 1 – уровень билирубина при первом определении в мкмоль/л; n 2 – возраст ребенка в часах при втором определении; n 1 – возраст ребенка в часах при первом определении. Если определен уровень билирубина в пуповинной крови, то вместо Вn 1 используется этот показатель.
ОПРЕДЕЛЕНИЕ ПОЧАСОВОГО ПРИРОСТА БИЛИРУБИНА Bn 2 – Bn 1 Вчас = -------n 2 – n 1 где Вчас – прирост билирубина за час в мкмоль/л; Вn 2 – уровень билирубина при втором определении в мкмоль/л; Вn 1 – уровень билирубина при первом определении в мкмоль/л; n 2 – возраст ребенка в часах при втором определении; n 1 – возраст ребенка в часах при первом определении. Если определен уровень билирубина в пуповинной крови, то вместо Вn 1 используется этот показатель.
 Проведение операции заменного переливания крови (ОЗПК) • ОЗПК проводится в учреждении 3 уровня предоставления медпомощи или в учреждениях низшего уровня при обязательном наличии в них отделения (палат) интенсивной терапии новорожденных. ОЗПК является стерильной процедурой и проводится с четким соблюдением всех соответствующих требований.
Проведение операции заменного переливания крови (ОЗПК) • ОЗПК проводится в учреждении 3 уровня предоставления медпомощи или в учреждениях низшего уровня при обязательном наличии в них отделения (палат) интенсивной терапии новорожденных. ОЗПК является стерильной процедурой и проводится с четким соблюдением всех соответствующих требований.
 Подготовка необходимого оборудования. • Источник лучевого тепла или кувез • Оборудование для реанимации: реанимационный мешок, маски, источник кислорода • Назогастральний (орогастральный) зонд • Набор инструментов и материалов для катетеризации сосудов: стерильный пуповинный катетер, стерильные ножницы, стерильный скальпель, стерильный зонд, стерильные иглы, стерильный шелк • Стерильные шприци объемом 5, 0; 10, 0; 20, 0 мл • Стерильные вата и бинт • Термометр • Пульсоксиметр и мониторы для контроля за артериальным давлением и сердечной деятельностью • Водяная баня с контролируемым подогревом
Подготовка необходимого оборудования. • Источник лучевого тепла или кувез • Оборудование для реанимации: реанимационный мешок, маски, источник кислорода • Назогастральний (орогастральный) зонд • Набор инструментов и материалов для катетеризации сосудов: стерильный пуповинный катетер, стерильные ножницы, стерильный скальпель, стерильный зонд, стерильные иглы, стерильный шелк • Стерильные шприци объемом 5, 0; 10, 0; 20, 0 мл • Стерильные вата и бинт • Термометр • Пульсоксиметр и мониторы для контроля за артериальным давлением и сердечной деятельностью • Водяная баня с контролируемым подогревом
 Подготовка крови и плазмы для проведения ОЗПК • Использовать кровь, заготовленную не позже 3 последних суток. В исключительных случаях можно использовать кровь, заготовленную не позже 5 суток. • Кровь должна быть обследованная на наличие возбудителей гепатита В и С, ВИЛ, сифилису (реакция Вассермана) • При наличии ГБН за Rh-несовместимостью использовать одногруповую с ребенком кровь Rh-негативной принадлежности или Rh-негативную эритромассу О (I) группы в плазме AB (IV) группы крови. • При наличии ГБН за АВО- несовместимостью используют одинаковую с ребенком за Rh-фактором эритромассу О (I) группы в плазме AB (IV) группы. В ургентных случаях при неизвестной Rh-принадлежности крови ребенка использовать Rh-негативную эритромассу О (I) группы в плазме AB (IV) группы. • При одновременном наличии несовместимости за Rhфактором и АВО-системой использовать Rh-негативную эритромассу О (I) группы в плазме AB (IV) группы • Провести пробу на совместимость донорской крови с кровью ребенка и матери
Подготовка крови и плазмы для проведения ОЗПК • Использовать кровь, заготовленную не позже 3 последних суток. В исключительных случаях можно использовать кровь, заготовленную не позже 5 суток. • Кровь должна быть обследованная на наличие возбудителей гепатита В и С, ВИЛ, сифилису (реакция Вассермана) • При наличии ГБН за Rh-несовместимостью использовать одногруповую с ребенком кровь Rh-негативной принадлежности или Rh-негативную эритромассу О (I) группы в плазме AB (IV) группы крови. • При наличии ГБН за АВО- несовместимостью используют одинаковую с ребенком за Rh-фактором эритромассу О (I) группы в плазме AB (IV) группы. В ургентных случаях при неизвестной Rh-принадлежности крови ребенка использовать Rh-негативную эритромассу О (I) группы в плазме AB (IV) группы. • При одновременном наличии несовместимости за Rhфактором и АВО-системой использовать Rh-негативную эритромассу О (I) группы в плазме AB (IV) группы • Провести пробу на совместимость донорской крови с кровью ребенка и матери
 Виды ОЗПК o В доношенных новорожденных объем циркулирующей крови (ОЦК) составляет 80 мл/кг, в недоношенных новорожденных - 9095 мл/кг o При переливании цельной крови объем крови для переливания рассчитывается из расчета 160 мл/кг для доношенных новорожденных и 180 -190 мл/кг для недоношенных новорожденных. o При переливании возобновленной крови расчет использованной эритроцитарной массы и плазмы крови проводится по одной из ниже приведенных формул:
Виды ОЗПК o В доношенных новорожденных объем циркулирующей крови (ОЦК) составляет 80 мл/кг, в недоношенных новорожденных - 9095 мл/кг o При переливании цельной крови объем крови для переливания рассчитывается из расчета 160 мл/кг для доношенных новорожденных и 180 -190 мл/кг для недоношенных новорожденных. o При переливании возобновленной крови расчет использованной эритроцитарной массы и плазмы крови проводится по одной из ниже приведенных формул:
 • Формула 1 • Общий объем для ОЗПК х 0, 5 Количество эритромассы (мл) • Формула 2 • Количество плазмы = Общий объем для ОЗПК - объем эритромассы • Формула 3 • Если невозможно определить гематокрит, соотношение между плазмой и эритроцитами ориентировочно составляет 2, 5 : 1 – Гематокрит крови для переливания должен составлять 45 -50% – Температура крови для переливания должна быть 370 С
• Формула 1 • Общий объем для ОЗПК х 0, 5 Количество эритромассы (мл) • Формула 2 • Количество плазмы = Общий объем для ОЗПК - объем эритромассы • Формула 3 • Если невозможно определить гематокрит, соотношение между плазмой и эритроцитами ориентировочно составляет 2, 5 : 1 – Гематокрит крови для переливания должен составлять 45 -50% – Температура крови для переливания должна быть 370 С
 Заменное переливание крови Тип несовместимости Группа крови Rh-фактор По Rh-фактору Одногруппная с ребенком или Эритроцитарная масса О(I) в плазме AB (IV) Отрицат. Эритроцитарная масса О(I) в плазме AB (IV) или Эритроцитарная масса О(I) в плазме AB (IV) Одинаковый с ребёнком Эритроцитарная масса О(I) в плазме AB (IV) Отрицат. АВО Одновременно по Rh и АВО Отрицат.
Заменное переливание крови Тип несовместимости Группа крови Rh-фактор По Rh-фактору Одногруппная с ребенком или Эритроцитарная масса О(I) в плазме AB (IV) Отрицат. Эритроцитарная масса О(I) в плазме AB (IV) или Эритроцитарная масса О(I) в плазме AB (IV) Одинаковый с ребёнком Эритроцитарная масса О(I) в плазме AB (IV) Отрицат. АВО Одновременно по Rh и АВО Отрицат.
 • Практические аспекты проведения ОЗПК – Ввести катетер в пуповинную вену на глубину к получению обратного тока крови. Зафиксировать катетер. – Перед началом заменного переливания следует аспирировать содержимое желудка – В первой и последней порции выведенной крови определить уровень общего билирубина сыворотки – Во время проведения ОЗПК желательно продолжать фототерапию – Во время проведения ОЗПК необходимо измерять температуру тела ребенка минимум 1 раз в час – Во время проведения ОЗПК проводить контроль частоты дыхания, ЧСС, АД и сатурации (при возможности), диурезу не реже 1 раза в час
• Практические аспекты проведения ОЗПК – Ввести катетер в пуповинную вену на глубину к получению обратного тока крови. Зафиксировать катетер. – Перед началом заменного переливания следует аспирировать содержимое желудка – В первой и последней порции выведенной крови определить уровень общего билирубина сыворотки – Во время проведения ОЗПК желательно продолжать фототерапию – Во время проведения ОЗПК необходимо измерять температуру тела ребенка минимум 1 раз в час – Во время проведения ОЗПК проводить контроль частоты дыхания, ЧСС, АД и сатурации (при возможности), диурезу не реже 1 раза в час
 – Кровь выводить и вводить ровными объемами: • • По 5 мл у детей с весом до 1500, 0 грамм По 10 мл у детей с весом 1500, 0 -2500, 0 По 15 мл у детей с весом 2500, 0 - 3500, 0 По 20 мл у детей с весом больше 3500, 0
– Кровь выводить и вводить ровными объемами: • • По 5 мл у детей с весом до 1500, 0 грамм По 10 мл у детей с весом 1500, 0 -2500, 0 По 15 мл у детей с весом 2500, 0 - 3500, 0 По 20 мл у детей с весом больше 3500, 0
 Список литературы • Абрамченко, В. В. Клиническая перинатология / В. В. Абрамченко, Н. П. Шабалов // Петрозаводск: Издательство Интел Тех, 2004. – 424 с. • Актуальные проблемы неонатологии / под ред. Н. Н. Володина. – М. : ГЭОТАР-МЕД, 2004. – 448 с. • Анастасевич, Л. А. Желтухи у новорожденных / Л. А. Анастасевич, Л. В. Симонова // Лечащий врач. – 2006. – № 10. – С. 3 -9. • Болезни плода и новорожденного, врожденные нарушения обмена веществ / под ред. Р. Е. Бермана, В. К. Вогана. – М. : Медицина. – 1991. – 527 с.
Список литературы • Абрамченко, В. В. Клиническая перинатология / В. В. Абрамченко, Н. П. Шабалов // Петрозаводск: Издательство Интел Тех, 2004. – 424 с. • Актуальные проблемы неонатологии / под ред. Н. Н. Володина. – М. : ГЭОТАР-МЕД, 2004. – 448 с. • Анастасевич, Л. А. Желтухи у новорожденных / Л. А. Анастасевич, Л. В. Симонова // Лечащий врач. – 2006. – № 10. – С. 3 -9. • Болезни плода и новорожденного, врожденные нарушения обмена веществ / под ред. Р. Е. Бермана, В. К. Вогана. – М. : Медицина. – 1991. – 527 с.


