Кариес Пульпит Периодонтит.PPT
- Количество слайдов: 39

Кариес 3 Пульпит Периодонтит

Кариес зубов (Caries dentis) – это патологический процесс, проявляющийся после прорезывания зубов, при котором происходит деминерализация и размягчение твёрдых тканей зубов с последующим образованием дефекта в виде полости.

Этиология Для объяснения этиологии и патогенеза кариеса зубов предложено около 400 теорий, самые известные из которых способствовали накоплению сведений, позволивших высказывать определенное завершённое суждение по этой проблеме. Химико-паразитарная теория кариеса Миллера (1884 г. ) Физико-химическая теория кариеса Д. А. Энтина (1928). Биологическая теория кариеса И. Г. Лукомского (1948). Теория А. Э. Шарпенака (1949). Протеолизно-хелационная теория кариеса Шатца и Мартина (1956 г). Трофоневротическая теория Е. Е. Платонова. Современная концепция этиологии кариеса.

Химико-паразитарная теория кариеса Миллера (1884 г. ) а) молочная кислота растворяет неорганические вещества эмали и дентина; б) разрушение органического вещества дентина происходит под действием протеолитических ферментов микроорганизмов

Физико-химическая теория кариеса Д. А. Энтина (1928). При неблагоприятных условиях центробежное направление осмотических токов ослабляется и приобретает центростремительное направление, что нарушает питание эмали и облегчает воздействие на неё вредных внешних агентов (микроорганизмов), вызывая кариес.

Биологическая теория кариеса И. Г. Лукомского (1948). недостаток витаминов Д, В, а также недостаток и неправильное соотношение солей кальция, фосфора, фтора в пище, нарушают минеральный и белковый обмены в одонтобластах

Теория А. Э. Шарпенака (1949). причина возникновения кариеса зуба в местном обеднении эмали белками в результате их ускоренного распада и замедления ресинтеза в связи с отсутствием или низким содержанием таких аминокислот, как лизин и аргинин

Протеолизно-хелационная теория кариеса Шатца и Мартина (1956 г). восприимчовость эмали к поражению кариесом объясняется стабильностью кальций белковых комплексов

Трофоневротическая теория Е. Е. Платонова. основной патогенетический фактор нарушение нервной регуляции и трофики зубных тканей

Современная концепция этиологии кариеса. прогрессирующая деминерализация твёрдых тканей зубов под действием органических кислот, образование которых связано с деятельностью микроорганизмов Основными этиологическими факторами являются: 1) микрофлора полости рта; 2) характер и режим питания, содержание фтора в воде; 3) количество и качество слюноотделения; 4) общее состояние организма; 5) экстремальные воздействия на организм.

Общие факторы: 1) Неполноценная диета и питьевая вода; 2) Соматические заболевания, сдвиг в функциональном состоянии органов и систем в период формирования и созревания тканей зуба. 3) Экстремальные воздействия на организм; 4) Наследственность, обуславливающая полноценность структуры и химический состав тканей зуба.

Местные факторы: 1) Зубная бляшка и зубной налёт, изолирующие микроорганизмами; 2) Нарушение состава и свойств ротовой жидкости; 3) Углеводистые липкие пищевые остатки полости рта; 4) Резистентность зубных тканей, обусловленная полноценной структурой и химическим составом твёрдых тканей зуба; 5) Отклонения в биохимическом составе твёрдых тканей зуба и неполноценная структура тканей зуба; 6) Состояние пульпы зуба; 7) Состояние зубочелюстной системы в период закладки, развития и прорезывания постоянных зубов.
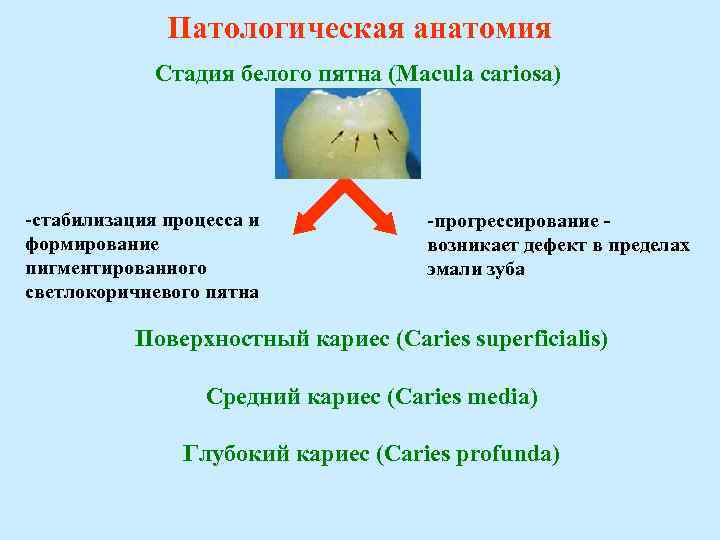
Патологическая анатомия Стадия белого пятна (Macula cariosa) стабилизация процесса и формирование пигментированного светлокоричневого пятна прогрессирование - возникает дефект в пределах эмали зуба Поверхностный кариес (Caries superficialis) Средний кариес (Caries media) Глубокий кариес (Caries profunda)
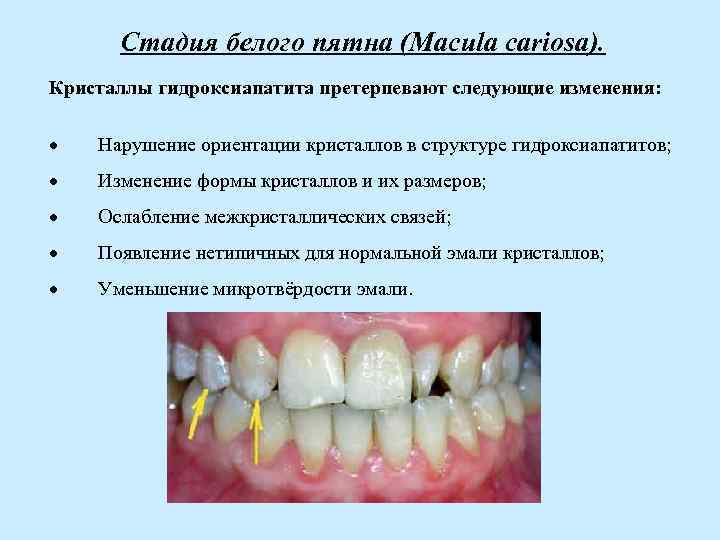
Стадия белого пятна (Macula cariosa). Кристаллы гидроксиапатита претерпевают следующие изменения: · Нарушение ориентации кристаллов в структуре гидроксиапатитов; · Изменение формы кристаллов и их размеров; · Ослабление межкристаллических связей; · Появление нетипичных для нормальной эмали кристаллов; · Уменьшение микротвёрдости эмали.

Слои белого кариозного пятна 1. 2. 3. 4. 5. Поверхностный, характеризуется наибольшей стабильностью, в кристалле гидроксиапатита увеличивается количество гидроксильных групп, уменьшается содержание фтора, объём микропространств составляет 1, 75 3% при норме 1%. В данной зоне находятся участки деминерализации, дисминерализации и реминерализации; Подповерхностный уменьшение содержания кальция, объём микропространств увеличивается до 14%. Резко возрастает проницаемость эмали; Центральный ещё более снижается содержание ионов кальция, объём микропространств составляет 20 25%. Зона характеризуется высоким уровнем проницаемости; Промежуточный в данной зоне объём микропространтств составляет 15 17%. Внутренний слой – зона блестящей эмали, объём микропространств составляет 0, 75 1, 5%.

Патоморфологические изменения в эмали при кариесе в стадии пятна имеют вид треугольника, основание которого обращено к поверхности эмали.

Средний кариес (Caries media) Зоны, которые выявляются при исследовании шлифа зуба в световом микроскопе: 1 – распада и деминерализации. Остатки разрушенного дентина и эмали с деминерализации большим количеством микроорганизмов. Дентинные трубочки четкообразно расширены, заполнены бактериями. Дентинные отростки одонтобластов подвергаются жировой дистрофии. Более интенсивно разрушение дентина происходит вдоль эмалево дентинного соединения. Это обстоятельство обусловливает нависающие края эмали при маленьком входном отверстии в кариозную полость; 2 - прозрачного и интактного дентина. Разрушение дентинных отростков дентина одонтобластов, микроорганизмы и продукты их распада, на периферии кариозной полости дентинные канальцы расширяются и деформируются. Глубже располагается слой уплотнённого прозрачного дентина – зона гиперминерализации , в которой дентинные канальцы значительно сужены и постепенно переходят в слой интактного (неизменённого) дентина 3 – заместительного дентина и изменений в пульпе зуба. Слой зуба заместительного дентина, который отличается от нормального здорового дентина неверно ориентированным расположением дентинных канальцев (иррегуляторный дентин), располагается в пульпе. В пульпе, в проекции кариозной полости, обнаруживается дезориентация и уменьшение количества одонтобластов.

Гистологический препарат зуба при кариозном поражении дентина: выражено расширение дентинных канальцев (1) по периферии кариозной полости, их чёткообразное вздутие (2).
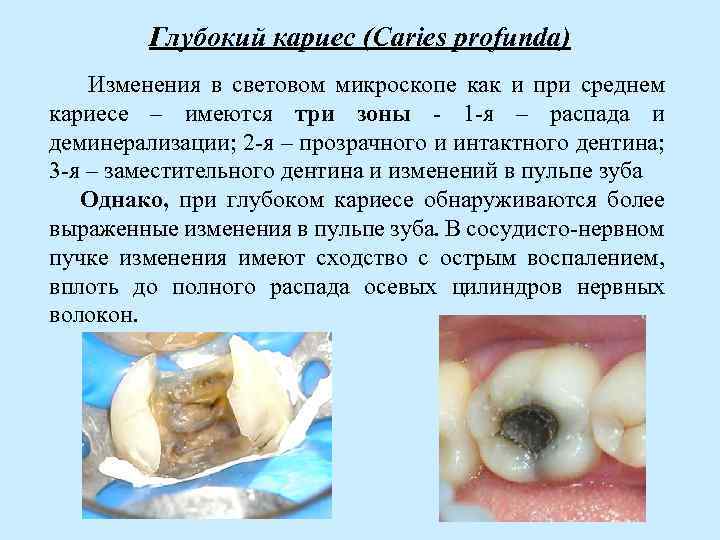
Глубокий кариес (Caries profunda) Изменения в световом микроскопе как и при среднем кариесе – имеются три зоны 1 я – распада и деминерализации; 2 я – прозрачного и интактного дентина; 3 я – заместительного дентина и изменений в пульпе зуба Однако, при глубоком кариесе обнаруживаются более выраженные изменения в пульпе зуба. В сосудисто нервном пучке изменения имеют сходство с острым воспалением, вплоть до полного распада осевых цилиндров нервных волокон.

Пульпит Проникновение микробов и их токсинов из кариозной полости в пульпу по дентинным канальцам тонкой прослойки дентина, сохранившегося между кариозной полостью и пульпой, а также при полном разрушении дентина, сопровождается развитием пульпита. Редко пульпит возникает при попадании микробов через апикальное отверстие зуба при гнойном воспалении периодонта ретроградный пульпит.

Гистологические изменения при остром очаговом пульпите: 1. отек 2. гиперемия пульпы 3. сдавление нервных элементов 4. краевое стояние лейкоцитов 5. замедление кровотока 6. стаз 7. тромбоз сосудов 8. очаги кровоизлияний 9. фрагментация нервных волокон 10. очаги гнойного воспаления

Электронно-микроскопические изменения в тканях при остром очаговом пульпите : 1. 2. 3. 4. 5. 6. 7. 8. зоны клеточного детрита скопления, микроорганизмов клеточные элементы разрушны коллагеновые фибриллы отечны увеличено количество нейтрофильных гранулоцитов в одонтобластах признаки межклеточного и внутриклеточного отека увеличено количество плазмоцитов пространства между отдельными эндотелиальными клетками расширены

Изменения в пульпе при остром диффузном пульпите 1. резко увеличено количество нейтрофильных лейкоцитов, эритроцитов, макрофагоцитов и плазмоцитов 2. резко увеличено число форменных элементов крови в капиллярах 3. пространства между отдельными эндотелиоцитами расширены 4. аксоплазма нервных волокон и нервных окончаний вакуолизируется, в ней практи чески не выявляются клеточные органоиды 5. миелиновая оболочка нервных волокон гомогенна

Изменения в одонтобластах: 1. межклеточный отек 2. одонтобласты не обнаруживаются на значительном протяжении 3. в сохранившихся одонтобластах признаки дистрофии 4. ядра пикнотичны 5. ядерные мембраны во многих участках имеют разрывы 6. кариорексис 7. разрывы цитолеммы клеток 8. цитоплазма содержит большое количество участков цитолиза Изменения в фибробластах 1. в цитоплазме определяется большое количество вакуолей, пиноцитозных пузырьков, липидных гранул 2. отмечается вакуолизация митохондрий
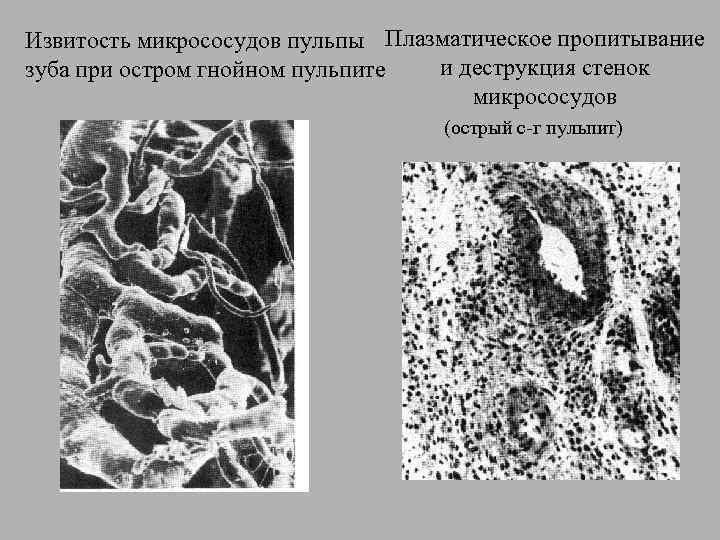
Извитость микрососудов пульпы Плазматическое пропитывание и деструкция стенок зуба при остром гнойном пульпите микрососудов (острый с г пульпит)

Дистрофические и деструктивные изменения в эндотелиоците, базальной мембране и коллагеновых волокнах сосудов пульпы зуба при остром гнойном пульпите
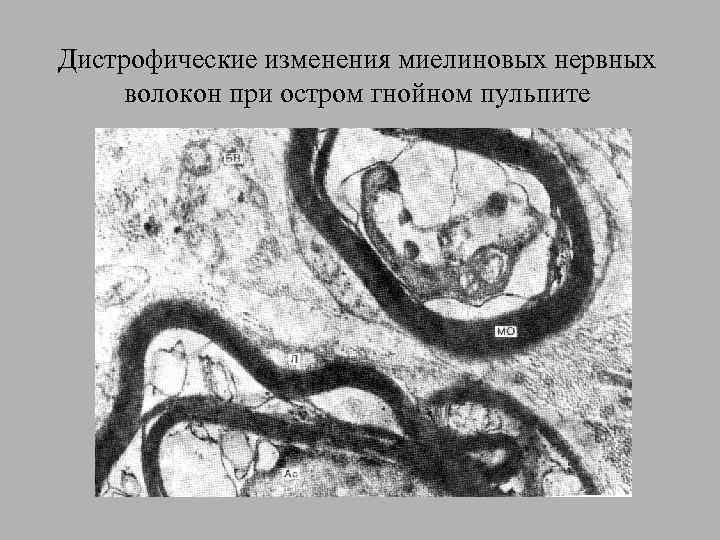
Дистрофические изменения миелиновых нервных волокон при остром гнойном пульпите

Хронический пульпит 1. Фиброзный (хронический простой) 2. Гипертрофический (хронический пролиферативный) 3. Гангренозный (хронический гангренозный)

Фиброзный пульпит (хронический простой) 1. Исчезает воспалительный отек и начинается разрастание волокнистых элементов 2. Уменьшается количество одонтобластов 3. Облитерируются сосуды 4. Петрифицируется пульпа 5. Вокруг микроабсцессов разрастается грануляционная ткань и фиброзная капсула.

Гипертрофический пульпит (хронический пролиферативный): 1. разрастание молодой грануляционной ткани, которая заполняет пульпарную полость 2. постепенно грануляционная ткань созревает и может выпячиваться через кариозное отверстие, затем на нее напластовывается эпителий, формируя полип пульпы

При гангренозном (хронический гангренозный) пульпите обнаруживаются участки распада с микроорганизмами, бесструктурными массами, кристаллами жирных кислот, пигментами крови. На границе с сохранившейся пульпой обнаруживается демаркационный вал с признаками серозного воспаления и разрастанием молодой грануляционной ткани.
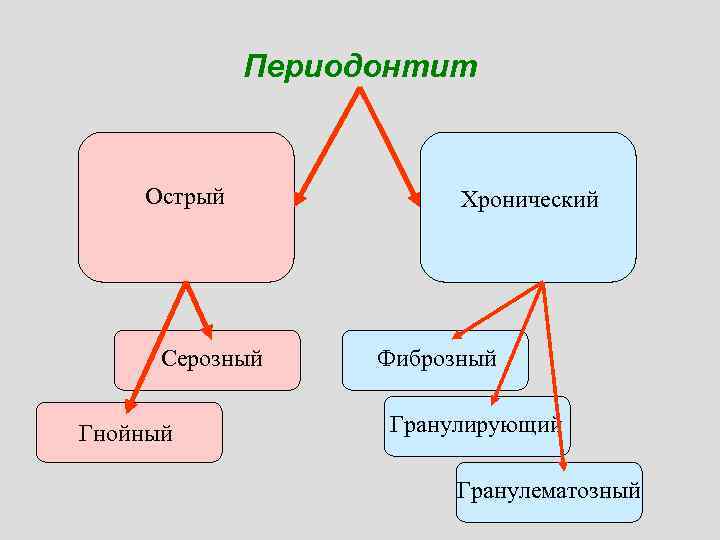
Периодонтит Острый Серозный Гнойный Хронический Фиброзный Гранулирующий Гранулематозный

Патологическая анатомия хронического фиброзного периодонтита • уменьшение клеточных элементов • увеличение грубоволокнистой фиброзной ткани • воспалительные мелкоочаговые инфильтраты • склероз сосудов Беспорядочное расположение грубоволокнистых структур в периодонте придает ему характер рубцовой ткани и сопровождается диффузным утолщением верхушечного участка периодонта

Патологическая анатомия хронического гранулирующего периодонтита 1. образование грануляционной ткани 2. замещение верхушечного участка периодонта грануляционной тканью деструкция, разрушение околоверхушечных тканей с рассасыванием остеокластами компактной пластинки альвеолы, цемента, а иногда и дентина корня зуба 3. грануляции прорастают в костномозговые пространства челюсти, образуя свищи с гнойным отделяемым

Хронический гранулематозный периодонтит, или гранулема Наибольшее количество гранулем (54%) выявляется в области моляров, затем премоляров (38%). Патологическая анатомия • частичное замещение тканей периодонта грануляционной тканью • участок грануляционной ткани отграничен от окружающей кости периферической фиброзной капсулой, волокна которой непосредственно переходят в ткань периодонта • центральная часть гранулемы содержит значительное количество плазматических клеток, а также клеток остеогенного и гематогенного происхождения
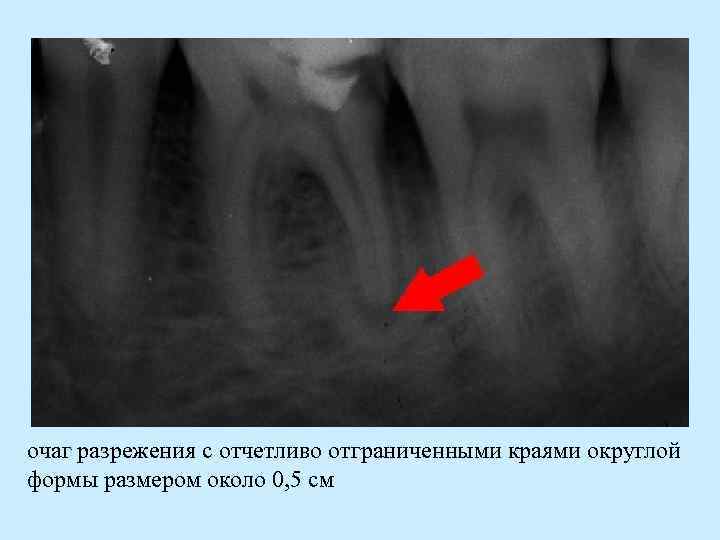
очаг разрежения с отчетливо отграниченными краями округлой формы размером около 0, 5 см
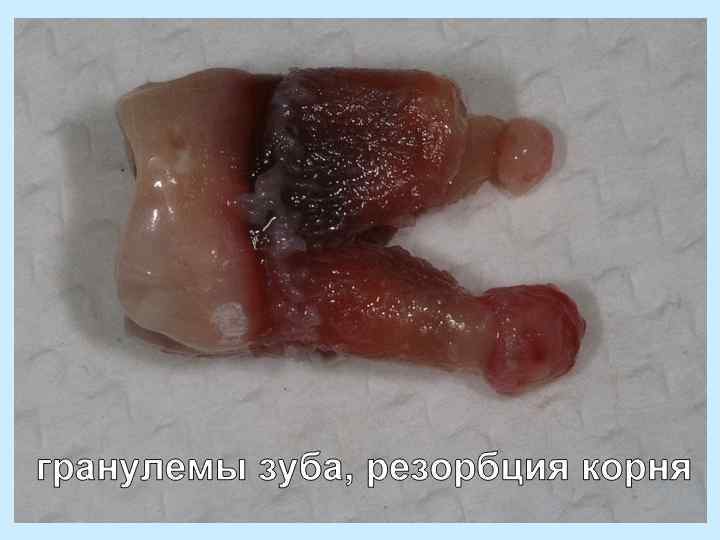

1. простые (неэпителиальные) гранулемы 2. сложные (эпителиальные) гранулемы 3. кистогранулема Большинство гранулем, помимо грануляционной ткани, содержит эпителиальные тяжи
Кариес Пульпит Периодонтит.PPT