CPR 2014.pptx
- Количество слайдов: 73
 KARDIYOPULMONER ARREST • Kardiyopulmoner arrest , insanın ölümüne yol açan genel bir prosesdir. • İleri yaşam desteği uygulamaları, reversibl klinik ölümü geri çevirmek için yapılmalıdır. ASOP/APK
KARDIYOPULMONER ARREST • Kardiyopulmoner arrest , insanın ölümüne yol açan genel bir prosesdir. • İleri yaşam desteği uygulamaları, reversibl klinik ölümü geri çevirmek için yapılmalıdır. ASOP/APK
 ILCOR (İnternational Liasion Commitee on Resuscitation) • ERC (European Resuscitation Council) • HSFC (The Heart and The Stroke Foundation of Canada) • ANZCOR (Australian and New Zelland Commitee on Resuscitation • RCSA (Resuscitaion Centre of South Africa) • IAHF (İnter American Heart Foundation) • RCA (Resuscitation Council of Asia) 2
ILCOR (İnternational Liasion Commitee on Resuscitation) • ERC (European Resuscitation Council) • HSFC (The Heart and The Stroke Foundation of Canada) • ANZCOR (Australian and New Zelland Commitee on Resuscitation • RCSA (Resuscitaion Centre of South Africa) • IAHF (İnter American Heart Foundation) • RCA (Resuscitation Council of Asia) 2
 ILCOR • 2000 yılından itibaren her 5 yılda toplanır • 2010 Dallas , ABD • 2010 ERC Guideline yayınlanmış. 3
ILCOR • 2000 yılından itibaren her 5 yılda toplanır • 2010 Dallas , ABD • 2010 ERC Guideline yayınlanmış. 3
 2010 GUİDELİNE • • Erişkin TYD ve AED kullanımı Elektriksel Tedavi Yöntemleri Erişkin İYD Pediatric Yaşam Desteği Yeni Doğan Yaşam Desteği Akut Koroner Sendrom başlangıç Tedavisi Resusitasyon Eğitimi Prensipleri Resusitasyon Sonlandırma Durumları 4
2010 GUİDELİNE • • Erişkin TYD ve AED kullanımı Elektriksel Tedavi Yöntemleri Erişkin İYD Pediatric Yaşam Desteği Yeni Doğan Yaşam Desteği Akut Koroner Sendrom başlangıç Tedavisi Resusitasyon Eğitimi Prensipleri Resusitasyon Sonlandırma Durumları 4
 2005 ‘den sonra… • Hasta cevapsızlığı ve solunum şekli iyi tanınmalı • Erken, kesintisiz doğru göğüs kompresyonları • Defibrilatör varlığında dahi önce en az 2 -3 dk kompresyon • Defibrilasyon işlemine maksimum 5 sn • Defibrilasyon sonrası ritmi değerlendirmeden 2 dk kompresyonlara devam • Ardışık üçlü şok endikasyonları • Kamu ve yoğun insan popülasyonu olan merkezlerde AED kullanımını arttırılması • Kritik hastaların tanınmasına yönelik skorlama sistemleri • Precordial vurunun önemini kaybettiği 5
2005 ‘den sonra… • Hasta cevapsızlığı ve solunum şekli iyi tanınmalı • Erken, kesintisiz doğru göğüs kompresyonları • Defibrilatör varlığında dahi önce en az 2 -3 dk kompresyon • Defibrilasyon işlemine maksimum 5 sn • Defibrilasyon sonrası ritmi değerlendirmeden 2 dk kompresyonlara devam • Ardışık üçlü şok endikasyonları • Kamu ve yoğun insan popülasyonu olan merkezlerde AED kullanımını arttırılması • Kritik hastaların tanınmasına yönelik skorlama sistemleri • Precordial vurunun önemini kaybettiği 5
 • IV yol bulunamamışsa Interosseal yoldan ilaçların verilmesi • Kompresyon ve 3 şok sonrası Adrenalin ve Amiadorone uygulaması • Kapnograf i kullanımı • Hiperoksemiden kaçınmak • KŞ>180 mg ise tedavi edilmesi • Terapotik hipotermi uygulaması 6
• IV yol bulunamamışsa Interosseal yoldan ilaçların verilmesi • Kompresyon ve 3 şok sonrası Adrenalin ve Amiadorone uygulaması • Kapnograf i kullanımı • Hiperoksemiden kaçınmak • KŞ>180 mg ise tedavi edilmesi • Terapotik hipotermi uygulaması 6
 KARDIYOPULMONER ARREST • Oksijensizliğe her organın duyarlılığı değişiktir. • En duyarlı organ beyindir. Normotermik insanlarda 5 dk. içinde geri dönüşümü olmayan değişiklikler başlar. Klinik olarak 10 dk. dan sonra resüsitasyona normal serebral fonksiyon cevabı almak mümkün değildir. • Oksijensizliğe ikinci derece duyarlı organ kalptir. • Renal, gastrointestinal, kas-iskelet sistemi ve diğer sistemler daha az duyarlıdır. 60 dk. ya kadar oksijensizliği tolere edebilirler. ASOP/APK
KARDIYOPULMONER ARREST • Oksijensizliğe her organın duyarlılığı değişiktir. • En duyarlı organ beyindir. Normotermik insanlarda 5 dk. içinde geri dönüşümü olmayan değişiklikler başlar. Klinik olarak 10 dk. dan sonra resüsitasyona normal serebral fonksiyon cevabı almak mümkün değildir. • Oksijensizliğe ikinci derece duyarlı organ kalptir. • Renal, gastrointestinal, kas-iskelet sistemi ve diğer sistemler daha az duyarlıdır. 60 dk. ya kadar oksijensizliği tolere edebilirler. ASOP/APK
 HEDEF • KPR da beyin zararlanmasını minimize etmek , myokard perfüzyonunu ve kalbin efektif mekanik fonksiyonunu sağlamak • Normal myokardiyal kan akımı 60 -70 ml/100 mg /dk. dır. • Serebral korteksin normal faaliyeti için gereken beyin kan akımı 20 ml/100 mg/dk. • Uygun CPR ile myokard ve beyin kan akımının yaklaşık 20 ml/100 mg/dk olduğu gösterilmiştir. ASOP/APK
HEDEF • KPR da beyin zararlanmasını minimize etmek , myokard perfüzyonunu ve kalbin efektif mekanik fonksiyonunu sağlamak • Normal myokardiyal kan akımı 60 -70 ml/100 mg /dk. dır. • Serebral korteksin normal faaliyeti için gereken beyin kan akımı 20 ml/100 mg/dk. • Uygun CPR ile myokard ve beyin kan akımının yaklaşık 20 ml/100 mg/dk olduğu gösterilmiştir. ASOP/APK
 ANAMNEZ • Aileden, etraftakilerden veya acil servis elemanlarından alınacak anamnez, etiyoloji ve prognoza ışık tutacaktır. • Arreste şahit olanlar var mı? • Arrestin zamanı • Hasta o anda ne yapıyordu(yemek, egzersiz, travma vs. ) • İlaç alma hikayesi. • KPR başlama zamanı. • Başlangıçta EKG ritmi. • Yapılmış olan müdahaleler. • Önceki sağlık ve mental durumu. • Kalp, akciğer veya renal hastalık var mı? • Malign hast, kanama, infeksiyon mevcut mu? • Koroner kalp hst ve pulmoner emboli risk faktörü var mı? • Yakın zamanda aldığı ilaçlar nelerdir? • Allerjisi var mı? ASOP/APK
ANAMNEZ • Aileden, etraftakilerden veya acil servis elemanlarından alınacak anamnez, etiyoloji ve prognoza ışık tutacaktır. • Arreste şahit olanlar var mı? • Arrestin zamanı • Hasta o anda ne yapıyordu(yemek, egzersiz, travma vs. ) • İlaç alma hikayesi. • KPR başlama zamanı. • Başlangıçta EKG ritmi. • Yapılmış olan müdahaleler. • Önceki sağlık ve mental durumu. • Kalp, akciğer veya renal hastalık var mı? • Malign hast, kanama, infeksiyon mevcut mu? • Koroner kalp hst ve pulmoner emboli risk faktörü var mı? • Yakın zamanda aldığı ilaçlar nelerdir? • Allerjisi var mı? ASOP/APK
 KARDIYOPULMONER ARREST TANISI • 1. 2. 3. Kardiyak arrest tanısı üç bulguyla konur. Şuur yokluğu Nabızsızlık Solunum yokluğu • Nabız yokluğundan emin olunamasa da kpr başlanır. • Ani başlayan dolaşım arrestinde (VF gibi) şuursuzluk 15 sn. içinde başlar ancak solunum 60 sn. kadar devam edebilir. Serebral kan akımı kesilmesine bağlı kısa süreli konvülziyonlar olabilir. • Primer respiratuar arrest de geçici taşikardi ve hipertansiyon başlar ve 5 dk. içinde şuur kaybı, bradikardi ve nabızsızlık gelişir. • Pupil dilatasyonu 1 dk. içinde başlar, ancak KPR başlamışsa tekrar düzelebilir. • Rigor mortis saatler içinde gelişir. ASOP/APK
KARDIYOPULMONER ARREST TANISI • 1. 2. 3. Kardiyak arrest tanısı üç bulguyla konur. Şuur yokluğu Nabızsızlık Solunum yokluğu • Nabız yokluğundan emin olunamasa da kpr başlanır. • Ani başlayan dolaşım arrestinde (VF gibi) şuursuzluk 15 sn. içinde başlar ancak solunum 60 sn. kadar devam edebilir. Serebral kan akımı kesilmesine bağlı kısa süreli konvülziyonlar olabilir. • Primer respiratuar arrest de geçici taşikardi ve hipertansiyon başlar ve 5 dk. içinde şuur kaybı, bradikardi ve nabızsızlık gelişir. • Pupil dilatasyonu 1 dk. içinde başlar, ancak KPR başlamışsa tekrar düzelebilir. • Rigor mortis saatler içinde gelişir. ASOP/APK
 Yetişkin Yaşam Desteği • Temel Yaşam Desteği • İleri Yaşam Desteği • Resüsitasyon sonrası bakım 11
Yetişkin Yaşam Desteği • Temel Yaşam Desteği • İleri Yaşam Desteği • Resüsitasyon sonrası bakım 11
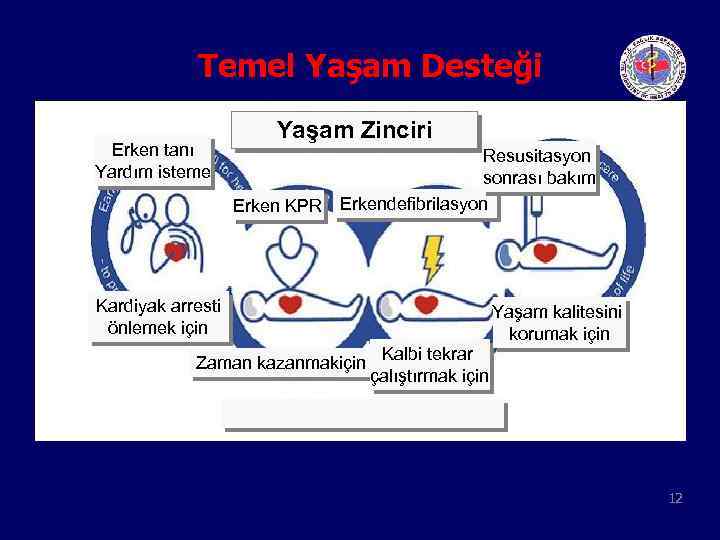 Temel Yaşam Desteği Erken tanı Yardım isteme Yaşam Zinciri Erken KPR Resusitasyon sonrası bakım Erkendefibrilasyon Kardiyak arresti önlemek için Yaşam kalitesini korumak için Zaman kazanmakiçin Kalbi tekrar çalıştırmak için 12
Temel Yaşam Desteği Erken tanı Yardım isteme Yaşam Zinciri Erken KPR Resusitasyon sonrası bakım Erkendefibrilasyon Kardiyak arresti önlemek için Yaşam kalitesini korumak için Zaman kazanmakiçin Kalbi tekrar çalıştırmak için 12
 Yaşam Zinciri • Erken tanı ile CPA önlenir • Kompresyon ve defibrilasyon : kollapsın 3 -5 dk da uygulanırsa sağ kalım oranı %49 -78 • Resusitasyon sonrası bakım : kalp beyin 13
Yaşam Zinciri • Erken tanı ile CPA önlenir • Kompresyon ve defibrilasyon : kollapsın 3 -5 dk da uygulanırsa sağ kalım oranı %49 -78 • Resusitasyon sonrası bakım : kalp beyin 13
 Temel Yaşam Desteği Defibrilatör gelene veya hazır olana kadar 1. Kazazede ve çevre güvenliği sağlanır. 2. Bilinç kontrolu (sars- iyi misin? ) • Havayolu ve ventilasyonu kontrol altına alınmalıdır. • Yüksek konsantrasyonda oksijen ile pozitif basınçlı ventilasyon yaptırılmalıdır. ASOP/APK
Temel Yaşam Desteği Defibrilatör gelene veya hazır olana kadar 1. Kazazede ve çevre güvenliği sağlanır. 2. Bilinç kontrolu (sars- iyi misin? ) • Havayolu ve ventilasyonu kontrol altına alınmalıdır. • Yüksek konsantrasyonda oksijen ile pozitif basınçlı ventilasyon yaptırılmalıdır. ASOP/APK
 Temel Yaşam Desteği • Güvenlik • Bilinç kontrolü • ATS aktivasyonu • A: Hava yolu açıklığı sağla • C: Dolaşım (karotis): 5 sn • B: Solunumu değerlendir: max 10 sn. • OED kullanımı 15
Temel Yaşam Desteği • Güvenlik • Bilinç kontrolü • ATS aktivasyonu • A: Hava yolu açıklığı sağla • C: Dolaşım (karotis): 5 sn • B: Solunumu değerlendir: max 10 sn. • OED kullanımı 15
 TYD Uygulaması • ÖNCE ÇEVRE GÜVENLİĞİNİN SAĞLANMASI ! • Kazazedeyi kontrol et ve yanıtı değerlendir • Hafifçe omuzlarından sars • “İyi misin? ” diye sor 16
TYD Uygulaması • ÖNCE ÇEVRE GÜVENLİĞİNİN SAĞLANMASI ! • Kazazedeyi kontrol et ve yanıtı değerlendir • Hafifçe omuzlarından sars • “İyi misin? ” diye sor 16
 TYD Uygulaması Sözel olarak veya hareketle yanıt var • Bulduğun pozisyonda bırak(Derlenme pozisyonu) • Durumunu kontrol et • Yardım iste • Düzenli olarak tekrar değerlendir 17
TYD Uygulaması Sözel olarak veya hareketle yanıt var • Bulduğun pozisyonda bırak(Derlenme pozisyonu) • Durumunu kontrol et • Yardım iste • Düzenli olarak tekrar değerlendir 17
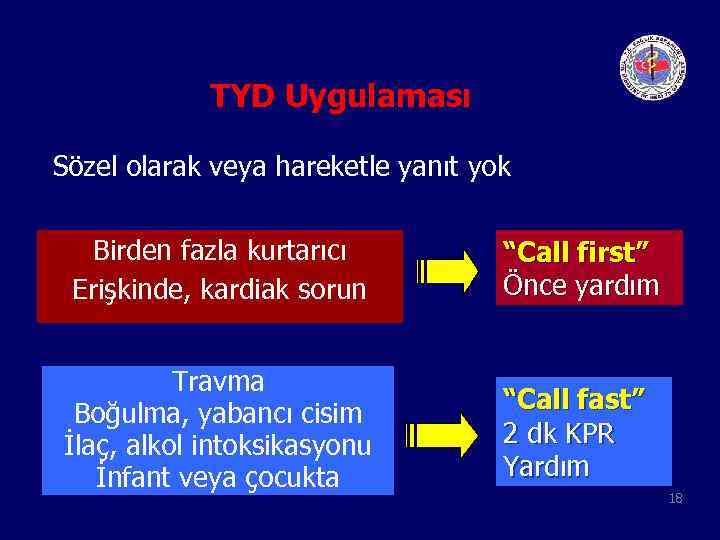 TYD Uygulaması Sözel olarak veya hareketle yanıt yok Birden fazla kurtarıcı Erişkinde, kardiak sorun “Call first” Önce yardım Travma Boğulma, yabancı cisim İlaç, alkol intoksikasyonu İnfant veya çocukta “Call fast” 2 dk KPR Yardım 18
TYD Uygulaması Sözel olarak veya hareketle yanıt yok Birden fazla kurtarıcı Erişkinde, kardiak sorun “Call first” Önce yardım Travma Boğulma, yabancı cisim İlaç, alkol intoksikasyonu İnfant veya çocukta “Call fast” 2 dk KPR Yardım 18
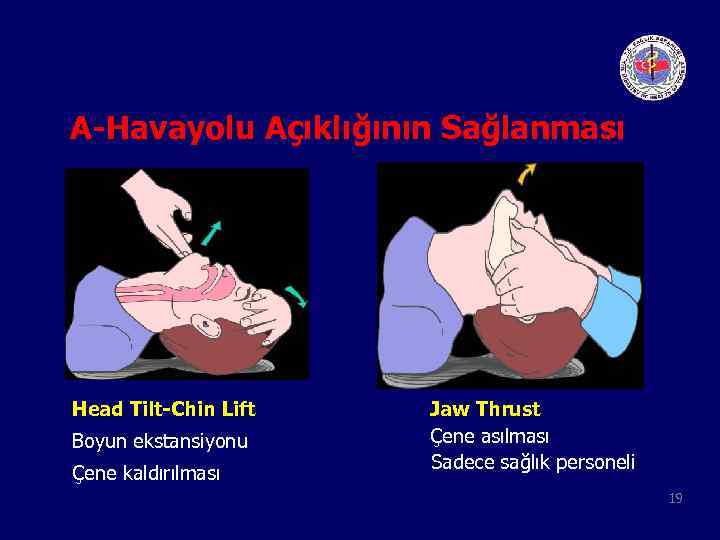 A-Havayolu Açıklığının Sağlanması Head Tilt-Chin Lift Boyun ekstansiyonu Çene kaldırılması Jaw Thrust Çene asılması Sadece sağlık personeli 19
A-Havayolu Açıklığının Sağlanması Head Tilt-Chin Lift Boyun ekstansiyonu Çene kaldırılması Jaw Thrust Çene asılması Sadece sağlık personeli 19
 • Bak-Gör-Hisset…. 10 sn • Solunum var Derlenme pozisyonuna getir Yardım çağır solonumunu periyodik değerlendir 20
• Bak-Gör-Hisset…. 10 sn • Solunum var Derlenme pozisyonuna getir Yardım çağır solonumunu periyodik değerlendir 20
 Derlenme Pozisyonu 21
Derlenme Pozisyonu 21
 • Solunum yok • Yardım için birini görevlendir • Göğüs kompresyonlarına başla 22
• Solunum yok • Yardım için birini görevlendir • Göğüs kompresyonlarına başla 22
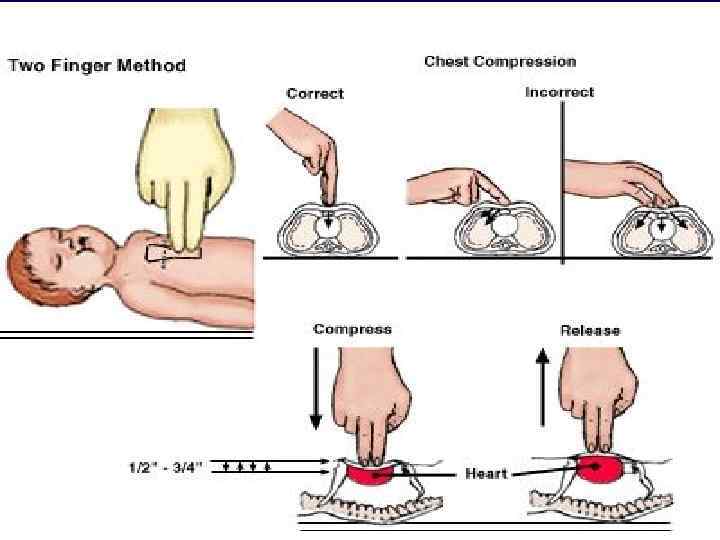
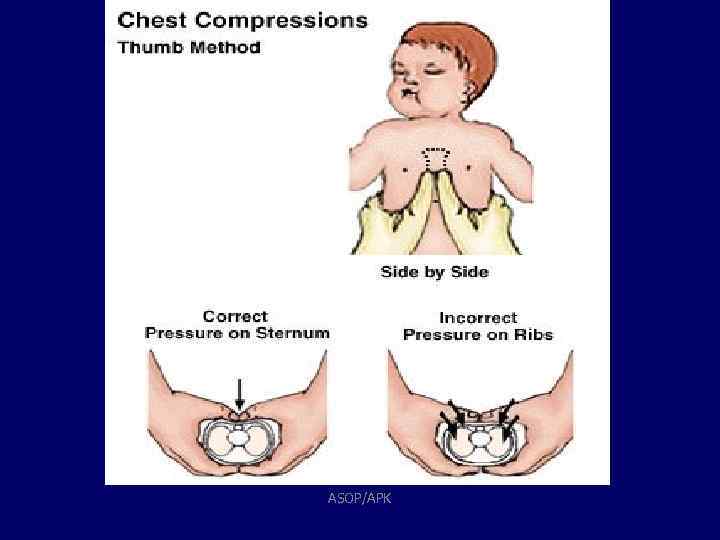
 C. Dolaşım • Sternum ortasına dominant elin üzerine diğer elin ayası yerleştirilir. • Dirsekler bükülmeden dakikada 100 bası • Kompresyon/ventilasyon oranı 30/2 • Entübasyon sonrası asenkronize dakikada 8 -10 soluk 23
C. Dolaşım • Sternum ortasına dominant elin üzerine diğer elin ayası yerleştirilir. • Dirsekler bükülmeden dakikada 100 bası • Kompresyon/ventilasyon oranı 30/2 • Entübasyon sonrası asenkronize dakikada 8 -10 soluk 23
 ASOP/APK
ASOP/APK
 ASOP/APK
ASOP/APK
 ASOP/APK
ASOP/APK
 B. Solunum • Solunum yok • 2 etkili solunum • Her nefes 1 saniyede ve gözle görülür şekilde göğüs kafesi kalkmalı 27
B. Solunum • Solunum yok • 2 etkili solunum • Her nefes 1 saniyede ve gözle görülür şekilde göğüs kafesi kalkmalı 27
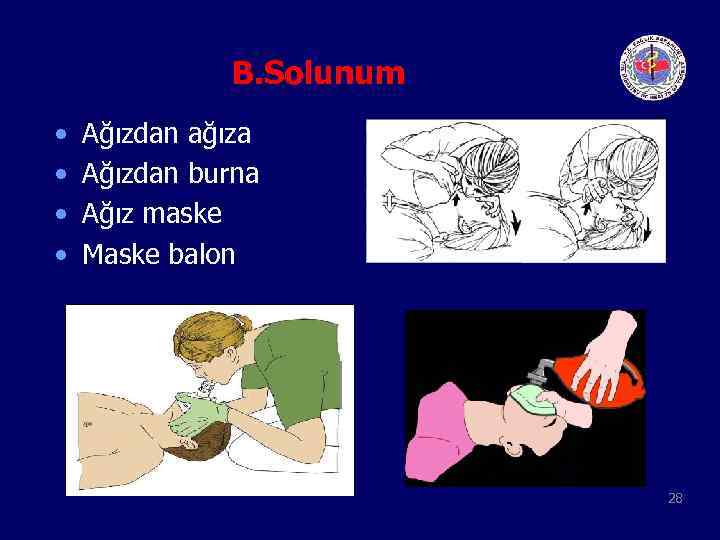 B. Solunum • • Ağızdan ağıza Ağızdan burna Ağız maske Maske balon 28
B. Solunum • • Ağızdan ağıza Ağızdan burna Ağız maske Maske balon 28
 Göğüs Kalkmıyorsa… 1. Yabancı cisimlerle solunum yolu tıkanmış 2. Havoyolu açıklığı manevrası yetersiz 29
Göğüs Kalkmıyorsa… 1. Yabancı cisimlerle solunum yolu tıkanmış 2. Havoyolu açıklığı manevrası yetersiz 29
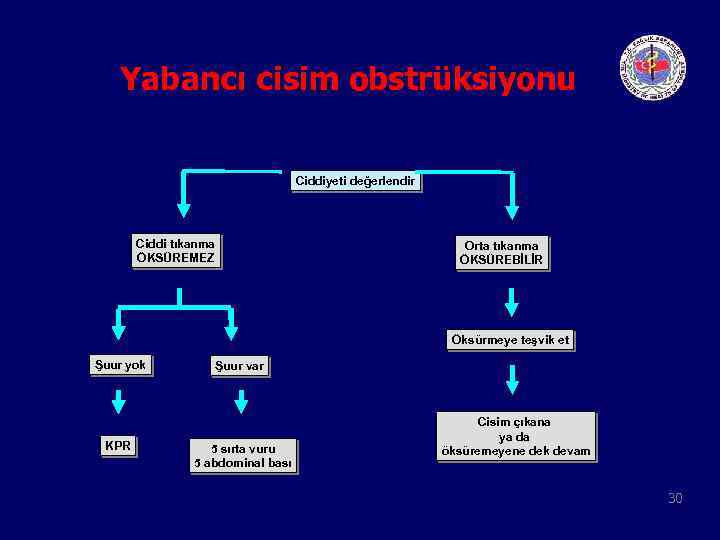 Yabancı cisim obstrüksiyonu Ciddiyeti değerlendir Ciddi tıkanma ÖKSÜREMEZ Orta tıkanma ÖKSÜREBİLİR Öksürmeye teşvik et Şuur yok KPR Şuur var 5 sırta vuru 5 abdominal bası Cisim çıkana ya da öksüremeyene dek devam 30
Yabancı cisim obstrüksiyonu Ciddiyeti değerlendir Ciddi tıkanma ÖKSÜREMEZ Orta tıkanma ÖKSÜREBİLİR Öksürmeye teşvik et Şuur yok KPR Şuur var 5 sırta vuru 5 abdominal bası Cisim çıkana ya da öksüremeyene dek devam 30
 Yabancı cisim obstrüksiyonu 31
Yabancı cisim obstrüksiyonu 31
 • • 2 dk bir değişim Yorulana Hasta uyanana Profesyonel ekip TYD DEVAM 32
• • 2 dk bir değişim Yorulana Hasta uyanana Profesyonel ekip TYD DEVAM 32
 İleri Yaşam Desteği (İYD), Kardiyopulmoner arrest halindeki hastanın uygun bir şekilde ve erken dönemde tedavisini gerçekleştirmek için gerekli olan bilgi ve deneyimi içerir. ASOP/APK
İleri Yaşam Desteği (İYD), Kardiyopulmoner arrest halindeki hastanın uygun bir şekilde ve erken dönemde tedavisini gerçekleştirmek için gerekli olan bilgi ve deneyimi içerir. ASOP/APK
 İYD; 1 -Temel Yaşam Desteği, 2 -Araç-gereç ve özel teknikler kullanılarak, etkili solunum ve dolaşımın başlatılması ve idamesinin sağlanması, 3 -EKG monitörizasyonu, 4 -İV yolun açılması ve devamının sağlanması, ASOP/APK
İYD; 1 -Temel Yaşam Desteği, 2 -Araç-gereç ve özel teknikler kullanılarak, etkili solunum ve dolaşımın başlatılması ve idamesinin sağlanması, 3 -EKG monitörizasyonu, 4 -İV yolun açılması ve devamının sağlanması, ASOP/APK
 İYD; 5. Postarrest fazının stabilizasyonu da dahil, kalp ve solunum durması görülen hastaların tedavilerinin sağlanmasını kapsamaktadır. ASOP/APK
İYD; 5. Postarrest fazının stabilizasyonu da dahil, kalp ve solunum durması görülen hastaların tedavilerinin sağlanmasını kapsamaktadır. ASOP/APK
 D. Defibrilasyon • Erişkin defibrilasyonu – Monofazik manual defibrilatörler ile 360 J – Bifazik defibrilatörler ile 150 -200 J – AED kullanımı 36
D. Defibrilasyon • Erişkin defibrilasyonu – Monofazik manual defibrilatörler ile 360 J – Bifazik defibrilatörler ile 150 -200 J – AED kullanımı 36
 BİFAZİK DALGA FORMU • Daha düşük enerji seviyeleri kullanılır • Yanık gibi yan etki riski düşük • Başlangıç dozu en az 150 J 37
BİFAZİK DALGA FORMU • Daha düşük enerji seviyeleri kullanılır • Yanık gibi yan etki riski düşük • Başlangıç dozu en az 150 J 37
 • Tanıklı VF arresti kurbanlarında, erken kaliteli bir KPR ve erken defibrilasyon sağ kalım ve hastaneden taburculuk oranlarını anlamlı olarak arttırır. • Arreste tanık olunduysa ve AED varsa şoklanır ritm ise defibrilasyon • Arrest şahitli değilse ve collaps >4 -5 dakika ise defibrilasyon öncesi KPR • Bir şok sonrası 5 siklus KPR (2 dakika), sonra ritmin değerlendirilmesi • tek şok uygulanması arda 3 şok dan daha etkili 38
• Tanıklı VF arresti kurbanlarında, erken kaliteli bir KPR ve erken defibrilasyon sağ kalım ve hastaneden taburculuk oranlarını anlamlı olarak arttırır. • Arreste tanık olunduysa ve AED varsa şoklanır ritm ise defibrilasyon • Arrest şahitli değilse ve collaps >4 -5 dakika ise defibrilasyon öncesi KPR • Bir şok sonrası 5 siklus KPR (2 dakika), sonra ritmin değerlendirilmesi • tek şok uygulanması arda 3 şok dan daha etkili 38
 DEFİBRİLASYON • Kardiyak arrestte defibrilasyonun temel amacı VT veya VF nu sona erdirmektir. • 2 -5 dk. lık tedavi edilmemiş VF asistoliye yol açar ve bu da KPR nun başarısını düşürür. • Defibrilasyon ilk 1 dk. içinde uygulanırsa başarı şansı artar. • Defibrile edilmeden geçen her dk da yaşama şansı %10 -12 azalır • Defibrilasyondan sonra asistoli gelişme riski %60 tır. • VF veya nabızsız VT taşikardide tedavide seçilecek ilk yöntem defibrilasyondur. ASOP/APK
DEFİBRİLASYON • Kardiyak arrestte defibrilasyonun temel amacı VT veya VF nu sona erdirmektir. • 2 -5 dk. lık tedavi edilmemiş VF asistoliye yol açar ve bu da KPR nun başarısını düşürür. • Defibrilasyon ilk 1 dk. içinde uygulanırsa başarı şansı artar. • Defibrile edilmeden geçen her dk da yaşama şansı %10 -12 azalır • Defibrilasyondan sonra asistoli gelişme riski %60 tır. • VF veya nabızsız VT taşikardide tedavide seçilecek ilk yöntem defibrilasyondur. ASOP/APK
 AED • Havaalanı • Spor eğitim merkezleri • Kamu kurumlarında mevcut • KPA geliştikten 3 dk içinde uygulama % 49 -74 geri dönüş 40
AED • Havaalanı • Spor eğitim merkezleri • Kamu kurumlarında mevcut • KPA geliştikten 3 dk içinde uygulama % 49 -74 geri dönüş 40
 AED KULLANIM ALGORİTMASI • AED asamasına kadar TYD uygula • Cihazı aç , pedleri yapıştır diğer kişi kompresyona devam • Ekran komutlarını uygula • Ritim analizi asamasında kimse dokunmayacak < 5 sn • Ritmi değerlendir • Şok gerekli ise butona bas • Şok gereksiz ise C/V 30/2 devam 2 dk 41
AED KULLANIM ALGORİTMASI • AED asamasına kadar TYD uygula • Cihazı aç , pedleri yapıştır diğer kişi kompresyona devam • Ekran komutlarını uygula • Ritim analizi asamasında kimse dokunmayacak < 5 sn • Ritmi değerlendir • Şok gerekli ise butona bas • Şok gereksiz ise C/V 30/2 devam 2 dk 41
 Manuel Defibrilatör • Defibrilatörün Elektrodlarını veya yapışkanlı elektrod pedlerini göğüs duvarında: --sağ klavikulanın altına (sternum), --sol orta aksiller hatta (apex) yerleştirilir. • Monitörün elektodları kollara veya defibrilatör pedlerinin yerleşim yerinden uzağa yerleştirilir. ASOP/APK
Manuel Defibrilatör • Defibrilatörün Elektrodlarını veya yapışkanlı elektrod pedlerini göğüs duvarında: --sağ klavikulanın altına (sternum), --sol orta aksiller hatta (apex) yerleştirilir. • Monitörün elektodları kollara veya defibrilatör pedlerinin yerleşim yerinden uzağa yerleştirilir. ASOP/APK
 Prekordial Thump • Tanık olunmuş kardiyak arrest • Monitörize edilmiş • 20 -30 - cm yükseklik • Sternum ortası • 30 sn içinde • Öneri düzeyi class belirsiz 43
Prekordial Thump • Tanık olunmuş kardiyak arrest • Monitörize edilmiş • 20 -30 - cm yükseklik • Sternum ortası • 30 sn içinde • Öneri düzeyi class belirsiz 43
 Algoritmalar • Kardiyak Arrest Algoritmi Tüm nabızsız kardiyak arrest kurbanlarında ritim (Şoklanabilir ve Şoklanamaz): – Ventriküler fibrilasyon/Nabızsız Ventriküler Taşikardi (Şoklanabilir) – Nabızsız Elektriksel Aktivite (Şoklanamaz) – Asistoli (Şoklanamaz) • Bradikardi Algoritmi • Taşikardi Algoritmi 44
Algoritmalar • Kardiyak Arrest Algoritmi Tüm nabızsız kardiyak arrest kurbanlarında ritim (Şoklanabilir ve Şoklanamaz): – Ventriküler fibrilasyon/Nabızsız Ventriküler Taşikardi (Şoklanabilir) – Nabızsız Elektriksel Aktivite (Şoklanamaz) – Asistoli (Şoklanamaz) • Bradikardi Algoritmi • Taşikardi Algoritmi 44
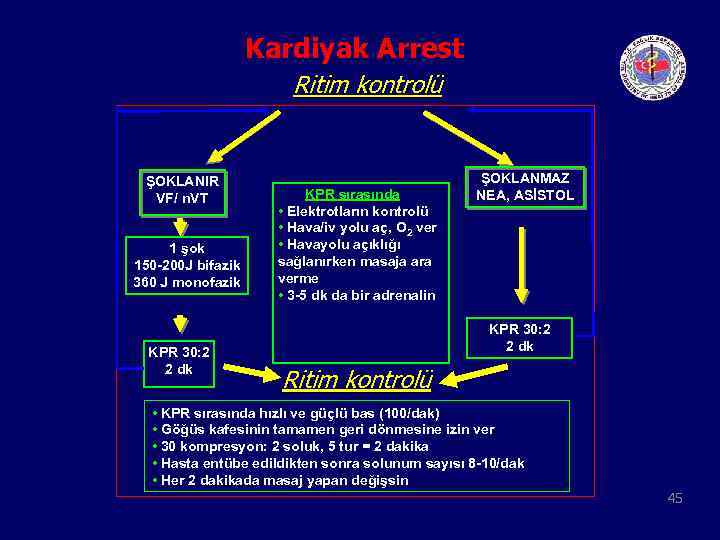 Kardiyak Arrest Ritim kontrolü ŞOKLANIR VF/ n. VT 1 şok 150 -200 J bifazik 360 J monofazik KPR 30: 2 2 dk KPR sırasında • Elektrotların kontrolü • Hava/iv yolu aç, O 2 ver • Havayolu açıklığı sağlanırken masaja ara verme • 3 -5 dk da bir adrenalin ŞOKLANMAZ NEA, ASİSTOL KPR 30: 2 2 dk Ritim kontrolü • KPR sırasında hızlı ve güçlü bas (100/dak) • Göğüs kafesinin tamamen geri dönmesine izin ver • 30 kompresyon: 2 soluk, 5 tur = 2 dakika • Hasta entübe edildikten sonra solunum sayısı 8 -10/dak • Her 2 dakikada masaj yapan değişsin 45
Kardiyak Arrest Ritim kontrolü ŞOKLANIR VF/ n. VT 1 şok 150 -200 J bifazik 360 J monofazik KPR 30: 2 2 dk KPR sırasında • Elektrotların kontrolü • Hava/iv yolu aç, O 2 ver • Havayolu açıklığı sağlanırken masaja ara verme • 3 -5 dk da bir adrenalin ŞOKLANMAZ NEA, ASİSTOL KPR 30: 2 2 dk Ritim kontrolü • KPR sırasında hızlı ve güçlü bas (100/dak) • Göğüs kafesinin tamamen geri dönmesine izin ver • 30 kompresyon: 2 soluk, 5 tur = 2 dakika • Hasta entübe edildikten sonra solunum sayısı 8 -10/dak • Her 2 dakikada masaj yapan değişsin 45
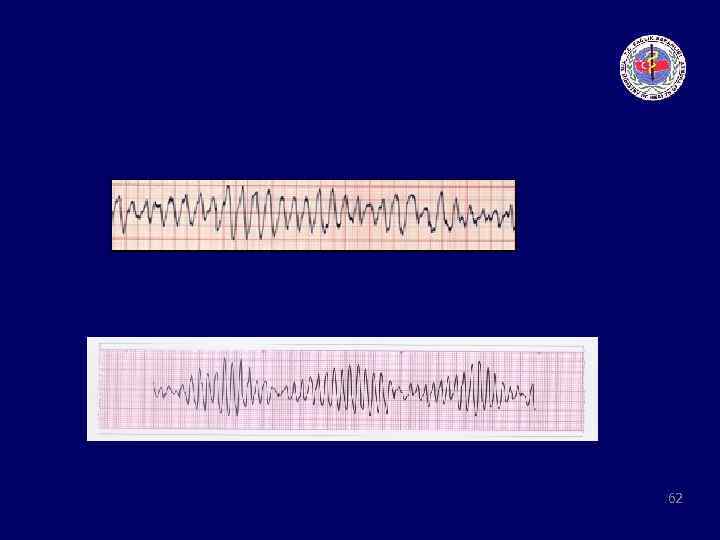
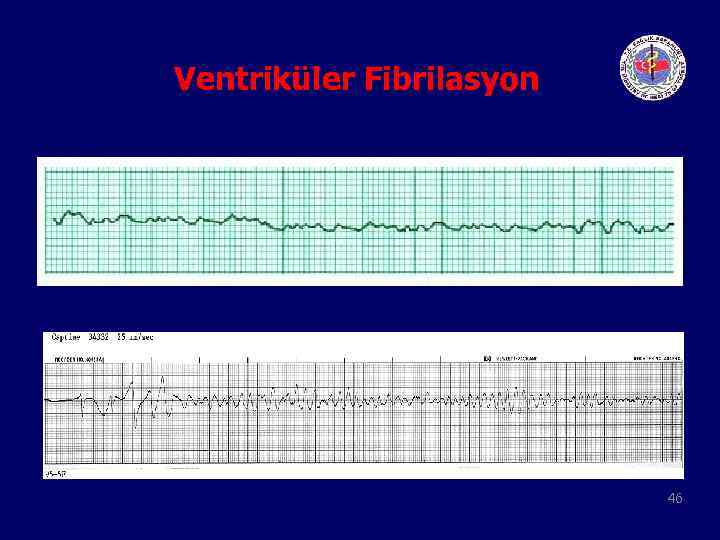 Ventriküler Fibrilasyon 46
Ventriküler Fibrilasyon 46
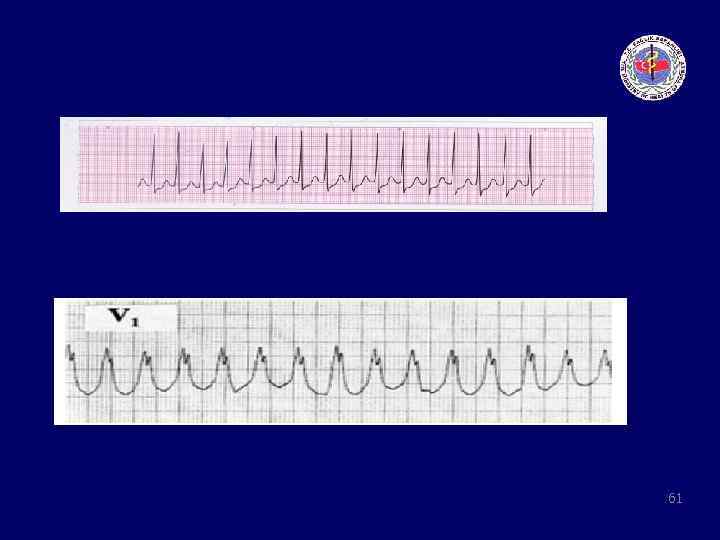
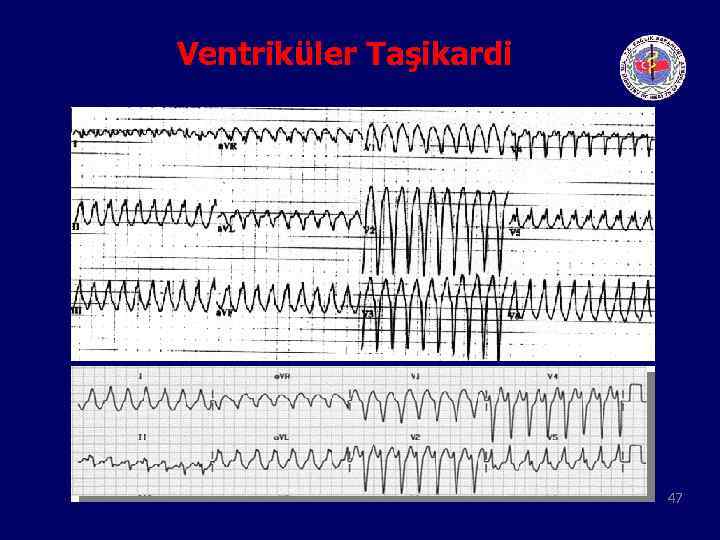 Ventriküler Taşikardi 47
Ventriküler Taşikardi 47
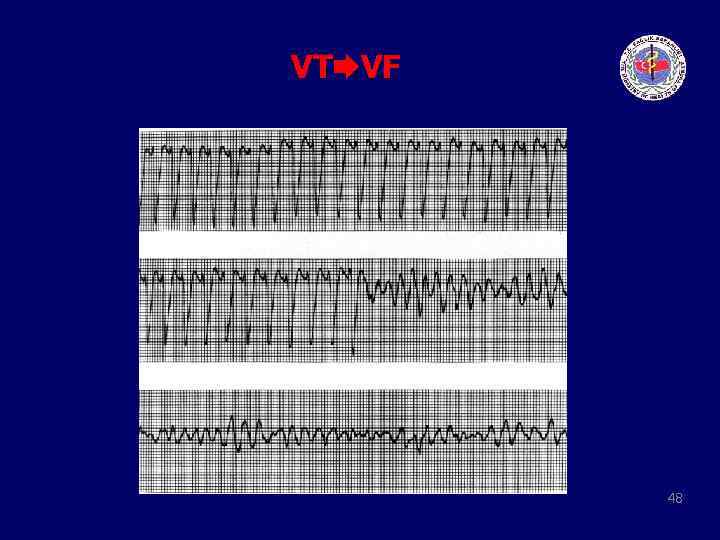 VT VF 48
VT VF 48
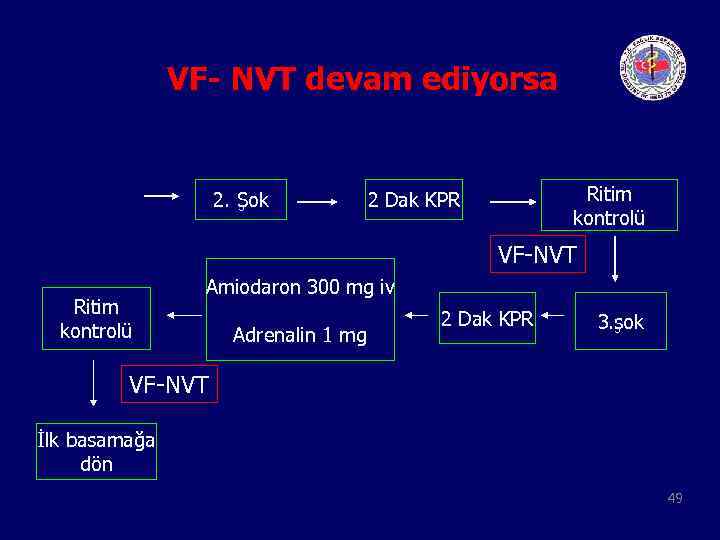 VF- NVT devam ediyorsa 2. Şok Ritim kontrolü 2 Dak KPR VF-NVT Ritim kontrolü Amiodaron 300 mg iv Adrenalin 1 mg 2 Dak KPR 3. şok VF-NVT İlk basamağa dön 49
VF- NVT devam ediyorsa 2. Şok Ritim kontrolü 2 Dak KPR VF-NVT Ritim kontrolü Amiodaron 300 mg iv Adrenalin 1 mg 2 Dak KPR 3. şok VF-NVT İlk basamağa dön 49
 Nabızsız Elektriksel Aktivite(NEA)-Asistoli (Şok uygulanmaz) • Palpe edilen bir nabız olmamasına rağmen monitörde idiyoventriküler, bradiasistolik ritimler görülmesi NEA olarak tanımlanır. 50
Nabızsız Elektriksel Aktivite(NEA)-Asistoli (Şok uygulanmaz) • Palpe edilen bir nabız olmamasına rağmen monitörde idiyoventriküler, bradiasistolik ritimler görülmesi NEA olarak tanımlanır. 50
 Nabızsız Elektriksel Aktivite(NEA)-Asistoli (Şok uygulanmaz) • Atropin 0. 5 mg altında verilmemelidir. • 2. - 3. derece bloklarda atropin yerine pacemaker kullanımı önerilmektedir. • Genellikle geri döndürülebilir sebepleri vardır. 51
Nabızsız Elektriksel Aktivite(NEA)-Asistoli (Şok uygulanmaz) • Atropin 0. 5 mg altında verilmemelidir. • 2. - 3. derece bloklarda atropin yerine pacemaker kullanımı önerilmektedir. • Genellikle geri döndürülebilir sebepleri vardır. 51
 Geri döndürülebilir nedenler 6 H-6 T Hipovolemi Hipoksi Hipo-hiperkalemi Hipotermi Hidrojen iyonu(asidoz) Hipoglisemi Tans. pnömotoraks Tamponad Toksinler Tromboz koroner Tromboz pulmoner Travma 52
Geri döndürülebilir nedenler 6 H-6 T Hipovolemi Hipoksi Hipo-hiperkalemi Hipotermi Hidrojen iyonu(asidoz) Hipoglisemi Tans. pnömotoraks Tamponad Toksinler Tromboz koroner Tromboz pulmoner Travma 52
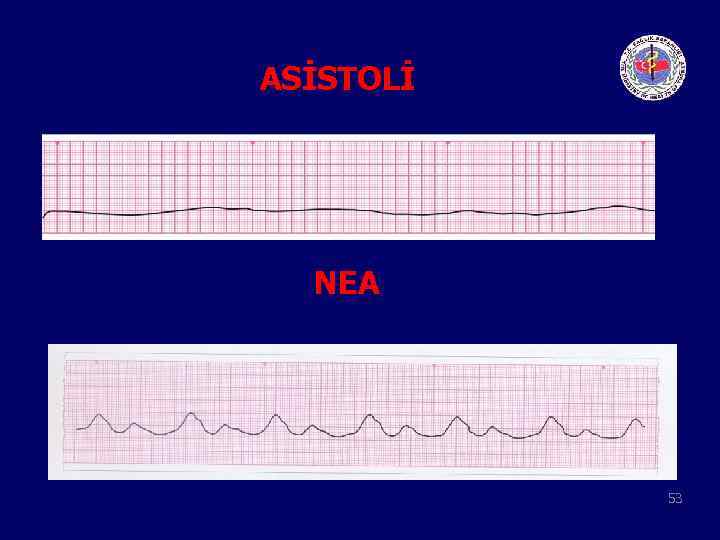 ASİSTOLİ NEA 53
ASİSTOLİ NEA 53
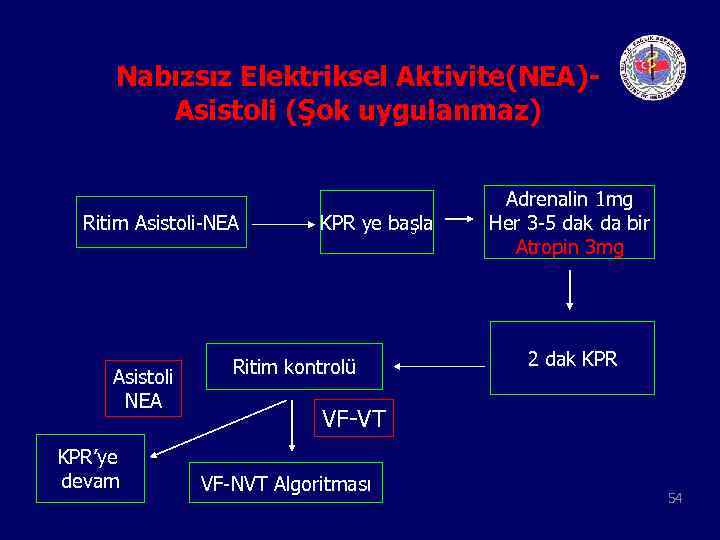 Nabızsız Elektriksel Aktivite(NEA)Asistoli (Şok uygulanmaz) Ritim Asistoli-NEA Asistoli NEA KPR’ye devam KPR ye başla Ritim kontrolü Adrenalin 1 mg Her 3 -5 dak da bir Atropin 3 mg 2 dak KPR VF-VT VF-NVT Algoritması 54
Nabızsız Elektriksel Aktivite(NEA)Asistoli (Şok uygulanmaz) Ritim Asistoli-NEA Asistoli NEA KPR’ye devam KPR ye başla Ritim kontrolü Adrenalin 1 mg Her 3 -5 dak da bir Atropin 3 mg 2 dak KPR VF-VT VF-NVT Algoritması 54
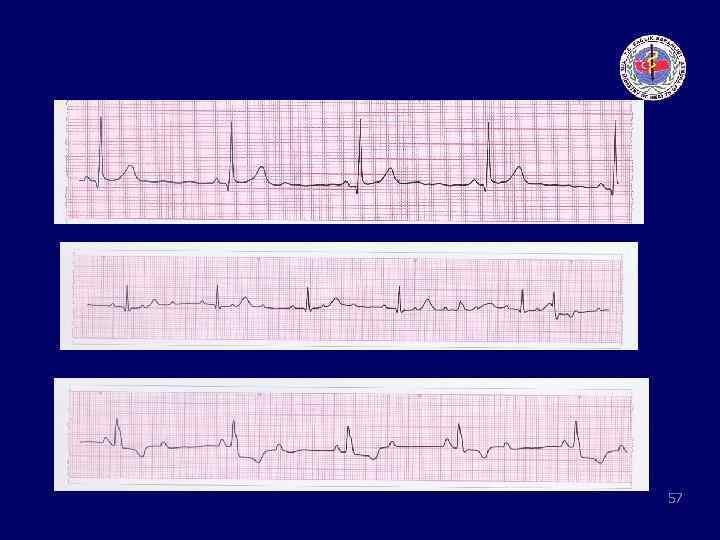
 Bradikardi algoritması • Bradikardi, kalp hızının <60 atım/dk olması olarak tanımlanır. • Ancak “rölatif ya da kesin” bradikardi <40 atım/dk olarak sınıflama yapılması hastanın hemodinamik durumunun uygun olmayan şekilde yavaş olduğunda yararlıdır. • Bradikardinin belirlenmesinde ilk basamak hastanın stabil olup olmadığıdır. 55
Bradikardi algoritması • Bradikardi, kalp hızının <60 atım/dk olması olarak tanımlanır. • Ancak “rölatif ya da kesin” bradikardi <40 atım/dk olarak sınıflama yapılması hastanın hemodinamik durumunun uygun olmayan şekilde yavaş olduğunda yararlıdır. • Bradikardinin belirlenmesinde ilk basamak hastanın stabil olup olmadığıdır. 55
 Bradikardi algoritması Stabil olmayan hastada; • Düşük CO gösteren bulgular – terleme – soğuk – soluk – şuur bozukluğu – hipotansiyon • Kalp yetmezliği • Ciddi iskemik göğüs ağrısı 56
Bradikardi algoritması Stabil olmayan hastada; • Düşük CO gösteren bulgular – terleme – soğuk – soluk – şuur bozukluğu – hipotansiyon • Kalp yetmezliği • Ciddi iskemik göğüs ağrısı 56
 57
57
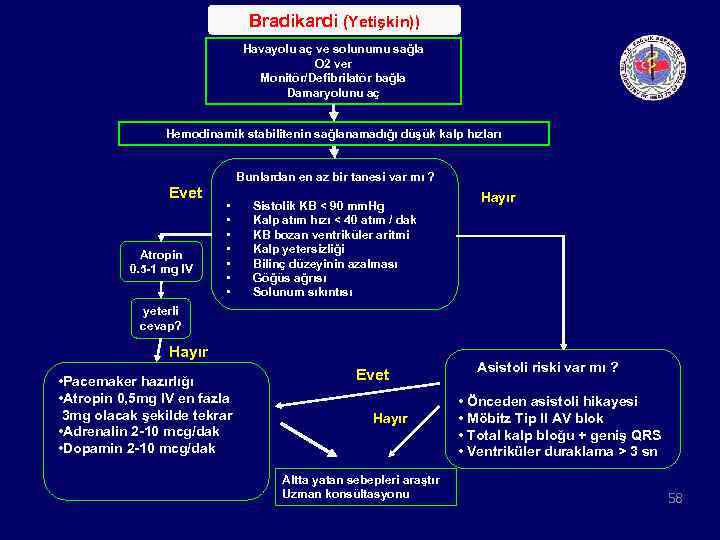 Bradikardi (Yetişkin)) Havayolu aç ve solunumu sağla O 2 ver Monitör/Defibrilatör bağla Damaryolunu aç Hemodinamik stabilitenin sağlanamadığı düşük kalp hızları Bunlardan en az bir tanesi var mı ? Evet Atropin 0. 5 -1 mg IV • • Sistolik KB < 90 mm. Hg Kalp atım hızı < 40 atım / dak KB bozan ventriküler aritmi Kalp yetersizliği Bilinç düzeyinin azalması Göğüs ağrısı Solunum sıkıntısı Hayır yeterli cevap? Hayır • Pacemaker hazırlığı • Atropin 0, 5 mg IV en fazla 3 mg olacak şekilde tekrar • Adrenalin 2 -10 mcg/dak • Dopamin 2 -10 mcg/dak Evet Hayır Altta yatan sebepleri araştır Uzman konsültasyonu Asistoli riski var mı ? • Önceden asistoli hikayesi • Möbitz Tip II AV blok • Total kalp bloğu + geniş QRS • Ventriküler duraklama > 3 sn 58
Bradikardi (Yetişkin)) Havayolu aç ve solunumu sağla O 2 ver Monitör/Defibrilatör bağla Damaryolunu aç Hemodinamik stabilitenin sağlanamadığı düşük kalp hızları Bunlardan en az bir tanesi var mı ? Evet Atropin 0. 5 -1 mg IV • • Sistolik KB < 90 mm. Hg Kalp atım hızı < 40 atım / dak KB bozan ventriküler aritmi Kalp yetersizliği Bilinç düzeyinin azalması Göğüs ağrısı Solunum sıkıntısı Hayır yeterli cevap? Hayır • Pacemaker hazırlığı • Atropin 0, 5 mg IV en fazla 3 mg olacak şekilde tekrar • Adrenalin 2 -10 mcg/dak • Dopamin 2 -10 mcg/dak Evet Hayır Altta yatan sebepleri araştır Uzman konsültasyonu Asistoli riski var mı ? • Önceden asistoli hikayesi • Möbitz Tip II AV blok • Total kalp bloğu + geniş QRS • Ventriküler duraklama > 3 sn 58
 59
59
 60
60
 61
61
 62
62
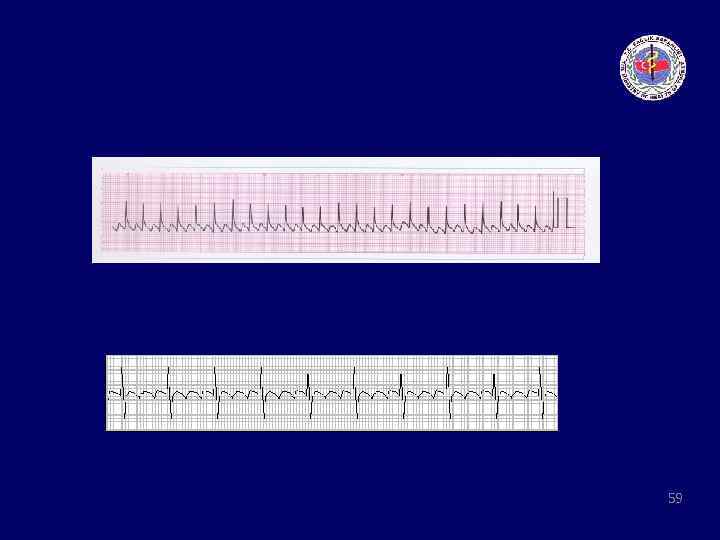
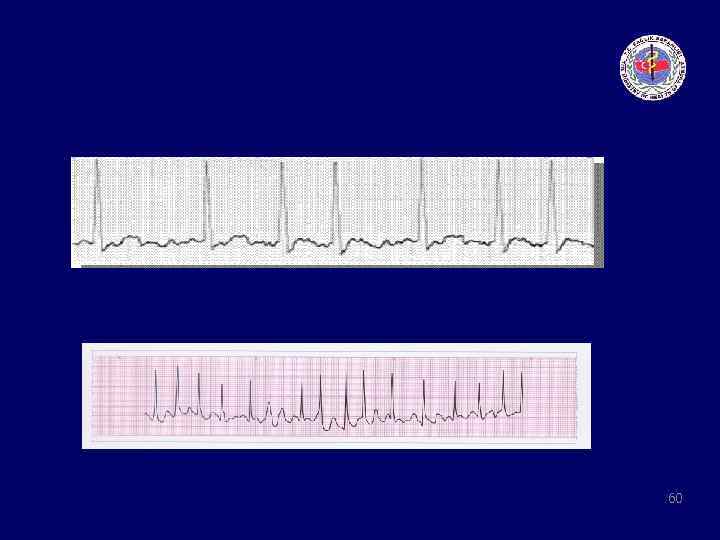
 Taşikardi algoritması • Adenozin doz: 6 mg iv bolus→ritim dönmez ise 2 kere 12 mg tekrar • B Bloker doz: Metaprolol 5 mg iv 5 dak bir total doz 15 mg Esmolol 0. 05 mg/kg/dak • Kalsiyum kanal blokeri doz: Diltiazem 0. 25 mg/kg→ 0. 35 mg/kg Verapamil 5 mg 15 -30 dak bir total doz 20 mg 63
Taşikardi algoritması • Adenozin doz: 6 mg iv bolus→ritim dönmez ise 2 kere 12 mg tekrar • B Bloker doz: Metaprolol 5 mg iv 5 dak bir total doz 15 mg Esmolol 0. 05 mg/kg/dak • Kalsiyum kanal blokeri doz: Diltiazem 0. 25 mg/kg→ 0. 35 mg/kg Verapamil 5 mg 15 -30 dak bir total doz 20 mg 63
 Özetle Hastanede İYD • CPA önlemek - erken tanı için yakın monitorizasyon - Kritik hastanın tedavisine başlamak 64
Özetle Hastanede İYD • CPA önlemek - erken tanı için yakın monitorizasyon - Kritik hastanın tedavisine başlamak 64
 CPA TESPİT EDİLMİŞSE • Mavi kod ekibi çağrılmalı • Reusuitasyon ekipmanlarını hasta başına getir. • Hava yolunu aç • Kompresyona başla 30/2 (2 dk ) • En uygun ekipmanla ventile et…deneyimli kişi endotrakeal entübasyon 65
CPA TESPİT EDİLMİŞSE • Mavi kod ekibi çağrılmalı • Reusuitasyon ekipmanlarını hasta başına getir. • Hava yolunu aç • Kompresyona başla 30/2 (2 dk ) • En uygun ekipmanla ventile et…deneyimli kişi endotrakeal entübasyon 65


 • 100/dk kompresyon 10/dk solunum • Defibrilatör yada AED kompresyona devam ederek hazırlan • VT/VF ise şok • Ritm değerlendirmeden 2 dk CPR • Ritme bak VT/VF ise şok ve 2 dk CPR VT/VF ise 3. Şok ile beraber Adrenalin & amiadorone IV / IO • İlaçların ardından en az 20 cc sıvı 68
• 100/dk kompresyon 10/dk solunum • Defibrilatör yada AED kompresyona devam ederek hazırlan • VT/VF ise şok • Ritm değerlendirmeden 2 dk CPR • Ritme bak VT/VF ise şok ve 2 dk CPR VT/VF ise 3. Şok ile beraber Adrenalin & amiadorone IV / IO • İlaçların ardından en az 20 cc sıvı 68
 INTEROSSEAL YOL • Santral venöz yol= IO (aynı sürede eşit plazma konsantrasyonu ) • İlaçların optimal trakeal dozu ? ? ? Trakeal doz kullanma 69
INTEROSSEAL YOL • Santral venöz yol= IO (aynı sürede eşit plazma konsantrasyonu ) • İlaçların optimal trakeal dozu ? ? ? Trakeal doz kullanma 69

 • Ritm VT/VF devam algoritmaya devam • Ritm PEA veya Asistoli algoritma • Ritm sinüs ritmi ise post resusitasyon dönemi için yoğun bakım 71
• Ritm VT/VF devam algoritmaya devam • Ritm PEA veya Asistoli algoritma • Ritm sinüs ritmi ise post resusitasyon dönemi için yoğun bakım 71
 İLAÇLAR • • • Adrenalin Amiodarone Lidokaine Bikarbonat Magnezyum Atropin: PEA yada Asistoli de rutin kullanımı artık önerilmiyor. 72
İLAÇLAR • • • Adrenalin Amiodarone Lidokaine Bikarbonat Magnezyum Atropin: PEA yada Asistoli de rutin kullanımı artık önerilmiyor. 72
 TEŞEKKÜRLER 73
TEŞEKKÜRLER 73


