Кардиомиопатии исправленная.pptx
- Количество слайдов: 23

Кардиомиопатии - поражение сократительного миокарда (первичная миокардиальная болезнь). По определению экспертов ВОЗ, название «кардиомиопатия» обозначает состояния различной, часто неизвестной этиологии, при которых важнейшим признаком являются кардиомегалия и сердечная недостаточность (часто сочетается с поражением эндокарда, иногда и перикарда), Из этой категории исключаются болезни сердца вследствие повреждения клапанов, нарушения коронарного кровообращения, кровообращения в сосудах большого и малого кругов, атеросклероз. Goodwin (1982).

КЛАССИФИКАЦИЯ Все кардиомиопатии являются вторичными, для одних этиология и патогенез остаются нераскрытыми (идиопатичеокие кардиомиопатии), а для других они известны; изменения в сердце при известных заболеваниях (гликогеноз, гемохроматоз, микседема и др. ) обозначаются как симптоматические кардиомиопатии. Морфологическим субстратом вторичных (симптоматических) кардиомиопатий являются воспалительные и дистрофические изменения. Они подразделяются на: • инфекционные (вирусные, септические), токсические (алкогольные, лекарственные), • дегенеративные (при нейромышечных дистрофиях, эндокринопатиях, системных заболеваниях соединительной ткани), • инфильтративные (при амилоидозе, гликогенозе, гемохроматозе), • связанные с нарушением питания (бери, квашиоркор).
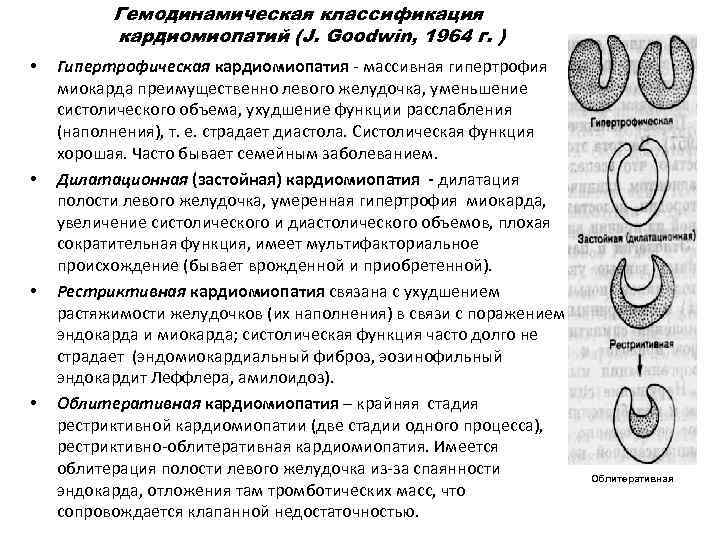
Гемодинамическая классификация кардиомиопатий (J. Goodwin, 1964 г. ) • • Гипертрофическая кардиомиопатия массивная гипертрофия миокарда преимущественно левого желудочка, уменьшение систолического объема, ухудшение функции расслабления (наполнения), т. е. страдает диастола. Систолическая функция хорошая. Часто бывает семейным заболеванием. Дилатационная (застойная) кардиомиопатия - дилатация полости левого желудочка, умеренная гипертрофия миокарда, увеличение систолического и диастолического объемов, плохая сократительная функция, имеет мультифакториальное происхождение (бывает врожденной и приобретенной). Рестриктивная кардиомиопатия связана с ухудшением растяжимости желудочков (их наполнения) в связи с поражением эндокарда и миокарда; систолическая функция часто долго не страдает (эндомиокардиальный фиброз, эозинофильный эндокардит Леффлера, амилоидоз). Облитеративная кардиомиопатия – крайняя стадия рестриктивной кардиомиопатии (две стадии одного процесса), рестриктивно облитеративная кардиомиопатия. Имеется облитерация полости левого желудочка из за спаянности эндокарда, отложения там тромботических масс, что сопровождается клапанной недостаточностью. Облитеративная

Из всех видов заболевания у детей к идиопатическим, т. е. истинным, кардиомиопатиям относится лишь гипертрофическая. Остальные (застойная, рестриктивная) чаще бывают результатом хронического кардита

ГИПЕРТРОФИЧЕСКАЯ КАРДИОМИОПАТИЯ Гипертрофическая кардиомиопатия (ГКМП) может быть без градиента давления между аортой и левым желудочком (симметричная ГКМП) и с градиентом (асимметричная ГКМП, которая создается как гипертрофия верхней части перегородки, так и аномальным движением передней створки митрального клапана). • Асимметричная ГКМП имеет еще два распространенных синонима: обструктивная ГКМП и идиопатический гипертрофический субаортальный стеноз (ИГСС). • ГКМП с градиентом клинически сходна с дефектом межжелудочковой перегородки, недостаточностью митрального клапана, является одной из причин внезапной сердечной смерти детей и подростков.

Этиология и патогенез ГКМП до конца не известны. • нарушения катехоламинов (повышенная выработка или измененная реакция на них) • эндокринные факторы • генетические факторы Нарушение симпатической иннервации может быть врожден ным; аутосомно доминантный путь наследования) и приобретенным (гипертоническая болезнь, нейрофиброматоз, феохромоцитома, атаксия Фридрейха). J. Goodwin считает причиной ГКМП генетически обусловленный порок развития симпатической нервной системы, что нарушает обычный процесс сокращения и расслабления миокарда, способствует его прогрессирующей гипертрофии и дезорганизации, увеличению ригидности. Утолщение преимущественно межжелудочковой перегородки объясняется множеством адренорецепторов в ней. ГКМП формируется внутриутробно, но клинически может проявить себя достаточно поздно (на 2— 4 м десятилетии жизни); сочетается с врожденными пороками сердца дефектом межпредсердной перегородки, стенозом легочной артерии, синдромом Noonan, Leopard, Шерешевского — Тернера; гипертрофия межжелудочковой перегородки обнаруживается у 50— 75% практически здоровых родственников детей с ГКМП.

Обнаружение ГКМП при заболеваниях, в основе которых лежит нарушение функции катехоламинов (эмоциональные стрессы, большие физические перегрузки или артериальная гипоксемия (летчики, водолазы). Имеющиеся в таких случаях «катехоламиновые нагрузки» могут приводить со временем к ГКМП. В клинических наблюдениях отмечено, что адренергическая стимуляция увеличивает градиент давления между левым желудочком и аортой, ухудшает диастолическое наполнение, (В адреноблокаторы предотвращают такие изменения). Уровень норадреналина в крови у больных с ГКМП повышен по сравнению с контролем как в покое, так и особенно после нагрузочных проб [Goodwin J. , 1982]. На значение эндокринных факторов указывает обнаружение ГКМП у детей, рожденных от матерей с сахарным диабетом, у детей с гиперфункцией щитовидной железы; гиперинсулизм и гипогликемия сочетаются с ГКМП и повышенной экскрецией катехоламинов. Таким образом, к этиологическим факторам ГКМП относятся генетические, тератогенные, инфекционные, стрессорные.

Патогенез • В основе патогенеза лежит нарушенная функция симпатической нервной системы (аномалия развития или приобретенное нарушение) неравномерность распространения возбуждения по миокарду левого желудочка искажение последовательности сокращений, вызывающая гипертрофию межжелудочковой перегородки неправильная ориентация папиллярных мышц меняется направление движения передней створки митрального клапана, гипертрофия миокарда левого желудочка. Митральная регургитация, вторичная по происхождению, формирует дополнительное препятствие выбросу крови в аорту. Гемодинамика. При ГКМП обязательно сочетание двух факторов — гипертрофии миокарда и нарушения функции релаксации (диастолы) в результате дисфункции симпатической нервной системы, одновременно ухудшается диастолитическое наполнение и формируется гипертрофия миокарда.

Клиника Первыми симптомами заболевания являются систолический шум, выявляемый чаще случайно, реже в связи с жалобами на боль в области сердца или одышку при нагрузке. Выделяют группу детей: 1) не предъявляющих жалоб; 2) предъявляющих жалобы после нагрузки на боли в области сердца, сердцебиение, головокружение, одышку, быстрое утомление, синкопе; 3) предъявляющих эти же жалобы в состоянии покоя. Наиболее патогномоничны для ГКМП жалобы на боли в области сердца и синкопе, которые наблюдаются чаще при физической нагрузке в отсутствие признаков декомпенсации, при вполне удовлетворительном состоянии.

Причины синкопе: • острые нарушения ритма (полная блокада сердца, фибрилляция желудочков) • гемодинамические факторы — затрудненное наполнение левого желудочка на фоне тахикардии. • Болевой синдром аналогичен «angina pectoris» : дефицит коронарного кровотока из за выраженной гипертрофии миокарда левого желудочка. Описаны случаи смерти больных с ГКМП от инфаркта миокарда. • Одышка — один из первых симптомов ГКМП, появляется вначале при нагрузке, а затем и в покое, обусловлена повышением конечнодиастолического давления в левом желудочке, давления в малом круге кровообращения. • Большинство детей не отстают в физическом развитии. • Область сердца чаще не изменена. При рано возникшей кардиомегалии (у детей раннего возраста) может сформироваться левосторонний сердечный горб. Верхушечный толчок усилен. • При ГКМП у детей размеры сердца могут быть как нормальными, так и значительно увеличенными.

Аускультативная картина при ГКМП многообразна и определяется наличием или отсутствием клапанной недостаточности, градиентом давления. Наиболее характерны два разных по локализации и характеру систолических шума: первый на верхушке, продолжительный, с проведением в левую аксиллярную область или на основание сердца — стенотического тембра с отрывом от I тона, в третьем — четвертом межреберье слева у грудины. Особенностью этого шума является его изменчивость на протяжении даже одного обследования При кардиомегалии возможен систолический шум относительной недостаточности трехстворчатого клапана. У детей с изолированной умеренно выраженной асимметричной гипертрофией перегородки шум вообще отсутствует. Появление шума недостаточности аортальных клапанов при ГКМП требует исключения инфекционного эндокардита, который встречается при данной патологии в 5— 9% случаев.

У детей с ГКМП могут быть, хотя и нечасто, признаки легочной гипертензии в виде малинового цианоза, резкого усиления II тона при аускультации и на ФКГ, перегрузки правых отделов на ЭКГ и эхокардиограмме. Сердечная недостаточность при ГКМП долго отсутствует, реже появляется в первые годы жизни и даже с рождения, преимущественно по левожелудочковому типу. Тотальная декомпенсация свидетельствует о диффузном распространенном миопатического процесса; многие больные с ГКМП умирают раньше, чем развернется кар тина правожелудочковой недостаточности. При нарастании сердечной (миокардиальной) недостаточности шум может ослабевать; его сохранение указывает на фиксированное сужение.

ЭКГ-исследование. Желудочковая экстрасистолия, приступы пароксизмальной тахикардии, мерцание предсердий. Уширение и деформация комплекса QRS • ( внутрижелудочковая блокада, блокадой ветвей пучка Гиса, синдромом WPW; как следствием фиброза перегородки. ) • Чаще отмечается блокада передней левой ветви, чем объясняется левый тип ЭКГ. • Почти у 1/3 детей с ГКМП отмечается неполная или полная блокада правой ветви пучка Гиса (косвенный показатель гипертрофии межжелудочковой перегородки). • Важным прогностическим показателем является удлиненный интервал Q—Т; риск внезапной смерти. • снижение амплитуды или инверсия зубца Т в отведениях I, II, V 5, 6, снижение сегмента ST. (отражение состояния коронарного кровотока и соответственно гипоксических изменений в мышце сердца) На фонокардиограмме систолический шум имеет ромбовидную форму, расположен в первой половине систолы или мезосистолу, не доходит до II тона, меняется при провокационных пробах.
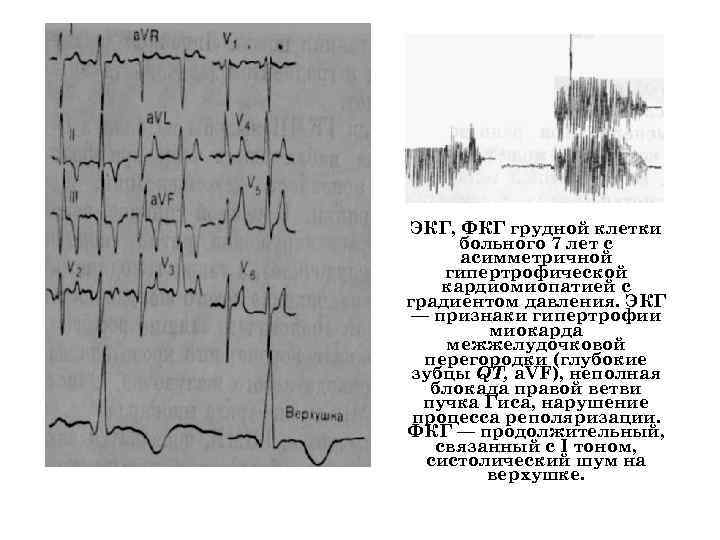
ЭКГ, ФКГ грудной клетки больного 7 лет с асимметричной гипертрофической кардиомиопатией с градиентом давления. ЭКГ — признаки гипертрофии миокарда межжелудочковой перегородки (глубокие зубцы QT, a. VF), неполная блокада правой ветви пучка Гиса, нарушение процесса реполяризации. ФКГ — продолжительный, связанный с I тоном, систолический шум на верхушке.

Рентгенологическое исследование 2 варианта: I резко увеличенное ( кардиомегалия) сердце: трапециевидная, с вытянутым левым желудочком. Талия сердца отсутствует из за дилатированного левого предсердия II незначительно увеличено: • форма сердечной тени напоминает таковую при стенозе аорты выраженная талия, приподнята над диафрагмой верхушка, образованная гипертрофированным левым желудочком Эхокардиография - уменьшение систолического объема левого желудочка, гипертрофия межжелудочковой перегородки, ее гипо или акинезия задней стенке левого желудочка • В диагностически трудных случаях показаны зондирование полостей сердца и ангиокардиография.

Дифференциальная диагностика. Сходство ГКМП с рядом сердечно сосудистых заболеваний обусловлено общими клиническими проявлениями в виде систолического шума, гипертрофии левых отделов сердца на ЭКГ, кардиалгии, нарушений ритма. 1)Исключить клапанный, надклапанный стеноз аорты помогают рентгенография (постстенотическое расширение аорты при этих стенозах), эхокардиография. 2)Большие трудности вызывает дифференциальная диагностика с хроническим кардитом, небольшой полостью левого желудочка и гипертрофией миокарда. В пользу ГКМП будут свидетельствовать семейные случаи заболевания, отсутствие выраженной атриомегалии, асимметричная гипертрофия межжелудочковой перегородки. 3)От дефекта межжелудочковой перегородки ГКМП отличают два разных по характеру шума, ромбовидная форма шума изгнания, нетипичные для порока сердца жалобы (кардиалгии, синкопе), данные рентгенографии и ЭКГ 4)При исключении ревматического характера недостаточности митрального клапана учитывают данные анамнеза, лабораторных исследований, эхокардиографии.

Течение ГКМП. Менее благоприятное течение семейных форм ГКМП. Средний возраст выявления заболевания в этих случаях составляет 15 лет Осложнения, приводящие к летальному исходу, включают : • угрожающие жизни аритмии, сердечную недостаточность, тромбоэмболию, инфекционный эндокардит. • Особенно типична для ГКМП внезапная смерть (5— 15%). Наиболее угрожаемы по внезапной смерти дети, имеющие кардиомегалию, выраженную гипертрофию межжелудочковой перегородки, изменения ST—Т, блокаду ветвей пучка Гиса, глубокие зубцы Q и синдром WPW на ЭКГ, желудочковые аритмии, синкопе, чьи родственники внезапно умерли в молодом возрасте ( «злокачественные семьи» ). Причинами внезапной смерти являются желудочковые аритмии, а также внезапное уменьшение (не обструкция) полости левого желудочка с затруднением поступления в него крови, сопровождающееся периферической вазодилатацией.

Лечение ГКМП может быть медикаментозным и хирургическим. Основное патогенетическое звено образования ГКМП составляет дисфункция (гиперфункция) симпатической нервной системы, вызывающая прогрессирование заболевания и появление угрожающих жизни аритмий, рекомендуется назначение β-адреноблокаторов. Такое лечение направлено на уменьшение градиента давления, снижение сократительной способности миокарда, увеличение конечнодиастолического объема левого желудочка, профилактику и лечение аритмий. Показаниями к назначению β адреноблокаторов являются кардиалгии, ишемические изменения в миокарде на ЭКГ, аритмии в покое при длительном мониторировании или при физической нагрузке. Обзидан (индерал) назначают длительно по 0, 5— 2 мг/кг (до нескольких лет, отмена препарата медленная). Прием даже больших доз препарата не предотвращает внезапной смерти, тем более она возможна при проведении прерывистых курсов (по 10 дней ежемесячно). Кроме приема обзидана, больным рекомендуют ограничение физической нагрузки, седативные препараты и транквилизаторы, антиаритмические медикаменты (кордарон, хинидин) и средства, улучшающие обменные процессы в миокарде, микроциркуляцию (курантил, ацетилсалициловая кислота в дозе 1 мг/кг).

• В случаях неэффективности β адреноблокаторов назначают изоптин (верапамил) по 320 мг/сут длительно ( уменьшение гипертрофии перегородки, улучшение диастоличеокого наполнения на фоне такого лечения, что приводит к положительной клинической динамике). • В случаях сердечной недостаточности назначение небольших доз сердечных гликозидов в сочетании с β адреноблокаторами, диуретиками. • Периферические вазодилататоры при ГКМП противопоказаны.

Хирургическая коррекция ГКМП остается спорной. Поскольку ГКМП — первичное заболевание миокарда, любое хирургическое вмешательство (миотомия, миоэктомия, протезирование митрального клапана) оказывается паллиативным, лишь временно улучшает состояние, а в дальнейшем наступает летальный исход от миокардиальной недостаточности. • ГКМП — практически единственный представитель истинных кардиомиопатий, не является большой редкостью. Педиатры должны знать о существовании данной патологии, уметь ее заподозрить. Дети, страдающие ГКМП и не знающие о своем заболевании, позволяют себе повышенные физические нагрузки, не получают своевременно лечения и имеют риск внезапной смерти.

ДИЛАТАЦИОННАЯ (ЗАСТОЙНАЯ) КАРДИОМИОПАТИЯ Редко бывает идиопатической (на аутопсии или в биоптате подтверждается воспаление). Клинико инструментальные диагностические критерии дилатационной кардиомиопатий такие же, как хроническом кардите с большой полостью левого желудочка Дилатационная кардиомиопатия может быть также результатом токсических, метаболических и других повреждений При гистологическом исследовании миокарда обнаружение клеточных инфильтратов подтверждает миокардит, но его возможным исходом может быть диффузный распространенный кардиосклероз при умеренной гипертрофии миокарда. Основными проявлениями дилатационной кардиомиопатий являются кардиомегалия, приглушенные тоны, сердечная недостаточность, стойкие нарушения ритма и проводимости, неспецифические изменения ST—Т на ЭКГ. Лечение положительный эффект периферических вазодилататоров при дилатационной кардиомиопатий (гидролазин с нитратами, празосин, каптоприл, сальбутамол внутривенно при выраженной и рефрактерной декомпенсации), показано назначение антикоагулянтов, небольших доз β адреноблокаторов. При этом варианте кардиомиопатий смерть реже бывает внезапной, чаще наступает на фоне хронической сердечной недостаточности.

РЕСТРИКТИВНО-ОБЛИТЕРАТИВНАЯ КАРДИОМИОПАТИЯ Этот вариант кардиомиопатий может иметь идиопатическое происхождение, быть результатом хронического воспаления эндомиокардиального фиброза, эозинофильного эндокардита Леффлера, инфильтративных заболеваний (амилоидоз, гемохроматоз, гликогеноз). Основным патофизиологическим механизмом гемодинамики служит ригидный, плохо растяжимый миокард, препятствующий наполнению левого желудочка, в результате чего в нем значительно повышается диастолическое давление. Это определяет клинические и гемодинамические особенности, напоминающие таковые при констриктивном перикардите. Характерный симптом — выраженная правожелудочковая декомпенсация (отеки, гепатомегалия). Сердце увеличено за счет левого предсердия и правых отделов, часто имеются нарушения ритма, шум отсутствует или связан с недостаточностью атриовентрикулярных клапанов. Лечение включает антивоспалительную терапию, сердечные гликозиды, вазодилататоры. Более эффективно хирургическое иссечение пораженного эндокарда и клапанов с последующим их протезированием. Продолжительность жизни при рестриктивной кардиомиопатпи составляет от нескольких месяцев до 7— 9 лет. Прогноз даже после успешной операции плохой.

СПАСИБО ЗА ВНИМАНИЕ
Кардиомиопатии исправленная.pptx