Кардиалгия и ОКС.ppt
- Количество слайдов: 49
 Кардиалгия и острый коронарный синдром: вопросы диагностики и тактики ведения клинический интерн Чукалин Артур Станиславович
Кардиалгия и острый коронарный синдром: вопросы диагностики и тактики ведения клинический интерн Чукалин Артур Станиславович
 Боль в области сердца является очень частой жалобой в практике врача терапевта и может быть одним из важнейших симптомов ряда заболеваний сердца Значение правильного и своевременного выявления причины такой боли чрезвычайно велико в плане выбора тактики дальнейшего ведения пациента и определения прогноза Однако, боли в области сердца могут быть обусловлены не только патологией сердца, но также и заболеваниями других органов и тканей грудной клетки (легких, плевры, средостения, диафрагмы), костномышечных и нервных структур грудной стенки, а также "отдаленными" причинами – заболеваниями органов пищеварительной системы Кроме того, боли могут носить функциональный характер Важно помнить, что боли в груди у одного и того же больного могут возникать под влиянием не одной, а двух и даже более причин
Боль в области сердца является очень частой жалобой в практике врача терапевта и может быть одним из важнейших симптомов ряда заболеваний сердца Значение правильного и своевременного выявления причины такой боли чрезвычайно велико в плане выбора тактики дальнейшего ведения пациента и определения прогноза Однако, боли в области сердца могут быть обусловлены не только патологией сердца, но также и заболеваниями других органов и тканей грудной клетки (легких, плевры, средостения, диафрагмы), костномышечных и нервных структур грудной стенки, а также "отдаленными" причинами – заболеваниями органов пищеварительной системы Кроме того, боли могут носить функциональный характер Важно помнить, что боли в груди у одного и того же больного могут возникать под влиянием не одной, а двух и даже более причин
 Задачи дифференциальной диагностики В первую очередь необходимо дифференцировать: коронарогенную боль, т. е. стенокардию (обусловленную боль ишемией миокарда и отличающуюся четкой и довольно постоянной клиникой) - и некоронорогенную боль – собственно кардиалгию (имеющую значительно более разнообразные причины и проявления) СТЕНОКАРДИЯ стабильная стенокардия напряжения нестабильная стенокардия (ОКС) КАРДИАЛГИЯ уточнить генез
Задачи дифференциальной диагностики В первую очередь необходимо дифференцировать: коронарогенную боль, т. е. стенокардию (обусловленную боль ишемией миокарда и отличающуюся четкой и довольно постоянной клиникой) - и некоронорогенную боль – собственно кардиалгию (имеющую значительно более разнообразные причины и проявления) СТЕНОКАРДИЯ стабильная стенокардия напряжения нестабильная стенокардия (ОКС) КАРДИАЛГИЯ уточнить генез
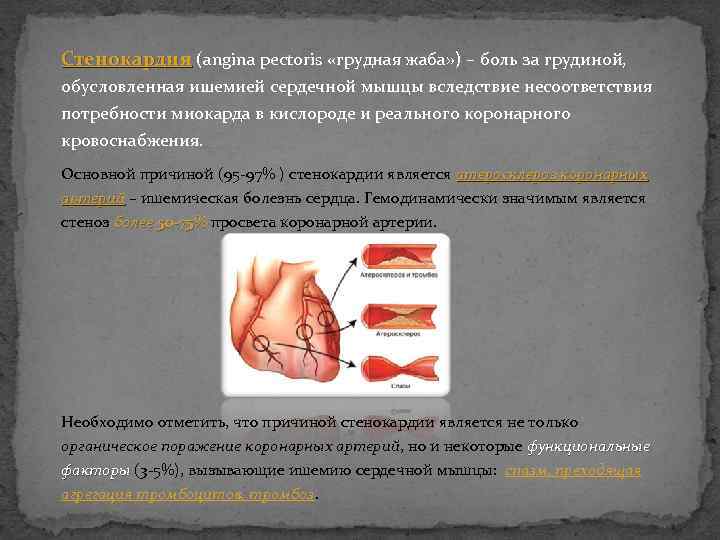 Стенокардия (angina pectoris «грудная жаба» ) – боль за грудиной, обусловленная ишемией сердечной мышцы вследствие несоответствия потребности миокарда в кислороде и реального коронарного кровоснабжения. Основной причиной (95 -97% ) стенокардии является атеросклероз коронарных артерий – ишемическая болезнь сердца. Гемодинамически значимым является стеноз более 50 -75% просвета коронарной артерии. Необходимо отметить, что причиной стенокардии является не только органическое поражение коронарных артерий, но и некоторые функциональные факторы (3 -5%), вызывающие ишемию сердечной мышцы: спазм, преходящая агрегация тромбоцитов, тромбоз.
Стенокардия (angina pectoris «грудная жаба» ) – боль за грудиной, обусловленная ишемией сердечной мышцы вследствие несоответствия потребности миокарда в кислороде и реального коронарного кровоснабжения. Основной причиной (95 -97% ) стенокардии является атеросклероз коронарных артерий – ишемическая болезнь сердца. Гемодинамически значимым является стеноз более 50 -75% просвета коронарной артерии. Необходимо отметить, что причиной стенокардии является не только органическое поражение коронарных артерий, но и некоторые функциональные факторы (3 -5%), вызывающие ишемию сердечной мышцы: спазм, преходящая агрегация тромбоцитов, тромбоз.
 Причины стенокардии 1 – ишемия миокарда, обусловленная атеросклерозом коронарных артерий: ИБС: стабильная стенокардия напряжения острый коронарный синдром: нестабильная стенокардия, инфаркт миокарда 2 – ишемия миокарда, обусловленная другими причинами: вариантная стенокардия Принцметала микрососудистая стенокардия (синдром X) гипертрофическая кардиомиопатия аортальные пороки (стеноз и недостаточность) гипертоническая болезнь с выраженной гипертрофией миокарда васкулиты с вовлечением коронарных артерий (узелковый периартериит, неспецифический аортоартериит, облитерирующий тромбангиит) эмболия коронарных артерий (при инфекционном эндокардите, фибрилляции предсердий, ревматических пороках сердца и т. п. ) врожденные аномалии коронарных артерий (миокардиальные «мышечные мостики» )
Причины стенокардии 1 – ишемия миокарда, обусловленная атеросклерозом коронарных артерий: ИБС: стабильная стенокардия напряжения острый коронарный синдром: нестабильная стенокардия, инфаркт миокарда 2 – ишемия миокарда, обусловленная другими причинами: вариантная стенокардия Принцметала микрососудистая стенокардия (синдром X) гипертрофическая кардиомиопатия аортальные пороки (стеноз и недостаточность) гипертоническая болезнь с выраженной гипертрофией миокарда васкулиты с вовлечением коронарных артерий (узелковый периартериит, неспецифический аортоартериит, облитерирующий тромбангиит) эмболия коронарных артерий (при инфекционном эндокардите, фибрилляции предсердий, ревматических пороках сердца и т. п. ) врожденные аномалии коронарных артерий (миокардиальные «мышечные мостики» )
 Кардиалгия – боль в грудной клетке, локализующаяся в области сердца (за грудиной, слева от нее, в области верхушки сердца), отличающаяся от типичной ангинозной боли по основным характеристикам. Причиной кардиалгий никогда не является ишемия миокарда и, как правило, эта боль менее опасна в прогностическом плане, чем стенокардия. Все боли неоангинозного генеза целесообразно разделить на две группы: группы 1) Патология сердца, не обусловленная ишемией миокарда 2) Экстракардиальные причины – заболевания других органов и тканей грудной клетки, вызывающие боль в области сердца
Кардиалгия – боль в грудной клетке, локализующаяся в области сердца (за грудиной, слева от нее, в области верхушки сердца), отличающаяся от типичной ангинозной боли по основным характеристикам. Причиной кардиалгий никогда не является ишемия миокарда и, как правило, эта боль менее опасна в прогностическом плане, чем стенокардия. Все боли неоангинозного генеза целесообразно разделить на две группы: группы 1) Патология сердца, не обусловленная ишемией миокарда 2) Экстракардиальные причины – заболевания других органов и тканей грудной клетки, вызывающие боль в области сердца
 Причины кардиалгий 1 – Кардиальная патология: миокардиты климактерическая кардиопатия нейроциркуляторная дистония пролапс митрального клапана острый перикардит 2 – Экстракардиальная патология: патология аорты (аортит, расслаивающая аневризма аорты, разрыв аневризмы аорты) заболевания органов дыхания (острый трахеобронхит, сухой плеврит, плевропневмония, спонтанный пневмоторакс, медиастенит, опухоли легких и плевры, ТЭЛА) заболевания пищеварительного тракта (рефлюкс-эзофагит, спазм пищевода, кардиоспазм, грыжа пищеводного отверстия диафрагмы, синдром Мэллори-Вейса, язвенная болезнь) заболевания костно-мышечного аппарата грудной клетки (межреберная невралгия, синдром большой грудной мышцы, синдром передней лестничной мышцы – скаленуссиндром, остеохондроз позвоночника, синдром Титце) травмы грудной клетки (в том числе застарелые) психогенные состояния (невроз навязчивых состояний, кардиофобия) прочие (Herpes zoster)
Причины кардиалгий 1 – Кардиальная патология: миокардиты климактерическая кардиопатия нейроциркуляторная дистония пролапс митрального клапана острый перикардит 2 – Экстракардиальная патология: патология аорты (аортит, расслаивающая аневризма аорты, разрыв аневризмы аорты) заболевания органов дыхания (острый трахеобронхит, сухой плеврит, плевропневмония, спонтанный пневмоторакс, медиастенит, опухоли легких и плевры, ТЭЛА) заболевания пищеварительного тракта (рефлюкс-эзофагит, спазм пищевода, кардиоспазм, грыжа пищеводного отверстия диафрагмы, синдром Мэллори-Вейса, язвенная болезнь) заболевания костно-мышечного аппарата грудной клетки (межреберная невралгия, синдром большой грудной мышцы, синдром передней лестничной мышцы – скаленуссиндром, остеохондроз позвоночника, синдром Титце) травмы грудной клетки (в том числе застарелые) психогенные состояния (невроз навязчивых состояний, кардиофобия) прочие (Herpes zoster)
 Алгоритм обследования пациента с болями в области сердца I. Характеристика болевого синдрома: характер и интенсивность болей локализация и иррадиация продолжительность условия возникновения (провоцирующие факторы) и обстоятельства купирования сопутствующие симптомы II. Физикальное исследование: кожные покровы (бледность, цианоз, повышенная влажность) измерение АД и пульса аускультация сердца и легких (шумы в сердце при пороках, шум трения перикарда, шум трения плевры, хрипы и ослабление дыхания) пальпация грудной стенки в триггерных точках III. Лабораторные и инструментальные данные (ЭКГ, рентгенография грудной клетки, Эхо. КГ, пробы с нагрузкой, КТ грудной клетки, сцинтиграфия легких, коронарография, ЭГДС и другие исследования пищеварительной системы)
Алгоритм обследования пациента с болями в области сердца I. Характеристика болевого синдрома: характер и интенсивность болей локализация и иррадиация продолжительность условия возникновения (провоцирующие факторы) и обстоятельства купирования сопутствующие симптомы II. Физикальное исследование: кожные покровы (бледность, цианоз, повышенная влажность) измерение АД и пульса аускультация сердца и легких (шумы в сердце при пороках, шум трения перикарда, шум трения плевры, хрипы и ослабление дыхания) пальпация грудной стенки в триггерных точках III. Лабораторные и инструментальные данные (ЭКГ, рентгенография грудной клетки, Эхо. КГ, пробы с нагрузкой, КТ грудной клетки, сцинтиграфия легких, коронарография, ЭГДС и другие исследования пищеварительной системы)
 Характеристика ангинозного болевого синдрома при стенокардии напряжения ▪ приступообразная боль (т. е. непостоянная), возникающая, как правило, на фоне благополучного состояния больного ▪ характер боли: жгучий, сжимающий, давящий иногда больные описывают боль как «дискомфорт за грудиной» ▪ локализация: за грудиной, обычно в области верхней и средней ее трети грудиной обширная область без «точечной» локализации – больные указывают локализацию боли кулаком (симптом Левина) ▪ иррадиация: вверх и влево – в левую руку, плечо, лопатку, ключицу, шею реже – в нижнюю челюсть, в правое плечо, в эпигастральную область, левое челюсть подреберье (особенно при ишемии заднедиафрагмальной стенки ЛЖ)
Характеристика ангинозного болевого синдрома при стенокардии напряжения ▪ приступообразная боль (т. е. непостоянная), возникающая, как правило, на фоне благополучного состояния больного ▪ характер боли: жгучий, сжимающий, давящий иногда больные описывают боль как «дискомфорт за грудиной» ▪ локализация: за грудиной, обычно в области верхней и средней ее трети грудиной обширная область без «точечной» локализации – больные указывают локализацию боли кулаком (симптом Левина) ▪ иррадиация: вверх и влево – в левую руку, плечо, лопатку, ключицу, шею реже – в нижнюю челюсть, в правое плечо, в эпигастральную область, левое челюсть подреберье (особенно при ишемии заднедиафрагмальной стенки ЛЖ)
 Характеристика ангинозного болевого синдрома при стенокардии напряжения (продолжение) ▪ продолжительность: не более 1 -5 минут ▪ условия возникновения (провоцирующие факторы): - физическая нагрузка (70%): быстрая ходьба, подъем по лестнице - психоэмоциональное напряжение: стресс, испуг, ярость, выраженная радость (активация симпатоадреналовой системы – повышение ЧСС) - повышение АД (увеличение постнагрузки) - горизонтальное положение тела (увеличение преднагрузки) - в холодную ветреную погоду (спазм периферических артериол – повышение ОПСС) - после обильного приема пищи (увеличение ОЦК и вязкости крови) ▪ обстоятельства купирования: - прием нитроглицерина сублингвально – купирующий эффект за 1 -3 минуты - прекращение действия провоцирующего фактора - прием вертикального положения ▪ сопутствующие симптомы: одышка, тахикардия, бледность кожи, потливость
Характеристика ангинозного болевого синдрома при стенокардии напряжения (продолжение) ▪ продолжительность: не более 1 -5 минут ▪ условия возникновения (провоцирующие факторы): - физическая нагрузка (70%): быстрая ходьба, подъем по лестнице - психоэмоциональное напряжение: стресс, испуг, ярость, выраженная радость (активация симпатоадреналовой системы – повышение ЧСС) - повышение АД (увеличение постнагрузки) - горизонтальное положение тела (увеличение преднагрузки) - в холодную ветреную погоду (спазм периферических артериол – повышение ОПСС) - после обильного приема пищи (увеличение ОЦК и вязкости крови) ▪ обстоятельства купирования: - прием нитроглицерина сублингвально – купирующий эффект за 1 -3 минуты - прекращение действия провоцирующего фактора - прием вертикального положения ▪ сопутствующие симптомы: одышка, тахикардия, бледность кожи, потливость
 Инструментальная диагностика ИБС ▪ Регистрация ЭКГ во время болевого приступа стенокардии ▪ Холтеровское мониторирование ЭКГ ▪ Эхокардиографическое исследование (Эхо. КГ) ▪ Пробы с физической нагрузкой: нагрузкой - велоэргометрия (ВЭМ) - тредмил-тест ▪ Чреспищеводная электрическая стимуляция (ЧПЭС) ▪ Фармакологические пробы (с дипиридамолом и изопротеренолом, добутамином, эргометрином, внутрикоронарным введением ацетилхолина) ▪ Радионуклидные методы: методы - Перфузионная сцинтиграфия с таллием 201 - Радионуклидная вентрикулография ▪ Коронароангиография (КАГ) - является «золотым стандартом» (позволяет определить локализацию, характер и степень поражения крупных коронарных артерий)
Инструментальная диагностика ИБС ▪ Регистрация ЭКГ во время болевого приступа стенокардии ▪ Холтеровское мониторирование ЭКГ ▪ Эхокардиографическое исследование (Эхо. КГ) ▪ Пробы с физической нагрузкой: нагрузкой - велоэргометрия (ВЭМ) - тредмил-тест ▪ Чреспищеводная электрическая стимуляция (ЧПЭС) ▪ Фармакологические пробы (с дипиридамолом и изопротеренолом, добутамином, эргометрином, внутрикоронарным введением ацетилхолина) ▪ Радионуклидные методы: методы - Перфузионная сцинтиграфия с таллием 201 - Радионуклидная вентрикулография ▪ Коронароангиография (КАГ) - является «золотым стандартом» (позволяет определить локализацию, характер и степень поражения крупных коронарных артерий)
 Общая характеристика болевого синдрома при кардиалгиях ▪ боли чаще НЕ приступообразные, могут возникать постепенно или остро приступообразные ▪ характер болей: тупой, ноющий, колющий иногда – чувство «кратковременного прокола» ▪ локализация: слева от грудины в II-V межреберьях; в области верхушки сердца ▪ иррадиация: различная в зависимости от причины, но редко иррадиирует в левую руку и лопатку ▪ интенсивность: умеренная ▪ продолжительность: более 15 -30 минут, иногда длится часами ▪ условия возникновения: четкая связь с физ. нагрузкой отсутствует! боль возникает чаще без видимой причины в покое, либо связана с дыханием, кашлем, определенным движением или положением тела, приемом пищи и т. д. ▪ обстоятельства купирования: НЕ купируется нитроглицерином ▪ сопутствующие симптомы: зависят от конкретной причины
Общая характеристика болевого синдрома при кардиалгиях ▪ боли чаще НЕ приступообразные, могут возникать постепенно или остро приступообразные ▪ характер болей: тупой, ноющий, колющий иногда – чувство «кратковременного прокола» ▪ локализация: слева от грудины в II-V межреберьях; в области верхушки сердца ▪ иррадиация: различная в зависимости от причины, но редко иррадиирует в левую руку и лопатку ▪ интенсивность: умеренная ▪ продолжительность: более 15 -30 минут, иногда длится часами ▪ условия возникновения: четкая связь с физ. нагрузкой отсутствует! боль возникает чаще без видимой причины в покое, либо связана с дыханием, кашлем, определенным движением или положением тела, приемом пищи и т. д. ▪ обстоятельства купирования: НЕ купируется нитроглицерином ▪ сопутствующие симптомы: зависят от конкретной причины
 Острый коронарный синдром Термин «острый коронарный синдром» (ОКС) является собирательным понятием и представляет собой рабочий диагноз, помогающий прогнозировать исходы остро развившейся ишемии миокарда и выбрать оптимальную тактику ведения больных в самые первые часы, когда точно установить диагноз не представляется возможным. В понятии ОКС объединены следующие острые варианты ИБС: ИБС ▪ Нестабильная стенокардия ▪ Развивающийся инфаркт миокарда без зубца Q ▪ Развивающийся инфаркт миокарда с зубцом Q
Острый коронарный синдром Термин «острый коронарный синдром» (ОКС) является собирательным понятием и представляет собой рабочий диагноз, помогающий прогнозировать исходы остро развившейся ишемии миокарда и выбрать оптимальную тактику ведения больных в самые первые часы, когда точно установить диагноз не представляется возможным. В понятии ОКС объединены следующие острые варианты ИБС: ИБС ▪ Нестабильная стенокардия ▪ Развивающийся инфаркт миокарда без зубца Q ▪ Развивающийся инфаркт миокарда с зубцом Q
 Клиника острого коронарного синдрома Болевой синдром сходен с типичным приступом стенокардии напряжения по локализации и иррадиации, однако: иррадиации ▪ боль характеризуется значительно большей интенсивностью ▪ и продолжается обычно более 15 -20 минут (ангинозный статус) возникает в покое, без предшествующей физической нагрузки ▪ сопровождается чувством резкой слабости, потливостью, одышкой, внезапным снижением АД, иногда возникают преходящие нарушения ритма и проводимости ▪ боль полностью НЕ купируется нитроглицерином возникает необходимость в применении наркотических анальгетиков
Клиника острого коронарного синдрома Болевой синдром сходен с типичным приступом стенокардии напряжения по локализации и иррадиации, однако: иррадиации ▪ боль характеризуется значительно большей интенсивностью ▪ и продолжается обычно более 15 -20 минут (ангинозный статус) возникает в покое, без предшествующей физической нагрузки ▪ сопровождается чувством резкой слабости, потливостью, одышкой, внезапным снижением АД, иногда возникают преходящие нарушения ритма и проводимости ▪ боль полностью НЕ купируется нитроглицерином возникает необходимость в применении наркотических анальгетиков
 Патофизиология острого коронарного синдрома В основе нестабильной стенокардии и острого инфаркта миокарда лежит единый патофизиологический механизм острого нарушения коронарного кровообращения тромбоз коронарной артерии, развивающийся на фоне осложненной атеросклеротической бляшки с надрывами и изъязвлениями ее фиброзной оболочки, или на фоне повреждением эндотелия
Патофизиология острого коронарного синдрома В основе нестабильной стенокардии и острого инфаркта миокарда лежит единый патофизиологический механизм острого нарушения коронарного кровообращения тромбоз коронарной артерии, развивающийся на фоне осложненной атеросклеротической бляшки с надрывами и изъязвлениями ее фиброзной оболочки, или на фоне повреждением эндотелия
 ОКС без стойкого подъема сегмента ST Пациенты с болями в грудной клетке и изменениями на ЭКГ, ЭКГ свидетельствующими об острой ишемии миокарда (может наблюдаться депрессия сегмента ST и/или инверсия зубца Т, но отсутствует стойкий подъем ST) В последующем у большинства больных ОКС без стойкого подъема сегмента ST возможно возникновение либо нестабильной стенокардии, либо острого ИМ без зубца Q стенокардии Эти две формы ИБС различаются между собой по наличию или отсутствию повышения уровня кардиоспецифичных ферментов: ферментов - тропонины T и I (высокоспецифичные маркеры): повышаются через 6 часов, высокий уровень сохраняется до 7 -14 дней - КФК-МВ и КФК (повышение более 2 х норм): активность начинает повышаться через 68 ч, уровень достигает пика через 12 -24 ч, приходит в норму через 48 ч - АСТ (неспецифичный маркер): достигает пика в конце через 24 -48 часов, снижается на 2 -3 сутки - миоглобин (неспецифичный, но наиболее ранний маркер): пик через 1 -4 часа - ЛДГ 1 (поздний маркер, наиболее ценное значение при позднем обращении): пик повышения отмечается на 3 -4 сутки, снижается к концу 1 недели
ОКС без стойкого подъема сегмента ST Пациенты с болями в грудной клетке и изменениями на ЭКГ, ЭКГ свидетельствующими об острой ишемии миокарда (может наблюдаться депрессия сегмента ST и/или инверсия зубца Т, но отсутствует стойкий подъем ST) В последующем у большинства больных ОКС без стойкого подъема сегмента ST возможно возникновение либо нестабильной стенокардии, либо острого ИМ без зубца Q стенокардии Эти две формы ИБС различаются между собой по наличию или отсутствию повышения уровня кардиоспецифичных ферментов: ферментов - тропонины T и I (высокоспецифичные маркеры): повышаются через 6 часов, высокий уровень сохраняется до 7 -14 дней - КФК-МВ и КФК (повышение более 2 х норм): активность начинает повышаться через 68 ч, уровень достигает пика через 12 -24 ч, приходит в норму через 48 ч - АСТ (неспецифичный маркер): достигает пика в конце через 24 -48 часов, снижается на 2 -3 сутки - миоглобин (неспецифичный, но наиболее ранний маркер): пик через 1 -4 часа - ЛДГ 1 (поздний маркер, наиболее ценное значение при позднем обращении): пик повышения отмечается на 3 -4 сутки, снижается к концу 1 недели
 ОКС без стойкого подъема сегмента ST Тактика ведения В лечении данной группы пациентов применение тромболитической терапии не используется, в связи с малоэффективностью и высоким риском геморрагических осложнений. Лечение таких больных должно быть направлено на устранение последствий острой ишемии миокарда и предотвращение процесса дальнейшего тромбообразования Используют следующие группы препараторов: 1) Антитромбоцитарная терапия (антиагреганты ): аспирин + клопидогрель 2) Антитромбиновая терапия (антикоагулянты): гепарин 3) Антиангинальная терапия: нитраты (сублингвально, в/в капельно) + бетаблокаторы, или блокаторы медленных кальциевых каналов 4) и. АПФ, статины Если болевой синдром рецидивирует показано проведение коронарографии для оценки возможности хирургического лечения – реваскуляризации (методы: чрескожная транслюминарная ангиопластика или аортокоронарное шунтирование)
ОКС без стойкого подъема сегмента ST Тактика ведения В лечении данной группы пациентов применение тромболитической терапии не используется, в связи с малоэффективностью и высоким риском геморрагических осложнений. Лечение таких больных должно быть направлено на устранение последствий острой ишемии миокарда и предотвращение процесса дальнейшего тромбообразования Используют следующие группы препараторов: 1) Антитромбоцитарная терапия (антиагреганты ): аспирин + клопидогрель 2) Антитромбиновая терапия (антикоагулянты): гепарин 3) Антиангинальная терапия: нитраты (сублингвально, в/в капельно) + бетаблокаторы, или блокаторы медленных кальциевых каналов 4) и. АПФ, статины Если болевой синдром рецидивирует показано проведение коронарографии для оценки возможности хирургического лечения – реваскуляризации (методы: чрескожная транслюминарная ангиопластика или аортокоронарное шунтирование)
 ОКС со стойким подъемом сегмента ST Пациенты с характерным болевым синдромом в грудной клетке и зарегистрированной на ЭКГ стойкой элевацией сегмента ST (или вновь возникшей БЛНПГ), свидетельствующей о возникновении распространенной трансмуральной ишемии миокарда, которая обусловлена прекращением коронарного кровотока за счет фибринового тромба, полностью окклюзирующего просвет сосуда Установлено, что у 90% больных ОКС со стойким подъемом сегмента ST развивается острый ИМ с зубцом Q, т. е. трансмуральный. Q
ОКС со стойким подъемом сегмента ST Пациенты с характерным болевым синдромом в грудной клетке и зарегистрированной на ЭКГ стойкой элевацией сегмента ST (или вновь возникшей БЛНПГ), свидетельствующей о возникновении распространенной трансмуральной ишемии миокарда, которая обусловлена прекращением коронарного кровотока за счет фибринового тромба, полностью окклюзирующего просвет сосуда Установлено, что у 90% больных ОКС со стойким подъемом сегмента ST развивается острый ИМ с зубцом Q, т. е. трансмуральный. Q
 ОКС со стойким подъемом сегмента ST Тактика ведения Основной целью лечения таких больных является по возможности быстрое (6 -12 часов) и полное восстановление коронарного кровотока – реперфузия с помощью тромболитической терапии, а также терапии мероприятия, направленные на уменьшение зоны некроза и снижение частоты осложнений ОИМ. Тромболитическая терапия - непрямой активатор плазминогена: стрептокиназа 1, 5 млн ЕД в течение 60 минут - рекомбинантный тканевой активатор плазминогена – альтеплаза 15 мг в/в болюсно, далее в/в капельно 0, 75 мг/кг – 30 мин, затем 0, 5 мг/кг – 60 мин. После завершения тромболизиса проводят коронароангиографию, по коронароангиографию результатам которой также судят об эффективности процедуры. Если сохраняется выраженная окклюзия артерии проводят реваскуляризацию методом чрескожной транслюминарной ангиопластики (данный метод также используют при противопоказаниях к тромболизису).
ОКС со стойким подъемом сегмента ST Тактика ведения Основной целью лечения таких больных является по возможности быстрое (6 -12 часов) и полное восстановление коронарного кровотока – реперфузия с помощью тромболитической терапии, а также терапии мероприятия, направленные на уменьшение зоны некроза и снижение частоты осложнений ОИМ. Тромболитическая терапия - непрямой активатор плазминогена: стрептокиназа 1, 5 млн ЕД в течение 60 минут - рекомбинантный тканевой активатор плазминогена – альтеплаза 15 мг в/в болюсно, далее в/в капельно 0, 75 мг/кг – 30 мин, затем 0, 5 мг/кг – 60 мин. После завершения тромболизиса проводят коронароангиографию, по коронароангиографию результатам которой также судят об эффективности процедуры. Если сохраняется выраженная окклюзия артерии проводят реваскуляризацию методом чрескожной транслюминарной ангиопластики (данный метод также используют при противопоказаниях к тромболизису).
 Тромбоэмболия легочной артерии Окклюзия просвета легочной артерии частичками тромба, сформировавшегося в венах большого круга кровообращения или полостях правого сердца, сопровождающаяся генерализованным спазмом легочных артериол, приводит к резкому ограничению кровотока в легких Источником тромбоза являются флотирующие тромбы, имеющие тромбы единственную точку фиксации в своем дистальном отделе. - тромбоз глубоких вен илеофеморального сегмента - тромбозы глубоких вен таза и нижних конечностей - пристеночные тромбы в полостях правого сердца При тромбах, окклюзирующих просвет сосуда, а также при тромбофлебитах поверхностных вен ТЭЛА не развивается.
Тромбоэмболия легочной артерии Окклюзия просвета легочной артерии частичками тромба, сформировавшегося в венах большого круга кровообращения или полостях правого сердца, сопровождающаяся генерализованным спазмом легочных артериол, приводит к резкому ограничению кровотока в легких Источником тромбоза являются флотирующие тромбы, имеющие тромбы единственную точку фиксации в своем дистальном отделе. - тромбоз глубоких вен илеофеморального сегмента - тромбозы глубоких вен таза и нижних конечностей - пристеночные тромбы в полостях правого сердца При тромбах, окклюзирующих просвет сосуда, а также при тромбофлебитах поверхностных вен ТЭЛА не развивается.
 Основные факторы риска ТЭЛА - Злокачественные новообразования - Гиподинамия, в том числе необходимость соблюдения Гиподинамия постельного режима - Переломы костей или травмы ног - Хирургические вмешательства, в первую очередь на органах вмешательства брюшной полости и нижних конечностях - Пожилой и старческий возраст - Хроническая сердечная недостаточность - Ожирение - Прием пероральных контрацептивов - Хроническая венозная недостаточность нижних конечностей - Наследственные факторы (дефицит антитромбина III, протеинов С и S, дисфибриногенемия, гомоцистеинурия и др. )
Основные факторы риска ТЭЛА - Злокачественные новообразования - Гиподинамия, в том числе необходимость соблюдения Гиподинамия постельного режима - Переломы костей или травмы ног - Хирургические вмешательства, в первую очередь на органах вмешательства брюшной полости и нижних конечностях - Пожилой и старческий возраст - Хроническая сердечная недостаточность - Ожирение - Прием пероральных контрацептивов - Хроническая венозная недостаточность нижних конечностей - Наследственные факторы (дефицит антитромбина III, протеинов С и S, дисфибриногенемия, гомоцистеинурия и др. )
 Клиническая картина ТЭЛА Характеристика болевого синдрома Боли в грудной клетке локализуются за грудиной, очень напоминают грудиной ангинозные боли при инфаркте миокарда, однако не имеют типичной иррадиации Нередко боли носят характер острых плевральных болей, усиливающихся при дыхании, кашле (обусловлены развитием инфаркта легкого, инфарктной пневмонии или сухого плеврита). Одновременно с болями возникает «необъяснимая» выраженная одышка в покое, возможно появление сухого кашля, кровохарканья. покое кровохарканья При физикальном обследовании обращает на себя бледность и цианоз кожи, расширение вен шеи, выраженная гипотония, кожи гипотония тахикардия, акцент II тона над легочной артерией.
Клиническая картина ТЭЛА Характеристика болевого синдрома Боли в грудной клетке локализуются за грудиной, очень напоминают грудиной ангинозные боли при инфаркте миокарда, однако не имеют типичной иррадиации Нередко боли носят характер острых плевральных болей, усиливающихся при дыхании, кашле (обусловлены развитием инфаркта легкого, инфарктной пневмонии или сухого плеврита). Одновременно с болями возникает «необъяснимая» выраженная одышка в покое, возможно появление сухого кашля, кровохарканья. покое кровохарканья При физикальном обследовании обращает на себя бледность и цианоз кожи, расширение вен шеи, выраженная гипотония, кожи гипотония тахикардия, акцент II тона над легочной артерией.
 Инструментальные методы Позволяются исключить ОКС и подтвердить ТЭЛА ▪ ЭКГ (признаки острого легочного сердца, получившие название «синдрома Mc. Ginn - White» ): - внезапное углубление зубцов QIII и SI (признак QIIISI) - подъем сегмента ST в отведениях III, a. VF, V 1 и V 2 и дискордантное снижение сегмента ST в отведениях I, a. VL, V 5 и V 6 - появление отрицательных зубцов Т в отведениях III, a. VF, V 1 и V 2 - полная или неполная блокада правой ножки пучка Гиса - признаки острой перегрузки правого предсердия в виде остроконечных высокоамплитудных зубцов Р в отведениях III, II и a. VF (P-pulmonale) После эффективного лечения ТЭЛА и нормализации давления в легочной артерии эти признаки быстро уменьшаются и исчезают.
Инструментальные методы Позволяются исключить ОКС и подтвердить ТЭЛА ▪ ЭКГ (признаки острого легочного сердца, получившие название «синдрома Mc. Ginn - White» ): - внезапное углубление зубцов QIII и SI (признак QIIISI) - подъем сегмента ST в отведениях III, a. VF, V 1 и V 2 и дискордантное снижение сегмента ST в отведениях I, a. VL, V 5 и V 6 - появление отрицательных зубцов Т в отведениях III, a. VF, V 1 и V 2 - полная или неполная блокада правой ножки пучка Гиса - признаки острой перегрузки правого предсердия в виде остроконечных высокоамплитудных зубцов Р в отведениях III, II и a. VF (P-pulmonale) После эффективного лечения ТЭЛА и нормализации давления в легочной артерии эти признаки быстро уменьшаются и исчезают.
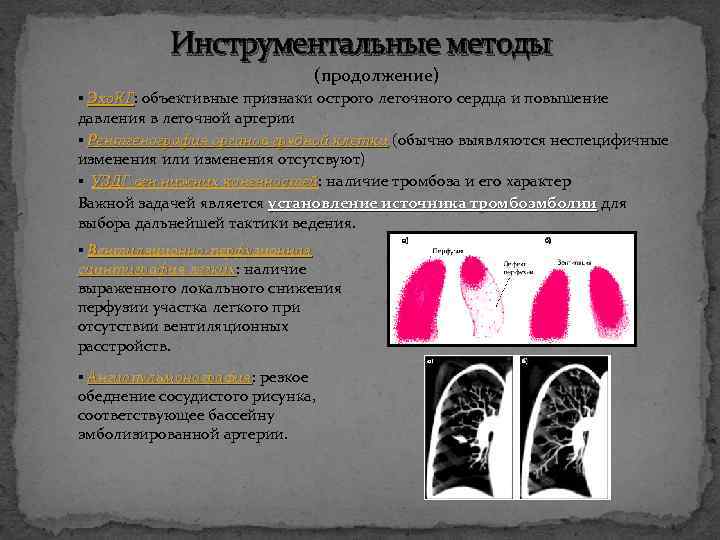 Инструментальные методы (продолжение) ▪ Эхо. КГ: объективные признаки острого легочного сердца и повышение Эхо. КГ давления в легочной артерии ▪ Рентгенография органов грудной клетки (обычно выявляются неспецифичные изменения или изменения отсутсвуют) ▪ УЗДГ вен нижних конечностей: наличие тромбоза и его характер конечностей Важной задачей является установление источника тромбоэмболии для выбора дальнейшей тактики ведения. ▪ Вентиляционно-перфузионная сцинтиграфия легких: наличие легких выраженного локального снижения перфузии участка легкого при отсутствии вентиляционных расстройств. ▪ Ангиопульмонография: резкое Ангиопульмонография обеднение сосудистого рисунка, соответствующее бассейну эмболизированной артерии.
Инструментальные методы (продолжение) ▪ Эхо. КГ: объективные признаки острого легочного сердца и повышение Эхо. КГ давления в легочной артерии ▪ Рентгенография органов грудной клетки (обычно выявляются неспецифичные изменения или изменения отсутсвуют) ▪ УЗДГ вен нижних конечностей: наличие тромбоза и его характер конечностей Важной задачей является установление источника тромбоэмболии для выбора дальнейшей тактики ведения. ▪ Вентиляционно-перфузионная сцинтиграфия легких: наличие легких выраженного локального снижения перфузии участка легкого при отсутствии вентиляционных расстройств. ▪ Ангиопульмонография: резкое Ангиопульмонография обеднение сосудистого рисунка, соответствующее бассейну эмболизированной артерии.
 Расслаивающая аневризма аорты Нарушение целостности стенки аорты вызывает чрезвычайно интенсивные боли в грудной клетке. Болевой синдром обусловлен раздражением нервных окончаний в адвентиции аорты при образовании гематомы под интимой в результате ее надрыва или кровотечения из vasa vasorum, питающих аортальную стенку. В клинической картине заболевания выделяют два этапа. 1 - Первый этап соответствует началу расслоения аорты и образованию внутристеночной гематомы 2 - Второй этап характеризуется полным разрывом стенки аорты и развитием массивного кровотечения в полость перикарда или плевральную полость.
Расслаивающая аневризма аорты Нарушение целостности стенки аорты вызывает чрезвычайно интенсивные боли в грудной клетке. Болевой синдром обусловлен раздражением нервных окончаний в адвентиции аорты при образовании гематомы под интимой в результате ее надрыва или кровотечения из vasa vasorum, питающих аортальную стенку. В клинической картине заболевания выделяют два этапа. 1 - Первый этап соответствует началу расслоения аорты и образованию внутристеночной гематомы 2 - Второй этап характеризуется полным разрывом стенки аорты и развитием массивного кровотечения в полость перикарда или плевральную полость.
 Характеристика болевого синдрома ▪ боли всегда возникают внезапно, как правило, в покое внезапно ▪ максимальная интенсивность отмечается в самом начале болезни т. е. в момент разрыва внутренней оболочки аорты (в отличие от ИМ, при котором отмечается нарастание болей и меньшая интенсивность болей в целом) В дальнейшем отмечаются периоды усиления и ослабления болей (волнообразно протекающий процесс расслоения аортальной стенки) ▪ боль вначале локализуется за грудиной (совпадает с болями при ИМ), затем эпицентр боли постепенно перемещается в область спины и в эпигастральную область ▪ иррадиирует в спину, в обе лопатки и в межлопаточное пространство Особенно характерной является миграция болей вдоль позвоночного столба вплоть до поясничной и крестцовой области, бедер, области паха (распространение гематомы вдоль нисходящей аорты, которая прилежит к позвоночному столбу)
Характеристика болевого синдрома ▪ боли всегда возникают внезапно, как правило, в покое внезапно ▪ максимальная интенсивность отмечается в самом начале болезни т. е. в момент разрыва внутренней оболочки аорты (в отличие от ИМ, при котором отмечается нарастание болей и меньшая интенсивность болей в целом) В дальнейшем отмечаются периоды усиления и ослабления болей (волнообразно протекающий процесс расслоения аортальной стенки) ▪ боль вначале локализуется за грудиной (совпадает с болями при ИМ), затем эпицентр боли постепенно перемещается в область спины и в эпигастральную область ▪ иррадиирует в спину, в обе лопатки и в межлопаточное пространство Особенно характерной является миграция болей вдоль позвоночного столба вплоть до поясничной и крестцовой области, бедер, области паха (распространение гематомы вдоль нисходящей аорты, которая прилежит к позвоночному столбу)
 Характеристика болевого синдрома (продолжение) ▪ не купируется даже большими дозами наркотических анальгетиков ▪ сопутствующие симптомы: неодинаковый пульс на сонных, лучевых и бедренных артериях; АД вначале часто повышено, затем наступает гипотония; при возникновении недостаточности аортального клапана – аускультативные признаки (диастолический шум регургитации); признаки централизации кровообращения (при кровотечении) – бледность, тахикардия, олигурия (гемодинамический шок) Расслаивание стенки может сопровождаться закупоркой просвета артерий, отходящих от аорты – общей сонной, подключичной, межреберных и коронарных артерий сердца. К болевому синдрому в этих случаях присоединяются признаки недостаточного кровоснабжения органов, получающих кровь через органов перечисленные выше артерии (дисфагия, ухудшение зрения, очаговая неврологическая симптоматика и т. п. )
Характеристика болевого синдрома (продолжение) ▪ не купируется даже большими дозами наркотических анальгетиков ▪ сопутствующие симптомы: неодинаковый пульс на сонных, лучевых и бедренных артериях; АД вначале часто повышено, затем наступает гипотония; при возникновении недостаточности аортального клапана – аускультативные признаки (диастолический шум регургитации); признаки централизации кровообращения (при кровотечении) – бледность, тахикардия, олигурия (гемодинамический шок) Расслаивание стенки может сопровождаться закупоркой просвета артерий, отходящих от аорты – общей сонной, подключичной, межреберных и коронарных артерий сердца. К болевому синдрому в этих случаях присоединяются признаки недостаточного кровоснабжения органов, получающих кровь через органов перечисленные выше артерии (дисфагия, ухудшение зрения, очаговая неврологическая симптоматика и т. п. )
 Инструментальные методы ▪ Рентгенография органов грудной клетки: расширение тени клетки сосудистого пучка, двухконтурная тень аорты (патогномоничный признак, но выявляется нечасто) ▪ Эхо. КГ: расширение корня аорты, утолщение ее стенок, Эхо. КГ двойная тень передней или задней стенки аорты ▪ Изменения на ЭКГ (признаки ишемии миокарда или перегрузки правых отделов сердца) отсутствуют!
Инструментальные методы ▪ Рентгенография органов грудной клетки: расширение тени клетки сосудистого пучка, двухконтурная тень аорты (патогномоничный признак, но выявляется нечасто) ▪ Эхо. КГ: расширение корня аорты, утолщение ее стенок, Эхо. КГ двойная тень передней или задней стенки аорты ▪ Изменения на ЭКГ (признаки ишемии миокарда или перегрузки правых отделов сердца) отсутствуют!
 Острый перикардит Перикардит – это инфекционное или неинфекционное (асептическое) воспаление висцерального и париетального листков перикарда. В большинстве случаев острый перикардит начинается с ограниченного катарального, а затем фибринозного воспаления. Образующийся при этом в небольшом количестве воспалительный выпот, содержащий большое количество фибриногена, подвергается обратному всасыванию, а нити фибрина откладываются на листках перикарда, ограничивая их движение друг относительно друга. Ограниченный фибринозный перикардит, не сопровождающийся накоплением в полости перикарда экссудата, получил название сухого перикардита Это наиболее частая форма острого перикардита.
Острый перикардит Перикардит – это инфекционное или неинфекционное (асептическое) воспаление висцерального и париетального листков перикарда. В большинстве случаев острый перикардит начинается с ограниченного катарального, а затем фибринозного воспаления. Образующийся при этом в небольшом количестве воспалительный выпот, содержащий большое количество фибриногена, подвергается обратному всасыванию, а нити фибрина откладываются на листках перикарда, ограничивая их движение друг относительно друга. Ограниченный фибринозный перикардит, не сопровождающийся накоплением в полости перикарда экссудата, получил название сухого перикардита Это наиболее частая форма острого перикардита.
 Характеристика болевого синдрома ▪ боль появляется и нарастает постепенно В анамнезе нередко удается выявить предшествующие неспецифические проявления воспалительного синдрома (небольшое повышение температуры тела, ознобы, недомогание, боли и тяжесть в скелетных мышцах). ▪ локализация: за грудиной или слева от нее ▪ иррадиация в обе руки, трапециевидные мышцы, в эпигастральную область ▪ характер: тупые, монотонные, однообразные боли ▪ интенсивность: могут быть достаточно интенсивными, напоминая ангинозный приступ ▪ продолжительность: длительная (несколько часов, суток)
Характеристика болевого синдрома ▪ боль появляется и нарастает постепенно В анамнезе нередко удается выявить предшествующие неспецифические проявления воспалительного синдрома (небольшое повышение температуры тела, ознобы, недомогание, боли и тяжесть в скелетных мышцах). ▪ локализация: за грудиной или слева от нее ▪ иррадиация в обе руки, трапециевидные мышцы, в эпигастральную область ▪ характер: тупые, монотонные, однообразные боли ▪ интенсивность: могут быть достаточно интенсивными, напоминая ангинозный приступ ▪ продолжительность: длительная (несколько часов, суток)
 Характеристика болевого синдрома (продолжение) ▪ характерная особенность: усиление в положении лежа на спине, спине при смене положения тела, при глубоком вдохе, кашле и глотании ▪ боли уменьшаются в положении сидя с наклоном туловища кпереди и при поверхностном дыхании Характерно вынужденное положение больного: сидя с наклоном вперед и прижатыми к груди коленями ▪ НЕ купируются нитроглицерином, но могут ослабевать после нитроглицерином приема анальгетиков ▪ сопутствующие симптомы: сухой кашель, одышка, сердцебиение, дисфагия (носят рефлекторный характер)
Характеристика болевого синдрома (продолжение) ▪ характерная особенность: усиление в положении лежа на спине, спине при смене положения тела, при глубоком вдохе, кашле и глотании ▪ боли уменьшаются в положении сидя с наклоном туловища кпереди и при поверхностном дыхании Характерно вынужденное положение больного: сидя с наклоном вперед и прижатыми к груди коленями ▪ НЕ купируются нитроглицерином, но могут ослабевать после нитроглицерином приема анальгетиков ▪ сопутствующие симптомы: сухой кашель, одышка, сердцебиение, дисфагия (носят рефлекторный характер)
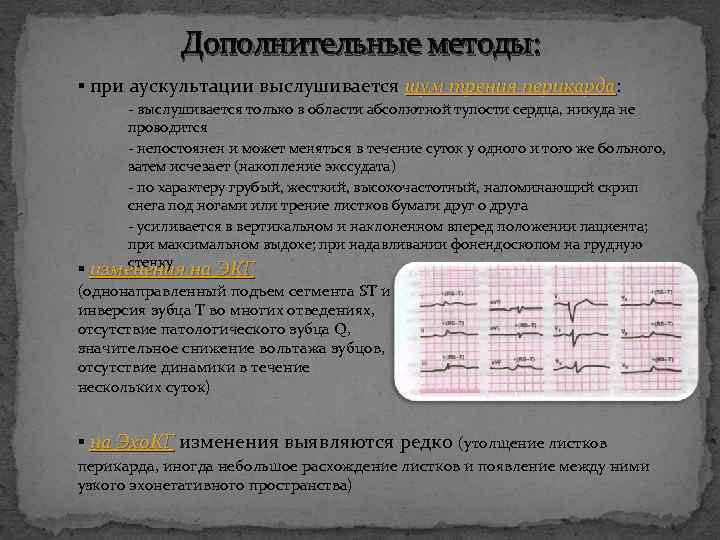 Дополнительные методы: ▪ при аускультации выслушивается шум трения перикарда: перикарда - выслушивается только в области абсолютной тупости сердца, никуда не проводится - непостоянен и может меняться в течение суток у одного и того же больного, затем исчезает (накопление экссудата) - по характеру грубый, жесткий, высокочастотный, напоминающий скрип снега под ногами или трение листков бумаги друг о друга - усиливается в вертикальном и наклоненном вперед положении пациента; при максимальном выдохе; при надавливании фонендоскопом на грудную стенку ▪ изменения на ЭКГ (однонаправленный подъем сегмента ST и инверсия зубца Т во многих отведениях, отсутствие патологического зубца Q, значительное снижение вольтажа зубцов, отсутствие динамики в течение нескольких суток) ▪ на Эхо. КГ изменения выявляются редко (утолщение листков перикарда, иногда небольшое расхождение листков и появление между ними узкого эхонегативного пространства)
Дополнительные методы: ▪ при аускультации выслушивается шум трения перикарда: перикарда - выслушивается только в области абсолютной тупости сердца, никуда не проводится - непостоянен и может меняться в течение суток у одного и того же больного, затем исчезает (накопление экссудата) - по характеру грубый, жесткий, высокочастотный, напоминающий скрип снега под ногами или трение листков бумаги друг о друга - усиливается в вертикальном и наклоненном вперед положении пациента; при максимальном выдохе; при надавливании фонендоскопом на грудную стенку ▪ изменения на ЭКГ (однонаправленный подъем сегмента ST и инверсия зубца Т во многих отведениях, отсутствие патологического зубца Q, значительное снижение вольтажа зубцов, отсутствие динамики в течение нескольких суток) ▪ на Эхо. КГ изменения выявляются редко (утолщение листков перикарда, иногда небольшое расхождение листков и появление между ними узкого эхонегативного пространства)
 Кардиалгия при миокардитах Миокардит – очаговое или диффузное воспаление миокарда Клинические симптомы неспецифичны и включают две группы: 1. Признаки перенесенного инфекционного заболевания, вызвавшего миокардит (повышение температуры, слабость, головная боль, повышенная утомляемость, потливость, насморк, кашель, слезотечение, осиплость голоса, боли в горле, артралгии, миалгии, в крови: лейкоцитоз, ускорение СОЭ, СРБ+) 2. Признаки поражения миокарда: - боли в области сердца - тахикардия, появление нарушений ритма - признаки сердечной недостаточности (одышка, ортопноэ, отеки нижних конечностей, увеличение печени)
Кардиалгия при миокардитах Миокардит – очаговое или диффузное воспаление миокарда Клинические симптомы неспецифичны и включают две группы: 1. Признаки перенесенного инфекционного заболевания, вызвавшего миокардит (повышение температуры, слабость, головная боль, повышенная утомляемость, потливость, насморк, кашель, слезотечение, осиплость голоса, боли в горле, артралгии, миалгии, в крови: лейкоцитоз, ускорение СОЭ, СРБ+) 2. Признаки поражения миокарда: - боли в области сердца - тахикардия, появление нарушений ритма - признаки сердечной недостаточности (одышка, ортопноэ, отеки нижних конечностей, увеличение печени)
 Характеристика болевого синдрома ▪ боль начинается через 2 -3 недели после перенесенного заболевания ▪ локализуются в области верхушки сердца и слева от грудины ▪ характер: тупой, ноющий, колющий ▪ продолжительность: длительные, почти постоянные ▪ не связаны с физической нагрузкой ▪ не купируются приемом нитроглицерином
Характеристика болевого синдрома ▪ боль начинается через 2 -3 недели после перенесенного заболевания ▪ локализуются в области верхушки сердца и слева от грудины ▪ характер: тупой, ноющий, колющий ▪ продолжительность: длительные, почти постоянные ▪ не связаны с физической нагрузкой ▪ не купируются приемом нитроглицерином
 Дополнительные методы ▪ Патологические изменения на ЭКГ: ЭКГ - депрессия или подъем сегмента SТ, сглаженный или отрицательный зубец Т в нескольких отведениях - нарушения проводимости: АВ-блокады I-III степени, блокады левой или (реже) правой ножки пучка Гиса - нарушения ритма: синусовая тахикардия, экстрасистолия, фибрилляция или трепетание предсердий, пароксизмальная тахикардия и др. низкий вольтаж зубцов комплекса QRS, редко - патологический зубец Q ▪ Повышение активности кардиоспецифических ферментов Гиперферментемия при миокардитах (в отличие от ИМ) выражена в меньшей степени, но сохраняется более длительное время ▪ Рентгенография грудной клетки: кардиомегалия и застой по малому клетки кругу кровообращения ▪ Сцинтиграфия миокарда: зоны воспаления и некроза кардиомиоцитов миокарда ▪ Эндомиокардиальная биопсия (достоверный диагноз) - воспалительный клеточный инфильтрат - некроз или повреждения кардиомиоцитов
Дополнительные методы ▪ Патологические изменения на ЭКГ: ЭКГ - депрессия или подъем сегмента SТ, сглаженный или отрицательный зубец Т в нескольких отведениях - нарушения проводимости: АВ-блокады I-III степени, блокады левой или (реже) правой ножки пучка Гиса - нарушения ритма: синусовая тахикардия, экстрасистолия, фибрилляция или трепетание предсердий, пароксизмальная тахикардия и др. низкий вольтаж зубцов комплекса QRS, редко - патологический зубец Q ▪ Повышение активности кардиоспецифических ферментов Гиперферментемия при миокардитах (в отличие от ИМ) выражена в меньшей степени, но сохраняется более длительное время ▪ Рентгенография грудной клетки: кардиомегалия и застой по малому клетки кругу кровообращения ▪ Сцинтиграфия миокарда: зоны воспаления и некроза кардиомиоцитов миокарда ▪ Эндомиокардиальная биопсия (достоверный диагноз) - воспалительный клеточный инфильтрат - некроз или повреждения кардиомиоцитов
 Кардиалгия при нейроциркуляторной дистонии НЦД является следствием нарушения нейрогуморальной регуляции деятельности сердечно-сосудистой системы Этот диагноз, как правило, ставят больным, у которых исключено органическое поражение сердечно-сосудистой системы. Прогноз обычно благоприятный. Клиническая картина при НЦД чрезвычайно многообразна. Ведущими и постоянными являются сердечно-сосудистые, сердечно-сосудистые дыхательные, вегетативные и психические нарушения. дыхательные нарушения Характерен внешний вид больных: больные возбуждены, больных тревожны, суетливы (чаще всего это женщины молодого возраста).
Кардиалгия при нейроциркуляторной дистонии НЦД является следствием нарушения нейрогуморальной регуляции деятельности сердечно-сосудистой системы Этот диагноз, как правило, ставят больным, у которых исключено органическое поражение сердечно-сосудистой системы. Прогноз обычно благоприятный. Клиническая картина при НЦД чрезвычайно многообразна. Ведущими и постоянными являются сердечно-сосудистые, сердечно-сосудистые дыхательные, вегетативные и психические нарушения. дыхательные нарушения Характерен внешний вид больных: больные возбуждены, больных тревожны, суетливы (чаще всего это женщины молодого возраста).
 Характеристика болевого синдрома Боль в области сердца является самым частым кардиальным симптомом при нейроциркуляторной дистонии. ▪ боль появляется внезапно, обычно связана с внезапно гипервентиляцией или симптомами тревоги ▪ локализация: в левой половине грудной клетки или болевая точка в области верхушки сердца ▪ иррадиация: чаще отсутствует ▪ характер: либо острой колющей боли, иногда «пронзающей» ; либо тупой ноющей волнообразной ▪ продолжительность: может длиться несколько секунд, либо секунд сохраняться часами или даже несколько дней
Характеристика болевого синдрома Боль в области сердца является самым частым кардиальным симптомом при нейроциркуляторной дистонии. ▪ боль появляется внезапно, обычно связана с внезапно гипервентиляцией или симптомами тревоги ▪ локализация: в левой половине грудной клетки или болевая точка в области верхушки сердца ▪ иррадиация: чаще отсутствует ▪ характер: либо острой колющей боли, иногда «пронзающей» ; либо тупой ноющей волнообразной ▪ продолжительность: может длиться несколько секунд, либо секунд сохраняться часами или даже несколько дней
 Характеристика болевого синдрома (продолжение) ▪ условия возникновения: после эмоциональной нагрузки, при возникновения усталости, на фоне тревожно-депрессивного состояния; может усиливаться при дыхании ▪ условия купирования: седативные средства, валидол, купирования средства отвлекающий эффект физической нагрузки ▪ сопутствующие симптомы: возбуждение, тремор, сердцебиение, «чувство дурноты» Другие симптомы НЦД Дыхательные расстройства в виде чувства «кислородного голода» , тахипноэ Вегетативные нарушения: вегетативно-сосудистые кризы, нарушения головокружения, головные боли, субфебрилитет, миалгии, гипералгезии, слабость, утомляемость, плохая переносимость физических нагрузок Психоэмоциональные расстройства: чувство тревоги и расстройства внутренней дрожи, беспокойство, раздражительность, нарушения сна
Характеристика болевого синдрома (продолжение) ▪ условия возникновения: после эмоциональной нагрузки, при возникновения усталости, на фоне тревожно-депрессивного состояния; может усиливаться при дыхании ▪ условия купирования: седативные средства, валидол, купирования средства отвлекающий эффект физической нагрузки ▪ сопутствующие симптомы: возбуждение, тремор, сердцебиение, «чувство дурноты» Другие симптомы НЦД Дыхательные расстройства в виде чувства «кислородного голода» , тахипноэ Вегетативные нарушения: вегетативно-сосудистые кризы, нарушения головокружения, головные боли, субфебрилитет, миалгии, гипералгезии, слабость, утомляемость, плохая переносимость физических нагрузок Психоэмоциональные расстройства: чувство тревоги и расстройства внутренней дрожи, беспокойство, раздражительность, нарушения сна
 Кардиалгия при заболеваниях органов дыхания При острых заболеваниях органов дыхания боль обусловлена главным образом вовлечением в патологический процесс париетальной плевры, трахеи или крупных бронхов, тогда плевры бронхов как легочная паренхима и висцеральная плевра лишены болевых рецепторов. Наиболее распространенные причины Острый трахеобронхит Сухой плеврит Плевропневмония Спонтанный пневмоторакс Опухоли легких и плевры
Кардиалгия при заболеваниях органов дыхания При острых заболеваниях органов дыхания боль обусловлена главным образом вовлечением в патологический процесс париетальной плевры, трахеи или крупных бронхов, тогда плевры бронхов как легочная паренхима и висцеральная плевра лишены болевых рецепторов. Наиболее распространенные причины Острый трахеобронхит Сухой плеврит Плевропневмония Спонтанный пневмоторакс Опухоли легких и плевры
 Сухой плеврит При остром фибринозном (сухом) плеврите, который присоединяется ко многим воспалительным болезням легких, чаще всего к плевропневмонии, отмечают так называемые плевральные боли: боли ▪ локализуются в проекции очага поражения или, при раздражении диафрагмального нерва, за грудиной в её нижней части ▪ характер болей: острый, колющий ▪ возникают или усиливаются при глубоком дыхании, кашле, движениях тела, а также при пальпации в области проекции болей тела ▪ характерно уменьшение болей в положении лежа на стороне поражения (снижение трения листков плевры) ▪ сопутствующие симптомы: при сочетании с плевропневмонией характерна одышка, повышение температуры тела, признаки интоксикации Дополнительные исследования 1) При аускультации выслушивается характерный шум трения плевры, при плевры сопутствующей пневмонии – влажные мелкопузырчатые хрипы. 2) На рентгенограмме грудной клетки: очаговые инфильтративные изменения легочной паренхимы. 3) В лабораторных анализах: лейкоцитоз с нейтрофильным сдвигом влево, СРБ+.
Сухой плеврит При остром фибринозном (сухом) плеврите, который присоединяется ко многим воспалительным болезням легких, чаще всего к плевропневмонии, отмечают так называемые плевральные боли: боли ▪ локализуются в проекции очага поражения или, при раздражении диафрагмального нерва, за грудиной в её нижней части ▪ характер болей: острый, колющий ▪ возникают или усиливаются при глубоком дыхании, кашле, движениях тела, а также при пальпации в области проекции болей тела ▪ характерно уменьшение болей в положении лежа на стороне поражения (снижение трения листков плевры) ▪ сопутствующие симптомы: при сочетании с плевропневмонией характерна одышка, повышение температуры тела, признаки интоксикации Дополнительные исследования 1) При аускультации выслушивается характерный шум трения плевры, при плевры сопутствующей пневмонии – влажные мелкопузырчатые хрипы. 2) На рентгенограмме грудной клетки: очаговые инфильтративные изменения легочной паренхимы. 3) В лабораторных анализах: лейкоцитоз с нейтрофильным сдвигом влево, СРБ+.
 Спонтанный пневмоторакс Заболевание, характеризующееся проникновением воздуха в плевральную полость вследствие нарушения целостности плевральных листков в результате дефекта в легочной ткани или бронхах. Характеристика болевого синдрома ▪ боль возникает внезапно, без внезапно предшествующего ухудшения состояния ▪ локализуется в одной из половин грудной клетки (односторонняя боль) ▪ по характеру – тупая, распирающая ▪ интенсивность различная: от нестерпимых болей, до умеренных и малозаметных ▪ условия возникновения: появляется во время кашля или при физическом напряжении (т. е. при значительном повышение внутрибронхиального давления) затем связь с дыханием и кашлем исчезает ▪ сопутствующие симптомы: сразу вместе с болью появляется выраженная одышка (выходит на первый план) и тахикардия, иногда сухой кашель; тахикардия кашель обращает на себя внимание выраженный цианоз, холодный пот на лице, цианоз гипотония
Спонтанный пневмоторакс Заболевание, характеризующееся проникновением воздуха в плевральную полость вследствие нарушения целостности плевральных листков в результате дефекта в легочной ткани или бронхах. Характеристика болевого синдрома ▪ боль возникает внезапно, без внезапно предшествующего ухудшения состояния ▪ локализуется в одной из половин грудной клетки (односторонняя боль) ▪ по характеру – тупая, распирающая ▪ интенсивность различная: от нестерпимых болей, до умеренных и малозаметных ▪ условия возникновения: появляется во время кашля или при физическом напряжении (т. е. при значительном повышение внутрибронхиального давления) затем связь с дыханием и кашлем исчезает ▪ сопутствующие симптомы: сразу вместе с болью появляется выраженная одышка (выходит на первый план) и тахикардия, иногда сухой кашель; тахикардия кашель обращает на себя внимание выраженный цианоз, холодный пот на лице, цианоз гипотония
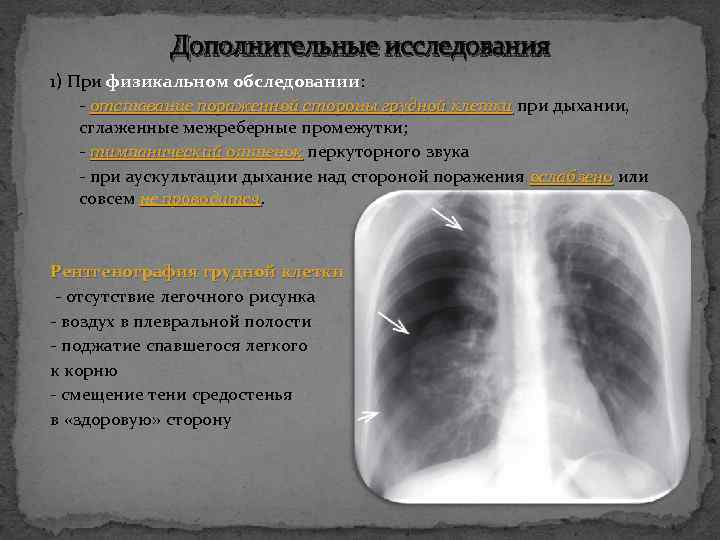 Дополнительные исследования 1) При физикальном обследовании: - отставание пораженной стороны грудной клетки при дыхании, сглаженные межреберные промежутки; - тимпанический оттенок перкуторного звука - при аускультации дыхание над стороной поражения ослаблено или совсем не проводится Рентгенография грудной клетки - отсутствие легочного рисунка - воздух в плевральной полости - поджатие спавшегося легкого к корню - смещение тени средостенья в «здоровую» сторону
Дополнительные исследования 1) При физикальном обследовании: - отставание пораженной стороны грудной клетки при дыхании, сглаженные межреберные промежутки; - тимпанический оттенок перкуторного звука - при аускультации дыхание над стороной поражения ослаблено или совсем не проводится Рентгенография грудной клетки - отсутствие легочного рисунка - воздух в плевральной полости - поджатие спавшегося легкого к корню - смещение тени средостенья в «здоровую» сторону
 Кардиалгия при заболеваниях костно-мышечных и нервных структур грудной стенки Для кардиалгий при заболеваниях костно-мышечной системы и нервных структур грудной стенки характерны связь с определенными движениями туловища и усиление при пальпации отдельных точек грудной стенки. Боль чаще всего острая колющая либо постоянная тупая ноющая, которая длится ноющая часами и даже днями Наиболее распространенные причины Остеохондроз позвоночника Синдром передней лестничной мышцы Межреберная невралгия Опоясывающий лишай Травмы ребер и грудины
Кардиалгия при заболеваниях костно-мышечных и нервных структур грудной стенки Для кардиалгий при заболеваниях костно-мышечной системы и нервных структур грудной стенки характерны связь с определенными движениями туловища и усиление при пальпации отдельных точек грудной стенки. Боль чаще всего острая колющая либо постоянная тупая ноющая, которая длится ноющая часами и даже днями Наиболее распространенные причины Остеохондроз позвоночника Синдром передней лестничной мышцы Межреберная невралгия Опоясывающий лишай Травмы ребер и грудины
 Остеохондроз позвоночника Боль в прекардиальной области вследствие остеохондроза позвоночника обусловлена сдавлением нервных корешков смещенными позвонками, дисками или остеофитами (корешковый синдром). Характеристика болевого синдрома ▪ локализация: боль никогда не локализуется только за грудиной, грудиной распространяется по межреберьям (опоясывающий характер) ▪ иррадиация: в левое плечо или руку и сопровождается нарушениями ее чувствительности ▪ характер: тупой, ноющей, постоянной боли, временами может возникать резкая пронзающая боль (при определенных движениях в шейном отделе или отведении рук возникает) ▪ условия возникновения: появление или усиление болей связано с определенным положением или движениями туловища, руки, головы НО никогда не связано с физической нагрузкой! ▪ условия купирования: применение анальгетиков, миорелаксантов, местных анальгетиков миорелаксантов обезболивающих мазей, физиотерапевтических процедур
Остеохондроз позвоночника Боль в прекардиальной области вследствие остеохондроза позвоночника обусловлена сдавлением нервных корешков смещенными позвонками, дисками или остеофитами (корешковый синдром). Характеристика болевого синдрома ▪ локализация: боль никогда не локализуется только за грудиной, грудиной распространяется по межреберьям (опоясывающий характер) ▪ иррадиация: в левое плечо или руку и сопровождается нарушениями ее чувствительности ▪ характер: тупой, ноющей, постоянной боли, временами может возникать резкая пронзающая боль (при определенных движениях в шейном отделе или отведении рук возникает) ▪ условия возникновения: появление или усиление болей связано с определенным положением или движениями туловища, руки, головы НО никогда не связано с физической нагрузкой! ▪ условия купирования: применение анальгетиков, миорелаксантов, местных анальгетиков миорелаксантов обезболивающих мазей, физиотерапевтических процедур
 Дополнительные исследования При пальпации отмечается болезненность паравертебральных точек в проекции выхода корешков, а также остистых отростков нижних шейных и верхних грудных позвонков. Характеристика болевого синдрома, усиление болезненности при пальпации в триггерных точках, отсутствие связи с физической нагрузкой и отсутствия изменений на ЭКГ позволяют отдифференцировать корешковую боль от ангинозной. Окончательно подтвердить диагноз «остеохондроз» позволяет проведение магнитно-резонансной томографии
Дополнительные исследования При пальпации отмечается болезненность паравертебральных точек в проекции выхода корешков, а также остистых отростков нижних шейных и верхних грудных позвонков. Характеристика болевого синдрома, усиление болезненности при пальпации в триггерных точках, отсутствие связи с физической нагрузкой и отсутствия изменений на ЭКГ позволяют отдифференцировать корешковую боль от ангинозной. Окончательно подтвердить диагноз «остеохондроз» позволяет проведение магнитно-резонансной томографии
 Рефлюкс-эзофагит Жгучая загрудинная боль возникает вследствие раздражения слизистой оболочки пищевода кислым желудочным соком Причиной эзофагита является гастро-эзофагальный рефлюкс, который связан рефлюкс с нарушением замыкательной функции нижнего пищеводного сфинктера. Характеристика болевого синдрома ▪ локализация: за грудиной и в эпигастрии локализация ▪ иррадиирует в шею, верхнюю челюсть ▪ отличительной особенностью является связь боли с приемом пищи (особенно острой, горячей, алкоголя, крепкого кофе), усиление ее при наклоне вперед или принятии горизонтального положения Боль никогда не провоцируется физической нагрузкой или определенными движениями туловища и верхних конечностей! ▪ сопутствующие симптомы: отрыжка кислым, изжога, на поздних стадиях – симптомы изжога дисфагия ▪ условия купирования: уменьшается после нескольких глотков воды или купирования приема антацидов
Рефлюкс-эзофагит Жгучая загрудинная боль возникает вследствие раздражения слизистой оболочки пищевода кислым желудочным соком Причиной эзофагита является гастро-эзофагальный рефлюкс, который связан рефлюкс с нарушением замыкательной функции нижнего пищеводного сфинктера. Характеристика болевого синдрома ▪ локализация: за грудиной и в эпигастрии локализация ▪ иррадиирует в шею, верхнюю челюсть ▪ отличительной особенностью является связь боли с приемом пищи (особенно острой, горячей, алкоголя, крепкого кофе), усиление ее при наклоне вперед или принятии горизонтального положения Боль никогда не провоцируется физической нагрузкой или определенными движениями туловища и верхних конечностей! ▪ сопутствующие симптомы: отрыжка кислым, изжога, на поздних стадиях – симптомы изжога дисфагия ▪ условия купирования: уменьшается после нескольких глотков воды или купирования приема антацидов
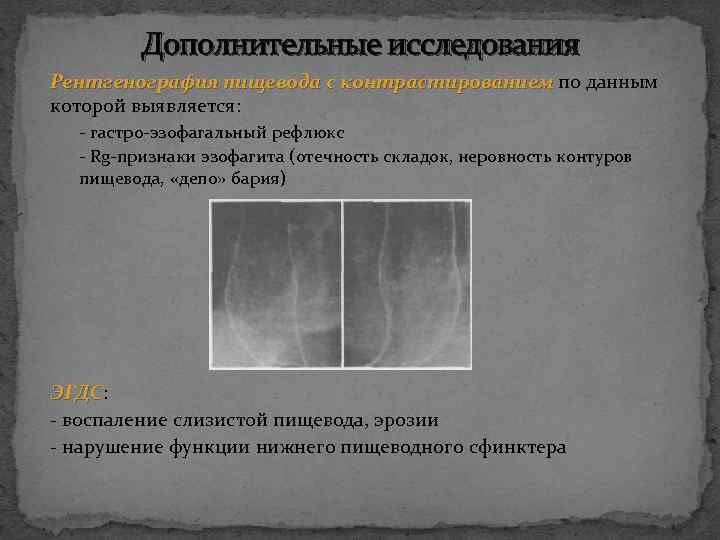 Дополнительные исследования Рентгенография пищевода с контрастированием по данным которой выявляется: - гастро-эзофагальный рефлюкс - Rg-признаки эзофагита (отечность складок, неровность контуров пищевода, «депо» бария) ЭГДС: ЭГДС - воспаление слизистой пищевода, эрозии - нарушение функции нижнего пищеводного сфинктера
Дополнительные исследования Рентгенография пищевода с контрастированием по данным которой выявляется: - гастро-эзофагальный рефлюкс - Rg-признаки эзофагита (отечность складок, неровность контуров пищевода, «депо» бария) ЭГДС: ЭГДС - воспаление слизистой пищевода, эрозии - нарушение функции нижнего пищеводного сфинктера
 Спазм пищевода Эзофагоспазм (дискинезия пищевода) может давать болевой синдром, сходный по локализации и иррадиации со стенокардией. Выделяют первичный (идиопатический) и рефлекторный (возникающий на фоне ГЭРБ, эзофагитов, грыжи пищеводного отверстия диафрагмы, язвенной болезни) спазм пищевода. Заболевание характеризуется периодическими некоординированными спастическими сокращениями гладкой мускулатуры пищевода при сохранении и нормальном функционировании нижнего пищеводного сфинктера. Характеристика болевого синдрома Боль возникает периодически – как внезапно, так и при глотании пищи (особенно очень горячей или холодной), т. е. четкая взаимосвязь с едой отсутствует ▪ локализация за грудиной ▪ иррадиация в спину, в обе лопатки Наблюдаются длительные спонтанные периоды ремиссии. ▪ Болевой приступ купируется спазмолитиками, но также описаны случаи спазмолитиками положительного эффекта нитроглицерина. ▪ Характерно сочетание болей с парадоксальной дисфагией
Спазм пищевода Эзофагоспазм (дискинезия пищевода) может давать болевой синдром, сходный по локализации и иррадиации со стенокардией. Выделяют первичный (идиопатический) и рефлекторный (возникающий на фоне ГЭРБ, эзофагитов, грыжи пищеводного отверстия диафрагмы, язвенной болезни) спазм пищевода. Заболевание характеризуется периодическими некоординированными спастическими сокращениями гладкой мускулатуры пищевода при сохранении и нормальном функционировании нижнего пищеводного сфинктера. Характеристика болевого синдрома Боль возникает периодически – как внезапно, так и при глотании пищи (особенно очень горячей или холодной), т. е. четкая взаимосвязь с едой отсутствует ▪ локализация за грудиной ▪ иррадиация в спину, в обе лопатки Наблюдаются длительные спонтанные периоды ремиссии. ▪ Болевой приступ купируется спазмолитиками, но также описаны случаи спазмолитиками положительного эффекта нитроглицерина. ▪ Характерно сочетание болей с парадоксальной дисфагией
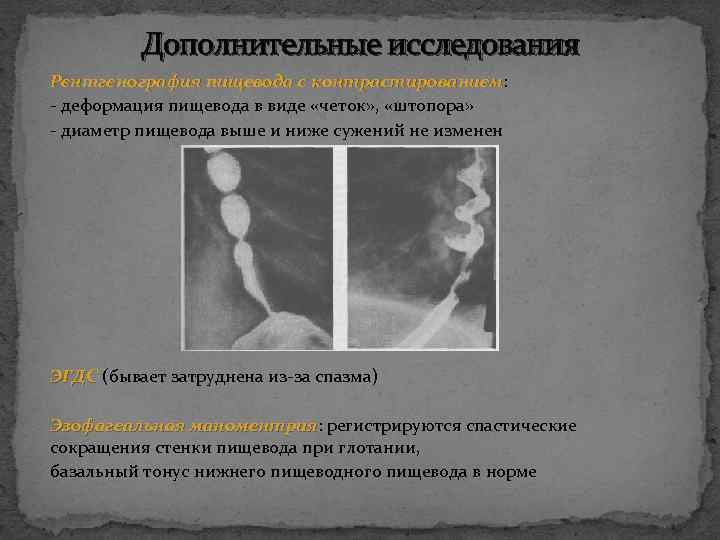 Дополнительные исследования Рентгенография пищевода с контрастированием: контрастированием - деформация пищевода в виде «четок» , «штопора» - диаметр пищевода выше и ниже сужений не изменен ЭГДС (бывает затруднена из-за спазма) Эзофагеальная маноментрия: регистрируются спастические маноментрия сокращения стенки пищевода при глотании, базальный тонус нижнего пищеводного пищевода в норме
Дополнительные исследования Рентгенография пищевода с контрастированием: контрастированием - деформация пищевода в виде «четок» , «штопора» - диаметр пищевода выше и ниже сужений не изменен ЭГДС (бывает затруднена из-за спазма) Эзофагеальная маноментрия: регистрируются спастические маноментрия сокращения стенки пищевода при глотании, базальный тонус нижнего пищеводного пищевода в норме


