Утегенова Б.М.pptx
- Количество слайдов: 26

Карагандинский Медицинский Государственный Университет Кафедра детских инфекционных заболеваний СРС на тему: «Дифференциальная диагностика скарлатины и псевдотуберкулеза» Выполнила: студентка гр. 4 -082 ОМ Утегенова Б. М Проверил: доцент Стариков Ю. Г. Караганда 2015

• • Этиология заболеваний Патогенез Клиника Дифференциальная диагностика заболеваний План

Скарлатина — острое инфекционное заболевание, характеризующееся лихорадкой, интоксикацией, ангиной и обильной точечной сыпью. Болеют чаще всего дети 2 -10 лет. Возбудителем скарлатины является стрептококк группы А, который также может вызывать поражения почек (гломерулунофрит), ангину, хронический тонзиллит, ревматизм и другие болезни. Скарлатина возникает в том случае, если в момент заражения стрептококком к нему отсутствует иммунитет. Источник инфекции — больной скарлатиной, ангиной или «здоровый» носитель стерептококков. Инкубационный период обычно продолжается от 1 до 10 дней. Ребенок считается заразным за сутки до появления первых симптомов и в последующие 2– 3 недели. Инфекция передается воздушно-капельным путем (при чихании, с поцелуями и т. п. ). Кроме того, заразиться скарлатиной можно через продукты питания, общую посуду, одежду или просто подержавшись за ручку двери, которую до этого распахнул совершенно здоровый на вид носитель инфекции.

Попадая на слизистую оболочку, стрептококк вызывает воспалительные изменения в носоглотке. Микроб вырабатывает большое количество ядовитого вещества — эритротоксина. Попадая в кровь, этот токсин разрушает эритроциты и вызывает интоксикацию (отравление всего организма). Под его действием во всех органах, в том числе в коже и слизистых оболочках, расширяются мелкие сосуды, что приводит к появлению характерной сыпи. Эритротоксин вызывает гибель наружного слоя кожи — эпидермиса, что приводит к сильному шелушению кожи.

Скарлатина начинается остро: с резкого подъема температуры до 39º C. Ребенок жалуется на головную боль, тошноту, выраженное недомогание, сильную боль при глотании. В конце первых начале вторых суток появляется мелкая, зудящая сыпь, которая за несколько часов покрывает практически все тело. Важный признак скарлатины — сгущение сыпи в виде темно-красных полос на кожных складках в местах естественных сгибов — в паховых складках, подмышечных впадинах, локтевых сгибах. На ощупь кожа очень сухая и напоминает наждачную бумагу.

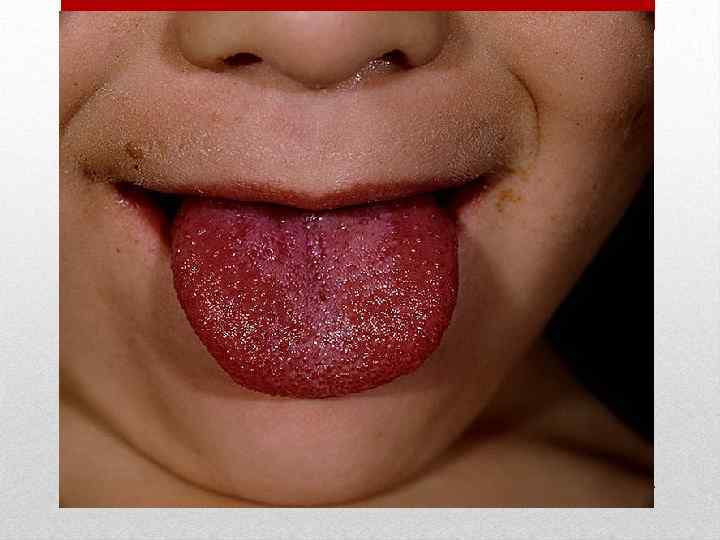
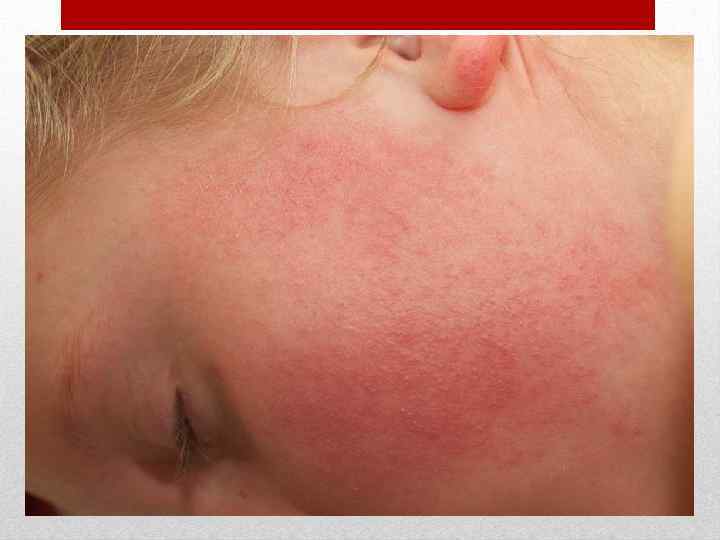
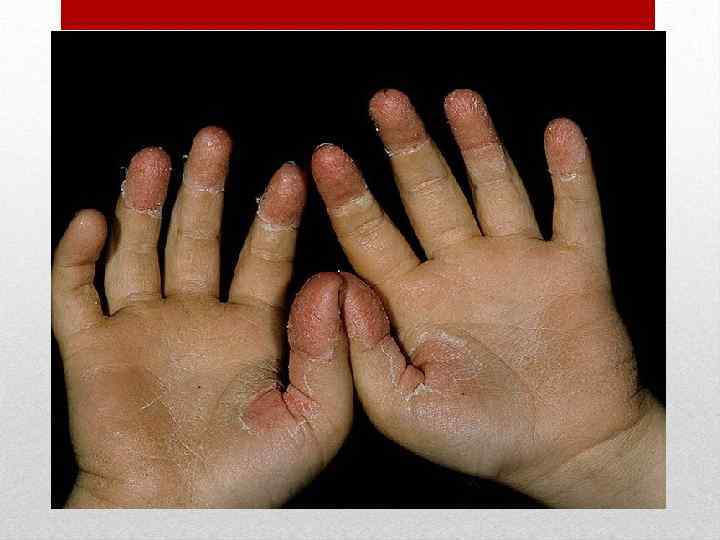
Если заглянуть в рот больного, то можно увидеть яркокрасную воспалённую слизистую, гнойные налёты на нёбных миндалинах и малиновый язык с резко увеличенными сосочками. Такое состояние горла врачи характеризуют выражением «пылающий зев» . На лице сыпь располагается на щеках, в меньшей степени — на лбу и висках, в то время как носогубный треугольник остается бледным и свободным от элементов сыпи (характерный признак скарлатины). Через 3 -5 дней кожа бледнеет и начинается сильное шелушение, особенно выраженное на ладошках ребенка: кожа с них снимается как перчатки.

Лабораторная диагностика Отмечают изменения гемограммы, типичные для бактериальной инфекции: лейкоцитоз, нейтрофилию со сдвигом лейкоцитарной формулы влево, повышение СОЭ. Выделение возбудителя практически не проводят в связи с характерной клинической картиной заболевания и широким распространением бактерий у здоровых лиц и больных другими формами стрептококковой инфекции. Для экспресс-диагностики применяют РКА, выявляющую антигены стрептококков.

В настоящее время лечение скарлатины осуществляют на дому, за исключением тяжёлых и осложнённых случаев. Необходимо соблюдать постельный режим в течение 7 -10 дней. Этиотропным препаратом выбора остаётся пенициллин в суточной дозе 6 млн ЕД (для взрослых) курсом 10 сут. Альтернативные препараты макролиды (эритромицин в дозе 250 мг 4 раза в сутки или 500 мг 2 раза в сутки) и цефалоспорины I поколения (цефазолин по 2 -4 г/сут). Курс лечения также составляет 10 дней. При наличии противопоказаний к указанным препаратам можно применять полусинтетические пенициллины, линкозамиды. Назначают полоскания горла раствором фурацилина (1: 5000), настоями ромашки, календулы, эвкалипта. Показаны витамины и антигистаминные средства в обычных терапевтических дозах.


Псевдотуберкулез (дальневосточная скарлатиноподобная лихорадка) - острое инфекционное заболевание, характеризующееся полиморфизмом клинических проявлений с преимущественным поражением желудочнокишечного тракта, кожи и опорно-двигательного аппарата.

Возбудитель псевдотуберкулеза относится к семейству Enterobacteriaceae, роду Yersinia, виду Yersinia pseudotuberculosis. Грамотрицательная палочка размером 0, 82 x 0, 4 -0, 6 мкм не требовательна к питательным веществам.

Возбудитель выделен из органов и фекалий многих видов млекопитающих, птиц, земноводных, членистоногих, а также из смывов с овощей, корнеплодов, из фуража, почвы, пыли, воды. Однако основным резервуаром возбудителя и источником заболеваний человека являются грызуны. . Другим резервуаром псевдотуберкулезных бактерий является почва. Частое обнаружение в ней возбудителя связано не только с загрязнением испражнениями животных, но и с наличием у псевдотуберкулезного микроба сапрофитических способностей. Человек, как правило, источником заражения псевдотуберкулезом не является. Ведущий путь передачи инфекции - пищевой. К основным факторам передачи относятся овощные блюда (салаты из овощей) и молочные продукты, Второе место занимает водный путь передачи. Он обычно реализуется при употреблении воды из открытых водоемов

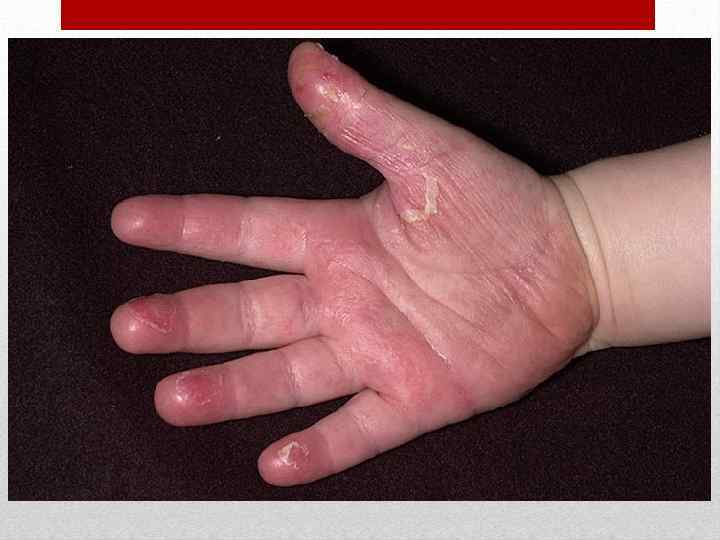
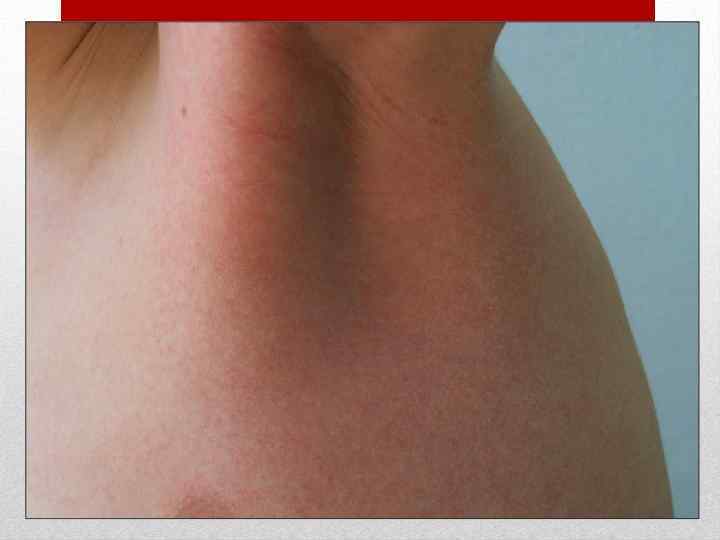
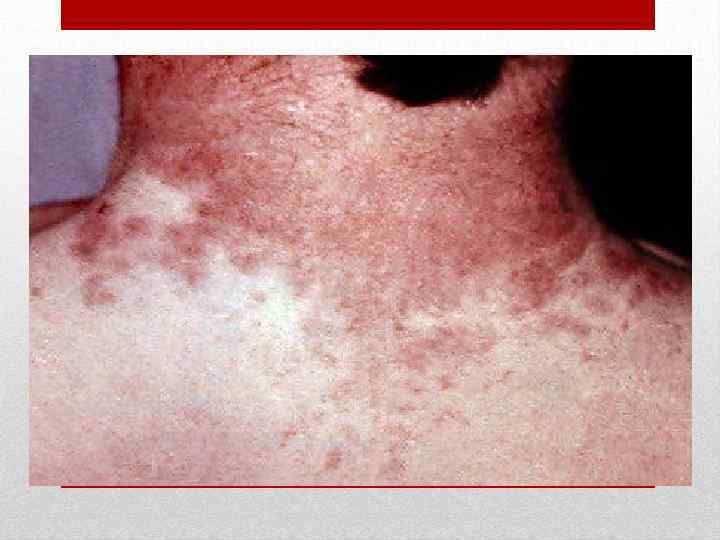
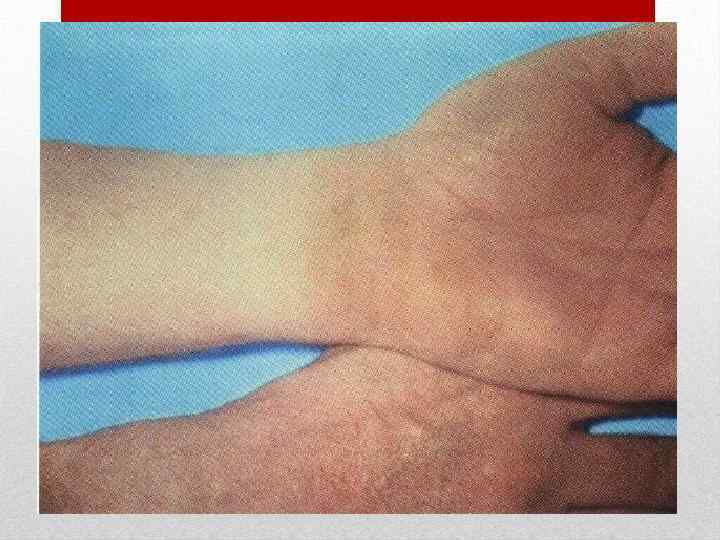
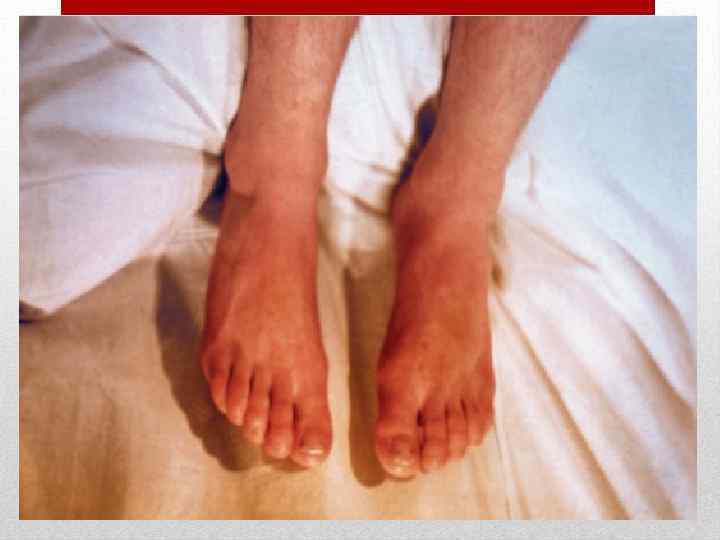
Инкубационный период от 3 до 18 дней, в среднем 10 дней. Заболевание начинается остро без выраженной продромы. Появляется озноб, головная боль, недомогание, боль в мышцах и суставах, бессонница, першение в горле, кашель. Температура тела повышается до 38 -40 о. С. Наряду с симптомами общей интоксикации у части больных на первый план выступают признаки поражения желудочно-кишечного тракта (боли в животе различной локализации, тошнота, рвота, понос). Кожа сухая и горячая, нередко наблюдаются одутловатость и гиперемия лица и шеи симптом "капюшона", бледный носогубный треугольник, ограниченная гиперемия и отечность кистей и стоп - симптомы "перчаток" и "носков", инъекция сосудов конъюнктив век и глазных яблок, диффузная гиперемия слизистой оболочки ротоглотки иногда с точечной или мелкопятнистой энантемой. На языке - белый налет. Пульс соответствует температуре. Артериальное давление понижается, отмечается сосудистая лабильность. На 1 -6 -й, чаще на 2 -4 -й день болезни появляется ярко-красная точечная сыпь на нормальном или субиктеричном фоне кожи. Наряду с точечной, скарлатиноподобной наблюдается и мелкопятнистая сыпь, в ряде случаев вся она имеет макулезный характер. Отдельные элементы или вся сыпь могут носить геморрагический характер. Иногда сыпь появляется лишь на ограниченных участках кожи. Независимо от характера сыпи и ее количества она располагается на симметричных участках.

Нередко больные жалуются на тяжесть и боли в правом подреберье. Определяется увеличенная болезненная печень, желтушное окрашивание кожи и склер, фиксируется потемнение мочи, выявляется уробилинемия, гипербилирубинемия, повышенная активность трансфераз. Селезенка увеличивается у 10 -18% больных.

Клинический диагноз основывается на сочетании характерных для псевдотуберкулеза признаков: острое начало заболевания, синдром общей интоксикации, лихорадка, поражение кожи (экзантема, симптомы "капюшона", "перчаток", "носков"), катаральное воспаление слизистой оболочки ротоглотки, признаки поражения желудочно-кишечного тракта, синдром гепатита, поражение суставов, аллергические симптомы, изменения крови и мочи. Вспомогательное значение имеет эпидемиологический анамнез. В установлении окончательного диагноза решающую роль имеют лабораторные методы - бактериологический и серологический. Выделение возбудителя от больного в остром периоде болезни возможно из фекалий, мочи, мазков слизи из ротоглотки, удаленных аппендиксов и мезентериальных лимфатических узлов. Используют методику Паттерсона и Кука, основанную на способности Y. pseudotuberculosis расти при пониженной температуре в среде подращивания (стерильный фосфатно-солевой буфер р. Н 7, 4, среда Серова и др. ). При прямом посеве крови на питательные среды получить гемокультуру не удается, однако выделение возбудителя возможно путем биопробы на животных.

Диагностика псевдотуберкулеза основывается на данных анамнеза и специфических методах анализа. Так как это заболевание имеет симптомы, схожие со многими другими болезнями, очень важно провести правильную диагностику. Диагноз ставят на основании лабораторных исследований, бактериологических и серологических анализов крови, испражнений, цереброспинальной жидкости. Кроме того, врач исследует лимфатические узлы, червеобразный отросток (аппендицит) больного.

При лечении псевдотуберкулеза больному назначают антибактериальные препараты – левомицетин, цефалоспориновые лекарства. Для дезиноксикации организма проводят внутривенные вливания раствора альбумина, реамберина, реополиглюкина. При лечении псевдотуберкулеза тяжелой формы применяют кортикостероиды (гормоны противовоспалительного действия). Особенно важно их применение при развитии у больного полиартрита. Для ослабления аллергической реакции организма при лечении псевдотуберкулеза используют антигистаминные препараты – прометазин, димедрол, клемастин, супрастин. В терапии псевдотуберкулеза большое значение отводится применению общеукрепляющих и стимулирующих препаратов, таких как витамины, иммуностимуляторы. Они способствуют скорейшему выздоровлению больного и предупреждению рецидивов заболевания.

Утегенова Б.М.pptx