Ташметов Эльярбек 3-054 пневмония.pptx
- Количество слайдов: 28
 Карагандинский Государственный Медицинский Университет Кафедра иммунологии и аллергологии СРС На тему: Пневмоцистная пневмония Выполнил: студент 3 -054 гр. ОМ Ташметов Э. Р. Проверила: Кнаус А. А. Караганда 2014
Карагандинский Государственный Медицинский Университет Кафедра иммунологии и аллергологии СРС На тему: Пневмоцистная пневмония Выполнил: студент 3 -054 гр. ОМ Ташметов Э. Р. Проверила: Кнаус А. А. Караганда 2014
 План: Определение заболевания Этиология Иммунопатогенез Клинические проявления Лабораторная диагностика Принципы лечения Список использованной литературы
План: Определение заболевания Этиология Иммунопатогенез Клинические проявления Лабораторная диагностика Принципы лечения Список использованной литературы
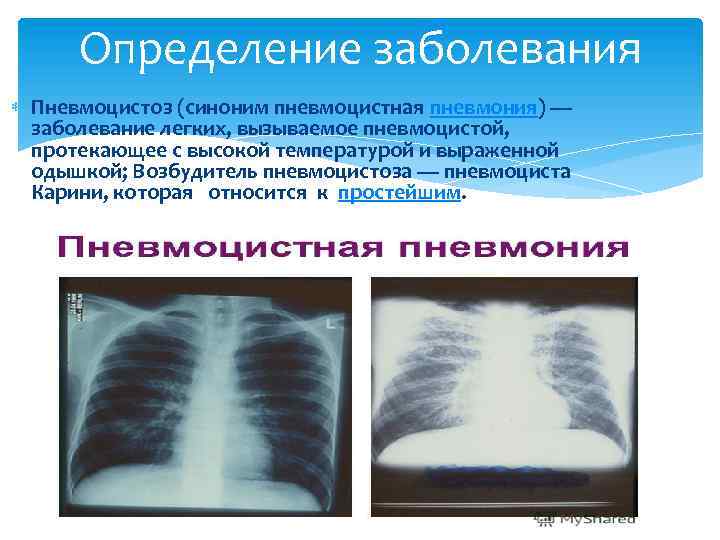 Определение заболевания Пневмоцистоз (синоним пневмоцистная пневмония) — заболевание легких, вызываемое пневмоцистой, протекающее с высокой температурой и выраженной одышкой; Возбудитель пневмоцистоза — пневмоциста Карини, которая относится к простейшим.
Определение заболевания Пневмоцистоз (синоним пневмоцистная пневмония) — заболевание легких, вызываемое пневмоцистой, протекающее с высокой температурой и выраженной одышкой; Возбудитель пневмоцистоза — пневмоциста Карини, которая относится к простейшим.
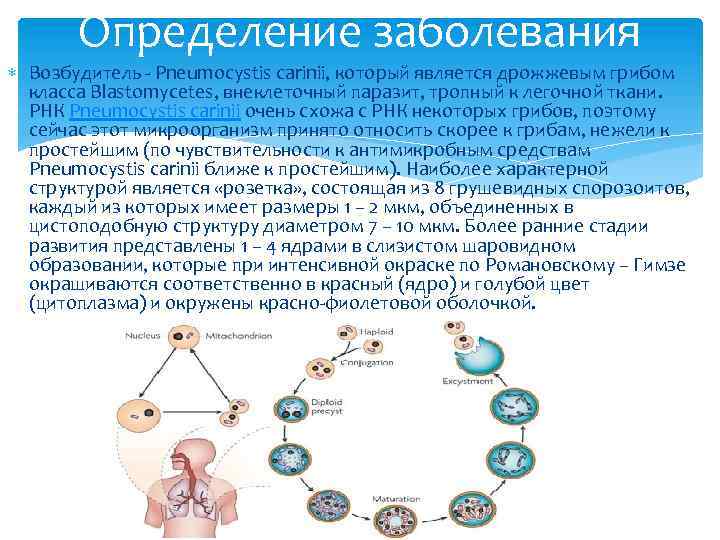 Определение заболевания Возбудитель - Pneumocystis carinii, который является дрожжевым грибом класса Blastomycetes, внеклеточный паразит, тропный к легочной ткани. РНК Pneumocystis carinii очень схожа с РНК некоторых грибов, поэтому сейчас этот микроорганизм принято относить скорее к грибам, нежели к простейшим (по чувствительности к антимикробным средствам Pneumocystis carinii ближе к простейшим). Наиболее характерной структурой является «розетка» , состоящая из 8 грушевидных спорозоитов, каждый из которых имеет размеры 1 – 2 мкм, объединенных в цистоподобную структуру диаметром 7 – 10 мкм. Более ранние стадии развития представлены 1 – 4 ядрами в слизистом шаровидном образовании, которые при интенсивной окраске по Романовскому – Гимзе окрашиваются соответственно в красный (ядро) и голубой цвет (цитоплазма) и окружены красно-фиолетовой оболочкой.
Определение заболевания Возбудитель - Pneumocystis carinii, который является дрожжевым грибом класса Blastomycetes, внеклеточный паразит, тропный к легочной ткани. РНК Pneumocystis carinii очень схожа с РНК некоторых грибов, поэтому сейчас этот микроорганизм принято относить скорее к грибам, нежели к простейшим (по чувствительности к антимикробным средствам Pneumocystis carinii ближе к простейшим). Наиболее характерной структурой является «розетка» , состоящая из 8 грушевидных спорозоитов, каждый из которых имеет размеры 1 – 2 мкм, объединенных в цистоподобную структуру диаметром 7 – 10 мкм. Более ранние стадии развития представлены 1 – 4 ядрами в слизистом шаровидном образовании, которые при интенсивной окраске по Романовскому – Гимзе окрашиваются соответственно в красный (ядро) и голубой цвет (цитоплазма) и окружены красно-фиолетовой оболочкой.
 Этиология Развитие пневмоцистной пневмонии возможно на фоне глубоких нарушений клеточного и гуморального иммунитета. Пневмоцистная инфекция вызывает заболевания у людей, которые потеряли естественную защиту от этого возбудителя во время повреждения функции CD 4+ лимфоцитов и макрофагов. Такие состояния возникают у ВИЧ-инфицированных и ВИЧнегативных лиц с вторичными иммунодефицитами в результате иммуносупрессии вследствие онкологических заболеваний или приема цитостатиков и системных глюкокортикоидов при трансплантации органов и тканей.
Этиология Развитие пневмоцистной пневмонии возможно на фоне глубоких нарушений клеточного и гуморального иммунитета. Пневмоцистная инфекция вызывает заболевания у людей, которые потеряли естественную защиту от этого возбудителя во время повреждения функции CD 4+ лимфоцитов и макрофагов. Такие состояния возникают у ВИЧ-инфицированных и ВИЧнегативных лиц с вторичными иммунодефицитами в результате иммуносупрессии вследствие онкологических заболеваний или приема цитостатиков и системных глюкокортикоидов при трансплантации органов и тканей.
 Среди основных групп риска среди взрослых v. Первое место занимают ВИЧ-инфицированные и больные СПИДом (пневмоцистная пневмония развивается более чем у 60% лиц этой группы) На втором месте по частоте заболеваемости пневмоцистной пневмонией –больные с лимфоретикулярным раком. На третьем – лица с пересаженными органами, получающие терапию циклоспорином.
Среди основных групп риска среди взрослых v. Первое место занимают ВИЧ-инфицированные и больные СПИДом (пневмоцистная пневмония развивается более чем у 60% лиц этой группы) На втором месте по частоте заболеваемости пневмоцистной пневмонией –больные с лимфоретикулярным раком. На третьем – лица с пересаженными органами, получающие терапию циклоспорином.
 Этиология
Этиология
 W. T. Hughes , анализируя мировую литературу, приводит список состояний и болезней (исключая СПИД), при которых встречается пневмоцистная пневмония (в процентах ко всем больным, кроме больных СПИДом): недоношенныеноворожденные составляют 68, 1% всех заболевших пневмоцистной пневмонией, больные лейкемией – 12, 3%, другими злокачественными опухолями – 7, 3%, при неизвестных причинах – 4, 2%, трансплантации органов – 3, 6%, первичной иммунной недостаточности – 2, 0%, коллагенозах – 0, 6%, нарушениях питания – 0, 3%, смешанных причинах – 0, 3%, инфекции – 0, 2%, множественной миеломе – 0, 2%, анемии/полицитемии – 0, 1%, болезнях почек – 0, 1%. В среднем заболеваемость пневмоцистной пневмонией у взрослых, страдающих различными нарушениями иммунитета, составляет 22, 7%
W. T. Hughes , анализируя мировую литературу, приводит список состояний и болезней (исключая СПИД), при которых встречается пневмоцистная пневмония (в процентах ко всем больным, кроме больных СПИДом): недоношенныеноворожденные составляют 68, 1% всех заболевших пневмоцистной пневмонией, больные лейкемией – 12, 3%, другими злокачественными опухолями – 7, 3%, при неизвестных причинах – 4, 2%, трансплантации органов – 3, 6%, первичной иммунной недостаточности – 2, 0%, коллагенозах – 0, 6%, нарушениях питания – 0, 3%, смешанных причинах – 0, 3%, инфекции – 0, 2%, множественной миеломе – 0, 2%, анемии/полицитемии – 0, 1%, болезнях почек – 0, 1%. В среднем заболеваемость пневмоцистной пневмонией у взрослых, страдающих различными нарушениями иммунитета, составляет 22, 7%
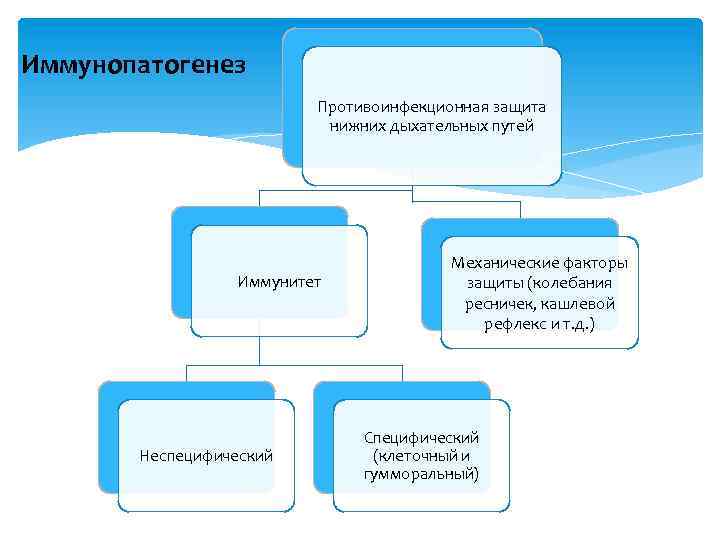 Иммунопатогенез Противоинфекционная защита нижних дыхательных путей Иммунитет Неспецифический Механические факторы защиты (колебания ресничек, кашлевой рефлекс и т. д. ) Специфический (клеточный и гумморальный)
Иммунопатогенез Противоинфекционная защита нижних дыхательных путей Иммунитет Неспецифический Механические факторы защиты (колебания ресничек, кашлевой рефлекс и т. д. ) Специфический (клеточный и гумморальный)
 Иммунопатогенез P. carinii – условно-патогенный микроорганизм. У людей с нормальной иммунной системой инфекция не проявляется. При иммунодефицитах развивается пневмоцистная пневмония (пневмоцистоз) – главная причина смертности лиц, страдающих СПИДом. Результаты серологических исследований показывают, что большинство людей перенесло асимптомную пневмоцистную инфекцию в первые годы жизни Антитела к пневмоцисте выявляются начиная с 2 -летнего возраста. Так, более 90% взрослых людей имеют антитела к P. carinii. У 80% детей, достигших 3 лет, с нормальным иммунитетом обнаруживаются антитела к P. carinii , наосновании чего сделан вывод о том, что сероконверсия происходит в раннем возрасте, когда ребенок инфицируется микробом. Противопневмоцистные антитела обнаруживаются у 71% детей в возрасте от 11 -ти до 15 -ти лет.
Иммунопатогенез P. carinii – условно-патогенный микроорганизм. У людей с нормальной иммунной системой инфекция не проявляется. При иммунодефицитах развивается пневмоцистная пневмония (пневмоцистоз) – главная причина смертности лиц, страдающих СПИДом. Результаты серологических исследований показывают, что большинство людей перенесло асимптомную пневмоцистную инфекцию в первые годы жизни Антитела к пневмоцисте выявляются начиная с 2 -летнего возраста. Так, более 90% взрослых людей имеют антитела к P. carinii. У 80% детей, достигших 3 лет, с нормальным иммунитетом обнаруживаются антитела к P. carinii , наосновании чего сделан вывод о том, что сероконверсия происходит в раннем возрасте, когда ребенок инфицируется микробом. Противопневмоцистные антитела обнаруживаются у 71% детей в возрасте от 11 -ти до 15 -ти лет.

 Иммунопатогенез Пропагативные формы пневмоцист минуют верхние дыхательные пути, достигают альвеол и начинают жизненный цикл в организме нового хозяина. Прикрепление трофозоитов к альвеолоцитам первого порядка опосредуется многими механизмами, в частности большим количеством поверхностных гликопротеинов у P. carinii, которые взаимодействуют с протеинами легочной ткани через маннозные рецепторы на клетках хозяина, особенно макрофагах. Поверхностные гликопротеины пневмоцист высоко иммунногенные. Прикрепление пневмоцист сопровождается пролиферацией возбудителя, его взаимодействием с сурфактантом, освобождением токсических метаболитов. Защиту организма хозяина от P. carinii осуществляют Т-лимфоциты, альвеолярные макрофаги( TNF, интерлейкина 1, γ-интерферона и др), специфические AT. Взаимодействие микро- и макроорганизма остается на субклиническом уровне, пока иммунная система не нарушена. Компроментация иммунной системы стимулирует рост численности пневмоцист.
Иммунопатогенез Пропагативные формы пневмоцист минуют верхние дыхательные пути, достигают альвеол и начинают жизненный цикл в организме нового хозяина. Прикрепление трофозоитов к альвеолоцитам первого порядка опосредуется многими механизмами, в частности большим количеством поверхностных гликопротеинов у P. carinii, которые взаимодействуют с протеинами легочной ткани через маннозные рецепторы на клетках хозяина, особенно макрофагах. Поверхностные гликопротеины пневмоцист высоко иммунногенные. Прикрепление пневмоцист сопровождается пролиферацией возбудителя, его взаимодействием с сурфактантом, освобождением токсических метаболитов. Защиту организма хозяина от P. carinii осуществляют Т-лимфоциты, альвеолярные макрофаги( TNF, интерлейкина 1, γ-интерферона и др), специфические AT. Взаимодействие микро- и макроорганизма остается на субклиническом уровне, пока иммунная система не нарушена. Компроментация иммунной системы стимулирует рост численности пневмоцист.
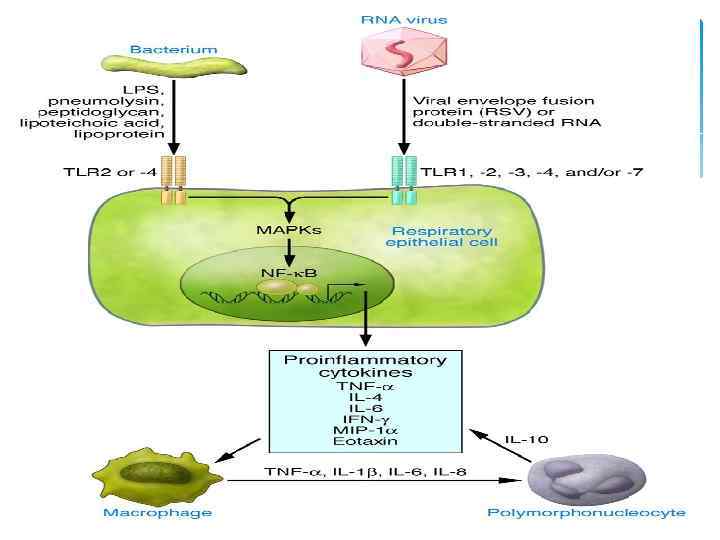
 Иммунопатогенез По гистологическим признакам болезнь можно разделить на 3 стадии. Начальная (I) стадия характеризуется наличием цист и трофозоитов, прикрепленных к фибронектину альвеолярной стенки. Для этой стадии характерно отсутствие воспаления стенок альвеол и клеточной инфильтрации, а также какихлибо клинических проявлений.
Иммунопатогенез По гистологическим признакам болезнь можно разделить на 3 стадии. Начальная (I) стадия характеризуется наличием цист и трофозоитов, прикрепленных к фибронектину альвеолярной стенки. Для этой стадии характерно отсутствие воспаления стенок альвеол и клеточной инфильтрации, а также какихлибо клинических проявлений.
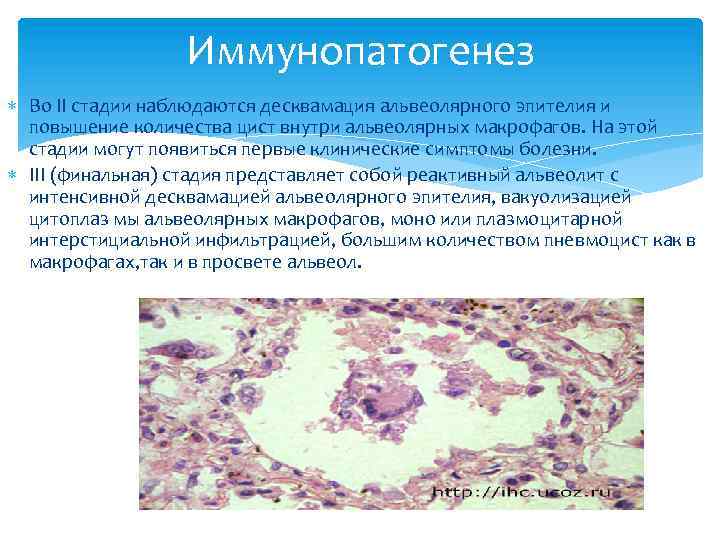 Иммунопатогенез Во II стадии наблюдаются десквамация альвеолярного эпителия и повышение количества цист внутри альвеолярных макрофагов. На этой стадии могут появиться первые клинические симптомы болезни. III (финальная) стадия представляет собой реактивный альвеолит с интенсивной десквамацией альвеолярного эпителия, вакуолизацией цитоплаз мы альвеолярных макрофагов, моно или плазмоцитарной интерстициальной инфильтрацией, большим количеством пневмоцист как в макрофагах, так и в просвете альвеол.
Иммунопатогенез Во II стадии наблюдаются десквамация альвеолярного эпителия и повышение количества цист внутри альвеолярных макрофагов. На этой стадии могут появиться первые клинические симптомы болезни. III (финальная) стадия представляет собой реактивный альвеолит с интенсивной десквамацией альвеолярного эпителия, вакуолизацией цитоплаз мы альвеолярных макрофагов, моно или плазмоцитарной интерстициальной инфильтрацией, большим количеством пневмоцист как в макрофагах, так и в просвете альвеол.
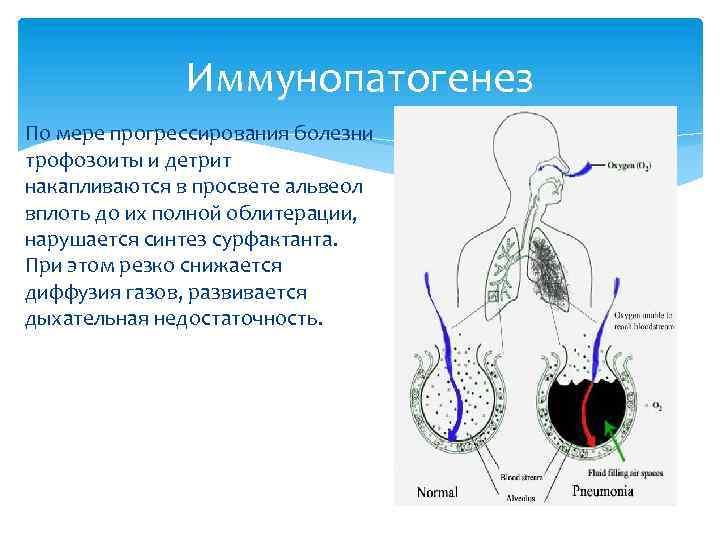 Иммунопатогенез По мере прогрессирования болезни трофозоиты и детрит накапливаются в просвете альвеол вплоть до их полной облитерации, нарушается синтез сурфактанта. При этом резко снижается диффузия газов, развивается дыхательная недостаточность.
Иммунопатогенез По мере прогрессирования болезни трофозоиты и детрит накапливаются в просвете альвеол вплоть до их полной облитерации, нарушается синтез сурфактанта. При этом резко снижается диффузия газов, развивается дыхательная недостаточность.
 Основные клинические проявления: Заболевание, как правило, развивается незаметно: постепенно появляется тахипноэ, одышка у детей достигает 80 -150 дыханий в минуту, отмечается навязчивый коклюшеподобный кашель, иногда – с отхождением небольшого количества мокроты. Манифестные формы болезни наблюдаются чаще у недоношенных и ослабленных детей до шестимесячного возраста, у которых болезнь, как правило, протекает поэтапно. 1 этап – отечная стадия – длится 7 -10 дней, когда постепенно нарастают симптомы пневмонии; 2 этап – ателектатическая стадия – длится 4 недели, в течение которых, как правило, развивается резкая дыхательная недостаточность; 3 этап – эмфизематозная стадия – постепенно исчезают дыхательные расстройства и происходит обратное развитие заболевания. У старших детей и взрослых заболевание не имеет четкой стадийности и часто воспринимается как хронический бронхолегочный процесс. Преморбидный фон у них представлен онко-, гематопатологией, органическими заболеваниями центральной нервной системы, хроническими заболеваниями легких. У взрослых симптомы нарастают постепенно: снижается аппетит, усиливается бледность, покашливание, мучительный сухой кашель, одышка при физической нагрузке, тахикардия, возвратная, неустановленной причины, лихорадка, ночная потливость, немотивируемая потеря веса, случается пневмоторакс. В крови уменьшается парциальное давление кислорода, возрастает альвеолярноартериальный градиент кислорода, респираторный алкалоз. В 1 -2 неделю аускультативно, как правило, не выявляется нарушений.
Основные клинические проявления: Заболевание, как правило, развивается незаметно: постепенно появляется тахипноэ, одышка у детей достигает 80 -150 дыханий в минуту, отмечается навязчивый коклюшеподобный кашель, иногда – с отхождением небольшого количества мокроты. Манифестные формы болезни наблюдаются чаще у недоношенных и ослабленных детей до шестимесячного возраста, у которых болезнь, как правило, протекает поэтапно. 1 этап – отечная стадия – длится 7 -10 дней, когда постепенно нарастают симптомы пневмонии; 2 этап – ателектатическая стадия – длится 4 недели, в течение которых, как правило, развивается резкая дыхательная недостаточность; 3 этап – эмфизематозная стадия – постепенно исчезают дыхательные расстройства и происходит обратное развитие заболевания. У старших детей и взрослых заболевание не имеет четкой стадийности и часто воспринимается как хронический бронхолегочный процесс. Преморбидный фон у них представлен онко-, гематопатологией, органическими заболеваниями центральной нервной системы, хроническими заболеваниями легких. У взрослых симптомы нарастают постепенно: снижается аппетит, усиливается бледность, покашливание, мучительный сухой кашель, одышка при физической нагрузке, тахикардия, возвратная, неустановленной причины, лихорадка, ночная потливость, немотивируемая потеря веса, случается пневмоторакс. В крови уменьшается парциальное давление кислорода, возрастает альвеолярноартериальный градиент кислорода, респираторный алкалоз. В 1 -2 неделю аускультативно, как правило, не выявляется нарушений.
 Клинические проявления
Клинические проявления
 При СПИДе отмечается еще более вялое течение пневмоцистной пневмонии, с развитием симптомов в течение недель и месяцев. Может не быть ни одышки, ни кашля (или небольшой сухой кашель), а только медленно прогрессируют дыхательные расстройства ( «укорачивается» дыхание). Обращает на себя внимание диссонанс между выраженностью нарушений дыхания и скудостью физикальных данных (отсутствуют хрипы), хотя аускультативная картина и может быть самой разнообразной – как с влажными, в том числе базальными, так и сухими хрипами. Частота дыхания у взрослых может достигать 30 -50 дыханий в минуту, что ассоциируется с уровнем в крови CD 4+-лимфоцитов ниже 200 на 1 мкл
При СПИДе отмечается еще более вялое течение пневмоцистной пневмонии, с развитием симптомов в течение недель и месяцев. Может не быть ни одышки, ни кашля (или небольшой сухой кашель), а только медленно прогрессируют дыхательные расстройства ( «укорачивается» дыхание). Обращает на себя внимание диссонанс между выраженностью нарушений дыхания и скудостью физикальных данных (отсутствуют хрипы), хотя аускультативная картина и может быть самой разнообразной – как с влажными, в том числе базальными, так и сухими хрипами. Частота дыхания у взрослых может достигать 30 -50 дыханий в минуту, что ассоциируется с уровнем в крови CD 4+-лимфоцитов ниже 200 на 1 мкл
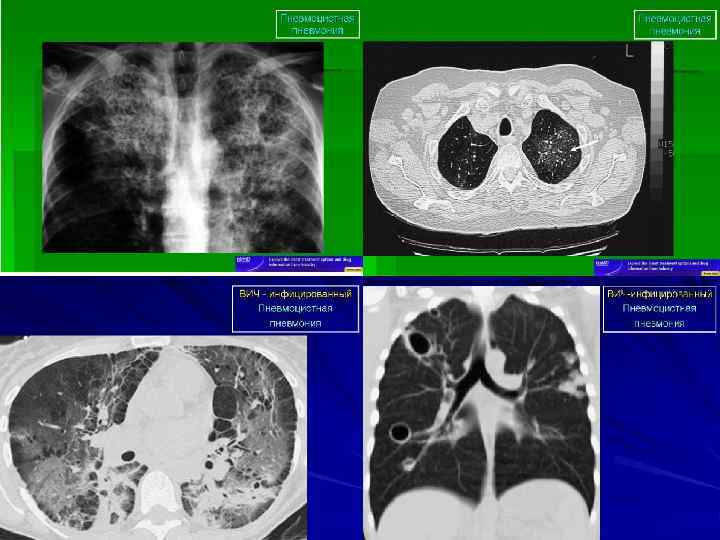
 Клинические проявления Рентгенологическая картина На рентгенограмме грудной клетки, как правило, выявляются двусторонние симметричные интерстициальные инфильтраты, однако в 20% случаев патологические изменения отсутствуют. В прикорневых отделах легких определяется облаковидное понижение прозрачности, мелкоочаговые тени, располагающиеся симметрично в обоих легочных полях в виде крыльев бабочки. Такие изменения получили название облаковидных, пушистых инфильтратов, создающих вид «ватного» легкого. В ряде случаев встречаются атипичные рентгенологические признаки (инфильтраты периферической или латеральной локализации, лобарные или сегментарные, инфильтраты, располагающиеся в верхних отделах легких, как при туберкулезе, единичные в виде узлов). Довольно часто развивается пневмоторакс, который является характерным осложнением этого заболевания
Клинические проявления Рентгенологическая картина На рентгенограмме грудной клетки, как правило, выявляются двусторонние симметричные интерстициальные инфильтраты, однако в 20% случаев патологические изменения отсутствуют. В прикорневых отделах легких определяется облаковидное понижение прозрачности, мелкоочаговые тени, располагающиеся симметрично в обоих легочных полях в виде крыльев бабочки. Такие изменения получили название облаковидных, пушистых инфильтратов, создающих вид «ватного» легкого. В ряде случаев встречаются атипичные рентгенологические признаки (инфильтраты периферической или латеральной локализации, лобарные или сегментарные, инфильтраты, располагающиеся в верхних отделах легких, как при туберкулезе, единичные в виде узлов). Довольно часто развивается пневмоторакс, который является характерным осложнением этого заболевания
 Лабораторная диагностика Лабораторные исследования • Микроскопия мокроты, бронхоальвеолярного смыва: - микроскопия окрашенных препаратов по Романовскому-Гимзе, импрегнации серебром по Гомори, толуидиновым синим, крезиловым фиолетовым (селективная окраска стенки пневмоцист) и пр. ; - окраска мазков неспецифическим флуорохромным красителем (калькофлуором белым) или окрашиванием по Папаниколау. • Иммунофлуоресцентное исследование с моноклональными антителами – более чувствительное и дорогое. • Специфическая иммунологическая диагностика с использованием реакции иммунофлюоресценции, основанной на определении титра сывороточных противопневмоцистных Ig. G и Ig. M. • Метод полимеразной цепной реакции (ПЦР) с целью выявления пневмоцист в мокроте/БАС, крови. • Гистологическое исследование биопсийного материала: - с окрашиванием метенаминовым серебряным по Гомори, гематоксилин-эозином, по Паппенгейму и пр. ; - иммунофлюоресцентная микроскопия (с моноклональными антителами, мечеными флюоресцеинами). • Определение интенсивности поглощения галлия-67 легкими (повышено при пневмоцистной пневмонии).
Лабораторная диагностика Лабораторные исследования • Микроскопия мокроты, бронхоальвеолярного смыва: - микроскопия окрашенных препаратов по Романовскому-Гимзе, импрегнации серебром по Гомори, толуидиновым синим, крезиловым фиолетовым (селективная окраска стенки пневмоцист) и пр. ; - окраска мазков неспецифическим флуорохромным красителем (калькофлуором белым) или окрашиванием по Папаниколау. • Иммунофлуоресцентное исследование с моноклональными антителами – более чувствительное и дорогое. • Специфическая иммунологическая диагностика с использованием реакции иммунофлюоресценции, основанной на определении титра сывороточных противопневмоцистных Ig. G и Ig. M. • Метод полимеразной цепной реакции (ПЦР) с целью выявления пневмоцист в мокроте/БАС, крови. • Гистологическое исследование биопсийного материала: - с окрашиванием метенаминовым серебряным по Гомори, гематоксилин-эозином, по Паппенгейму и пр. ; - иммунофлюоресцентная микроскопия (с моноклональными антителами, мечеными флюоресцеинами). • Определение интенсивности поглощения галлия-67 легкими (повышено при пневмоцистной пневмонии).
 Лабораторная диагностика Инструментальные и другие методы диагностики Обязательные • Рентгенографическое, компьютернотомографическое исследование органов грудной клетки с целью установления наличия поражения легких. • Бронхоскопия с получением бронхоальвеолярного смыва для микроскопического исследования. При наличии показаний • Биопсия легкого (трансбронхиальная, трансторакальная, открытая) с целью установления диагноза (по наличию в альвеолах пенистых вакуолизированных масс, идентификация пневмоцист).
Лабораторная диагностика Инструментальные и другие методы диагностики Обязательные • Рентгенографическое, компьютернотомографическое исследование органов грудной клетки с целью установления наличия поражения легких. • Бронхоскопия с получением бронхоальвеолярного смыва для микроскопического исследования. При наличии показаний • Биопсия легкого (трансбронхиальная, трансторакальная, открытая) с целью установления диагноза (по наличию в альвеолах пенистых вакуолизированных масс, идентификация пневмоцист).
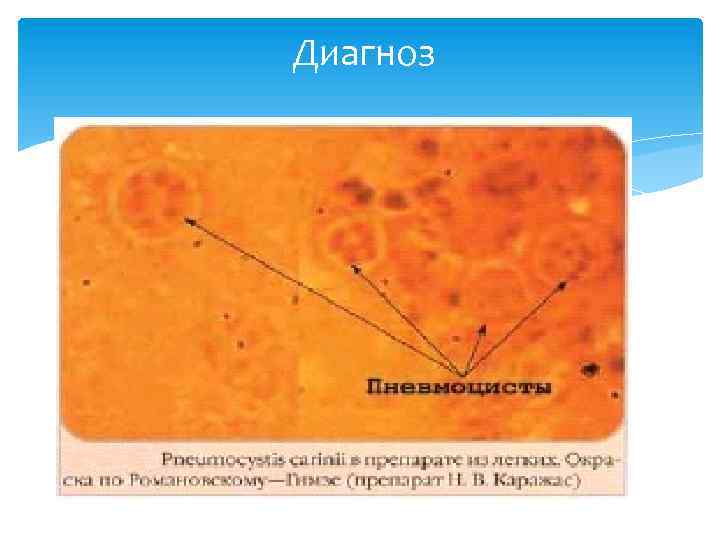
 Диагноз устанавливается на основании данных рентгенографии и, предпочтительно, компьютерной томографии, демонстрирующей картину диффузных или диффузно-мозаичных зон снижения воздушности лёгочной ткани по типу «матового стекла» . На этом фоне оксигенация артериальной крови значительно ниже ожидаемой при наблюдающейся клинической картине. Диагноз подтверждается обнаружением предполагаемого патогена в мокроте или при исследованиибронхоальвеолярного смыва. При микроскопии окрашенного материала обнаруживаются характерные кисты[4], имеющие вид «раздавленных шариков для пингпонга» . При микроскопии биоптата лёгкого выявляется утолщение альвеолярных перегородок с «пушистым» эозинофильным экссудатом в просвете альвеол. Пневмоцистная инфекция также может верифицироваться посредством иммунофлуоресцентного илииммуногистохимического исследования, а в последнее время и при помощи полимеразной цепной реакции. Следует учитывать, что обнаружение молекулярного материала Pneumocystis jirovecii в бронхиальном смыве не является доказательством наличия пневмоцистной пневмонии, так как данный микроорганизм может присутствовать у клинически здоровых лиц в популяции[
Диагноз устанавливается на основании данных рентгенографии и, предпочтительно, компьютерной томографии, демонстрирующей картину диффузных или диффузно-мозаичных зон снижения воздушности лёгочной ткани по типу «матового стекла» . На этом фоне оксигенация артериальной крови значительно ниже ожидаемой при наблюдающейся клинической картине. Диагноз подтверждается обнаружением предполагаемого патогена в мокроте или при исследованиибронхоальвеолярного смыва. При микроскопии окрашенного материала обнаруживаются характерные кисты[4], имеющие вид «раздавленных шариков для пингпонга» . При микроскопии биоптата лёгкого выявляется утолщение альвеолярных перегородок с «пушистым» эозинофильным экссудатом в просвете альвеол. Пневмоцистная инфекция также может верифицироваться посредством иммунофлуоресцентного илииммуногистохимического исследования, а в последнее время и при помощи полимеразной цепной реакции. Следует учитывать, что обнаружение молекулярного материала Pneumocystis jirovecii в бронхиальном смыве не является доказательством наличия пневмоцистной пневмонии, так как данный микроорганизм может присутствовать у клинически здоровых лиц в популяции[
 Диагноз
Диагноз
 Принципы лечения Препаратами выбора являются бактрим и пентамидина изотионат. Бактрим назначают перорально или внутривенно (в дозе 20 мг/кг триметоприма и 100 мг/кг сульфаметоксазола в сутки в течение 2— 4 нед). Препарат хорошо переносится и предпочтительнее пентамидина при назначении больным, не страдающим ВИЧинфекцией. Пентамидин вводят внутримышечно или внутривенно (медленно на протяжении 1— 2 ч в 100 мл 5% раствора глюкозы) в дозе 4 мг/кг в сутки в течение 2— 3 нед. Для лечения пневмоцистоза ВИЧинфицированных применяют также седифторметилорнитин. При благоприятном течении заболевания состояние больных начинает улучшаться в среднем через 4 дня после начала терапии. Среди недоношенных детей смертность от пневмоцистной пневмонии составляет 50%; при пневмоцистной пневмонии у взрослых, не страдающих иммунодефицитом, прогноз более благоприятный. Применение бактрима (5 мг/кг триметоприма и 25 мг/кг сульфаметоксазола в сутки) предупреждает развитие пневмоцистной пневмонии среди групп с высоким риском заражения. Возможная контагиозность пневмоцистоза требует изоляции больных. После выписки больных проводится заключительная дезинфекция палат.
Принципы лечения Препаратами выбора являются бактрим и пентамидина изотионат. Бактрим назначают перорально или внутривенно (в дозе 20 мг/кг триметоприма и 100 мг/кг сульфаметоксазола в сутки в течение 2— 4 нед). Препарат хорошо переносится и предпочтительнее пентамидина при назначении больным, не страдающим ВИЧинфекцией. Пентамидин вводят внутримышечно или внутривенно (медленно на протяжении 1— 2 ч в 100 мл 5% раствора глюкозы) в дозе 4 мг/кг в сутки в течение 2— 3 нед. Для лечения пневмоцистоза ВИЧинфицированных применяют также седифторметилорнитин. При благоприятном течении заболевания состояние больных начинает улучшаться в среднем через 4 дня после начала терапии. Среди недоношенных детей смертность от пневмоцистной пневмонии составляет 50%; при пневмоцистной пневмонии у взрослых, не страдающих иммунодефицитом, прогноз более благоприятный. Применение бактрима (5 мг/кг триметоприма и 25 мг/кг сульфаметоксазола в сутки) предупреждает развитие пневмоцистной пневмонии среди групп с высоким риском заражения. Возможная контагиозность пневмоцистоза требует изоляции больных. После выписки больных проводится заключительная дезинфекция палат.
 Список использованной литературы Воробьев А. А. , Быков А. С. , Пашков Е. П. , Рыбакова А. М. , «Микробиология» , Москва, Медицина, 2003 г. Коротяев А. И. , Бабичев С. А. , «Медицинская микробиология, иммунология и вирусология» , С-Пб. , 2008 г. Поздеев О. К. , «Медицинская микробиология» , Москва, 2001 г. Воробьева А. А. , Быкова А. С. , «Атлас по медицинской микробиологии, вирусологии и иммунологии» , Москва, 2003 г. Борисов Л. Б. , «Медицинская микробиология, вирусология, иммунология» , Москва, 2005 г. Покровский В. И. , «Медицинская микробиология, иммунология, вирусология» , Москва, 2002 г.
Список использованной литературы Воробьев А. А. , Быков А. С. , Пашков Е. П. , Рыбакова А. М. , «Микробиология» , Москва, Медицина, 2003 г. Коротяев А. И. , Бабичев С. А. , «Медицинская микробиология, иммунология и вирусология» , С-Пб. , 2008 г. Поздеев О. К. , «Медицинская микробиология» , Москва, 2001 г. Воробьева А. А. , Быкова А. С. , «Атлас по медицинской микробиологии, вирусологии и иммунологии» , Москва, 2003 г. Борисов Л. Б. , «Медицинская микробиология, вирусология, иммунология» , Москва, 2005 г. Покровский В. И. , «Медицинская микробиология, иммунология, вирусология» , Москва, 2002 г.
 Дополнительная литература Pneumocystosis and its prevention: text-book / E. P. Kovaleva, V. A. Ryabсeva, I. P. Ivanenko [et al. ] -Moscow, 1986. – 16 p Gigliotti F. et al. Immunisation with Pneumocystis carinii gp. A is immunogenic but not protective in a mouse model of P. carinii pneumonia // Infect. Immun. – 1998. –Vol. 66. – P. 3179– 3182 . Cherenko S. O. Diagnostics and treatment of pneumocystis pneumonia in HIV-infected [FTP archive] [electronic resource] / S. O. Cherenko // www. ifp. kiev. ua. Original articles. – The mode of access to the journal. http: //www. ifp. kiev. ua/ftp 1/original/2006/cherenko 2006. pdf Samitova E. R. Pneumocystis pneumonia in patients with HIV infection: clinical features, diagnostics and treatment : thesis of dissertation for the scientific degree of candidate of medical science: special. 14. 01. 09 «Infectious diseases» , 03. 02. 11 «Parasitology» / Samitova Elmira Rastyamovna ; State Educational Institution «Peoples’ friendship university of Russia» . – Moscow, 2011. – 22 p.
Дополнительная литература Pneumocystosis and its prevention: text-book / E. P. Kovaleva, V. A. Ryabсeva, I. P. Ivanenko [et al. ] -Moscow, 1986. – 16 p Gigliotti F. et al. Immunisation with Pneumocystis carinii gp. A is immunogenic but not protective in a mouse model of P. carinii pneumonia // Infect. Immun. – 1998. –Vol. 66. – P. 3179– 3182 . Cherenko S. O. Diagnostics and treatment of pneumocystis pneumonia in HIV-infected [FTP archive] [electronic resource] / S. O. Cherenko // www. ifp. kiev. ua. Original articles. – The mode of access to the journal. http: //www. ifp. kiev. ua/ftp 1/original/2006/cherenko 2006. pdf Samitova E. R. Pneumocystis pneumonia in patients with HIV infection: clinical features, diagnostics and treatment : thesis of dissertation for the scientific degree of candidate of medical science: special. 14. 01. 09 «Infectious diseases» , 03. 02. 11 «Parasitology» / Samitova Elmira Rastyamovna ; State Educational Institution «Peoples’ friendship university of Russia» . – Moscow, 2011. – 22 p.


