Карагандинская государственная медицинская академия Кафедра онкологии




















































sovremennye_metody_diagnostiki_zlokachestvennyh_opuholey.ppt
- Размер: 40.0 Мб
- Автор:
- Количество слайдов: 66
Описание презентации Карагандинская государственная медицинская академия Кафедра онкологии по слайдам
 Карагандинская государственная медицинская академия Кафедра онкологии Лектор : профессор В. Б. Сирота. Современные методы диагностики злокачественных опухолей.
Карагандинская государственная медицинская академия Кафедра онкологии Лектор : профессор В. Б. Сирота. Современные методы диагностики злокачественных опухолей.
 Цель учебной лекции Ознакомить студентов с современными методами диагностики и лечения злокачественных опухолей
Цель учебной лекции Ознакомить студентов с современными методами диагностики и лечения злокачественных опухолей
 План лекции • Алгоритм диагностики злокачественных новообразований • Методы обследования больных со злокачественными опухолями • Методы лечения опухолей
План лекции • Алгоритм диагностики злокачественных новообразований • Методы обследования больных со злокачественными опухолями • Методы лечения опухолей
 Диагностика, дифференциальная диагностика и лечение опухолей представляет собой сложную задачу Каждая опухоль должна быть безошибочно диагностирована
Диагностика, дифференциальная диагностика и лечение опухолей представляет собой сложную задачу Каждая опухоль должна быть безошибочно диагностирована
 Успех лечения злокачественной опухоли во многом зависит от точной диагностики, основы которой составляет определение природы злокачественного процесса, выявляемой морфологически, иммунологически и генетически, и установление степени распространенности процесса
Успех лечения злокачественной опухоли во многом зависит от точной диагностики, основы которой составляет определение природы злокачественного процесса, выявляемой морфологически, иммунологически и генетически, и установление степени распространенности процесса
 Все диагностические мероприятия должны быть четко систематизированы, проводиться методично, последовательно, в соответствии с программой диагностического поиска
Все диагностические мероприятия должны быть четко систематизированы, проводиться методично, последовательно, в соответствии с программой диагностического поиска
 Обследованию подлежат: 1. Пациенты с канцерофобией – страхом заболеть раком. 2. Пациенты, относящиеся к группам риска (наследственная предрасположенность, наличие вредных факторов на производстве, предраковые заболевания). 3. Пациенты с доброкачественными образованиями различных локализаций. 4. Пациенты с подозрением на наличие у них рака. 5. Пациенты, получившие лечение по поводу злокачественного новообразования
Обследованию подлежат: 1. Пациенты с канцерофобией – страхом заболеть раком. 2. Пациенты, относящиеся к группам риска (наследственная предрасположенность, наличие вредных факторов на производстве, предраковые заболевания). 3. Пациенты с доброкачественными образованиями различных локализаций. 4. Пациенты с подозрением на наличие у них рака. 5. Пациенты, получившие лечение по поводу злокачественного новообразования
 Алгоритм постановки диагноза
Алгоритм постановки диагноза
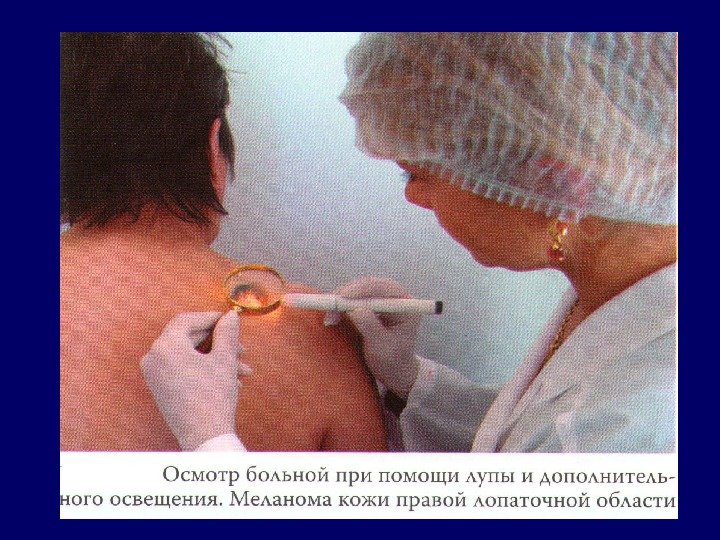
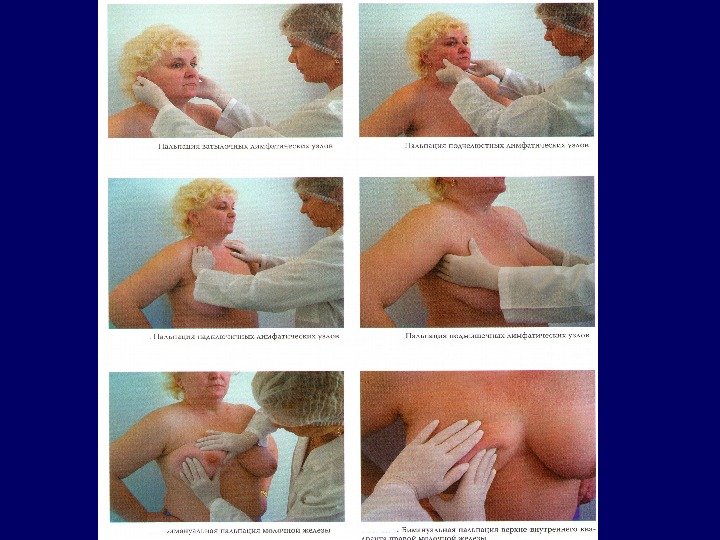
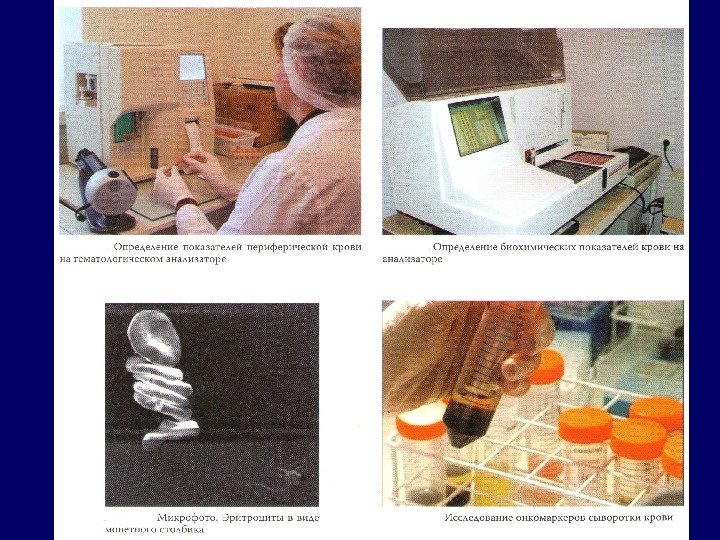
 План диагностических мероприятий: 1. Сбор анамнеза с обязательным уточнением наличия симптомов интоксикации. 2. Осмотр больного с обязательной пальпацией всех групп периферических лимфатических узлов. 3. Полный развернутый анализ крови и биохимические пробы. 4. Рентгенография грудной клетки является обязательной для всех больных. 5. Ультразвуковое исследование брюшной полости, а также периферических лимфатических узлов, поражение которых при пальпации вызывает сомнения. 6. Радиоизотопная диагностика 7. Эндоскопическое исследование 8. Компьютерная томография, магнитно-резонансная томография, позитронно-эмиссионная томография 9. Морфологическое исследование 10. Определение функционального состояния жизненно важных органов, в первую очередь легких и сердца.
План диагностических мероприятий: 1. Сбор анамнеза с обязательным уточнением наличия симптомов интоксикации. 2. Осмотр больного с обязательной пальпацией всех групп периферических лимфатических узлов. 3. Полный развернутый анализ крови и биохимические пробы. 4. Рентгенография грудной клетки является обязательной для всех больных. 5. Ультразвуковое исследование брюшной полости, а также периферических лимфатических узлов, поражение которых при пальпации вызывает сомнения. 6. Радиоизотопная диагностика 7. Эндоскопическое исследование 8. Компьютерная томография, магнитно-резонансная томография, позитронно-эмиссионная томография 9. Морфологическое исследование 10. Определение функционального состояния жизненно важных органов, в первую очередь легких и сердца.
 Программа сбора анамнеза должна включать 1. Вопросы о факторах модифицирующих опухолевый рост (наследственность, хронических заболевания, вредные привычки) 2. Вопросы направленные на выявление жалоб общего характера, а так же симптомов , характерных для различных локализаций опухолей 3. Оценку основных характеристик признаков заболевания (выраженность, давность, динамику)
Программа сбора анамнеза должна включать 1. Вопросы о факторах модифицирующих опухолевый рост (наследственность, хронических заболевания, вредные привычки) 2. Вопросы направленные на выявление жалоб общего характера, а так же симптомов , характерных для различных локализаций опухолей 3. Оценку основных характеристик признаков заболевания (выраженность, давность, динамику)
 Заставить врача подумать об онкологическом заболевании должны следующие признаки: 1. Изменение привычек, появление отвращения к пище запахам и т. д. 2. Немотивированное изменение самочувствия при обычном режиме труда и быта 3. Появление патологических выделений из носа, соска молочной железы, прямой кишки и т. д. 4. Нарушение проходимости полых органов 5. Появление ранее не пальпируемых образований на коже, в полости рта, в брюшной полости и т. д.
Заставить врача подумать об онкологическом заболевании должны следующие признаки: 1. Изменение привычек, появление отвращения к пище запахам и т. д. 2. Немотивированное изменение самочувствия при обычном режиме труда и быта 3. Появление патологических выделений из носа, соска молочной железы, прямой кишки и т. д. 4. Нарушение проходимости полых органов 5. Появление ранее не пальпируемых образований на коже, в полости рта, в брюшной полости и т. д.
 Важнейшим признаком опухолевого поражения внутренних органов является нарушение их функций
Важнейшим признаком опухолевого поражения внутренних органов является нарушение их функций




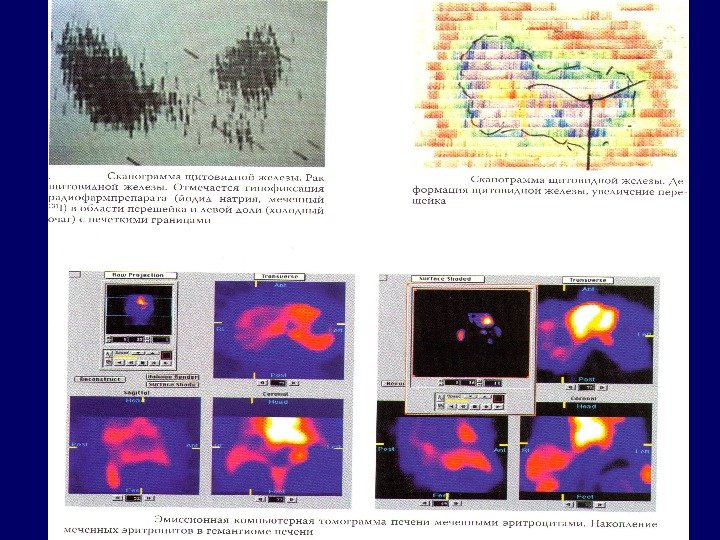
 Методы лучевой диагностики в онкологии 1. Ультразвуковое исследование. 2. Традиционная рентгенодиагностика (рентгенография, флюорография, компьютерная томография). 3. Радио-нуклидные методы диагностики. 4. Магнитно-резонансная томография. 5. Позитронно –эмиссионная томография
Методы лучевой диагностики в онкологии 1. Ультразвуковое исследование. 2. Традиционная рентгенодиагностика (рентгенография, флюорография, компьютерная томография). 3. Радио-нуклидные методы диагностики. 4. Магнитно-резонансная томография. 5. Позитронно –эмиссионная томография

 Ультразвуковая картина увеличенных забрюшинных лимфатических узлов
Ультразвуковая картина увеличенных забрюшинных лимфатических узлов


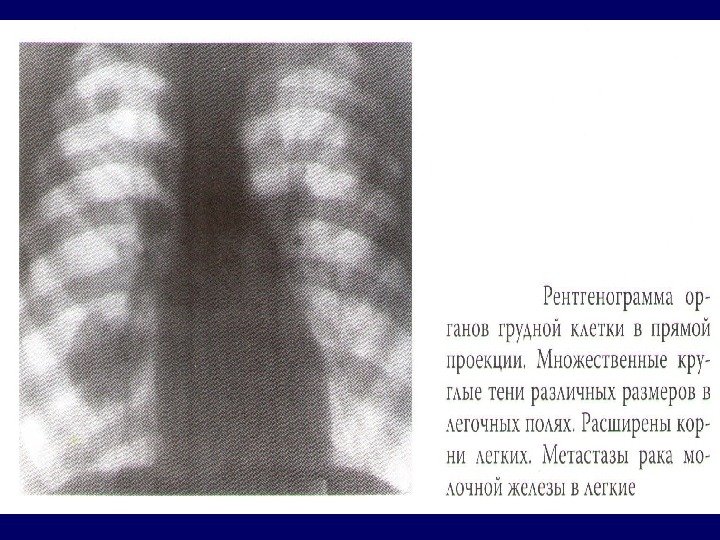
 Основные R -признаки рака полого органа • Тень опухоли или дефект наполнения • Нарушение рельефа или обрыв складок слизистой оболочки • Отсутствие перистальтики в зоне поражения • Деформация контуров органа
Основные R -признаки рака полого органа • Тень опухоли или дефект наполнения • Нарушение рельефа или обрыв складок слизистой оболочки • Отсутствие перистальтики в зоне поражения • Деформация контуров органа

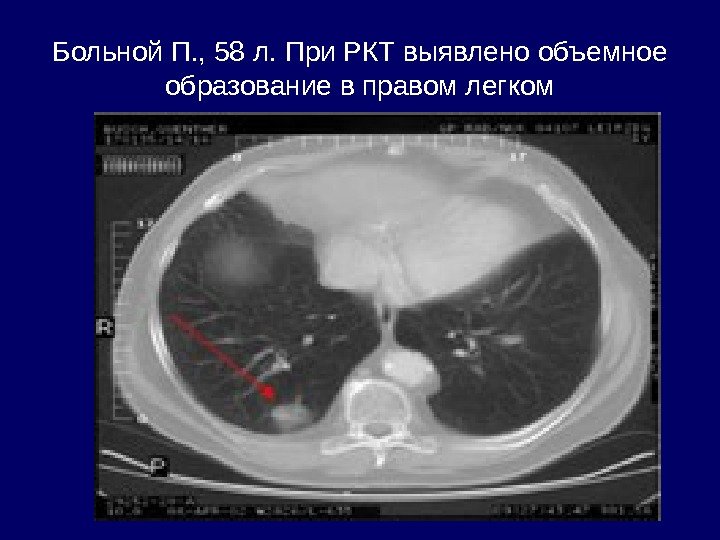
 Больной П. , 58 л. При РКТ выявлено объемное образование в правом легком
Больной П. , 58 л. При РКТ выявлено объемное образование в правом легком
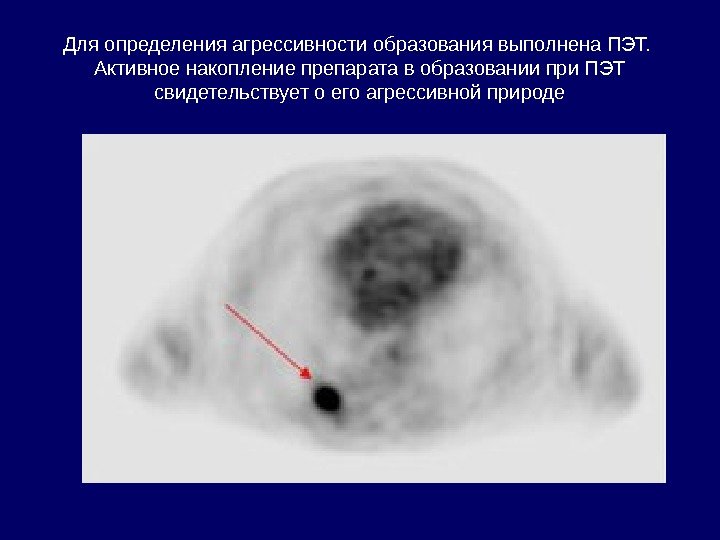
 Для определения агрессивности образования выполнена ПЭТ. Активное накопление препарата в образовании при ПЭТ свидетельствует о его агрессивной природе
Для определения агрессивности образования выполнена ПЭТ. Активное накопление препарата в образовании при ПЭТ свидетельствует о его агрессивной природе



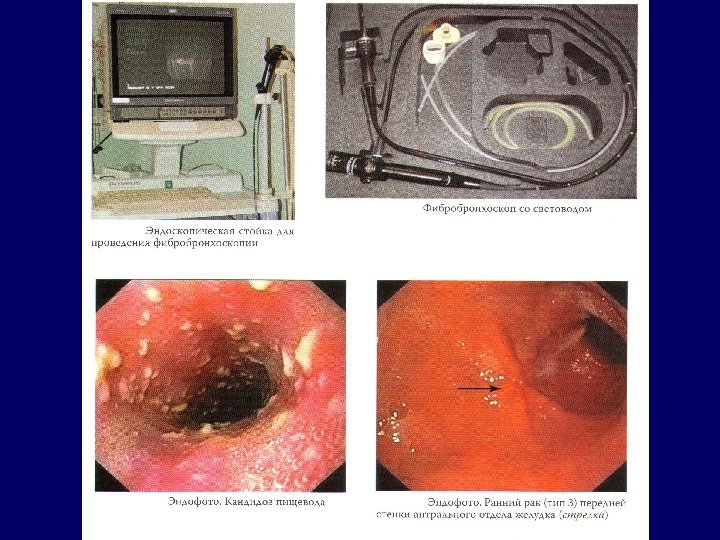
 Для верификации диагноза в онкологии используются следующие методы СВЕТООПТИЧЕСКАЯ МИКРОСКОПИЯ (ЦИТОЛОГИЧЕСКОЕ И ГИСТОЛОГИЧЕСКОЕ ИССЛЕДОВАНИЯ ПОСЛЕ СТАНДАРТНЫХ ОКРАСОК) ЭЛЕКТРОННАЯ МИКРОСКОПИЯ ИММУНОЛОГИЧЕСКИЕ ИССЛЕДОВАНИЯ (ИММУНОФЛУОРЕСЦЕНЦИЯ, ИММУНОЦИТОХИМИЯ И ИММУНОГИСТОХИМИЯ) ЦИТОГЕНЕТИКА МОЛЕКУЛЯРНАЯ БИОЛОГИЯ
Для верификации диагноза в онкологии используются следующие методы СВЕТООПТИЧЕСКАЯ МИКРОСКОПИЯ (ЦИТОЛОГИЧЕСКОЕ И ГИСТОЛОГИЧЕСКОЕ ИССЛЕДОВАНИЯ ПОСЛЕ СТАНДАРТНЫХ ОКРАСОК) ЭЛЕКТРОННАЯ МИКРОСКОПИЯ ИММУНОЛОГИЧЕСКИЕ ИССЛЕДОВАНИЯ (ИММУНОФЛУОРЕСЦЕНЦИЯ, ИММУНОЦИТОХИМИЯ И ИММУНОГИСТОХИМИЯ) ЦИТОГЕНЕТИКА МОЛЕКУЛЯРНАЯ БИОЛОГИЯ










 • Онкомаркеры — это специфические белки, продуцируемые опухолевыми клетками, содержание которых в крови коррелирует с наличием или прогрессирующим ростом злокачественной опухоли
• Онкомаркеры — это специфические белки, продуцируемые опухолевыми клетками, содержание которых в крови коррелирует с наличием или прогрессирующим ростом злокачественной опухоли
 • Увеличение уровня онкомаркера за 1– 2 месяца вдвое — верный признак злокачественного роста
• Увеличение уровня онкомаркера за 1– 2 месяца вдвое — верный признак злокачественного роста
 Основные виды онкомаркеров • СА 15 -3 — маркер рака молочной железы • CA 19 -9 — маркер опухолей поджелудочной железы и желчевыводящих путей, а также рака толстой кишки • СА-242 — онкомаркер рака желудочно-кишечного тракта • СА-125 — онкомаркер рака яичников, матки и эндометрия • РЭА — раково-эмбриональный антиген — наиболее эффективен при опухолях толстой и прямой кишки; его уровень соответствует стадии опухоли. • ПСА — простата-специфический антиген • АФП (альфа-фетопротеин) — для гепатоцелюлярного рака печени, опухолей яичек. • ХГЧ — хорионический гонадотропин человека — маркер со 100% чувствительностью для опухолей плаценты у беременных (хорионэпителиома).
Основные виды онкомаркеров • СА 15 -3 — маркер рака молочной железы • CA 19 -9 — маркер опухолей поджелудочной железы и желчевыводящих путей, а также рака толстой кишки • СА-242 — онкомаркер рака желудочно-кишечного тракта • СА-125 — онкомаркер рака яичников, матки и эндометрия • РЭА — раково-эмбриональный антиген — наиболее эффективен при опухолях толстой и прямой кишки; его уровень соответствует стадии опухоли. • ПСА — простата-специфический антиген • АФП (альфа-фетопротеин) — для гепатоцелюлярного рака печени, опухолей яичек. • ХГЧ — хорионический гонадотропин человека — маркер со 100% чувствительностью для опухолей плаценты у беременных (хорионэпителиома).
 СОВРЕМЕННЫЕ МЕТОДЫ ЛЕЧЕНИЯ ЗЛОКАЧЕСТВЕННЫХ НОВООБРАЗОВАНИЙ
СОВРЕМЕННЫЕ МЕТОДЫ ЛЕЧЕНИЯ ЗЛОКАЧЕСТВЕННЫХ НОВООБРАЗОВАНИЙ
 Виды лечения в онкологии 1. Хирургический 2. Лучевой 3. Химиотерапия 4. Гормонотерапия 5. Биотерапия 6. Фотодинамическая терапия 7. Комбинированный 8. Комплексный
Виды лечения в онкологии 1. Хирургический 2. Лучевой 3. Химиотерапия 4. Гормонотерапия 5. Биотерапия 6. Фотодинамическая терапия 7. Комбинированный 8. Комплексный
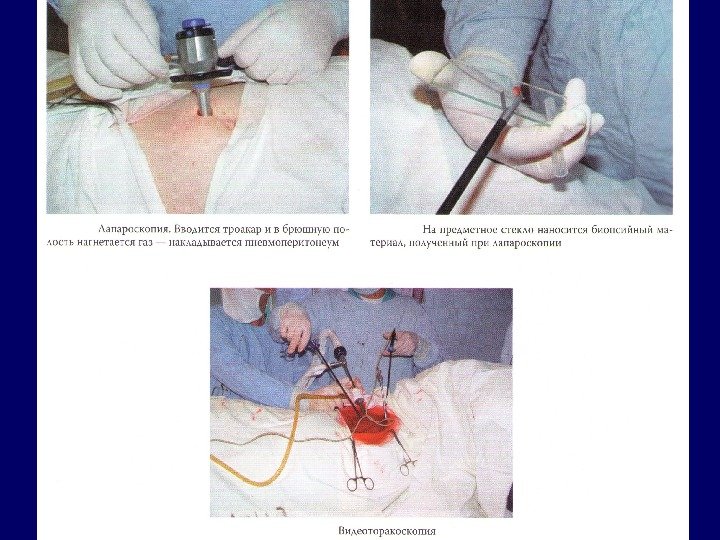
 Хирургический метод • Радикальные операции – опухоль и ее метастазы удаляются полностью. • Паллиативные – остаются прощупываемые или различимые глазом участки опухоли. • Симптоматические – операции, направленные на восстановление функции пораженного органа.
Хирургический метод • Радикальные операции – опухоль и ее метастазы удаляются полностью. • Паллиативные – остаются прощупываемые или различимые глазом участки опухоли. • Симптоматические – операции, направленные на восстановление функции пораженного органа.
 • Операбельность – отношение числа оперированных больных к общему числу госпитализированных с данной опухолью. • Резектабельность – отношение числа радикально оперированных к общему числу подвергнутых операции больных.
• Операбельность – отношение числа оперированных больных к общему числу госпитализированных с данной опухолью. • Резектабельность – отношение числа радикально оперированных к общему числу подвергнутых операции больных.
 Принципы абластики • 1. Соблюдение анатомичности и футлярности оперирования на органе 2. Удаление опухоли без нарушения ее целостности в едином блоке с регионарными лимфоузлами • 3. Сначала перевязка вен, а затем артерий на протяжении 4. Максимально щадящее обращение с удаляемым органам для предупреждения канцероемии 5. Ограничение опухоли салфетками 6. Частая смена операционного белья
Принципы абластики • 1. Соблюдение анатомичности и футлярности оперирования на органе 2. Удаление опухоли без нарушения ее целостности в едином блоке с регионарными лимфоузлами • 3. Сначала перевязка вен, а затем артерий на протяжении 4. Максимально щадящее обращение с удаляемым органам для предупреждения канцероемии 5. Ограничение опухоли салфетками 6. Частая смена операционного белья
 Принципы антибластики • 1. Во время операции: механическая (промывание ран с аспирацией), химическая (канцеролизирующие вещества), физическая (интраоперационная радиотерапия). 2. Адъювантная химиотерапия и гормонотерапия • 3. Адъювантная лучевая терапия на область послеоперационного рубца и пути регионарного метастазирования
Принципы антибластики • 1. Во время операции: механическая (промывание ран с аспирацией), химическая (канцеролизирующие вещества), физическая (интраоперационная радиотерапия). 2. Адъювантная химиотерапия и гормонотерапия • 3. Адъювантная лучевая терапия на область послеоперационного рубца и пути регионарного метастазирования
 Лучевая терапия • Лучевая терапия основана ионизирующего излучения повреждать ДНК и другие структуры клетки, нарушая их способность к делению и вызывая гибель клеток. • Ионизирующее излучение вызывает в клетках цепную реакцию с образованием свободных радикалов, что приводит к разрушению злокачественной опухоли. • Выбор метода, ритма и доз облучения зависит от вида и особенностей опухоли.
Лучевая терапия • Лучевая терапия основана ионизирующего излучения повреждать ДНК и другие структуры клетки, нарушая их способность к делению и вызывая гибель клеток. • Ионизирующее излучение вызывает в клетках цепную реакцию с образованием свободных радикалов, что приводит к разрушению злокачественной опухоли. • Выбор метода, ритма и доз облучения зависит от вида и особенностей опухоли.
 Лучевая терапия • Чувствительность опухоли к ионизирующему излучению зависит от гистологического строения и степени дифференцировки клеток. • Эффективность лучевого лечения повышается при сочетании облучения с гипертермией, обогащением кислородом, введением некоторых химиопрепаратов.
Лучевая терапия • Чувствительность опухоли к ионизирующему излучению зависит от гистологического строения и степени дифференцировки клеток. • Эффективность лучевого лечения повышается при сочетании облучения с гипертермией, обогащением кислородом, введением некоторых химиопрепаратов.
 Методы лучевой терапии • Дистанционное и контактное • Статическое и ротационное • Поле облучения – часть поверхности тела, на которую попадают лучи. Однопольное или многопольное облучение.
Методы лучевой терапии • Дистанционное и контактное • Статическое и ротационное • Поле облучения – часть поверхности тела, на которую попадают лучи. Однопольное или многопольное облучение.
 Контактное облучение • Аппликационный метод • Внутриполостное введение • Внутритканевая терапия
Контактное облучение • Аппликационный метод • Внутриполостное введение • Внутритканевая терапия
 Дистанционное облучение нередко комбинируют с контактным – сочетанно-лучевое лечение
Дистанционное облучение нередко комбинируют с контактным – сочетанно-лучевое лечение
 Источники излучения • Для дистанционного облучения – гамма- и рентгеновские лучи, быстрые электроны, протоны и другие радиоактивные частицы. • Для контактного – гамма-лучи
Источники излучения • Для дистанционного облучения – гамма- и рентгеновские лучи, быстрые электроны, протоны и другие радиоактивные частицы. • Для контактного – гамма-лучи
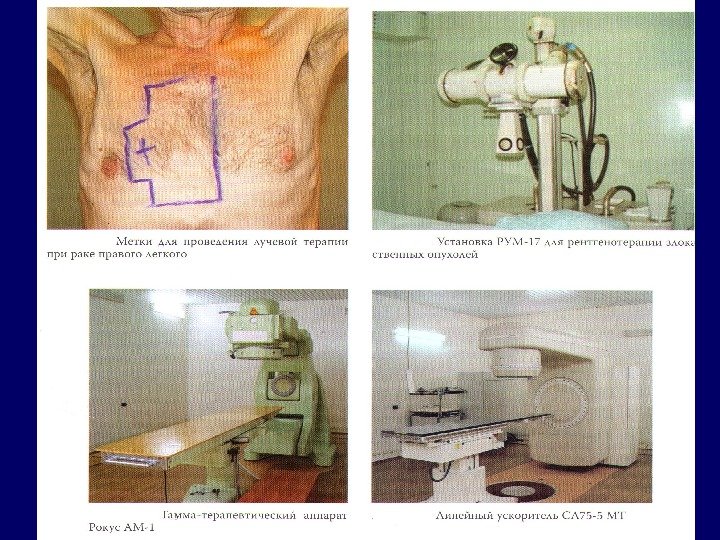
 Установки ионизирующего излучения • Гамма- и рентгенотерапевтические установки, бетатроны, линейные ускорители электронов, ядерные реакторы. • Наибольшее распространение получило гамма-излучение радиоактивным кобальтом (60 Co ).
Установки ионизирующего излучения • Гамма- и рентгенотерапевтические установки, бетатроны, линейные ускорители электронов, ядерные реакторы. • Наибольшее распространение получило гамма-излучение радиоактивным кобальтом (60 Co ).

 Дозы и режимы облучения • Доза –ионизирующее излучение, поглощенное облучаемыми тканями (Грей). • Различают: мелкое фракционирование разовыми дозами в 2, 0 -2, 5 Гр. ; среднее фракционирование – 3, 0 -4, 0 Гр крупное – 8, 0 -10, 0 Гр. • Гиперфракционирование – облучение РД 1 -1, 25 Гр х 2 раза в сутки с интервалом в 4 -5 часов. • Динамическое фракционирование – разовые дозы меняются на протяжении курса лечения
Дозы и режимы облучения • Доза –ионизирующее излучение, поглощенное облучаемыми тканями (Грей). • Различают: мелкое фракционирование разовыми дозами в 2, 0 -2, 5 Гр. ; среднее фракционирование – 3, 0 -4, 0 Гр крупное – 8, 0 -10, 0 Гр. • Гиперфракционирование – облучение РД 1 -1, 25 Гр х 2 раза в сутки с интервалом в 4 -5 часов. • Динамическое фракционирование – разовые дозы меняются на протяжении курса лечения
 Виды лучевой терапии 1. Радикальная 2. Паллиативная 3. Неоадьювантная (предоперационная ) 4. Адьювантная (послеоперационная )
Виды лучевой терапии 1. Радикальная 2. Паллиативная 3. Неоадьювантная (предоперационная ) 4. Адьювантная (послеоперационная )
 Химиотерапия • Недопустимо применение химиопрепаратов вместо хирургического вмешательства при новообразованиях, которые могут быть излечены только оперативным путем. • Не применять химиотерапию у больных с неподтвержденным гистологически диагнозом злокачественной опухоли. • Эффективность химиотерапии повышается при использовании комбинации препаратов. • Избирательным действием на опухолевые клетки химиопрепараты не обладают.
Химиотерапия • Недопустимо применение химиопрепаратов вместо хирургического вмешательства при новообразованиях, которые могут быть излечены только оперативным путем. • Не применять химиотерапию у больных с неподтвержденным гистологически диагнозом злокачественной опухоли. • Эффективность химиотерапии повышается при использовании комбинации препаратов. • Избирательным действием на опухолевые клетки химиопрепараты не обладают.
 • Эффективность химиотерапии возрастает пропорционально концентрации в очаге поражения, но дозы лимитируются их токсическим влиянием на организм. • Устойчивый эффект химиотерапии может быть получен только при повторных курсах химиотерапии. • В процессе и после окончания химиотерапии необходимо тщательное наблюдение за больными.
• Эффективность химиотерапии возрастает пропорционально концентрации в очаге поражения, но дозы лимитируются их токсическим влиянием на организм. • Устойчивый эффект химиотерапии может быть получен только при повторных курсах химиотерапии. • В процессе и после окончания химиотерапии необходимо тщательное наблюдение за больными.
 Классификация химиопрепаратов • Алкилирующие – препараты (циклофосфамид, производные платины, нитромочевины) • Антиметаболиты – 5 FU , фторафур, капецитабин, томудекс и др. • Противоопухолевые антибиотики – доксорубицин, блеомицин, эпирубицин • Препараты растительного происхождения – винбластин, навельбин, колхамин, этопозид, иринотекан и топотекан, таксол и таксотер • Гормоны
Классификация химиопрепаратов • Алкилирующие – препараты (циклофосфамид, производные платины, нитромочевины) • Антиметаболиты – 5 FU , фторафур, капецитабин, томудекс и др. • Противоопухолевые антибиотики – доксорубицин, блеомицин, эпирубицин • Препараты растительного происхождения – винбластин, навельбин, колхамин, этопозид, иринотекан и топотекан, таксол и таксотер • Гормоны
 Виды химиотерапии 1. Радикальная 2. Паллиативная 3. Неоадьювантная (предоперационная ) 4. Адьювантная (послеоперационная )
Виды химиотерапии 1. Радикальная 2. Паллиативная 3. Неоадьювантная (предоперационная ) 4. Адьювантная (послеоперационная )
 Осложнения химиотерапии • Общие – нарушение лейкопоэза, тромбоцитопоез, влияние на эпителий ЖКТ, алопеция. • Местные – некроз мягких тканей, флеботромбозы и тромбофлебиты вен.
Осложнения химиотерапии • Общие – нарушение лейкопоэза, тромбоцитопоез, влияние на эпителий ЖКТ, алопеция. • Местные – некроз мягких тканей, флеботромбозы и тромбофлебиты вен.
 Таргетная терапия – ликвидирует определенные молекулярные повреждения в клетках ( target — мишень) • Препараты, блокирующие клеточные рецепторы – сурамин (рак предстательной железы и яичников). • Ингибиторы тирозинкиназы С – гливек (хронический миелолейкоз, леомиосаркомы).
Таргетная терапия – ликвидирует определенные молекулярные повреждения в клетках ( target — мишень) • Препараты, блокирующие клеточные рецепторы – сурамин (рак предстательной железы и яичников). • Ингибиторы тирозинкиназы С – гливек (хронический миелолейкоз, леомиосаркомы).
 Биотерапия • Цитокины • Интерлейкины • Интерфероны • Моноклональные антитела (герцептин, мабтера, эдреколомаб) • Противоопухолевые вакцины
Биотерапия • Цитокины • Интерлейкины • Интерфероны • Моноклональные антитела (герцептин, мабтера, эдреколомаб) • Противоопухолевые вакцины
 Благодарю за внимание
Благодарю за внимание

