Инструмен. иис. хелико -бактерии.pptx
- Количество слайдов: 21

Кафедра внутренних болезней Лабораторно- инструментальные методы определения Helicobacter pylori Выполнила: Байханова Б. К.

ПЛАН : 1 - Введение 2 - Лабораторные методы: неинвазивные 3 -Инструментальные методы 4 -Заключение 5 -Литература инвазивные и
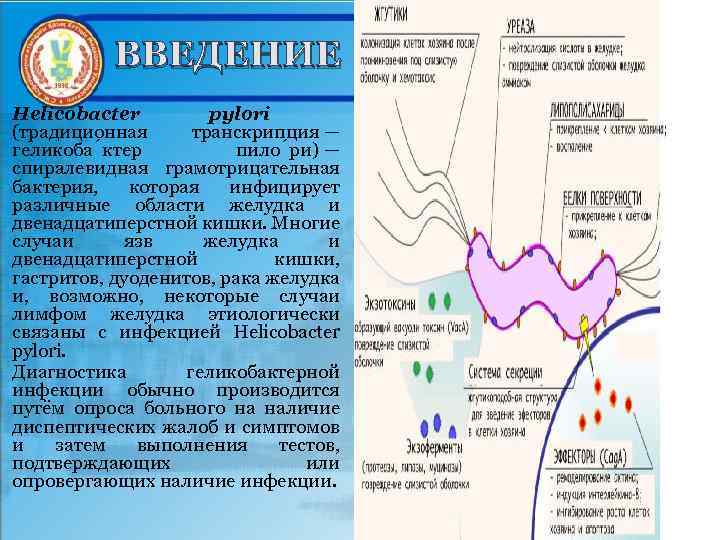
ВВЕДЕНИЕ Helicobacter pylori (традиционная транскрипция — геликоба ктер пило ри) — спиралевидная грамотрицательная бактерия, которая инфицирует различные области желудка и двенадцатиперстной кишки. Многие случаи язв желудка и двенадцатиперстной кишки, гастритов, дуоденитов, рака желудка и, возможно, некоторые случаи лимфом желудка этиологически связаны с инфекцией Helicobacter pylori. Диагностика геликобактерной инфекции обычно производится путём опроса больного на наличие диспептических жалоб и симптомов и затем выполнения тестов, подтверждающих или опровергающих наличие инфекции.

Лабораторные методы Все существующие на сегодняшний день методы лабораторного определения Helicobacter Pylori - инфекции делятся на две большие группы: инвазивные методы и неинвазивные. -Инвазивные методы Бактериологический метод Гистологический метод Молекулярно-биологический метод (ПЦР) Фазово-контрасная микроскопия -Неинвазивные методы Серологический метод Молекулярно-биологический метод (ПЦР) Уреазный дыхательный тест

Инвазивные методы диагностики Н. pylori -инфекции Бактериологический метод Наибольшую информацию о Н. pylori возможно получить только при выделении его из прижизненных биопсийных образцов. Это единственный метод исследования, обладающий 100% специфичностью. При этом виде исследования возможно не только выделение чистой культуры Н. pylori и ее идентификация, но и изучение морфологических, биохимических и биологических свойств возбудителя. Бактериологический анализ дает возможность определять антибиотикорезистентность у Н. pylori и проводить за ней динамические наблюдения. В научной практике бактериологический метод важен, так как позволяет изучать факторы патогенности Н. pylori и изготовлять препараты для серологической диагностики.

Как и любой метод диагностики, бактериологический метод исследования обладает не только достоинствами, но и недостатками, которые зачастую ограничивают широкое использование этого метода в клинической практике. К недостаткам этого метода относятся, прежде всего, необходимость специального оборудования лаборатории и реактивов, специальных питательных сред, а также обученных кадров специалистов. Все это сопряжено с большими материальными затратами. Результаты бактериологического исследования отсрочены от момента взятия биопсийного материала минимум на 3 -5 дней, а при необходимости получения данных о чувствительности Н. pylori к антибактериальным препаратам длительность исследования увеличивается и составляет в среднем 6 -7 дней. Выделение Н. pylori чаще всего происходит при обострении инфекции и наличии выраженных визуальных признаков воспаления. Еще одним из недостатков бактериологического метода является его инвазивность. Для его выполнения необходимо проведение эзофагогастродуоденоскопии (ЭГДС) с взятием биопсийного материала.

Гистологический метод Этот наиболее объективнй метод диагностики Н. pylori инфекции, так как позволяет обнаружить возбудитель этой инфекции, определить положение бактериальных тел в слизи, покрывающей СОЖ, наблюдать взаимоотношение Н. pylori с апикальной мембраной эпителиоцитов, а также определить пути взаимодействия микроба с тканями макроорганизма. При гистологическом исследовании проводится микроскопия парафиновых срезов, окрашенных различными методами - гемотоксилином-эозином, Романовского. Гимза, Вартина-Старри, генциан-виолетом, Гомери, Гента. Оценка биопсийных образцов проводится в соответствии с Сиднейской классификацией (1990 г. ). Н. pylori определяются в виде мелких слегка извитых палочек, находящихся в просвете желудка в непосредственной близости от собственной пластинки СОЖ и на поверхности эпителиальных клеток.

Выделяют 3 степени обсемененности Н. pylori: слабая (+) - до 20 микробных тел в поле зрения; средняя (+) - до 50 микробных тел в поле зрения; высокая (+++) - более 50 микробных тел в поле зрения. Гистологическое исследование имеет ряд преимуществ: широкая доступность, удобство хранения и транспортировки препаратов и возможность оценки в любое время любым специалистом, который легко может проводить ретроспективный анализ. Гистологический метод позволяет оценить любую из форм повреждения СОЖ.

Молекулярно-биологический метод В мире накоплен обширный клинико-лабораторный опыт по использованию метода ПЦР (полимеразная цепная реакция) для выявления ДНК Н. pylori в биопсийном материале. Высокие показатели чувствительности и специфичности ПЦР делают этот метод во многом революционным в лабораторной диагностике. ПЦР представляет собой многократно повторяющиеся циклы синтеза (амплификацию) специфической области ДНК-мишени в присутствии термостабильной ДНК-полимеразы, дезоксинуклеотидтрифосфатов, соответствующего солевого буфера и олигонуклеотидных затравокпраймеров, которые определяют границы амплифицируемого участка.

ПЦР-диагностика обладает рядом преимуществ: высокой специфичностью, которая обусловлена подбором праймеров комплементарных уникальной нуклеотидной последовательности тестируемых микроорганизмов, вирусов и т. д. ; адекватной чувствительностью, позволяющей диагностировать не только острые, но и латентные инфекции в клинически значимом титре (возможно выявление даже единичных бактерий или вирусов); сходный химический состав нуклеиновых кислот позволяет разрабатывать универсальные процедуры для выявления различных инфекционных агентов; возможностью идентификации возбудителя в течение 4, 5 -5 часов.

Фазово-контрастная микроскопия Н. pylori может быть обнаружен до микробиологического исследования при помощи фазово-контрастной микроскопии. Этот метод весьма удобен для обнаружения Н. pylori, при условии достаточно высокой степени обсеменения.

Преимущества фазово-контрастной микроскопии: нет необходимости проводить фиксацию материала и дополнительных окрасок ткани; исследование можно проводить в обычных лабораторных условиях; результат может быть получен через 1 -2 мин. Процедура выполнения исследования: Поместить биоптат на предметное стекло. Измельчить биоптат на стекле и добавить каплю физиологического расвора. Поместить на измельченный биоптат покровное стекло. Поместить приготовленный препарат в фазовоконтрастный микроскоп. Микроскопия проводится с увеличением в 100 раз с использованием иммерсионного масла. В препарате – типичные изогнутые бактерии в хаотичном движении.

Неинвазивные методы диагностики Н. pylori- инфекции. Уреазный тест ( «кампи-тест» ) относится к числу экспрессметодов выявления НР. Стандартный «кампи-тест» состоит из геля-носителя, содержащего мочевину, раствора азида натрия и раствора фенол-рота. Фенол-рот используется в качестве индикатора р. Н, который при сдвиге р. Н среды в щелочную сторону меняет свой цвет от желтого к малиновому. Сдвиг р. Н происходит в том случае, если под действием хеликобактерной уреазы происходит гидролиз мочевины с образованием аммиака (рис. 4. 87). В качестве возможного источника хеликобактерной уреазы используют биоптаты слизистой оболочки, которые помещают в луночку специальной плашки из синтетического материала, заполненную готовой стерильной средой.
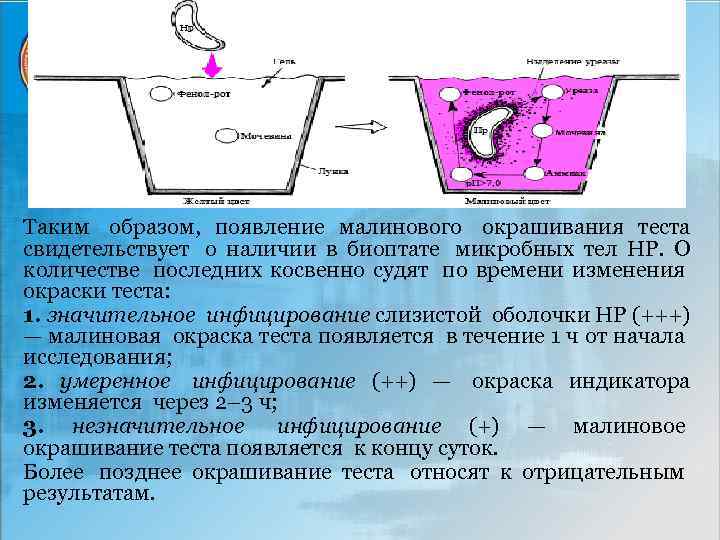
Таким образом, появление малинового окрашивания теста свидетельствует о наличии в биоптате микробных тел НР. О количестве последних косвенно судят по времени изменения окраски теста: 1. значительное инфицирование слизистой оболочки НР (+++) — малиновая окраска теста появляется в течение 1 ч от начала исследования; 2. умеренное инфицирование (++) — окраска индикатора изменяется через 2– 3 ч; 3. незначительное инфицирование (+) — малиновое окрашивание теста появляется к концу суток. Более позднее окрашивание теста относят к отрицательным результатам.

Уреазные дыхательные тесты, основанные на определении концентрации аммиака в выдыхаемом воздухе. Данные методы предполагают приём пациентом мочевины нормального изотопного состава и последующее измерение концентрации аммиака с помощью газоанализатора. К достоинствам метода можно отнести невысокую стоимость обследования, скорость получения результатов, высокую чувствительность (96 %), значительно меньшую стоимость оборудования по сравнению с масс-спектрографами. Однако этот метод диагностики не прошёл достаточные клинические испытания

Иммунологический метод Колонизация Н. pylori вызывает системный иммунный ответ. Через 3 -4 недели после инфицирования в слизистой оболочке и в крови больных появляются антитела к Н. pylori. Эти антитела определяются путем иммуноферментного анализа. Выявляют антитела Ig. G, Ig. A, Ig. M-классов в крови и секреторные s. Ig. A , s. Ig. M в слюне и желудочном соке. ИФА в кале Безусловной сенсацией 1998 года явилось появление на рынке теста для количественного определения антигена Н. pylori в фекалиях больных с помощью ИФА. Мультицентровое исследование в странах ЕС, проведенное более чем на 400 больных, подтвердило его высокую эффективность в определении эрадикации в сравнении с инвазивными методиками и дыхательным тестом. Более того, полученные данные свидетельствуют, что с помощью этого теста можно мониторировать лечение, то есть прогнозировать эффект антихеликобактерной терапии. Стоимость одного анализа пока остается на уровне дыхательного теста. Тест также зарегистрирован FDA в США.

Инструментальные методы 1)Рентгенологическое исследование желудка. 2)Фиброгастродуоденоскопия с биопсией слизистой оболочки. Клинический анализ крови и реакция Грегерсона позволяют выявить скрытое кровотечение.
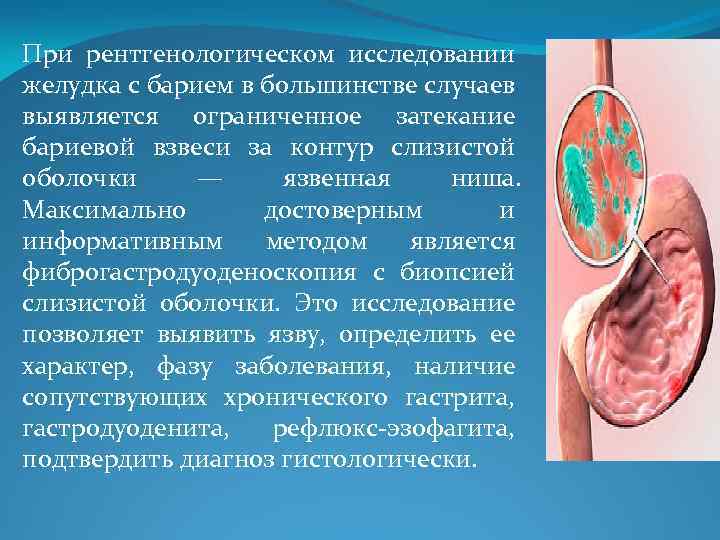
При рентгенологическом исследовании желудка с барием в большинстве случаев выявляется ограниченное затекание бариевой взвеси за контур слизистой оболочки — язвенная ниша. Максимально достоверным и информативным методом является фиброгастродуоденоскопия с биопсией слизистой оболочки. Это исследование позволяет выявить язву, определить ее характер, фазу заболевания, наличие сопутствующих хронического гастрита, гастродуоденита, рефлюкс-эзофагита, подтвердить диагноз гистологически.

Заключение Какой именно метод выбрать для первичной диагностики инфекции, зависит от конкретной клинической ситуации, возможностей лечебного учреждения, состояния пациента. Полученные результаты во многом зависят от соблюдения правил забора биологического материала, условий и сроков его хранения, консервации и транспортировки в лабораторию для каждого конкретного исследования. Даже при соблюдении этих правил, каждый из методов имеет свои пределы диагностических возможностей, которые отражены в их основных рабочих характеристиках. Точность метода определяется его чувствительностью (инфекция диагностируется, когда она есть) чем она выше, тем меньше процент ложноположительных результатов и специфичностью (инфекция не диагностируется, когда ее нет) чем она выше, тем меньше процент ложноотрицательных результатов.

Литература 1)Дегтярёва И. И. Заболевания органов пищеварения. Киев: 2000 2)Ивашкин В. Т. Болезни пищевода и желудка / В. Т. Ивашкин, А. А. Шептулин. М. : Медпресс - информ, 2002. 3)Исаков В. А. Серологические методы диагностики инфекции Helicobacter pylori: рекомендации и перспективы применения / В. А. Исаков, Г. В. Тудиков // Клин. лаб. диагност. 2000. 4)Кишкун А. А. Современные методы диагностики и оценки эффективности лечения инфекции Helicobacter pylori / А. А. Кишкун // Лаб. медицина. 2000.

Спасибо за внимание !
Инструмен. иис. хелико -бактерии.pptx