e9f0ac2d0cc726a85032bc0b44afb227.ppt
- Количество слайдов: 83
 Кафедра травматологии, ортопедии и ВПХ ИНФЕКЦИОННЫЕ ОСЛОЖНЕНИЯ ОГНЕСТРЕЛЬНЫХ РАН Витебск – 2013
Кафедра травматологии, ортопедии и ВПХ ИНФЕКЦИОННЫЕ ОСЛОЖНЕНИЯ ОГНЕСТРЕЛЬНЫХ РАН Витебск – 2013
 Учебные вопросы 1. 2. 3. 4. 5. 6. 7. Понятие о раневой инфекции. Классификация инфекционных осложнений ран. Токсико-резорбтивная лихорадка и раневой сепсис. Анаэробная и гнилостная инфекция. Профилактика гнойной инфекции в хирургии. Общие принципы лечения хирургической инфекции. Столбняк.
Учебные вопросы 1. 2. 3. 4. 5. 6. 7. Понятие о раневой инфекции. Классификация инфекционных осложнений ран. Токсико-резорбтивная лихорадка и раневой сепсис. Анаэробная и гнилостная инфекция. Профилактика гнойной инфекции в хирургии. Общие принципы лечения хирургической инфекции. Столбняк.
 Хирургическая инфекция занимает одно из основных мест в хирургической клинике. Частота раневых инфекционных осложнений в разных областях хирургии достигает 14 -20%. Резко возросла частота гнойных осложнений в кардиохирургии (до 26%), в урологии (до 30%) и травматологии (до 40%). Летальность при таких гнойных осложнениях, по данным некоторых авторов, достигает 30 -60%.
Хирургическая инфекция занимает одно из основных мест в хирургической клинике. Частота раневых инфекционных осложнений в разных областях хирургии достигает 14 -20%. Резко возросла частота гнойных осложнений в кардиохирургии (до 26%), в урологии (до 30%) и травматологии (до 40%). Летальность при таких гнойных осложнениях, по данным некоторых авторов, достигает 30 -60%.
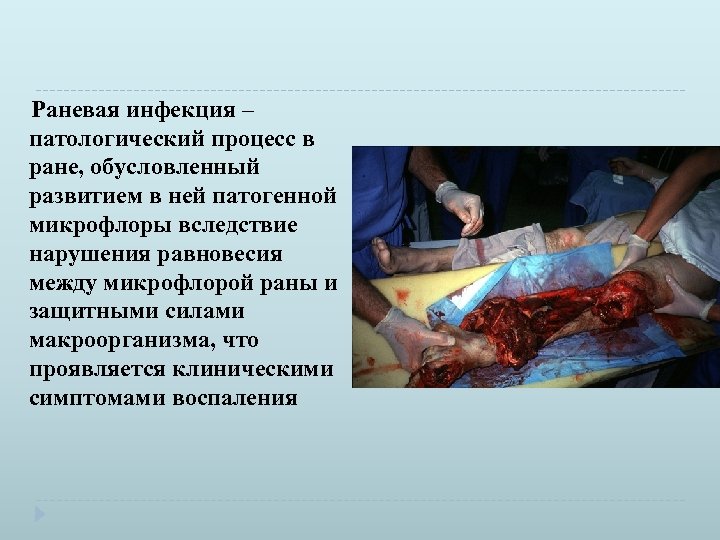 Раневая инфекция – патологический процесс в ране, обусловленный развитием в ней патогенной микрофлоры вследствие нарушения равновесия между микрофлорой раны и защитными силами макроорганизма, что проявляется клиническими симптомами воспаления
Раневая инфекция – патологический процесс в ране, обусловленный развитием в ней патогенной микрофлоры вследствие нарушения равновесия между микрофлорой раны и защитными силами макроорганизма, что проявляется клиническими симптомами воспаления
 И. В. Давыдовский: «Микробное загрязнение – совокупность микроорганизмов, попавших в рану в момент ранения» . Микробный состав флоры: В Первой мировой войне- клостридии. Во Второй мировой войне – стрептококк. В Корее – стафилококк. Во Вьетнаме – золотистый стафилококк, кишечная палочка и синегнойная палочка. В последние десятилетия – кишечная и синегнойная палочки и протей, а также – неклостридиальные анаэробы (бактероиды, фузобактерии, пептококки, пептострептококки).
И. В. Давыдовский: «Микробное загрязнение – совокупность микроорганизмов, попавших в рану в момент ранения» . Микробный состав флоры: В Первой мировой войне- клостридии. Во Второй мировой войне – стрептококк. В Корее – стафилококк. Во Вьетнаме – золотистый стафилококк, кишечная палочка и синегнойная палочка. В последние десятилетия – кишечная и синегнойная палочки и протей, а также – неклостридиальные анаэробы (бактероиды, фузобактерии, пептококки, пептострептококки).
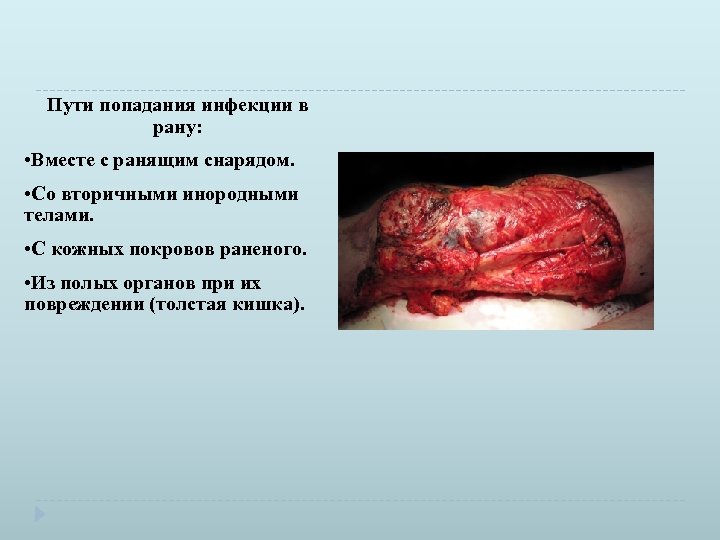 Пути попадания инфекции в рану: • Вместе с ранящим снарядом. • Со вторичными инородными телами. • С кожных покровов раненого. • Из полых органов при их повреждении (толстая кишка).
Пути попадания инфекции в рану: • Вместе с ранящим снарядом. • Со вторичными инородными телами. • С кожных покровов раненого. • Из полых органов при их повреждении (толстая кишка).
 ЧАСТОТА ИНФЕКЦИОННЫХ ОСЛОЖНЕНИЙ РАН Частота инфекционных осложнений огнестрельных ран во время ВОВ составила 5 -7% Во время войны в Корее - около 2%, во Вьетнаме - около 1% Во время боевых действий в Чечне при: • осколочных ранениях гнойная инфекция наблюдалась в 7, 3% • пулевых - 4, 9% Без хирурги ческой обработки - 7, 1%, при хирургической обработке - 5, 3%
ЧАСТОТА ИНФЕКЦИОННЫХ ОСЛОЖНЕНИЙ РАН Частота инфекционных осложнений огнестрельных ран во время ВОВ составила 5 -7% Во время войны в Корее - около 2%, во Вьетнаме - около 1% Во время боевых действий в Чечне при: • осколочных ранениях гнойная инфекция наблюдалась в 7, 3% • пулевых - 4, 9% Без хирурги ческой обработки - 7, 1%, при хирургической обработке - 5, 3%
 Инфекция раны – это антагонистическое взаимодействие микроорганизма и раны – высокоорганизованного макроорганизма, выработанное в процессе длительной эволюции. При развитии инфекционного процесса в ране происходит распространение микробов вглубь жизнеспособных тканей за пределы раны в лимфатические и кровеносные пути. При этом резко проявляется патогенное воздействие бактерий как на местное течение раневого процесса, так и на весь организм. Раневая инфекция развивается при: • Наличии раны • Формировании раневой микрофлоры, обладающей высокой инвазивностью • Содержании общего количества микроорганизмов, превышающий критический уровень (10⁵ – 10⁶) на 1 гр. тканей раны • Несостоятельности защитных сил организма
Инфекция раны – это антагонистическое взаимодействие микроорганизма и раны – высокоорганизованного макроорганизма, выработанное в процессе длительной эволюции. При развитии инфекционного процесса в ране происходит распространение микробов вглубь жизнеспособных тканей за пределы раны в лимфатические и кровеносные пути. При этом резко проявляется патогенное воздействие бактерий как на местное течение раневого процесса, так и на весь организм. Раневая инфекция развивается при: • Наличии раны • Формировании раневой микрофлоры, обладающей высокой инвазивностью • Содержании общего количества микроорганизмов, превышающий критический уровень (10⁵ – 10⁶) на 1 гр. тканей раны • Несостоятельности защитных сил организма
 Основные возбудители гнойной инфекции 1. Аэробные микроорганизмы Грамположительные (+) +staphylococcus spp Грамотрицательные (-) -Enteobacteriaceae -E. Coli -Citrobacter -Klebsiella -Enterobabacter -Serratia -Proteus spp Providensia spp 1. Анаэробные микроорганизмы Спорообразующие (клостридиальные) Неспорообразующие Грамположительные (+) Грамотрицательные (-) + Peptococus sps - Bacteroides spp + Peptostreptococcus spp - Fusobacterium spp +Eubacterium spp
Основные возбудители гнойной инфекции 1. Аэробные микроорганизмы Грамположительные (+) +staphylococcus spp Грамотрицательные (-) -Enteobacteriaceae -E. Coli -Citrobacter -Klebsiella -Enterobabacter -Serratia -Proteus spp Providensia spp 1. Анаэробные микроорганизмы Спорообразующие (клостридиальные) Неспорообразующие Грамположительные (+) Грамотрицательные (-) + Peptococus sps - Bacteroides spp + Peptostreptococcus spp - Fusobacterium spp +Eubacterium spp
 Сменяемость микрофлоы современной огнестрельной раны Период Время с момента ранения Микрофлора огнестрельной раны 1 (ранний) 1 -е сутки (до ПХО) Уличные штаммы: Грамм (+) микроорганизмы: стрептококки; пенициллиназоотрицательные стафилакокки; коринобактерии; микрококки; клостридии; аэробные спорообразующие палочки. 2 (переходный) 1 -2 сутки после ПХО «уличные» + «госпитальные» штаммы 3 (госпитальный) 3 -4 сутки после ПХО «госпитальные» штаммы: Антибиотикорезистентные энтеробактерии, пенициллинобразующие стафилококки; неферментообразующие бактерии; неспорообразующие аэробы
Сменяемость микрофлоы современной огнестрельной раны Период Время с момента ранения Микрофлора огнестрельной раны 1 (ранний) 1 -е сутки (до ПХО) Уличные штаммы: Грамм (+) микроорганизмы: стрептококки; пенициллиназоотрицательные стафилакокки; коринобактерии; микрококки; клостридии; аэробные спорообразующие палочки. 2 (переходный) 1 -2 сутки после ПХО «уличные» + «госпитальные» штаммы 3 (госпитальный) 3 -4 сутки после ПХО «госпитальные» штаммы: Антибиотикорезистентные энтеробактерии, пенициллинобразующие стафилококки; неферментообразующие бактерии; неспорообразующие аэробы
 РАЗЛИЧАЮТ: первичную гнойную инфекцию, когда гнойно-воспалительный процесс развивается почти параллельно с развитием травматического отека раны (на 2 -3, 4 сутки) вторичную гнойную инфекцию - когда гнойно-воспалительный процесс развивается позже в период исчезновения травматического отека. Причиной является плохая иммобилизация, давящая гипсовая повязка, вторичное микробное загрязнение и т. д.
РАЗЛИЧАЮТ: первичную гнойную инфекцию, когда гнойно-воспалительный процесс развивается почти параллельно с развитием травматического отека раны (на 2 -3, 4 сутки) вторичную гнойную инфекцию - когда гнойно-воспалительный процесс развивается позже в период исчезновения травматического отека. Причиной является плохая иммобилизация, давящая гипсовая повязка, вторичное микробное загрязнение и т. д.
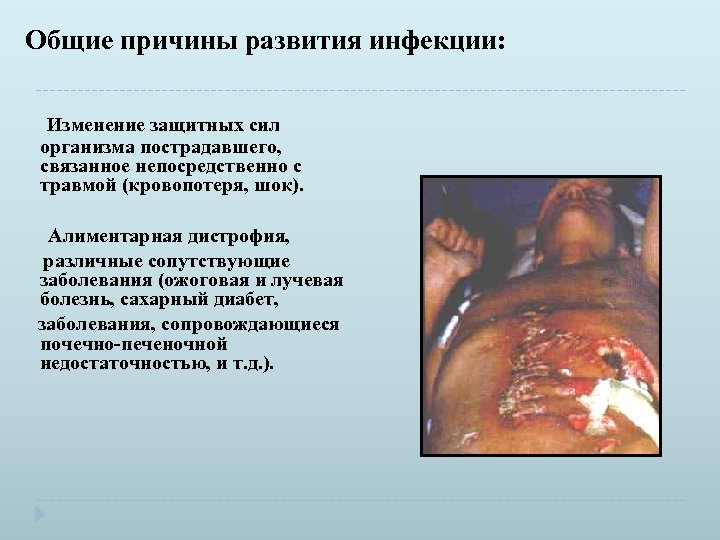 Общие причины развития инфекции: Изменение защитных сил организма пострадавшего, связанное непосредственно с травмой (кровопотеря, шок). Алиментарная дистрофия, различные сопутствующие заболевания (ожоговая и лучевая болезнь, сахарный диабет, заболевания, сопровождающиеся почечно-печеночной недостаточностью, и т. д. ).
Общие причины развития инфекции: Изменение защитных сил организма пострадавшего, связанное непосредственно с травмой (кровопотеря, шок). Алиментарная дистрофия, различные сопутствующие заболевания (ожоговая и лучевая болезнь, сахарный диабет, заболевания, сопровождающиеся почечно-печеночной недостаточностью, и т. д. ).
 Местные причины: q обширность повреждения мягких тканей и кости, q обнажение концов костных отломков, лишение их связи с надкостницей и мягкими тканями, q нарушение кровоснабжения пострадавшего отдела конечности в связи с повреждением магистральных сосудов, q повреждение нервных стволов даже без их анатомического перерыва.
Местные причины: q обширность повреждения мягких тканей и кости, q обнажение концов костных отломков, лишение их связи с надкостницей и мягкими тканями, q нарушение кровоснабжения пострадавшего отдела конечности в связи с повреждением магистральных сосудов, q повреждение нервных стволов даже без их анатомического перерыва.
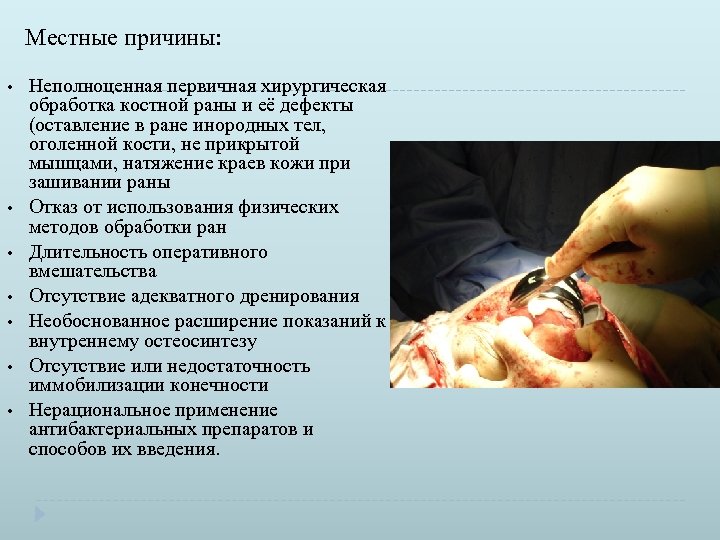 Местные причины: • • Неполноценная первичная хирургическая обработка костной раны и её дефекты (оставление в ране инородных тел, оголенной кости, не прикрытой мышцами, натяжение краев кожи при зашивании раны Отказ от использования физических методов обработки ран Длительность оперативного вмешательства Отсутствие адекватного дренирования Необоснованное расширение показаний к внутреннему остеосинтезу Отсутствие или недостаточность иммобилизации конечности Нерациональное применение антибактериальных препаратов и способов их введения.
Местные причины: • • Неполноценная первичная хирургическая обработка костной раны и её дефекты (оставление в ране инородных тел, оголенной кости, не прикрытой мышцами, натяжение краев кожи при зашивании раны Отказ от использования физических методов обработки ран Длительность оперативного вмешательства Отсутствие адекватного дренирования Необоснованное расширение показаний к внутреннему остеосинтезу Отсутствие или недостаточность иммобилизации конечности Нерациональное применение антибактериальных препаратов и способов их введения.
 КЛАССИФИКАЦИЯ ИНФЕКЦИОННЫХ ОСЛОЖНЕНИЙ РАН • гнойная инфекция • анаэробная инфекция (клостридиальная, неклостридиальная) • гнилостная инфекция • столбняк • редко встречающиеся инфекции – сибирская язва, дифтерия, скарлатина, рожа ран. • хроническая специфическая инфекция- туберкулез, сифилис, актиномикоз ран
КЛАССИФИКАЦИЯ ИНФЕКЦИОННЫХ ОСЛОЖНЕНИЙ РАН • гнойная инфекция • анаэробная инфекция (клостридиальная, неклостридиальная) • гнилостная инфекция • столбняк • редко встречающиеся инфекции – сибирская язва, дифтерия, скарлатина, рожа ран. • хроническая специфическая инфекция- туберкулез, сифилис, актиномикоз ран
 Все инфекционные осложнения подразделяются • Местные формы инфекционных осложнений. • Висцеральные воспалительно инфекционные осложнения. • Генерализованные формы инфекционных осложнений.
Все инфекционные осложнения подразделяются • Местные формы инфекционных осложнений. • Висцеральные воспалительно инфекционные осложнения. • Генерализованные формы инфекционных осложнений.
 КЛАССИФИКАЦИЯ: НАГНОЕНИЯ МЯГКИХ ТКАНЕЙ: • Абсцессы раневого канала • Околораневая флегмона • Гнойные затеки • Свищи • Гнойный тромбофлебит НАГНОЕНИЯ КОСТЕЙ: • Острые и хронические огнестрельные остеомиелиты • Острые и хронические посттравматические остеомиелиты • Острые и хронические послеоперационные остеомиелиты
КЛАССИФИКАЦИЯ: НАГНОЕНИЯ МЯГКИХ ТКАНЕЙ: • Абсцессы раневого канала • Околораневая флегмона • Гнойные затеки • Свищи • Гнойный тромбофлебит НАГНОЕНИЯ КОСТЕЙ: • Острые и хронические огнестрельные остеомиелиты • Острые и хронические посттравматические остеомиелиты • Острые и хронические послеоперационные остеомиелиты
 КЛАССИФИКАЦИЯ: ОСЛОЖНЕНИЯ ОБЩЕГО ЗНАЧЕНИЯ (общая гнойная инфекция) Токсико-резорбтивная лихорадка Раневой сепсис
КЛАССИФИКАЦИЯ: ОСЛОЖНЕНИЯ ОБЩЕГО ЗНАЧЕНИЯ (общая гнойная инфекция) Токсико-резорбтивная лихорадка Раневой сепсис
 НАГНОЕНИЯ МЯГКИХ ТКАНЕЙ: АБСЦЕССЫ РАНЕВОГО КАНАЛА Абсцессы по ходу раневого канала или поблизости от него образуются тогда, когда какой-либо отдел гноящейся раны оказывается изолированным, вследствие чего выделение гноя невозможно или резко затруднено. ОКОЛОРАНЕВАЯ ФЛЕГМОНА острый инфекционный процесс, характеризующийся диффузным, гнойным воспалением клетчатки без гноеродной оболочки.
НАГНОЕНИЯ МЯГКИХ ТКАНЕЙ: АБСЦЕССЫ РАНЕВОГО КАНАЛА Абсцессы по ходу раневого канала или поблизости от него образуются тогда, когда какой-либо отдел гноящейся раны оказывается изолированным, вследствие чего выделение гноя невозможно или резко затруднено. ОКОЛОРАНЕВАЯ ФЛЕГМОНА острый инфекционный процесс, характеризующийся диффузным, гнойным воспалением клетчатки без гноеродной оболочки.
 НАГНОЕНИЯ МЯГКИХ ТКАНЕЙ: ЗАТЕКИ – Термином гнойный затек, обозначаются сообщающиеся с гноящейся раной каналы, которые образуются по ходу прослоек рыхлой клетчатки, вдоль апоневрозов, фасций, сосудисто-нервного пучка и т. д. Затек - это пассивное распространение гноя по тканевым щелям за пределы раневого канала. Затеки никогда не сопровождаются местной и общей реакцией организма. Свищи – это узкие каналы, через которые очаг нагноения в глубине огнестрельной раны сообщается с внешней средой или с полым органом. ГНОЙНЫЙ ТРОМБОФЛЕБИТотносится к числу частых осложнений ран, особенно огнестрельного остеомиелита, он развивается обычно на 2 -3 месяце от момента ранения
НАГНОЕНИЯ МЯГКИХ ТКАНЕЙ: ЗАТЕКИ – Термином гнойный затек, обозначаются сообщающиеся с гноящейся раной каналы, которые образуются по ходу прослоек рыхлой клетчатки, вдоль апоневрозов, фасций, сосудисто-нервного пучка и т. д. Затек - это пассивное распространение гноя по тканевым щелям за пределы раневого канала. Затеки никогда не сопровождаются местной и общей реакцией организма. Свищи – это узкие каналы, через которые очаг нагноения в глубине огнестрельной раны сообщается с внешней средой или с полым органом. ГНОЙНЫЙ ТРОМБОФЛЕБИТотносится к числу частых осложнений ран, особенно огнестрельного остеомиелита, он развивается обычно на 2 -3 месяце от момента ранения
 ОСЛОЖНЕНИЯ ОБЩЕГО ЗНАЧЕНИЯ Токсико-резорбтивня лихорадка Субфебрильная температура При нарушении оттока гнойного отделяемого – разброс температуры до 3 4⁰. Лейкоцитоз ускорение СОЭ бактериемия
ОСЛОЖНЕНИЯ ОБЩЕГО ЗНАЧЕНИЯ Токсико-резорбтивня лихорадка Субфебрильная температура При нарушении оттока гнойного отделяемого – разброс температуры до 3 4⁰. Лейкоцитоз ускорение СОЭ бактериемия
 Термин «сепсис» был введен еще в IV веке Аристотелем, который понимал под ним отравление организма продуктами гниения собственных тканей. В настоящее время определение сепсиса следующее: СЕПСИС — это тяжелое инфекционное заболевание, вызываемое разными возбудителями и их токсинами, проявляющееся своеобразной реакцией организма с однотипной, несмотря на различие возбудителей, клинической картиной.
Термин «сепсис» был введен еще в IV веке Аристотелем, который понимал под ним отравление организма продуктами гниения собственных тканей. В настоящее время определение сепсиса следующее: СЕПСИС — это тяжелое инфекционное заболевание, вызываемое разными возбудителями и их токсинами, проявляющееся своеобразной реакцией организма с однотипной, несмотря на различие возбудителей, клинической картиной.
 Актуальность проблемы сепсиса определяется тремя факторами: частотой развития высокой летальностью значительной стоимостью лечения. В среднем сепсис развивается у 1 5 больных на 1000 госпитализированных в зависимости от профиля лечебного учреждения. В гнойных отделениях частота сепсиса колеблется от 3 до 19 %. В США ежегодно заболевает сепсисом 500 000 человек с летальностью 35%. По данным различных авторов летальность при сепсисе колеблется от 2 до 60 %, а при септическом шоке — от 10 до 90 %.
Актуальность проблемы сепсиса определяется тремя факторами: частотой развития высокой летальностью значительной стоимостью лечения. В среднем сепсис развивается у 1 5 больных на 1000 госпитализированных в зависимости от профиля лечебного учреждения. В гнойных отделениях частота сепсиса колеблется от 3 до 19 %. В США ежегодно заболевает сепсисом 500 000 человек с летальностью 35%. По данным различных авторов летальность при сепсисе колеблется от 2 до 60 %, а при септическом шоке — от 10 до 90 %.
 Выделяются следующие термины. Бактериемия — наличие жизнеспособных бактерий в крови пациента. Синдром системной воспалительной реакции (ССВР) — системная воспалительная реакция на различные тяжелые повреждения тканей, проявляющаяся двумя и более из указанных признаков: температура > 38°С или < Зб°С, тахикардия > 90 ударов в минуту, частота дыхания > 20 в минуту или р. С 02 < 32 мм рт. ст. число лейкоцитов >12 × 109 /л, < 4, 0'× 109/л или наличие больше 10% палочкоядерных нейтрофилов. Сепсис — системная реакция на инфекцию (ССВР при наличии соответствующего очага инфекции).
Выделяются следующие термины. Бактериемия — наличие жизнеспособных бактерий в крови пациента. Синдром системной воспалительной реакции (ССВР) — системная воспалительная реакция на различные тяжелые повреждения тканей, проявляющаяся двумя и более из указанных признаков: температура > 38°С или < Зб°С, тахикардия > 90 ударов в минуту, частота дыхания > 20 в минуту или р. С 02 < 32 мм рт. ст. число лейкоцитов >12 × 109 /л, < 4, 0'× 109/л или наличие больше 10% палочкоядерных нейтрофилов. Сепсис — системная реакция на инфекцию (ССВР при наличии соответствующего очага инфекции).
 Тяжелый сепсис (сепсис-синдром) — сепсис, сочетающийся с органной дисфункцией, гипоперфузией или гипотензией. Нарушения перфузии могут включать молочнокислый ацидоз, олигурию или острое нарушение сознания и др. Гипотензия подразумевает систолическое артериальное давление ниже 90 мм рт. ст. или его снижение более чем на 40 мм рт. ст. от обычного уровня при отсутствии других причин гипотензии. Септический шок — сепсис с гипотензией, сохраняющейся несмотря на адекватную коррекцию гиповолемии, и нарушением перфузии (молочнокислый ацидоз, олигурия или острое нарушение сознания и др. ) Синдром полиорганной дисфункции — нарушение функции органов у больного в тяжелом состоянии (самостоятельное, без лечения, поддержание гомеостаза невозможно).
Тяжелый сепсис (сепсис-синдром) — сепсис, сочетающийся с органной дисфункцией, гипоперфузией или гипотензией. Нарушения перфузии могут включать молочнокислый ацидоз, олигурию или острое нарушение сознания и др. Гипотензия подразумевает систолическое артериальное давление ниже 90 мм рт. ст. или его снижение более чем на 40 мм рт. ст. от обычного уровня при отсутствии других причин гипотензии. Септический шок — сепсис с гипотензией, сохраняющейся несмотря на адекватную коррекцию гиповолемии, и нарушением перфузии (молочнокислый ацидоз, олигурия или острое нарушение сознания и др. ) Синдром полиорганной дисфункции — нарушение функции органов у больного в тяжелом состоянии (самостоятельное, без лечения, поддержание гомеостаза невозможно).
 К настоящему времени существует пять основных теорий сепсиса. 1. Бактериологическая теория (И. В. Давыдовский, 1928). Все изменения, наступающие в организме являются результатом развития гнойного очага. Они происходят вследствие роста, размножения и попадания микробов в кровяное русло. 2. Токсическая теория (В. С. Савельев и соавт. , 1976). Сторонники этой теории придают большое значение не самому микроорганизму, а продуктам его жизнедеятельности — экзо и эндотоксинам. 3. Аллергическая теория ( Royx, 1983). Основывается на данных, согласно которым бактериальные токсины вызывают в организме больного реакции аллергического характера. 4. Нейротрофическая теория. Построена на основании работ И. П. Павлова о роли нервной системы в регуляции нейрососудистных реакций организма. 5. Цитокиновая теория (W. Ertel, 1991). Занимает в настоящее время главенствующее положение. Она была выдвинута на основании экспериментальных и клинических исследований. Инфекционный агент сам по себе либо посредством эндотоксина индуцирует поступление в кровь значительного количества цитокинов.
К настоящему времени существует пять основных теорий сепсиса. 1. Бактериологическая теория (И. В. Давыдовский, 1928). Все изменения, наступающие в организме являются результатом развития гнойного очага. Они происходят вследствие роста, размножения и попадания микробов в кровяное русло. 2. Токсическая теория (В. С. Савельев и соавт. , 1976). Сторонники этой теории придают большое значение не самому микроорганизму, а продуктам его жизнедеятельности — экзо и эндотоксинам. 3. Аллергическая теория ( Royx, 1983). Основывается на данных, согласно которым бактериальные токсины вызывают в организме больного реакции аллергического характера. 4. Нейротрофическая теория. Построена на основании работ И. П. Павлова о роли нервной системы в регуляции нейрососудистных реакций организма. 5. Цитокиновая теория (W. Ertel, 1991). Занимает в настоящее время главенствующее положение. Она была выдвинута на основании экспериментальных и клинических исследований. Инфекционный агент сам по себе либо посредством эндотоксина индуцирует поступление в кровь значительного количества цитокинов.
 КЛАССИФИКАЦИЯ СЕПСИСА Различают первичный и вторичный сепсис. Первичный сепсис (криптогенный). Встречается относительно редко. Происхождение его не ясно. Предполагается связь с аутоинфекцией (хронический тонзилит, кариозные зубы, дремлющая инфекция). Вторичный сепсис развивается на фоне существования в организме гнойного очага: гнойной раны, острого гнойного хирургического заболевания, а также после оперативного вмешательства. По локализации первичного очага: хирургический, гинекологический, урологический, отогенный, одонтогенный сепсис и т. д. По виду возбудителя: стафилококковый, стрептококковый, колибацнллярнмй, синегнойный, анаэробный. Иногда выделяют грампроложительный и грамотрицательный сепсис. По источнику: раневой, послеоперационный, воспалительный сепсис (флегмона, абсцесс, остеомиелит и т. д. ), сепсис при внутренних бо лезнях (ангина, пневмония и др. ). По времени развития: ранний (до 10 14 дней с момента повреждения) и поздний (через 2 недели и более с момента повреждения). По типу клинического течения: молниеносный, острый, подострый, хронический сепсис.
КЛАССИФИКАЦИЯ СЕПСИСА Различают первичный и вторичный сепсис. Первичный сепсис (криптогенный). Встречается относительно редко. Происхождение его не ясно. Предполагается связь с аутоинфекцией (хронический тонзилит, кариозные зубы, дремлющая инфекция). Вторичный сепсис развивается на фоне существования в организме гнойного очага: гнойной раны, острого гнойного хирургического заболевания, а также после оперативного вмешательства. По локализации первичного очага: хирургический, гинекологический, урологический, отогенный, одонтогенный сепсис и т. д. По виду возбудителя: стафилококковый, стрептококковый, колибацнллярнмй, синегнойный, анаэробный. Иногда выделяют грампроложительный и грамотрицательный сепсис. По источнику: раневой, послеоперационный, воспалительный сепсис (флегмона, абсцесс, остеомиелит и т. д. ), сепсис при внутренних бо лезнях (ангина, пневмония и др. ). По времени развития: ранний (до 10 14 дней с момента повреждения) и поздний (через 2 недели и более с момента повреждения). По типу клинического течения: молниеносный, острый, подострый, хронический сепсис.
 КЛАССИФИКАЦИЯ СЕПСИСА Молниеносный сепсис характеризуется быстрой генерализацией воспалительного процесса, и уже в течение нескольких часов (12 24 часов) после повреждения можно выявить его клинические симптомы. Длительность течения составляет 5 7 дней, и чаще наступает летальный исход, даже при своевременном лечении. Острый сепсис характеризуется более благоприятным течением, и клинические симптомы проявляются в течение нескольких дней. Длительность течения составляет 2 4 недели. Подострый сепсис продолжается 6 12 недель с благоприятным исходом. Если не удается ликвидировать острый сепсис, то процесс переходит в хроническую стадию. Хронический сепсис течет годами с периодичес кими обострениями и ремиссиями. По характеру реакций организма: гиперергический, нормергичес кий, гипергический сепсис.
КЛАССИФИКАЦИЯ СЕПСИСА Молниеносный сепсис характеризуется быстрой генерализацией воспалительного процесса, и уже в течение нескольких часов (12 24 часов) после повреждения можно выявить его клинические симптомы. Длительность течения составляет 5 7 дней, и чаще наступает летальный исход, даже при своевременном лечении. Острый сепсис характеризуется более благоприятным течением, и клинические симптомы проявляются в течение нескольких дней. Длительность течения составляет 2 4 недели. Подострый сепсис продолжается 6 12 недель с благоприятным исходом. Если не удается ликвидировать острый сепсис, то процесс переходит в хроническую стадию. Хронический сепсис течет годами с периодичес кими обострениями и ремиссиями. По характеру реакций организма: гиперергический, нормергичес кий, гипергический сепсис.
 Этиология Возбудителями сепсиса могут быть почти все существующие патогенные и условно патогенные бактерии. Наиболее распространенными являются стафилококки, стрептококки, синегнойные палочки, протей, анаэробная флора и бактероиды. Примерно в половине случаев, в которых удается микробиологическим методом диагностировать возбудителя при сепсисе, вызывающие его микроорганизмы оказываются грамотрицательными бактериями (Ps. Aeruginosa, Е. coli, Klebsiella spp. , Enterobacter, Proteus vulgaris. ). При грамотрицательном возбудителе сепсиса центральную роль играет бактериальный эндотоксин (липополисахарид — ЛПС).
Этиология Возбудителями сепсиса могут быть почти все существующие патогенные и условно патогенные бактерии. Наиболее распространенными являются стафилококки, стрептококки, синегнойные палочки, протей, анаэробная флора и бактероиды. Примерно в половине случаев, в которых удается микробиологическим методом диагностировать возбудителя при сепсисе, вызывающие его микроорганизмы оказываются грамотрицательными бактериями (Ps. Aeruginosa, Е. coli, Klebsiella spp. , Enterobacter, Proteus vulgaris. ). При грамотрицательном возбудителе сепсиса центральную роль играет бактериальный эндотоксин (липополисахарид — ЛПС).
 ПАТОГЕНЕЗ Патогенез общей гнойной инфекции определяется тремя факторами: микробиологическим — видом, вирулентностью, количеством и длительностью воздействия попавших в организм бактерий, очагом внедрения инфекции — областью, характером и объемом разрушения тканей, состоянием кровообращения в очаге, реактивностью организма — состоянием его иммунобиологичес ких сил, наличием сопутствующих заболеваний основных органов и систем.
ПАТОГЕНЕЗ Патогенез общей гнойной инфекции определяется тремя факторами: микробиологическим — видом, вирулентностью, количеством и длительностью воздействия попавших в организм бактерий, очагом внедрения инфекции — областью, характером и объемом разрушения тканей, состоянием кровообращения в очаге, реактивностью организма — состоянием его иммунобиологичес ких сил, наличием сопутствующих заболеваний основных органов и систем.
 МАРКЕРЫ СЕПСИСА Нарастающая анемия. Из числа больных сепсисом, у которых отмечено снижение уровня НЬ на 60% от нормы, — вероятность выздоровление 10%, а при более высоком показателе НЬ — 40%. Сдвиг лейкоцитарной формулы влево, увеличение общего коли чества лейкоцитов, токсическая зернистость лейкоцитов. В прог ностическом отношении важна динамика лимфоцитов, их увели чение — начало выздоровления. Появление лимфопении на фоне высокого лейкоцитоза — прогноз неблагоприятный. Прогрессирующее увеличение интегральных показателей оценки интоксикации — ЛИИ. Т-лимфоцитопения характерна для анаэробного сепсиса, прогностически неблагоприятна. Снижение Т лимфоцитов более чем на 30% за 24 часа — ранний симптом сепсиса. Тромбоцитопения — ранний и значимый признак септического процесса. Уменьшение количества тромбоцитов на 30 % в течение 24 часов — ранний признак сепсиса.
МАРКЕРЫ СЕПСИСА Нарастающая анемия. Из числа больных сепсисом, у которых отмечено снижение уровня НЬ на 60% от нормы, — вероятность выздоровление 10%, а при более высоком показателе НЬ — 40%. Сдвиг лейкоцитарной формулы влево, увеличение общего коли чества лейкоцитов, токсическая зернистость лейкоцитов. В прог ностическом отношении важна динамика лимфоцитов, их увели чение — начало выздоровления. Появление лимфопении на фоне высокого лейкоцитоза — прогноз неблагоприятный. Прогрессирующее увеличение интегральных показателей оценки интоксикации — ЛИИ. Т-лимфоцитопения характерна для анаэробного сепсиса, прогностически неблагоприятна. Снижение Т лимфоцитов более чем на 30% за 24 часа — ранний симптом сепсиса. Тромбоцитопения — ранний и значимый признак септического процесса. Уменьшение количества тромбоцитов на 30 % в течение 24 часов — ранний признак сепсиса.
 Увеличение СОЭ свидетельствует о прогрессировании сепсиса. Снижение наблюдается в период выздоровления. Падение уровня неорганического фосфата более чем на 30% в течение 24 часов. При этом развивается обратимая выраженная депрессия фагоцитарной и бактерицидной активности гранулоцитов. Повышение уровня лактата крови — маркера анаэробного метаболизма. Активации протеолиза с нарушением общего ферментного гомеостаза. Наибольшее внимание в качестве универсального маркера уделяется средним молекулам — олигопептидам с молекулярной массой 300500 Д. Концентрация средних молекул коррелирует с основными клиническими, биохимическими и прогностическими критериями сепсиса. Определение уровня цитокинов. Наибольший интерес представляют TNF (фактор некроза опухолей) и интерлейкины.
Увеличение СОЭ свидетельствует о прогрессировании сепсиса. Снижение наблюдается в период выздоровления. Падение уровня неорганического фосфата более чем на 30% в течение 24 часов. При этом развивается обратимая выраженная депрессия фагоцитарной и бактерицидной активности гранулоцитов. Повышение уровня лактата крови — маркера анаэробного метаболизма. Активации протеолиза с нарушением общего ферментного гомеостаза. Наибольшее внимание в качестве универсального маркера уделяется средним молекулам — олигопептидам с молекулярной массой 300500 Д. Концентрация средних молекул коррелирует с основными клиническими, биохимическими и прогностическими критериями сепсиса. Определение уровня цитокинов. Наибольший интерес представляют TNF (фактор некроза опухолей) и интерлейкины.
 Диагноз хирургического сепсис-синдрома ставится на основании Наличия хирургически значимого очага (травма, перенесенное оперативное вмешательство, острая гнойная хирургическая патология). Наличия как минимум трех из перечисленных общих симптомов воспалительной реакции. Наличия хотя бы одного из признаков органной недостаточности.
Диагноз хирургического сепсис-синдрома ставится на основании Наличия хирургически значимого очага (травма, перенесенное оперативное вмешательство, острая гнойная хирургическая патология). Наличия как минимум трех из перечисленных общих симптомов воспалительной реакции. Наличия хотя бы одного из признаков органной недостаточности.
 Хирургическое лечение сепсиса Ответственным при вскрытии очагов является вопрос о том, оставить ли рану открытой или наложить глухой шов с активным дренированием. На этот вопрос однозначного ответа нет. В настоящее время распространены методы глухого или частичного шва раны в сочетании с длительным промыванием ее растворами антибиотиков и антисептиков и одновременной вакуумной аспирацией отделяемого. Такая тактика имеет свои преимущества: меньшая травматичность перевязок и меньшее повреждение тка ней в ране, резкое снижение возможности соприкосновения раны с госпитальными штаммами, уменьшение рассеивания инфекции в стационаре, ранняя профилактика раневого истощения.
Хирургическое лечение сепсиса Ответственным при вскрытии очагов является вопрос о том, оставить ли рану открытой или наложить глухой шов с активным дренированием. На этот вопрос однозначного ответа нет. В настоящее время распространены методы глухого или частичного шва раны в сочетании с длительным промыванием ее растворами антибиотиков и антисептиков и одновременной вакуумной аспирацией отделяемого. Такая тактика имеет свои преимущества: меньшая травматичность перевязок и меньшее повреждение тка ней в ране, резкое снижение возможности соприкосновения раны с госпитальными штаммами, уменьшение рассеивания инфекции в стационаре, ранняя профилактика раневого истощения.
 Открытый способ ведения ран является основным. Это обусловлено следующим: даже хорошее раскрытие полости не гарантирует от дальнейшего распространения процесса, объективная оценка которого в случае закрытой раны будет затруднена, полную некрэтомию не всегда возможно выполнить одномоментно, при определенных условиях вообще нельзя быстро закрыть раневой дефект (вероятность анаэробной инфекции). Очень важно не только санировать очаг, но и обеспечить правильную иммобилизацию (гипс, аппарат) и как можно раньше (конец 2 — начало 3 недели) предусмотреть возможность наложения вторичных швы или кожной пластики. Таким образом, хирургическое действие — ведущий компонент профилактики и лечения сепсиса.
Открытый способ ведения ран является основным. Это обусловлено следующим: даже хорошее раскрытие полости не гарантирует от дальнейшего распространения процесса, объективная оценка которого в случае закрытой раны будет затруднена, полную некрэтомию не всегда возможно выполнить одномоментно, при определенных условиях вообще нельзя быстро закрыть раневой дефект (вероятность анаэробной инфекции). Очень важно не только санировать очаг, но и обеспечить правильную иммобилизацию (гипс, аппарат) и как можно раньше (конец 2 — начало 3 недели) предусмотреть возможность наложения вторичных швы или кожной пластики. Таким образом, хирургическое действие — ведущий компонент профилактики и лечения сепсиса.
 Анаэробная инфекция Н. Н. Бурденко отмечал: «Прошедшая война поставила в медицинской области ряд теоретических и практических проблем» . Таковыми он считал: 1. Раннюю диагностику анаэробной инфекции. 2. Введение анатоксина при анаэробной инфекции. 3. Проблемы лечения анаэробной инфекции.
Анаэробная инфекция Н. Н. Бурденко отмечал: «Прошедшая война поставила в медицинской области ряд теоретических и практических проблем» . Таковыми он считал: 1. Раннюю диагностику анаэробной инфекции. 2. Введение анатоксина при анаэробной инфекции. 3. Проблемы лечения анаэробной инфекции.
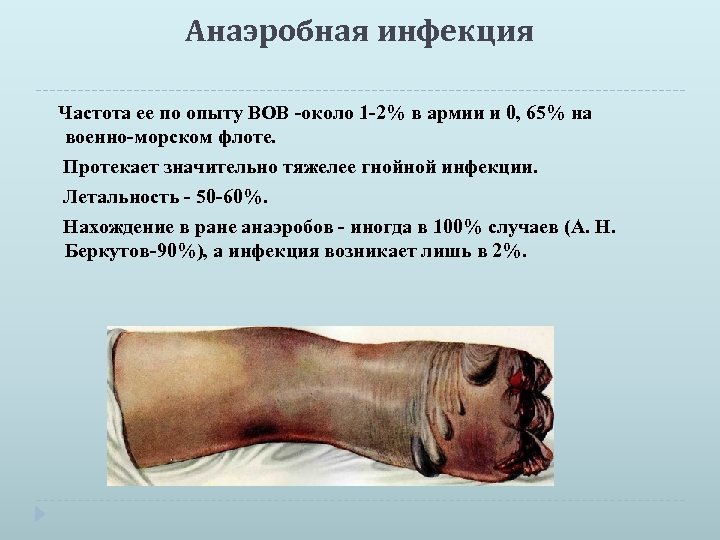 Анаэробная инфекция Частота ее по опыту ВОВ -около 1 -2% в армии и 0, 65% на военно-морском флоте. Протекает значительно тяжелее гнойной инфекции. Летальность - 50 -60%. Нахождение в ране анаэробов - иногда в 100% случаев (А. Н. Беркутов-90%), а инфекция возникает лишь в 2%.
Анаэробная инфекция Частота ее по опыту ВОВ -около 1 -2% в армии и 0, 65% на военно-морском флоте. Протекает значительно тяжелее гнойной инфекции. Летальность - 50 -60%. Нахождение в ране анаэробов - иногда в 100% случаев (А. Н. Беркутов-90%), а инфекция возникает лишь в 2%.
 Анаэробная инфекция есть результат одновременного действия микробного, морфологического и функционального факторов. Микробный фактор - знаменитая четверка, «грозная четверка» : cl. perfringens, cl. oedematiens, cl. hystoliticum, cl. septicum. Микробные ассоциации занимают ведущее место. спорогенес, фалакс. Они обладают более выраженным протеолитическим действием, но меньшими токсикогенным. загрязняющие микроорганизмы (контамнанты) - тертиум, бутрикум, сартагофорум и др.
Анаэробная инфекция есть результат одновременного действия микробного, морфологического и функционального факторов. Микробный фактор - знаменитая четверка, «грозная четверка» : cl. perfringens, cl. oedematiens, cl. hystoliticum, cl. septicum. Микробные ассоциации занимают ведущее место. спорогенес, фалакс. Они обладают более выраженным протеолитическим действием, но меньшими токсикогенным. загрязняющие микроорганизмы (контамнанты) - тертиум, бутрикум, сартагофорум и др.
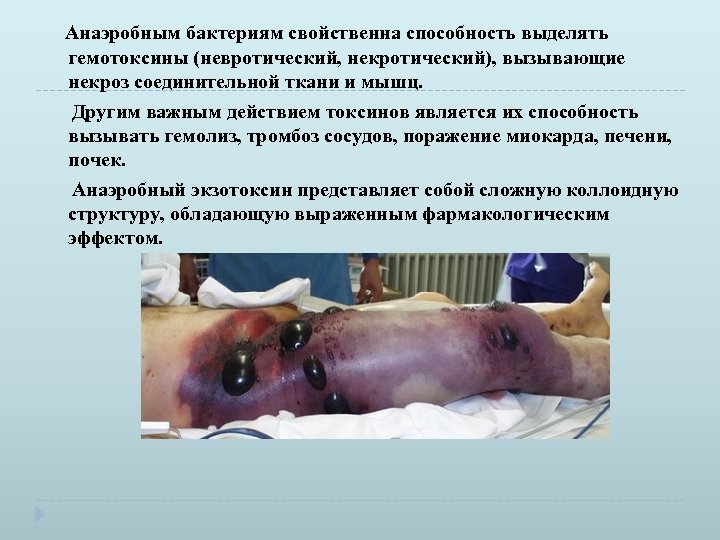 Анаэробным бактериям свойственна способность выделять гемотоксины (невротический, некротический), вызывающие некроз соединительной ткани и мышц. Другим важным действием токсинов является их способность вызывать гемолиз, тромбоз сосудов, поражение миокарда, печени, почек. Анаэробный экзотоксин представляет собой сложную коллоидную структуру, обладающую выраженным фармакологическим эффектом.
Анаэробным бактериям свойственна способность выделять гемотоксины (невротический, некротический), вызывающие некроз соединительной ткани и мышц. Другим важным действием токсинов является их способность вызывать гемолиз, тромбоз сосудов, поражение миокарда, печени, почек. Анаэробный экзотоксин представляет собой сложную коллоидную структуру, обладающую выраженным фармакологическим эффектом.
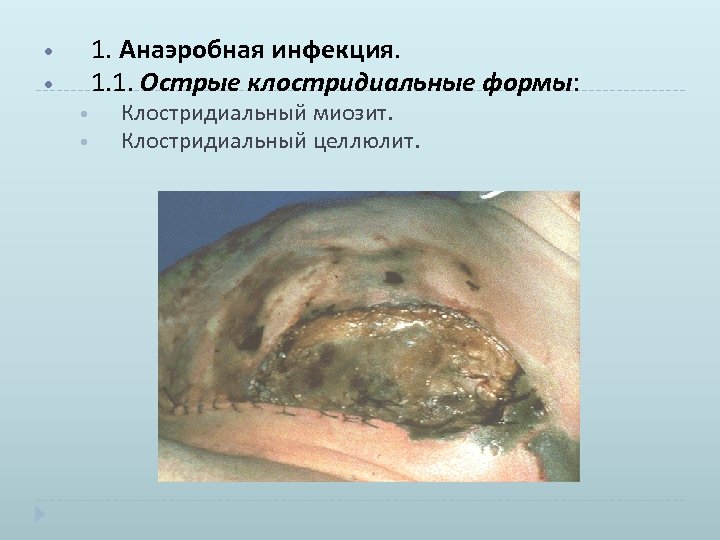 • • 1. Анаэробная инфекция. 1. 1. Острые клостридиальные формы: • Клостридиальный миозит. • Клостридиальный целлюлит.
• • 1. Анаэробная инфекция. 1. 1. Острые клостридиальные формы: • Клостридиальный миозит. • Клостридиальный целлюлит.
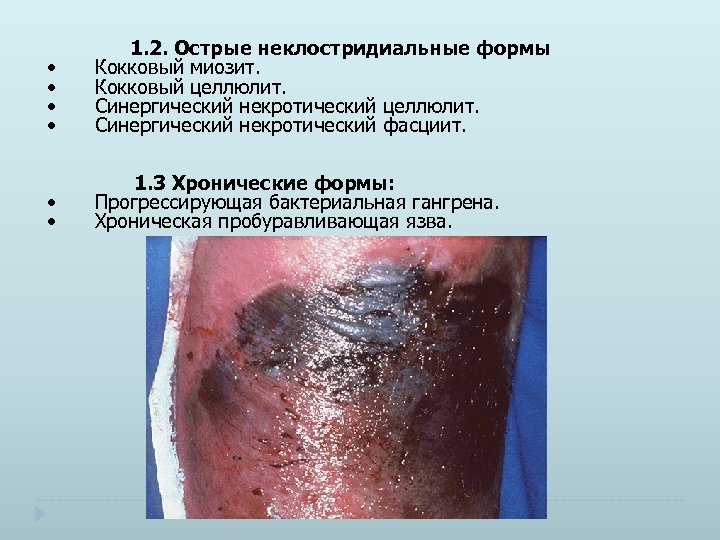 • • 1. 2. Острые неклостридиальные формы Кокковый миозит. Кокковый целлюлит. Синергический некротический фасциит. • • 1. 3 Хронические формы: Прогрессирующая бактериальная гангрена. Хроническая пробуравливающая язва.
• • 1. 2. Острые неклостридиальные формы Кокковый миозит. Кокковый целлюлит. Синергический некротический фасциит. • • 1. 3 Хронические формы: Прогрессирующая бактериальная гангрена. Хроническая пробуравливающая язва.
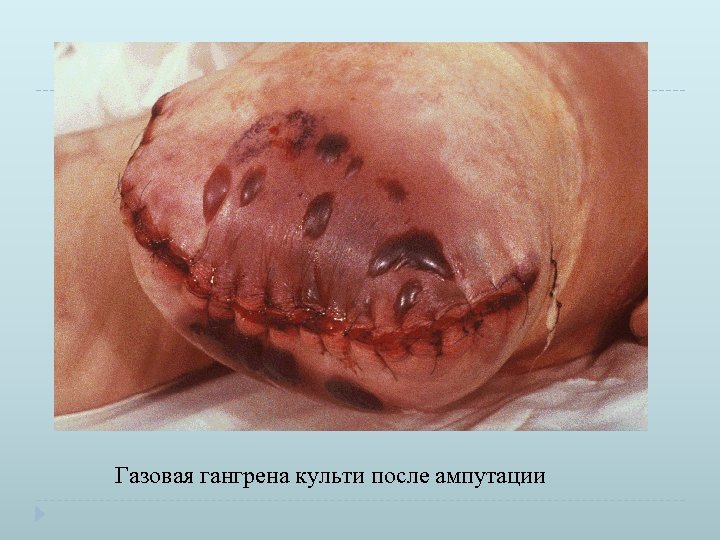 Газовая гангрена культи после ампутации
Газовая гангрена культи после ампутации
 АНАЭРОБНАЯ ИНФЕКЦИЯ РАН Для развития анаэробной инфекции необходимы следующие условия 1) Массивное загрязнение обширных ран землей 2) Нарушение кровообращения того участка, конечности, где располагается огнестрельная рана 3) Длительное перетягивание конечности кровоостанавливающим жгутом, когда кровоснабжение ее на длительное время выключается. 4) Местный сосудистый спазм, развивающийся в результате травмы и приводящий к временному нарушению кровоснабжения поврежденного участка
АНАЭРОБНАЯ ИНФЕКЦИЯ РАН Для развития анаэробной инфекции необходимы следующие условия 1) Массивное загрязнение обширных ран землей 2) Нарушение кровообращения того участка, конечности, где располагается огнестрельная рана 3) Длительное перетягивание конечности кровоостанавливающим жгутом, когда кровоснабжение ее на длительное время выключается. 4) Местный сосудистый спазм, развивающийся в результате травмы и приводящий к временному нарушению кровоснабжения поврежденного участка
 5) Неполноценная первичная хирургическая обработка огнестрельной раны, когда в ране оставляются некротические ткани, и когда после этого рана зашивается наглухо. 6) Анаэробная инфекция чаще развивается при ранениях нижних конечностей и ягодиц, и значительно реже при ранениях верхних конечностей. Очевидно это объясняется наличием мощных мышц, заключенных в плотные апоневротические футляры.
5) Неполноценная первичная хирургическая обработка огнестрельной раны, когда в ране оставляются некротические ткани, и когда после этого рана зашивается наглухо. 6) Анаэробная инфекция чаще развивается при ранениях нижних конечностей и ягодиц, и значительно реже при ранениях верхних конечностей. Очевидно это объясняется наличием мощных мышц, заключенных в плотные апоневротические футляры.
 АНАЭРОБНАЯ ИНФЕКЦИЯ РАН клинические формы анаэробной инфекции: I. По скорости распространения процесса различают: • Молниеносные • Быстро распространяющиеся • Медленно распространяющиеся II. По клиническим проявлениям делятся на: • • • Эмфизематозные Отечные формы Гнилостно-гнойные III. По глубине расположения инфекционного очага различают: • Поверхностные или епифасциальная (Распространяющиеся до фасции в подкожной клетчатке) • Глубокие или субфасциальные
АНАЭРОБНАЯ ИНФЕКЦИЯ РАН клинические формы анаэробной инфекции: I. По скорости распространения процесса различают: • Молниеносные • Быстро распространяющиеся • Медленно распространяющиеся II. По клиническим проявлениям делятся на: • • • Эмфизематозные Отечные формы Гнилостно-гнойные III. По глубине расположения инфекционного очага различают: • Поверхностные или епифасциальная (Распространяющиеся до фасции в подкожной клетчатке) • Глубокие или субфасциальные
 Симптомы общие (без снятия повязки): Ранние - чрезмерное возбуждение, говорливость, эйфория, учащение пульса, субфебрильная температура тела, субэктеричность склер, бледность кожных покровов. Учащение пульса, не соответствующее температуре (результат токсического воздействия на сердечно-сосудистую систему), падение А/Д, симптом «ножниц» . Субэктеричность - результат гемолиза. «Симптом бессонной ночи» . Сильные распирающие боли в ране.
Симптомы общие (без снятия повязки): Ранние - чрезмерное возбуждение, говорливость, эйфория, учащение пульса, субфебрильная температура тела, субэктеричность склер, бледность кожных покровов. Учащение пульса, не соответствующее температуре (результат токсического воздействия на сердечно-сосудистую систему), падение А/Д, симптом «ножниц» . Субэктеричность - результат гемолиза. «Симптом бессонной ночи» . Сильные распирающие боли в ране.
 Местные симптомы – «белый» отек – анаэробные бактерии выделяют токсин, который вызывает резкое сужение сосудов в тканях. В результате этого кожа становится бледной и на ощупь холодной (в отличие от банальной инфекции, где кожа гиперемирована и горячая на ощупь). В последующем, вследствие развития отека и скопления газов кожа становится блестящей. Эти, вместе взятые изменения позволили в ряде случаев называть газовую гангрену белой рожей. Несомненный признак – это определение подкожной эмфиземы в виде крепитации. Перкуторно тимпанит.
Местные симптомы – «белый» отек – анаэробные бактерии выделяют токсин, который вызывает резкое сужение сосудов в тканях. В результате этого кожа становится бледной и на ощупь холодной (в отличие от банальной инфекции, где кожа гиперемирована и горячая на ощупь). В последующем, вследствие развития отека и скопления газов кожа становится блестящей. Эти, вместе взятые изменения позволили в ряде случаев называть газовую гангрену белой рожей. Несомненный признак – это определение подкожной эмфиземы в виде крепитации. Перкуторно тимпанит.
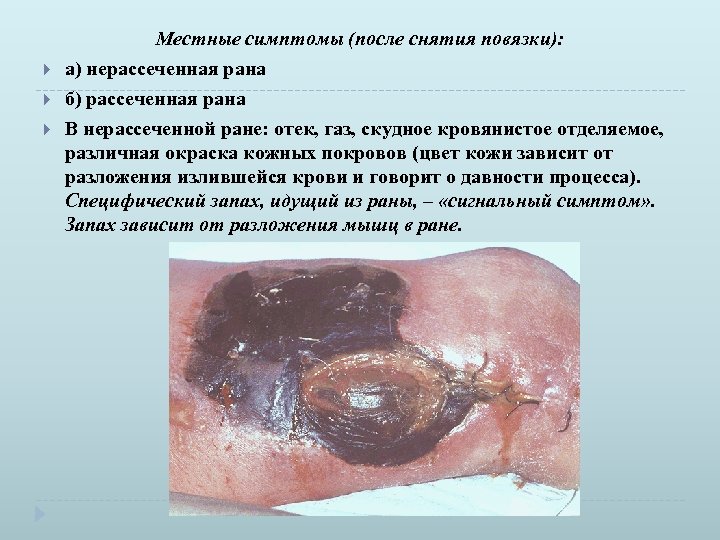 Местные симптомы (после снятия повязки): а) нерассеченная рана б) рассеченная рана В нерассеченной ране: отек, газ, скудное кровянистое отделяемое, различная окраска кожных покровов (цвет кожи зависит от разложения излившейся крови и говорит о давности процесса). Специфический запах, идущий из раны, – «сигнальный симптом» . Запах зависит от разложения мышц в ране.
Местные симптомы (после снятия повязки): а) нерассеченная рана б) рассеченная рана В нерассеченной ране: отек, газ, скудное кровянистое отделяемое, различная окраска кожных покровов (цвет кожи зависит от разложения излившейся крови и говорит о давности процесса). Специфический запах, идущий из раны, – «сигнальный симптом» . Запах зависит от разложения мышц в ране.
 В рассеченой ране - пролабирование мышц (симптом Бердяева). Рана почти не кровоточит. Отечные и импрегнированные газом мышцы не умещаются в ране. Явление некроза преобладает над явлением воспаления. Мышцы цвета «вареного мяса» , не кровоточат, дряблые (пинцет легко проходит в них). Отсутствуют грануляции. Симптом Мельникова (лигатуры) - применим чаще в мирное время. Крепитация, тимпанит.
В рассеченой ране - пролабирование мышц (симптом Бердяева). Рана почти не кровоточит. Отечные и импрегнированные газом мышцы не умещаются в ране. Явление некроза преобладает над явлением воспаления. Мышцы цвета «вареного мяса» , не кровоточат, дряблые (пинцет легко проходит в них). Отсутствуют грануляции. Симптом Мельникова (лигатуры) - применим чаще в мирное время. Крепитация, тимпанит.
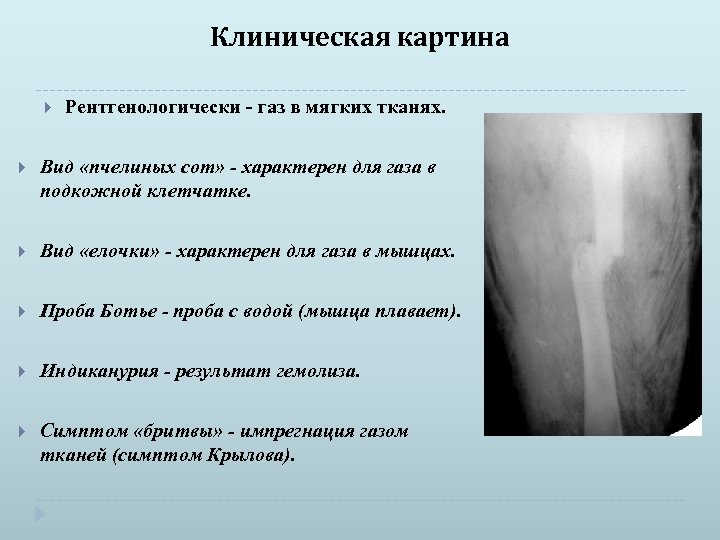 Клиническая картина Рентгенологически - газ в мягких тканях. Вид «пчелиных сот» - характерен для газа в подкожной клетчатке. Вид «елочки» - характерен для газа в мышцах. Проба Ботье - проба с водой (мышца плавает). Индиканурия - результат гемолиза. Симптом «бритвы» - импрегнация газом тканей (симптом Крылова).
Клиническая картина Рентгенологически - газ в мягких тканях. Вид «пчелиных сот» - характерен для газа в подкожной клетчатке. Вид «елочки» - характерен для газа в мышцах. Проба Ботье - проба с водой (мышца плавает). Индиканурия - результат гемолиза. Симптом «бритвы» - импрегнация газом тканей (симптом Крылова).
 Лечение Направлено: • • • Подавление жизнедеятельности возбудителей инфекции Повышение резистентности макроорганизма Устранение патогенетических сдвигов, вызванных заболеванием. Главное лечебное мероприятие – хирургическое вмешательство. • • Широкое рассечение пораженных тканей со вскрытием фасциальных влагалищ. Иссечение пораженных мышц и других тканей. Ампутации и экзартикуляции. Показания к ампутации: Ранение магистрального сосуда Огнестрельный перелом с обширным разрушением кости и мягких тканей Тотальное поражение всего сегмента конечности, распространение процесса с угрозой перехода на туловище Безуспешность предшествующих щадящих операций
Лечение Направлено: • • • Подавление жизнедеятельности возбудителей инфекции Повышение резистентности макроорганизма Устранение патогенетических сдвигов, вызванных заболеванием. Главное лечебное мероприятие – хирургическое вмешательство. • • Широкое рассечение пораженных тканей со вскрытием фасциальных влагалищ. Иссечение пораженных мышц и других тканей. Ампутации и экзартикуляции. Показания к ампутации: Ранение магистрального сосуда Огнестрельный перелом с обширным разрушением кости и мягких тканей Тотальное поражение всего сегмента конечности, распространение процесса с угрозой перехода на туловище Безуспешность предшествующих щадящих операций
 Принципы лечения раневой инфекции: 1. 2. 3. 4. 5. Санация (оздоровление). Покой. Воздействие на патогенную микрофлору. Общее воздействие на организм больного с целью повышения его защитных сил и сопротивляемости к инфекции. Раннее восстановительное лечение.
Принципы лечения раневой инфекции: 1. 2. 3. 4. 5. Санация (оздоровление). Покой. Воздействие на патогенную микрофлору. Общее воздействие на организм больного с целью повышения его защитных сил и сопротивляемости к инфекции. Раннее восстановительное лечение.
 Принципы лечения раневой инфекции: Первый принцип – санация (оздоровление), очистка гнойного очага от некротических и нежизнеспособных тканей, инородных тел. Решается хирургическим вмешательством – некрэктомией мягких тканей, секвестрнекрэктомией, частичной краевой продольной или поднадкостничной сегментарной резекцией кости на протяжении, артротомией, частичной или полной резекцией суставов. Дополнительную санацию в конце операции осуществляют промыванием антисептическими растворами, вакуумированием, ультразвуковой обработкой раны, воздействием лучом лазера. Пролонгированная санация в послеоперационном периоде достигается введением в рану протеолитических ферментов и активным дренированием ее с помощью приточноотсасывающих дренажей.
Принципы лечения раневой инфекции: Первый принцип – санация (оздоровление), очистка гнойного очага от некротических и нежизнеспособных тканей, инородных тел. Решается хирургическим вмешательством – некрэктомией мягких тканей, секвестрнекрэктомией, частичной краевой продольной или поднадкостничной сегментарной резекцией кости на протяжении, артротомией, частичной или полной резекцией суставов. Дополнительную санацию в конце операции осуществляют промыванием антисептическими растворами, вакуумированием, ультразвуковой обработкой раны, воздействием лучом лазера. Пролонгированная санация в послеоперационном периоде достигается введением в рану протеолитических ферментов и активным дренированием ее с помощью приточноотсасывающих дренажей.
 Вторичная хирургическая обработка выполняется всегда по вторичным показаниям, т. е. по поводу осложнений (в абсолютном большинстве инфекционных). участки некротизированных или инфильтрированных гноем тканей; недренированные раневые карманы и гнойные полости; распространение инфекционного процесса за пределы раны (околораневая флегмона, регионарный лимфангиит или лимфаденит, тромбофлебит, сепсис); аррозивное кровотечение из раны.
Вторичная хирургическая обработка выполняется всегда по вторичным показаниям, т. е. по поводу осложнений (в абсолютном большинстве инфекционных). участки некротизированных или инфильтрированных гноем тканей; недренированные раневые карманы и гнойные полости; распространение инфекционного процесса за пределы раны (околораневая флегмона, регионарный лимфангиит или лимфаденит, тромбофлебит, сепсис); аррозивное кровотечение из раны.
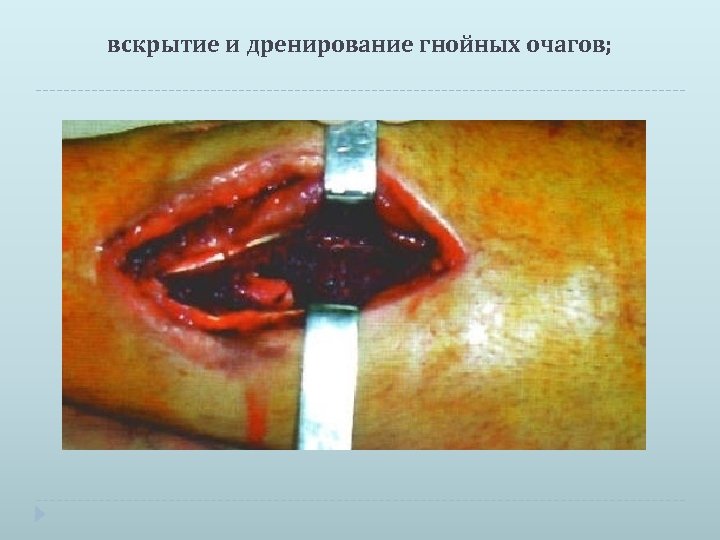 вскрытие и дренирование гнойных очагов;
вскрытие и дренирование гнойных очагов;
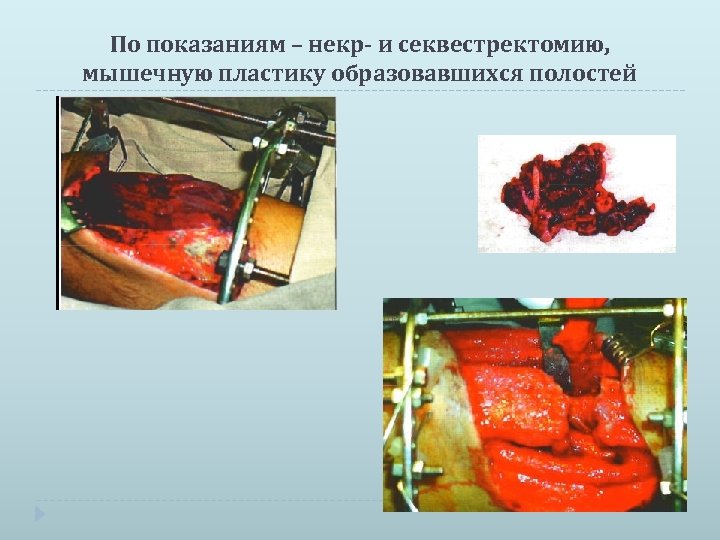 По показаниям – некр- и секвестректомию, мышечную пластику образовавшихся полостей
По показаниям – некр- и секвестректомию, мышечную пластику образовавшихся полостей
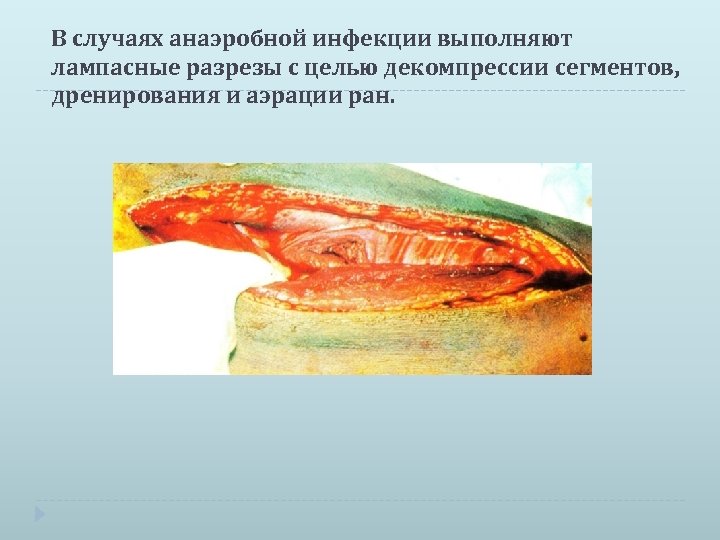 В случаях анаэробной инфекции выполняют лампасные разрезы с целью декомпрессии сегментов, дренирования и аэрации ран.
В случаях анаэробной инфекции выполняют лампасные разрезы с целью декомпрессии сегментов, дренирования и аэрации ран.
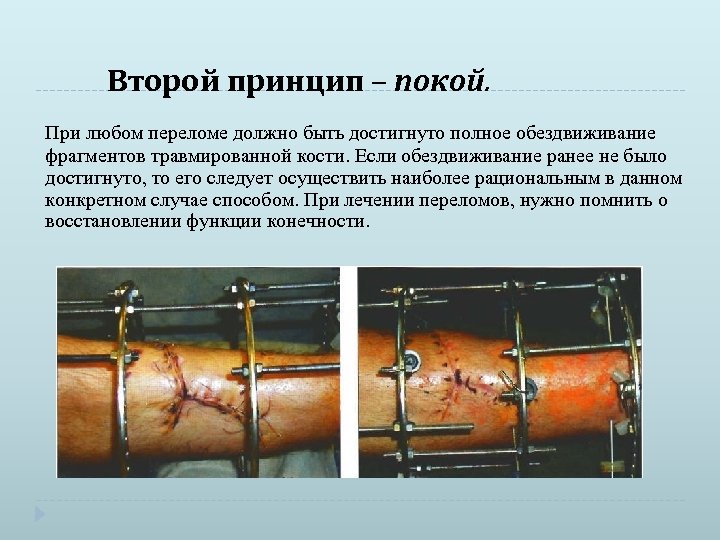 Второй принцип – покой. При любом переломе должно быть достигнуто полное обездвиживание фрагментов травмированной кости. Если обездвиживание ранее не было достигнуто, то его следует осуществить наиболее рациональным в данном конкретном случае способом. При лечении переломов, нужно помнить о восстановлении функции конечности.
Второй принцип – покой. При любом переломе должно быть достигнуто полное обездвиживание фрагментов травмированной кости. Если обездвиживание ранее не было достигнуто, то его следует осуществить наиболее рациональным в данном конкретном случае способом. При лечении переломов, нужно помнить о восстановлении функции конечности.
 Третий принцип – воздействие на патогенную микрофлору. Это направленная рациональная антибиотико и химиотерапия. Наиболее эффективным является внутриартериальный, а также методика экстракорпоральной неоперативной санации гнойных или инфекционно воспалительных очагов (антибактериальная нагрузка аутологичных лейкоцитов больного антибактериальным препаратом с последующей реинфузией).
Третий принцип – воздействие на патогенную микрофлору. Это направленная рациональная антибиотико и химиотерапия. Наиболее эффективным является внутриартериальный, а также методика экстракорпоральной неоперативной санации гнойных или инфекционно воспалительных очагов (антибактериальная нагрузка аутологичных лейкоцитов больного антибактериальным препаратом с последующей реинфузией).
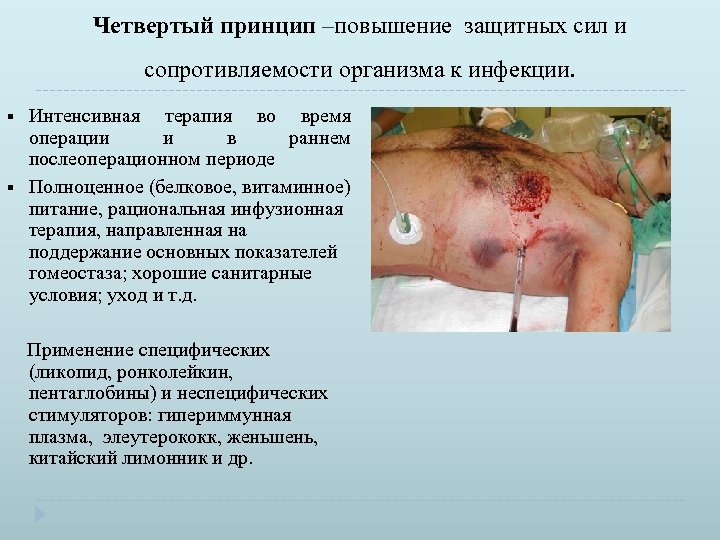 Четвертый принцип –повышение защитных сил и сопротивляемости организма к инфекции. § § Интенсивная терапия во время операции и в раннем послеоперационном периоде Полноценное (белковое, витаминное) питание, рациональная инфузионная терапия, направленная на поддержание основных показателей гомеостаза; хорошие санитарные условия; уход и т. д. Применение специфических (ликопид, ронколейкин, пентаглобины) и неспецифических стимуляторов: гипериммунная плазма, элеутерококк, женьшень, китайский лимонник и др.
Четвертый принцип –повышение защитных сил и сопротивляемости организма к инфекции. § § Интенсивная терапия во время операции и в раннем послеоперационном периоде Полноценное (белковое, витаминное) питание, рациональная инфузионная терапия, направленная на поддержание основных показателей гомеостаза; хорошие санитарные условия; уход и т. д. Применение специфических (ликопид, ронколейкин, пентаглобины) и неспецифических стимуляторов: гипериммунная плазма, элеутерококк, женьшень, китайский лимонник и др.
 Пятый принцип – раннее восстановительное лечение. По мере стихания раневой инфекции выполняют ЛФК, массаж, ЭМС, механо и физиотерапия, а также другие методы, стимулирующие репаративную регенерацию.
Пятый принцип – раннее восстановительное лечение. По мере стихания раневой инфекции выполняют ЛФК, массаж, ЭМС, механо и физиотерапия, а также другие методы, стимулирующие репаративную регенерацию.
 Профилактическая антибактериальная терапия показана: 1. 2. 3. 4. 5. 6. 7. 8. 9. 10. 11. 12. Более 12 часов после получения травмы; При обширных загрязненных ранах и открытых травмах; При проникающих ранениях полостей; При открытых переломах костей и проникающих ранениях суставов; При повышенной опасности анаэробной инфекции (обширные загрязненные повреждения, открытые переломы конечностей сопутствующие повреждения магистральных сосудов, длительное наложение жгута на конечность); При повторных длительных операциях; Операции с применением костной пластики; При локализации операционного поля в местах наиболее легкого инфицирования; Больным пожилого возраста; Пациентам, лечившимся гормональными препаратами, иммунодепрессантами; Лицам, подвергавшимся лучевой терапии; Больным с гнойной инфекцией в анамнезе.
Профилактическая антибактериальная терапия показана: 1. 2. 3. 4. 5. 6. 7. 8. 9. 10. 11. 12. Более 12 часов после получения травмы; При обширных загрязненных ранах и открытых травмах; При проникающих ранениях полостей; При открытых переломах костей и проникающих ранениях суставов; При повышенной опасности анаэробной инфекции (обширные загрязненные повреждения, открытые переломы конечностей сопутствующие повреждения магистральных сосудов, длительное наложение жгута на конечность); При повторных длительных операциях; Операции с применением костной пластики; При локализации операционного поля в местах наиболее легкого инфицирования; Больным пожилого возраста; Пациентам, лечившимся гормональными препаратами, иммунодепрессантами; Лицам, подвергавшимся лучевой терапии; Больным с гнойной инфекцией в анамнезе.
 СТОЛБНЯК одно из самых тяжелых заболеваний, вызываемое анаэробной спорообразующей палочкой Cl. Tetani. Впервые клиническую картину этой болезни описал Гиппократ, у которого от столбняка умер сын. Возбудитель столбняка был открыт почти одновременно в 1883 году русским хирургом Н. Д. Монастырским и в 1884 году немецким учёным А. Николаером.
СТОЛБНЯК одно из самых тяжелых заболеваний, вызываемое анаэробной спорообразующей палочкой Cl. Tetani. Впервые клиническую картину этой болезни описал Гиппократ, у которого от столбняка умер сын. Возбудитель столбняка был открыт почти одновременно в 1883 году русским хирургом Н. Д. Монастырским и в 1884 году немецким учёным А. Николаером.
 СТОЛБНЯК При переходе спор Cl. tetani в вегетативную форму и их размножении микробы выделяют два вида экзотоксина: • нейротоксин (тетаноспазмин), действующий на нервные клетки и вызывающий характерный для столбняка клинический синдром, 2) • тетанолизии, вызывающий гемолиз эритроцитов. тетанолизии Каких-либо специфических изменений в ране столбнячная палочка не вызывает. Клиника заболевания обусловлена действием тетаноспазмина.
СТОЛБНЯК При переходе спор Cl. tetani в вегетативную форму и их размножении микробы выделяют два вида экзотоксина: • нейротоксин (тетаноспазмин), действующий на нервные клетки и вызывающий характерный для столбняка клинический синдром, 2) • тетанолизии, вызывающий гемолиз эритроцитов. тетанолизии Каких-либо специфических изменений в ране столбнячная палочка не вызывает. Клиника заболевания обусловлена действием тетаноспазмина.
 Факторы риска Ожоги (II – IV степени) Инфекция органов слуха (с перфорацией барабанной перепонки) Инфицирование матки в ранний послеродовый период Попадание в открытую рану заражённой почвы Отморожения Инфицирование пупочных ран у новорождённых Язвы кожных покровов Хирургические раны Размозжённые и рваные раны.
Факторы риска Ожоги (II – IV степени) Инфекция органов слуха (с перфорацией барабанной перепонки) Инфицирование матки в ранний послеродовый период Попадание в открытую рану заражённой почвы Отморожения Инфицирование пупочных ран у новорождённых Язвы кожных покровов Хирургические раны Размозжённые и рваные раны.
 Течение и прогноз Ежегодная смертность в мире от столбняка достигает 250 000 человек Смертность выше в юношеском и пожилом возрасте. Заболевание заканчивается летально в 25– 50% случаев У новорожденных достигает 95 % До сих пор в развивающихся странах каждые 3 минуты от столбняка умирает ребенок
Течение и прогноз Ежегодная смертность в мире от столбняка достигает 250 000 человек Смертность выше в юношеском и пожилом возрасте. Заболевание заканчивается летально в 25– 50% случаев У новорожденных достигает 95 % До сих пор в развивающихся странах каждые 3 минуты от столбняка умирает ребенок
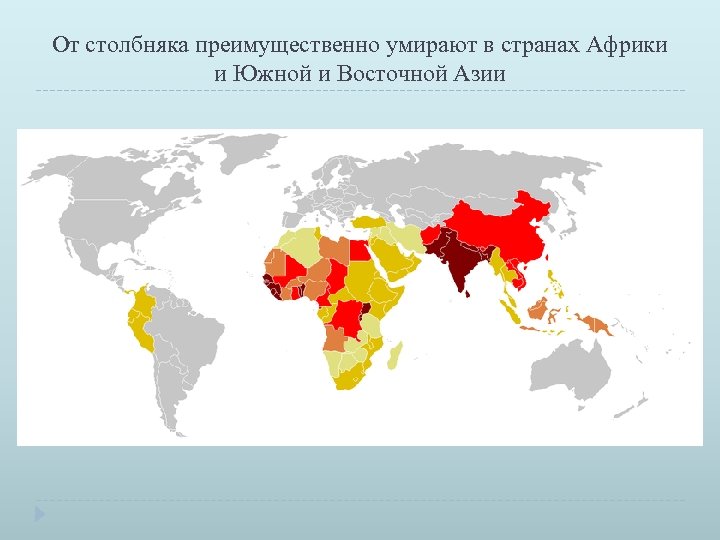 От столбняка преимущественно умирают в странах Африки и Южной и Восточной Азии
От столбняка преимущественно умирают в странах Африки и Южной и Восточной Азии
 СТОЛБНЯК Классификация 1. Легкая 2. Средней тяжести 3. Тяжелая 4. Очень тяжелая Формы столбняка: 1) Нисходящий столбняк 2) Восходящий столбняк 3) Смешанный
СТОЛБНЯК Классификация 1. Легкая 2. Средней тяжести 3. Тяжелая 4. Очень тяжелая Формы столбняка: 1) Нисходящий столбняк 2) Восходящий столбняк 3) Смешанный
 ФОРМЫ ЗАБОЛЕВАНИЯ 4 формы заболевания: генерализованная локальная энцефалитическая (столбняк Бруннера) неонатальная В динамике заболевания сознание больного всё время остаётся ясным.
ФОРМЫ ЗАБОЛЕВАНИЯ 4 формы заболевания: генерализованная локальная энцефалитическая (столбняк Бруннера) неонатальная В динамике заболевания сознание больного всё время остаётся ясным.
 В клинической картине общего нисходящего столбняка выделено 4 периода: • Инкубационный • Начальный • Период разгара • Выздоровления Предвестники столбняка: Предвестники столбняка • головная боль • боли в раненой конечности • повышенная реакция на свет, шум, перевязки, транспортировку и т. д. Первый признак столбняка — сокращение жевательных мышц.
В клинической картине общего нисходящего столбняка выделено 4 периода: • Инкубационный • Начальный • Период разгара • Выздоровления Предвестники столбняка: Предвестники столбняка • головная боль • боли в раненой конечности • повышенная реакция на свет, шум, перевязки, транспортировку и т. д. Первый признак столбняка — сокращение жевательных мышц.
 СТОЛБНЯК Ранние симптомы Характерны три ведущих симптома: 1. Тризм (затруднённое открывание рта из за судорожного сокращения жевательных мышц). Risus sardonicus (сардоническая улыбка — своеобразное выражение страдания и улыбки одновременно, обусловленное спазмом лицевых мышц). 2. Дисфагия. 3. Ригидность затылочных мышц.
СТОЛБНЯК Ранние симптомы Характерны три ведущих симптома: 1. Тризм (затруднённое открывание рта из за судорожного сокращения жевательных мышц). Risus sardonicus (сардоническая улыбка — своеобразное выражение страдания и улыбки одновременно, обусловленное спазмом лицевых мышц). 2. Дисфагия. 3. Ригидность затылочных мышц.
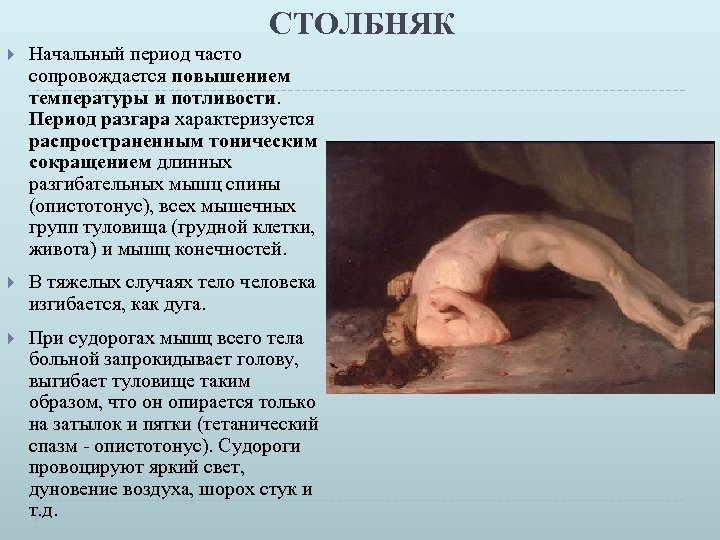 СТОЛБНЯК Начальный период часто сопровождается повышением температуры и потливости. Период разгара характеризуется распространенным тоническим сокращением длинных разгибательных мышц спины (опистотонус), всех мышечных групп туловища (грудной клетки, живота) и мышц конечностей. В тяжелых случаях тело человека изгибается, как дуга. При судорогах мышц всего тела больной запрокидывает голову, выгибает туловище таким образом, что он опирается только на затылок и пятки (тетанический спазм опистотонус). Судороги провоцируют яркий свет, дуновение воздуха, шорох стук и т. д.
СТОЛБНЯК Начальный период часто сопровождается повышением температуры и потливости. Период разгара характеризуется распространенным тоническим сокращением длинных разгибательных мышц спины (опистотонус), всех мышечных групп туловища (грудной клетки, живота) и мышц конечностей. В тяжелых случаях тело человека изгибается, как дуга. При судорогах мышц всего тела больной запрокидывает голову, выгибает туловище таким образом, что он опирается только на затылок и пятки (тетанический спазм опистотонус). Судороги провоцируют яркий свет, дуновение воздуха, шорох стук и т. д.
 ФОРМЫ ЗАБОЛЕВАНИЯ Генерализованный столбняк судорожное напряжение жевательных мышц напряжение мышц лица и искажение его выражения напряжение мышц шеи и глотки нарушение глотания напряжение мышц спины, груди, живота, конечностей, кроме кистей и стоп сильные боли в мышцах при их судорожном сокращении
ФОРМЫ ЗАБОЛЕВАНИЯ Генерализованный столбняк судорожное напряжение жевательных мышц напряжение мышц лица и искажение его выражения напряжение мышц шеи и глотки нарушение глотания напряжение мышц спины, груди, живота, конечностей, кроме кистей и стоп сильные боли в мышцах при их судорожном сокращении
 ФОРМЫ ЗАБОЛЕВАНИЯ Местный столбняк боли в мышцах в области раны напряжение мышц в области раны, а далее их судороги
ФОРМЫ ЗАБОЛЕВАНИЯ Местный столбняк боли в мышцах в области раны напряжение мышц в области раны, а далее их судороги
 СТОЛБНЯК ВЫДЕЛЯЮТ 4 СТЕПЕНИ СТОЛБНЯКА. I степень — легкая форма. Инкубационный период 3 нед. Мышечное напряжение слабое. Клонические судороги редкие или отсутствуют. Заболевание продолжается до 10— 12 дней. Прогноз благоприятный. II степень — столбняк средней тяжести. Инкубационный период более двух недель. Все клинические симптомы столбняка выражены умеренно. Заболевание продолжается до 2 нед. Редкие смертельные исходы являются следствием различных осложнений на почве возрастных изменений.
СТОЛБНЯК ВЫДЕЛЯЮТ 4 СТЕПЕНИ СТОЛБНЯКА. I степень — легкая форма. Инкубационный период 3 нед. Мышечное напряжение слабое. Клонические судороги редкие или отсутствуют. Заболевание продолжается до 10— 12 дней. Прогноз благоприятный. II степень — столбняк средней тяжести. Инкубационный период более двух недель. Все клинические симптомы столбняка выражены умеренно. Заболевание продолжается до 2 нед. Редкие смертельные исходы являются следствием различных осложнений на почве возрастных изменений.
 СТОЛБНЯК III степень — тяжелая форма. Инкубационный период 9— 15 дней. Развернутая клиника столбняка проявляется на 4— 5 день с момента появления первых симптомов. Состояние больных тяжелое. Возможны апнотические кризы. Выражены симптомы стволовой интоксикации. Частые смертельные исходы. IV степень — очень тяжелая форма. Инкубационный период 8— 9 дней. Общее состояние больных очень тяжелое. Температура тела 40— 41 °С, пульс 140— 160 ударов в минуту. Летальные исходы связаны с асфиксическими кризами и осложнениями со стороны сердечно сосудистой системы.
СТОЛБНЯК III степень — тяжелая форма. Инкубационный период 9— 15 дней. Развернутая клиника столбняка проявляется на 4— 5 день с момента появления первых симптомов. Состояние больных тяжелое. Возможны апнотические кризы. Выражены симптомы стволовой интоксикации. Частые смертельные исходы. IV степень — очень тяжелая форма. Инкубационный период 8— 9 дней. Общее состояние больных очень тяжелое. Температура тела 40— 41 °С, пульс 140— 160 ударов в минуту. Летальные исходы связаны с асфиксическими кризами и осложнениями со стороны сердечно сосудистой системы.
 Лечение столбняка можно разделить на 3 группы 1 - общие мероприятия (покой, уход, питание) 2 - специфическое лечение (сыворотка, вакцина) 3 - неспецифическое лечение
Лечение столбняка можно разделить на 3 группы 1 - общие мероприятия (покой, уход, питание) 2 - специфическое лечение (сыворотка, вакцина) 3 - неспецифическое лечение
 Лечение Диета по переносимости. При выраженном тризме — питание через назогастральный зонд Хирургическая обработка ран, в т. ч. заживших к моменту болезни, с иссечением некротизированных тканей и обеспечением доступа воздуха. Ввести в область раны 3000 – 10000 МЕ противостолбнячной сыворотки Необходимо поместить пациента в изолированное затемнённое помещение и максимально ограничить воздействие на него внешних раздражителей (шум, сквозняк и т. д. ).
Лечение Диета по переносимости. При выраженном тризме — питание через назогастральный зонд Хирургическая обработка ран, в т. ч. заживших к моменту болезни, с иссечением некротизированных тканей и обеспечением доступа воздуха. Ввести в область раны 3000 – 10000 МЕ противостолбнячной сыворотки Необходимо поместить пациента в изолированное затемнённое помещение и максимально ограничить воздействие на него внешних раздражителей (шум, сквозняк и т. д. ).
 Лечение Для нейтрализации поступающего токсина вводят столбнячный адсорбированный антитоксин 1500– 2000 МЕ/кг. При тяжёлом течении вводят 100 000 МЕ сыворотки в/м и до 50000 МЕ в/в, разведя её в 0, 9% р ре натрия хлорида в соотношении 1: 5– 1: 10 и подогрев до 37 °С. Обычно антитоксин вводят дважды с интервалом 3– 5 дней Столбнячный g глобулин: для профилактики — 3 мл (не менее 450 МЕ) в/м, для лечения — 3000– 10 000 МЕ однократно. Бензилпенициллин по 2 млн ЕД в/в каждые 6 ч, при непереносимости — метронидазол 30 мг/кг. Продолжительность терапии от 10 до 14 дней
Лечение Для нейтрализации поступающего токсина вводят столбнячный адсорбированный антитоксин 1500– 2000 МЕ/кг. При тяжёлом течении вводят 100 000 МЕ сыворотки в/м и до 50000 МЕ в/в, разведя её в 0, 9% р ре натрия хлорида в соотношении 1: 5– 1: 10 и подогрев до 37 °С. Обычно антитоксин вводят дважды с интервалом 3– 5 дней Столбнячный g глобулин: для профилактики — 3 мл (не менее 450 МЕ) в/м, для лечения — 3000– 10 000 МЕ однократно. Бензилпенициллин по 2 млн ЕД в/в каждые 6 ч, при непереносимости — метронидазол 30 мг/кг. Продолжительность терапии от 10 до 14 дней
 Противосудорожная терапия Рекомендуется начинать с внутримышечного введения нейроплегической смеси: Аминазин 2, 5% 2, 0 мл Омнопон 2% 1, 0 мл Промедол 2% 1, 0 мл Димедрол 1% 2, 0 мл Скополомин 0, 005% 0, 5 мл Дополнительно вводится 5 10% р р гексенала в/мыш. Инъекцию этих растворов можно повторять до 4 раз в сутки.
Противосудорожная терапия Рекомендуется начинать с внутримышечного введения нейроплегической смеси: Аминазин 2, 5% 2, 0 мл Омнопон 2% 1, 0 мл Промедол 2% 1, 0 мл Димедрол 1% 2, 0 мл Скополомин 0, 005% 0, 5 мл Дополнительно вводится 5 10% р р гексенала в/мыш. Инъекцию этих растворов можно повторять до 4 раз в сутки.
 Противосудорожная терапия При отсутствии эффекта – миорелаксанты в дозах 30 45 мг. + ИВЛ. Питание через назогастральный зонд. Все хирургические манипуляции, в том числе перевязки, должны проводиться под обезболиванием. Операции оправданы лишь по жизненным показаниям: • Остановка кровотечения • Вскрытие гнойников • Интубация • трахеостомия
Противосудорожная терапия При отсутствии эффекта – миорелаксанты в дозах 30 45 мг. + ИВЛ. Питание через назогастральный зонд. Все хирургические манипуляции, в том числе перевязки, должны проводиться под обезболиванием. Операции оправданы лишь по жизненным показаниям: • Остановка кровотечения • Вскрытие гнойников • Интубация • трахеостомия
 Осложнения Компрессионный перелом тел позвонков (перелом Лендорффа–Грацианского) Разрывы и контрактуры мышц Поражение III, IV, VII черепно мозговых нервов Бронхопневмонии Долевые пневмонии Сепсис Рабдомиолиз Парез кишечника
Осложнения Компрессионный перелом тел позвонков (перелом Лендорффа–Грацианского) Разрывы и контрактуры мышц Поражение III, IV, VII черепно мозговых нервов Бронхопневмонии Долевые пневмонии Сепсис Рабдомиолиз Парез кишечника
 Благодарю за внимание!
Благодарю за внимание!


