ВОЗДУШНО-КАПЕЛЬНЫЕ ИНФЕКЦИИ У ДЕТЕЙ.ppt
- Количество слайдов: 50
 Кафедра специальной психологии КГПУ Лекция 5. ВОЗДУШНО-КАПЕЛЬНЫЕ ИНФЕКЦИИ У ДЕТЕЙ Мультимедийное сопровождение лекционного курса доц. Бардецкой Я. В. по дисциплине «Основы педиатрии и гигиены»
Кафедра специальной психологии КГПУ Лекция 5. ВОЗДУШНО-КАПЕЛЬНЫЕ ИНФЕКЦИИ У ДЕТЕЙ Мультимедийное сопровождение лекционного курса доц. Бардецкой Я. В. по дисциплине «Основы педиатрии и гигиены»
 • Болезнь – это нарушение жизнедеятельности организма под воздействием чрезвычайных раздражителей внутренней или внешней среды, которое характеризуется понижением приспособляемости организма при одновременной мобилизации его защитных сил. • Детский организм не владеет совершенными защитными механизмами, поэтому дети болеют значительно чаще, чем взрослые. • Среди детских заболеваний большое место занимают инфекционные.
• Болезнь – это нарушение жизнедеятельности организма под воздействием чрезвычайных раздражителей внутренней или внешней среды, которое характеризуется понижением приспособляемости организма при одновременной мобилизации его защитных сил. • Детский организм не владеет совершенными защитными механизмами, поэтому дети болеют значительно чаще, чем взрослые. • Среди детских заболеваний большое место занимают инфекционные.
 • Инфекция (от лат. infectio – заражение, загрязнение) – состояние зараженности организма, проявляющееся как болезнь или как носительство (бактерионосительство, вирусоносительство, паразитоносительство). • На развитие инфекции оказывают влияние патогенные свойства (вирулентность) возбудителя, степень зараженности (доза микробов) и состояние сопротивляемости (иммунитет) организма. • Продолжительность инфекционных болезней различна – от нескольких недель (острые инфекции: корь, скарлатина, ветряная оспа и др. ), до нескольких лет (хронические: СПИД, сифилис, туберкулез и др. ).
• Инфекция (от лат. infectio – заражение, загрязнение) – состояние зараженности организма, проявляющееся как болезнь или как носительство (бактерионосительство, вирусоносительство, паразитоносительство). • На развитие инфекции оказывают влияние патогенные свойства (вирулентность) возбудителя, степень зараженности (доза микробов) и состояние сопротивляемости (иммунитет) организма. • Продолжительность инфекционных болезней различна – от нескольких недель (острые инфекции: корь, скарлатина, ветряная оспа и др. ), до нескольких лет (хронические: СПИД, сифилис, туберкулез и др. ).
 ОРВИ • Термин ОРВИ обозначает большую группу заболеваний вирусной природы, поражающих дыхательный тракт. • Наиболее распространенными возбудителями ОРВИ являются вирусы гриппа, парагриппа, аденовирусы. • Источник инфекции – больной человек. Вирус сохраняется в слюне, слизи, мокроте, выделяемых больным. • Инкубационный период от нескольких часов до 7 дней. • Заболевание начинается остро: повышается температура, нарушается сон, аппетит. ОРВИ проявляется в разных клинических формах: риниты, фарингиты, тонзиллиты, ларингиты, бронхиты, пневмония.
ОРВИ • Термин ОРВИ обозначает большую группу заболеваний вирусной природы, поражающих дыхательный тракт. • Наиболее распространенными возбудителями ОРВИ являются вирусы гриппа, парагриппа, аденовирусы. • Источник инфекции – больной человек. Вирус сохраняется в слюне, слизи, мокроте, выделяемых больным. • Инкубационный период от нескольких часов до 7 дней. • Заболевание начинается остро: повышается температура, нарушается сон, аппетит. ОРВИ проявляется в разных клинических формах: риниты, фарингиты, тонзиллиты, ларингиты, бронхиты, пневмония.
 • Течение ОРВИ преимущественно непродолжительное. Температура держится 1 -2 дня. • Риниты и назофарингиты сопровождаются серозными выделениями. • При тонзиллитах возникает боль при глотании. • Ларингиты, ларинготрахеиты при ОРВИ могут сопровождаться стенозами и протекать в виде крупа (приступы удушья). • Наиболее тяжело ОРВИ протекает обычно у детей раннего возраста, присоединении вторичной инфекции. Выявляются бронхиты, воспаление легких, отиты, стоматиты, циститы, нефриты и др. • Специфической вакцины против ОРВИ не разработано, кроме вакцины против гриппа. Поэтому в борьбе с ОРВИ используют неспецифические мероприятия.
• Течение ОРВИ преимущественно непродолжительное. Температура держится 1 -2 дня. • Риниты и назофарингиты сопровождаются серозными выделениями. • При тонзиллитах возникает боль при глотании. • Ларингиты, ларинготрахеиты при ОРВИ могут сопровождаться стенозами и протекать в виде крупа (приступы удушья). • Наиболее тяжело ОРВИ протекает обычно у детей раннего возраста, присоединении вторичной инфекции. Выявляются бронхиты, воспаление легких, отиты, стоматиты, циститы, нефриты и др. • Специфической вакцины против ОРВИ не разработано, кроме вакцины против гриппа. Поэтому в борьбе с ОРВИ используют неспецифические мероприятия.
 Грипп • Острое вирусное заболевание, с повреждением верхних дыхательных путей. Протекает он с явлениями общей интоксикации. • Различают три типа вируса гриппа: А, В и С, которые, в свою очередь, имеют подтипы. • С вирусом гриппа А связывают пандемии, В – эпидемии, С – спородические (одиночные ) заболевания. • Источник инфекции больной человек. Вирус выделяется во внешнюю среду при чихании, кашле, разговоре. • Течение его сезонное – осенне-зимний и зимне-весенний. • Вирус вызывает воспалительные и некротические изменения, и гибель клеток. • Инкубационный период от нескольких часов до 2 -3 дней. Заболевание начинается внезапным подъемом температуры до 39 -40˚С, озноб, общая слабость, разбитость. Насморк, сухость и поражения слизистой носоглотки, сухой кашель, боль в глазных яблоках. Боль может быть в спине, пояснице, суставах, мышцах. • У детей нередко отмечается рвота, судороги, менингеальные явления.
Грипп • Острое вирусное заболевание, с повреждением верхних дыхательных путей. Протекает он с явлениями общей интоксикации. • Различают три типа вируса гриппа: А, В и С, которые, в свою очередь, имеют подтипы. • С вирусом гриппа А связывают пандемии, В – эпидемии, С – спородические (одиночные ) заболевания. • Источник инфекции больной человек. Вирус выделяется во внешнюю среду при чихании, кашле, разговоре. • Течение его сезонное – осенне-зимний и зимне-весенний. • Вирус вызывает воспалительные и некротические изменения, и гибель клеток. • Инкубационный период от нескольких часов до 2 -3 дней. Заболевание начинается внезапным подъемом температуры до 39 -40˚С, озноб, общая слабость, разбитость. Насморк, сухость и поражения слизистой носоглотки, сухой кашель, боль в глазных яблоках. Боль может быть в спине, пояснице, суставах, мышцах. • У детей нередко отмечается рвота, судороги, менингеальные явления.
 • Лихорадочный период при неосложненном течении гриппа длится 1 -6 дней, затем температура быстро падает. • Осложнения: воспаление легких, отит, бронхит, ларингит, гайморит. • У детей 1 -3 года грипп протекает особенно тяжело: быстро развиваются признаки токсического поражения нервной системы, круп и иные вторичные осложнения. Смертность у них более высокая, по сравнению с детьми старшего возраста. • После перенесенного гриппа у ребенка в течение 2 -3 недель наблюдаются повышенная утомляемость, слабость, головная боль, бессонница, раздражительность.
• Лихорадочный период при неосложненном течении гриппа длится 1 -6 дней, затем температура быстро падает. • Осложнения: воспаление легких, отит, бронхит, ларингит, гайморит. • У детей 1 -3 года грипп протекает особенно тяжело: быстро развиваются признаки токсического поражения нервной системы, круп и иные вторичные осложнения. Смертность у них более высокая, по сравнению с детьми старшего возраста. • После перенесенного гриппа у ребенка в течение 2 -3 недель наблюдаются повышенная утомляемость, слабость, головная боль, бессонница, раздражительность.

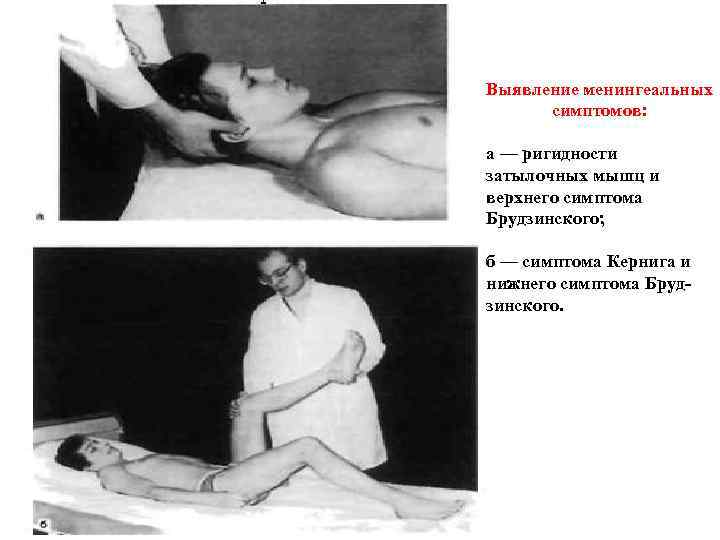 Выявление менингеальных симптомов: а — ригидности затылочных мышц и верхнего симптома Брудзинского; б — симптома Кернига и нижнего симптома Брудзинского.
Выявление менингеальных симптомов: а — ригидности затылочных мышц и верхнего симптома Брудзинского; б — симптома Кернига и нижнего симптома Брудзинского.

 • Профилактика ОРВИ. • Рекомендуется регулярное и достаточное проветривание помещений, влажная уборка с дизрастворами, соблюдение правил личной гигиены, облучение помещений ртутнокварцевой лампой. • Большое значение имеет физическое воспитание и закаливание детей. • Переболевшего ребенка в ДДУ принимают не раньше 7 дней, от начала заболевания, а при осложнениях не раньше полного выздоровления. Рекомендуется больным полноценное питание, частое питье, не рекомендуют сухие продукты – печенье, сухари. • Профилактические средства: ремантадин, арбидол, оксолиновая мазь, интерферон, но не рекомендуется детям младше 7 лет.
• Профилактика ОРВИ. • Рекомендуется регулярное и достаточное проветривание помещений, влажная уборка с дизрастворами, соблюдение правил личной гигиены, облучение помещений ртутнокварцевой лампой. • Большое значение имеет физическое воспитание и закаливание детей. • Переболевшего ребенка в ДДУ принимают не раньше 7 дней, от начала заболевания, а при осложнениях не раньше полного выздоровления. Рекомендуется больным полноценное питание, частое питье, не рекомендуют сухие продукты – печенье, сухари. • Профилактические средства: ремантадин, арбидол, оксолиновая мазь, интерферон, но не рекомендуется детям младше 7 лет.
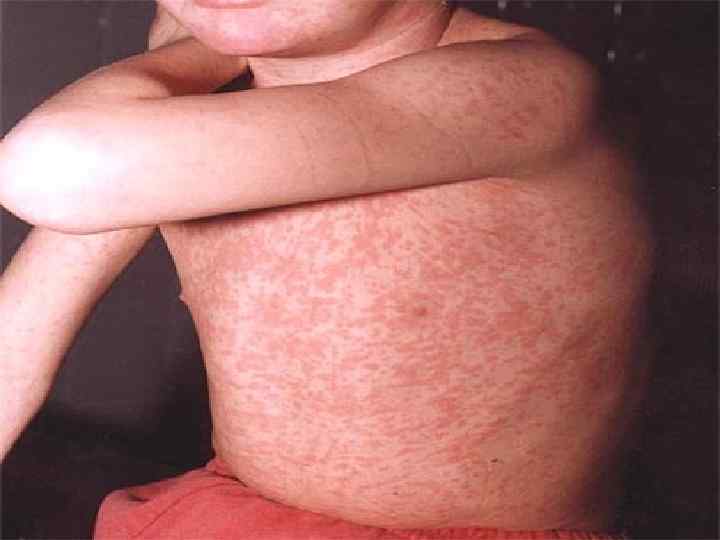
 • Корь – острое инфекционное заболевание, характеризующееся воспалением слизистых оболочек дыхательных путей, глаз, сыпью, интоксикацией. • Возбудитель кори – вирус. • Вне организма человека он быстро погибает, высыхает под действием солнечных лучей. Единственным источником инфекции является человек (ребенок), так как это заболевание в основном детское. Вирус передается воздушнокапельным путем: при кашле, чихании, при смехе и т. д. Чаще болеют корью дети от 1 -5 лет. • После заболевания вырабатывается стойкий иммунитет. • Более тяжело болеют дети с плохим физическим развитием. Вирус через верхние дыхательные пути попадает в кровь. • В клиническом течение различают четыре периода: инкубационный, катаральный, период появления высыпания сыпи и пигменция (угасание сыпи). • Инкубационный период длится от 9 -11 до 21 дня.
• Корь – острое инфекционное заболевание, характеризующееся воспалением слизистых оболочек дыхательных путей, глаз, сыпью, интоксикацией. • Возбудитель кори – вирус. • Вне организма человека он быстро погибает, высыхает под действием солнечных лучей. Единственным источником инфекции является человек (ребенок), так как это заболевание в основном детское. Вирус передается воздушнокапельным путем: при кашле, чихании, при смехе и т. д. Чаще болеют корью дети от 1 -5 лет. • После заболевания вырабатывается стойкий иммунитет. • Более тяжело болеют дети с плохим физическим развитием. Вирус через верхние дыхательные пути попадает в кровь. • В клиническом течение различают четыре периода: инкубационный, катаральный, период появления высыпания сыпи и пигменция (угасание сыпи). • Инкубационный период длится от 9 -11 до 21 дня.
 • Катаральный период (продромальный) характеризуется ярко выраженным воспалением слизистой верхних дыхательных путей и конъюнктивы глаза. • Болезнь начинается с повышения температуры тела до 38 -39˚С. Ребенок вялый, плаксивый, снижается аппетит, нарушается сон. Из носа выделяется обильный секрет. Ребенок часто чихает. Развивается конъюнктивит, слезотечение, светобоязнь. Появляется надсадный сухой кашель, осиплость голоса. • На 2 -3 день продромального периода появляется характерный симптом для кори – пятна Бельского. Филатова-Коплика в виде очень мелких беловатых точек (похожи на манную крупу). Они располагаются на слизистой оболочке щек напротив малых коренных зубов и окружены красным ободком.
• Катаральный период (продромальный) характеризуется ярко выраженным воспалением слизистой верхних дыхательных путей и конъюнктивы глаза. • Болезнь начинается с повышения температуры тела до 38 -39˚С. Ребенок вялый, плаксивый, снижается аппетит, нарушается сон. Из носа выделяется обильный секрет. Ребенок часто чихает. Развивается конъюнктивит, слезотечение, светобоязнь. Появляется надсадный сухой кашель, осиплость голоса. • На 2 -3 день продромального периода появляется характерный симптом для кори – пятна Бельского. Филатова-Коплика в виде очень мелких беловатых точек (похожи на манную крупу). Они располагаются на слизистой оболочке щек напротив малых коренных зубов и окружены красным ободком.
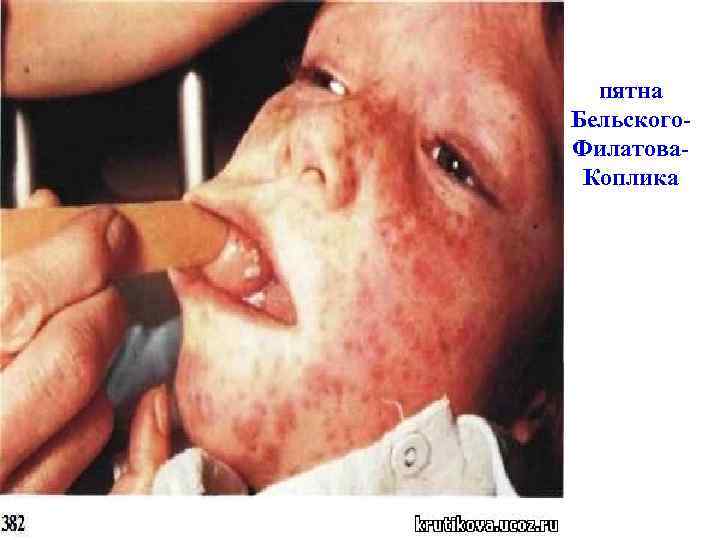 пятна Бельского. Филатова. Коплика
пятна Бельского. Филатова. Коплика
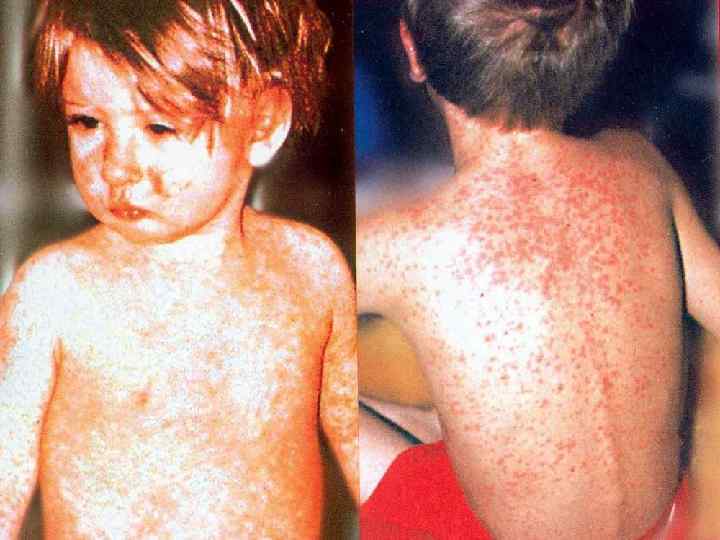
 • Период высыпания начинается на 4 -5 день болезни и продолжается 3 -4 дня. Пятнисто-папулезная сыпь в начале появляется за ушами и в центре лица, потом распространяется на все лицо, шею, на туловище, на 3 -й день на конечности. • Элементы сыпи представляют собой розовые пятна неправильной формы диаметром до 5 мм. Они постепенно увеличиваются, приподнимаются над кожей и могут сливаться между собой. • Первые два дня тяжелые, сопровождаются высокой температурой, лицо одутловатое, насморк, кашель, у грудных детей может быть жидкий стул. • В период пигментации сыпь начинает темнеть (коричневый оттенок). Этот период длится 7 -10 дней, затем исчезает в том же порядке. В конце исчезновения сыпи и воспалительных процессов слизистых оболочек верхних дыхательных путей и глаз ребенок быстро поправляется.
• Период высыпания начинается на 4 -5 день болезни и продолжается 3 -4 дня. Пятнисто-папулезная сыпь в начале появляется за ушами и в центре лица, потом распространяется на все лицо, шею, на туловище, на 3 -й день на конечности. • Элементы сыпи представляют собой розовые пятна неправильной формы диаметром до 5 мм. Они постепенно увеличиваются, приподнимаются над кожей и могут сливаться между собой. • Первые два дня тяжелые, сопровождаются высокой температурой, лицо одутловатое, насморк, кашель, у грудных детей может быть жидкий стул. • В период пигментации сыпь начинает темнеть (коричневый оттенок). Этот период длится 7 -10 дней, затем исчезает в том же порядке. В конце исчезновения сыпи и воспалительных процессов слизистых оболочек верхних дыхательных путей и глаз ребенок быстро поправляется.
 • Лечение в основном в домашних условиях. Особое значение имеет уход и санитарно-гигиенические условия (светлое, чистое, проветренное помещение). Постельный режим следует соблюдать в течение всего периода лихорадки и в первые 2 -3 дня после снижения температуры. • Профилактика. Изоляция больных обязательна на срок не менее 5 дней, а при более тяжелом течение не менее 10 дней от начала высыпания. Контактным детям вводят гаммаглобулин. Дети, бывшие в контакте с больными, не привитые и не болевшие, не допускаются в ДУ в течение 17 дней с момента контакта, а если им проведена пассивная иммунизация гамма-глобулином, то в течение 21 дня. • Вакцинация против кори проводится живой вакциной в возрасте 12 месяцев и 6 лет.
• Лечение в основном в домашних условиях. Особое значение имеет уход и санитарно-гигиенические условия (светлое, чистое, проветренное помещение). Постельный режим следует соблюдать в течение всего периода лихорадки и в первые 2 -3 дня после снижения температуры. • Профилактика. Изоляция больных обязательна на срок не менее 5 дней, а при более тяжелом течение не менее 10 дней от начала высыпания. Контактным детям вводят гаммаглобулин. Дети, бывшие в контакте с больными, не привитые и не болевшие, не допускаются в ДУ в течение 17 дней с момента контакта, а если им проведена пассивная иммунизация гамма-глобулином, то в течение 21 дня. • Вакцинация против кори проводится живой вакциной в возрасте 12 месяцев и 6 лет.
 • • Краснуха. Острое инфекционное заболевание, протекающее кратковременной лихорадкой, интоксикацией, мелкопятнистой сыпью, похожей на корь, увеличением лимфатических узлов, особенно затылочных. Возбудителем краснухи является фильтрующийся вирус, который быстро погибает в окружающей среде. Источник инфекции – больной человек. Заражение краснухой в первые три месяца беременности приводит у половины женщин к выкидышу плода. В противном случае ребенок рождается с тяжелыми пороками развития, слепой, глухой, пороками сердца, микроцефалией, повреждением костей. Болеют дети от 6 месяцев до 10 -12 лет. После заболевания формируется стойкий пожизненный иммунитет. Инкубационный период заболевания 14 -21 день.
• • Краснуха. Острое инфекционное заболевание, протекающее кратковременной лихорадкой, интоксикацией, мелкопятнистой сыпью, похожей на корь, увеличением лимфатических узлов, особенно затылочных. Возбудителем краснухи является фильтрующийся вирус, который быстро погибает в окружающей среде. Источник инфекции – больной человек. Заражение краснухой в первые три месяца беременности приводит у половины женщин к выкидышу плода. В противном случае ребенок рождается с тяжелыми пороками развития, слепой, глухой, пороками сердца, микроцефалией, повреждением костей. Болеют дети от 6 месяцев до 10 -12 лет. После заболевания формируется стойкий пожизненный иммунитет. Инкубационный период заболевания 14 -21 день.
 • Начало острое: недомогание, повышение температуры до 3738˚С. И одновременно появляется мелкая бледнорозовая сыпь величиной с булавочную головку или рисовое зерно. Сыпь в начале возникает на лице и быстро покрывает тело. Исчезает она через три дня без шелушения и пигментации. • Важным симптомом является увеличение заушных, затылочных и заднешейных лимфатических узлов. • Течение краснухи благоприятное, осложнений нет. • Больному рекомендуется постельный режим. Изоляция прекращается через 4 дня после появления сыпи. Карантин не устанавливается для контактных детей, но за ними в течение 17 дней ведется наблюдение. • Беременные женщины, не болевшие краснухой, должны избегать общения с больными!!!
• Начало острое: недомогание, повышение температуры до 3738˚С. И одновременно появляется мелкая бледнорозовая сыпь величиной с булавочную головку или рисовое зерно. Сыпь в начале возникает на лице и быстро покрывает тело. Исчезает она через три дня без шелушения и пигментации. • Важным симптомом является увеличение заушных, затылочных и заднешейных лимфатических узлов. • Течение краснухи благоприятное, осложнений нет. • Больному рекомендуется постельный режим. Изоляция прекращается через 4 дня после появления сыпи. Карантин не устанавливается для контактных детей, но за ними в течение 17 дней ведется наблюдение. • Беременные женщины, не болевшие краснухой, должны избегать общения с больными!!!
 • Эпидемический паротит (паротитная инфекция, свинка, заушница) – острое инфекционное заболевание, характеризуется наиболее частым поражением околоушных слюнных желез, реже подчелюстных и других железистых органов (поджелудочной железы, яичников, яичек). • Возбудителем эпидемического паротита является мелкий вирус, патогенный для человека и обезьян. В окружающей среде не стоек. • Подъем заболеваемости наблюдается в зимнее-весенний период, что объясняется повышением контактов в ДДУ и школы. • Источник инфекции - больной человек. • Заражение воздушно-капельное, через предметы обихода, игрушки, инфицированные слюной больного ребенка. • Вирус обнаруживается в слюне в конце инкубационного периода и в первые 3 -8 дней болезни. • Входные ворота инфекции – слизистые оболочки верхних дыхательных путей откуда вирус проникает в ток крови и разносится в различные органы и ткани. • Вспышка заболевания носит ограниченный характер, часто не распространяется за пределы школы, детского сада, яслей, общежития, дома, квартиры. Дети до года болеют очень редко. Чаще болеют от 1 до 15 лет. • После заболевания формируется пожизненный иммунитет.
• Эпидемический паротит (паротитная инфекция, свинка, заушница) – острое инфекционное заболевание, характеризуется наиболее частым поражением околоушных слюнных желез, реже подчелюстных и других железистых органов (поджелудочной железы, яичников, яичек). • Возбудителем эпидемического паротита является мелкий вирус, патогенный для человека и обезьян. В окружающей среде не стоек. • Подъем заболеваемости наблюдается в зимнее-весенний период, что объясняется повышением контактов в ДДУ и школы. • Источник инфекции - больной человек. • Заражение воздушно-капельное, через предметы обихода, игрушки, инфицированные слюной больного ребенка. • Вирус обнаруживается в слюне в конце инкубационного периода и в первые 3 -8 дней болезни. • Входные ворота инфекции – слизистые оболочки верхних дыхательных путей откуда вирус проникает в ток крови и разносится в различные органы и ткани. • Вспышка заболевания носит ограниченный характер, часто не распространяется за пределы школы, детского сада, яслей, общежития, дома, квартиры. Дети до года болеют очень редко. Чаще болеют от 1 до 15 лет. • После заболевания формируется пожизненный иммунитет.
 • Инкубационный период длится от 14 до 21 дня. • Продромальный период проявляется общим недомоганием, вялостью, отсутствием аппетита, головной болью, капризностью. У детей может быть рвота, судорожные подергивания. Боль при жевании. Температура поднимается до 39 -39, 5 ˚С. • Ушная железа, обычно с одной стороны, припухает, становится болезненной. Через 1 -2 дня опухает противоположная околоушная железа. Лицо приобретает своеобразную грушевидную форму. Больной с трудом открывает рот, говорит приглушенным голосом. К 4 -5 дню болезни железы достигают наибольшей величины. Лихорадка длится 3 -4 дня иногда 7 дней. • Прогноз как правило благоприятный.
• Инкубационный период длится от 14 до 21 дня. • Продромальный период проявляется общим недомоганием, вялостью, отсутствием аппетита, головной болью, капризностью. У детей может быть рвота, судорожные подергивания. Боль при жевании. Температура поднимается до 39 -39, 5 ˚С. • Ушная железа, обычно с одной стороны, припухает, становится болезненной. Через 1 -2 дня опухает противоположная околоушная железа. Лицо приобретает своеобразную грушевидную форму. Больной с трудом открывает рот, говорит приглушенным голосом. К 4 -5 дню болезни железы достигают наибольшей величины. Лихорадка длится 3 -4 дня иногда 7 дней. • Прогноз как правило благоприятный.

 • Лечение. Необходим постельный режим и обильное питье (чай, соки, минеральная вода). • Кожу в области воспаленных желез необходимо смазывать камфорным маслом и камфорной мазью с последующим наложением сухой теплой повязки. После каждого приема пищи рот рекомендуется полоскать светло-розовым р-ом марганцовки, фурацилином 1: 5000. Пища должна быть жидкой. В помещении, где находится больной, регулярно проводят влажную уборку и тщательно проветривают. • Профилактика. Больных изолируют в домашних условиях сроком на 9 дней от начала заболевания. В ДДУ и школах устанавливается карантин на 21 день. При контакте с больным на дому дети не допускаются в ДУ с 11 -го по 21 день инкубационного периода. • Карантину подлежат все не болевшие ранее эпидемическим паротитом и неиммунизированные дети. • Специфическая профилактика эпидемического паротита проводится путем введения живой ослабленной вакцины.
• Лечение. Необходим постельный режим и обильное питье (чай, соки, минеральная вода). • Кожу в области воспаленных желез необходимо смазывать камфорным маслом и камфорной мазью с последующим наложением сухой теплой повязки. После каждого приема пищи рот рекомендуется полоскать светло-розовым р-ом марганцовки, фурацилином 1: 5000. Пища должна быть жидкой. В помещении, где находится больной, регулярно проводят влажную уборку и тщательно проветривают. • Профилактика. Больных изолируют в домашних условиях сроком на 9 дней от начала заболевания. В ДДУ и школах устанавливается карантин на 21 день. При контакте с больным на дому дети не допускаются в ДУ с 11 -го по 21 день инкубационного периода. • Карантину подлежат все не болевшие ранее эпидемическим паротитом и неиммунизированные дети. • Специфическая профилактика эпидемического паротита проводится путем введения живой ослабленной вакцины.
 • Скарлатина. • Острое инфекционное заболевание, характеризуется ангиной, общей интоксикацией, мелкоточечной сыпью на фоне гиперимированной кожи. • Возбудитель скарлатины – бета-гемолитический стрептококк группы А (Streptococcus pyogenes), довольно устойчив во внешней среде. • Источник инфекции – человек больной скарлатиной, а также бактерионоситель. • Механизм передачи возбудителя – воздушно-капельный и воздушно-пылевой. • Стрептококки выделяются во внешнюю среду со слюной, слизью из зева и носа. Скарлатиной можно заразиться через инфицированные предметы (игрушки, посуду, одежду и др. ), а также через продукты (мороженое, молоко, кондитерские изделия с кремом). • Чаще всего заболевают дети от 1 до 9 лет. Возможны случаи заболевания взрослых, которые не болели в детском возрасте. • Переболевшие скарлатиной приобретают иммунитет на всю жизнь.
• Скарлатина. • Острое инфекционное заболевание, характеризуется ангиной, общей интоксикацией, мелкоточечной сыпью на фоне гиперимированной кожи. • Возбудитель скарлатины – бета-гемолитический стрептококк группы А (Streptococcus pyogenes), довольно устойчив во внешней среде. • Источник инфекции – человек больной скарлатиной, а также бактерионоситель. • Механизм передачи возбудителя – воздушно-капельный и воздушно-пылевой. • Стрептококки выделяются во внешнюю среду со слюной, слизью из зева и носа. Скарлатиной можно заразиться через инфицированные предметы (игрушки, посуду, одежду и др. ), а также через продукты (мороженое, молоко, кондитерские изделия с кремом). • Чаще всего заболевают дети от 1 до 9 лет. Возможны случаи заболевания взрослых, которые не болели в детском возрасте. • Переболевшие скарлатиной приобретают иммунитет на всю жизнь.
 • Инкубационный период длится от 1 до 12 дней. • Заболевание начинается остро, появляется озноб, резко поднимается температура до 39 -40˚С. Головная боль, недомогание, общая слабость, может быть рвота. Возникает боль при глотании. • Яркая гиперемия мягкого неба, язычка и миндалин – «пылающий зев» . Ангина становится главным признаком заболевания. Она может быть фолликулярной, лакунарной и некротической. • Увеличиваются подчелюстные и шейные лимфоузлы. Они становятся плотными, болезненными. Язык покрывается серо-белым налетом. • Обычно на первый день, редко на 2 -3 -й появляется ярко-красная мелкоточечная сыпь. В начале она появляется на шее, в верхней части грудной клетки, на туловище и конечностях (в паховых складках, локтевых сгибах и в подколенных ямках). • При поражении ЦНС отмечаются судороги и даже потеря сознания. Иногда снижается АД, замедляется пульс, прослушиваются глухие тоны и систолический шум. • В конце 1 -й недели начинается шелушение в виде рогового слоя эпидермиса, который не является заразным для окружающих. • При правильном лечении полное выздоровление наступает на 10 -15 -й день от начала заболевания.
• Инкубационный период длится от 1 до 12 дней. • Заболевание начинается остро, появляется озноб, резко поднимается температура до 39 -40˚С. Головная боль, недомогание, общая слабость, может быть рвота. Возникает боль при глотании. • Яркая гиперемия мягкого неба, язычка и миндалин – «пылающий зев» . Ангина становится главным признаком заболевания. Она может быть фолликулярной, лакунарной и некротической. • Увеличиваются подчелюстные и шейные лимфоузлы. Они становятся плотными, болезненными. Язык покрывается серо-белым налетом. • Обычно на первый день, редко на 2 -3 -й появляется ярко-красная мелкоточечная сыпь. В начале она появляется на шее, в верхней части грудной клетки, на туловище и конечностях (в паховых складках, локтевых сгибах и в подколенных ямках). • При поражении ЦНС отмечаются судороги и даже потеря сознания. Иногда снижается АД, замедляется пульс, прослушиваются глухие тоны и систолический шум. • В конце 1 -й недели начинается шелушение в виде рогового слоя эпидермиса, который не является заразным для окружающих. • При правильном лечении полное выздоровление наступает на 10 -15 -й день от начала заболевания.

 • Наиболее частыми осложнениями являются: лимфаденит, отит, синусит, нефрит, миокардит. • Госпитализации подлежат дети с тяжелыми осложнениями. Для лечения используют антибиотики, антигистаминные средства. Особое внимание уделяется уходу за слизистой ротовой полости, небных миндалин. • Профилактика. Больных детей изолируют на 10 дней с момента заболевания. • Выздоравливающие допускаются к посещению ДУ и 1 -2 -х классов общеобразовательных школ через 22 дня от начала заболевания. • После изоляции больного все его вещи, постельное белье, книги, игрушки дезинфицируют 0, 5% раствором хлорной извести. • Взрослые, которые были в контакте с больными, могут продолжать работать в детском коллективе, но обязаны находиться под медицинским наблюдением в течение 7 дней.
• Наиболее частыми осложнениями являются: лимфаденит, отит, синусит, нефрит, миокардит. • Госпитализации подлежат дети с тяжелыми осложнениями. Для лечения используют антибиотики, антигистаминные средства. Особое внимание уделяется уходу за слизистой ротовой полости, небных миндалин. • Профилактика. Больных детей изолируют на 10 дней с момента заболевания. • Выздоравливающие допускаются к посещению ДУ и 1 -2 -х классов общеобразовательных школ через 22 дня от начала заболевания. • После изоляции больного все его вещи, постельное белье, книги, игрушки дезинфицируют 0, 5% раствором хлорной извести. • Взрослые, которые были в контакте с больными, могут продолжать работать в детском коллективе, но обязаны находиться под медицинским наблюдением в течение 7 дней.
 • • • Дифтерия. Это острое инфекционное заболевание, протекающее с воспалением в местах внедрения возбудителя, чаще в области зева (реже носа, гортани, трахеи, глаз, половых органов), и общей интоксикации. Возбудитель – дифтерийная палочка, устойчивая во внешней среде, хорошо переносит низкие температуры и высыхание. Источником инфекции является больной человек или бактерионоситель. Механизм передачи воздушно-капельный (при кашле, чихании). В редких случаях может передаваться контактно-бытовым путем (через игрушки, одежду), а также через продукты питания (молоко). Чаще болеют дети в возрасте от 1 -5 лет, иногда и взрослые. Дифтерия чаще бывает осенью и зимой. Иммунитет после заболевания нестойкий, могут быть повторные заболевания. Токсины палочки могут вызывать поражение ЦНС, сердечно-сосудистой, надпочечников и почек. Инкубационный период от 2 до 10 дней. Различают дифтерию ротоглотки, гортани, носа, глаз, уха, кожи и половых органов. Воспаление в виде налетов, к началу вторых суток налеты становятся плотными, гладкими, серовато-бледного цвета с перламутровым блеском. Симптомы интоксикации: (температура, головная боль, недомогание, снижение аппетита, бледность кожи) выражены умеренно.
• • • Дифтерия. Это острое инфекционное заболевание, протекающее с воспалением в местах внедрения возбудителя, чаще в области зева (реже носа, гортани, трахеи, глаз, половых органов), и общей интоксикации. Возбудитель – дифтерийная палочка, устойчивая во внешней среде, хорошо переносит низкие температуры и высыхание. Источником инфекции является больной человек или бактерионоситель. Механизм передачи воздушно-капельный (при кашле, чихании). В редких случаях может передаваться контактно-бытовым путем (через игрушки, одежду), а также через продукты питания (молоко). Чаще болеют дети в возрасте от 1 -5 лет, иногда и взрослые. Дифтерия чаще бывает осенью и зимой. Иммунитет после заболевания нестойкий, могут быть повторные заболевания. Токсины палочки могут вызывать поражение ЦНС, сердечно-сосудистой, надпочечников и почек. Инкубационный период от 2 до 10 дней. Различают дифтерию ротоглотки, гортани, носа, глаз, уха, кожи и половых органов. Воспаление в виде налетов, к началу вторых суток налеты становятся плотными, гладкими, серовато-бледного цвета с перламутровым блеском. Симптомы интоксикации: (температура, головная боль, недомогание, снижение аппетита, бледность кожи) выражены умеренно.
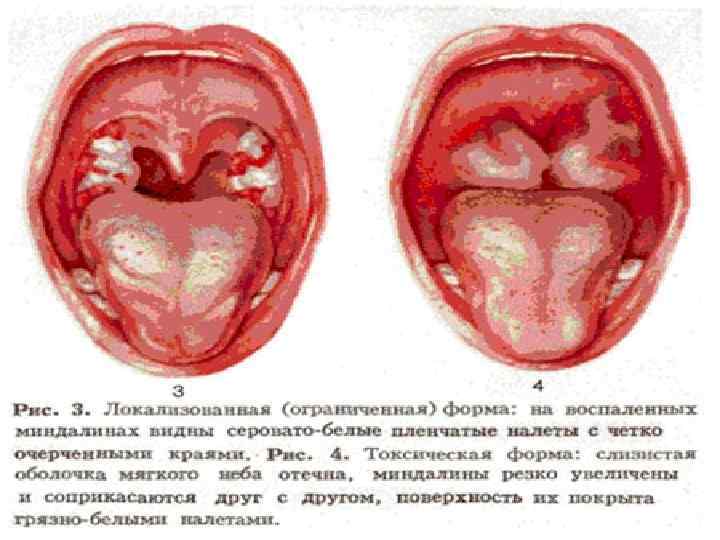
 Дифтерия (дифтерит, истинный круп)
Дифтерия (дифтерит, истинный круп)
 • При токсической форме дифтерии характерна тяжелая интоксикация, отек слизистой оболочки ротоглотки и подкожной клетчатки шеи. Больной бледный, отмечается тахикардия, снижение артериального давления, язык сухой, обложенный, изо рта гнилостный запах. • Дифтерия носа, глаз, гортани встречается редко. • К тяжелым проявлениям дифтерии относится миокардит и параличи (поражение центральной и периферической нервной системы). • При выявлении дифтерии больного срочно госпитализируют в инфекционную больницу. • Профилактика. Основная роль в профилактике дифтерии принадлежит активной иммунизации. • До госпитализации источника заболевания проводится текущая дезинфекция, а после госпитализации – заключительная. • Дети, бывшие в контакте с больными, разобщаются на 7 дней. Дети, подлежащие очередной вакцинации, немедленно иммунизируются (ревакцинируются).
• При токсической форме дифтерии характерна тяжелая интоксикация, отек слизистой оболочки ротоглотки и подкожной клетчатки шеи. Больной бледный, отмечается тахикардия, снижение артериального давления, язык сухой, обложенный, изо рта гнилостный запах. • Дифтерия носа, глаз, гортани встречается редко. • К тяжелым проявлениям дифтерии относится миокардит и параличи (поражение центральной и периферической нервной системы). • При выявлении дифтерии больного срочно госпитализируют в инфекционную больницу. • Профилактика. Основная роль в профилактике дифтерии принадлежит активной иммунизации. • До госпитализации источника заболевания проводится текущая дезинфекция, а после госпитализации – заключительная. • Дети, бывшие в контакте с больными, разобщаются на 7 дней. Дети, подлежащие очередной вакцинации, немедленно иммунизируются (ревакцинируются).
 • Коклюш. • Острое инфекционное заболевание, ведущим симптомом которого являются приступы спазматического кашля. • Возбудитель палочка коклюша неустойчива во внешней среде. Источник инфекции больной человек. Заразен в течение 30 дней от начала заболевания. • Механизм передачи инфекции воздушно-капельный, причем на близком расстоянии. Восприимчивость к коклюшу высокая во всех возрастных периодах, но чаще болеют дети до 3 -х лет. Иногда заболевают даже новорожденные. После заболевания остается стойкий иммунитет. • Входными воротами для возбудителя является слизистая оболочка дыхательных путей, где развивается воспалительный процесс. Формируется патологический кашлевой рефлекс, который сопровождается спазмом голосовой щели и дыхательной мускулатуры. • Инкубационный период от 2 до 14 дней (в среднем 5 -8 дней). • В течении коклюша выделяют катаральный, спазматический и разрешающий периоды.
• Коклюш. • Острое инфекционное заболевание, ведущим симптомом которого являются приступы спазматического кашля. • Возбудитель палочка коклюша неустойчива во внешней среде. Источник инфекции больной человек. Заразен в течение 30 дней от начала заболевания. • Механизм передачи инфекции воздушно-капельный, причем на близком расстоянии. Восприимчивость к коклюшу высокая во всех возрастных периодах, но чаще болеют дети до 3 -х лет. Иногда заболевают даже новорожденные. После заболевания остается стойкий иммунитет. • Входными воротами для возбудителя является слизистая оболочка дыхательных путей, где развивается воспалительный процесс. Формируется патологический кашлевой рефлекс, который сопровождается спазмом голосовой щели и дыхательной мускулатуры. • Инкубационный период от 2 до 14 дней (в среднем 5 -8 дней). • В течении коклюша выделяют катаральный, спазматический и разрешающий периоды.
 • Катаральный период начинается постепенно в виде нечастого сухого кашля, насморка, иногда – субфебрильной температуры (37, 5 ˚). • Период спазматического судорожного кашля начинается внезапно или после коротких предвестников в виде чувства першения в горле, давления, жжения в грудной клетке. Наступает серия кашлевых толчков. Ребенок «заходится» от кашля, затем из-за спазма в голосовой щели, происходит свистящий вдох. • Во время кашля лицо ребенка краснеет и приобретает синюшный оттенок. Он испуган, вены на шее набухают, язык высовывается изо рта. • Приступ заканчивается выделением вязкой прозрачной мокроты или рвотой. • В зависимости от тяжести заболевания число приступов может быть от 8 -10 до 50 и более. • После приступа дети ведут обычный образ жизни. Играют, сохраняют аппетит. Однако частые и продолжительные приступы ослабляют организм. • Период спазматического кашля продолжается от 1 до 5 недель.
• Катаральный период начинается постепенно в виде нечастого сухого кашля, насморка, иногда – субфебрильной температуры (37, 5 ˚). • Период спазматического судорожного кашля начинается внезапно или после коротких предвестников в виде чувства першения в горле, давления, жжения в грудной клетке. Наступает серия кашлевых толчков. Ребенок «заходится» от кашля, затем из-за спазма в голосовой щели, происходит свистящий вдох. • Во время кашля лицо ребенка краснеет и приобретает синюшный оттенок. Он испуган, вены на шее набухают, язык высовывается изо рта. • Приступ заканчивается выделением вязкой прозрачной мокроты или рвотой. • В зависимости от тяжести заболевания число приступов может быть от 8 -10 до 50 и более. • После приступа дети ведут обычный образ жизни. Играют, сохраняют аппетит. Однако частые и продолжительные приступы ослабляют организм. • Период спазматического кашля продолжается от 1 до 5 недель.

 • В разрешающий период приступы становятся реже. Общее состояние улучшается, кашель становится обычным без приступов и через 1 -3 недели полностью исчезает. • Наиболее частыми осложнениями при коклюше являются ларингит, стеноз гортани, бронхит, воспаление легких, иногда поражается мозг (энцефалопатия). • Лечение коклюша заключается в подавлении инфекции, кашлевого рефлекса и устранения кислородной недостаточности. Применяются антибиотики, лекарственные средства, разжижающие мокроту, ингаляции кислорода и успокаивающие препараты. • Показаны ежедневные теплые ванны (37 -38˚С). Кормить ребенка следует малыми порциями. Не рекомендуется давать холодную, горячую, острую пищу, раздражающую слизистую зева. Фрукты и овощи лучше давать протертыми.
• В разрешающий период приступы становятся реже. Общее состояние улучшается, кашель становится обычным без приступов и через 1 -3 недели полностью исчезает. • Наиболее частыми осложнениями при коклюше являются ларингит, стеноз гортани, бронхит, воспаление легких, иногда поражается мозг (энцефалопатия). • Лечение коклюша заключается в подавлении инфекции, кашлевого рефлекса и устранения кислородной недостаточности. Применяются антибиотики, лекарственные средства, разжижающие мокроту, ингаляции кислорода и успокаивающие препараты. • Показаны ежедневные теплые ванны (37 -38˚С). Кормить ребенка следует малыми порциями. Не рекомендуется давать холодную, горячую, острую пищу, раздражающую слизистую зева. Фрукты и овощи лучше давать протертыми.
 • Профилактика. Основную роль в предупреждении заболевания играет активная иммунизация. • Больной коклюшем ребенок подлежит изоляции на 25 -30 дней с момента заболевания и обычно в домашних условиях. • Дети до 7 летнего возраста, ранее не болевшие и не привитые, разобщаются на 14 дней от момента изоляции больного. • Детям 1 -го года жизни, не иммунизированным против коклюша, при контакте с больным показано введение противококлюшного иммуноглобулина. • Дети, переболевшие и старше 7 лет, подлежат наблюдению без изоляции в течение 25 дней от начала кашля больного, бывшего с ними в контакте.
• Профилактика. Основную роль в предупреждении заболевания играет активная иммунизация. • Больной коклюшем ребенок подлежит изоляции на 25 -30 дней с момента заболевания и обычно в домашних условиях. • Дети до 7 летнего возраста, ранее не болевшие и не привитые, разобщаются на 14 дней от момента изоляции больного. • Детям 1 -го года жизни, не иммунизированным против коклюша, при контакте с больным показано введение противококлюшного иммуноглобулина. • Дети, переболевшие и старше 7 лет, подлежат наблюдению без изоляции в течение 25 дней от начала кашля больного, бывшего с ними в контакте.
 • Туберкулез. • Хроническое инфекционное заболевание, поражающее ряд органов, чаще всего легкие. • Возбудитель - микобактерия, открытая Р. Кохом в 1882 г. • Известно несколько типов микобактерий туберкулеза: человеческий, бычий, птичий. Возбудитель может сохраняться месяцами в сырых, плохо освещенных солнцем, не проветриваемых помещениях. • Основным источником инфекции являются больные люди, выделяющие с мокротой микобактерии. Заражение может быть через продукты – (мясо, молоко) от больных животных. • Возбудитель может передаваться воздушно-капельным, воздушнопылевым, алиментарным и контактным путем. • При проникновении микобактерий в организм ребенка заболевание развивается только тогда, когда организм не имеет надлежащих защитных сил. • Иммунитет при туберкулезе относительный и нестерильный. • Для выявления заражения применяется внутрикожная проба – манту – введение туберкулина. Вводится он в верхней трети правого плеча. Читают реакцию через 48 -72 часа. • Низкая сопротивляемость организма на 1 -м году жизни и в период полового созревания.
• Туберкулез. • Хроническое инфекционное заболевание, поражающее ряд органов, чаще всего легкие. • Возбудитель - микобактерия, открытая Р. Кохом в 1882 г. • Известно несколько типов микобактерий туберкулеза: человеческий, бычий, птичий. Возбудитель может сохраняться месяцами в сырых, плохо освещенных солнцем, не проветриваемых помещениях. • Основным источником инфекции являются больные люди, выделяющие с мокротой микобактерии. Заражение может быть через продукты – (мясо, молоко) от больных животных. • Возбудитель может передаваться воздушно-капельным, воздушнопылевым, алиментарным и контактным путем. • При проникновении микобактерий в организм ребенка заболевание развивается только тогда, когда организм не имеет надлежащих защитных сил. • Иммунитет при туберкулезе относительный и нестерильный. • Для выявления заражения применяется внутрикожная проба – манту – введение туберкулина. Вводится он в верхней трети правого плеча. Читают реакцию через 48 -72 часа. • Низкая сопротивляемость организма на 1 -м году жизни и в период полового созревания.
 Инфильтративный туберкулез верхней доли правого легкого
Инфильтративный туберкулез верхней доли правого легкого
 • У детей встречаются преимущественно первичные формы туберкулеза, которые проявляются поражением ряда органов и систем с нарушением их функций. • Ранняя туберкулезная интоксикация. Ребенок становится возбудимым, раздражительным, снижается аппетит, появляется быстрая утомляемость, субфебрильная температура, потливость, головные боли, нарушение сна, иногда кашель, желудочно-кишечные расстройства. • Хроническая туберкулезная интоксикация. При легкой степени дети себя чувствуют относительно удовлетворительно. Периодически жалуется ребенок на недомогание, усталость. Умственное и физическое развитие у таких детей страдает мало. • При тяжелой степени интоксикации симптомы более выражены: вялость, быстрая утомляемость, снижение аппетита, отставание в физическом развитии. Кожа бледная, румянец на щеках. Периферические лимфоузлы увеличены и уплотнены. • Более тяжело хронический туберкулез протекает у детей раннего возраста, приводя к дистрофическим нарушениям. • При своевременном и активном лечении прогноз благоприятный.
• У детей встречаются преимущественно первичные формы туберкулеза, которые проявляются поражением ряда органов и систем с нарушением их функций. • Ранняя туберкулезная интоксикация. Ребенок становится возбудимым, раздражительным, снижается аппетит, появляется быстрая утомляемость, субфебрильная температура, потливость, головные боли, нарушение сна, иногда кашель, желудочно-кишечные расстройства. • Хроническая туберкулезная интоксикация. При легкой степени дети себя чувствуют относительно удовлетворительно. Периодически жалуется ребенок на недомогание, усталость. Умственное и физическое развитие у таких детей страдает мало. • При тяжелой степени интоксикации симптомы более выражены: вялость, быстрая утомляемость, снижение аппетита, отставание в физическом развитии. Кожа бледная, румянец на щеках. Периферические лимфоузлы увеличены и уплотнены. • Более тяжело хронический туберкулез протекает у детей раннего возраста, приводя к дистрофическим нарушениям. • При своевременном и активном лечении прогноз благоприятный.
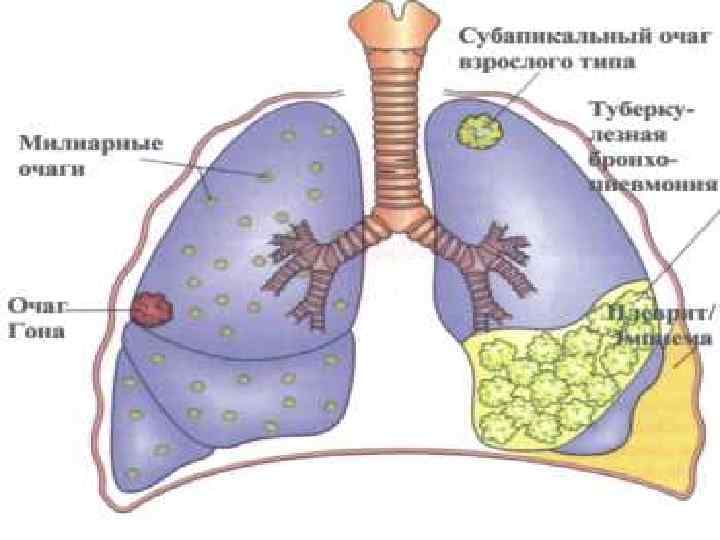
 • С вдыхаемым воздухом возбудитель попадает в легкие и вызывает очаг воспаления (легочный компонент). • В дальнейшем процесс по лимфатическим сосудам распространяется к регионарным лимфатическим узлам (железистый компонент). • В центрах компонентов происходит творожистый некроз и представляют первичный комплекс. • Симптомы комплекса общей реакции организма в ответ на интоксикацию: снижение аппетита, повышение температуры до 38 -39˚С, которая через 1 -2 недели становится субфебрильной. Отмечается недомогание, усталость, раздражительность, плохой сон, сухой кашель, лейкоцитоз, ускорение СОЭ. • При своевременном лечении в большинстве случаев течение первичного комплекса благотворное.
• С вдыхаемым воздухом возбудитель попадает в легкие и вызывает очаг воспаления (легочный компонент). • В дальнейшем процесс по лимфатическим сосудам распространяется к регионарным лимфатическим узлам (железистый компонент). • В центрах компонентов происходит творожистый некроз и представляют первичный комплекс. • Симптомы комплекса общей реакции организма в ответ на интоксикацию: снижение аппетита, повышение температуры до 38 -39˚С, которая через 1 -2 недели становится субфебрильной. Отмечается недомогание, усталость, раздражительность, плохой сон, сухой кашель, лейкоцитоз, ускорение СОЭ. • При своевременном лечении в большинстве случаев течение первичного комплекса благотворное.
 • Первичный очаг (очаг Гона) осумковывается в капсулу, которая нередко кальцинируется и виден на рентгене как точка. Такое течение считается благоприятным. • Однако при ослаблении организма, падении иммунитета очаг может активизироваться и быть источником развития болезни-туберкулеза легких. • Очаг может распасться и образуются каверны – открытая форма туберкулеза. • Осложнения. Наиболее часто, особенно у детей старшего возраста, наблюдается сухой или экссудативный плеврит, после которых остаются спайки, нарушающие подвижность легких. Тогда может быть оперативное вмешательство.
• Первичный очаг (очаг Гона) осумковывается в капсулу, которая нередко кальцинируется и виден на рентгене как точка. Такое течение считается благоприятным. • Однако при ослаблении организма, падении иммунитета очаг может активизироваться и быть источником развития болезни-туберкулеза легких. • Очаг может распасться и образуются каверны – открытая форма туберкулеза. • Осложнения. Наиболее часто, особенно у детей старшего возраста, наблюдается сухой или экссудативный плеврит, после которых остаются спайки, нарушающие подвижность легких. Тогда может быть оперативное вмешательство.
 • Иммунопрофилактика – основной метод, позволяющий резко уменьшить заболеваемость инфекционными болезнями или вообще их ликвидировать. • Плановую иммунизацию проводят в сроки, установленные специальным календарем профилактических прививок.
• Иммунопрофилактика – основной метод, позволяющий резко уменьшить заболеваемость инфекционными болезнями или вообще их ликвидировать. • Плановую иммунизацию проводят в сроки, установленные специальным календарем профилактических прививок.
 Вакцинопрофилактика детских инфекций • Специфическая профилактика детских инфекционных заболеваний проводится по приказам и инструкциям Министерства здравоохранения и социального развития Российской Федерации. Профилактическая вакцинация проводится только здоровым детям после обязательного осмотра врачом. • Вакцинация против туберкулеза осуществляется вакциной БЦЖ на 5 — 7 й день жизни ребенка (в родильном доме) однократно. • Сроки ревакцинации: 6— 7 лет, 11 — 12 лет, 16— 17 лет. Ревакцинацию проводят только детям, не инфицированным туберкулезной палочкой (отрицательная проба Манту). • Вакцинацию против полиомиелита осуществляют троекратно, начиная с 3 -месячного возраста с интервалом между прививками не менее 45 дней, обычно совмещая с прививкой против коклюша, дифтерии и столбняка (АКДС-вакцина) или дифтерии и столбняка (АДС-вакцина). • Первая и вторая ревакцинации против полиомиелита проводятся двукратно с интервалом 45 дней на втором и третьем году жизни, третья ревакцинация — в возрасте 7 — 8 лет однократно, четвертая — в 15 — 16 лет однократно.
Вакцинопрофилактика детских инфекций • Специфическая профилактика детских инфекционных заболеваний проводится по приказам и инструкциям Министерства здравоохранения и социального развития Российской Федерации. Профилактическая вакцинация проводится только здоровым детям после обязательного осмотра врачом. • Вакцинация против туберкулеза осуществляется вакциной БЦЖ на 5 — 7 й день жизни ребенка (в родильном доме) однократно. • Сроки ревакцинации: 6— 7 лет, 11 — 12 лет, 16— 17 лет. Ревакцинацию проводят только детям, не инфицированным туберкулезной палочкой (отрицательная проба Манту). • Вакцинацию против полиомиелита осуществляют троекратно, начиная с 3 -месячного возраста с интервалом между прививками не менее 45 дней, обычно совмещая с прививкой против коклюша, дифтерии и столбняка (АКДС-вакцина) или дифтерии и столбняка (АДС-вакцина). • Первая и вторая ревакцинации против полиомиелита проводятся двукратно с интервалом 45 дней на втором и третьем году жизни, третья ревакцинация — в возрасте 7 — 8 лет однократно, четвертая — в 15 — 16 лет однократно.
 • Вакцинация против коклюша, дифтерии и столбняка осуществляется троекратно с интервалом не менее 45 дней, начиная с трех месяцев; может совмещаться с прививкой против полиомиелита. Прививку вакциной АДС-М (без коклюшного компонента) проводят двукратно с интервалом не менее 45 дней и также совмещают с прививкой против полиомиелита. • Первую ревакцинацию против коклюша, дифтерии и столбняка (АКДСвакцина) или против дифтерии и столбняка (АДС-М-вакцина) осуществляют однократно через 1, 5 — 2 года после законченной вакцинации; можно совмещать с прививкой против полиомиелита. Вторая и третья ревакцинации проводятся только вакциной АДС-М однократно в возрасте 6 и 11 лет соответственно. В 16 лет осуществляют ревакцинацию против столбняка. • Вакцинацию против кори проводят однократно в 15 — 18 месяцев. • Прививку против паротита осуществляют однократно в возрасте 15 — 18 месяцев, но не ранее чем через три месяца после вакцинации против кори. • По эпидемиологическим показаниям проводятся прививки против других инфекций: гриппа, острых вирусных инфекций, гепатита, клещевого энцефалита и др.
• Вакцинация против коклюша, дифтерии и столбняка осуществляется троекратно с интервалом не менее 45 дней, начиная с трех месяцев; может совмещаться с прививкой против полиомиелита. Прививку вакциной АДС-М (без коклюшного компонента) проводят двукратно с интервалом не менее 45 дней и также совмещают с прививкой против полиомиелита. • Первую ревакцинацию против коклюша, дифтерии и столбняка (АКДСвакцина) или против дифтерии и столбняка (АДС-М-вакцина) осуществляют однократно через 1, 5 — 2 года после законченной вакцинации; можно совмещать с прививкой против полиомиелита. Вторая и третья ревакцинации проводятся только вакциной АДС-М однократно в возрасте 6 и 11 лет соответственно. В 16 лет осуществляют ревакцинацию против столбняка. • Вакцинацию против кори проводят однократно в 15 — 18 месяцев. • Прививку против паротита осуществляют однократно в возрасте 15 — 18 месяцев, но не ранее чем через три месяца после вакцинации против кори. • По эпидемиологическим показаниям проводятся прививки против других инфекций: гриппа, острых вирусных инфекций, гепатита, клещевого энцефалита и др.
 № п. п. Сроки вакцинации и ревакцинации Вид прививок 1 Первые сутки жизни Против гепатита В 2 3 -4 день Против туберкулеза 3 1 месяц Против гепатита В 4 3 месяца Против коклюша, дифтерии, столбняка, полиемиэлита 5 4 месяца Против коклюша, дифтерии, столбняка, полиемиэлита 6 5 месяцев Против коклюша, дифтерии, столбняка, полиемиэлита, вирусного гепатита В 7 12 месяцев Против кори, краснухи 8 18 месяцев Против коклюша, дифтерии, столбняка, полиемиэлита 9 24 месяца Против полиемиэлита 10 6 лет Против дифтерии, столбняка, кори, краснухи. 11 7 лет Против полиемиэлита, туберкулеза. 12 11 лет Против дифтерии 13 13 лет Против гепатита В 14 16 лет и каждые последующие 10 лет до 66 лет включительно Против дифтерии.
№ п. п. Сроки вакцинации и ревакцинации Вид прививок 1 Первые сутки жизни Против гепатита В 2 3 -4 день Против туберкулеза 3 1 месяц Против гепатита В 4 3 месяца Против коклюша, дифтерии, столбняка, полиемиэлита 5 4 месяца Против коклюша, дифтерии, столбняка, полиемиэлита 6 5 месяцев Против коклюша, дифтерии, столбняка, полиемиэлита, вирусного гепатита В 7 12 месяцев Против кори, краснухи 8 18 месяцев Против коклюша, дифтерии, столбняка, полиемиэлита 9 24 месяца Против полиемиэлита 10 6 лет Против дифтерии, столбняка, кори, краснухи. 11 7 лет Против полиемиэлита, туберкулеза. 12 11 лет Против дифтерии 13 13 лет Против гепатита В 14 16 лет и каждые последующие 10 лет до 66 лет включительно Против дифтерии.
 • Вакцина против полиемиэлита принимается через рот за 1 час до еды. Запивать вакцину водой или какой-либо другой жидкостью. • Вакцина против кори вводится подкожно. Иммунитет развивается в течение 21 -28 дней и сохраняется не менее 8 лет. • Прививка против паротита осуществляется однократно вакциной, которую вводят подкожно в области плеча. • Прививки против коклюша, дифтерии, столбняка осуществляются путем введения внутримышечно вакцины АКДС (ассоциированная коклюшнодифтерийно-столбнячная вакцина). • Вакцина против вирусного гепатита В (энджерикс) вводится внутримышечно.
• Вакцина против полиемиэлита принимается через рот за 1 час до еды. Запивать вакцину водой или какой-либо другой жидкостью. • Вакцина против кори вводится подкожно. Иммунитет развивается в течение 21 -28 дней и сохраняется не менее 8 лет. • Прививка против паротита осуществляется однократно вакциной, которую вводят подкожно в области плеча. • Прививки против коклюша, дифтерии, столбняка осуществляются путем введения внутримышечно вакцины АКДС (ассоциированная коклюшнодифтерийно-столбнячная вакцина). • Вакцина против вирусного гепатита В (энджерикс) вводится внутримышечно.
 Спасибо за внимание!
Спасибо за внимание!


