вади 2011.ppt
- Количество слайдов: 151
 Кафедра педіатрії № 1 Вродженні вади серця у дітей
Кафедра педіатрії № 1 Вродженні вади серця у дітей
 Визначення n Вроджені вади серця – це група захворювань серцево-судинної системи, які мають патологічну будову серця, магістральних судин та зумовлюють порушення гемодинаміки. n Важкість анатомічної аномалії не завжди співпадає з важкістю гемодинамічних порушень.
Визначення n Вроджені вади серця – це група захворювань серцево-судинної системи, які мають патологічну будову серця, магістральних судин та зумовлюють порушення гемодинаміки. n Важкість анатомічної аномалії не завжди співпадає з важкістю гемодинамічних порушень.
 Етіологія Генетичне успадкування вади В/утробні вірусні інфекції Лікарські препарати Алкоголізм Ендокринні захворювання
Етіологія Генетичне успадкування вади В/утробні вірусні інфекції Лікарські препарати Алкоголізм Ендокринні захворювання
 Етіологія 1 2 3 Обтяжений перебіг вагітності Професійні шкідливості Мультифакторіальний ґенез
Етіологія 1 2 3 Обтяжений перебіг вагітності Професійні шкідливості Мультифакторіальний ґенез
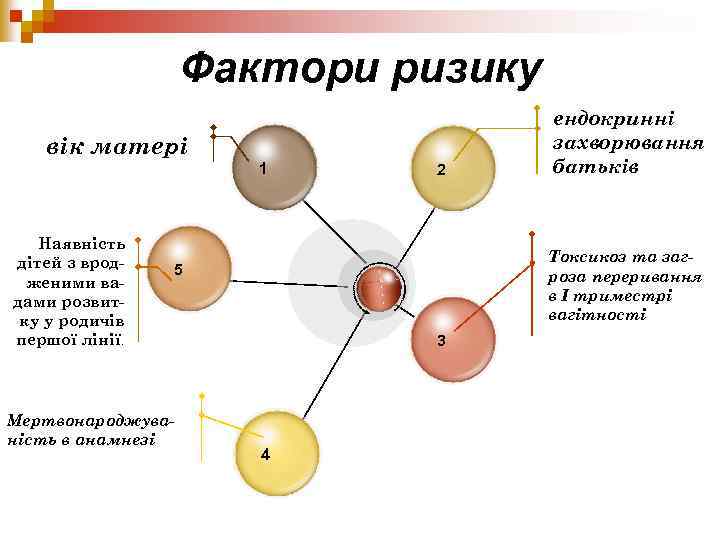 Фактори ризику вік матері 1 Наявність дітей з вродженими вадами розвитку у родичів першої лінії. 2 Токсикоз та загроза переривання в I триместрі вагітності 5 Мертвонароджуваність в анамнезі ендокринні захворювання батьків 3 4
Фактори ризику вік матері 1 Наявність дітей з вродженими вадами розвитку у родичів першої лінії. 2 Токсикоз та загроза переривання в I триместрі вагітності 5 Мертвонароджуваність в анамнезі ендокринні захворювання батьків 3 4
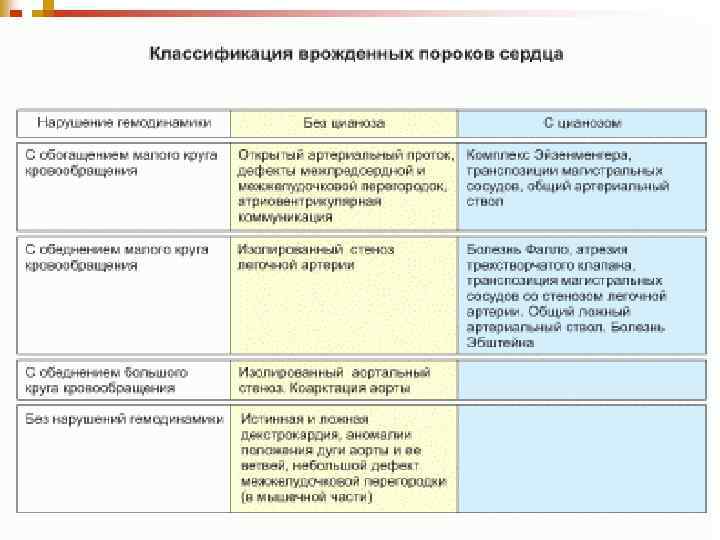
 Класифікація ВВС n В основу класифікації ВВС покладені гемодинамічні та клінічні маніфестні показники: Ш Характер порушення кровотоку в МКК Ш Направлення Ш Наявність ціанозу, Ш вираженість Ш Ступінь шунта (скиду) крові, легеневої гіпертензії, недостатності кровообігу (НК).
Класифікація ВВС n В основу класифікації ВВС покладені гемодинамічні та клінічні маніфестні показники: Ш Характер порушення кровотоку в МКК Ш Направлення Ш Наявність ціанозу, Ш вираженість Ш Ступінь шунта (скиду) крові, легеневої гіпертензії, недостатності кровообігу (НК).
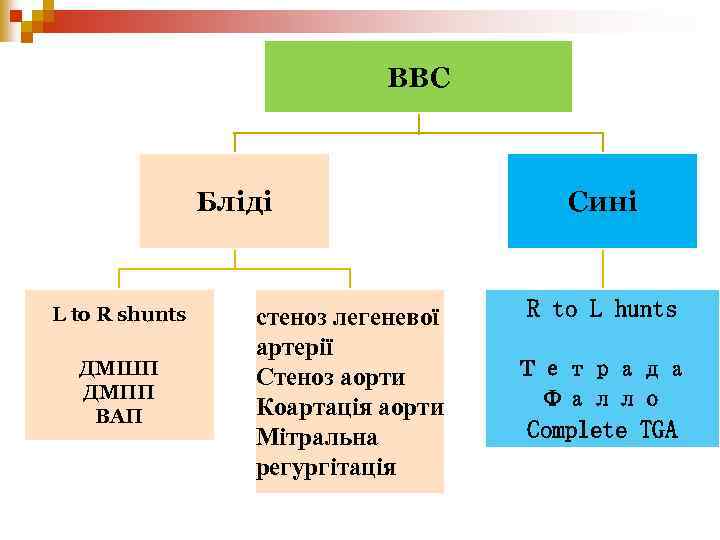 ВВС Бліді L to R shunts ДМШП ДМПП ВАП стеноз легеневої артерії Стеноз аорти Коартація аорти Мітральна регургітація Сині R to L hunts Тетрада Фалло Complete TGA
ВВС Бліді L to R shunts ДМШП ДМПП ВАП стеноз легеневої артерії Стеноз аорти Коартація аорти Мітральна регургітація Сині R to L hunts Тетрада Фалло Complete TGA
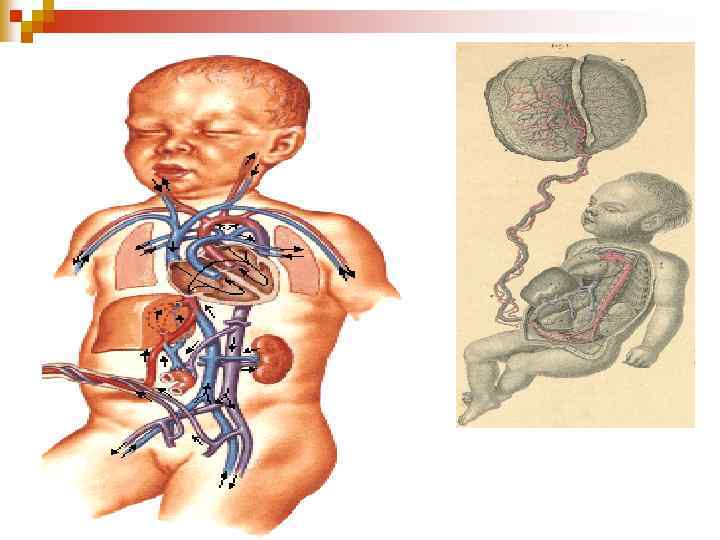
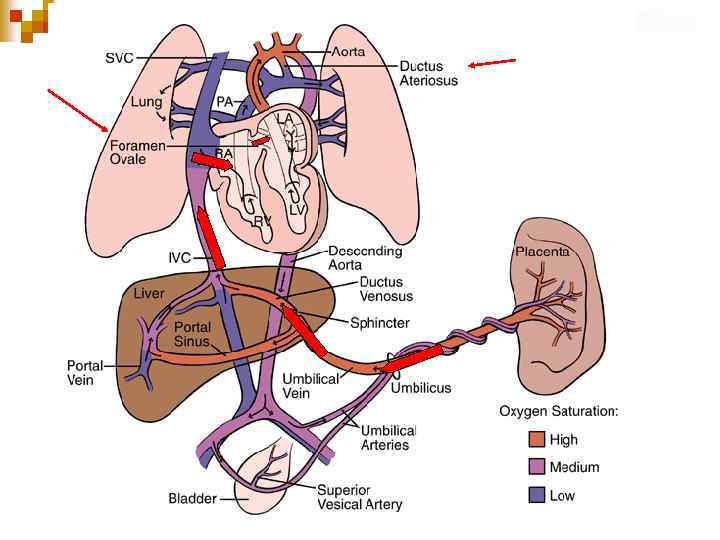
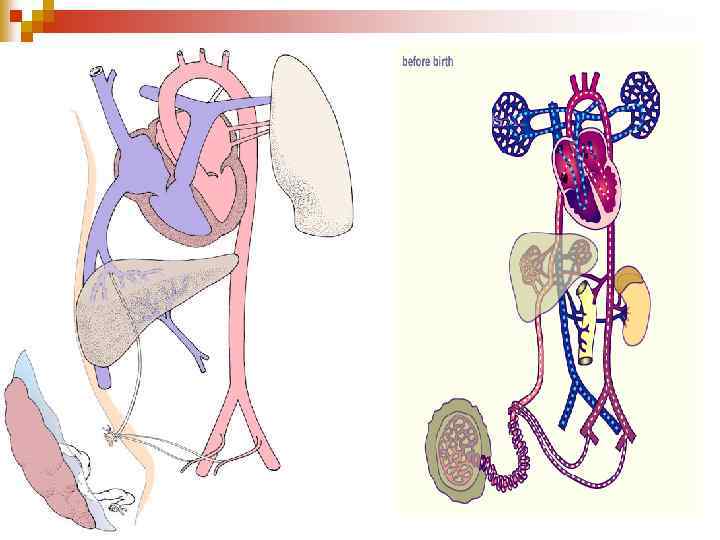
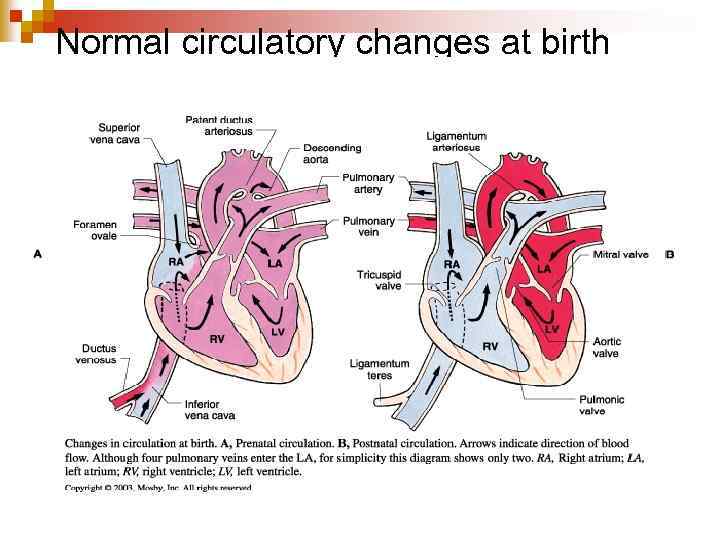 Normal circulatory changes at birth
Normal circulatory changes at birth
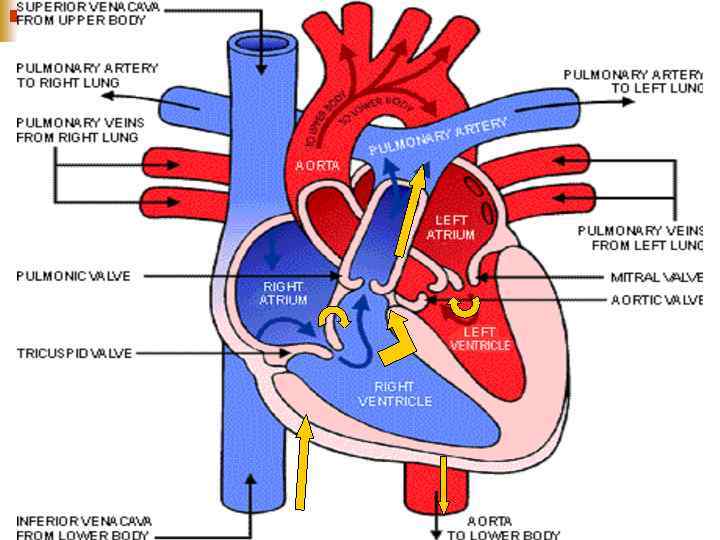
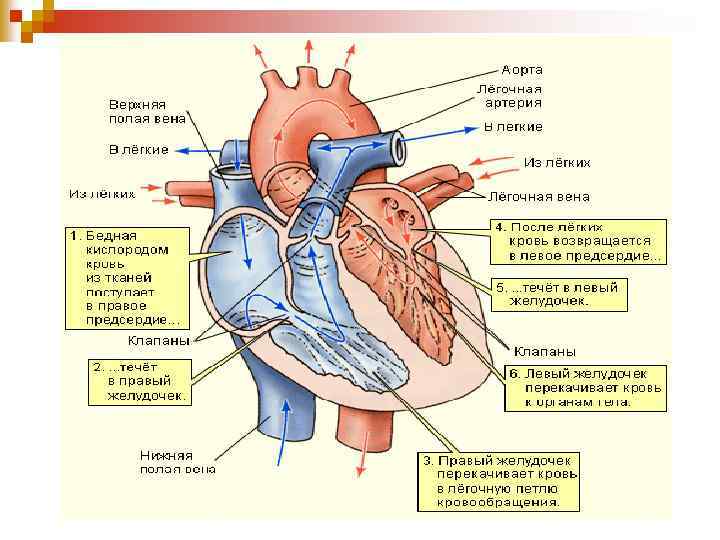
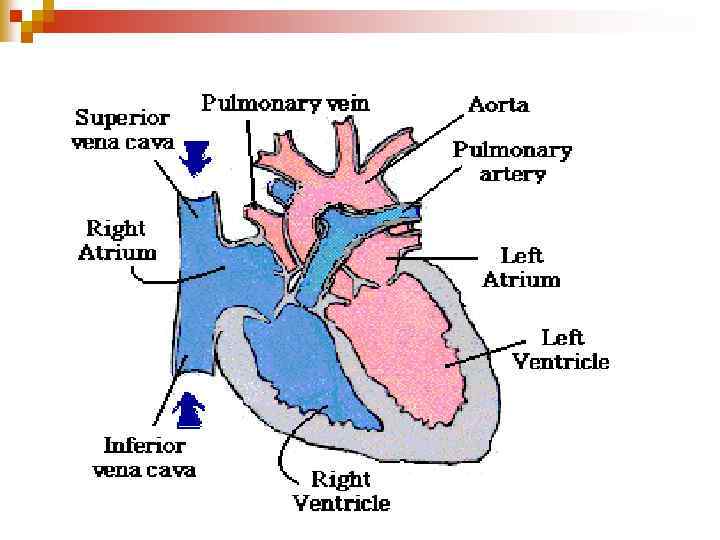
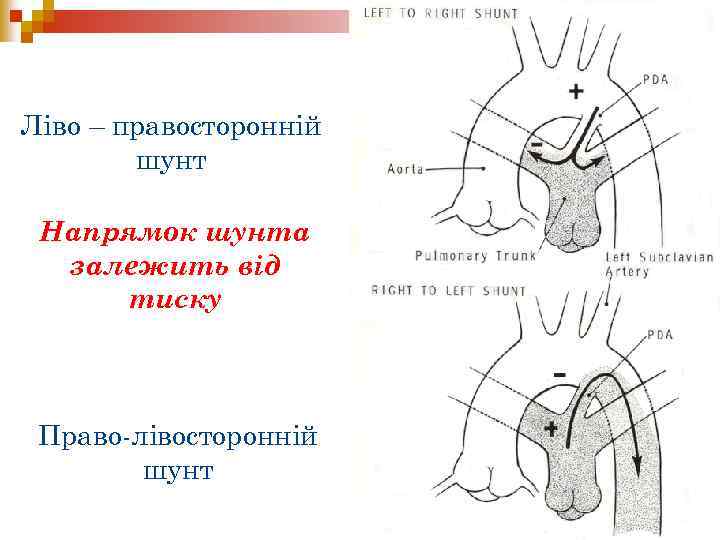 Ліво – правосторонній шунт Напрямок шунта залежить від тиску Право-лівосторонній шунт
Ліво – правосторонній шунт Напрямок шунта залежить від тиску Право-лівосторонній шунт
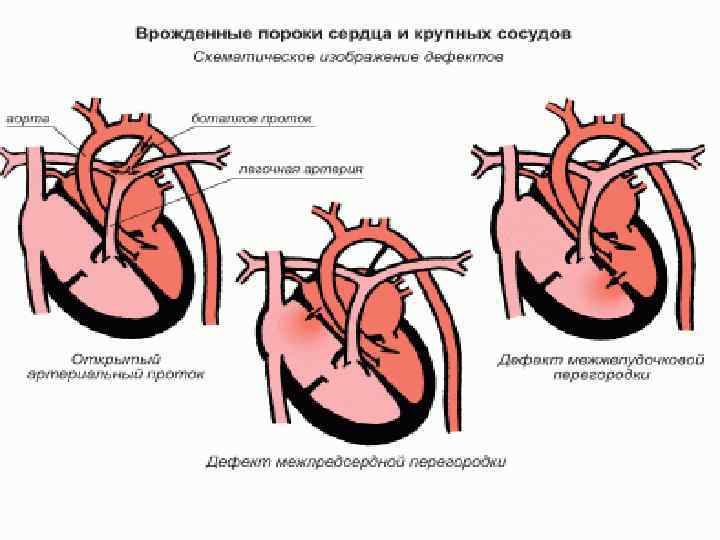
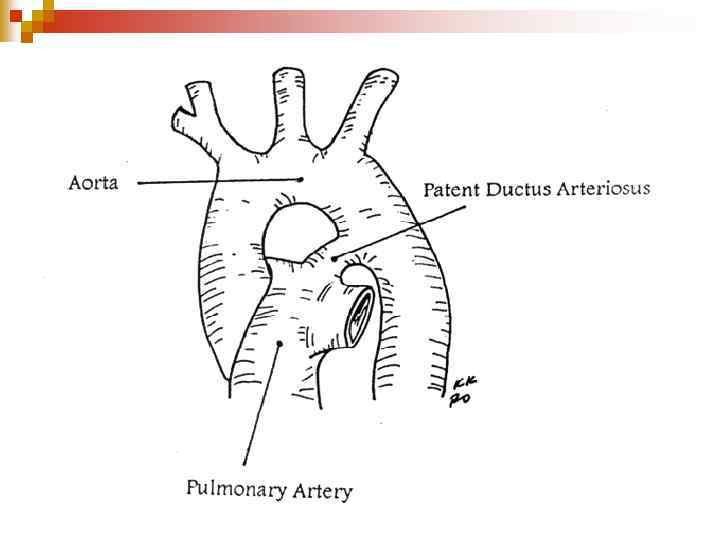
 ВВС зі збагаченням малого кола кровообігу. Відкритий артеріальний проток
ВВС зі збагаченням малого кола кровообігу. Відкритий артеріальний проток
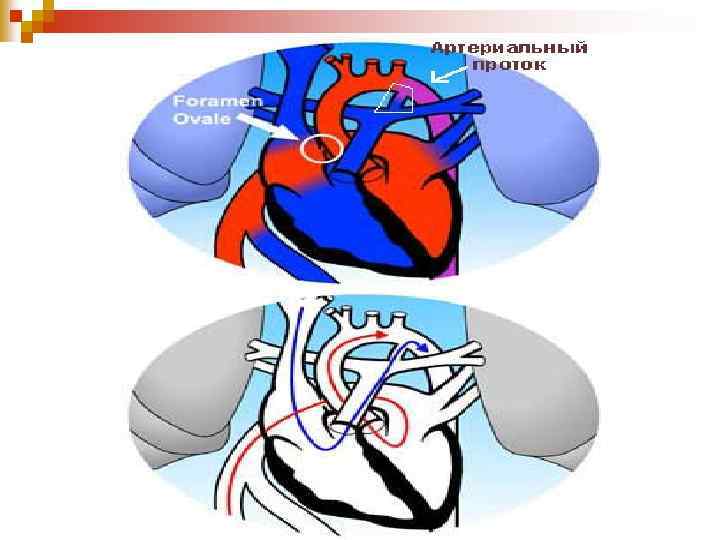
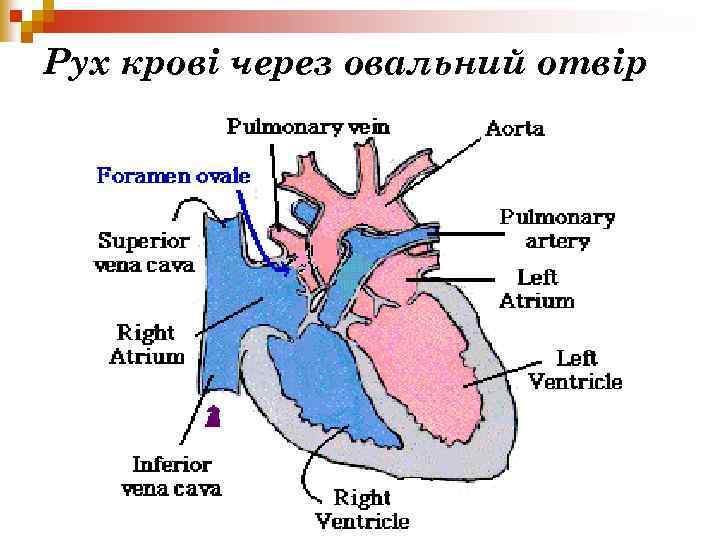 Рух крові через овальний отвір
Рух крові через овальний отвір
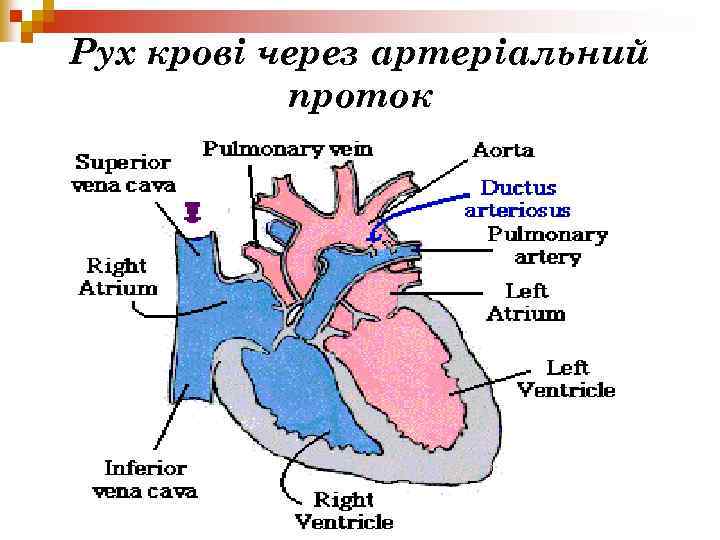 Рух крові через артеріальний проток
Рух крові через артеріальний проток
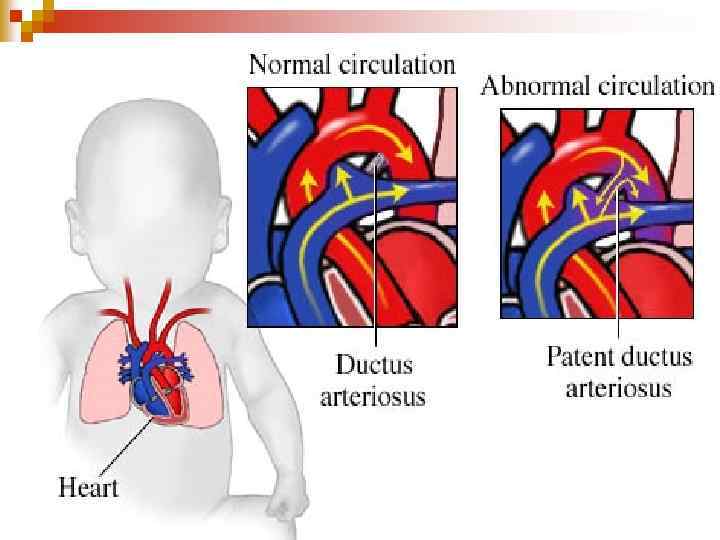
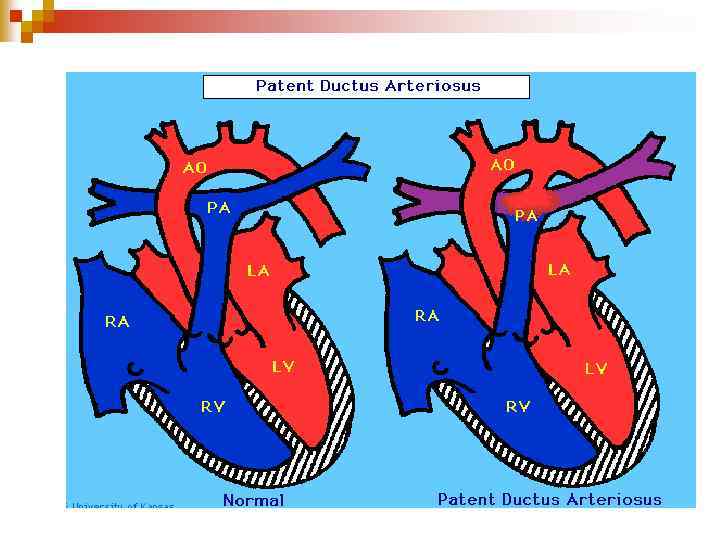
 Відкрита артеріальна (боталова) протока (ВАП) Артеріальна протока-це судина, яка сполучає аорту з ЛА в ембріональному періоді. n Після народження дитини відбувається функціональне закриття протоки за рахунок її спазму при першому крику. n Анатомічне закриття протоки відбувається на 6 -8 -му тижні життя дитини. n
Відкрита артеріальна (боталова) протока (ВАП) Артеріальна протока-це судина, яка сполучає аорту з ЛА в ембріональному періоді. n Після народження дитини відбувається функціональне закриття протоки за рахунок її спазму при першому крику. n Анатомічне закриття протоки відбувається на 6 -8 -му тижні життя дитини. n
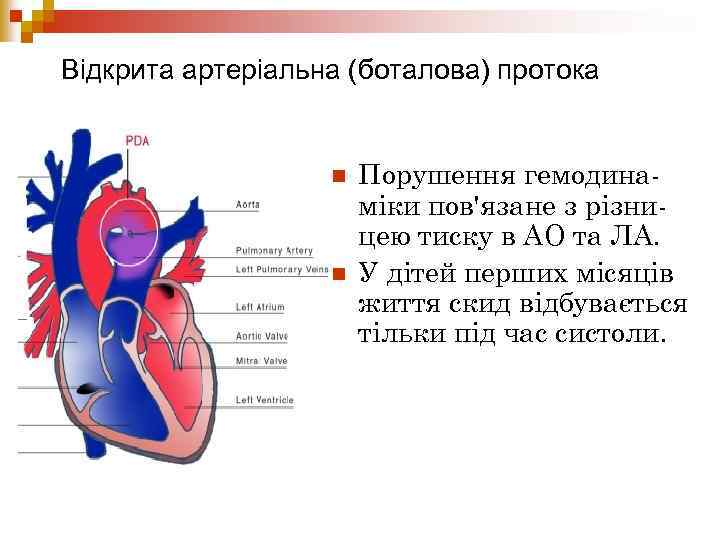 Відкрита артеріальна (боталова) протока n n Порушення гемодинаміки пов'язане з різницею тиску в АО та ЛА. У дітей перших місяців життя скид відбувається тільки під час систоли.
Відкрита артеріальна (боталова) протока n n Порушення гемодинаміки пов'язане з різницею тиску в АО та ЛА. У дітей перших місяців життя скид відбувається тільки під час систоли.
 Гемодинаміка n n n Легенева гіпертензія при ВАП розвивається за тим же механізмом, що і при ДМШП. Легенева гіпертензія поступово знижує градієнт тиску між АО і ЛА спочатку в діастолічну фазу, а потім і під час систоли. У заключній фазі гемодинамічних порушень виникає право-лівий шунт.
Гемодинаміка n n n Легенева гіпертензія при ВАП розвивається за тим же механізмом, що і при ДМШП. Легенева гіпертензія поступово знижує градієнт тиску між АО і ЛА спочатку в діастолічну фазу, а потім і під час систоли. У заключній фазі гемодинамічних порушень виникає право-лівий шунт.
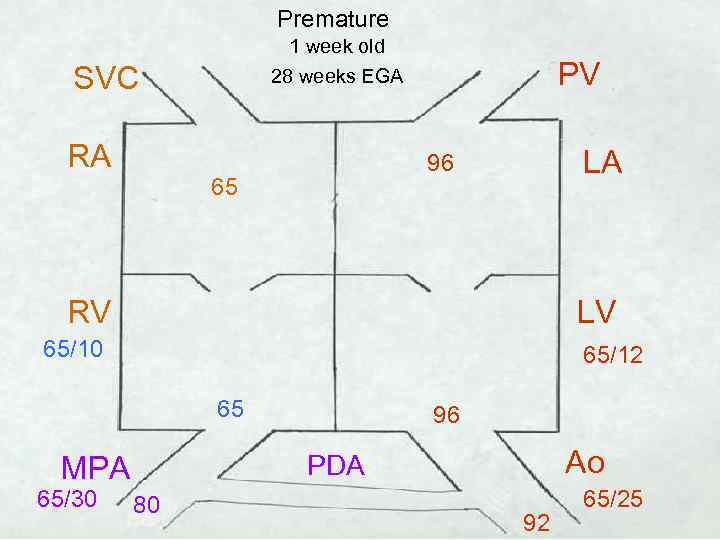 Premature 1 week old 28 weeks EGA SVC RA PV LA 96 65 RV LV 65/10 65/12 65 Ao PDA MPA 65/30 96 80 92 65/25
Premature 1 week old 28 weeks EGA SVC RA PV LA 96 65 RV LV 65/10 65/12 65 Ao PDA MPA 65/30 96 80 92 65/25
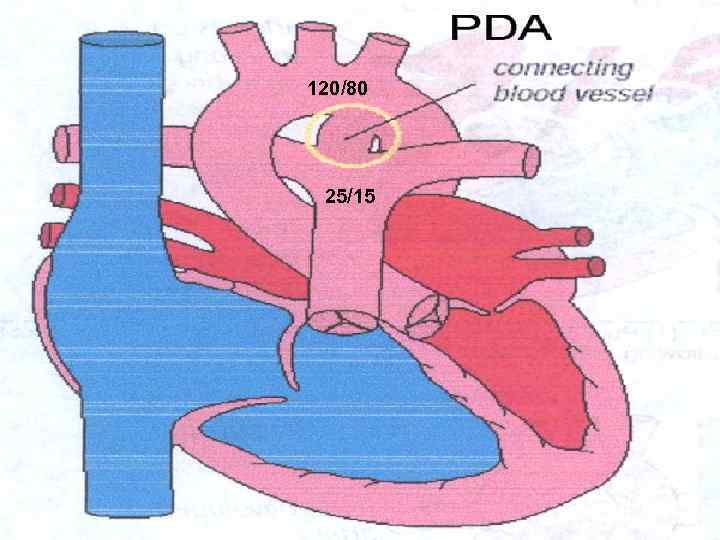 120/80 25/15
120/80 25/15
 Клініка n При фізичному навантаженні з’являється задишка; n Виявляється пульсація в ділянці яремної ямки; n Верхівковий поштовх посилений, зміщений донизу; n Межі серця розширені вгору та вліво. n Характерною ознакою ВАП є: v безперервний, грубий систолодіастолічний шум (машинний або “мельничного колеса”) у II-му міжребер’ї зліва від грудини та проводиться на спину;
Клініка n При фізичному навантаженні з’являється задишка; n Виявляється пульсація в ділянці яремної ямки; n Верхівковий поштовх посилений, зміщений донизу; n Межі серця розширені вгору та вліво. n Характерною ознакою ВАП є: v безперервний, грубий систолодіастолічний шум (машинний або “мельничного колеса”) у II-му міжребер’ї зліва від грудини та проводиться на спину;
 Клініка n n ь ь n n Із підвищенням тиску в системі ЛА діастолічний компонент шуму зменшується, а потім зовсім зникає. У таких випадках аускультативно ВАП складається: з короткого систолічного шуму в 2 –му міжребер’ї біля грудини і різкого акценту II тону над ЛА. Надалі може зникнути і систолічний шум. До цієї пори дитина на периферії блідого кольору. Далі тиск в ЛА незворотньо росте і поступово буде перевищувати тиск в АО. Знову з'явиться шум систолічний, але дитина на периферії стане синьою.
Клініка n n ь ь n n Із підвищенням тиску в системі ЛА діастолічний компонент шуму зменшується, а потім зовсім зникає. У таких випадках аускультативно ВАП складається: з короткого систолічного шуму в 2 –му міжребер’ї біля грудини і різкого акценту II тону над ЛА. Надалі може зникнути і систолічний шум. До цієї пори дитина на периферії блідого кольору. Далі тиск в ЛА незворотньо росте і поступово буде перевищувати тиск в АО. Знову з'явиться шум систолічний, але дитина на периферії стане синьою.
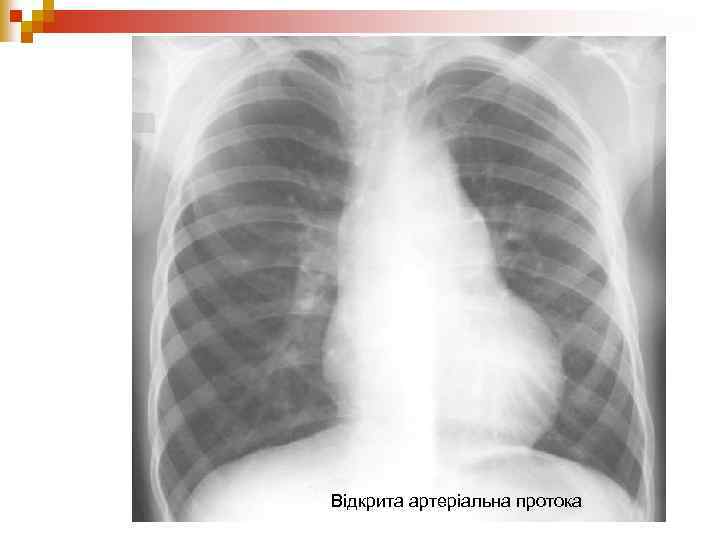 Відкрита артеріальна протока
Відкрита артеріальна протока
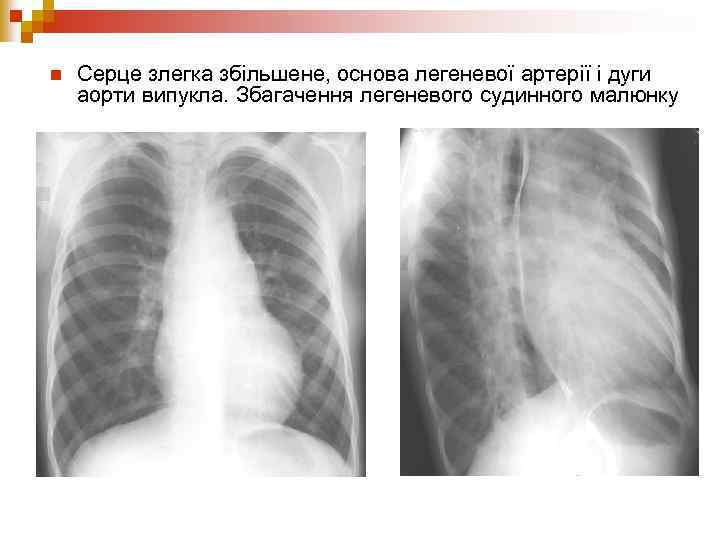 n Серце злегка збільшене, основа легеневої артерії і дуги аорти випукла. Збагачення легеневого судинного малюнку
n Серце злегка збільшене, основа легеневої артерії і дуги аорти випукла. Збагачення легеневого судинного малюнку
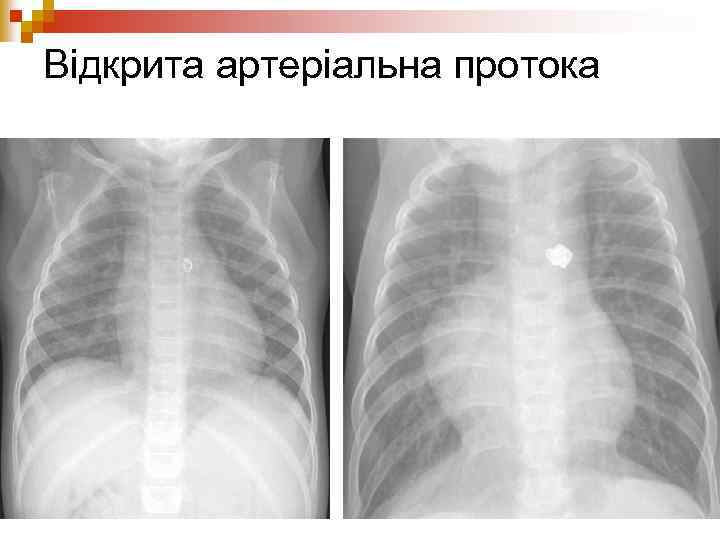 Відкрита артеріальна протока
Відкрита артеріальна протока
 Лікувальна тактика n Спонтанне закриття у н/в; n У недоношених дітей при ВАП проводять консервативне лікування із застосуванням індометацину (3 дози препарату з 12 -24 –годинними перервами). n ВАП підлягає оперативному втручанню у віці 6 -48 місяців. n Хірургічне закриття АП показане на всіх стадіях захворювання за винятком випадків високої легеневої гіпертензії з перехресним і право-лівим скидом крові. На цій стадії операція небезпечна.
Лікувальна тактика n Спонтанне закриття у н/в; n У недоношених дітей при ВАП проводять консервативне лікування із застосуванням індометацину (3 дози препарату з 12 -24 –годинними перервами). n ВАП підлягає оперативному втручанню у віці 6 -48 місяців. n Хірургічне закриття АП показане на всіх стадіях захворювання за винятком випадків високої легеневої гіпертензії з перехресним і право-лівим скидом крові. На цій стадії операція небезпечна.
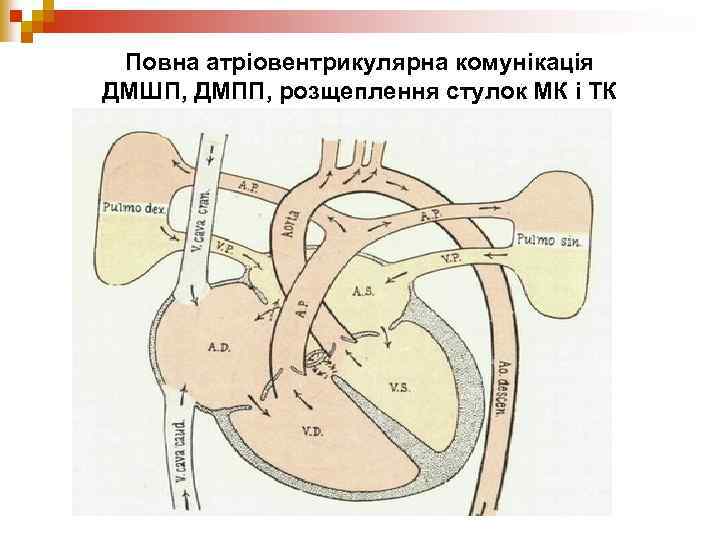 Повна атріовентрикулярна комунікація ДМШП, ДМПП, розщеплення стулок МК і ТК
Повна атріовентрикулярна комунікація ДМШП, ДМПП, розщеплення стулок МК і ТК
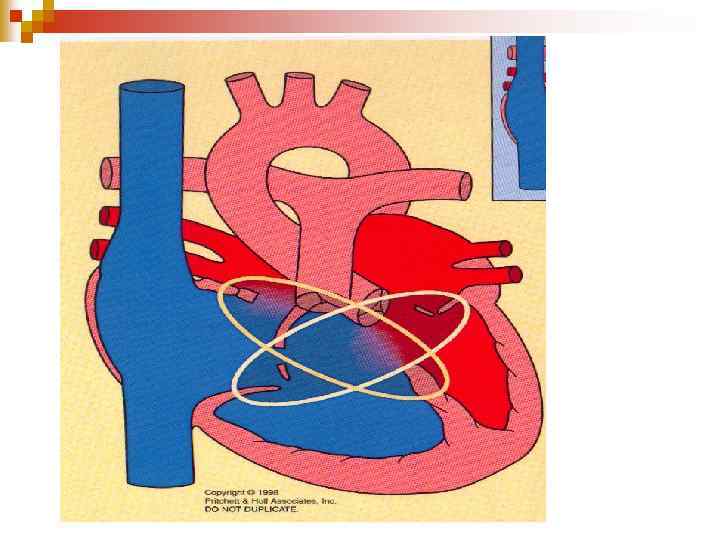
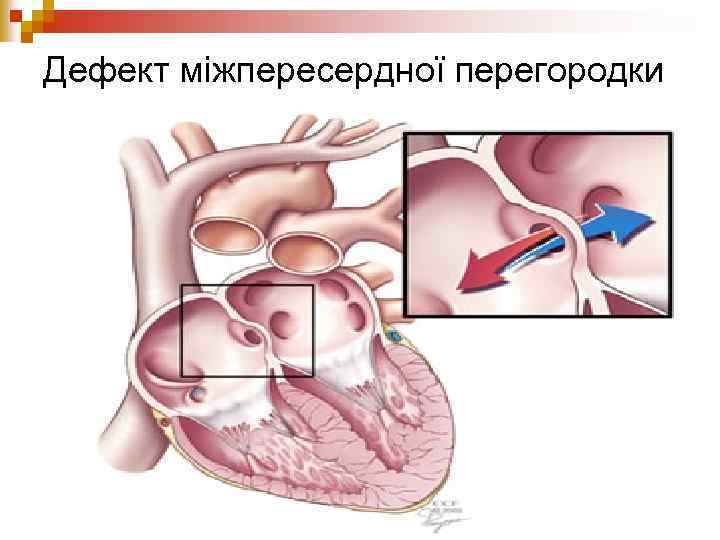 Дефект міжпересердної перегородки
Дефект міжпересердної перегородки
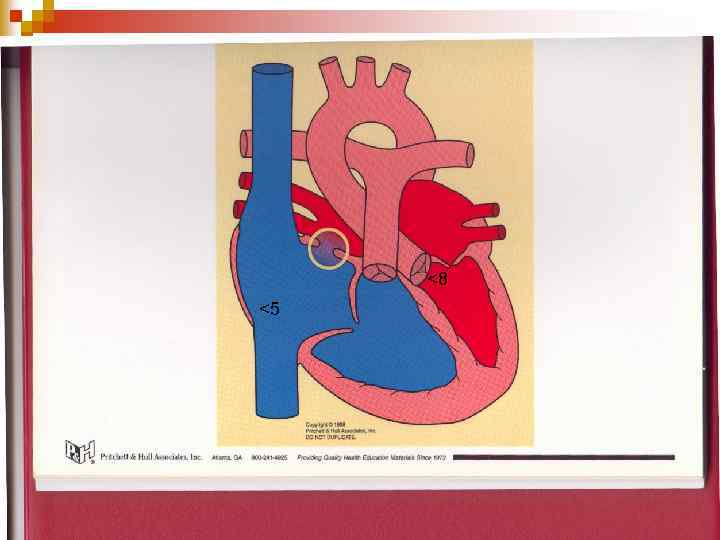 <8 <5
<8 <5
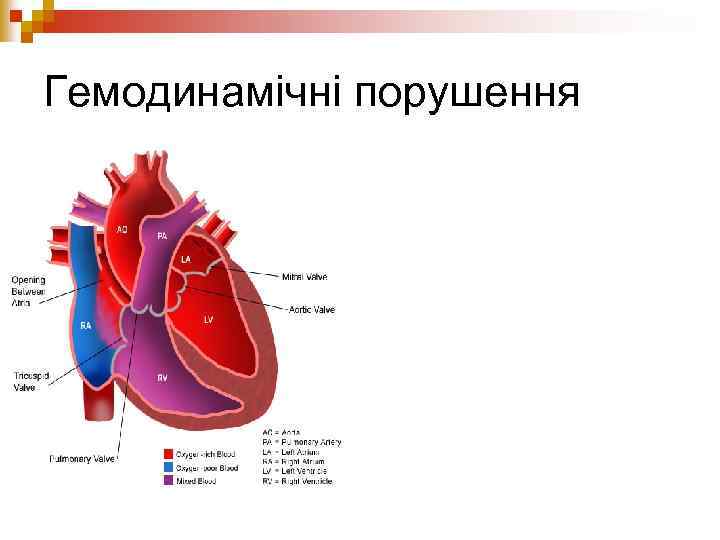 Гемодинамічні порушення
Гемодинамічні порушення
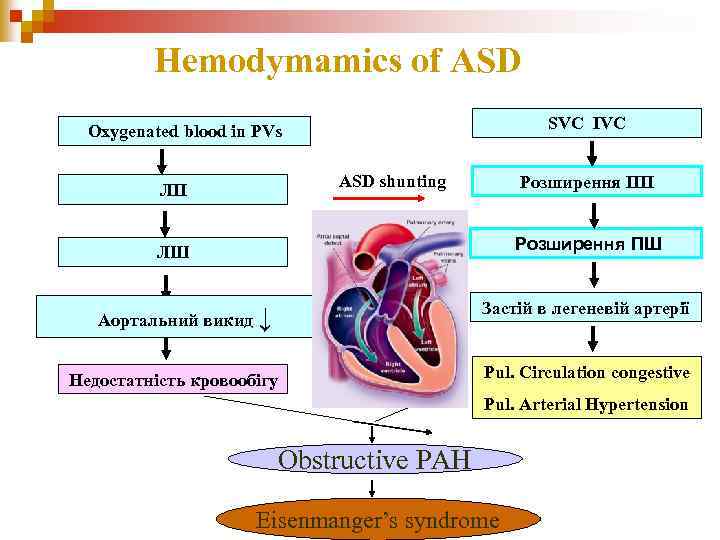 Hemodymamics of ASD SVC IVC Oxygenated blood in PVs ASD shunting ЛП Розширення ПШ ЛШ Застій в легеневій артерії Аортальний викид ↓ Pul. Circulation congestive Недостатність кровообігу Pul. Arterial Hypertension Obstructive PAH Eisenmanger’s syndrome
Hemodymamics of ASD SVC IVC Oxygenated blood in PVs ASD shunting ЛП Розширення ПШ ЛШ Застій в легеневій артерії Аортальний викид ↓ Pul. Circulation congestive Недостатність кровообігу Pul. Arterial Hypertension Obstructive PAH Eisenmanger’s syndrome
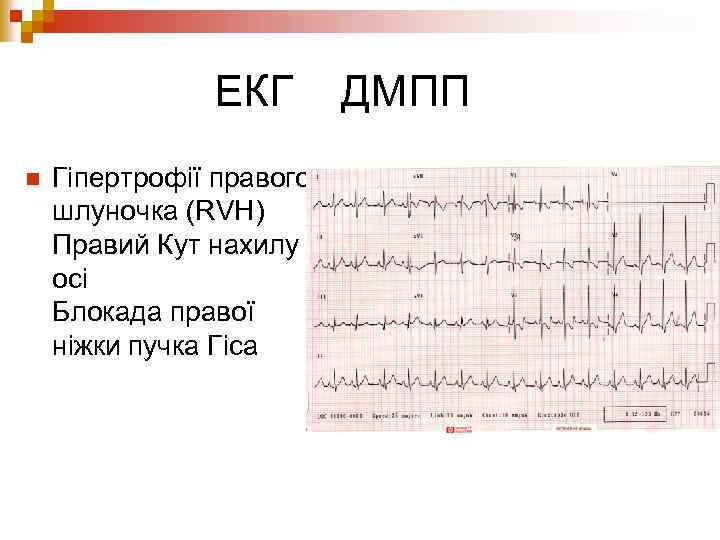 ЕКГ n Гіпертрофії правого шлуночка (RVH) Правий Кут нахилу осі Блокада правої ніжки пучка Гіса ДМПП
ЕКГ n Гіпертрофії правого шлуночка (RVH) Правий Кут нахилу осі Блокада правої ніжки пучка Гіса ДМПП
 Cardiac catheterization lab
Cardiac catheterization lab
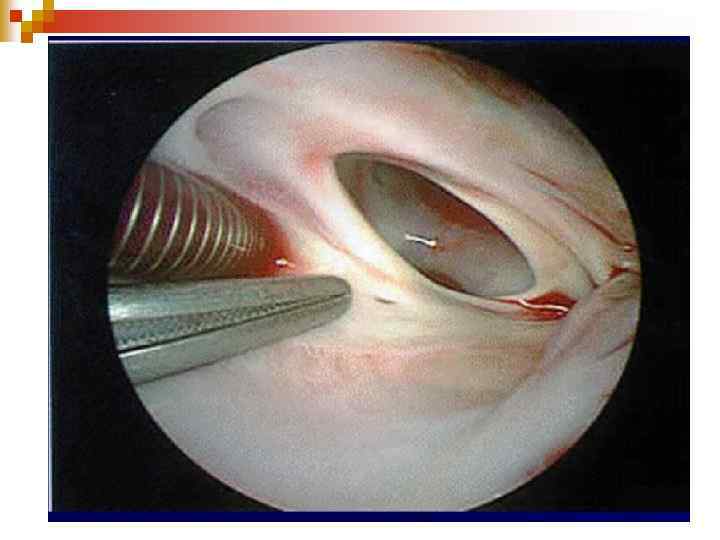
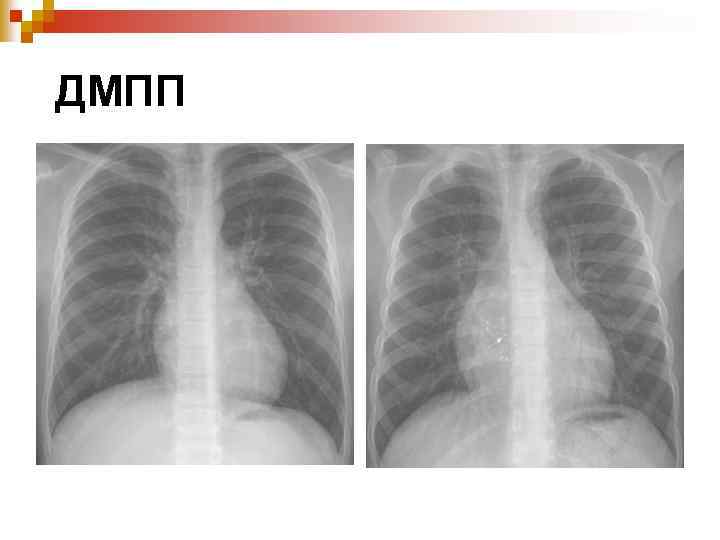 ДМПП
ДМПП
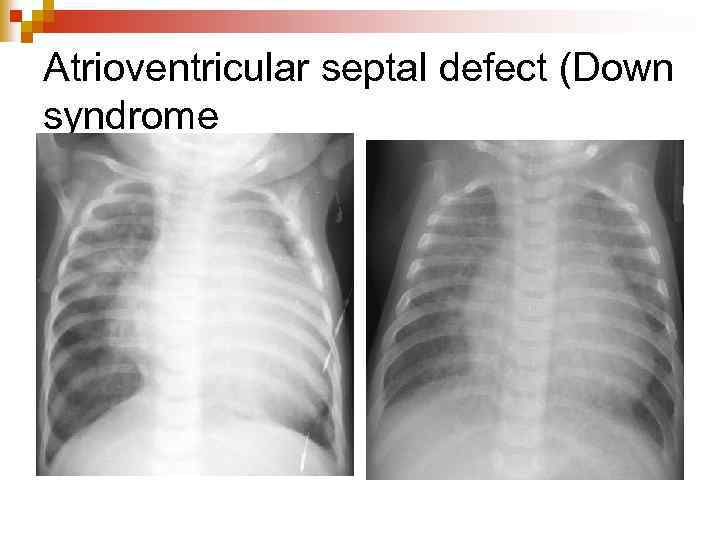 Atrioventricular septal defect (Down syndrome
Atrioventricular septal defect (Down syndrome
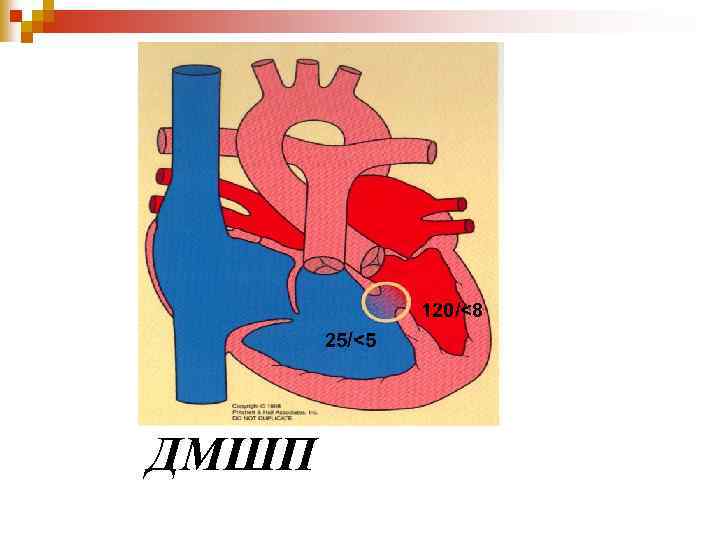 120/<8 25/<5 ДМШП
120/<8 25/<5 ДМШП
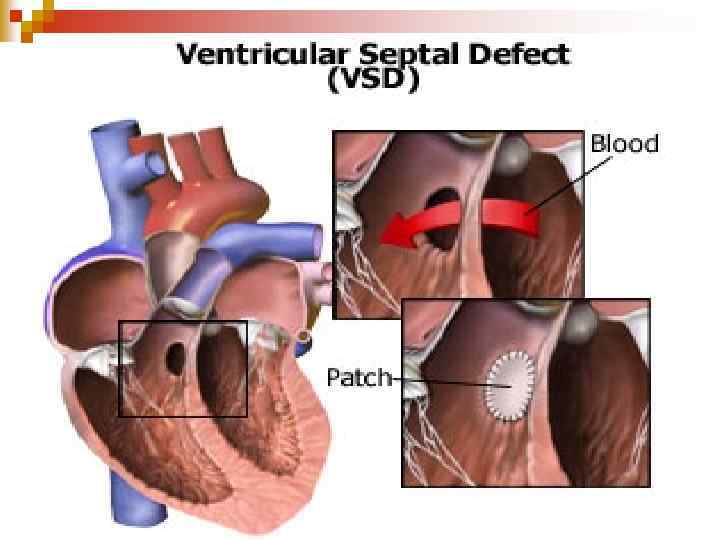
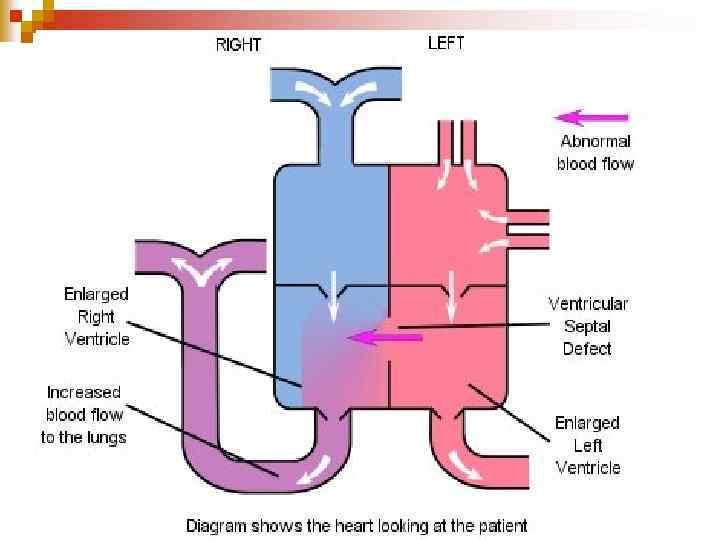
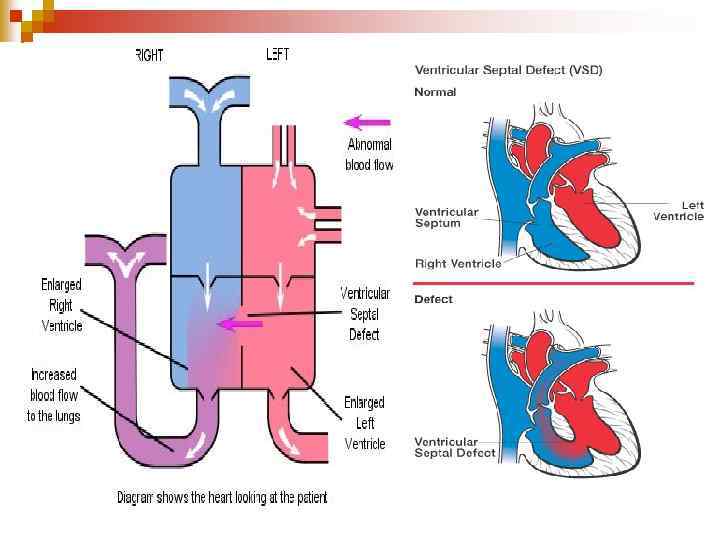
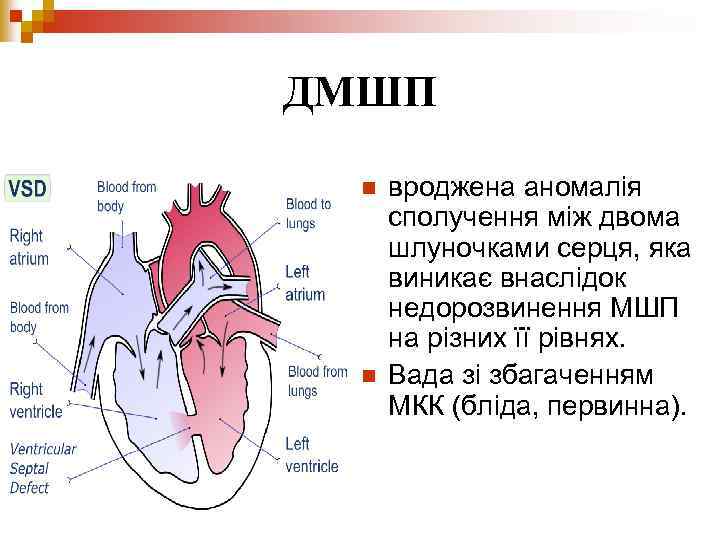 ДМШП n n вроджена аномалія сполучення між двома шлуночками серця, яка виникає внаслідок недорозвинення МШП на різних її рівнях. Вада зі збагаченням МКК (бліда, первинна).
ДМШП n n вроджена аномалія сполучення між двома шлуночками серця, яка виникає внаслідок недорозвинення МШП на різних її рівнях. Вада зі збагаченням МКК (бліда, первинна).
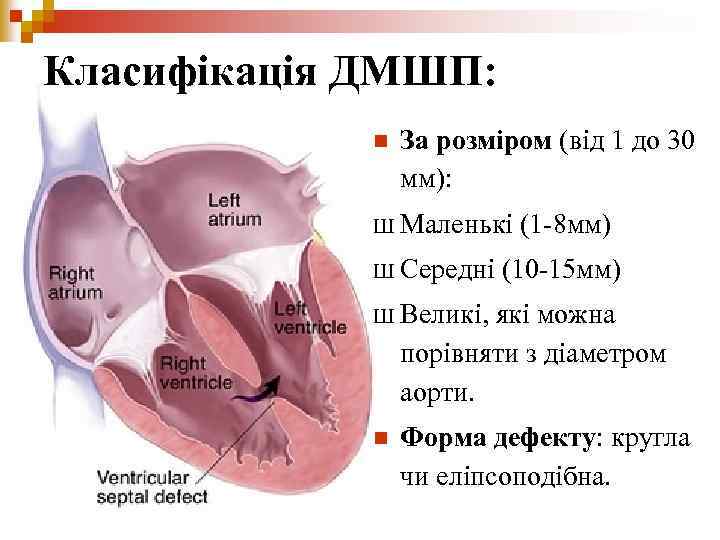 Класифікація ДМШП: n За розміром (від 1 до 30 мм): Ш Маленькі Ш Середні (1 -8 мм) (10 -15 мм) Ш Великі, які можна порівняти з діаметром аорти. n Форма дефекту: кругла чи еліпсоподібна.
Класифікація ДМШП: n За розміром (від 1 до 30 мм): Ш Маленькі Ш Середні (1 -8 мм) (10 -15 мм) Ш Великі, які можна порівняти з діаметром аорти. n Форма дефекту: кругла чи еліпсоподібна.
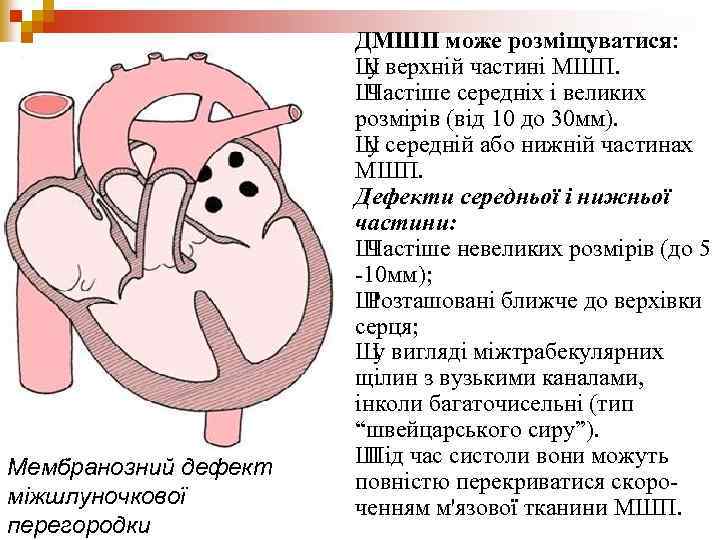 Мембранозний дефект міжшлуночкової перегородки ДМШП може розміщуватися: Ш верхній частині МШП. у Ш Частіше середніх і великих розмірів (від 10 до 30 мм). Ш середній або нижній частинах у МШП. Дефекти середньої і нижньої частини: Ш Частіше невеликих розмірів (до 5 -10 мм); Ш Розташовані ближче до верхівки серця; Ш вигляді міжтрабекулярних у щілин з вузькими каналами, інколи багаточисельні (тип “швейцарського сиру”). Ш час систоли вони можуть Під повністю перекриватися скороченням м'язової тканини МШП.
Мембранозний дефект міжшлуночкової перегородки ДМШП може розміщуватися: Ш верхній частині МШП. у Ш Частіше середніх і великих розмірів (від 10 до 30 мм). Ш середній або нижній частинах у МШП. Дефекти середньої і нижньої частини: Ш Частіше невеликих розмірів (до 5 -10 мм); Ш Розташовані ближче до верхівки серця; Ш вигляді міжтрабекулярних у щілин з вузькими каналами, інколи багаточисельні (тип “швейцарського сиру”). Ш час систоли вони можуть Під повністю перекриватися скороченням м'язової тканини МШП.
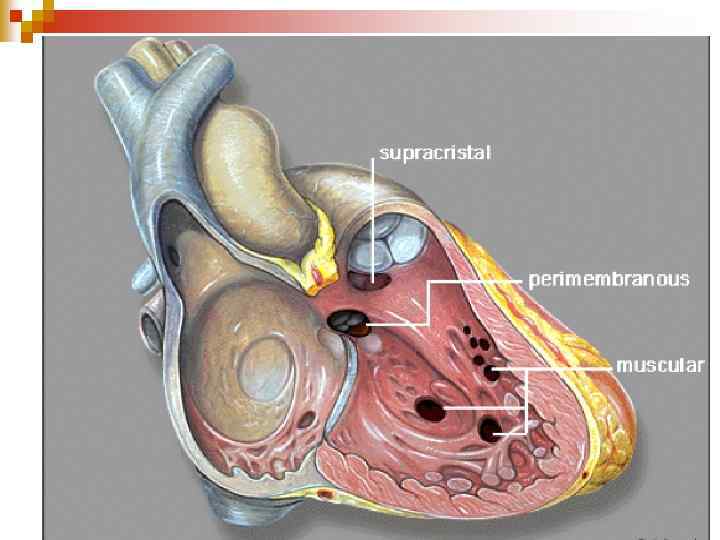
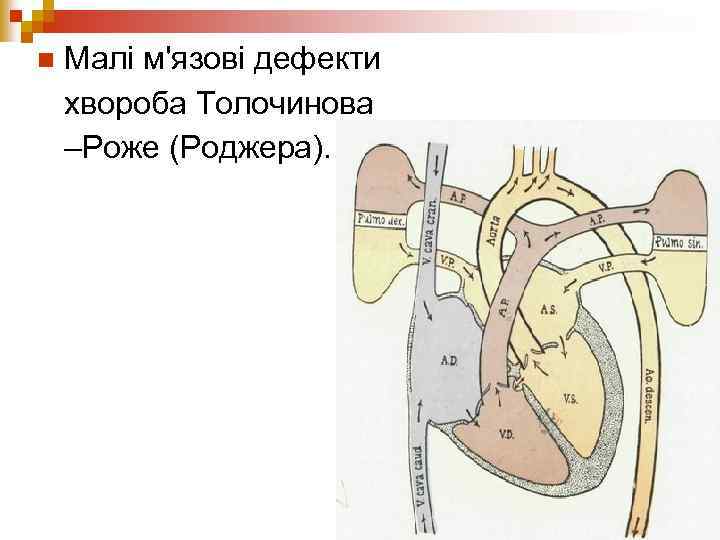 n Малі м'язові дефекти хвороба Толочинова –Роже (Роджера).
n Малі м'язові дефекти хвороба Толочинова –Роже (Роджера).
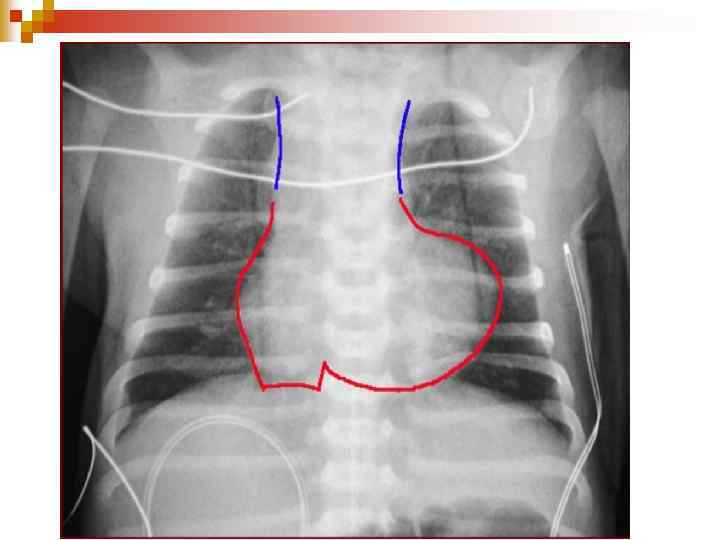
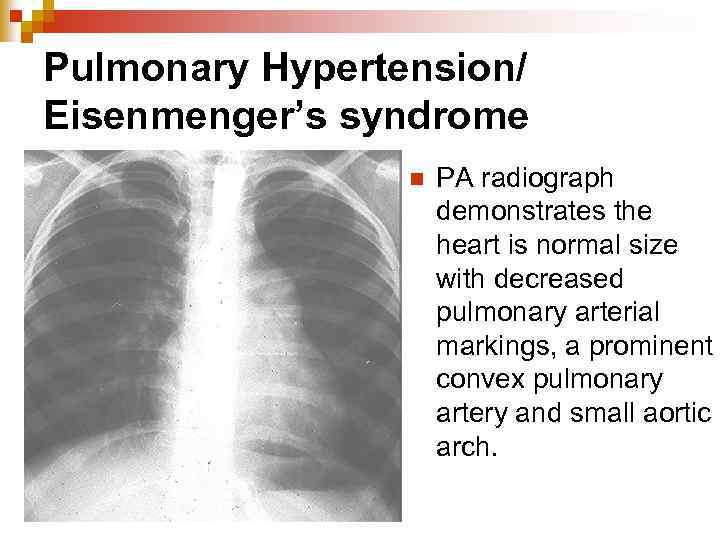 Pulmonary Hypertension/ Eisenmenger’s syndrome n PA radiograph demonstrates the heart is normal size with decreased pulmonary arterial markings, a prominent convex pulmonary artery and small aortic arch.
Pulmonary Hypertension/ Eisenmenger’s syndrome n PA radiograph demonstrates the heart is normal size with decreased pulmonary arterial markings, a prominent convex pulmonary artery and small aortic arch.
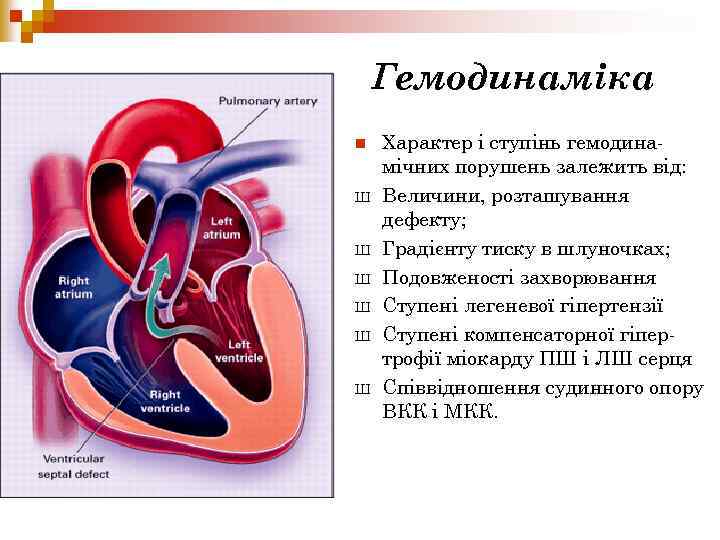 Гемодинаміка n Ш Ш Ш Характер і ступінь гемодинамічних порушень залежить від: Величини, розташування дефекту; Градієнту тиску в шлуночках; Подовженості захворювання Ступені легеневої гіпертензії Ступені компенсаторної гіпертрофії міокарду ПШ і ЛШ серця Співвідношення судинного опору ВКК і МКК.
Гемодинаміка n Ш Ш Ш Характер і ступінь гемодинамічних порушень залежить від: Величини, розташування дефекту; Градієнту тиску в шлуночках; Подовженості захворювання Ступені легеневої гіпертензії Ступені компенсаторної гіпертрофії міокарду ПШ і ЛШ серця Співвідношення судинного опору ВКК і МКК.
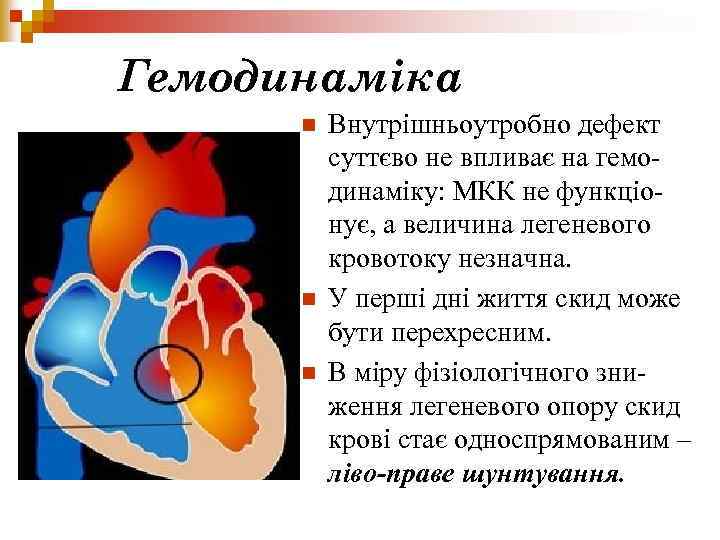 Гемодинаміка n n n Внутрішньоутробно дефект суттєво не впливає на гемодинаміку: МКК не функціонує, а величина легеневого кровотоку незначна. У перші дні життя скид може бути перехресним. В міру фізіологічного зниження легеневого опору скид крові стає односпрямованим – ліво-праве шунтування.
Гемодинаміка n n n Внутрішньоутробно дефект суттєво не впливає на гемодинаміку: МКК не функціонує, а величина легеневого кровотоку незначна. У перші дні життя скид може бути перехресним. В міру фізіологічного зниження легеневого опору скид крові стає односпрямованим – ліво-праве шунтування.
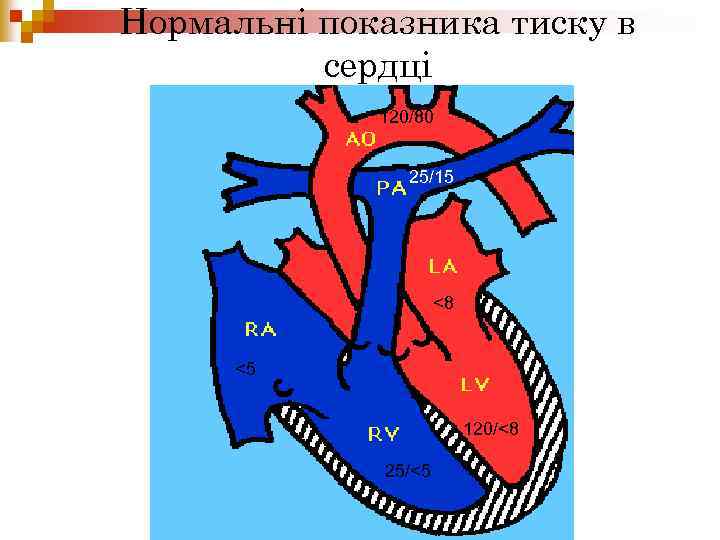 Нормальні показника тиску в сердці 120/80 25/15 <8 <5 120/<8 25/<5
Нормальні показника тиску в сердці 120/80 25/15 <8 <5 120/<8 25/<5
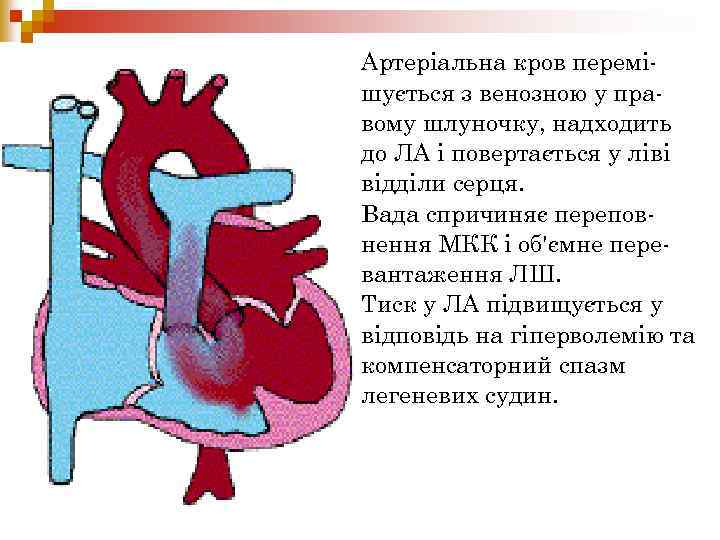 Артеріальна кров перемішується з венозною у правому шлуночку, надходить до ЛА і повертається у ліві відділи серця. Вада спричиняє переповнення МКК і об'ємне перевантаження ЛШ. Тиск у ЛА підвищується у відповідь на гіперволемію та компенсаторний спазм легеневих судин.
Артеріальна кров перемішується з венозною у правому шлуночку, надходить до ЛА і повертається у ліві відділи серця. Вада спричиняє переповнення МКК і об'ємне перевантаження ЛШ. Тиск у ЛА підвищується у відповідь на гіперволемію та компенсаторний спазм легеневих судин.
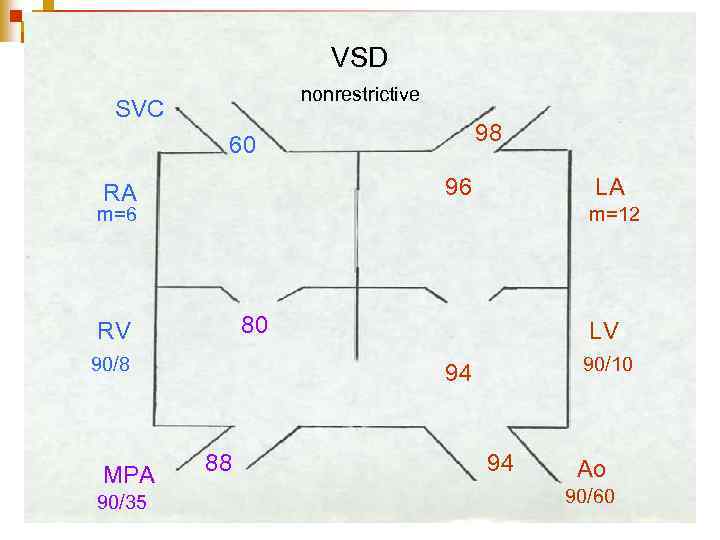 VSD nonrestrictive SVC 98 60 96 RA LA m=6 m=12 80 RV 90/8 MPA 90/35 LV 90/10 94 88 94 Ao 90/60
VSD nonrestrictive SVC 98 60 96 RA LA m=6 m=12 80 RV 90/8 MPA 90/35 LV 90/10 94 88 94 Ao 90/60
 Формування легеневої гіпертензії Гіперволемічна фаза – це результат невідповідності судинного русла обсягу крові, що протікає. Зустрічається у дітей перших місяців і років життя. Характеризується: Ш Значним артеріовенозним скидом в МКК Ш Гіперволемією судин легень Ш Судини легень переповнені кров’ю, але не виникає захисного рефлексу у вигляді спазму. Ш Важкий клінічний перебіг. n
Формування легеневої гіпертензії Гіперволемічна фаза – це результат невідповідності судинного русла обсягу крові, що протікає. Зустрічається у дітей перших місяців і років життя. Характеризується: Ш Значним артеріовенозним скидом в МКК Ш Гіперволемією судин легень Ш Судини легень переповнені кров’ю, але не виникає захисного рефлексу у вигляді спазму. Ш Важкий клінічний перебіг. n
 Формування легеневої гіпертензії Для змішаної фази характерно: n спазм судин легень на прекапілярному рівні, яке призводить до захисного підвищення тиску у ЛА, ПШ. n
Формування легеневої гіпертензії Для змішаної фази характерно: n спазм судин легень на прекапілярному рівні, яке призводить до захисного підвищення тиску у ЛА, ПШ. n
 Формування легеневої гіпертензії Ш Створюється додаткова перешкода для відтоку крові з правого шлуночка, зменшується приплив до легень. Ш Зменшується градієнт тиску між ЛШ і ПШ і магістральними судинами, що сприяє зменшенню ліво-правого скиду. Ш Змішана фаза являється функціональною та після вдалої хірургічної корекції вади тиск в ЛА майже повністю нормалізуватися.
Формування легеневої гіпертензії Ш Створюється додаткова перешкода для відтоку крові з правого шлуночка, зменшується приплив до легень. Ш Зменшується градієнт тиску між ЛШ і ПШ і магістральними судинами, що сприяє зменшенню ліво-правого скиду. Ш Змішана фаза являється функціональною та після вдалої хірургічної корекції вади тиск в ЛА майже повністю нормалізуватися.
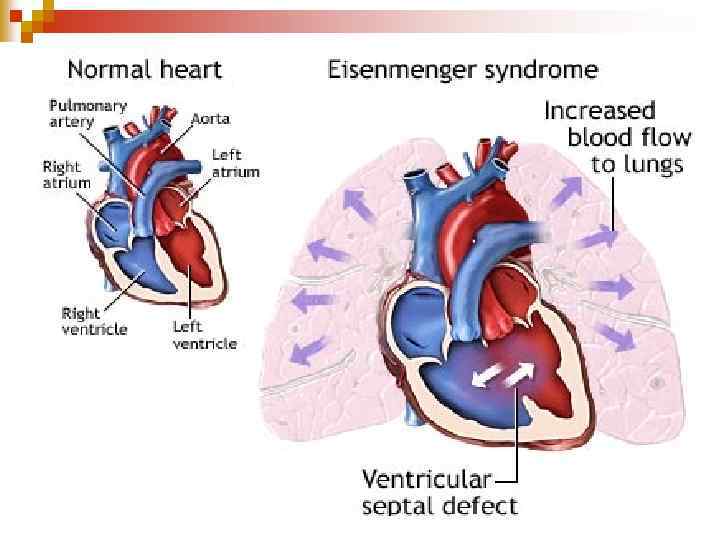
 Гемодинаміка n Фаза транзиторної легеневої гіпертензії поступово трансфрмується у склеротичну- це розвиток органічних обструктивних змін у легеневих судинах, що є наслідком тривалого спазму і гіперволемії. n n Підвищення опору за рахунок склерозування судин викликає урівноважування кровотоку, а згодом його реверсію (венозно-артеріальний скид). Ця заключна фаза гемодинамічних порушень отримала назву реакції Ейзенменгера.
Гемодинаміка n Фаза транзиторної легеневої гіпертензії поступово трансфрмується у склеротичну- це розвиток органічних обструктивних змін у легеневих судинах, що є наслідком тривалого спазму і гіперволемії. n n Підвищення опору за рахунок склерозування судин викликає урівноважування кровотоку, а згодом його реверсію (венозно-артеріальний скид). Ця заключна фаза гемодинамічних порушень отримала назву реакції Ейзенменгера.
 Гемодинаміка Ш Незворотна легенева гіпертензія Ш об'єм легеневого кровотоку не збільшений, Ш зменшується об'ємне перевантаження ЛШ, Ш Виражена гіпертрофія и систолічне перевантаження правих відділів серця, Ш Надходження крові в аорту збільшується за рахунок домішування венозної крові. Ш Розвивається ціаноз і гіпоксемія. Ш “Біла” вада трансформується в аномалію зі зменшеним легеневим кровотоком.
Гемодинаміка Ш Незворотна легенева гіпертензія Ш об'єм легеневого кровотоку не збільшений, Ш зменшується об'ємне перевантаження ЛШ, Ш Виражена гіпертрофія и систолічне перевантаження правих відділів серця, Ш Надходження крові в аорту збільшується за рахунок домішування венозної крові. Ш Розвивається ціаноз і гіпоксемія. Ш “Біла” вада трансформується в аномалію зі зменшеним легеневим кровотоком.
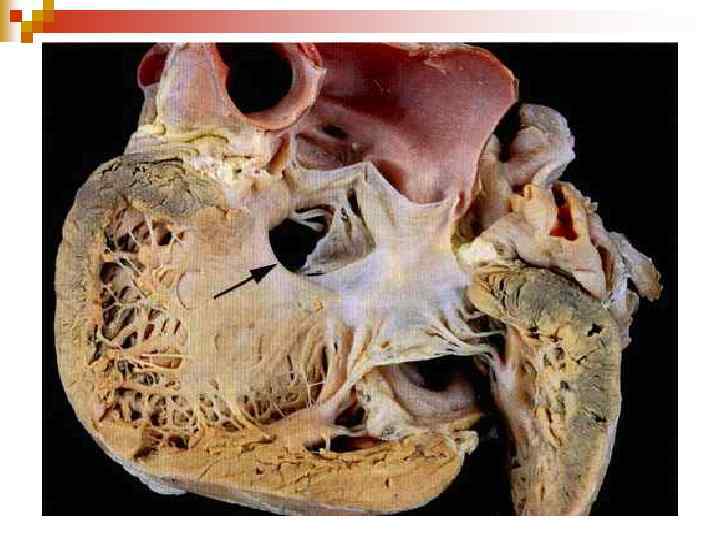
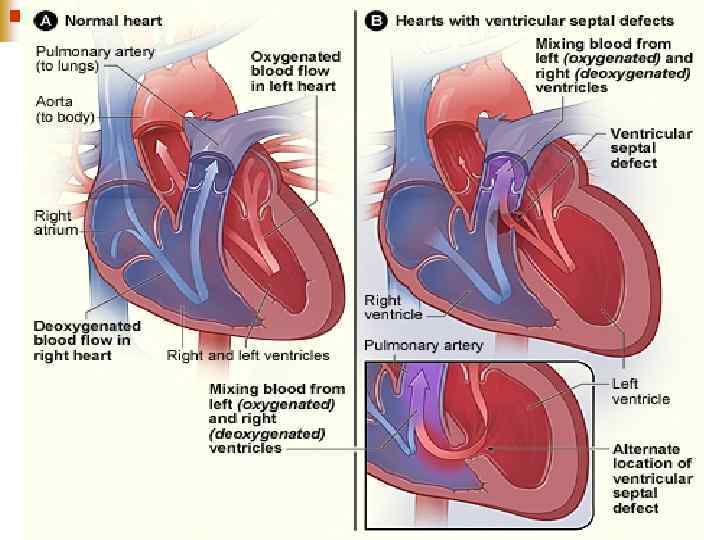
 Дефект міжшлуночкової перегородки
Дефект міжшлуночкової перегородки
 Клініка Невеликі дефекти клінічно протягом тривалого часу себе не проявляють, хоча легко виявляються після народження за грубим систолічним шумом: n Над усією передсердною ділянкою з епіцентром n у III- IV –му міжребер’ї зліва від грудини (“багато шуму з нічого”); n Може бути систолічне тремтіння при інтенсивному проходжені струї крові через вузький простір (“ефект зжатої струї”). n Границі серця нормальні n Серцевий горб не виражений. n Розвиток дитини перебігає без особливостей.
Клініка Невеликі дефекти клінічно протягом тривалого часу себе не проявляють, хоча легко виявляються після народження за грубим систолічним шумом: n Над усією передсердною ділянкою з епіцентром n у III- IV –му міжребер’ї зліва від грудини (“багато шуму з нічого”); n Може бути систолічне тремтіння при інтенсивному проходжені струї крові через вузький простір (“ефект зжатої струї”). n Границі серця нормальні n Серцевий горб не виражений. n Розвиток дитини перебігає без особливостей.
 Клініка При великих дефектах: n Розвиваються ознаки застійної серцевої недостатності (задишка, повторні пневмонії). n При огляді: серцевий горб (грудь Девиса): Ш Лівосторонній Ш Високий Ш швидкопрогресуючий n Перкусія серця: зміщення границі серця вліво а згодом – вправо;
Клініка При великих дефектах: n Розвиваються ознаки застійної серцевої недостатності (задишка, повторні пневмонії). n При огляді: серцевий горб (грудь Девиса): Ш Лівосторонній Ш Високий Ш швидкопрогресуючий n Перкусія серця: зміщення границі серця вліво а згодом – вправо;
 Клініка Систолічне тремтіння, яке зникає в період декомпенсації. Дані аускультації змінюються залежно від стадії легеневої гіпертензії: n При гіперволемічній формі гіпертензії: грубий пансистолічний шум у III-IV –му міжребер’ї зліва від грудини; n При склеротичній фазі (період декомпенсації): Ш На початоку фази – зникає шум Ш У подальшому знову з'являється систолічний шум. n
Клініка Систолічне тремтіння, яке зникає в період декомпенсації. Дані аускультації змінюються залежно від стадії легеневої гіпертензії: n При гіперволемічній формі гіпертензії: грубий пансистолічний шум у III-IV –му міжребер’ї зліва від грудини; n При склеротичній фазі (період декомпенсації): Ш На початоку фази – зникає шум Ш У подальшому знову з'являється систолічний шум. n
 Клиника Клиническая картина при ДМЖП заключается в симптомокомплексе сердечной недостаточности, развивающейся, как правило, на 1 -3 месяцах жизни (в зависимости от размеров дефекта). Кроме признаков сердечной недостаточности ДМЖП может манифестировать ранними и тяжелыми пневмониями. При осмотре ребенка можно выявить тахикардию и одышку, расширение границ относительной сердечной тупости, смещение верхушечного толчка вниз и влево. В ряде случаев определяется симптом «кошачьего мурлыканья» . Систолический шум, как правило, интенсивный, высушивается над всей областью сердца, хорошо проводится на правую сторону грудной клетки и на спину с максимальной интенсивностью в IV межреберье слева от грудины. При пальпации живота определяется гепатомегалия и спленомегалия. Изменения периферической пульсации не характерны. У детей с ДМЖП как правило быстро развивается гипотрофия.
Клиника Клиническая картина при ДМЖП заключается в симптомокомплексе сердечной недостаточности, развивающейся, как правило, на 1 -3 месяцах жизни (в зависимости от размеров дефекта). Кроме признаков сердечной недостаточности ДМЖП может манифестировать ранними и тяжелыми пневмониями. При осмотре ребенка можно выявить тахикардию и одышку, расширение границ относительной сердечной тупости, смещение верхушечного толчка вниз и влево. В ряде случаев определяется симптом «кошачьего мурлыканья» . Систолический шум, как правило, интенсивный, высушивается над всей областью сердца, хорошо проводится на правую сторону грудной клетки и на спину с максимальной интенсивностью в IV межреберье слева от грудины. При пальпации живота определяется гепатомегалия и спленомегалия. Изменения периферической пульсации не характерны. У детей с ДМЖП как правило быстро развивается гипотрофия.

 Діагностика ЕКГ: ознаки гіпертрофії ЛШ або обох шлуночків, при склеротичній формі гіпертензії – тільки правого; n Ехо-КГ: візуалізація самого дефекту; n Рентгенологічно: Ш посилення та повнокрів’я легеневого малюнку, розширення коренів легень, збільшення розмірів серця; Ш У період декомпенсації: збіднення легеневого малюнку. n
Діагностика ЕКГ: ознаки гіпертрофії ЛШ або обох шлуночків, при склеротичній формі гіпертензії – тільки правого; n Ехо-КГ: візуалізація самого дефекту; n Рентгенологічно: Ш посилення та повнокрів’я легеневого малюнку, розширення коренів легень, збільшення розмірів серця; Ш У період декомпенсації: збіднення легеневого малюнку. n
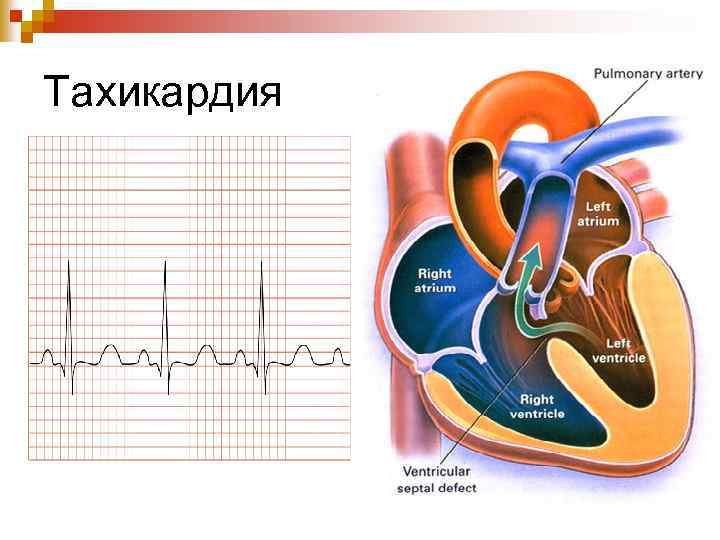 Тахикардия
Тахикардия
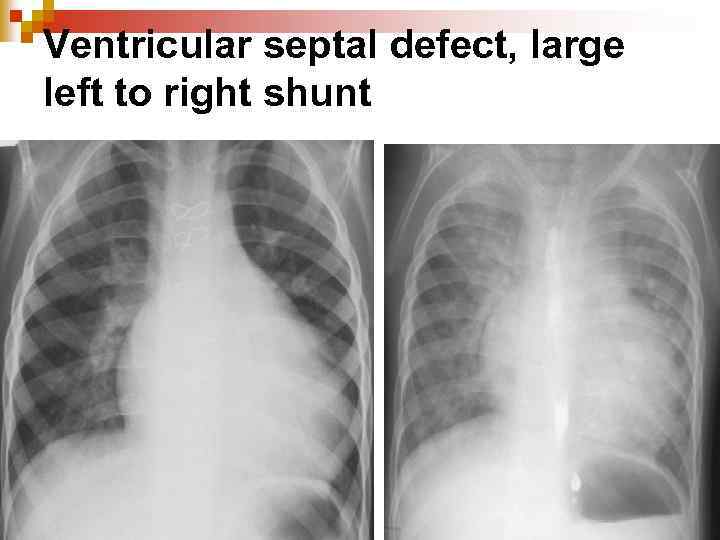 Ventricular septal defect, large left to right shunt
Ventricular septal defect, large left to right shunt
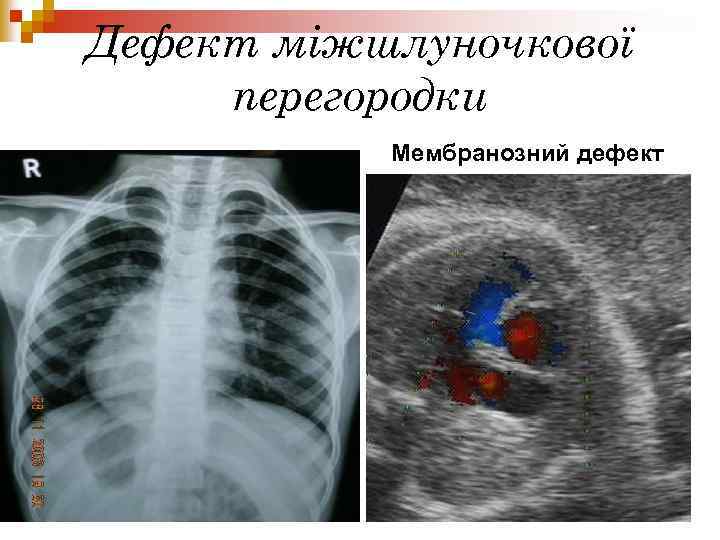 Дефект міжшлуночкової перегородки Мембранозний дефект
Дефект міжшлуночкової перегородки Мембранозний дефект
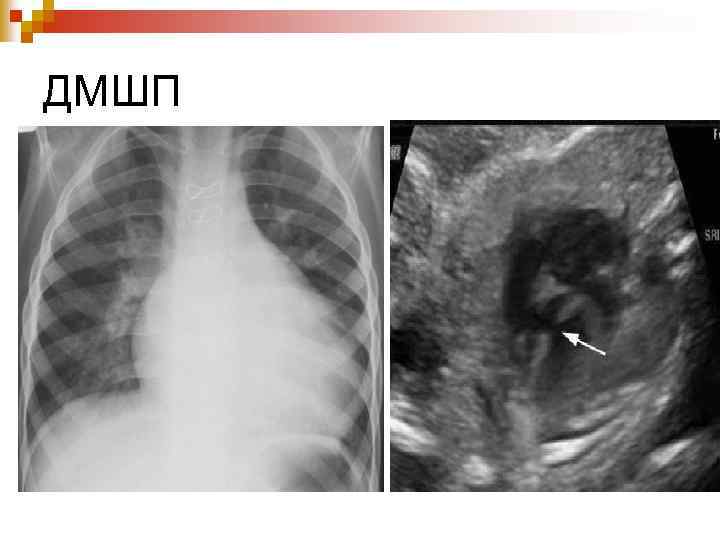 ДМШП
ДМШП
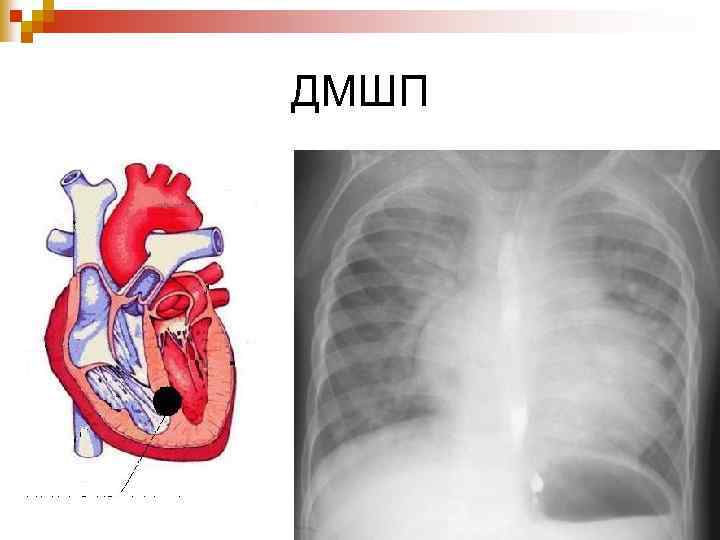 ДМШП
ДМШП
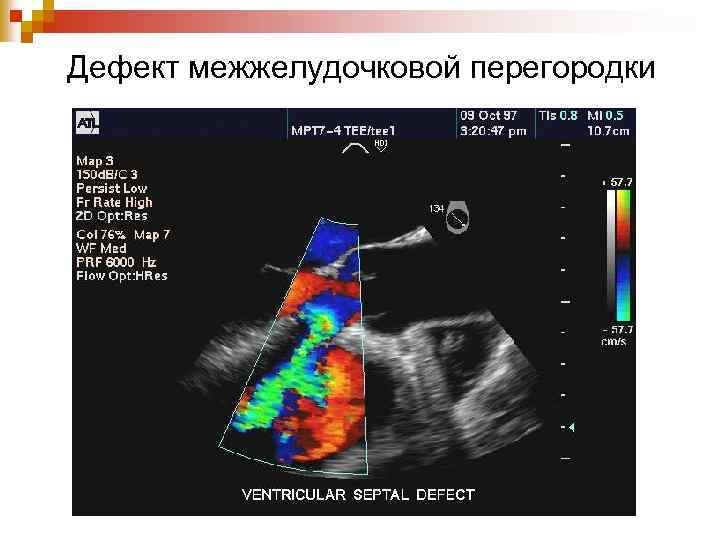 Дефект межжелудочковой перегородки
Дефект межжелудочковой перегородки
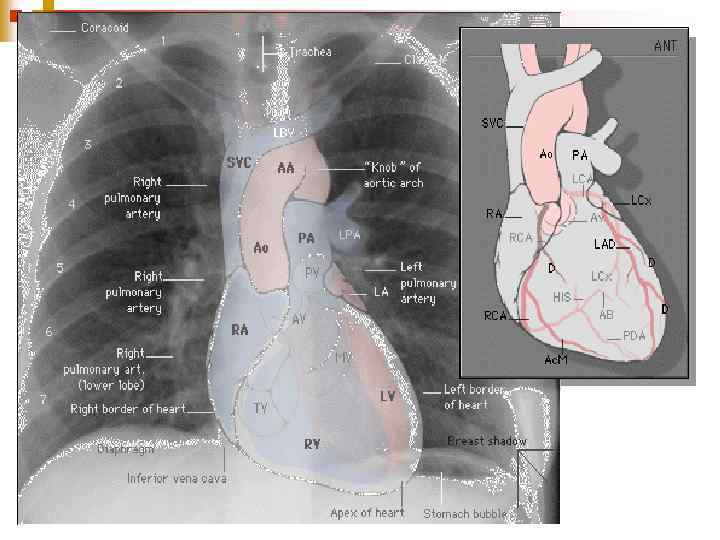
 Диагностика При рентгенологическом исследовании органов грудной клетки описывают форму сердца и состояние легочного рисунка, определяют размер кардиоторакального индекса (КТИ). Все эти показатели имеют свои особенности при разных степенях лёгочной гипертензии. В первой, гиперволемической стадии, выявляется сглаженность талии и погруженность верхушки сердца в диафрагму, увеличение КТИ. Со стороны легочного рисунка отмечается его усиление, нечеткость, размытость. Крайней степенью гиперволемии в лёгких является отёк лёгких. В переходной стадии лёгочной гипертензии отмечается нормализация лёгочного рисунка, некоторая стабилизация размеров КТИ. Для склеротической стадии лёгочной гипертензии характерно значительное увеличение размеров сердца, причем в основном за счёт правых отделов, увеличение правого предсердия (формирование прямого атрио-вазального угла), выбухание дуги лёгочной артерии (индекс Мура более 50%), приподнятость верхушки сердца, которая образует с диафрагмой острый угол. Со стороны лёгочного рисунка часто описывается симптом «обрубленного дерева» : яркие, чёткие, увеличенные корни, на фоне которых лёгочный рисунок прослеживается только до определённого уровня. На периферии имеет место признаки эмфиземы. Грудная клетка имеет вздутую форму, ход ребер горизонтальный, диафрагма уплощена, стоит низко.
Диагностика При рентгенологическом исследовании органов грудной клетки описывают форму сердца и состояние легочного рисунка, определяют размер кардиоторакального индекса (КТИ). Все эти показатели имеют свои особенности при разных степенях лёгочной гипертензии. В первой, гиперволемической стадии, выявляется сглаженность талии и погруженность верхушки сердца в диафрагму, увеличение КТИ. Со стороны легочного рисунка отмечается его усиление, нечеткость, размытость. Крайней степенью гиперволемии в лёгких является отёк лёгких. В переходной стадии лёгочной гипертензии отмечается нормализация лёгочного рисунка, некоторая стабилизация размеров КТИ. Для склеротической стадии лёгочной гипертензии характерно значительное увеличение размеров сердца, причем в основном за счёт правых отделов, увеличение правого предсердия (формирование прямого атрио-вазального угла), выбухание дуги лёгочной артерии (индекс Мура более 50%), приподнятость верхушки сердца, которая образует с диафрагмой острый угол. Со стороны лёгочного рисунка часто описывается симптом «обрубленного дерева» : яркие, чёткие, увеличенные корни, на фоне которых лёгочный рисунок прослеживается только до определённого уровня. На периферии имеет место признаки эмфиземы. Грудная клетка имеет вздутую форму, ход ребер горизонтальный, диафрагма уплощена, стоит низко.
 Перебіг та прогноз n Дефекти малих розмірів (м'язові): мають тенденцію до спонтанного закриття: Ш перші Ш до n 6 міс. життя – 30 -40% 1 -8 років життя – 90%. При великих дефектах (мембранозних): розвивається с-м Ейзенменгера
Перебіг та прогноз n Дефекти малих розмірів (м'язові): мають тенденцію до спонтанного закриття: Ш перші Ш до n 6 міс. життя – 30 -40% 1 -8 років життя – 90%. При великих дефектах (мембранозних): розвивається с-м Ейзенменгера
 Лікування n Консервативне: При розвитку НК: по лівошлуночковій СН: Ш Оксигенотерапія (пропущений через етиловий спирт або + антифомсилан 2 -3 мл 10% спирт. р-н); Ш Для зняття психомоторного збудження: літичну суміш, седуксен, дроперідол Ш Кардіотонічні препарати: v 0, 025% дігоксин v 0, 06% р-н корглікона v 0, 05% строфантин. n
Лікування n Консервативне: При розвитку НК: по лівошлуночковій СН: Ш Оксигенотерапія (пропущений через етиловий спирт або + антифомсилан 2 -3 мл 10% спирт. р-н); Ш Для зняття психомоторного збудження: літичну суміш, седуксен, дроперідол Ш Кардіотонічні препарати: v 0, 025% дігоксин v 0, 06% р-н корглікона v 0, 05% строфантин. n
 Лікування Ш Сечогінні препарати: петльовий діуретик (фуросемід) і калійзберігаючий (спіронолактон) Ш Інгібітори ангіотензинперетворюючого ферменту: (каптоприл; лізіноприл) Ш ГКС: преднізолон Ш Кардіотрофічні препарати ( рибоксин, оротат калію, панангін) Ш Антиоксиданти (віт. А, С, Е, ессенціале).
Лікування Ш Сечогінні препарати: петльовий діуретик (фуросемід) і калійзберігаючий (спіронолактон) Ш Інгібітори ангіотензинперетворюючого ферменту: (каптоприл; лізіноприл) Ш ГКС: преднізолон Ш Кардіотрофічні препарати ( рибоксин, оротат калію, панангін) Ш Антиоксиданти (віт. А, С, Е, ессенціале).
 Лікування n Оперативне - радикальна операція (ліквідація дефекту): Ш У період компенсації (2 -3 річний вік). n Показання до паліативної операції у дітей грудного віку: Ш Важка гіпотрофія Ш Важкий перебіг пневмонії Ш У послідуючому проводиться повторна радикальна операція. n Протипоказом до оперативного втручання є: n період декомпенсації.
Лікування n Оперативне - радикальна операція (ліквідація дефекту): Ш У період компенсації (2 -3 річний вік). n Показання до паліативної операції у дітей грудного віку: Ш Важка гіпотрофія Ш Важкий перебіг пневмонії Ш У послідуючому проводиться повторна радикальна операція. n Протипоказом до оперативного втручання є: n період декомпенсації.
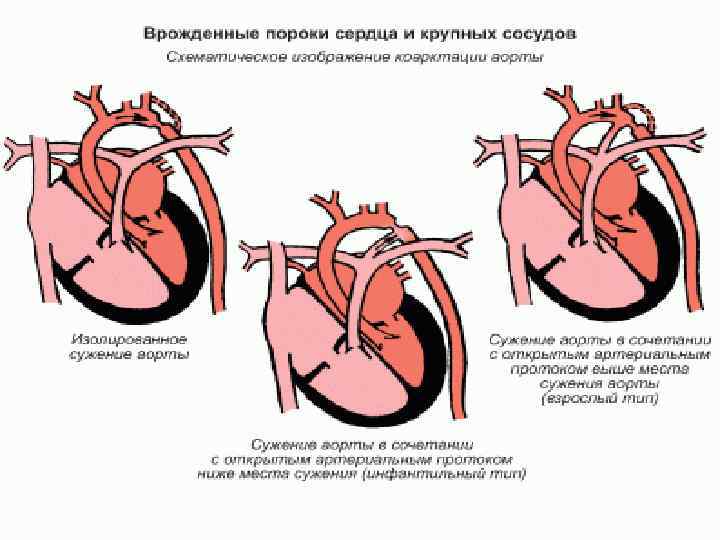
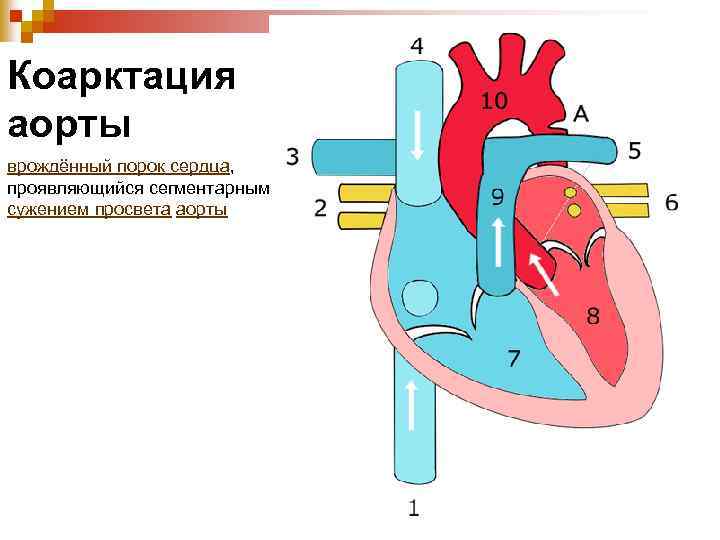 Коарктация аорты врождённый порок сердца, проявляющийся сегментарным сужением просвета аорты
Коарктация аорты врождённый порок сердца, проявляющийся сегментарным сужением просвета аорты
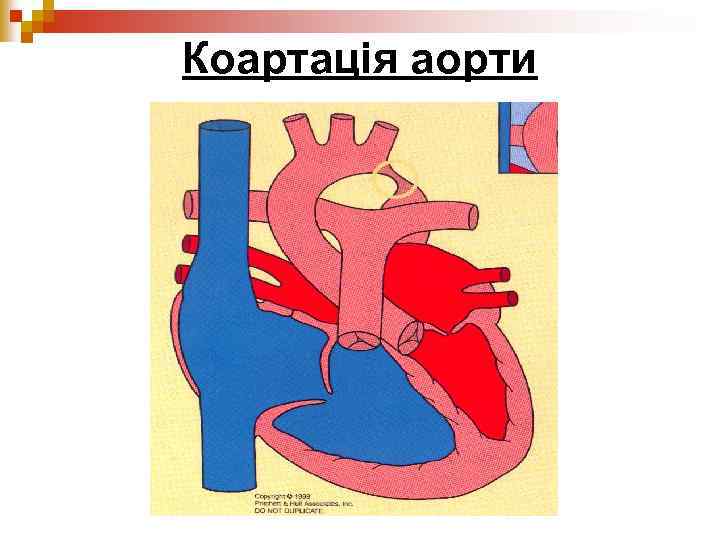 Коартація аорти
Коартація аорти
 Коартация аорта Клинически, заболевание проявляется повышением АД в артериях верхней половины тела и снижением его в артериях нижних конечностей. При достаточно выраженном сужении, отмечается пульсация в голове, головная боль, реже тошнота, рвота, нарушение зрения. В результате недостатка кровоснабжения нижней половины тела наблюдается онемение нижних конечностей, тяжесть, слабость при ходьбе, снижение артериального давления при его измерении на ногах. В связи с этим, в случае гипертонии неясной этиологии необходимо измерять артериальное давление на руках и на ногах. Обычно одновременно определяются нерезко выраженные признаки гипертрофии и расширения левого желудочка, относительно небольшой систолический шум во втором—четвертом межреберье у края грудины и сзади между лопатками. О коарктации аорты может также свидетельствовать наличие коллатералей в виде увеличенных в объёме и видимых глазом пульсирующих межрёберных артерий. Также могут наблюдаться осложнения в виде кровоизлияний в головной мозг на почве артериальной гипертонии.
Коартация аорта Клинически, заболевание проявляется повышением АД в артериях верхней половины тела и снижением его в артериях нижних конечностей. При достаточно выраженном сужении, отмечается пульсация в голове, головная боль, реже тошнота, рвота, нарушение зрения. В результате недостатка кровоснабжения нижней половины тела наблюдается онемение нижних конечностей, тяжесть, слабость при ходьбе, снижение артериального давления при его измерении на ногах. В связи с этим, в случае гипертонии неясной этиологии необходимо измерять артериальное давление на руках и на ногах. Обычно одновременно определяются нерезко выраженные признаки гипертрофии и расширения левого желудочка, относительно небольшой систолический шум во втором—четвертом межреберье у края грудины и сзади между лопатками. О коарктации аорты может также свидетельствовать наличие коллатералей в виде увеличенных в объёме и видимых глазом пульсирующих межрёберных артерий. Также могут наблюдаться осложнения в виде кровоизлияний в головной мозг на почве артериальной гипертонии.
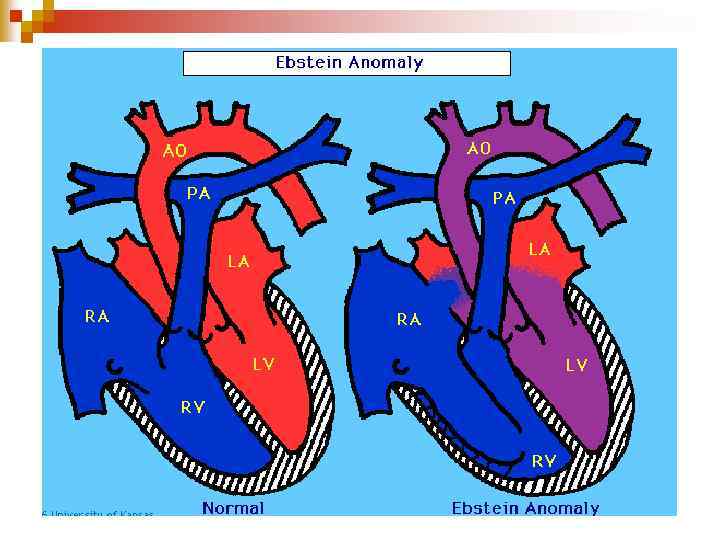
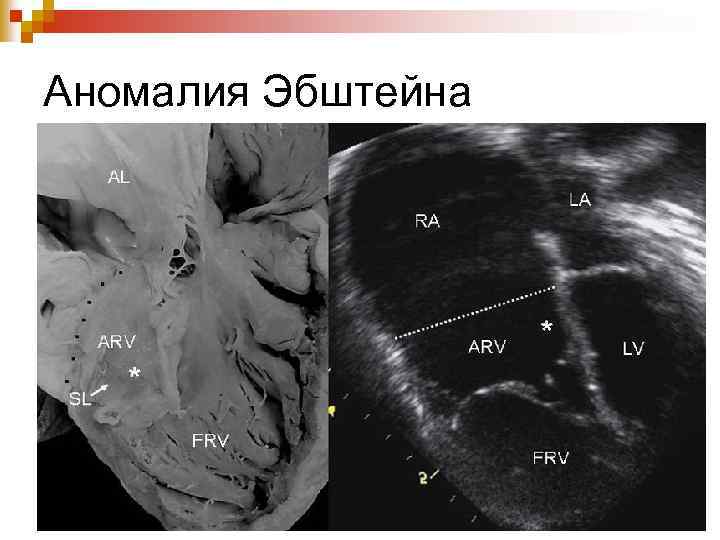 Аномалия Эбштейна
Аномалия Эбштейна
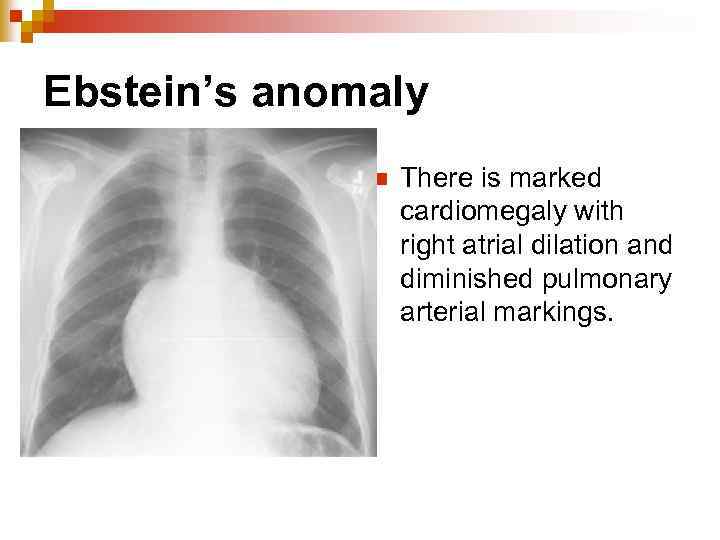 Ebstein’s anomaly n There is marked cardiomegaly with right atrial dilation and diminished pulmonary arterial markings.
Ebstein’s anomaly n There is marked cardiomegaly with right atrial dilation and diminished pulmonary arterial markings.
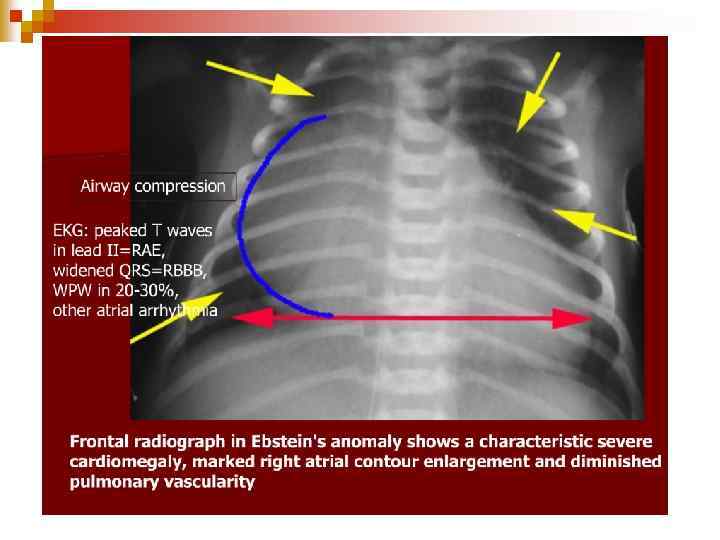
 Аномалия Эбштейна является редким врожденным пороком сердца. Впервые описана в 1866 году патологоанатом Эбштейном. При этом пороке сердца створки правого атриовентрикулярного клапана исходят из стенок правого желудочка, а не из предсердно-желудочкового кольца и не полностью смыкаются (недостаточность трехстворчатого клапана). Таким образом, полость правого желудочка оказывается уменьшенной по сравнению с нормой, а часть правого желудочка от предсердно-желудочкового кольца (где клапан должен был находиться в норме) до смещенного вниз трехстворчатого клапана становится продолжением правого предсердия. Также при аномалии наблюдается незаращение овального отверстия (между правым и левым предсердиями). Из-за таких анатомических изменений аномалия Эбштейна характеризуется 1) недостаточностью трехстворчатого клапана (между правым предсердием и правым желудочком), 2) незаращённым овальным отверстием (между правым и левым предсердиями) и 3) уменьшением полости правого желудочка. Правое предсердие увеличивается в размерах и расширяется. Часть венозной крови перетекает в левое предсердие через открытое овальное отверстие и смешивается с артериальной. Это приводит к уменьшению содержания кислорода в артериальной крови и гипоксии органов и тканей. Возможны нарушения ритма сердца.
Аномалия Эбштейна является редким врожденным пороком сердца. Впервые описана в 1866 году патологоанатом Эбштейном. При этом пороке сердца створки правого атриовентрикулярного клапана исходят из стенок правого желудочка, а не из предсердно-желудочкового кольца и не полностью смыкаются (недостаточность трехстворчатого клапана). Таким образом, полость правого желудочка оказывается уменьшенной по сравнению с нормой, а часть правого желудочка от предсердно-желудочкового кольца (где клапан должен был находиться в норме) до смещенного вниз трехстворчатого клапана становится продолжением правого предсердия. Также при аномалии наблюдается незаращение овального отверстия (между правым и левым предсердиями). Из-за таких анатомических изменений аномалия Эбштейна характеризуется 1) недостаточностью трехстворчатого клапана (между правым предсердием и правым желудочком), 2) незаращённым овальным отверстием (между правым и левым предсердиями) и 3) уменьшением полости правого желудочка. Правое предсердие увеличивается в размерах и расширяется. Часть венозной крови перетекает в левое предсердие через открытое овальное отверстие и смешивается с артериальной. Это приводит к уменьшению содержания кислорода в артериальной крови и гипоксии органов и тканей. Возможны нарушения ритма сердца.
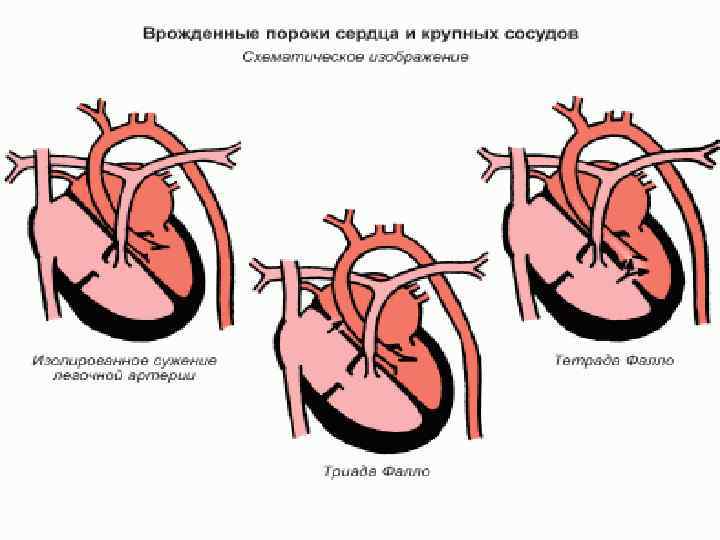
 Хвороба Фалло (Сині вади, Вади зі збідненням МКК, Вади з право-лівим шунтом). Хвороба Фалло анатомічно складається із синдромів: Ш Тріада Фалло Ш Тетрада Фалло Ш Пентада Фалло n
Хвороба Фалло (Сині вади, Вади зі збідненням МКК, Вади з право-лівим шунтом). Хвороба Фалло анатомічно складається із синдромів: Ш Тріада Фалло Ш Тетрада Фалло Ш Пентада Фалло n
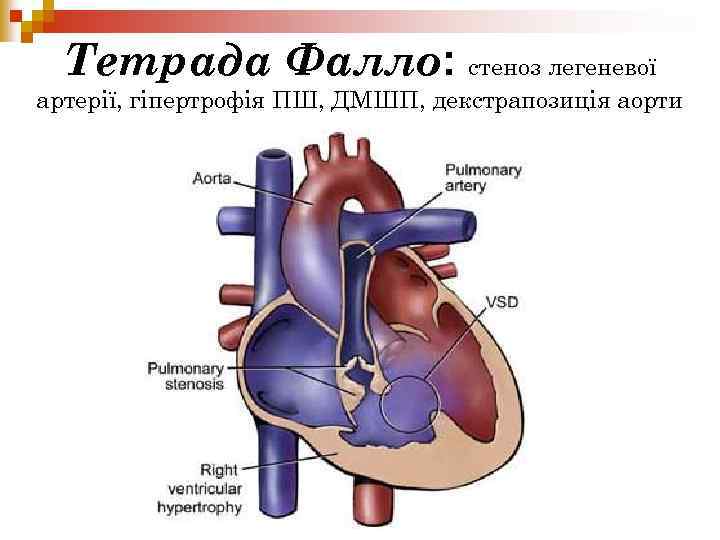 Тетрада Фалло: стеноз легеневої артерії, гіпертрофія ПШ, ДМШП, декстрапозиція аорти
Тетрада Фалло: стеноз легеневої артерії, гіпертрофія ПШ, ДМШП, декстрапозиція аорти
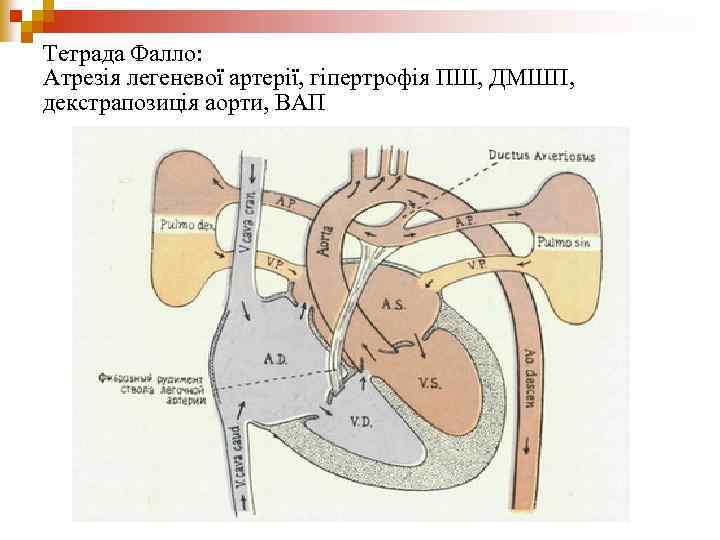 Тетрада Фалло: Атрезія легеневої артерії, гіпертрофія ПШ, ДМШП, декстрапозиція аорти, ВАП
Тетрада Фалло: Атрезія легеневої артерії, гіпертрофія ПШ, ДМШП, декстрапозиція аорти, ВАП
 Гемодинаміка 1. Стеноз вивідного відділу ПШ. Звуження тракту відтоку має прогресуючий перебіг. У таких випадках життя залежить від наявності супутньої ВАП. 2. Декстрапозиція АО.
Гемодинаміка 1. Стеноз вивідного відділу ПШ. Звуження тракту відтоку має прогресуючий перебіг. У таких випадках життя залежить від наявності супутньої ВАП. 2. Декстрапозиція АО.
 Гемодинаміка n Як наслідок виникає: Ш систолічне перевантаження ПШ, Ш Гіпертрофія ПШ Ш тиск ПШ=тиску ЛШ. n Тому, до 6 -10 місяців життя спочатку з'являється транзиторний скид крові справа-наліво, а з часом формується постійний венозно-артеріальний шунт з розвитком артеріальної гіпоксемії.
Гемодинаміка n Як наслідок виникає: Ш систолічне перевантаження ПШ, Ш Гіпертрофія ПШ Ш тиск ПШ=тиску ЛШ. n Тому, до 6 -10 місяців життя спочатку з'являється транзиторний скид крові справа-наліво, а з часом формується постійний венозно-артеріальний шунт з розвитком артеріальної гіпоксемії.
 Гемодинаміка n n При вираженому стенозі ЛА кров із ПШ в основному скидається в аорту, що призводить до розвитку ранньої хронічної артеріальної гіпоксемії (“ціанотична” форма ТФ). Постійний венозно-артеріальний скид крові в аорту посилює гіповолемію МКК, що і посилює гіпоксемію.
Гемодинаміка n n При вираженому стенозі ЛА кров із ПШ в основному скидається в аорту, що призводить до розвитку ранньої хронічної артеріальної гіпоксемії (“ціанотична” форма ТФ). Постійний венозно-артеріальний скид крові в аорту посилює гіповолемію МКК, що і посилює гіпоксемію.
 Гемодинаміка n ЛП із-за малого притоку крові із гіповолюмованого МКК недовантажене і гіпоплазоване. n Розвиток легеневої гіпертензії: в альвеолах змішана кров, стан гіпоксії, яка являється поштовхом для розвитку сполучної тканини (з альвеоли на капіляр). n Компенсація кровообігу виконується за рахунок: Ш гіпертрофії ПШ, ПП Ш Збереження функціонування ВАП Ш Формування колатерального кровообігу Ш Гемічна компенсація за рахунок поліцитемії.
Гемодинаміка n ЛП із-за малого притоку крові із гіповолюмованого МКК недовантажене і гіпоплазоване. n Розвиток легеневої гіпертензії: в альвеолах змішана кров, стан гіпоксії, яка являється поштовхом для розвитку сполучної тканини (з альвеоли на капіляр). n Компенсація кровообігу виконується за рахунок: Ш гіпертрофії ПШ, ПП Ш Збереження функціонування ВАП Ш Формування колатерального кровообігу Ш Гемічна компенсація за рахунок поліцитемії.
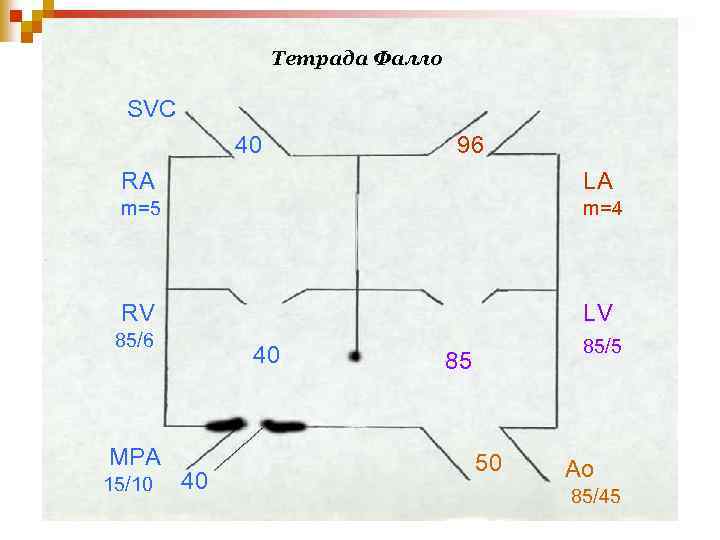 Тетрада Фалло SVC 40 96 RA LA m=5 m=4 RV LV 85/6 MPA 15/10 40 40 85/5 85 50 Ao 85/45
Тетрада Фалло SVC 40 96 RA LA m=5 m=4 RV LV 85/6 MPA 15/10 40 40 85/5 85 50 Ao 85/45
 Клініка n Клініка залежить від характеру і ступеня стенозування ЛА. Класичний варіант. n n n Діти народжуються з нормальною довжиною і масою тіла. 4 -8 тиж. життя: відсутній ціаноз, задишка, годування і прибавка в м. т. задовільні. Першою ознакою вади може бути систолічний шум легеневого стенозу (стеноз ЛА) До 6 -8 тиж. життя з’являються задишка і блідість при плачі, годуванні.
Клініка n Клініка залежить від характеру і ступеня стенозування ЛА. Класичний варіант. n n n Діти народжуються з нормальною довжиною і масою тіла. 4 -8 тиж. життя: відсутній ціаноз, задишка, годування і прибавка в м. т. задовільні. Першою ознакою вади може бути систолічний шум легеневого стенозу (стеноз ЛА) До 6 -8 тиж. життя з’являються задишка і блідість при плачі, годуванні.

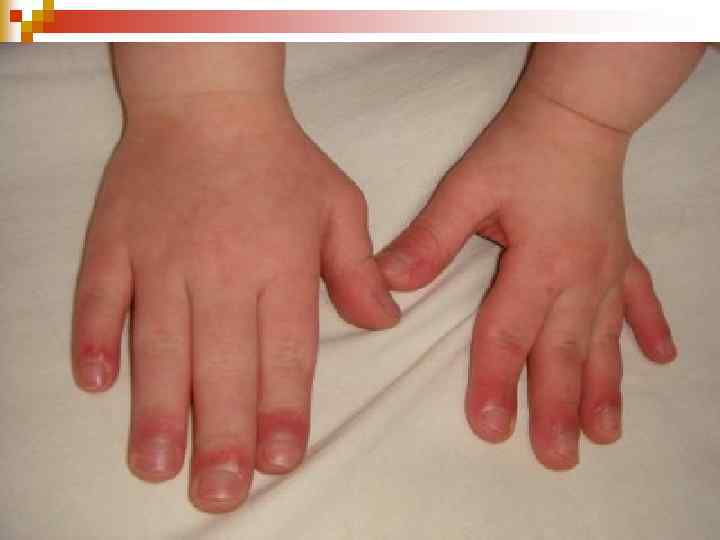
 Клініка n n n n Ціаноз виявляється з 3 -6 міс. На початку захворювання транзиторний ціаноз губ, нігтів і задишка при фізичному навантаженні. Ціаноз швидко наростає і до 1 року життя стає постійним і тотальним. До цього часу діти відстають у ФР, НПР. n При огляді: Серцевий горб: правосторонній, невисокий, не швидкопрогресуючий. Пальпація: систолічне тремтіння над стенозованою ЛА на основі серця в 2 міжребер’ї зліва від грудини Перкусія: вправо зміщення межі серця; Аускультативно: грубий систолічний шум над стенозованою ЛА в 2 -му міжребер’ї зліва від грудини.
Клініка n n n n Ціаноз виявляється з 3 -6 міс. На початку захворювання транзиторний ціаноз губ, нігтів і задишка при фізичному навантаженні. Ціаноз швидко наростає і до 1 року життя стає постійним і тотальним. До цього часу діти відстають у ФР, НПР. n При огляді: Серцевий горб: правосторонній, невисокий, не швидкопрогресуючий. Пальпація: систолічне тремтіння над стенозованою ЛА на основі серця в 2 міжребер’ї зліва від грудини Перкусія: вправо зміщення межі серця; Аускультативно: грубий систолічний шум над стенозованою ЛА в 2 -му міжребер’ї зліва від грудини.

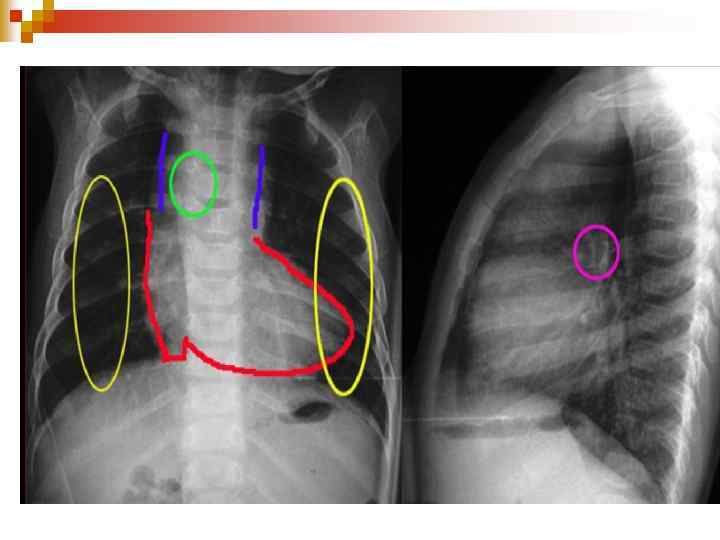
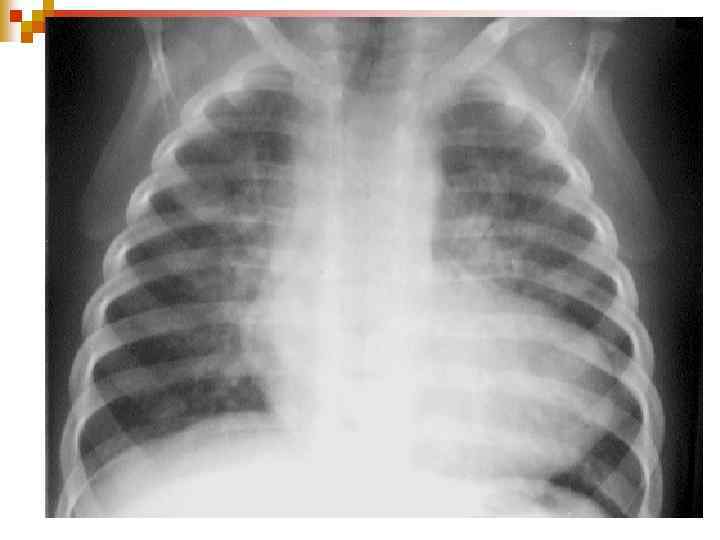
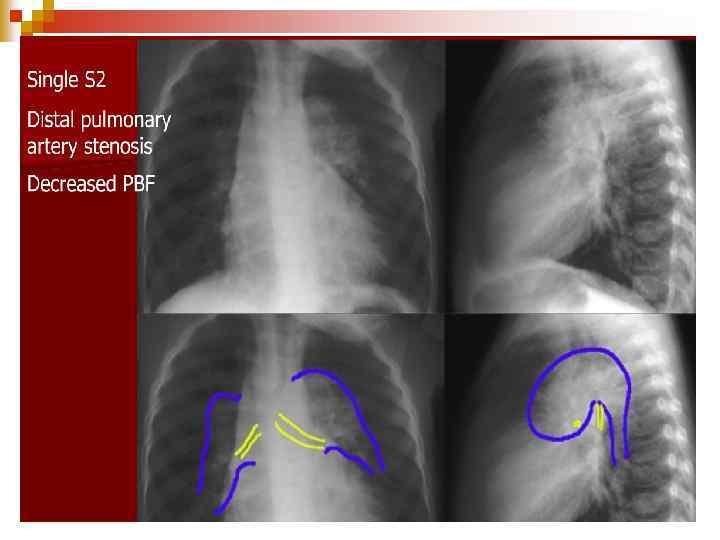
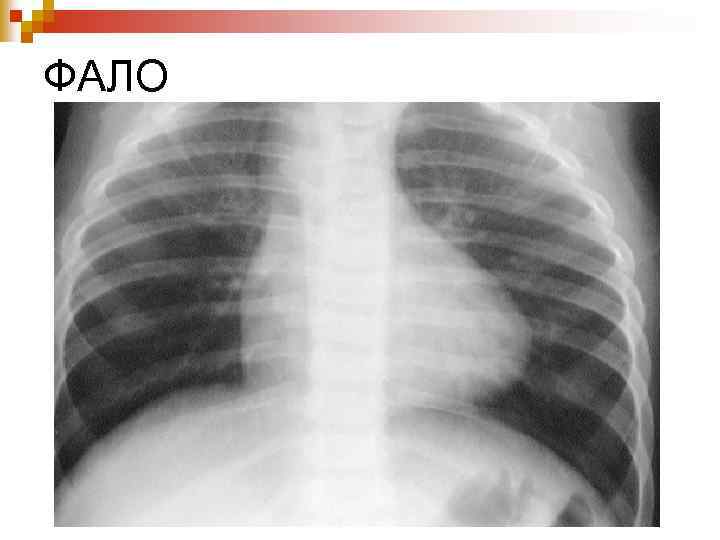 ФАЛО
ФАЛО
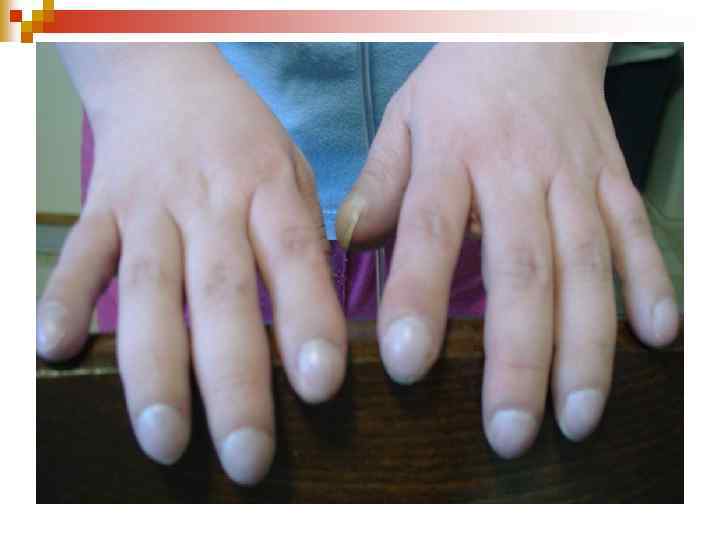
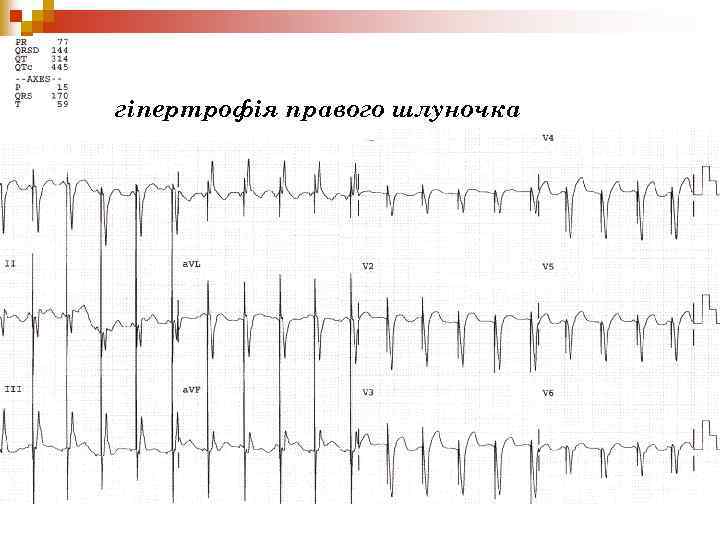 гіпертрофія правого шлуночка
гіпертрофія правого шлуночка
 Задишково-ціанотичні n Причини: напади Ш Відсутність компенсаторних механізмів; Ш n n n Анемія. Провокація розвитку: фізичне навантаження. Патогенез: На фоні фізичного навантаження периферія потребує більше кисню. Однак має місце гіпоксемія; На периферії накопичуються недоокислені продукти газообміну і формується ацидоз, який стимулює симпатичну ланку нс. Симпатична НС звужує вхід в ЛА.
Задишково-ціанотичні n Причини: напади Ш Відсутність компенсаторних механізмів; Ш n n n Анемія. Провокація розвитку: фізичне навантаження. Патогенез: На фоні фізичного навантаження периферія потребує більше кисню. Однак має місце гіпоксемія; На периферії накопичуються недоокислені продукти газообміну і формується ацидоз, який стимулює симпатичну ланку нс. Симпатична НС звужує вхід в ЛА.
 Клініка ЗЦ нападу n Перші напади виникають після 3 -6 міс. життя і найбільш ярко виражені на 1 -3 роках життя. Ш Напади приступоподібні Діти стають неспокійними Посилюється задишка по типу тахіпное Посилення темно-фіолетового ціанозу всього тіла Слабкість Ш Ш Ш Ш Ш Розширення зрачків Втрата свідомості Судоми Епігастральна пульсація гепатоспленомегалія
Клініка ЗЦ нападу n Перші напади виникають після 3 -6 міс. життя і найбільш ярко виражені на 1 -3 роках життя. Ш Напади приступоподібні Діти стають неспокійними Посилюється задишка по типу тахіпное Посилення темно-фіолетового ціанозу всього тіла Слабкість Ш Ш Ш Ш Ш Розширення зрачків Втрата свідомості Судоми Епігастральна пульсація гепатоспленомегалія
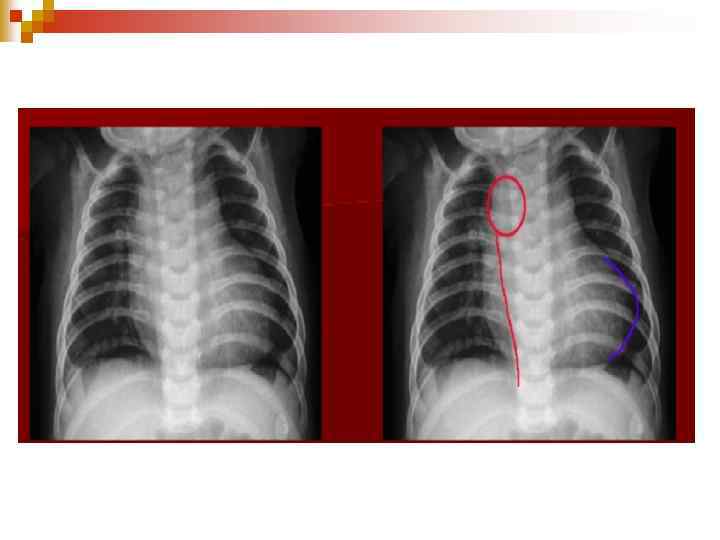
 Клініка ЗЦ нападу ЕКГ: гіпертрофія ПШ та гіпоксія міокарду; n ЕХО-КГ – визначає величину зміщення аорти, ДМШП, ступінь легеневого стенозу, гіпертрофії ПШ; n Рентгенологічно – серцева тінь має форму дерев’яного чобітка. n
Клініка ЗЦ нападу ЕКГ: гіпертрофія ПШ та гіпоксія міокарду; n ЕХО-КГ – визначає величину зміщення аорти, ДМШП, ступінь легеневого стенозу, гіпертрофії ПШ; n Рентгенологічно – серцева тінь має форму дерев’яного чобітка. n
 Невідкладна допомога задишковоціанотичних нападів: Притиснути колінки до грудей, заспокоїти дитину; n Оксигенотерапія n Наркотичні анальгетики: промедол (0, 1 мл/рік; амп 1 мл-2%); n β-блокатори: Ш анаприлін, обзидан – 0, 5 мг/кг м. т. n Для зменшення ацидозу: натрію бікарбонат (під контролем р. Н крові) – 4 мл/кг м. т. n
Невідкладна допомога задишковоціанотичних нападів: Притиснути колінки до грудей, заспокоїти дитину; n Оксигенотерапія n Наркотичні анальгетики: промедол (0, 1 мл/рік; амп 1 мл-2%); n β-блокатори: Ш анаприлін, обзидан – 0, 5 мг/кг м. т. n Для зменшення ацидозу: натрію бікарбонат (під контролем р. Н крові) – 4 мл/кг м. т. n
 Невідкладна допомога задишковоціанотичних нападів: ІТ: Покази: Ш для покращення реологічних властивостей крові. Ш Зменшення концентрації недоокислених продуктів в крові. n Категорично заборонені 2 групи препаратів: ь Серцеві глікозиди. ь Діуретики. n
Невідкладна допомога задишковоціанотичних нападів: ІТ: Покази: Ш для покращення реологічних властивостей крові. Ш Зменшення концентрації недоокислених продуктів в крові. n Категорично заборонені 2 групи препаратів: ь Серцеві глікозиди. ь Діуретики. n
 Оперативне лікування: n Паліативна операція (Blalock. Taussing): ь Створення анастомозу між підключичною артерією і ЛА. n Радикальна: як другий етап через 2 -3 роки після паліативної: усунення стенозу та пластика ДМШП.
Оперативне лікування: n Паліативна операція (Blalock. Taussing): ь Створення анастомозу між підключичною артерією і ЛА. n Радикальна: як другий етап через 2 -3 роки після паліативної: усунення стенозу та пластика ДМШП.
 Thomas-Blalock-Taussig Shunt Vivien Thomas Alfred Blalock Helen Taussig Vivien Thomas, Partners of the Heart, 1998 and Something the Lord Made - Best Made-for-TV Movie, 2004
Thomas-Blalock-Taussig Shunt Vivien Thomas Alfred Blalock Helen Taussig Vivien Thomas, Partners of the Heart, 1998 and Something the Lord Made - Best Made-for-TV Movie, 2004
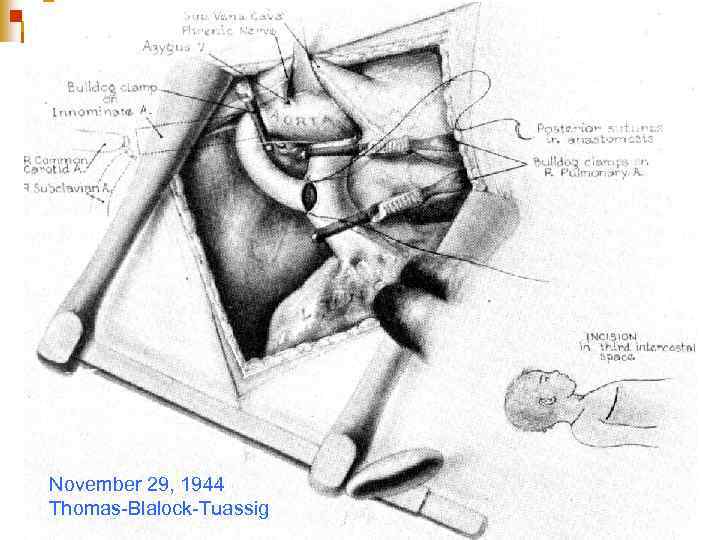 November 29, 1944 Thomas-Blalock-Tuassig
November 29, 1944 Thomas-Blalock-Tuassig
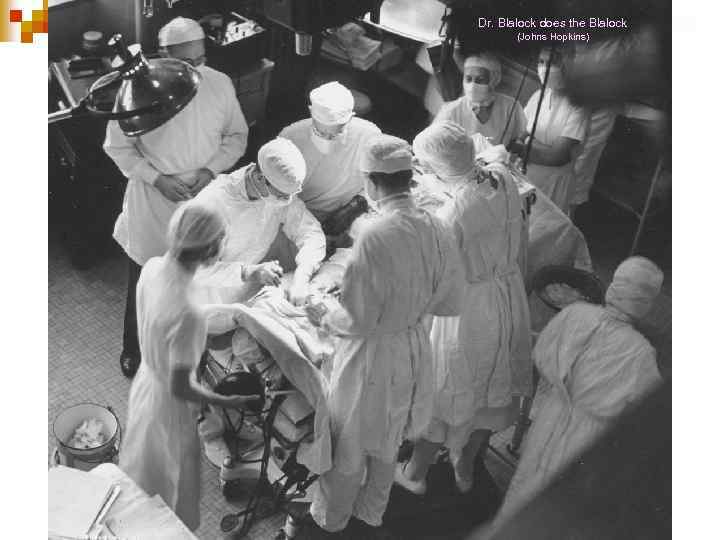 Dr. Blalock does the Blalock (Johns Hopkins)
Dr. Blalock does the Blalock (Johns Hopkins)
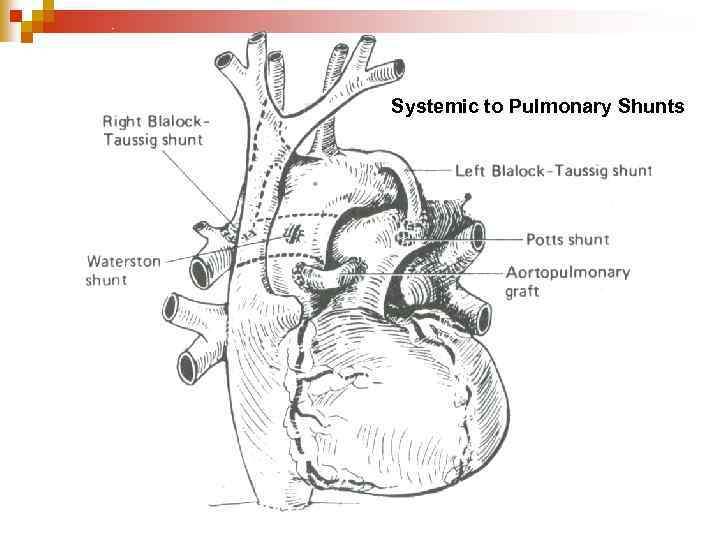 Systemic to Pulmonary Shunts
Systemic to Pulmonary Shunts

 «Есть два способа выживания: борьба и адаптация. И чаще всего адаптация оказывается вернее, ведущей к успеху» . С какой бы трудностью не столкнулся организм с ней можно справиться с помощью двух основных типов реакции: активной, или борьбы, и пассивной, или бегство от трудности либо готовности терпеть ее Г. Селье
«Есть два способа выживания: борьба и адаптация. И чаще всего адаптация оказывается вернее, ведущей к успеху» . С какой бы трудностью не столкнулся организм с ней можно справиться с помощью двух основных типов реакции: активной, или борьбы, и пассивной, или бегство от трудности либо готовности терпеть ее Г. Селье
 Никогда не бывает больших дел без больших трудностей Ф. Вольтер
Никогда не бывает больших дел без больших трудностей Ф. Вольтер