Sindromy_Porazhenia_Podzheludochnoy_Zhelezy_I_Zhelche ALI.pptx
- Количество слайдов: 48

Кафедра Общей врачебной практики СРС На тему: «Хронический панкреатит и холецистит» Выполнила: Жанали Амири Группа 74_01
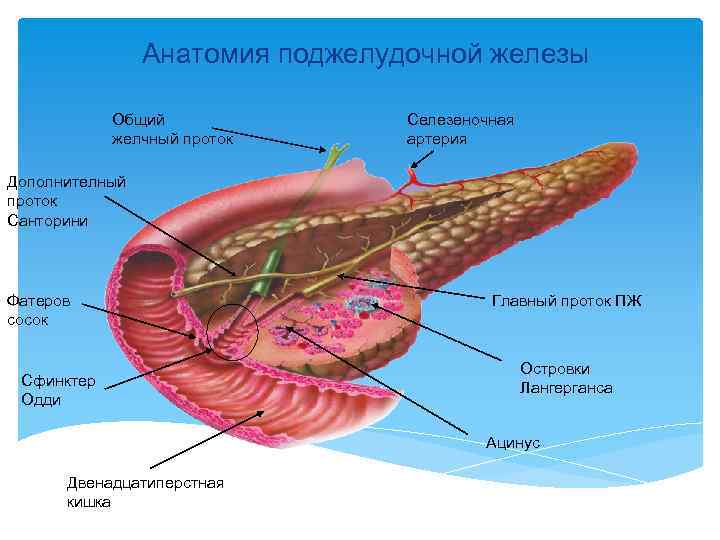
Анатомия поджелудочной железы Общий желчный проток Селезеночная артерия Дополнителный проток Санторини Фатеров сосок Сфинктер Одди Главный проток ПЖ Островки Лангерганса Ацинус Двенадцатиперстная кишка
Хронический панкреатит - хроническое воспалительное повреждение ткани поджелудочной железы с деструкцией экзокринной паренхимы, фиброза, а на поздних стадиях - деструкцией эндокринной паренхимы

Этиологические факторы хронического панкреатита Интоксикация алкоголем- 2/3 всех случаев хрон. панкреатита (ПЖ в 3 раза более чувствительна чем печень) Заболевания билиарной системы (ЖКБ) 25 -40%. Заболевания ДПК Язвенная болезнь- пенетрация язвы Алиментарный фактор Генетические дефекты –пороки развития Лекарственные панкреатиты Идиопатический панкреатит

Основные механизмы патогенеза хронического панкреатита Механизм повышения давления в протоковой системе. Механизм отложение белковых преципитатов в мелких протоках Вирусный механизм
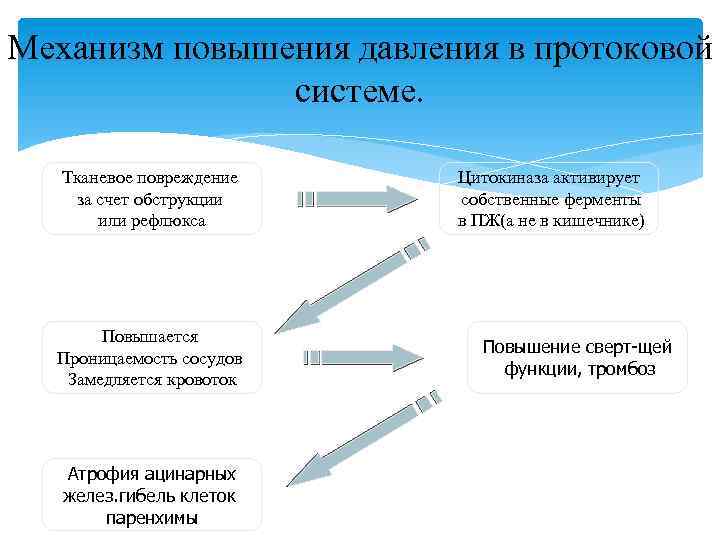
Механизм повышения давления в протоковой системе. Тканевое повреждение за счет обструкции или рефлюкса Повышается Проницаемость сосудов Замедляется кровоток Атрофия ацинарных желез. гибель клеток паренхимы Цитокиназа активирует собственные ферменты в ПЖ(а не в кишечнике) Повышение сверт-щей функции, тромбоз
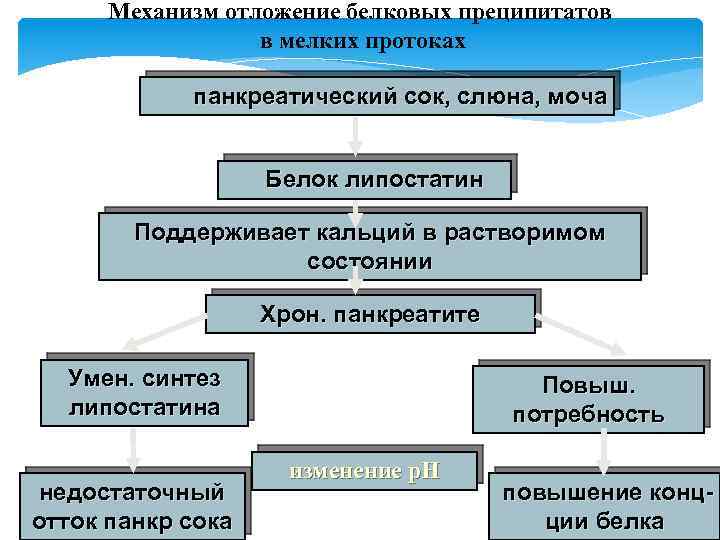
Механизм отложение белковых преципитатов в мелких протоках панкреатический сок, слюна, моча Белок липостатин Поддерживает кальций в растворимом состоянии Хрон. панкреатите Умен. синтез липостатина недостаточный отток панкр сока Повыш. потребность изменение р. Н повышение концции белка

КЛАСИФИКАЦИЯ ХП (МКБ - 10) К 86. 0 Хронический панкреатит алкогольной этиологии К 86. 1 Другие хронические панкреатиты (хронический панкреатит неуточненной этиологии, инфекционный, рецидивирующий) К 86. 2 Киста поджелудочной железы К 86. 3 Псевдокиста поджелудочной железы

Марсельско – Римская классификация воспалительных заболеваний поджелудочной железы (1988 г) Острый панкреатит Хронический панкреатит хронический кальцифицирующий панкреатит хронический обструктивный панкреатит хронический воспалительный Фиброз ПЖ

Клиническаяна класификация ХП Течение заболевания: 1. легкой степени тяжести - признаки нарушения внешнесекреторной и внутрисекреторнуй функции не выявляются. 2. средней степени тяжести - есть нарушение внешне - или внутрисекреторнуй функции. 3. тяжелой степени (терминальная, истощенных стадия) - наличие устойчивых панкреатических проносов, гиповитаминоза, прогрессирующего истощения.

Клиническая картина В клинической картине ХП панкреатита ведущими являются: -болевой -диспепсический -синдром внешне секреторной недостаточности ПЖ и связанные с ним синдромы мальдигестии и мальабсорбции с прогрессирующей потерей массы тела -Синдром эндокринной недостаточности (панкреатический сахарный диабет) -астено-невротический синдром

Течение хронического панкреатита делят на 3 этапа: начальный этап (1 -5 лет) - наиболее частое проявление - боль (гиперферментемичное состояние) развернутая клиническая картина (5 -10 лет) - основное проявление - боль, признаки внешнесекреторной недостаточности, элементы инкреторной недостаточности (гипергликемия, гипогликемия): гипоферментний состояние снижение активности патологического процесса или развитие осложнений
КЛИНИКА БОЛЕВОЙ СИНДРОМ - зависит от локализации процесса в самой ПЖ; - чаще ощущается больными в подложечной области, может быть в правом подреберье или в участке левого подреберья, может носить опоясывающий характер, считается наиболее типичным для панкреатита. - Характерная иррадиацией боли в спину, реже в левое плечо, лопатку, левую половину грудной клетки, еще реже - в правое плечо и лопатку, правую половину грудной клетки. - В начале заболевания боль возникает через 30 -60 минут после приема пищи, особенно жирной, и сохраняется в течение 1 -3 часов. По мере прогрессирования ХП боль теряет связь с едой и становится постоянной.
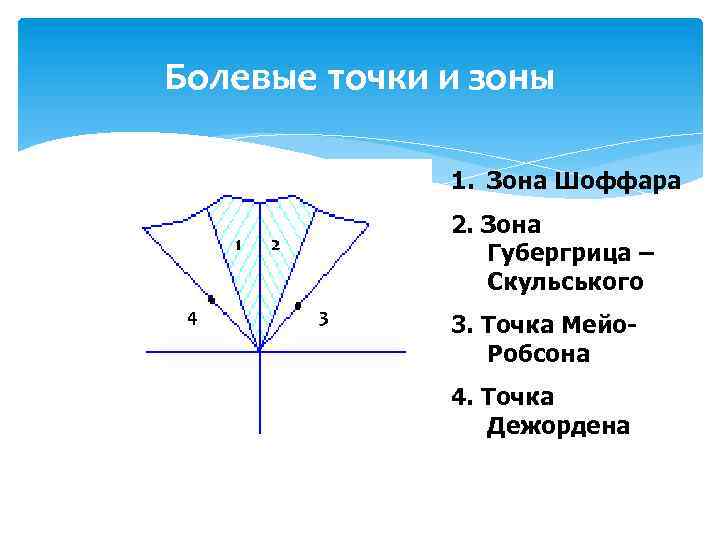
Болевые точки и зоны 1. Зона Шоффара 1 4 2. Зона Губергрица – Скульського 2 3 3. Точка Мейо. Робсона 4. Точка Дежордена
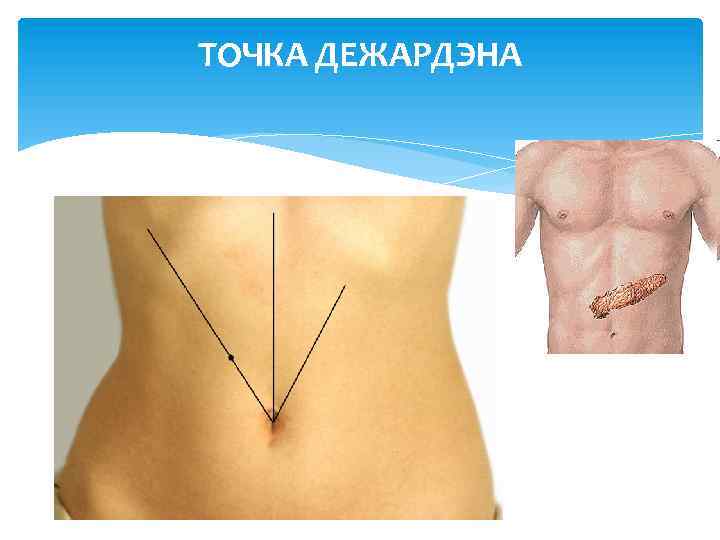
ТОЧКА ДЕЖАРДЭНА
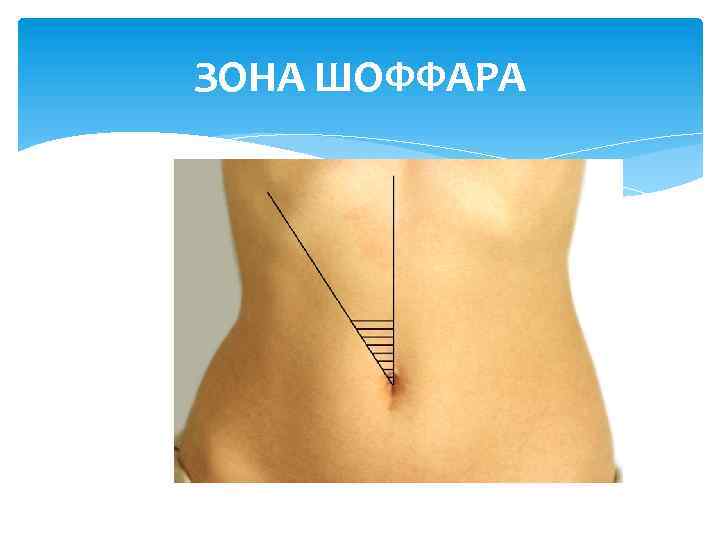
ЗОНА ШОФФАРА
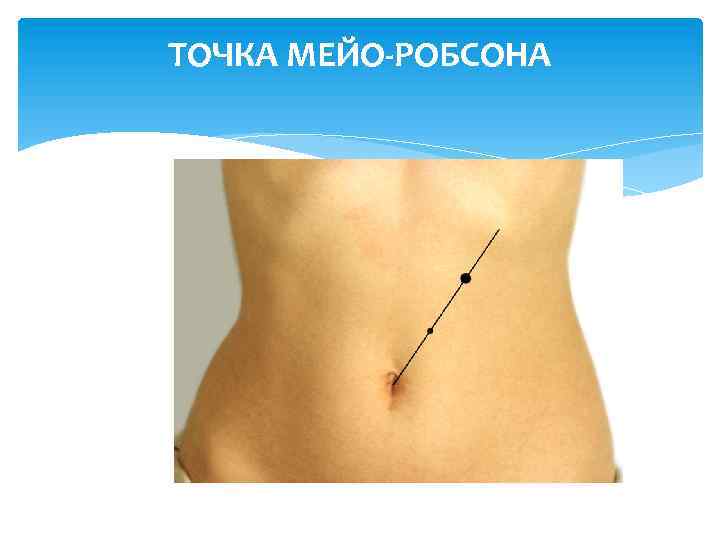
ТОЧКА МЕЙО-РОБСОНА

КЛИНИКА Диспепсический синдром снижение или отсутствие аппетита, слюнотечение, тошнота, рвота, не приносящая облегчения, метеоризм, нарушение стула (преобладают проносы или чередование диареи и запоров).

КЛИНИКА Синдром экзогенной недостаточности - "Панкреатические" поносы - большого объема (Полифекалия), сероватого цвета с неприятным запахом, с каплями жира после смыва унитаза (стеаторея). Потеря массы тела с частым развитием остеопороза (боль в костях), вследствие избыточного выведения кальция и дефицита жирорастворимого витамина D.

Лабораторная диагностика ХП 1. Общий анализ крови: у 25% больных - лейкоцитоз, ускорение СОЭ. 2. Результаты определения активности панкреатических ферментов (амилазы, липазы, трипсина в крови и мочи - при обострении заболевания отмечается повышение их активности). !!!повышение активности α-амилазы на 1 -й день заболевания у 85 -90% больных, на 2 -й день - в 60 -70%, на 3 -й день - в 40 -50%.

Гиперамилаземия (исследуется в первые три дня обострения, постоянная- имеет место лишь при кистозной форме панкреатита), амилазурия, лейкоцитоз со сдвигом лейкоцитарной формулы влево. При обструкции желчевыводящих путей – повышение уровня щелочной фосфатазы, АЛТ и билирубина. Концентрация С-реактивного белка сыворотки крови служит надежным показателем тяжести панкреатита. Значительное повышение (трехкратное) АЛТ или АСТ говорит в пользу биллиарной этиологии панкреатита.
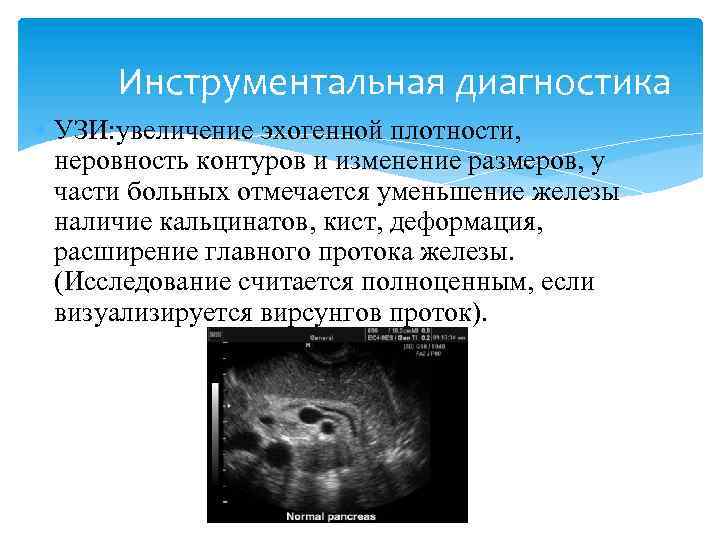
Инструментальная диагностика УЗИ: увеличение эхогенной плотности, неровность контуров и изменение размеров, у части больных отмечается уменьшение железы наличие кальцинатов, кист, деформация, расширение главного протока железы. (Исследование считается полноценным, если визуализируется вирсунгов проток).
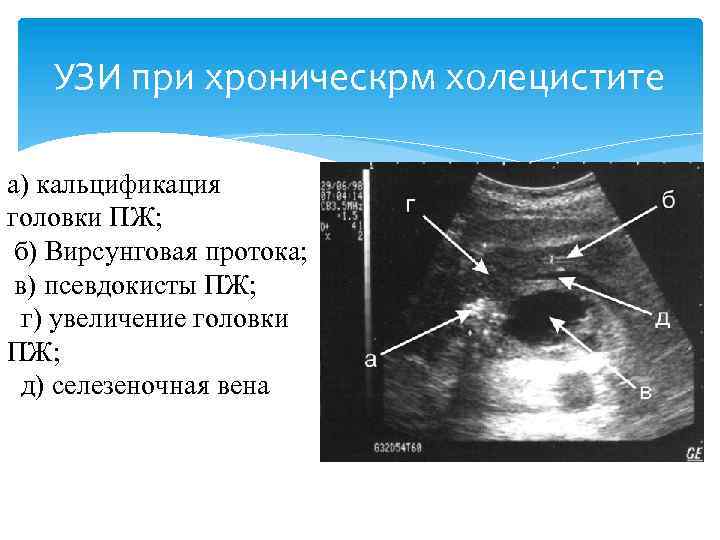
УЗИ при хроническрм холецистите а) кальцификация головки ПЖ; б) Вирсунговая протока; в) псевдокисты ПЖ; г) увеличение головки ПЖ; д) селезеночная вена
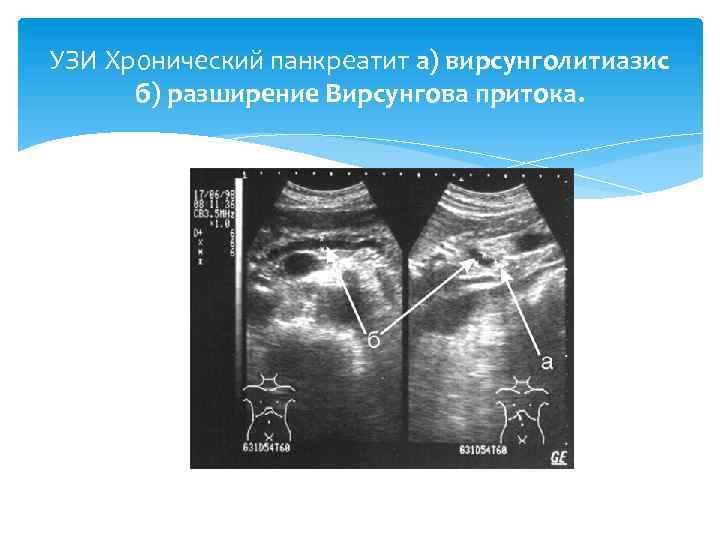
УЗИ Хронический панкреатит а) вирсунголитиазис б) разширение Вирсунгова притока.

Обзорная ренгенография брюшной полости: кальцинаты поджелудочной железы с характерной локализацией вблизи второго поясничного позвонка. Компьютерная томография: очаги обызыствления, некроза, наличие кист и псевдокист поджелудочной железы. При карциномах железы диагностическая эффективность близка к 85%, особенно при повторных исследованиях.

ЛЕЧЕНИЕ ХП 1. Диетическое питание (стол N 5 п) 2. При тяжелой степени обострения ХП неотложная помощь включает: Уменьшение до минимума функциональной активности ПЖ: голод, аспирацию содержимого желудка через назогастральный зонд, применение Н 2 -блокаторов (Ранитидин 150 -300 мг или Фамотидин 40 -80 мг/сутки внутривенно и др. ) или ингибиторов протонной помпы (Омепразол 4080 мг/сутки, Пантопразол 80 мг/сутки, Рабепразол 40 мг/сутки),

3. Подавление панкреатической секреции ферментов (Н 2 -блокаторы, ингибиторы протонной помпы, холиноблокаторы, глюкагон, кальцитонин, 5 фторурацил, соматостатин и его аналог октреотид 100 мкг 3 раза в сутки); 4. Удаление медиаторов воспаления из кровообращения (инфузионная терапия солевыми растворами) 5. Снятие болевого синдрома включает назначение анальгетиков и спазмолитическихпрепаратов. (папаверин 2% 2 мл, - 2 раза в сутки, дуспаталин) 200 мг 2 раза в сутки); Р-р новокаина 0, 25% 200 мл в / в кап. 6. Для борьбы с инфекционными осложнениями или угрозе их развития показано назначение антибиотиков цефалоспоринового ряда или синтетических пенициллинов в стандартных дозах.

Плановое консервативное лечение включает следующие мероприятия: 1. Дробное питание с низким содержанием жиров и клетчатки (при диарее), прекращение употребления алкоголя в любых видах 2. Проведение заместительной терапии (панкреатин 50 000 -150 000 ЕД* в сутки). 3. Проведение антисекреторной терапии (Ранитидин 150300 мг или Фамотидин 40 -80 мг/сутки внутрь) или ингибиторов протонной помпы (Омепразол 40 -80 мг/сутки, Пантопразол 40 -80 мг/сутки, Рабепразол 40 мг/сутки),

Антибиотикотерапия Нередко обострения ХП сопровождается перипанкреатитом, а также холангитом. в таких случаях применяют антибиотики: аугментин по 0, 625 -1, 25 г 2 -3 р / д в / м 7 -10 дней; цефобид по 12 г 2 р / д в / м или в / в 7 -10 дней ; доксициклин по 0, 1 г 1 -2 р / д 6 -8 дн; при неэффективности - абактал (пефлоксацин) 0, 4 г 2 р / д, сумамед 0, 5 г 1 р / д.

Хронический холецистит - это полиэтиологическое воспалительное заболевание желчного пузыря продолжительностью свыше 6 месяцев, сопровождающееся моторно-тоническими нарушениями желчевыводящих путей и изменениями физикохимических свойств желчи, может сопровождаться образованием в желчном пузыре камней, моторнотоническими нарушениями билиарной системы. Воспалительный процесс провоцируется камнем, аномалией развития пузыря, дискинезией последнего. Возможно проникновение инфекции по желчным протокам и ходам с развитием холангита и поражение самой печеночной ткани с развитием холангиогепатита.
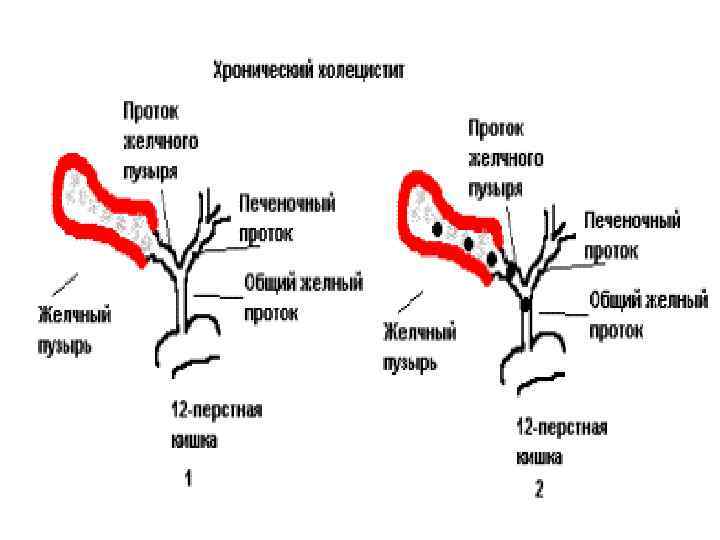

Факторы риска: v • заболевания органов желудочно-кишечного тракта v • наличие паразитов (лямблий, аскарид) v • травмы желчного пузыря и печени v • наличие очагов хронической инфекции v • нарушения иммунного статуса v • частые запоры v • нерегулярное питание v • частые переедания v • малоподвижный образ жизни v • беременность v • алкоголь, курение.

Классификация хронического холецистита (С. Циммерман, 1992) I. По этиологии и патогенезу: бактериальный; вирусный; паразитарный; немикробный (асептический, иммуногенный); аллергический; "ферментативный"; невыясненной II. По формам: некалькулезный; калькулезный.

III. По типу дискинезии: 1. Гиперкинез желчного пузыря 2. Гипокинез желчного пузыря (с нормотонией, гипотонией) 3. Гипертонус сфинктера Одди 4. Гипертонус сфинктера Люткенса 5. Гипертонус обоих сфинктеров IV. По характеру течения: 1. Редко рецидивирующий 2. Часто рецидивирующий 3. Постоянного (монотонного) течения 4. Маскировочный (атипичного течения) V. По фазе: обострение; затухающее обострение; ремиссия (стойкая, нестойкая);

Классификация хронического холецистита (Ногаллер А. М. , 1979, Даулетбакова М. И. , 1995) I. По клиническому типу: некалькулезный, калькулезный II. По течению: рецидивирующий, часто рецидивирующий III. По фазе: обострение, ремиссия IV. По наличию дискинезий, или осложнений некалькулезного холецистита: 1. С дискинезией желчного пузыря (гипертонической, гипотонической) 2. Осложненный перихолециститом, холангитом, реактивным гепатитом, панкреатитом, и другими заболеваниями V. По степени тяжести: легкая, средней тяжести, тяжелая

Клиническая картина Субъективные проявления Боль локализуется обычно в области правого подреберья. Иногда в эпигастральной области. Диспепсические жалобы. Тошнота, рвота, ощущение горечи во рту, отрыжка горьким. В результате развития вторичного гастродуоденита, гастрита, панкреатита, энтерита появляются изжога, отрыжка тухлым, метеоризм, снижение аппетита, диарея. Кожный зуд. Симптом, который отображает нарушение желчеотделения и раздражение нервных окончаний кожи желчными кислотами. Повышение температуры тела. Отмечается в период обострения у 30 -40 % больных. Психоэмоциональные расстройства Депрессия, общая слабость, быстрая утомляемость, раздражительность, эмоциональная лабильность.

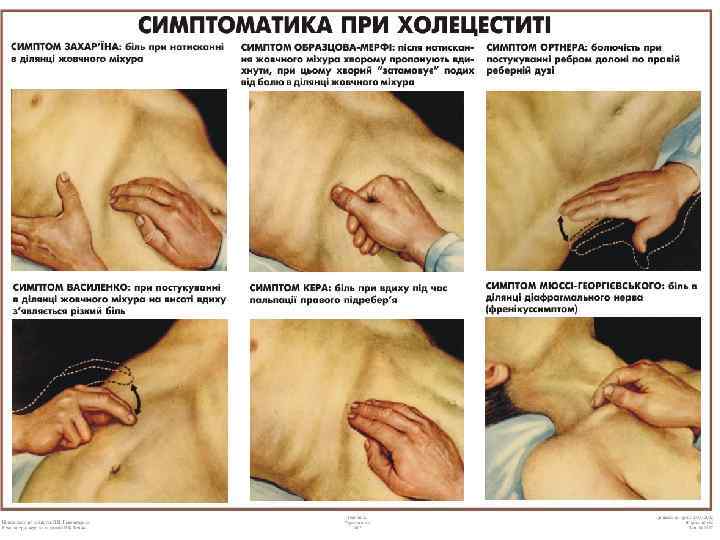
Объективное обследование Осмотр У большинства больных отмечают избыточную массу тела. У некоторых больных наблюдается субиктеричность (а иногда и более выраженная желтушность (icterus) склер При пальпации отмечается болезненность в области желчного пузыря. Может определяться ряд позитивных симптомов: Симптом Захарьина – боль при нажатии в точке ЖП. С-м Василенко – при постукивании в точке ЖП, на высоте вдоха возникает резкая боль.

Объективное обследование С-м Образцова-Мерфи – после нажатия на область ЖП больному предлагают вдохнуть, при этом у больного “перехватывает” дыхание от боли в области ЖП. С-м Кера – боль на вдохе во время пальпации правого подреберья. С-м Ортнера – болезненность при постукивании ребром ладони по правой реберной дуге. С-м Мюсси-Георгиевского – боль в точке диафрагмального нерва (френикус-симптом).
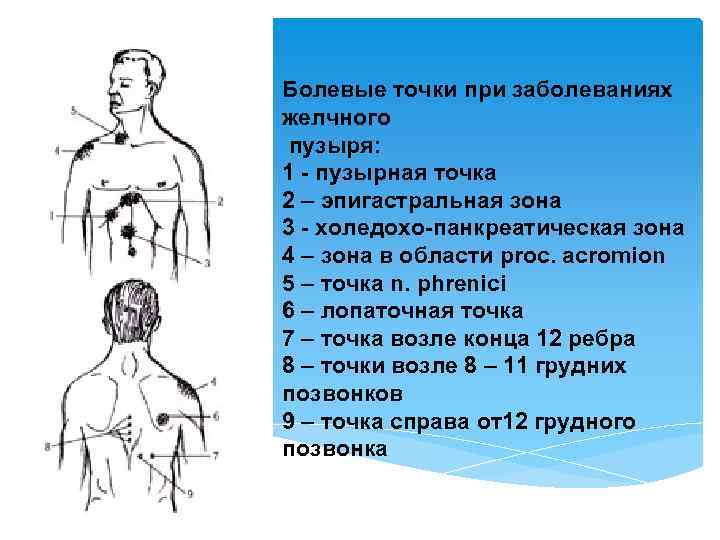
Болевые точки при заболеваниях желчного пузыря: 1 - пузырная точка 2 – эпигастральная зона 3 - холедохо-панкреатическая зона 4 – зона в области proc. acromion 5 – точка n. phrenici 6 – лопаточная точка 7 – точка возле конца 12 ребра 8 – точки возле 8 – 11 грудних позвонков 9 – точка справа от12 грудного позвонка

Лабораторно-инструментальные методы исследования выявление дискинетических расстройств при дуоденальном зондировании, а также воспалительных элементов и паразитов при микроскопии порции В, а также инфекционных агентов при ее посеве; в крови возможны нейтрофильный лейкоцитоз и ускорение СОЭ, а также изменение функциональных проб печени и поджелудочной железы при их реактивном воспалении

УЗИ утолщение стенки ЖП более 2 мм уплотнение стенки, особенно с утолщением неравномерность и деформация контура пузыря, увеличение или уменьшение размеров, спайки снижение или отсутствие движения ЖП при дыхании негомогенность содержимого, “желчный осадок”.

Рентгенологическое исследование Холецистография нарушение концентрационной способности и двигательной функции ЖП (резкое замедление опорожнения ЖП); деформация ЖП (неровность контуров в результате перихолецистита). Радиоизотопное исследование желчевыводящих путей стойкое нарушение скорости заполнения и опорожнения ЖП увеличение или уменьшение его размеров уплотнение ложа ЖП

Лечение: 1. Назначают один из следующих антибактериальных препаратов: синтетические пенициллины (ампицилин* 2 г/сутки - 10 дней), макролиды (эритромицин* 2 г/сутки, кларитромицин* 1 г/сутки, спирамицин* 6 МЕ/сутки -10 дней), тетрациклины (доксициклин *100 -200 мг/сутки -10 дней), фторхинолоны (ципрофлоксацин* 1 г/сутки - 10 дней), цефалоспорины (цефуроксим*750 мг/с, цефтазидим* 1 -6 г/сутки-10 дней). При наличии лямблиоза показан один из следующих препаратов: орнидазол* 1 г/сутки - 5 дней или метронидазол *1 г/сутки - 10 дней. Препаратами выбора являются: котримоксазол* - 2 недели, интетрикс. 2. С целью нормализации коллоидных свойств желчи назначают урсодезоксихолевую* кислоту 500 мг/сутки, эффективность которой доказана.

3. Для связывания желчных кислот показаны алюминий содержащие антациды по 15 мл х 4 раза в день через 1, 5 -2 часа после еды. 4. При гипертонической дискинезии желчного пузыря назначают один из спазмолитиков: пинавериум бромид*-100 -150 мг/сутки, гимекромон 600 мг/сутки, бускопан 10 мг х 3 раза, * галидор* 2, 0 мл х 2 -3 раза в сутки. 5. При гипотонической дискинезии показаны холецистокинетики: домперидон* или метоклопрамид* 30 -40 мг/сутки, сульфат магния* 10 -25%, по 2 ст. л. х3 раза в сутки, сорбит* 10%050, 0 х 2 -3 раза в сутки.

6. Препараты, усиливающие холекинез – аллохол* 2 тб. х 3 -4 раза в сутки после еды. 7. Полиферментная терапия: панкреатин*, панзинорм*. 8. После окончания антибактериальной терапии: пребиотики - хилак форте* 60 капель х3 раза- 1 неделю, затем по 30 кап. х3 раза-2 нед. , при запорах- лактулоза* 1 – 2 ст. л. 1 раз в сутки

Перечень основных медикаментов: 1. Ампициллин 0, 25 г, табл 2. Урсодезоксихолевая кислота 250 мг, табл Комбинированные препараты, содержащие гидроокись алюминия, гидроокись магния 15 мл, суспензия для приема внутрь. Гимекромон 200 мг, табл 5. Аллохол. Домперидон 10 мг, табл. Панкреатин, таблетка, капсула с содержанием липазы не менее 4 500 ЕД Перечень дополнительных медикаментов: 1. *Метронидазол 500 мг, табл

Спасибо за внимание!!!
Sindromy_Porazhenia_Podzheludochnoy_Zhelezy_I_Zhelche ALI.pptx