Lektsia_5_stom_ZhVS.ppt
- Количество слайдов: 36

КАФЕДРА НОРМАЛЬНОЙ ФИЗИОЛОГИИ БЕЛОРУССКОГО ГОСУДАРСТВЕННОГО УНИВЕРСИТЕТА Лекция № 5. ПОНЯТИЕ об ЭНДОКРИННОЙ СИСТЕМЕ: СТРОЕНИЕ и ФУНКЦИИ Лектор: В. А. Переверзев

Эндокринная система – это система передачи информации между различными клетками и тканями организма и регуляции их функций с помощью гормонов. Основным элементом эндокринной системы является железа внутренней секреции. Она может быть одноклеточной или многоклеточной (в составе органа, например, поджелудочной железы или же образовывать отдельный орган, например, щитовидная железа, надпочечник и др. ). Понятие о ЖВС сформулировано И. Мюллером в 1830 году. 1849 год (открытие А. Бертгольдом эндокринной функции половых желез) рассматривается как год рождения эндокринологии – науки, изучающей развитие, строение и функции ЖВС и их продуктов (гормонов) в норме и при патологии.

Вопрос № 1 Роль эндокринной системы в регуляции физиологических функций.

1. 1. Регуляция всех видов обмена веществ и поддержания гомеостаза. Гормоны регулируют обмен органических и неорганических веществ, процессы восстановления измененного равновесия внутренней среды. Например, при гипогликемии (снижении уровня глюкозы в крови) из мозгового вещества надпочечников выделяется гормон адреналин, который включает в клетках печени гликогенолиз (превращение гликогена в глюкозу) и в результате выхода глюкозы в кровь ее уровень нормализуется. 2. Обеспечение физиологической адаптации организма. Гормоны приспосабливают организм к изменяющимся условиям внутренней или внешней среды. 3. Обеспечение полноценного физического, умственного и полового развития. Например, в условиях гипофункции щитовидной железы у детей имеется угроза развития кретинизма (физического, полового и умственного недоразвития человека).

Вопрос № 2 Общая характеристика эндокринной системы. Понятие об об ауто-, пара-, эндо- и нейроэндокринии. Гормоны, их химическая и функциональная классификация, механизмы действия. Ядерные и мембранные рецепторы, их характеристика. Вторичные посредники.

Морфологическая классификация и строение эндокринных желез

Морфофункциональная классификация эндокринных желез (и их основные гормоны) • Железы нервного происхождения: 1) гипоталамус; 2) эпифиз; 3) мозговое вещество надпочечников • Гипофиз и гипофиззависимые железы: 1) гипофиз, 2) кора надпочечников, 3) щитовидная железа; 4) половые железы • Гипофизнезависимые железы: 1) паращитовидные; 2) С-клетки щитовидной железы; 3) поджелудочная железа • Кандидаты в ЖВС: почки, печень, сердце, кожа и др.

Понятие об об ауто-, пара-, эндо- и нейроэндокринии. 1) эндокриния - гормоны доставляются к клеткам-мишеням кровью действуя на большом расстоянии от места их синтеза и выделения (продукции); 2) паракриния – НМ или гормоны действуют на рядом расположенные клетки-мишени (классический пример химический синапс); 3) аутокриния – гормон или НМ воздействует на клетку продуцент, т. е. клетка-мишень=клетка-продуцент. 4) нейроэндокриния – гормон синтезируется нервной клеткой (гипоталамуса, МВ надпочечников), секретируется в кровь и доставляется ею к клеткам-мишеням. СХЕМА 5) юкстакриния – ХС (например, молекулы адгезии) передаются непосредственно от наружной поверхности мембраны одной клетки на мембрану другой клетки (так формируются адгезионные контакты)

Гормоны, их химическая и функциональная классификация, механизмы действия. Гормоны – эндогенные химические соединения, синтезируемые эндокринными клетками, обладающие высокой биологической активностью и вызывающие в очень малых концентрациях (10 -6 – 10 -12 Ммоль) конкретную биохимическую или биофизическую реакцию в клетке-мишени (слайд 3 А). По химической структуре гормоны делят на четыре группы: 1) пептиды и белки (инсулин, гормон роста и др. ); 2) производные аминокислот (адреналин, мелатонин и др. ); 3) стероиды, производные холестерола (женские и мужские половые гормоны и др. ); 4) эйкозаноиды, производные арахидоновой кислоты (простагландины, тромбаксаны и др. ). Функционально гормоны делят на три группы: 1) эффекторные гормоны, действующие непосредственно на клетки-мишени; 2) тропные гормоны гипофиза, управляющие выделением гормонов периферических эндокринных желез; 3) гипофизуправляющие гормоны гипоталамуса, которые управляют выделением собственных гормонов гипофиза.

Общие свойства гормонов 1) образуются специализированными эндокринными клетками; 2) обладают дистантным действием, т. е. действуют на органы и ткани, расположенные далеко от места их [гормонов] синтеза; 3) обладают высокой биологической активностью и эффективны в низких концентрациях; 4) обладают специфичностью (гормон комплементарен активному центру рецептора) и органоспецифичностью действия (только гонадотропины могут предотвратить атрофию половых желез, АКТГ коркового вещества надпочечников, тестостерон – семенных пузырьков или простаты) благодаря наличию в клетках специфических рецепторов к гормонам; 5) связывание со специфическими рецепторами сопровождается амплификацией (усилением) сигнала в геометрической прогрессии в ферментативных каскадах; 6) могут генерировать образование или выделение из депо внутриклеточных (вторичных) посредников (циклических мононуклеотидов ц. АМФ и ц. ГМФ, инозитол фосфатов, диацилглицерола, кальция и др. ). При этом может наблюдаться интеграция влияния гормонов на деятельность клетки (взаимоусиление или торможение ответной реакции клетки); 7) десенситизация / адаптация – активация рецептора не толлько приводит к передаче сигнала внутрь клетки, но и включает механизм обратной связи, которая отключает рецептор или удаляет его с поверхности клетки.

Механизм действия Гормоны циркулируют в крови в свободном (активная форма) и связанном (неактивная форма) состоянии с белками плазмы или форменных элементов или внутри них. Биологической активностью обладают гормоны в свободном состоянии. Содержание их в крови зависит от скорости продукции, степени связывания, скорости метаболизма в тканях (связывания со специфическими рецепторами, разрушения или инактивации в клетках-мишенях или гепатоцитах, удаления с мочой или с желчью). Действие гормона на клетку-мишень обусловлено его взаимодействием со специфическим белком-рецептором. Гормон комплементарен активному центру рецептора. После их взаимодействия происходит усиление (амплификация) сигнала в геометрической прогрессии (число вторичных посредников в десятки, сотни, тысячи раз больше числа молекул гормона). Активация рецептора всегда включает механизм обратной связи, которая отключает рецептор или удаляет его с поверхности клеток (десенситизация/адаптация). Действие гормона на клетку часто сочетается с влиянием других гормонов, медиаторов, метаболитов. При этом в клетках-мишенях может происходить интеграция сигналов от двух и более рецепторов по типу усиления или торможения.


Ядерные и мембранные рецепторы, их характеристика. Рецептор – это генетически детерминированные макромолекулярные сенсоры (белки, глико-, липопротеины), локализованные в специализированных частях клетки (плазматическая мембрана, цитоплазма, ядро). Предназначены: - для специфического взаимодействия с сигналами химической или физической природы; - для восприятия, трансформации и передачи информации, заключенной в сигналах на пострецепторные структуры; - для инициации каскада биохимических и/или физико -химических процессов, составляющих основу конкретной ответной реакции клетки-мишени на воспринятый сигнал.

Классификация клеточных рецепторов. Мембранные рецепторы: 7 ТМС рецепторы (7 -TMSRs) 1 ТМС рецепторы (1 -TMSRs) рецепторы со свойствами гуанилатциклазы рецепторы со свойствами тирозинкиназы рецепторы, взаимодействующие с тирозинкиназами рецепторы со свойствами протеинфосфатаз рецепторы со свойствами СЕР/ТРЕ протеинкиназ Ионные каналы лигандзависимые (ЛЗИК) потенциалзависимые (ПЗИК) щелевые контакты Внутриклеточные рецепторы: - цитозольные - ядерные

7 ТМС рецепторы (более 250 видов). 7 -TMSRs – 7 trans-membrane segment receptors или GPCRs – G- protein-coupled receptors рецептор ассоциированный с G- белком. -Это белковые макромолекулы, формирующие внеклеточную, трансмембранную и внутриклеточную части рецептора. Лиганды: адреналин, норадреналин, ацетилхолин и другие вещества
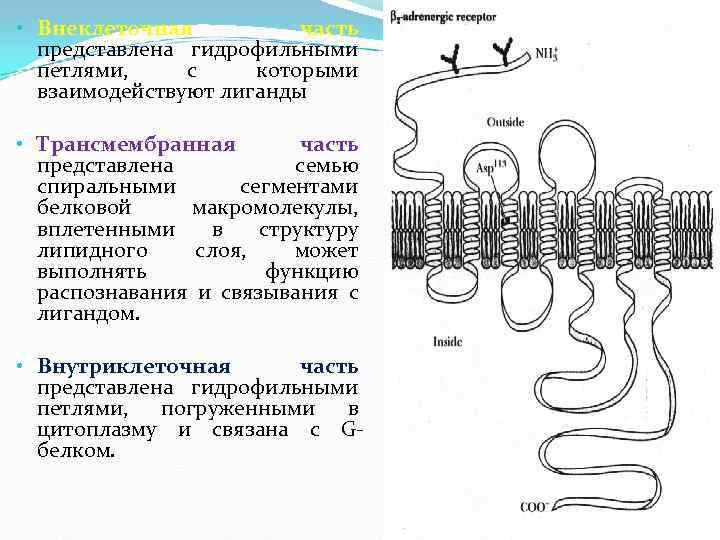
• Внеклеточная часть представлена гидрофильными петлями, с которыми взаимодействуют лиганды • Трансмембранная часть представлена семью спиральными сегментами белковой макромолекулы, вплетенными в структуру липидного слоя, может выполнять функцию распознавания и связывания с лигандом. • Внутриклеточная часть представлена гидрофильными петлями, погруженными в цитоплазму и связана с Gбелком.

Важнейшая функция G- белка – дальнейшая передача внеклеточного сигнала на пострецепторные структуры, с помощью которых формируется ответ клетки на воспринятый сигнал.

ЧСС (Ад) НА β-адр. Gs АЦ ц. АМФ ПКА гликогенолиз липолиз Ад – адреналин; НА - норадреналин β-адр. – β адренорецептор Gs - джи белок стимулирующая субъединица Gi – джи белок ингибирующая субъединица ц. АМФ – циклический аденозинмонофосфат (второй, вторичный посредник, мессенджер) АЦ – аденилатциклаза, фермент превращает АТФ в ц. АМФ ПКА – протеинкиназа А – переносчик фосфатной группы в которой закодирована информация от ц. АМФ до исполнительных структур клетки ЧСС – частота сокращения сердца Гликогенолиз (англ. glycogenolysis)- биохимическая реакция, протекающая главным образом в печени и мышцах, во время которой гликоген расщепляется до глюкозы и глюкозо-6 -фосфата. Липо лиз — процесс расщепления жиров

1 ТМС - (1 TMSRs – single transmembrane segment receptors) Белковая макромолекула, состоящая из трех частей: внеклеточного домена, одного трансмембранного сегмента и внутриклеточного домена. Лиганды: инсулин, факторы роста, цитокины
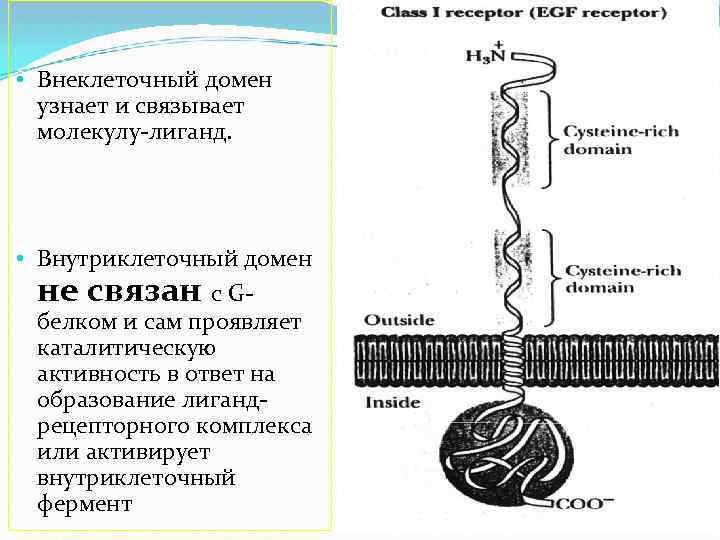
• Внеклеточный домен узнает и связывает молекулу-лиганд. • Внутриклеточный домен не связан с G- белком и сам проявляет каталитическую активность в ответ на образование лигандрецепторного комплекса или активирует внутриклеточный фермент
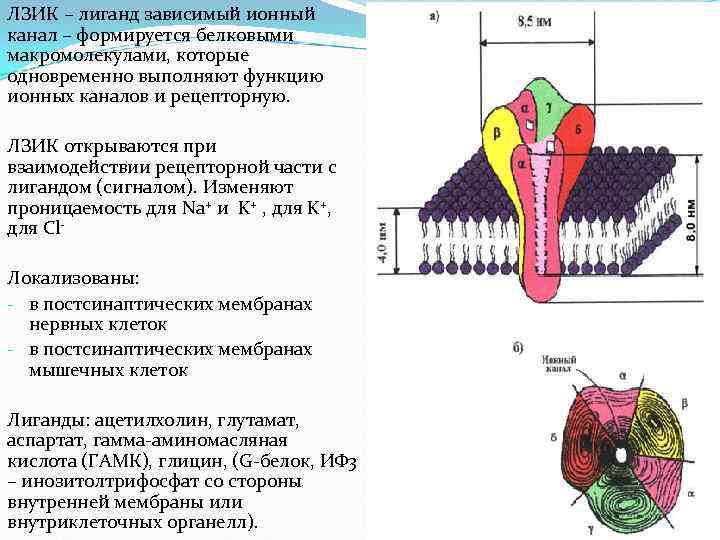
ЛЗИК – лиганд зависимый ионный канал – формируется белковыми макромолекулами, которые одновременно выполняют функцию ионных каналов и рецепторную. ЛЗИК открываются при взаимодействии рецепторной части с лигандом (сигналом). Изменяют проницаемость для Na+ и K+ , для K+, для Cl Локализованы: - в постсинаптических мембранах нервных клеток - в постсинаптических мембранах мышечных клеток Лиганды: ацетилхолин, глутамат, аспартат, гамма-аминомасляная кислота (ГАМК), глицин, (G-белок, ИФ 3 – инозитолтрифосфат со стороны внутренней мембраны или внутриклеточных органелл).

Внутриклеточные (цитозольные и ядерные) рецепторы. Лиганды – молекулы гидрофобной природы, легко проникают в клетку через плазматическую мембрану: - Стероидные - Тиреоидные - Витамин D 3 - Ретиноевая кислота

Цитозольные рецепторы стероидных гормонов представлены белками цитоплазмы клетки, которые в отсутствие лиганда связаны с белками теплового шока. В цитоплазме стероидные гормоны вступают во взаимодействие с рецепторами вытесняя белки теплового шока, рецептор активируется, изменяет свою конформацию и образовавшийся комплекс гормонрецептор легко проникает через ядерную мембрану. В ядре гормон вступает во взаимодействие с ДНК и регулирует экспрессию определенных генов.

Рецепторами тиреоидных гормонов являются негистоновые белки, непосредственно в ядре клетки. Тиреоидные гормоны связываются с рецептором локализованным в ядре регулируют транскрипционную активность генов.

Вопрос № 4. МЕТОДЫ ОЦЕНКИ СОСТОЯНИЯ ФУНКЦИЙ ЭНДОКРИННОЙ СИСТЕМЫ У ЧЕЛОВЕКА 1. Клинические методы основаны на регистрации внешних признаков нарушения функций эндокринных желез, в том числе и их размеров. Например, объективными признаками нарушения функции ацидофильных клеток гипофиза в детском возрасте являются карликовость (рост меньше 120 см) при недостаточном выделении гормона роста или гигантизм (рост больше 2 м) при его избыточном выделении. 2. Биохимические и инструментальные методы исследования основаны на определении уровня самих гормонов и их метаболитов в крови, ликворе и моче, скорости их секреции, регулируемых ими параметров, исследовании гормональных рецепторов и отдельных эффектов в тканях-мишенях, а также размеров железы и её активности. При проведении биохимических исследований используются традиционные и новейшие химические, хроматографические, радиорецепторные и радиоиммунологические методики, а также тестирование на животных или на препаратах клеток в условиях «in vitro» . Инструментальные исследования предполагают использование ультразвуковых, радиоизотопных, рентгенологических методик, а также получение и микроскопическое изучение биопсийного материала. При необходимости указанные методы исследования дополняют функциональными пробами (например, сахарные кривые для определения предрасположенности к сахарному диабету или выявлению его скрытых форм). 3. Клинико-экспериментальные методы оценки заключаются в изучении функций эндокринной железы при ее удалении (например, удаление щитовидной железы при тиреотоксикозе или раке) и наблюдении за последствиями этого, при проведении лечения гормонами и наблюдении за коррекцией нарушенной функции, а также за эффектами передозировки гормонов (например, развитие гипогликемической комы при передозировке инсулина).

Вопрос № 5. ГИПОТАЛАМО-ГИПОФИЗАРНАЯ СИСТЕМА Единство нервной и гормональной регуляции в организме обеспечивается тесной анатомической и функциональной связью гипоталамуса и гипофиза. Гипотламогипофизарная система определяет состояние и функционирование всей эндокринной системы либо через эндокринную ось (гипоталамус гипофиз периферические железы /щитовидная, надпочечники, семенники либо яичники), либо через автономную (вегетативную) нервную систему гипоталамус вегетативные центры ствола мозга и спинного мозга вегетативные ганглии эндокринные железы и их сосуды). Именно поэтому эта система получила название «дирижера эндокринного оркестра» . Гипофиз (питуитарная железа) расположен в турецком седле основной кости в основании черепа и состоит из передней (аденогипофиз) и задней (нейрогипофиз) долей. Промежуточная доля у взрослого человека рудиментарна. Масса гипофиза составляет всего 0, 5 -0, 9 г. При помощи ножки нейрогипофиз анатомически связан с гипоталамусом и получает из него аксоны крупноклеточных нейронов супраоптического (СОЯ) и паравентрикулярного (ПВЯ) ядер. Аденогипофиз имеет функциональную связь с гипоталамусом через портальную (воротную) систему верхней гипофизарной артерии и через вегетативную иннервацию. Ток крови в воротной системе направлен от гипоталамуса к аденогипофизу, в котором находится вторая сеть капилляров и эндокринные клетки-мишени для гипоталамических гормонов. Первая же сеть капилляров находится в срединном возвышении гипофизарной ножки. Здесь на сосудах заканчиваются аксоны мелкоклеточных нейронов гипоталамуса, выделяющие свои гипофизуправляющие гормоны в кровь.
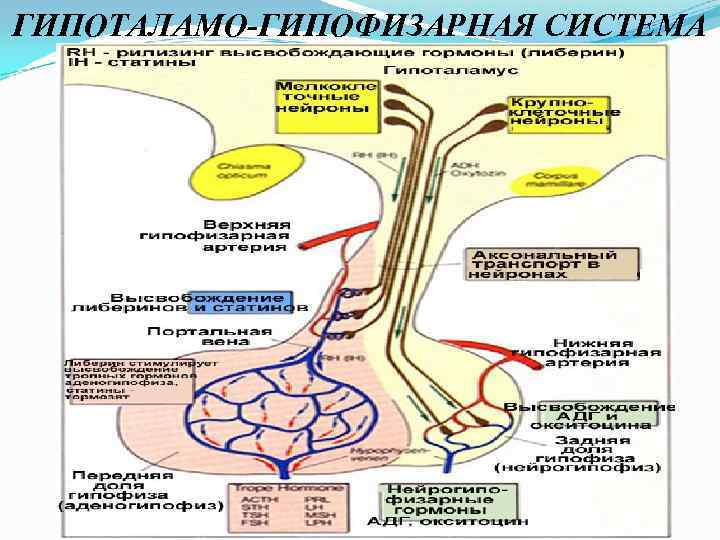
ГИПОТАЛАМО-ГИПОФИЗАРНАЯ СИСТЕМА

Эффекторные гормоны гипоталамуса и нейрогипофиза Ими являются вазопрессин и окситоцин. Они синтезируются в крупноклеточных нейронах СОЯ и ПВЯ гипоталамуса, доставляются путем аксонального транспорта в нейрогипофиз и импульсно выделяются в кровь капилляров нижней гипофизарной артерии.

Вазопрессин (АДГ, антидиуретический гормон) – пептид из 9 аминокислотных остатков, содержание в крови составляет 0, 5 – 5 нг/мл, имеется суточный ритм секреции с максимумом в ранние утренние часы, транспортируется в свободной форме, период полураспада 5 -10 мин. АДГ действует на клетки-мишени через мембранные рецепторы (семейства 7 ТМС рецепторов) и вторичные посредники. Функции АДГ в организме: а) через V 2 рецепторы (вторичный посредник ц. АМФ) в клетках собирательных трубочек почек увеличивает реабсорбцию воды, способствует концентрированию и уменьшению объёма мочи (это явление называется антидиурезом, а гормон его вызывающий – АДГ); б) в больших концентрациях гормон вызывает сужение артерий (отсюда название гормона "вазопрессин") через стимуляцию V 1 рецепторов гладких мышц (внутриклеточные посредники гормона ИТФ и Са 2+) и повышение артериального давления крови. АДГ участвует также в формировании мотивации жажды, питьевого поведения и в механизмах памяти. Синтез и выделение АДГ рефлекторно усиливаются при повышении осмотического давления крови более чем на 2% от исходной величины, а также при понижении объема циркулирующей крови (ОЦК) и/или артериального давления (АД) крови на 6 и более % от исходной величины. Гормон ангиотензин II, стресс и физическая нагрузка также усиливают выделение АДГ. Выделение АДГ понижается при уменьшении осмотического давления крови, при повышении ОЦК и/или АД, действии этилового спирта. Недостаточная функция гормона (недостаточная его секреция или нарушения в рецепторных структурах) проявляется избыточным выделением мочи низкой плотности до 10 -15 л/сутки (заболевание называется "несахарный диабет") и гипогидратацией тканей организма. Избыточная функция гормона проявляется уменьшением диуреза и задержкой воды в организме вплоть до развития клеточных отеков, явлений водной интоксикации и гибели организма.

Окситоцин – пептид из 9 аминокислотных остатков, транспортируется в свободной форме, период полураспада 5 -10 мин, действует на клетки -мишени через мембранные рецепторы (семейства 7 -ТМС рецепторов) и вторичные посредники (ИТФ, Са 2+). Функции АДГ в организме: а) усиление сокращения матки при родах и в послеродовой период; б) сокращения миоэпителиальных клеток протоков молочных желез, что вызывает выделение молока при кормлении новорожденных. Синтез окситоцина увеличивается в конце беременности под влиянием женских половых гормонов эстрогенов, а его выделение усиливается рефлекторным путём при раздражении механорецепторов шейки матки при ее растяжении во время родов, а также при стимуляции механорецепторов сосков молочных желез во время кормления. Недостаточная функция гормона проявляется слабостью родовой деятельности матки, нарушением выделения молока.

Эффекторные гормоны гипофиза К эффекторным гормонам относятся пролактин и гормон роста аденогипофиза, а также меланоцитстимулирующий гормон (МСГ).

МСГ (интермедин) является пептидом (из 13 аминокислотных остатков), вырабатывается в промежуточной зоне гипофиза у плода и новорожденных. У взрослого человека эта зона редуцирована и МСГ вырабатывается очень ограниченно. Его функции в организме взрослого человека выполняет АКТГ и βлипотропин. МСГ, АКТГ и β-липотропин образуются из общего белка предшественника – проопиомеланокортина. Функции МСГ: 1)индуцирует синтез фермента тирозиназы и, соответственно, образование меланина; 2) вызывает дисперсию меланосом в клетках кожи и это сопровождается потемнением кожи. Избыток АКТГ и βлипотропина наблюдается у женщин во время беременности и это сопровождается усилением пигментации естественно пигментированных участков кожи.

Гормон роста (соматотропин, соматотропный гормон) выделяется в кровь красными ацидофильными соматотрофами (50% от клеток аденогипофиза), является простым белком (191 аминокислотных остатков), транспортируется в свободной форме, период полураспада 10 -20 мин, действует на клетки-мишени через 1 -ТМС мембранные рецепторы. Выделяют прямое метаболическое действие гормона роста (ГР) на клетки-мишени и опосредованное анаболическое влияние посредством регуляции выделения гормонов соматомединов С и А (инсулиноподобных факторов роста I и II). Основные функции ГР в организме: 1) усиливает процессы биосинтеза белка, нуклеиновых кислот, роста мягких и твердых тканей; 2) облегчает утилизацию глюкозы в тканях; 3) способствует мобилизации жиров из депо и распаду жирных высших кислот; 4) задерживает в организме азот, фосфор, кальций, натрий, воду; 5) усиливает синтез и секрецию гормонов соматомединов в печени и хрящевой ткани, инсулина и глюкагона в поджелудочной железе, способствует превращению тироксина (Т 4) в трийодтиронин (Т 3); 6) повышает основной обмен и способствует сохранению мышечной ткани во взрослом организме. Синтез и выделение ГР регулируется: А) гипофизуправляющими гормонами гипоталамуса соматолиберином (пептид, усиливающий секрецию ГР) и соматостатином (пептид, угнетающий синтез и секрецию ГР); Б) циркадными ритмами. (максимум содержания гормона в крови приходится на первые 2 часа сна и в 4 -6 часов утра); В) уровнем питательных веществ крови. Гипогликемия, избыток аминокислот и недостаток свободных жирных кислот в крови увеличивают секрецию соматолиберина и ГР. Гормоны кортизол, Т 4 и Т 3 существенно усиливают действие соматолиберина на соматотрофы. Избыточная секреция ГР в детском возрасте проявляется резким ускорением роста (более 12 см/год) и развитием гигантизма у взрослого человека (рост тела у мужчин превышает 2 метра, а у женщин — 1. 9 м). Пропорции тела сохранены. Гиперпродукция гормона у взрослых людей сопровождается акромегалией — непропорциональным увеличением отдельных частей тела, которые еще сохранили способность к росту. Это приводит к резкому изменению внешности человека, а также нередко сопровождается развитием сахарного диабета за счет вызываемой инсулинорезистентности (снижения количества инсулиновых рецепторов в тканях), а также активации в печени синтеза фермента инсулиназы, разрушающего инсулин. Недостаточная функция ГР в детском возрасте проявляется резким угнетением скорости роста (менее 4 см/год) при сохранении пропорций тела и умственного развития. При этом у взрослого человека отмечается карликовость: рост женщин не превышает 120 см, а мужчин — 130 см, нередко сопровождающаяся половым недоразвитием. Второе название этого заболевания "гипофизарный нанизм". У взрослого человека недостаток секреции ГР проявляется снижением основного обмена, массы скелетных мышц и нарастанием жировой массы.

Пролактин (лактотропный гормон, ЛТГ) выделяется в кровь желтыми лактотрофами (10 -25% клеток аденогипофиза, а во время беременности их число достигает 70%) аденогипофиза, является простым белком (198 аминокислотных остатков), транспортируется в свободной форме, период полураспада 10 -20 мин, действует через 1 -ТМС мембранные рецепторы. Основные функции пролактина в организме: 1)стимулирует развитие железистой ткани в молочной железе, а затем образование молока (лактоальбумина, жиров и углеводов молока); 2) способствует формированию материнского инстинкта; 3) подавляет выделение гонадотропинов; 4) стимулирует развитие жёлтого тела и образование им прогестерона; 5) участвует в поддержании осмотического гомеостаза и предупреждении избыточной потери воды и натрия; 6) стимулирует развитие тимуса. Выделение пролактина регулируется гипофизуправляющими гормонами гипоталамуса дофамином (выполняющим функции пролактостатина и угнетающим секрецию ЛТГ) и пролактолиберином (окончательно не идентифицирован, им может быть вазоинтестинальный пептид, тиреолиберин, ангиотензин II или β-эндорфин), увеличивающим секрецию, а также стимулируется рефлекторным путём с механорецепторов соска молочной железы при акте сосания. Усиливают образование лактотрофов и секрецию ими пролактина плацентарные эстрогены при беременности, а также серотонин и мелатонин, особенно в детском возрасте. Угнетают секрецию пролактина ФСГ и ЛГ, прогестерон, дофамин, водная нагрузка. Избыток гормона (гиперпролактинемия) вызывает: у женщин галакторею (повышенное образование и выделение молока) и гипогонадизм (снижение функции половых желез); у мужчин импотенцию и бесплодие. Недостаточность пролактина проявляется неспособностью к лактации.

Гландотропные гормоны аденогипофиза АКТГ (адренокортикотропный гормон, кортикотропин) синтезируется кортикотрофами аденогипофиза, является пептидом (из 39 аминокислотных остатков, первые 13 из них полностью повторяют структуру α-МСГ), действует через мембранные 7 -ТМС рецепторы (вторичный посредник ц. АМФ), период полураспада до 10 минут. Физиологические эффекты АКТГ подразделяют на: надпочечниковые и вненадпочечниковые. Надпочечниковые: АКТГ стимулирует рост и развитие пучковой и сетчатой зон в коре надпочечников, а также синтез и выделение гормонов: глюкокортикоидов (кортизола и кортикостерона из пучковой зоны) и в меньшей степени половых (в основном андрогенов из сетчатой зоны). В незначительной степени АКТГ также стимулирует выделение альдостерона из клубочковой зоны коры надпочечников. Вненадпочечниковое действие АКТГ – это непосредственное действие гормона на неэндокринные органы: а) липолитическое действие на жировую ткань б) повышение секреции инсулина и гормона роста; в) развитие гипогликемии из-за стимуляции секреции инсулина; г) усиление пигментации кожи вследствие увеличения образования меланина. Секреция АКТГ регулируется тремя основными механизмами. Во-первых, эндогенным ритмом выделения кортиколиберина гипоталамусом [максимум утром 6 -8, минимум ночью 22 -2]. Вовторых, стрессорным выделением кортиколиберина при действии на организм сильных раздражителей (холод, боль, физическая нагрузка и др. ). И, наконец, механизмом отрицательной обратной связи, гормон периферической эндокринной железы "кортизол" тормозит выделение тропного гормона гипофиза "АКТГ" и гипофизуправляющего гормона гипоталамуса "кортиколиберина".

Спасибо за внимание!
Lektsia_5_stom_ZhVS.ppt