Электив ЧМТ в детском возрасте.ppt
- Количество слайдов: 142

Кафедра нервных и нейрохирургических болезней БГМУ ЭЛЕКТИВНЫЙ КУРС ПО ДИСЦИПЛИНЕ Черепно-мозговая травма Ассистенты кафедры А. В. Шамкалович, А. А. Боровский Заведующий кафедрой, доктор медицинских наук, профессор А. С. Федулов

Особенности черепно-мозговой травмы в детском возрасте

• Черепно-мозговая травма у детей является основной формой нейрохирургической патологии, встречаясь с частотой от 1, 2 до 11, 2 случаев на 1000 детского населения, и является ведущей причиной детской заболеваемости и смертности

Клиническая классификация ЧМТ у детей

Анатомо-физиологические особенности и своеобразия реакций растущего организма ребенка на ЧМТ обосновывают некоторые изменения в традиционной классификации ЧМТ. Отличия имеются не только в сравнении со взрослыми, но и внутри детской возрастной группы

I. Легкая черепно-мозговая травма: 1. Сотрясение головного мозга; II. Среднетяжелая черепно-мозговая травма: 1. Ушибы головного мозга легкой и средней степени тяжести, сочетающиеся с переломами костей черепа или без них; III. Тяжелая черепно-мозговая травма: 1. Ушибы головного мозга тяжелой степени; 2. Сдавление головного мозга: а) внутричерепные гематомы (поднадкостничнооэпидуральные, субдуральные, внутримозговые, внутрижелудочковые, множественные); б) вдавленные переломы костей черепа; в) «растущие» переломы костей черепа; г) гидромы; д) «напряженная» пневмоцефалия. 3. Диффузные аксональные повреждения мозга; 4. Длительное сдавление головы.

Главным отличием предлагаемой классификации являются: 1) Перенос ушибов легкой степени в группу средней ЧМТ 2) Выделение в группе тяжелой ЧМТ таких форм как: - «поднадкостнично-эпидуральные гематомы» - «растущие» переломы костей черепа, которые встречаются только в детском возрасте

Перенос ушибов легкой степени из группы легкой ЧМТ связано с тем, что в отличии от взрослых провести клиническую дифференциальную диагностику сотрясения мозга и ушиба легкой степени тяжести практически невозможно

Критерии длительности потери сознания и глубины нарушения сознания после травмы у детей, особенно младшего возраста, не являются адекватными, т. к. у них не только легкая, но и средняя, а подчас и даже тяжелая ЧМТ может протекать без потери сознания или этот факт не удается зафиксировать

Наибольшее распространение в нейротравматологии получила количественная шкала оценки тяжести состояния: шкала ком Глазго Несмотря на широкое распространение ШКГ, она явно не адаптирована к детскому контингенту пострадавших, что явилось причиной многократных попыток её видоизменений для детей
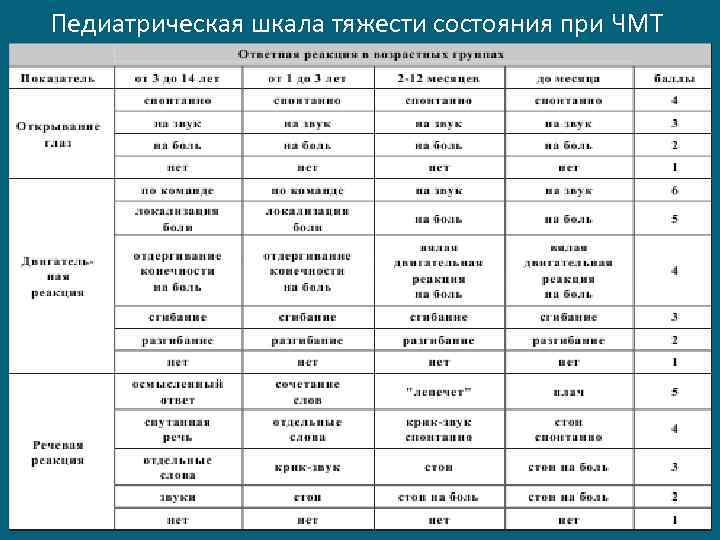
Педиатрическая шкала тяжести состояния при ЧМТ

Однако, ШКГ во главу угла ставит состояние сознания и не учитывает таких важных составляющих тяжести состояния больного как состояние витальных функций, стволовые нарушения Оценка состояния стволовых функций и жизненно важных показателей в сочетании с оценкой уровня нарушения сознания (ШКГ) позволяют более объективно оценить тяжесть состояния пострадавшего и прогнозировать исходы
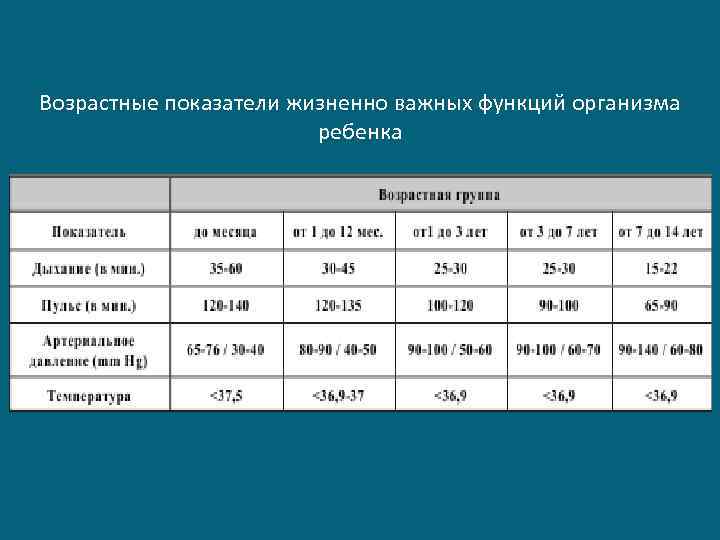
Возрастные показатели жизненно важных функций организма ребенка

В детской возрастной группе важнейшим показателем при оценке исходов ЧМТ является способность пострадавших к обучению и развитию психической деятельности, что определяет качество жизни пострадавшего, естественно, с учётом всех других показателей
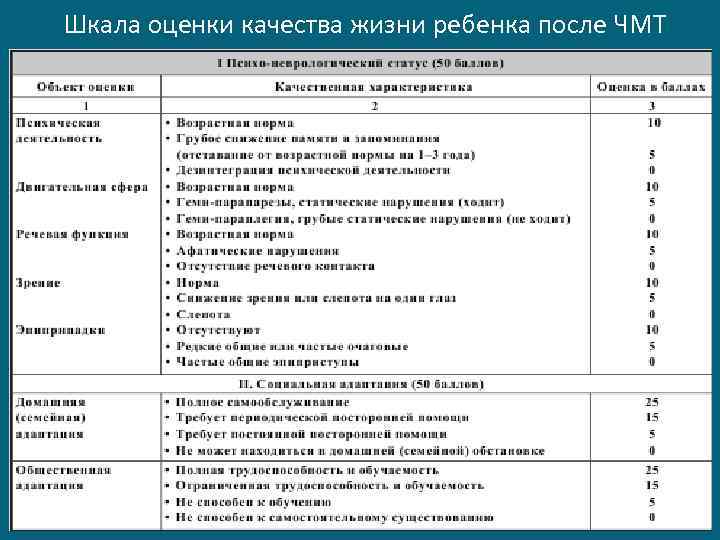
Шкала оценки качества жизни ребенка после ЧМТ

«хорошее качество жизни» - 100— 80 баллов пациент практически здоров, может посещать общеобразовательные учреждения (сад, школа, институт), психоневрологический дефект отсутствует или минимален и не мешает нормальному образу жизни

«удовлетворительное качество жизни» 75— 50 баллов пациент со значительным ограничением обучаемости периодически необходима посторонняя помощь

«плохое качество жизни» - 45— 30 баллов нередко требуется пребывание пациента в лечебном учреждении или на дому при посторонней помощи

Сумма баллов менее 30 соответствует «вегетативному статусу» Использование количественной оценки исхода лечения (качества жизни больного) позволяет более объективно оценить результат, избежать субъективизма, автоматизировать обработку материала и сопоставить ближайшие и отдаленные результаты лечения ЧМТ у детей, полученные различными учреждениями и исследователями

Анатомо-физиологические особенности организма ребенка определяющие своеобразие клинических проявлений черепно-мозговой травмы у детей

Организм ребёнка в биологическом отношении не является стабильной структурой. Поскольку ребёнок постоянно растёт и развивается, каждый возрастной этап своей жизни предстаёт в особом, качественном своеобразии — морфологическом, физиологическом, психологическом. Поэтому недопустимо рассматривать ребёнка как взрослого в миниатюре. Нельзя также говорить об анатомо-физиологических нормах для детей вообще, без учёта возрастного аспекта

Периоды развития детского организма 1) период новорожденности (до одного месяца жизни) 2) грудной возраст (от одного месяца до одного года) 3) ясельный возраст (от одного до трёх лет), 4) дошкольный возраст (от трёх до 7 лет) 5) школьный возраст (от 7 до 14 лет) 6) юношеский возраст ( от 14 до 18 лет)
Рассматривая анатомо-физиологические особенности детского организма, влияющие на клинические проявления ЧМТ у детей, особо следует остановиться на состоянии черепа и его содержимого, как объекта травматического воздействия

Череп новорожденного значительно отличается от черепа взрослого человека -мозговой череп преобладает над лицевым -число костей больше -между костями крыши и основания черепа имеются прослойки перепончатой соединительной ткани и хряща -лицевой череп короткий и широкий, в нем хорошо развиты глазницы, верхняя челюсть, имеющая зачатки воздухоносных пазух и лишенная альвеолярных отростков -лобные пазухи практически отсутствуют -основание черепа сравнительно малое и длинное, а свод большой. -затылочная кость состоит из базилярной части, чешуи и латеральных частей, между которыми имеются хрящевые прослойки. -лобная кость состоит из двух костей, соединенных хрящевым швом -большие крылья не сращены с телом клиновидной кости, малые крылья недоразвиты -вершина пирамиды височной кости развита слабо, наружный слуховой проход короткий -сосцевидный отросток почти отсутствует -средняя черепная ямка глубокая и широкая -задняя черепная ямка — плоская и узкая
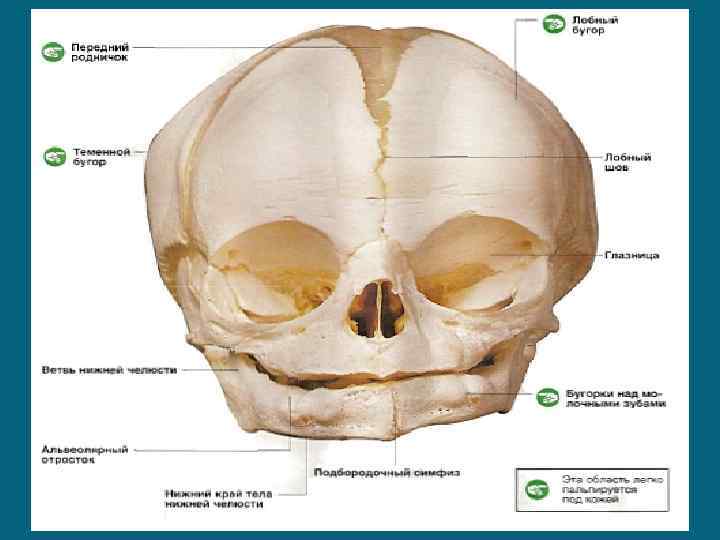
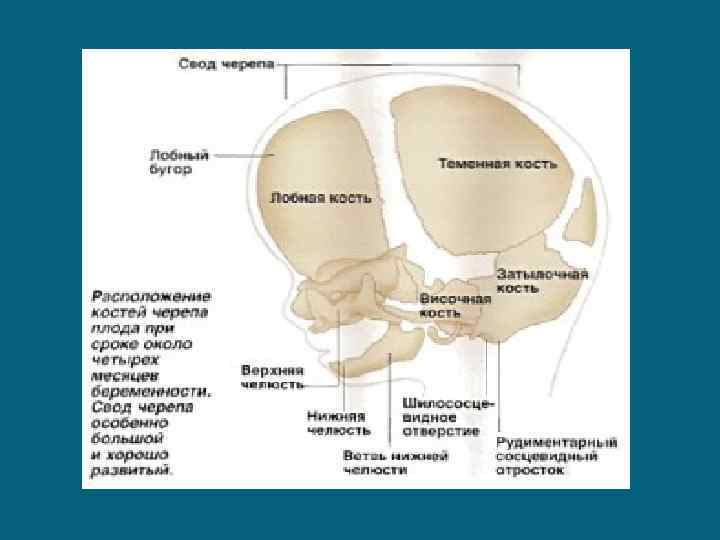

Между отдельными костями и их частями наблюдаются большие прослойки перепончатой соединительной ткани роднички, которых у новорожденных 6. Они покрыты кожей и апоневрозом, а со стороны полости черепа к ним прилежит твёрдая мозговая оболочка. По времени закрытия родничков можно оценить физическое развитие ребёнка. Малый родничок зарастает к 2 -3 месяцам Стреловидный, венечный и затылочный швы срастаются обычно к 3 -4 месяцам Большой родничок «закрывается» к концу первого года жизни ребёнка

Череп человека с момента рождения до конца жизни претерпевает большие изменения. Их условно разделяют на три периода: • Первый -от рождения до 7 лет. (Для этого периода характерен активный рост черепа (в первые 6 месяцев объём мозгового черепа удваивается, от года до двух лет — утраивается и к 5 годам достигает 3/4 объёма взрослого человека). Важным моментом является формирование швов, которые не только «скрепляют» отдельные кости черепа, но и служат местом их роста) • Второй - 8 -14 лет (характеризуется относительным замедлением темпа роста костей черепа со значительным увеличением полостей носа, верхней челюсти, глазницы) • Третий заканчивается к 20 -25 годам, когда развитие черепа завершается.

Кожные покровы черепа у новорожденных тонкие, нежные, содержат много подкожной клетчатки Подкожная клетчатка имеет мало соединительнотканных перемычек, поэтому кожа легко собирается в складку, легко смещается, а это приводит к несоответствию повреждения кожи с локализацией переломов Апоневроз развит слабо, легко отделяется от подкожной клетчатки, рыхло соединен с надкостницей, что является благоприятным условием для возникновения подапоневротических гематом Надкостница развита хорошо, но она легко отслаивается от кости и плотно фиксирована к краям кости в месте швов, что ограничивает распространение поднадкостничных гематом площадью кости

Головной мозг при рождении относительно велик и весит около 400 г, что составляет 1/8 части тела новорожденного (у взрослого он составляет 1/40). Удвоение массы головного мозга происходит к 9 -10 месяцу. Утроение — к трём годам жизни, к 20 годам он увеличивается в 4 -5 раз. Лобные доли относительно меньшие, чем у взрослого Затылочные наоборот, большие. Мозжечок развит слабо Мозолистое тело короткое и тонкое, боковые желудочки широкие и растянутые. В полушариях большого мозга новорожденного уже хорошо выражены борозды, крупные извилины. Мелкие борозды формируются в течении 5 -6 лет жизни

Кровоснабжение мозга у детей более мощное, чем у взрослых. Это объясняется богатством капиллярной сети, которая продолжает развиваться и после рождения. Обильное кровоснабжение мозга обеспечивает потребность быстро растущей нервной ткани в кислороде. Однако, отток крови от головного мозга у детей первого года жизни отличается от такового у взрослых, так как диплоические вены костей черепа у них развиты недостаточно, сеть сосудистых анастомозов между интра- и экстракраниальными бассейнами более выражена. Отсутствие венозных клапанов обеспечивает беспрепятственный ток крови из полости черепа в кожные сосуды и обратно.

Твёрдая мозговая оболочка у детей относительно тонкая, сращена с костями основания черепа на большой площади, особенно в области решетчатой кости, малых крыльев клиновидной кости, дна гипофизарной ямки, пирамид височной кости, затылочной кости и краёв затылочного отверстия. Кроме того, оболочка плотно сращена с краями костей свода черепа в области швов, что ограничивает распространение эпидуральных кровоизлияний площадью кости. Серповидный отросток и намёт мозжечка тонки и укорочены. Венозные синусы тонкостенные и широко анастамосируют с венами головы, полости носа. Мягкая и паутинная оболочки очень нежные, субдуральные и субарахноидальные пространства уменьшены. Цистерны основания мозга, напротив, относительно велики водопровод мозга расширен

Морфо-функциональные особенности детского организма, влияющие на течение ЧМТ у детей • Повышенная чувствительность головного мозга детей к гипоксии • Повышенная склонность к отёку и набуханию мозга ребёнка • Преобладание общемозговых генерализованных реакций над очаговыми местными проявлениями • Возможность внезапной и быстрой декомпенсации функций

ДИАГНОСТИКА ЧЕРЕПНО-МОЗГОВОЙ ТРАВМЫ У ДЕТЕЙ

Возрастные особенности развивающегося организма, отличия компенсаторных возможностей требуют нестандартного подхода и выбора оптимальных тактических решений Вместе с тем, основы топической диагностики и семиотики поражений головного мозга у детей остаются такими же, как у взрослых

Психоневрологические симптомы поражения головного мозга • Общемозговые • Оболочечные • Очаговые • Стволовые

Общемозговые симптомы • нарушения сознания • Тошнота, рвота • Головная боль Длительность и выраженность нарушений четко коррелируется с тяжестью ЧМТ у взрослых, но не всегда совпадает у детей

Менингеальный синдром проявляется головной болью, рвотой, общей гиперестезией, светобоязнью, болезненностью при движениях глазных яблок, ригидностью мышц затылка, симптомами Кернига, Брудзинского У детей младшего возраста обнаруживается симптом «подвешивания» по Ласажу — приведение ног к животу при поднятии ребенка за подмышки

Очаговые симптомы Симптомы поражения: • Лобной доли • Теменной доли • Височной доли • Затылочной доли • Мозжечка • Подкорковых отделов • Ствола мозга

Сохранение некоторых патологических рефлексов у детей часто является просто возрастной нормой, а формирование психо-моторного отставания и выраженного астено-вегетативного синдрома в отдаленном посттравматическом периоде у детей является общеизвестным фактом и требует своего особого подхода как к диагностическим построениям, так и к лечебной тактике у детей с ЧМТ

• Санкт-Петербургской школой детских нейрохирургов в течение многих лет разрабатывается и внедряется «педиатрическая» модель оказания медицинской помощи детям с черепно-мозговой травмой

Сущность «педиатрической» модели состоит во включении в первичную диагностику черепномозговой травмы у детей: - неврологического осмотра - нейросонографии Ограничение применения краниографии и КТ КТ используется только для подтверждения выявленной при нейросонографии патологии
• «Педиатрическая» модель обследования детей с черепно-мозговой травмой имеет определенные возрастные ограничения, связанные со сроками существования костного «ультразвукового окна»

Клинико-неврологическая диагностика • частое отсутствие информации о механизме травмы • отсутствие сведений о потере сознания • невозможность четко собрать жалобы больного • выраженность вегетативных проявлений при стрессовых ситуациях • несоответствие тяжести мозговых повреждений и клинических проявлений

Офтальмологическое исследование В младшей возрастной группе детей возникают большие трудности в оценке состояния зрительных функций Глаза новорожденного двигаются независимо друг от друга (симптом «кукольных глаз» ), их содружественная реакция и фиксация взора наступает на 6 — 7 неделе постнатальной жизни. Только на 10 — 14 неделе появляется способность распознавать предметы, зрачковая реакция на боль

Офтальмологическое исследование Особо необходимо отметить такой феномен как посттравматическая преходящая слепота у детей. Она развивается сразу после травмы или бывает отсроченной и сохраняется в течении нескольких минут или часов, а затем исчезает без лечения и каких-либо последствий. Морфологического субстрата этих нарушений обнаружить не удается

Особенности отдельных клинических форм ЧМТ в детском возрасте

сотрясение головного мозга

сотрясение головного мозга Даже у взрослых при клиническом диагнозе «сотрясение головного мозга» почти у трети пациентов обнаруживаются очаги корковых контузий. Частота этих расхождений ещё выше у детей и чем младше ребёнок, тем выше частота «занижения» тяжести травмы мозга

сотрясение головного мозга У детей до года характерна малосимптомность проявлений сотрясения головного мозга. Кратковременное возбуждение, плач, отсутствие аппетита, срыгивание, рвота. В последующем беспричинный плач, беспокойный сон, капризы, реже вялость. Обнаружить какой-либо очаговой неврологической симптоматики, как правило, не удается, но вегетососудистые нарушения в виде бледности кожных покровов, тахикардии сохраняются 3 — 5 дней

Диффузные аксональные повреждения мозга

Диффузные аксональные повреждения мозга Интересен тот факт, что ДАП обнаруживаются, главным образом, у лиц молодого и детского возраста. Это связано с особенностями краниоцеребральных анатомо-физиологических взаимоотношений у них: -высокая гидрофильность мозговой ткани -меньшие размеры ликвороносных путей -большая эластичность костных структур и стенок сосудов -гиперреактивность и генерализованость реакций
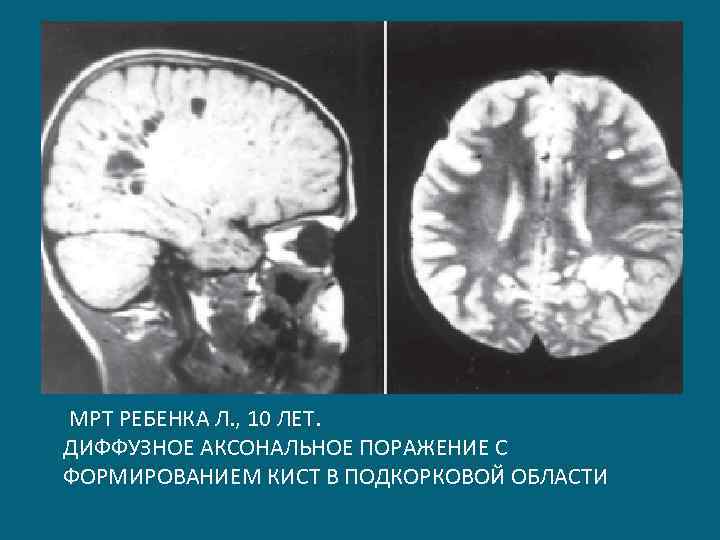
МРТ РЕБЕНКА Л. , 10 ЛЕТ. ДИФФУЗНОЕ АКСОНАЛЬНОЕ ПОРАЖЕНИЕ С ФОРМИРОВАНИЕМ КИСТ В ПОДКОРКОВОЙ ОБЛАСТИ

Ушибы мозга

Ушибы мозга • у новорожденных и детей грудного возраста часто обнаруживаются разрывы белого вещества в лобных и височных долях • Ушибы мозга у детей, как правило, поверхностные, мелкоочаговые с незначительным геморрагическим компонентом и выраженным отёком-набуханием мозга • В грудном возрасте ушибы обычно локализуются в белом веществе с распространением на кору или стенку бокового желудочка • При ушибах головного мозга тяжёлой степени, особенно в раннем возрасте, характерны выраженный отёк мозга с сужением желудочков мозга и малая выраженность субарахноидальной геморрагии • В более старшем возрасте развивается выраженная субарахноидальная геморрагия с ликворной гипертензией

Ушибы мозга • чем младше пострадавший, тем больше несоответствие клинических проявлений и тяжести ушиба мозга

Ушибы головного мозга легкой и средней степени В противоположность взрослым у детей, особенно младшего возраста, клинические проявления ушибов головного мозга легкой и средней степени тяжести через несколько часов или дней после травмы могут отсутствовать и только обнаружение подапоневротической гематомы, а также перелома костей свода черепа заставляет склоняться к диагнозу ушиба мозга

Ушибы головного мозга тяжелой степени Выделено три основных варианта клинических проявлений ушибов головного мозга тяжелой степени: 1) С первично полушарными симптомами выпадения, без нарушений витальных функций 2) С первичными проявлениями стволовых нарушений, преимущественно оральных его отделов и умеренно выраженными витальными нарушениями 3) С грубыми первичными симптомами стволового поражения, преимущественно дистальных его отделов и грубыми витальными нарушениями.
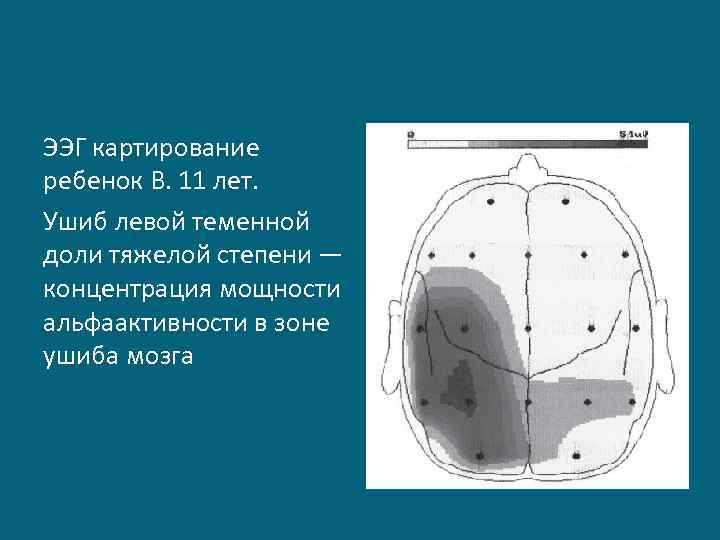
ЭЭГ картирование ребенок В. 11 лет. Ушиб левой теменной доли тяжелой степени — концентрация мощности альфаактивности в зоне ушиба мозга
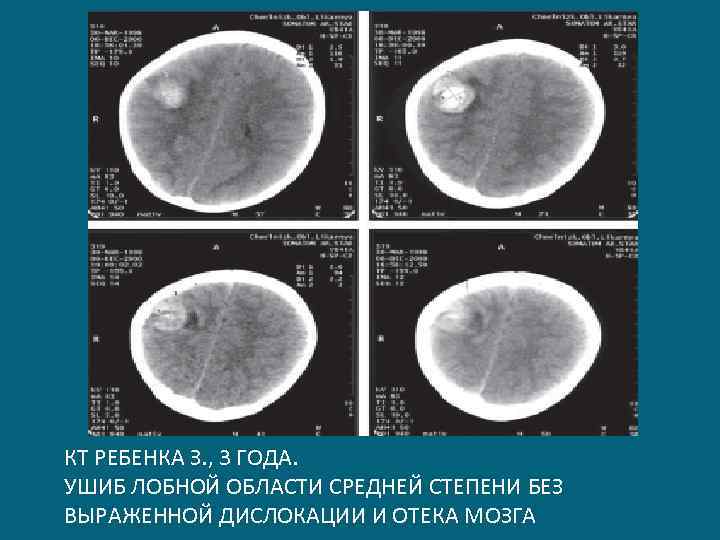
КТ РЕБЕНКА З. , 3 ГОДА. УШИБ ЛОБНОЙ ОБЛАСТИ СРЕДНЕЙ СТЕПЕНИ БЕЗ ВЫРАЖЕННОЙ ДИСЛОКАЦИИ И ОТЕКА МОЗГА
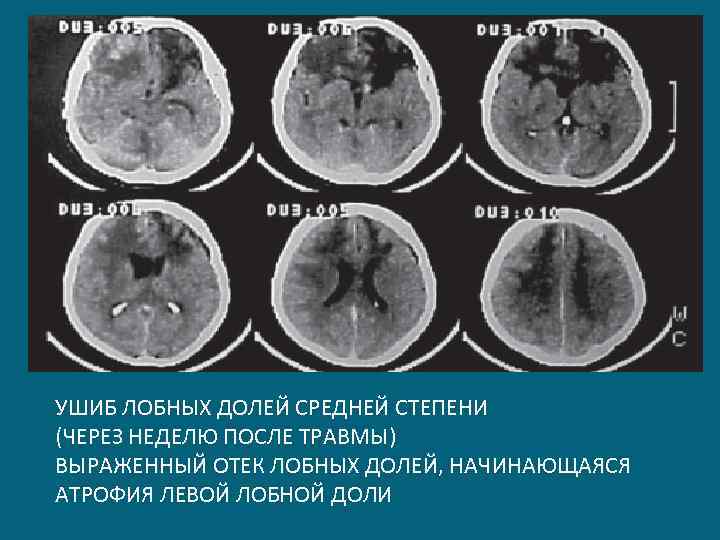
УШИБ ЛОБНЫХ ДОЛЕЙ СРЕДНЕЙ СТЕПЕНИ (ЧЕРЕЗ НЕДЕЛЮ ПОСЛЕ ТРАВМЫ) ВЫРАЖЕННЫЙ ОТЕК ЛОБНЫХ ДОЛЕЙ, НАЧИНАЮЩАЯСЯ АТРОФИЯ ЛЕВОЙ ЛОБНОЙ ДОЛИ
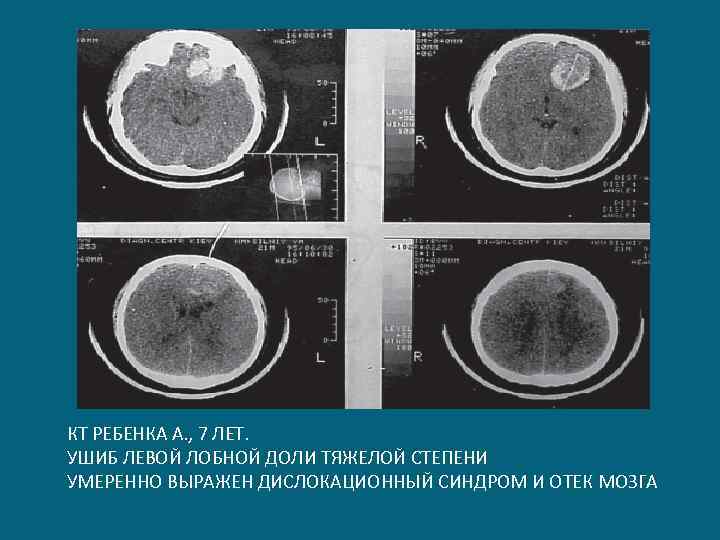
КТ РЕБЕНКА А. , 7 ЛЕТ. УШИБ ЛЕВОЙ ЛОБНОЙ ДОЛИ ТЯЖЕЛОЙ СТЕПЕНИ УМЕРЕННО ВЫРАЖЕН ДИСЛОКАЦИОННЫЙ СИНДРОМ И ОТЕК МОЗГА
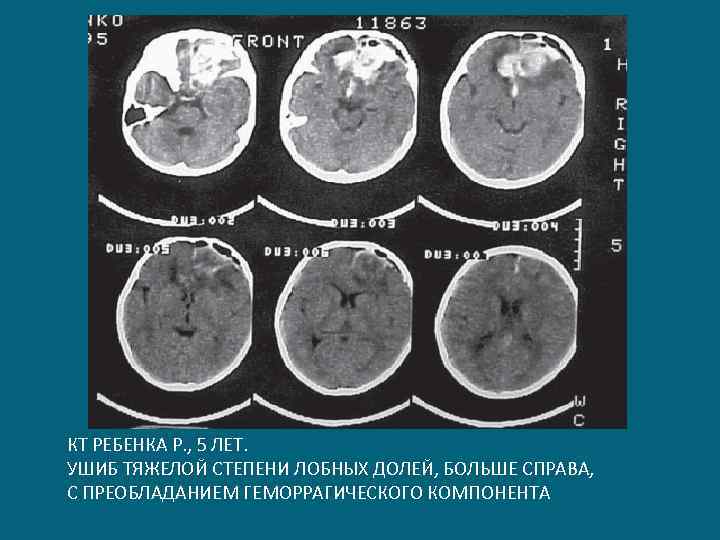
КТ РЕБЕНКА Р. , 5 ЛЕТ. УШИБ ТЯЖЕЛОЙ СТЕПЕНИ ЛОБНЫХ ДОЛЕЙ, БОЛЬШЕ СПРАВА, С ПРЕОБЛАДАНИЕМ ГЕМОРРАГИЧЕСКОГО КОМПОНЕНТА
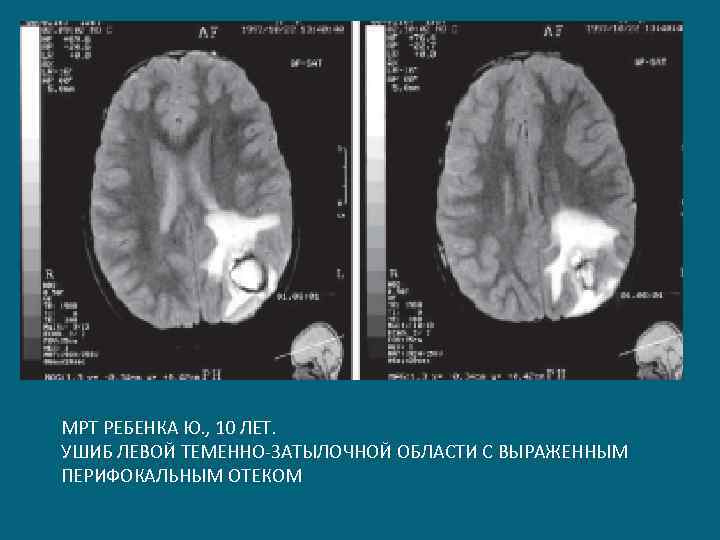
МРТ РЕБЕНКА Ю. , 10 ЛЕТ. УШИБ ЛЕВОЙ ТЕМЕННО-ЗАТЫЛОЧНОЙ ОБЛАСТИ С ВЫРАЖЕННЫМ ПЕРИФОКАЛЬНЫМ ОТЕКОМ

Сдавление головного мозга

Острые травматические внутричерепные кровоизлияния Общепризнанно, что геморрагический компонент при ЧМТ у детей не столь выражен, как у взрослых

Субарахноидальные кровоизлияния у детей менее выражены, а иногда могут отсутствовать благодаря выраженной эластичности кровеносных сосудов. В раннем детском возрасте более типичным является развитие выраженного отёка мозга, что может являться одним из факторов остановки кровотечения
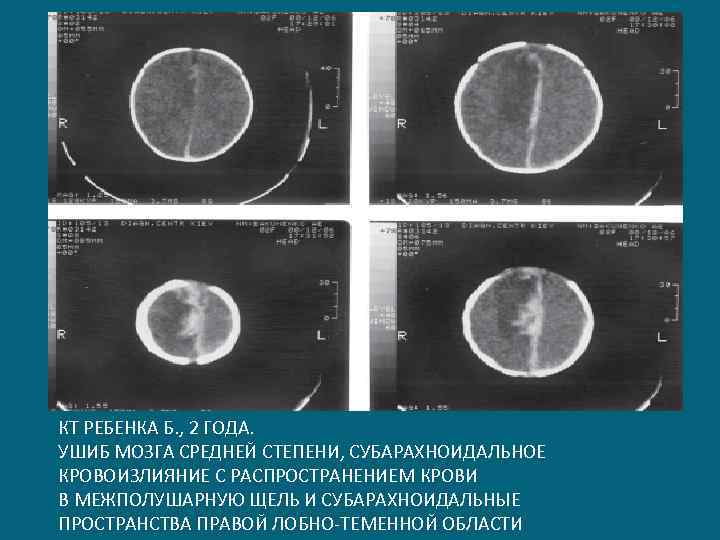
КТ РЕБЕНКА Б. , 2 ГОДА. УШИБ МОЗГА СРЕДНЕЙ СТЕПЕНИ, СУБАРАХНОИДАЛЬНОЕ КРОВОИЗЛИЯНИЕ С РАСПРОСТРАНЕНИЕМ КРОВИ В МЕЖПОЛУШАРНУЮ ЩЕЛЬ И СУБАРАХНОИДАЛЬНЫЕ ПРОСТРАНСТВА ПРАВОЙ ЛОБНО-ТЕМЕННОЙ ОБЛАСТИ

Эпидуральные гематомы Чаще эпидуральные гематомы формируются в месте удара и во многих случаях сочетаются с подапоневротическими гематомами. Это послужило основанием для выделения особого вида травматических кровоизлияний у детей с вне- и внутричерепной локализацией — «эпидурально-поднадкостничные»

Эпидуральные гематомы Чаще. . 1) Имеет место стертый светлый промежуток 2) Крайне редко -хронический тип течения 3) Редкость очаговых неврологических нарушений у детей младшего возраста (по мере увеличения возраста частота очаговых нарушений возрастает)

Эпидуральные гематомы Чаще. . 4) Гипертензионные проявления 5) Эпиприпадки 6) Нередко единственным признаком болезни является геморрагический шок (вследствие кровопотери в гематому)

Эпидуральные гематомы Достаточно редко, но только у детей, встречается сочетание эпидурального и поднадкостничного кровоизлияния

НСГ ребенка К. 3 месяца. Эпидуральная гематома правой теменно-височной области, умеренно выражен дислокационный синдром
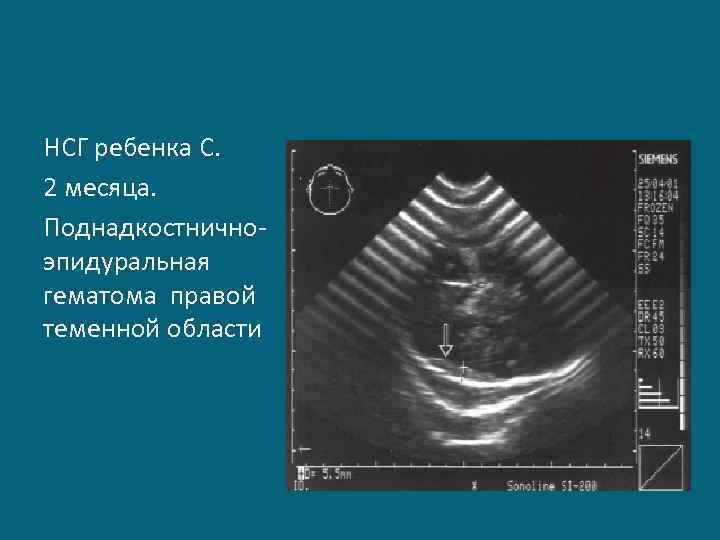
НСГ ребенка С. 2 месяца. Поднадкостничноэпидуральная гематома правой теменной области
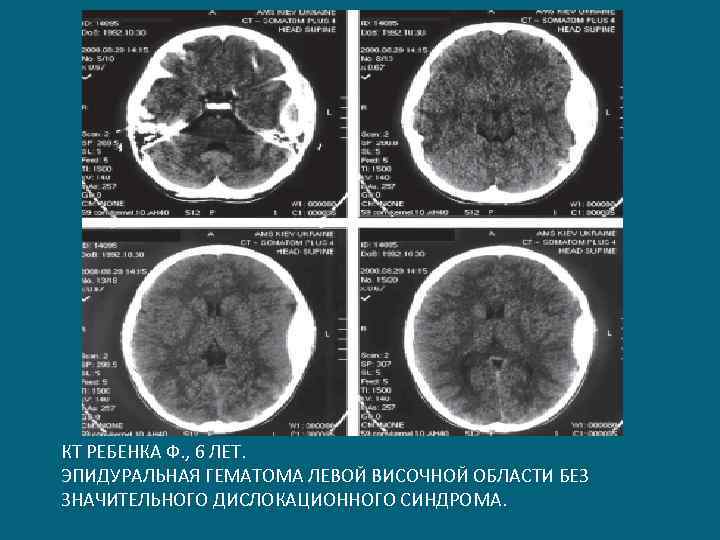
КТ РЕБЕНКА Ф. , 6 ЛЕТ. ЭПИДУРАЛЬНАЯ ГЕМАТОМА ЛЕВОЙ ВИСОЧНОЙ ОБЛАСТИ БЕЗ ЗНАЧИТЕЛЬНОГО ДИСЛОКАЦИОННОГО СИНДРОМА.
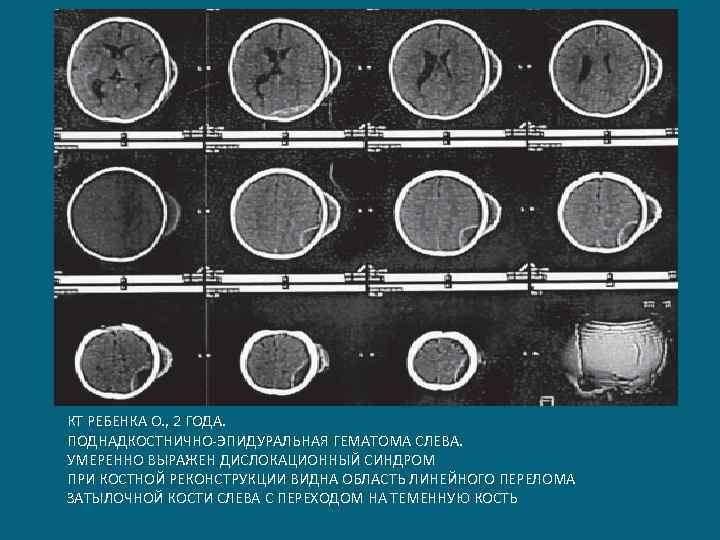
КТ РЕБЕНКА О. , 2 ГОДА. ПОДНАДКОСТНИЧНО-ЭПИДУРАЛЬНАЯ ГЕМАТОМА СЛЕВА. УМЕРЕННО ВЫРАЖЕН ДИСЛОКАЦИОННЫЙ СИНДРОМ ПРИ КОСТНОЙ РЕКОНСТРУКЦИИ ВИДНА ОБЛАСТЬ ЛИНЕЙНОГО ПЕРЕЛОМА ЗАТЫЛОЧНОЙ КОСТИ СЛЕВА С ПЕРЕХОДОМ НА ТЕМЕННУЮ КОСТЬ

Субдуральные гематомы Образуются эти гематомы за счёт повреждения внутримозговых сосудов легко смещающимися при травме костями черепа ребёнка

Субдуральные гематомы 1) Могут развиваться после незначительной травмы; 2) У детей раннего возраста высока частота хронических субдуральных гематом; 3) Большое диагностическое значение приобретает факт кровопотери, вплоть до угрожающей анемизации, который опережает признаки нарастающего сдавления мозга; 4) Чем старше ребенок, тем чаще отмечается острый тип течения заболевания и тем чаще обнаруживаются ушибы мозга;
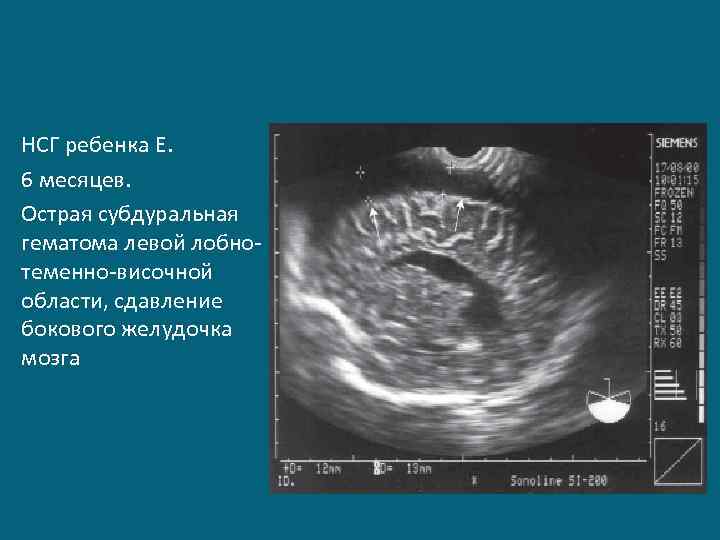
НСГ ребенка Е. 6 месяцев. Острая субдуральная гематома левой лобнотеменно-височной области, сдавление бокового желудочка мозга
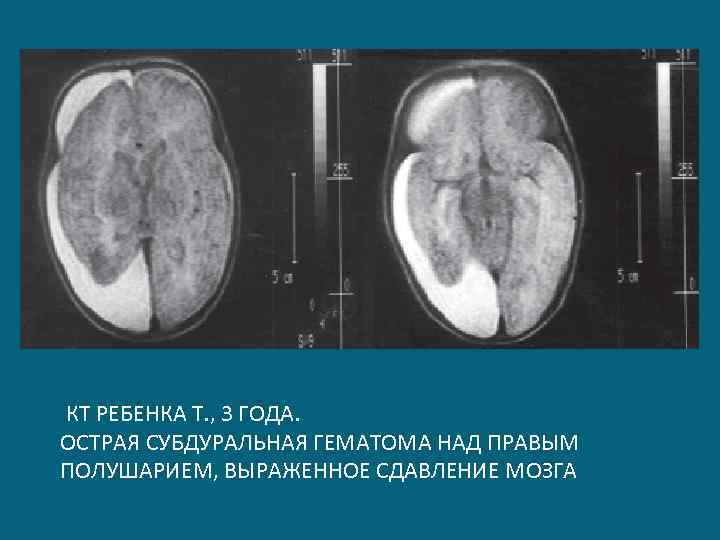
КТ РЕБЕНКА Т. , 3 ГОДА. ОСТРАЯ СУБДУРАЛЬНАЯ ГЕМАТОМА НАД ПРАВЫМ ПОЛУШАРИЕМ, ВЫРАЖЕННОЕ СДАВЛЕНИЕ МОЗГА
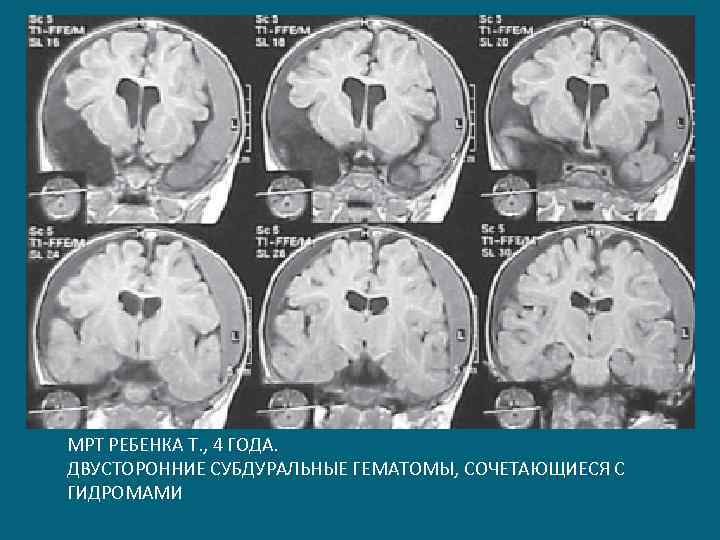
МРТ РЕБЕНКА Т. , 4 ГОДА. ДВУСТОРОННИЕ СУБДУРАЛЬНЫЕ ГЕМАТОМЫ, СОЧЕТАЮЩИЕСЯ С ГИДРОМАМИ

Хронические субдуральные гематомы Только в половине наблюдений детей грудного возраста их возникновение напрямую связано с травмой В остальных случаях придается значение различным факторам, ведущее значение среди которых имеют воспалительные заболевания головного мозга

Хронические субдуральные гематомы - У детей младшего возраста даже массивные хронические субдуральные гематомы могут протекать без гипертензионных проявлений - Формирующийся интракраниальный объемный процесс компенсируется атрофическими изменениями в мозге - Характерны изменения на краниограммах — локальное выбухание, истончение костей над гематомой

НСГ ребенка Б. , 4 месяца. Хроническая субдуральная гематома левой лобнотеменной области, уплощение крыши левого бокового желудочка
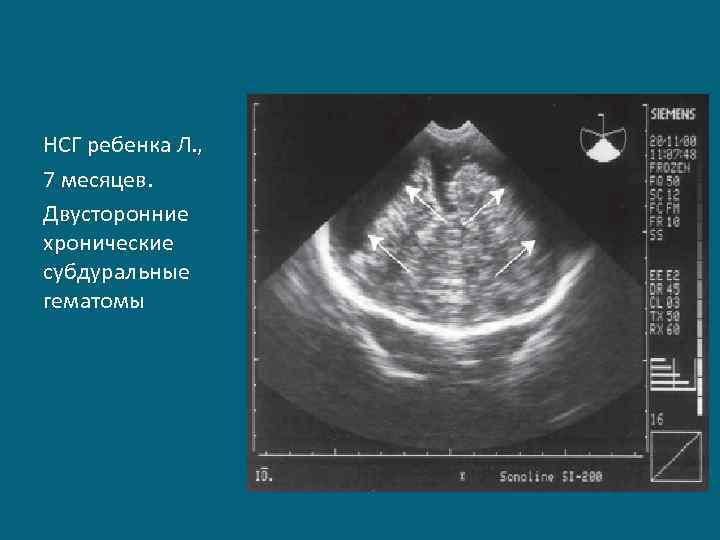
НСГ ребенка Л. , 7 месяцев. Двусторонние хронические субдуральные гематомы
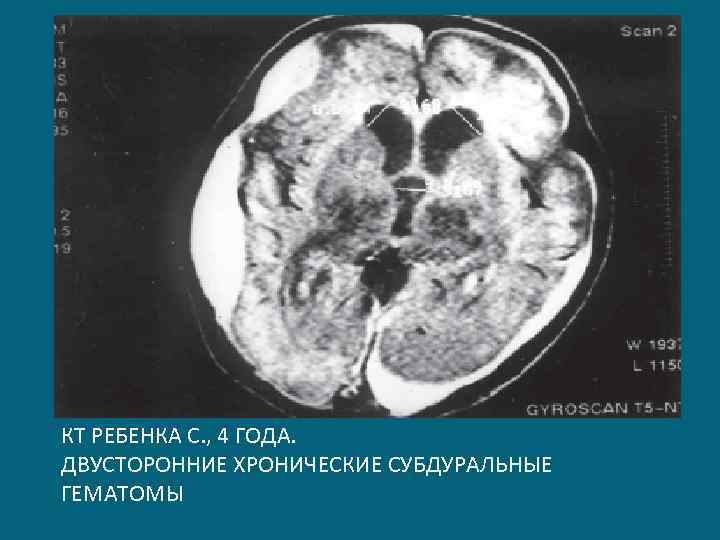
КТ РЕБЕНКА С. , 4 ГОДА. ДВУСТОРОННИЕ ХРОНИЧЕСКИЕ СУБДУРАЛЬНЫЕ ГЕМАТОМЫ
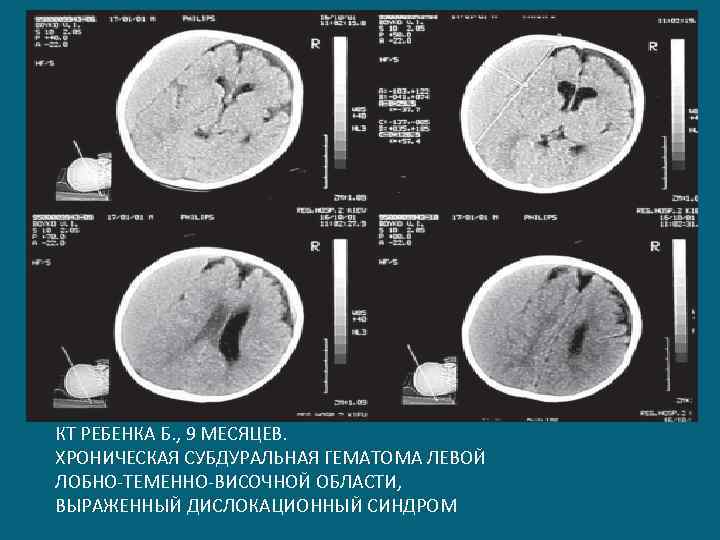
КТ РЕБЕНКА Б. , 9 МЕСЯЦЕВ. ХРОНИЧЕСКАЯ СУБДУРАЛЬНАЯ ГЕМАТОМА ЛЕВОЙ ЛОБНО-ТЕМЕННО-ВИСОЧНОЙ ОБЛАСТИ, ВЫРАЖЕННЫЙ ДИСЛОКАЦИОННЫЙ СИНДРОМ
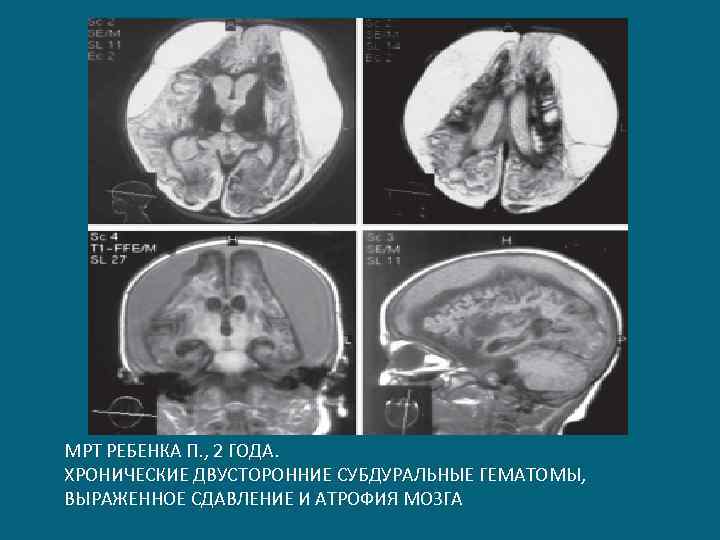
МРТ РЕБЕНКА П. , 2 ГОДА. ХРОНИЧЕСКИЕ ДВУСТОРОННИЕ СУБДУРАЛЬНЫЕ ГЕМАТОМЫ, ВЫРАЖЕННОЕ СДАВЛЕНИЕ И АТРОФИЯ МОЗГА
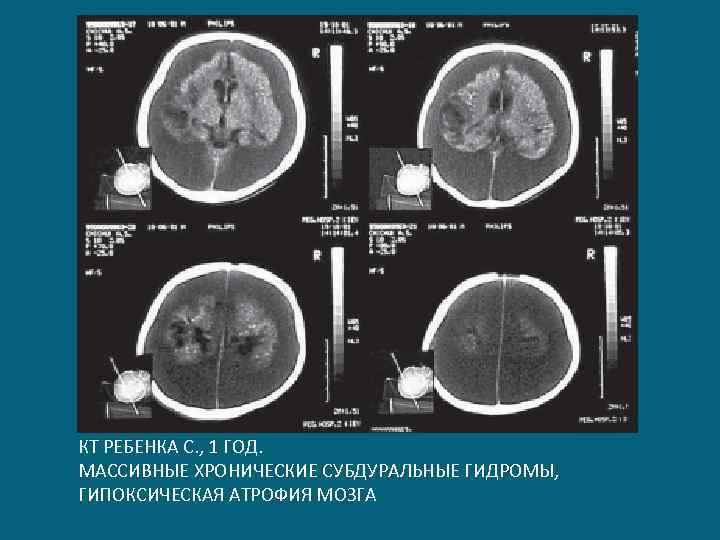
КТ РЕБЕНКА С. , 1 ГОД. МАССИВНЫЕ ХРОНИЧЕСКИЕ СУБДУРАЛЬНЫЕ ГИДРОМЫ, ГИПОКСИЧЕСКАЯ АТРОФИЯ МОЗГА

Субдуральные гематомы у детей после ликворо-шунтирующих операций Ежегодно производится более 200 000 таких операций Причины: • быстрое и значительное выведение ликвора • недостаточный гемостаз
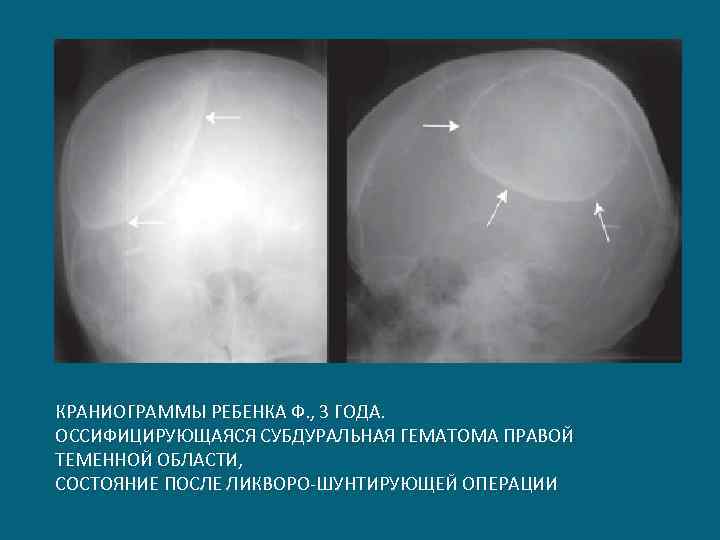
КРАНИОГРАММЫ РЕБЕНКА Ф. , 3 ГОДА. ОССИФИЦИРУЮЩАЯСЯ СУБДУРАЛЬНАЯ ГЕМАТОМА ПРАВОЙ ТЕМЕННОЙ ОБЛАСТИ, СОСТОЯНИЕ ПОСЛЕ ЛИКВОРО-ШУНТИРУЮЩЕЙ ОПЕРАЦИИ
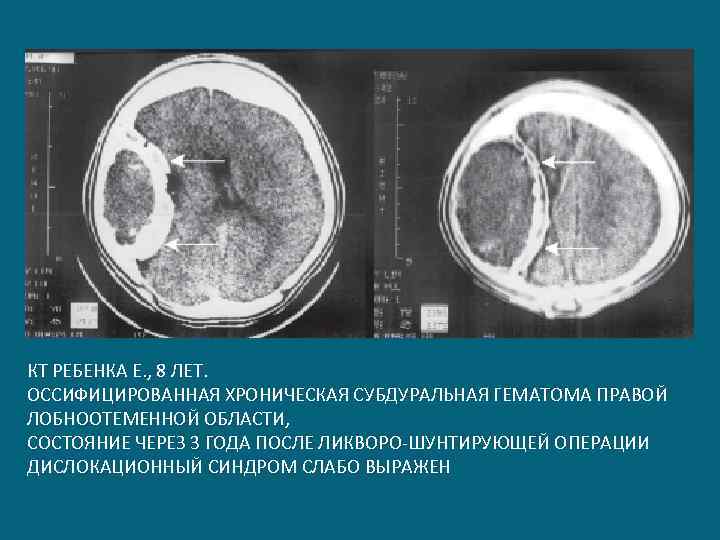
КТ РЕБЕНКА Е. , 8 ЛЕТ. ОССИФИЦИРОВАННАЯ ХРОНИЧЕСКАЯ СУБДУРАЛЬНАЯ ГЕМАТОМА ПРАВОЙ ЛОБНООТЕМЕННОЙ ОБЛАСТИ, СОСТОЯНИЕ ЧЕРЕЗ 3 ГОДА ПОСЛЕ ЛИКВОРО-ШУНТИРУЮЩЕЙ ОПЕРАЦИИ ДИСЛОКАЦИОННЫЙ СИНДРОМ СЛАБО ВЫРАЖЕН
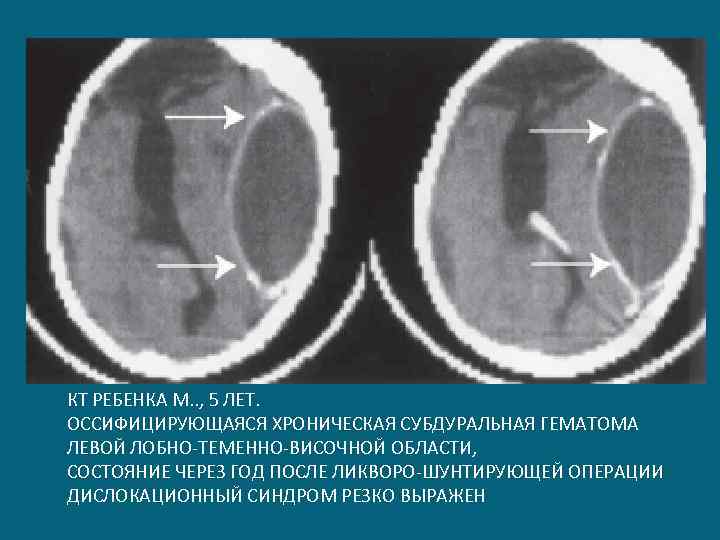
КТ РЕБЕНКА М. . , 5 ЛЕТ. ОССИФИЦИРУЮЩАЯСЯ ХРОНИЧЕСКАЯ СУБДУРАЛЬНАЯ ГЕМАТОМА ЛЕВОЙ ЛОБНО-ТЕМЕННО-ВИСОЧНОЙ ОБЛАСТИ, СОСТОЯНИЕ ЧЕРЕЗ ГОД ПОСЛЕ ЛИКВОРО-ШУНТИРУЮЩЕЙ ОПЕРАЦИИ ДИСЛОКАЦИОННЫЙ СИНДРОМ РЕЗКО ВЫРАЖЕН

Внутримозговые гематомы …редки у детей выделяют 1) гематомы в кортикальной зоне и прилежащем белом веществе, соответствуют очагу ушиба мозга и являются следствием эрозивных повреждений мозговых сосудов 2) гематомы в области подкорковых узлов, образуются при повреждении лентикуло-стриарных артерий и чаще наблюдаются при ДАП

внутримозговые гематомы При отсутствии тяжелых ушибов мозга клиническое течение внутримозговых гематом у детей обычно подострое с выраженным светлым промежутком. После периода относительного благополучия, длящегося в течение нескольких дней, усиливаются головные боли, рвота, возникает психомоторное возбуждение, судорожный синдром. Очаговая симптоматика выражена слабо
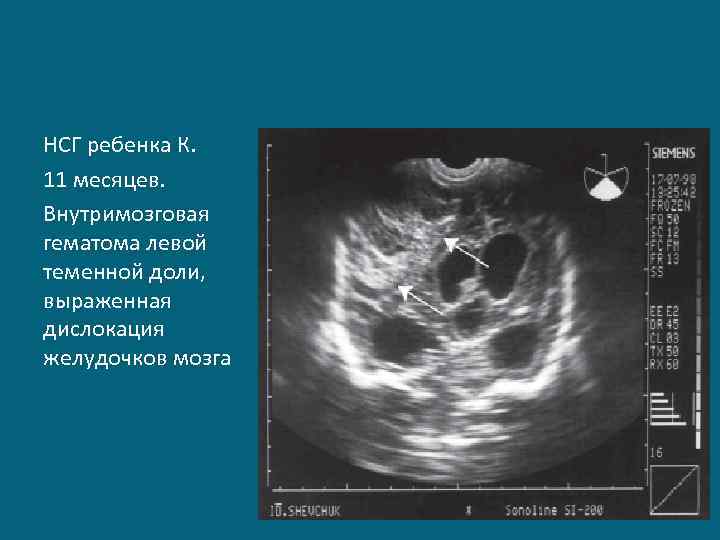
НСГ ребенка К. 11 месяцев. Внутримозговая гематома левой теменной доли, выраженная дислокация желудочков мозга
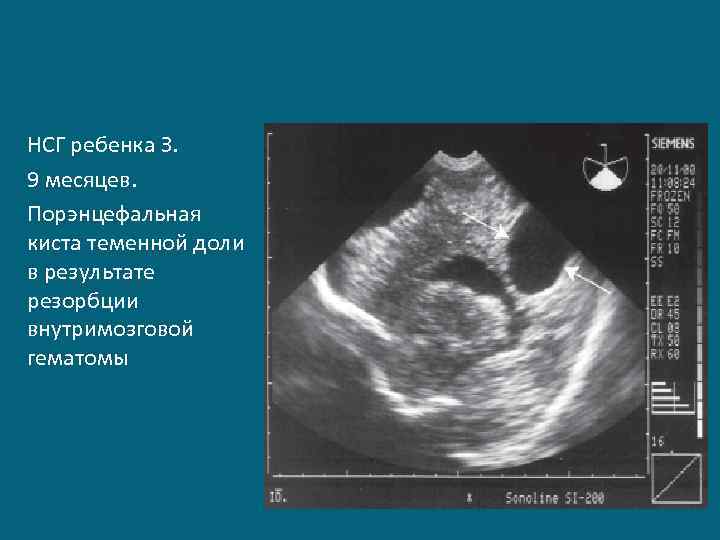
НСГ ребенка З. 9 месяцев. Порэнцефальная киста теменной доли в результате резорбции внутримозговой гематомы
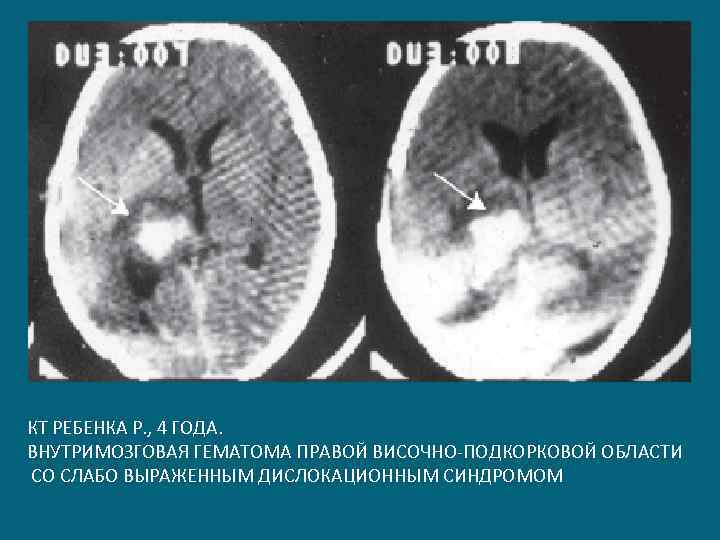
КТ РЕБЕНКА Р. , 4 ГОДА. ВНУТРИМОЗГОВАЯ ГЕМАТОМА ПРАВОЙ ВИСОЧНО-ПОДКОРКОВОЙ ОБЛАСТИ СО СЛАБО ВЫРАЖЕННЫМ ДИСЛОКАЦИОННЫМ СИНДРОМОМ
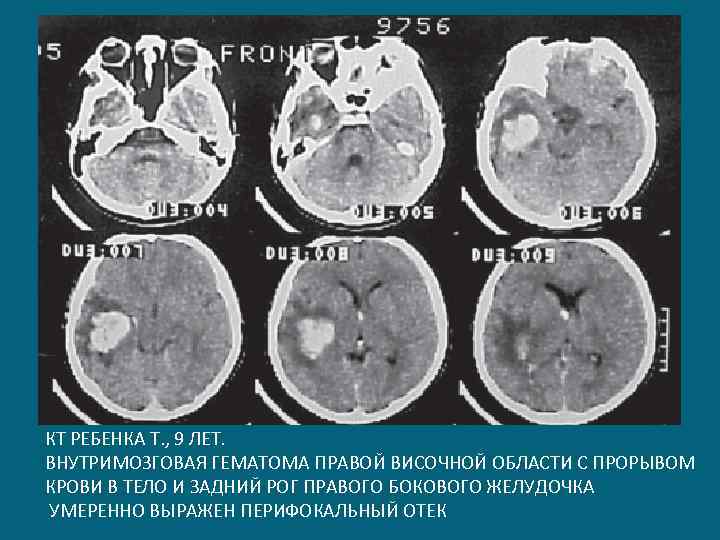
КТ РЕБЕНКА Т. , 9 ЛЕТ. ВНУТРИМОЗГОВАЯ ГЕМАТОМА ПРАВОЙ ВИСОЧНОЙ ОБЛАСТИ С ПРОРЫВОМ КРОВИ В ТЕЛО И ЗАДНИЙ РОГ ПРАВОГО БОКОВОГО ЖЕЛУДОЧКА УМЕРЕННО ВЫРАЖЕН ПЕРИФОКАЛЬНЫЙ ОТЕК
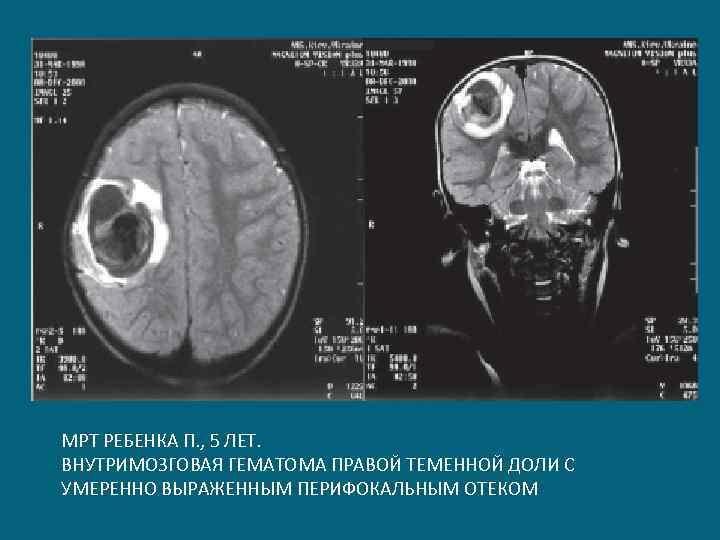
МРТ РЕБЕНКА П. , 5 ЛЕТ. ВНУТРИМОЗГОВАЯ ГЕМАТОМА ПРАВОЙ ТЕМЕННОЙ ДОЛИ С УМЕРЕННО ВЫРАЖЕННЫМ ПЕРИФОКАЛЬНЫМ ОТЕКОМ

Внутрижелудочковые гематомы также редки в детском возрасте и обычно сопутствуют тяжелым травматическим повреждениям мозга развиваются вследствие повреждения сосудистых сплетений, глубоких вен мозга или как результат прорыва внутримозговой гематомы в полость желудочка
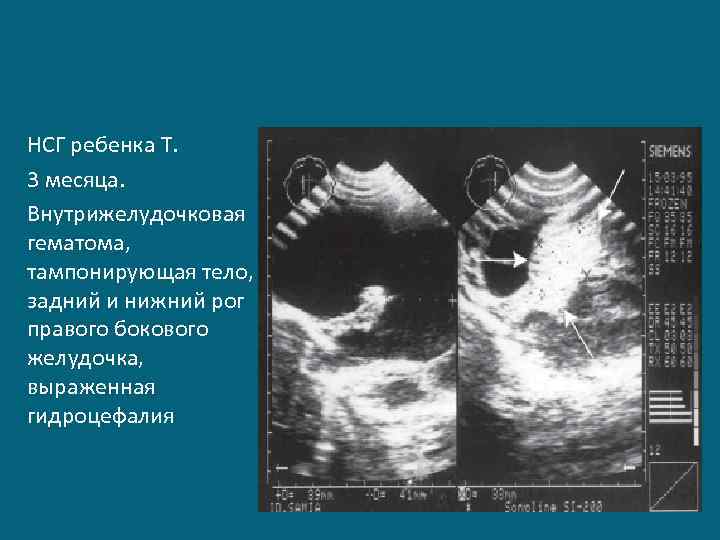
НСГ ребенка Т. 3 месяца. Внутрижелудочковая гематома, тампонирующая тело, задний и нижний рог правого бокового желудочка, выраженная гидроцефалия

Переломы костей черепа

Переломы костей черепа 1) Легкая смещаемость мягких тканей по отношению к костям черепа, нередко приводит к несоответствию их повреждений с локализацией переломов; 2) Спаянность надкостницы с костями черепа в области черепных швов, а в остальных участках с кожно-апоневротическим слоем, определяет высокую частоту поднадкостничных гематом как в зоне перелома, так и на расстоянии; 3) При оскольчатых переломах чаще образуются крупные отломки, сохраняющие связь с надкостницей или твёрдой мозговой оболочкой; 4) У детей до двух лет, вследствие отсутствия диплоического слоя и недостаточной синостозированности черепных швов, чаще возникают изолированные линейные переломы, переходящие на основание.

Переломы костей черепа 5) у детей старших возрастных групп увеличивается количество оскольчатых переломов костей черепа; 6) только в детском возрасте встречаются так называемые «растущие переломы» формирование которых обусловлено разрывами твердой мозговой оболочки, сращенной с костью, что приводит к поступлению ликвора в зону перелома и экстракраниальное пространство; 7) Вдавленные переломы у детей обязательно сопровождаются ушибами мозга различной степени тяжести; 8) У детей до года переломы чаще имеют тип «пластикового шарика» ; 9) У детей до двух лет чаще имеют место импрессионные переломы воронкообразной формы со смещением отломков на различную глубину в полость черепа

Переломы костей черепа Переломы основания черепа у детей встречаются значительно реже, чем у взрослых. Локализуются преимущественно в средней черепной ямке. Последняя является наиболее слабым местом основания черепа у детей, вследствие большого количества естественных отверстий, слабого прикрепления крыльев основной кости и особенностей строения пирамидок височных костей

вдавленные переломы Основной особенностью неврологических проявлений вдавленных переломов у детей раннего возраста является крайняя редкость потери сознания в момент травмы и отсутствие очаговых неврологических нарушений С увеличением возраста пострадавших увеличивается и частота потери сознания, частота общемозговых и очаговых нарушений

«Растущие» переломы Это результат травмы, сопровождающейся линейным переломом костей черепа с повреждением твердой мозговой оболочки. При этом твердая мозговая оболочка проникает между краями перелома и в результате пульсации мозга, происходит «раздвигание» краев костного дефекта. Неврологические проявления часто отсутствуют. Специфическими появлениями «растущих» переломов можно считать наличие: - мягкотканного выпячивания - эпилептических припадков
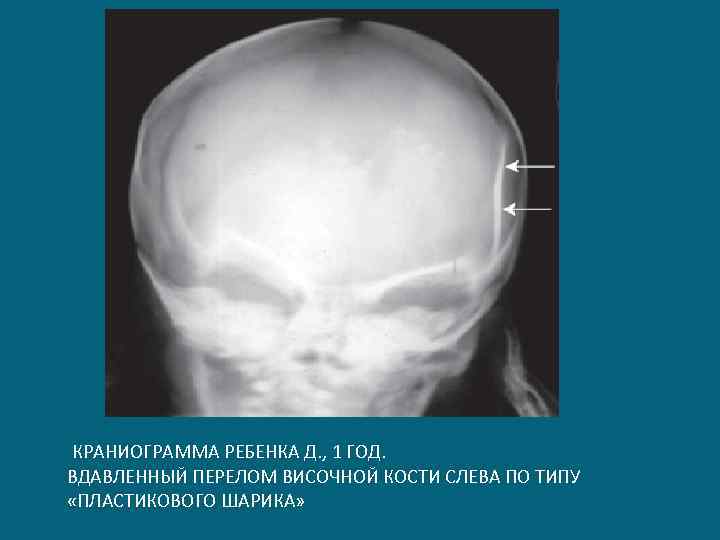
КРАНИОГРАММА РЕБЕНКА Д. , 1 ГОД. ВДАВЛЕННЫЙ ПЕРЕЛОМ ВИСОЧНОЙ КОСТИ СЛЕВА ПО ТИПУ «ПЛАСТИКОВОГО ШАРИКА»
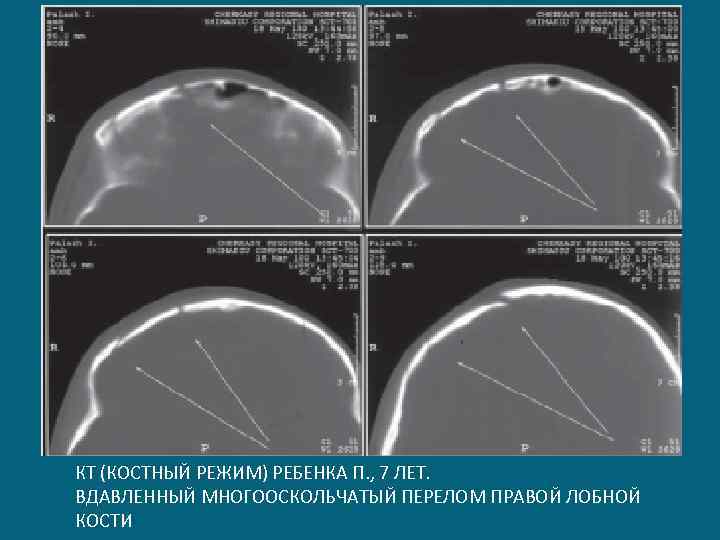
КТ (КОСТНЫЙ РЕЖИМ) РЕБЕНКА П. , 7 ЛЕТ. ВДАВЛЕННЫЙ МНОГООСКОЛЬЧАТЫЙ ПЕРЕЛОМ ПРАВОЙ ЛОБНОЙ КОСТИ
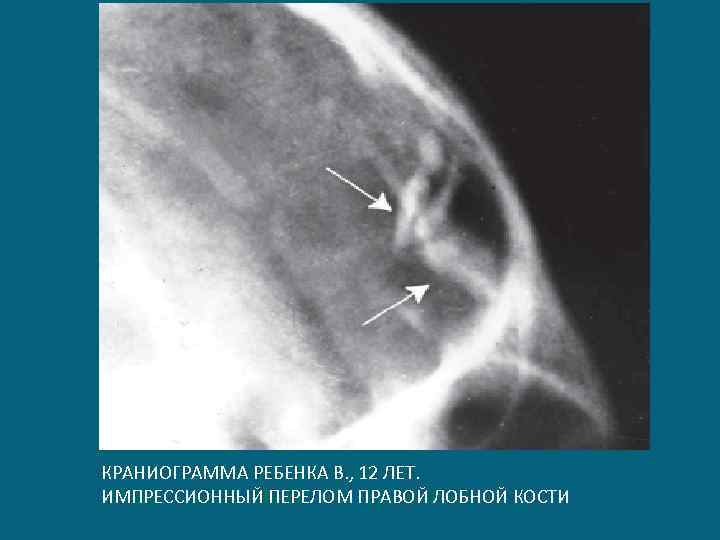
КРАНИОГРАММА РЕБЕНКА В. , 12 ЛЕТ. ИМПРЕССИОННЫЙ ПЕРЕЛОМ ПРАВОЙ ЛОБНОЙ КОСТИ

КРАНИОГРАММА РЕБЕНКА А. , 9 ЛЕТ. ДЕПРЕССИОННЫЙ ПЕРЕЛОМ ТЕМЕННОЙ КОСТИ СПРАВА, МНОЖЕСТВЕННЫЕ ЛИНЕЙНЫЕ ПЕРЕЛОМЫ С ДВУХ СТОРОН
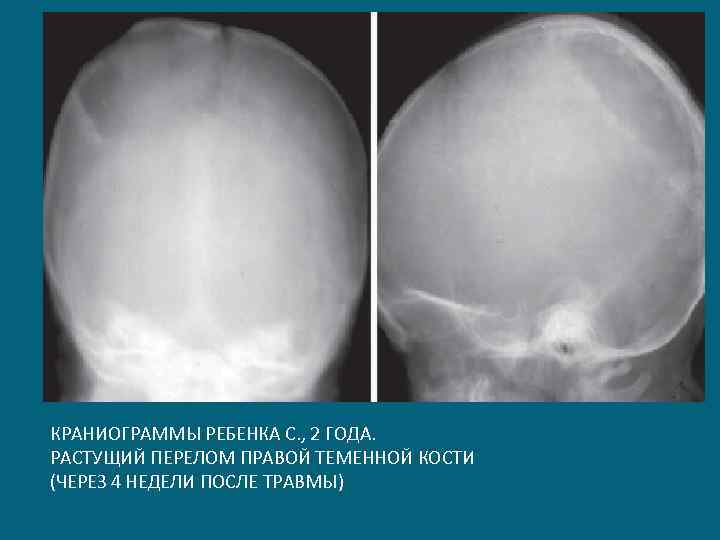
КРАНИОГРАММЫ РЕБЕНКА С. , 2 ГОДА. РАСТУЩИЙ ПЕРЕЛОМ ПРАВОЙ ТЕМЕННОЙ КОСТИ (ЧЕРЕЗ 4 НЕДЕЛИ ПОСЛЕ ТРАВМЫ)
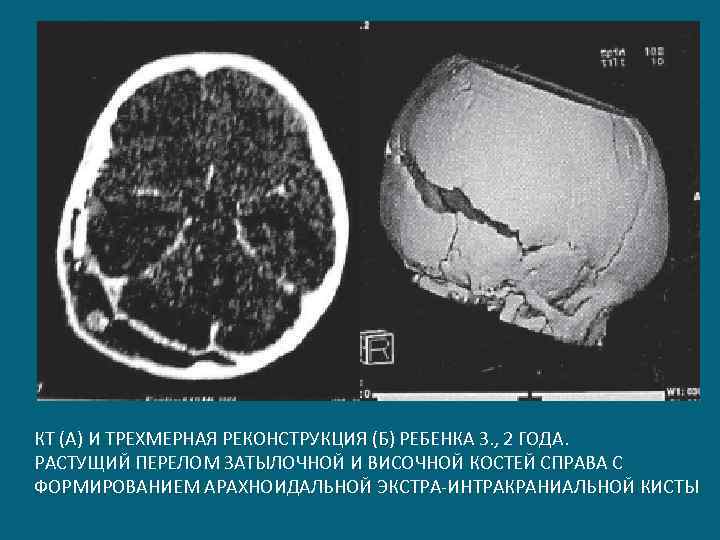
КТ (А) И ТРЕХМЕРНАЯ РЕКОНСТРУКЦИЯ (Б) РЕБЕНКА З. , 2 ГОДА. РАСТУЩИЙ ПЕРЕЛОМ ЗАТЫЛОЧНОЙ И ВИСОЧНОЙ КОСТЕЙ СПРАВА С ФОРМИРОВАНИЕМ АРАХНОИДАЛЬНОЙ ЭКСТРА-ИНТРАКРАНИАЛЬНОЙ КИСТЫ
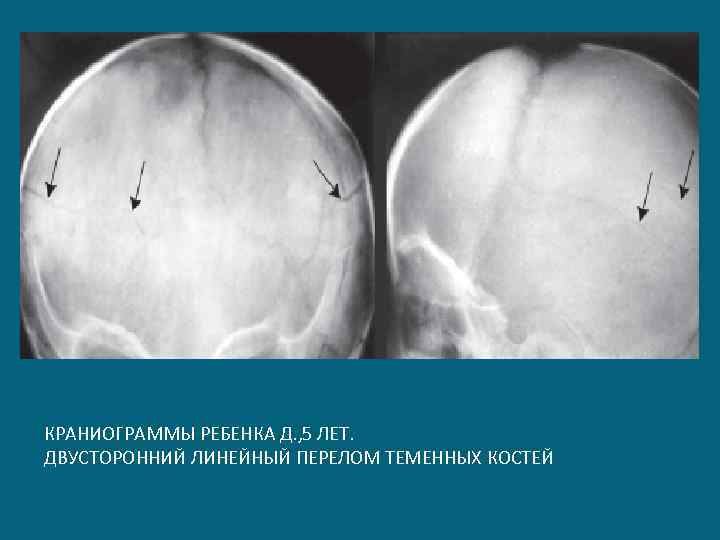
КРАНИОГРАММЫ РЕБЕНКА Д. , 5 ЛЕТ. ДВУСТОРОННИЙ ЛИНЕЙНЫЙ ПЕРЕЛОМ ТЕМЕННЫХ КОСТЕЙ
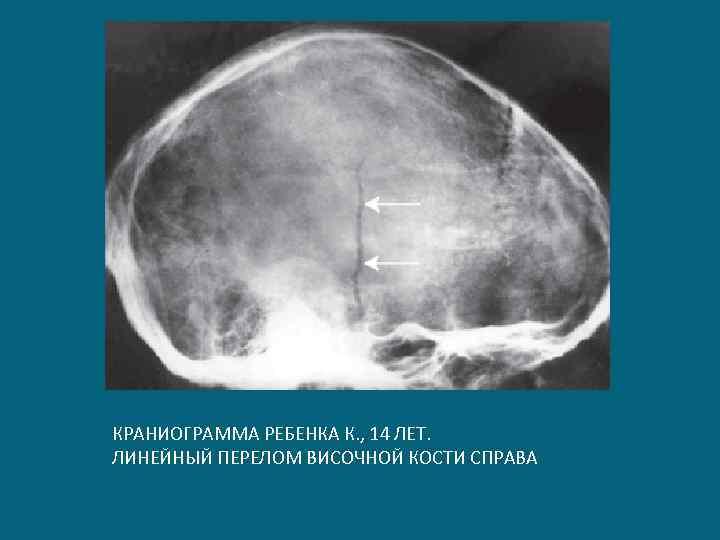
КРАНИОГРАММА РЕБЕНКА К. , 14 ЛЕТ. ЛИНЕЙНЫЙ ПЕРЕЛОМ ВИСОЧНОЙ КОСТИ СПРАВА

Вторичные повреждения мозга К особенностям вторичных повреждений мозга у детей младших возрастных групп следует отнести: 1) Очаги ишемии в подкорковых областях. Они возникают после относительно нетяжелой ЧМТ и могут протекать бессимптомно, если в процесс не вовлечена внутренняя капсула. При ее вовлечении остро возникают гемипарезы, расстройства чувствительности по гемитипу, снижение тонуса в паретичных конечностях, центральные поражения VII и XII пар черепных нервов; 2) Диффузный отёк мозга, особенно захватывающий оба полушария, чаще обнаруживается у детей и связан он, главным образом, с развитием диффузной вазодилятации. Такой диффузный отёк мозга значительно хуже переносится взрослыми, чем детьми; 3) Повышение внутричерепного давления — типичная реакция мозга на ЧМТ у детей, но в силу анатомо-физиологических особенностей детского черепа и мозга вторичные повреждения возникают только при крайне тяжелых поражениях, когда компенсаторные возможности исчерпаны; 4) Размягчение мозга, при этом остаются сохранными только ствол и диэнцефальная область. Развивается редко у детей младшего возраста при тяжелой черепно-мозговой травме.

Дифференциальная диагностика

Дифференциальная диагностика

Хирургические манипуляции в диагностике и лечении черепно-мозговой травмы у детей

Широкое применение хирургических манипуляций у детей определяется: 1) Технической возможностью их применения (наличие незаращенных родничков) 2) Стремлением малоинвазивно удалить патологический объем

Вентрикулярная пункция С диагностической целью: 1) Подозрении на вентрикулит 2) При бурно прогрессирующей гидроцефалии 3) Внутрижелудочковой геморрагии 4) Гематомах в задней черепной ямке

Вентрикулярная пункция С лечебной целью: 1) Позволяет купировать гипертензию 2) Ликвидировать окклюзионно-гипертензионный криз 3) Ввести лекарственные вещества непосредственно в желудочки мозга У детей с незаращенным родничком или разошедшимися костными швами вентрикулярная пункция проводится без наложения фрезевых трепанационных отверстий

Субдуральная или эпи-субдуральная пункция При обнаружении гематом, гидром, эта манипуляция из диагностической переходит в лечебную, так как позволяет аспирировать содержимое, устранить или уменьшить сдавление мозга

Пункция поднадкостничного пространства С целью дифференциальной диагностики разрывов твердой мозговой оболочки и поступления ликвора в полость гематомы Примесь ликвора в крови определяется по наличию двойного пятна на марлевой салфетке

Люмбальная пункция у детей младшего возраста тела позвонков имеют губчатую структуру, а сам позвоночный канал узкий и по передней поверхности перидурального пространства проходят крупные венозные сплетения, что может явиться причиной осложнений и требует особой осторожности. При психомоторном возбуждении ребенка и необходимости измерения величины ликворного давления приходится прибегать к общему обезболиванию
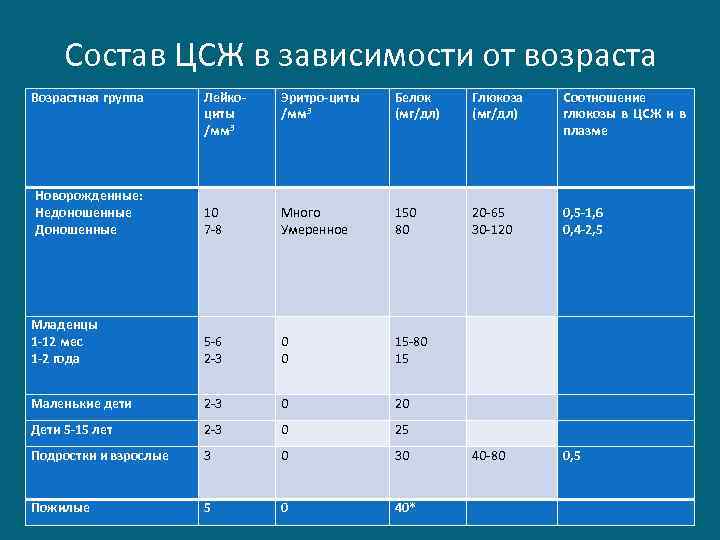
Состав ЦСЖ в зависимости от возраста Возрастная группа Лейкоциты /мм 3 Эритро-циты /мм 3 Белок (мг/дл) Глюкоза (мг/дл) Соотношение глюкозы в ЦСЖ и в плазме 10 7 -8 Много Умеренное 150 80 20 -65 30 -120 0, 5 -1, 6 0, 4 -2, 5 Младенцы 1 -12 мес 1 -2 года 5 -6 2 -3 0 0 15 -80 15 Маленькие дети 2 -3 0 20 Дети 5 -15 лет 2 -3 0 25 Подростки и взрослые 3 0 30 40 -80 0, 5 Пожилые 5 0 40* Новорожденные: Недоношенные Доношенные

Диагностические фрезевые отверстия Наложение оправдано лишь при отсутствии возможности проведения современных методов исследования

ОСОБЕННОСТИ ЛЕЧЕНИЯ ЧЕРЕПНО-МОЗГОВОЙ ТРАВМЫ В ДЕТСКОМ ВОЗРАСТЕ

Оказание медицинской помощи детям с ЧМТ принципиально не отличается от таковой у взрослых и включает оказания медицинской помощи на догоспитальном этапе и при поступлении в стационар

Возрастной диапазон детей с черепномозговой травмой от новорожденных до подростков требует учета морфофункциональных особенностей их организма и особенностей фармакодинамики применяемых лекарственных препаратов. Дозы лекарственных средств рассчитываются на килограмм массы тела, на единицу площади тела ребенка или по возрасту.

Способность к приобретению многочисленных культурных и жизненнопрактических навыков убывает с возрастом, поэтому применение многих препаратов, особенно противосудорожных, в раннем возрасте требует взвешенного подхода, так как может резко снизить способности ребенка к обучению

Родовая черепно-мозговая травма Особый вид травмы, характерный для новорожденных

Родовая черепно-мозговая травма – это все патологические изменения внутричерепного содержимого, а также черепа и его покровов, возникающие у плода во время родов Способствующие факторы: • Деформация и несоответствие размеров таза роженицы и головы плода • Стремительные или затяжные роды • Неправильное положение и крупные размеры плода • Различные акушерские манипуляции

Особенности травмы Родовая опухоль головы – венозный застой и отек мягких тканей предлежащей части Кефалгематома – кровоизлияние под надкостницу в пределах одной кости (в большинстве случаев самостоятельно рассасывается, реже – обызвествляется).

- Повреждение костей черепа встречается редко в связи с большой эластичностью костной ткани у новорожденного - Эпидуральные гематомы встречаются очень редко, так как у новорожденных твердая оболочка плотно спаяна с костями - Наиболее частым является субдуральное скопление крови в результате повреждения венозных сосудов у места впадения их в верхний сагитальный синус или в бассейне большой мозговой вены

Клиника • Цианоз Нарушение дыхания Отсутствие сосательного рефлекса Состояние общей ригидности: голова втянута в плечи, мышцы шеи напряжены, руки согнуты и прижаты к туловищу, ноги приведены к животу. Полиморфные судороги Нистагм, косоглазие Повышение внутричерепного давления, что подтверждается напряжением или выпячиванием переднего родничка, расхождением черепных швов, появлением экзофтальма
Диагностика 1. 2. 3. 4. 5. Неврологический осмотр Ультросонография Рентгенография КТ МРТ

Лечение 1. Субдуральная пункция Иглу вводят у наружного угла переднего родничка или через венечный шов, отступя 2 -3 см от средней линии, а также через лабдовидный шов на 1, 5 -2 см выше наружного затылочного выступа. Если после пункции состояние ребенка не улучшается, а также если получено небольшое количество крови с мелкими сгустками, необходимо вскрытие субдурального пространства

2. Вскрытие субдурального пространства с полным удалением гематомы. Производят два небольших линейных разреза мягких тканей над венечными и ламбдовидными швами. По ходу швов рассекают надкостницу и твердую оболочку. Костные края разводят крючками. По катетеру струей изотонического раствора хлорида натрия вымывают сгустки и остатки жидкой крови. На сутки оставляют дренаж 3. Костно-пластическая трепанация производится в редких случаях для удаления больших гематом

4. При кровотечении в подпаутинное пространство показана спинномозговая пункция с извлечением 1 -10 мл жидкости. В первые 2 -3 дня пункция выполняется ежедневно, затем через день до полного просветления жидкости. 5. Кефалогематому пунктируют на 3 -5 день жизни ребенка.

Благодарим за внимание
Электив ЧМТ в детском возрасте.ppt