Лекция 13 УПМ, кариес, фузоспирохетоз.ppt
- Количество слайдов: 29

Кафедра микробиологии, вирусологии и иммунологии Каз. НМУ Cтоматологический факультет Лекция 12 Условно-патогенные микроорганизмы полости рта, их роль в образовании зубных бляшек, развитии кариеса, пародонтопатии. Одонтогенные воспалительные заболевания. Гингивостоматит Венсана (фузоспирохетоз. )

В полости рта обитает около 500 видов микроорганизмов, в основном - бактерий, а общее их количество может достигать более 1, 5 триллионов. ХАЛИТОЗИС — дурной запах изо рта, потенциальный показатель плохого здоровья. Им страдают около 70 % людей. Халитозис обусловлен тем, что выдыхаемый воздух содержит вещества, издающие неприятный запах (в основном, метилмеркаптан и сероводород). Микроорганизмы, вызывающие возникновение неприятного запаха изо рта Анаэробы : • Veilonella alcalescens • Peptostreptococcus anaerobius • P. poductus • P. lanceolatus • Bacteroides melaninogenicus • Fusobacterium nucleatum Факультативные анаэробы: 2

Механизмы халитозиса: • Выделение веществ с неприятным запахом в процессе жизнедеятельности микробов • Гниение остатков пищи • Разрушение самих микроорганизмов во рту с высвобождением органических и неорганических соединений. • Изменение нормального состава микрофлоры полости рта — дисбактериоз с преобладанием микроорганизмов гниения. Последствием дисбактериоза могут быть заболевания десен и зубов. При дисбактериозе и патологических состояниях возрастает количество гнилостных микроорганизмов. 3

ПРИЧИНЫ ХАЛИТОЗИСА: • Заболевания десен • Заболевания зубов • Хронический тонзиллит • Хронический гастрит • Грыжа пищевода • Заболевания печени • Почечная недостаточность • Синусит • Диабет • Туберкулез • Эмпиема • Бронхит • и другие заболевания. • Курение • Употребление спиртных напитков 4

Основы лечения халитозиса • • • Лечение основного заболевания. Тщательный уход за зубами, деснами и языком Своевременное удаление зубного камня Употребление жевательной резинки без сахара и других веществ, способствующих слюноотделению Полоскания настоем полыни горькой, мяты перечной, травяного сбора из коры дуба, зверобоя, листьев березы, крапивы, ромашки. Применение различных зубных эликсиров (кратковременный эффект- маскировка запаха, а не устранение его причины). Главное — постоянный и тщательный уход за ртом и зубами. 5

ЗАБОЛЕВАНИЯ ЗУБОВ МИКРОБНОЙ ЭТИОЛОГИИ Болезни зубов протекают обычно в виде хронических инфекций В связи со сложным видовым составом оральной микрофлоры трудно определить какой микроб является возбудителем патологического процесса. Обычно на развитие болезни оказывают влияние группы возбудителей с помощью своих метаболитов. Например: – Кислые продукты, образующиеся при расщеплении углеводов, особенно органические кислоты. – Бактериальные ферменты: гиалуронидаза, нейраминидаза, коллагеназа, муциназа, протеазы и т. п. 6

ОБРАЗОВАНИЕ МИКРОБНЫХ 3 УБНЫХ БЛЯШЕК Зубная бляшка — это скопление бактерий на поверхности зуба в матриксе органических веществ. Зубная бляшка начинает формироваться уже через 1 -2 ч после чистки зубов. Процесс бляшкообразования на гладкой поверхности зубов начинается с взаимодействия кислых групп гликопротеинов слюны с ионами кальция зубной эмали, а основных групп — с фосфатами гидроксиапатитов. ЗУБНЫЕ БЛЯШКИ НАДДЕСНЕВЫЕ ПОДДЕСНЕВЫЕ РАЗВИТИЕ КАРИЕСА ПАТОЛОГИЯ ПАРОДОНТА 7

Str, лактобак. Внутрикл. полисах-ды Гликопротеины слюны (пленка) Сахароза Мол. к-та Зубная бляшка Внекл. полисах. (глюкан, леван) адгезия м-ов р. Н Демин-ия зуб. тк. Орган. к-ты Молочная к-та (вейлонеллы, нейссерии) 8

В результате на поверхности зуба образуется пленка — пелликула, где агрегируются микроорганизмы, формируя бактериальный матрикс бляшки. Микробы оседают в углублениях зуба, размножившись, переходят на гладкую поверхность. Процесс адгезии происходит очень быстро. Через 5 мин количество бактериальных клеток на 1 см 2 увеличивается с 10 3 до 106. В этот период адгезируются и размножаются главным образом стрептококки (S. mutans, S. salivarius, S. sanguis и др. ). В дальнейшем скорость адгезии замедляется и в последующие 8 ч стабилизируется. Через 1 -2 дня количество прикрепившихся бактерий вновь увеличивается, достигая концентрации 107 -108. Присоединяются вейлонеллы, коринебактерии и актиномицеты. Жизнедеятельность этих микроорганизмов понижает окислительно-восстановительный потенциал, создавая условия для размножения строгих анаэробов — 9 фузиформных бактерий.

Микрофлора бляшек на зубах верхней и нижней челюстях различается по составу (различное р. Н). Бляшки верхней челюсти включают: Стрептококки Лактобактерии Актиномицеты Бляшки нижней челюсти : Вейлонеллы Фузобактерии Актиномицеты На поверхности фиссур и межзубных промежутков превалируют грамположительные кокки и палочки. На гладкой пов-ти зуба превалирует аэробная МФ, которая снижая о/в процессы, создает условия для анаэр. МФ. На поверхности фиссур и межзубных промежутков нет замены аэробной флоры анаэробной. 10

Благоприятствующие факторы для образования зубных бляшек • количество потребляемой пищи • содержание сахарозы и др. углеводов в пище. Оральные стрептококки и лактобактерии расщепляют сахарозу с образованием молочной кислоты. Вейлонеллы, нейссерии и фузобактерии расщепляют молочную к-ту до уксусной, пропионовой, муравьиной и др. , что приводит к резкому снижению р. Н. При избыточном потреблении сахарозы оральные стрептококки образуют внутри- и внеклеточные полисахариды. Внутриклеточные полисахариды накапливаются в виде запасных гранул, обеспечивая размножение в период голода. Внеклеточные полисахариды (глюкан (декстран) и фруктан (леван)) - участвуют в адгезии оральных стрептококков на поверхности зуба, и вызывают межклеточную агрегацию микроорганизмов бляшки. 11

КАРИЕС (лат. caries - сухая гниль) — это локализованный патологический процесс, при котором происходит деминерализация и размягчение твердых тканей зуба с последующим образованием дефекта в виде полости Древнее и наиболее распространенное поражение зубов. Деминерализация обусловлена свободными ионами Н+, главным источником которых являются органические кислоты. При длительном контакте эмали с кислотами увеличиваются микропространства между кристаллами эмалевых призм. В образовавшиеся мельчайшие дефекты проникают микроорганизмы, способствуя дальнейшему повреждению эмали. Длительный процесс деминерализации завершается растворением устойчивого поверхностного слоя и образованием полости в зубе. 12
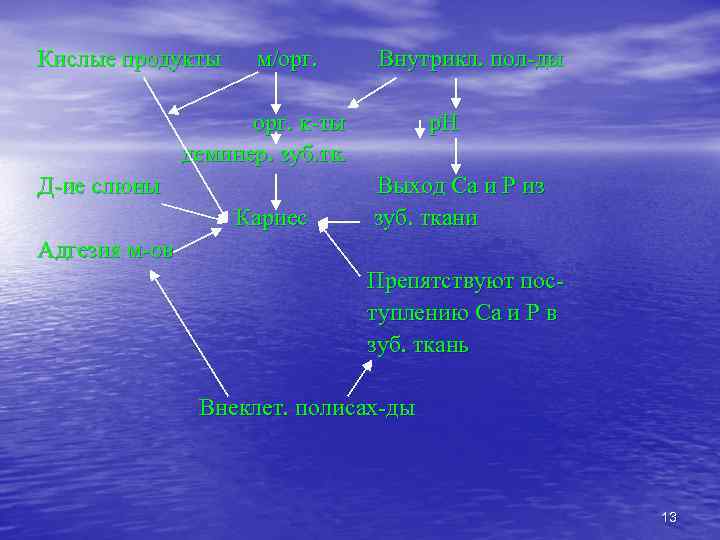
Кислые продукты м/орг. Внутрикл. пол-ды орг. к-ты деминер. зуб. тк. Д-ие слюны Кариес р. Н Выход Са и Р из зуб. ткани Адгезия м-ов Препятствуют поступлению Са и Р в зуб. ткань Внеклет. полисах-ды 13

Стадии кариеса: • кариес в стадии пятна безболезненных пятен на зубах), • поверхностный кариес поражением эмали), • средний кариес (с поражением эмали и периферической части дентина) • глубокий кариес (с поражением глубокой части дентина). (появление (проявляется 14

Кариесогенные микроорганизмы, способные вызывать кариес в чистой культуре или в ассоциации с другими клетками у гнотобионтных животных • оральные стрептококки (S. mutans, S. sanguis, S. • • macacae, S. rathaus, S. /егия, S cricelus, S sobrinus) лактобактерии актиномицеты (А. viscosus). 15

ПАТОГЕНЕЗ КАРИЕСА Ферментируя углеводы до кислоты, микроорганизмы снижают р. Н в зубных бляшках до критического значения (р. Н 5, 0 и ниже), активируя процесс деминерализации эмали. Оральные стрептококки при помощи фермента глюкозилтрансферазы превращают сахарозу в глюкан, способствующий прикреплению стрептококка на поверхности зубов. Глюканы и фруктаны заполняют весь объем зубной бляшки, затрудняя процесс реминерализации — поступления в эмаль ионов кальция и фосфатов. Стабилизируя бляшку, глюкан препятствует диффузии образующейся микробами молочной кислоты, в которая длительно действует на поверхность зуба и растворяет эмаль. ОДНАКО: Система буферов бикарбонат- карбоновая кислота , а также протеин и сиалин, находящиеся в слюне, способны повышать р. Н и противостоять кариесу. 16

Лечение кариеса На стадии пятна - местно препараты фтора, кальция и реминерализирующие жидкости. При поверхностном кариесе - оперативное с последующим пломбированием. При среднем кариесе — оперативное с последующим устранением дефекта и пломбированием. При глубоком кариесе (в зависимости от состояния пульпы) - пломбирование с наложением под пломбу одонтотропных паст, которые уплотняют подлежащий дентин и оказывают противовоспалительное действие. 17

• • • Профилактика кариеса В период внутриутробного развития - полноценное питание беременной, т. к. происходит минерализация коронок зубов у ребенка. С 2 -3 лет — чистка зубов 2 раза в сутки и полоскание рта после каждого приема пищи. Рациональная диета (ограничение сахарозосодержащих продуктов) Замена сахарозы другими углеводами (ксилозилфруктозил, изомальтозил- фруктозил и др. ), при расщеплении которых не образуются глюканы. Использование конденсированных фосфатов для ингибирования продуцирования глюканов. Применение зубных паст и гелей, сод-щих бактерицидные и бактериостатические препараты, уменьшающие кол-во кариесогенных микроорганизмов. Например, хлоргексидин , соединения фтора, ксилит, N-лаурилсаркозинат и 18

ПУЛЬПИТ - воспаление пульпы. Пульпа — рыхлая соединительная ткань полости зуба, содержащая кровеносные и лимфатические сосуды, нервы и периферический слой одонтобластов, способных к внутреннему восстановлению дентина. Возникает : • как осложнение кариеса, • после травмы зуба, • При воздействии некоторых хим. веществ пломбировочных материалов • После неблагоприятных температурных воздействий • После оперативных вмешательств на пародонте • и т. п. 19

• • Возбудители пульпита: стрептококки (особенно группы D, реже групп С, А, Е, G и др. ), лактобациллы ассоциации лактобацилл со стрептококками, стафилококки и др. • • • Источники инфекции : патологические зубодесневые карманы, очаги остеомиелита, гаймориты др. воспалительные очаги гематогенный занос возбудителя (редко при значительной бактериемии). 20

Патогенез пульпита воспаление резкий отек пульпы увеличение ее объема болевой синдром спустя несколько часов гнойный процесс образование инфильтратов и абсцессов некроз пульпы или переход в хроническую форму 21

методы лечения витальный девитальный с сохранением зуба удаление зуба Этапы лечения: 1. Оказание первой помощи при остром пульпите 2. Обезболивание или девитализация пульпы 3. Вскрытие и препарирование полости зуба 4. Ампутация или экстирпация пульпы 5. Антисептическая обработка зубных тканей 6. Наложение лечебных смесей 7. Пломбирование корневых каналов 8. Пломбирование зуба. 22

ЗАБОЛЕВАНИЯ ПАРОДОНТА МИКРОБНОЙ ЭТИОЛОГИИ Пародонт состоит из десны, альвеолярной кости, периодонта и зубов, имеющих общее кровоснабжение и иннервацию. Заболевания пародонта, по данным ВОЗ наблюдается у 80 % детей и почти у 100% взрослых большинства стран мира ! заболевания пародонта Гингивит пародонтоз пародонтит пародонтолиз пародонтомы 23

ПАТОГЕНЕЗ : Зубной налет и факторы ротовой жидкости представляют собой сбалансированную биологическую систему. Нарушение равновесия— одна из важных причин заболевания пародонта. Большую роль в развитии гингивита и пародонтита играет зубной налет и зубные бляшки, которые содержат огромное количество микроорганизмов. Под действием бактериальных ферментов (гиалуронидаза, коллагеназа и др. ) происходят дегенеративные изменения клеток эпителия, нарушается его проницаемость, повышается проницаемость капилляров, наблюдается повреждение стромы. Воспаление способствует образованию зубных отложений. Формирование патологических зубодесневых карманов создает благоприятные условия для размножения микробов. В них формируются поддесневые бляшки и зубной камень, которые усиливают интоксикацию нервных окончаний. В содержимом зубодесневых карманов обнаруживаются в большом количестве грамположительные и грамотрицательные кокки (анаэроб. и факультативно анаэроб. ) в ассоциации с бактероидами, фузобактериями, лептотрихами, спирохетами и простейшими 24

ГИНГИВИТ- воспаление тканей десны, протекающее без нарушения целостности зубодесневого прикрепления. Формы гингивита. Катаральный гингивит. Острый, возникает на фоне общих заболеваний организма и сопровождается поражениями других слизистых оболочек полости рта; либо вследствие повреждения десен механическими, физическими и химическими факторами. Хронический катаральный генерализованный гингивит развивается при заболеваниях сердечно-сосудистой, пищеварительной системы, гормональных нарушениях, болезнях системы крови, им- мунодефицитах, а также приеме лекарств. Проявляется кровоточивостью десен, гиперемией десны с цианотическим оттенком. Хронический локализованный катаральный гингивит. Эндотоксины, антигены и ферменты бактерий зубных бляшек вызывают первоначальное воспаление, затем - клинические признаки воспаления. Прогрессирование - в пародонтит. Гипертрофический гингивит. Это хронический воспалительный процесс в десне с преобладанием пролиферации. Основная при- чина гормональные сдвиги (юношеский гингивит, гингивит у беременных). Очаговый развивается под действием механической травмы. Язвенный гингивит - вызывается вирусами (герпесвирусы, Коксаки А, афтовирусы) и бактериями (фузоспирохетоз). 25

Язвенно-некротический гингивит Венсана — это острое воспаление десны с выраженными явлениями альтерации. В результате некроза значительной части десны происходит деформация десневого края и создается потенциальный очаг хронического воспаления в пародонте. Возбудители: Стафилококки, стрептококки - вначале воспаления Фузобактерии (Fusobacterium plautii) Спирохеты (Treponema vincentii) 26

ПАРОДОНТИТ — воспаление комплекса тканей пародонта, обычно развивается как осложнение гингивита. В результате дно физиологического зубодесневого кармана разрушается и образуется патологический десневой карман. Острый пародонтит развивается в результате лимфо- и гематогенного заноса микроорганизмов из расположенных рядом очагов инфекционного воспаления. Хронический пародонтит - нарушается целостность зубодесневого прикрепления, разрушение соединительной ткани, окружающей корень зуба и прикрепляющей его к костным стенкам зубной аль- веолы, а также резорбция костных тканей зуба, образуется патологический зубодесневой карман. Инфекционный пародонтит возникает как следствие непосредственного проникновения в пародонт микроорганизмов из канала зуба, реже они заносятся гематогенным или лимфогенным путем. 27

Возбудители, обнаруживаемые при пародонтите (чаще в ассоциациях) : ü стрептококки ü пептострептококки ü стафилококки ü коринебакгерии ü бактероиды (особенно В. melaninogenicus), ü фузобактерии ü лептотрихии, ü нокардии, ü актиномицеты ü лактобациллы, ü вейлонеллы, ü спирохеты и др. 28

МИКРОБНЫЕ ЗАБОЛЕВАНИЯ СЛИЗИСТОЙ ОБОЛОЧКИ ПОЛОСТИ РТА Стоматит — воспаление слизистой оболочки полости рта. Серозные стоматиты сопровождают многие острые вирусные и бактериальные инфекции (корь, скарлатину, дифтерию, дизентерию, тиф, пневмонию, грипп и др. ) Клиника: • слизистая ярко-красного цвета и слегка отёчна; • в тяжелых случаях появляются пузырьки, пустулы, эрозии; • дёсны отёчны и окружают зубы в виде валика, • межзубные сосочки дёсен гипертрофированы и легко кровоточат. Возбудители стоматитов: 1. Вирусы: герпесвирусы, Коксаки группы А. 2. Бактерии: стафилококки, стрептококки, грибы Кандида и др. 29
Лекция 13 УПМ, кариес, фузоспирохетоз.ppt